Клинический разбор в общей медицине №2 2024
Maria V. Golimbekova2, Ksenia D. Melnikova2, Alexander Yu. Molochnikov2, Stanislav O. Khan2,
Elena A. Atoyan2, Natalia N. Aleksashina2, Elena V. Dmitrieva2, Svetlana A. Rachina1,
Karine A. Lytkina2, Gayane Yu. Melik-Ogandjanyan2, G.G. Melkonyan2,3
1 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
2 War Veterans Hospital Nо 3, Moscow, Russia;
3 Russian Medical Academy of Continuous Professional Education, Moscow, Russia
sshekshina@yandex.ru
Abstract
Aim. To investigate possible rhythm and conduction disturbances, as well as the blood pressure (BP) profile in young and middle-aged patients with combat wounds.
Materials and methods. The cross-sectional study enrolled 102 patients who suffered limb injuries in the period from 13 to 114 days (median 38 days) before admission to the hospital. The age of the patients included in the study ranged from 20 to 59 years, with an average of 35.7±8.5 years. Patients underwent Holter ECG monitoring and 24-hour BP monitoring. The following questionnaires and scales were used: a questionnaire to identify signs of autonomic changes (A. Vein), a scale for assessing the severity of psychophysiological response to stress, an insomnia severity index, the Hamilton scale for assessing anxiety, the Hamilton scale for assessing depression, a questionnaire for PTSD screening, visual analog pain scale.
Results. The mean heart rate per day reached 84.6±11.1 per minute, the minimum heart rate was 56.9±10.1, the maximum heart rate was 134.4±18.6 per minute. The group mean duration of tachycardia was 498.1±316 minutes (8 hours 18 minutes). There was an inverse correlation between the age of patients and the duration of tachycardia per day (r=-0.29; p=0.04), maximum heart rate (r=-0.28; p=0.007), minimum heart rate per day (r=-0.23; p=0.02). In patients 20-29 years old, the maximum heart rate reached 141.4±19.4, in patients over 40 years old – 134.3±17.9 (p=0.009). The mean value of the circadian index for the group was 1.17±0.13 (0.68–1.47). In 69.7%, the circadian index was rigid. Heart rate variability was within normal values in 32.2% of the examined patients, in 48.8% it was reduced, and in 19.1% it was sharply reduced. Heart rhythm disturbances were recorded in 65.5% of patients. The most frequently detected sinus arrhythmia (in 76.2% of cases of all arrhythmias), migration of the supraventricular pacemaker (in 27.0%) and atrial rhythm (in 11.1%). Arterial hypertension was detected in 67.7% of the examined patients. The maximum systolic BP (SBP) corresponding to arterial hypertension of the 1st degree was registered in 43.9% of patients, grade 2 – in 19.7%, grade 3 – in 3.0%, high normal BP – in 16.7%, normal BP – in 16.7%. Maximum diastolic BP (DBP) corresponding to grade 1 hypertension was found in 30.8% of patients, grade 2 – in 30.8%, grade 3 – in 15.4%, high normal BP – in 10.8%, normal BP – in 12.3%. The mean daily SBP was 126 mm Hg, DBP was 81 mm Hg. The mean daytime SBP was 128 mm Hg, DBP was 82 mm Hg. The mean nighttime SBP is 118 mm Hg, DBP is 77 mm Hg. The maximum SBP was 148 mm Hg, DBP was 97 mm Hg. When analyzing the types of daily BP curves, the vast majority of patients (44.6%) were classified as “non-dipper” type, both for SBP and DBP.
Conclusions. The study results indicate that patients with combat injuries very often have sinus tachycardia, which is recorded over a long period of time. Heart rate is highest in the youngest injured patients and decreases as age increases. Sinus arrhythmia is very common, other rhythm and conduction disorders are much less common. High BP, especially DBP, is often recorded.
Keywords: wounds, combat trauma, heart rate, blood pressure, arterial hypertension.
For citation: Topolyanskaya S.V., Kurzhos M.N., Pilyarova M.Kh., Bubman L.I., Golimbekova M.V., Melnikova K.D., Molochnikov A.Yu., Khan S.O., Atoyan E.A., Aleksashina N.N., Dmitrieva E.V., Rachina S.A., Lytkina K.A., Melik-Ogandjanyan G.Yu., Melkonyan G.G. Heart rhythm disturbances and blood pressure profile in patients with combat injuries. Clinical analysis in general medicine. 2024; 5 (2): 38–47 (In Russ.) DOI: 10.47407/kr2023.5.2.00386
Введение
В последние два года российское здравоохранение сталкивается с абсолютно новыми вызовами, обусловленными необходимостью оказания медицинской помощи достаточно большому числу пациентов, раненных или пострадавших в ходе проведения специальной военной операции. Значительная доля таких пациентов страдают не только непосредственно от самого ранения, физической травмы, но и от его последствий.
По данным американских исследователей, среди ветеранов боевых действий в США отмечается значительная распространенность таких заболеваний, как артериальная гипертензия (АГ), сахарный диабет и ишемическая болезнь сердца [1, 2]. Боевые травмы могут приводить к посттравматическому стрессовому расстройству (ПТСР), злоупотреблению алкоголем и наркотическими средствами, функциональным ограничениям, изменениям в различных органах и системах, что ведет за собой возникновение широкого спектра хронических заболеваний [1, 3, 4]. Сама по себе боевая травма является возможным фактором риска сердечно-сосудистых заболеваний, включая АГ и ишемическую болезнь сердца, поскольку она ведет за собой разнообразную патологию – от легкой локальной травмы до массивного повреждения с развитием полиорганной недостаточности [1, 2].
Известно, что у некоторых пациентов АГ и аритмии могут представлять собой психосоматические расстройства, а одним из значимых факторов риска этой патологии является воздействие сильно травмирующих жизненных событий [1]. Полагают, что повторяющееся повышение артериального давления (АД), вызванное эмоциональным стрессом, в конечном итоге приводит к структурным изменениям в сосудах и устойчивой АГ [5]. Однако очень мало работ, в которых бы изучалось влияние различных факторов риска, включая психоэмоциональные, на возникновение и прогрессирование АГ у военнослужащих, в том числе получивших боевую травму [6]. В немногочисленных исследованиях на эту тему, проведенных главным образом исследователями из США, изучавшими большие группы ветеранов военных действий в Афганистане и Ираке, зарегистрирована повышенная частота развития АГ, обусловленная прежде всего ПТСР [7, 8]. Еще в одном американском исследовании с участием 3846 раненых обнаружена зависимость между тяжестью боевой травмы и увеличением долгосрочного риска возникновения АГ у раненых [9]. Связь между тяжестью боевой травмы и риском АГ среди раненых военнослужащих может быть опосредована не только ПТСР, но и воспалительными и поведенческими реакциями. Влияние на здоровье таких факторов риска, как курение, злоупотребление алкоголем и наркотическими средствами, неправильное питание, ожирение и снижение физической активности также может способствовать развитию сердечно-сосудистой патологии (ССП) [10].
В одном из самых крупных исследований по влиянию боевой травмы на ССП установлена значимая взаимосвязь между хроническим течением ПТСР и последующим развитием АГ. В этой работе продемонстрировано независимое влияние физической травмы и ее психологических последствий (ПТСР) на патофизиологию АГ. Авторами этого исследования предложена гипотеза, согласно которой различные воспалительные, метаболические, психические и поведенческие факторы лежат в основе взаимосвязи между воздействием физической и психологической травмы и последующим развитием АГ (рис. 1) [10].
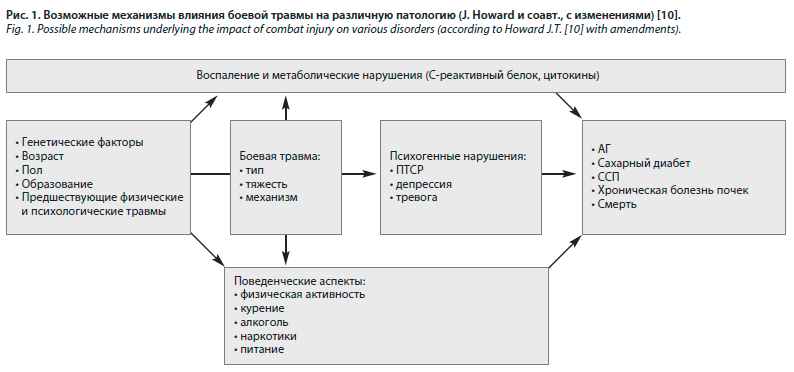
Во-первых, боевая травма приводит к системной воспалительной реакции и инициирует каскад, который предрасполагает к широкому спектру заболеваний, включая АГ и другую ССП. ПТСР, которое часто встречается у раненых, модулирует этот эффект либо напрямую через усиление воспалительных реакций, либо косвенно посредством увеличения массы тела и злоупотребления психоактивными веществами. Вместе с тем у раненых с более тяжелыми травмами наблюдаются и более выраженные функциональные ограничения, усугубляющие ССП [10].
Хорошо известно, что стресс играет важную роль в патофизиологии многих не только психических, но и соматических расстройств, включая АГ [1]. Стимуляция симпатической и ренин-ангиотензин-альдостероновой системы, индуцированная стрессом, также может принимать участие в патогенезе АГ [5]. Известно, что острая реакция на травму, включая боевую, характеризуется как локальным повреждением, так и общим ответом, заключающимся прежде всего в активации оси гипоталамус–гипофиз–надпочечники и повышением концентрации гормонов и различных медиаторов воспаления. Все эти изменения направлены на усиление защитных механизмов и повышение выживаемости [11].
По прошествии двух лет с момента начала специальной военной операции еще нет общедоступных данных по долгосрочным исходам ранений, включая возникновение ССП. Настоящее исследование было разработано с целью выявления вероятной ССП у пациентов с боевыми ранениями.
Цель исследования – изучить возможные нарушения ритма и проводимости, а также профиль АД у пациентов молодого и среднего возраста с боевыми ранениями.
Материал и методы
Данная работа была выполнена на клинической базе Госпиталя для ветеранов войн №3 (Москва) и представляла собой одномоментное (cross-sectional) наблюдательное исследование. В исследование включали раненых с боевыми травмами конечностей.
Пациентам проводилось холтеровское мониторирование электрокардиограммы (ЭКГ) и суточное мониторирование АД (СМАД). В рамках данного исследования применялись следующие опросники и шкалы: опросник для выявления признаков вегетативных изменений (А.М. Вейн) [12], шкала оценки выраженности психофизиологической реакции на стресс [13], индекс тяжести инсомнии [14], шкала Гамильтона для оценки тревоги [15], шкала Гамильтона для оценки депрессии [16], опросник на скрининг ПТСР [13], визуальная аналоговая шкала боли.
Полученные данные анализировали с использованием программного обеспечения Statistica (версия 13). Для предоставления полученных данных использовали методы описательной статистики (среднее значение и стандартное отклонение – СО – для количественных переменных; число и долю – для качественных переменных). Проводили корреляционный анализ с помощью критерия Спирмена.
Результаты
В исследование включены 102 пациента, перенесших ранение нижних и/или верхних конечностей в сроки от 13 до 114 дней (медиана 38 дней) до поступления в стационар. Все участники исследования были мужчинами. Возраст включенных в исследование пациентов варьировал от 20 до 59 лет, в среднем составляя 35,7±8,5 го-да. Доля пациентов моложе 30 лет достигала 29,4%, 30–39 лет – 35,3%, 40 лет и старше – 35,3%. Нарушения сердечного ритма в анамнезе были зарегистрированы лишь у 8,9% пациентов (в половине из этих случаев – тахикардия); антиаритмические препараты никто из пациентов не принимал. Эпизодическое повышение АД до ранения отмечали 32,1% из опрошенных пациентов, диапазон повышения АД составлял 130–150/90–100 мм
рт. ст.; лишь у двух пациентов АД повышалось до 180/90–100 мм рт. ст. Никто из этих пациентов не контролировал АД, диагноз АГ ранее был установлен только одному раненому. Антигипертензивные препараты регулярно получал лишь один пациент – он принимал валсартан в комбинации с индапамидом.
Параметры частоты сердечных сокращений (ЧСС) у обследованных пациентов представлены в табл. 1, 2.
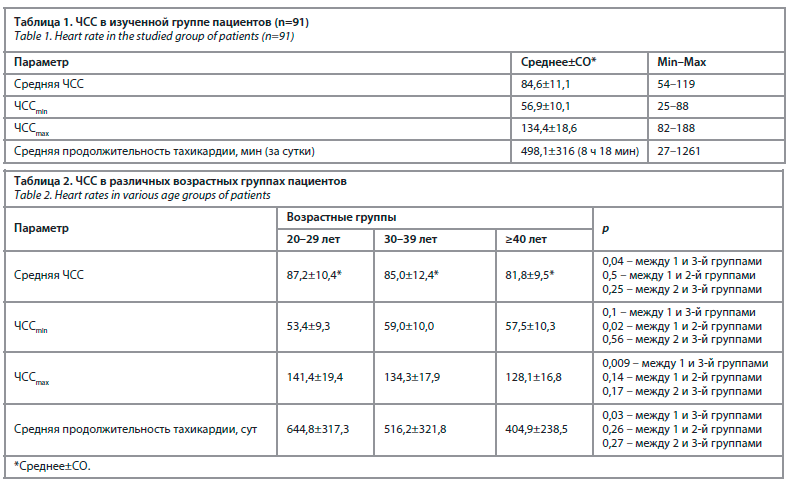
При проведении корреляционного анализа обнаружены достоверные обратные корреляции между возрастом пациентов и: продолжительностью тахикардии за сутки (r=-0,29; р=0,04), максимальной ЧСС – ЧССmax (r=-0,28; р=0,007), минимальной ЧСС – ЧССmin за сутки (r=-0,23; р=0,02).
Средние значения циркадного индекса составили 1,17±0,13 (норма 1,24–1,44), варьируя от 0,68 до 1,47.
У 69,7% из обследованных пациентов циркадный индекс был ригидным. Циркадный индекс был ригидным у 79,2% пациентов в возрасте 40 лет и старше, тогда как в группе участников моложе 30 лет этот показатель составил 52% (р=0,04). Зарегистрирована обратная корреляция между циркадным индексом и возрастом пациентов (r=-0,27; р=0,01). Вариабельность ЧСС находилась в пределах нормальных величин у 32,2% обследованных пациентов, у 48,8% она была снижена, у 19,1% – резко снижена.
Нарушения сердечного ритма зарегистрированы у 65,5% пациентов. Наиболее часто выявлялась синусовая аритмия (в 76,2% случаев всех аритмий), миграция суправентрикулярного водителя ритма (в 27,0%) и предсердный ритм (в 11,1%). Эпизоды суправентрикулярной тахикардии обнаружены лишь у двух пациентов (3,1% всех аритмий), пробежка желудочковой тахикардии – у одного. Атриовентрикулярная блокада 1-й степени зарегистрирована у 3 больных, 2-й степени тип Мобитц-2 – у 2 пациентов. Суправентрикулярная экстрасистолия наблюдалась у 77,9% пациентов, желудочковая экстрасистолия – у 45,3% пациентов. Медиана числа суправентрикулярных экстрасистол составила всего лишь 4, желудочковых – одна. Установлена прямая корреляция между возрастом пациентов и числом желудочковых (r=0,37; р=0,003) и наджелудочковых экстрасистол (r=0,28; р=0,01).
Зарегистрирована прямая корреляция между временем, прошедшим с момента ранения, и средней ЧСС (r=0,27; р=0,01), ЧССmin (r=0,21; р=0,04), а также обратная корреляция с числом суправентрикулярных экстрасистол, не достигавшая, однако, степени статистической достоверности (r=-0,19; р=0,09). У пациентов моложе 30 лет отмечены прямая корреляция между давностью ранения и средней ЧСС (r=0,42; р=0,03) и обратная корреляция с числом суправентрикулярных экстрасистол (r=-0,6; р=0,002). У раненых старше 30 лет никаких достоверных взаимосвязей между временем, прошедшим с момента ранения, и показателями холтеровского мониторирования ЭКГ не обнаружено.
В общей группе пациентов установлена прямая корреляция между показателями шкалы тревоги Гамильтона и числом желудочковых экстрасистол (r=0,5; р=0,008). При этом параметры тревоги прямо коррелировали с числом желудочковых экстрасистол у пациентов моложе 40 лет (r=0,61; p=0,001), тогда как у раненых в возрасте 40 лет и старше никаких достоверных взаимосвязей не обнаружено. Вместе с тем у пациентов 40 лет и старше обнаружена прямая корреляция между показателями шкалы тревоги и ЧССmax (r=0,57; р=0,08). В общей группе раненых зарегистрирована прямая корреляция между показателями шкалы депрессии Гамильтона и средней ЧСС (r=0,32; р=0,06), достигавшая степени максимальной достоверности у пациентов в возрасте от 30 до 39 лет (r=0,54; р=0,03).
В целом не наблюдалось никаких достоверных взаимосвязей между показателями опросника для выявления признаков вегетативных изменений и всеми изученными параметрами холтеровского мониторирования ЭКГ, однако у пациентов в возрасте от 20 до 29 лет обнаружена прямая корреляция с ЧССmin (r=0,52; р=0,01) и средней ЧСС, однако данная взаимосвязь не достигала степени статистической достоверности (r=0,32; р=0,1).
Во всех группах пациентов не установлено никаких достоверных корреляций между показателями холтеровского мониторирования ЭКГ и параметрами шкалы оценки выраженности психофизиологической реакции на стресс (р=0,18–0,81) и опросника на скрининг ПТСР (р=0,13–0,9).
Показатели индекса тяжести инсомнии в общей группе пациентов коррелировали лишь с ЧССmax (r=0,3; р=0,04). У раненых моложе 40 лет установлены прямые корреляции не только с ЧССmax (r=0,4; p=0,01), но и с числом желудочковых экстрасистол (r=0,37; p=0,05) и наджелудочковых экстрасистол, однако данная взаимосвязь не достигала степени статистической достоверности (r=0,24; p=0,1).
 В общей группе пациентов зафиксирована обратная корреляция между временем, прошедшим с момента ранения, и показателями шкалы оценки выраженности психофизиологической реакции на стресс (r=-0,28; p=0,05), индекса тяжести инсомнии (r=-0,34; p=0,01), визуальной аналоговой шкалы боли (r=-0,28; p=0,05). У раненых в возрасте 20–29 лет установлены обратные взаимосвязи между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=-0,54; p=0,01), опросника на скрининг ПТСР (r=-0,51; p=0,02), шкалы оценки выраженности психофизиологической реакции на стресс (r=-0.51; p=0,02), индекса тяжести инсомнии (r=-0,46; p=0,05) и визуальной аналоговой шкалой боли (r=-0,43; p=0,07). В группе пациентов в возрасте 30–39 лет обнаружена лишь корреляция между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=0,56; p=0,01), а также индекса тяжести инсомнии (r=-0,45; p=0,05). У раненых в возрасте 40 лет и старше никаких достоверных взаимосвязей между давностью ранения и показателями изученных шкал и опросников установлено не было.
В общей группе пациентов зафиксирована обратная корреляция между временем, прошедшим с момента ранения, и показателями шкалы оценки выраженности психофизиологической реакции на стресс (r=-0,28; p=0,05), индекса тяжести инсомнии (r=-0,34; p=0,01), визуальной аналоговой шкалы боли (r=-0,28; p=0,05). У раненых в возрасте 20–29 лет установлены обратные взаимосвязи между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=-0,54; p=0,01), опросника на скрининг ПТСР (r=-0,51; p=0,02), шкалы оценки выраженности психофизиологической реакции на стресс (r=-0.51; p=0,02), индекса тяжести инсомнии (r=-0,46; p=0,05) и визуальной аналоговой шкалой боли (r=-0,43; p=0,07). В группе пациентов в возрасте 30–39 лет обнаружена лишь корреляция между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=0,56; p=0,01), а также индекса тяжести инсомнии (r=-0,45; p=0,05). У раненых в возрасте 40 лет и старше никаких достоверных взаимосвязей между давностью ранения и показателями изученных шкал и опросников установлено не было.
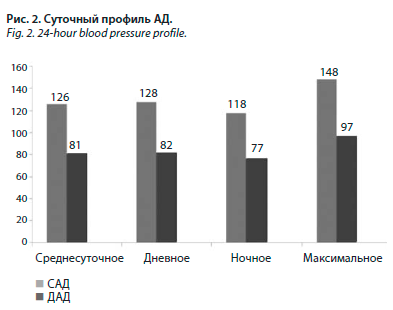
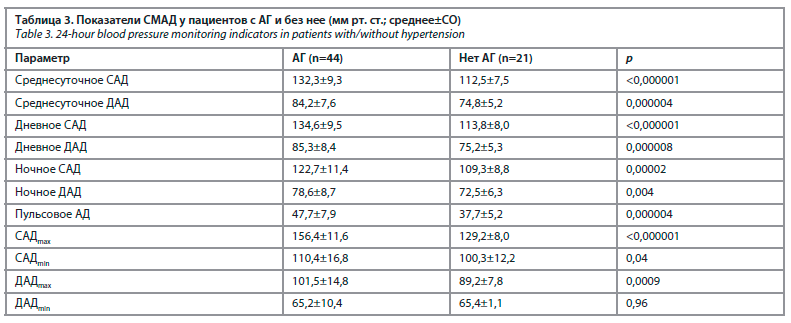
Основные показатели АД в исследуемой группе пациентов представлены на рис. 2. Параметры СМАД у раненых с АГ и без нее отражены в табл. 3.
При сравнении показателей АД в разных возрастных группах пациентов установлены достоверные различия лишь в отношении пульсового давления: у раненых в возрасте 20–29 лет пульсовое АД достигало 48±7,6 мм рт. ст., у пациентов 40 лет и старше – 40,8±8,5 мм рт. ст. (р=0,006 для различий с пациентами 20–29 лет), у пациентов 30–39 лет – 46,2±7,9 мм рт. ст. (р=0,03 для различий с ранеными в возрасте 40 лет и старше).
По результатам СМАД АГ выявлена у 67,7% обследованных пациентов. Максимальное систолическое АД (САДmax), соответствующее АГ 1-й степени, зарегистрировано у 43,9% пациентов, 2-й степени – у 19,7%,
3-й степени – у 3,0%, высокое нормальное АД – у 16,7%, нормальное АД – у 16,7%. Максимальное диастолическое АД (ДАДmax), соответствующее АГ 1-й степени, обнаружено у 30,8% пациентов, 2-й степени – у 30,8%,
3-й степени – у 15,4%, высокое нормальное АД – у 10,8%, нормальное АД – у 12,3%. Различия в распространенности АГ в разных возрастных группах раненых отражены в табл. 4.
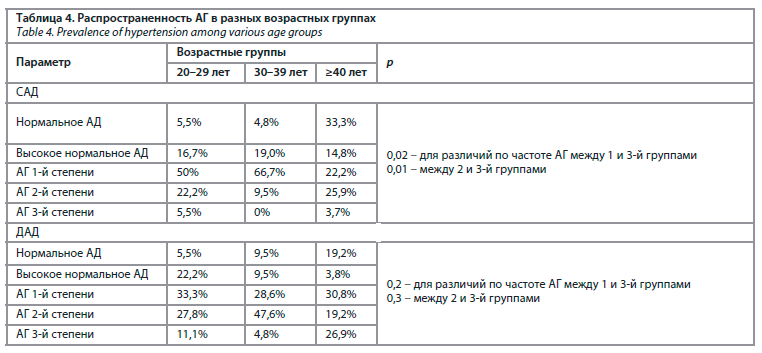
В общей группе пациентов зарегистрирована обратная корреляция между возрастом пациентов и пульсовым АД (r=-0,35; р=0,004), возрастом и ДАДmax (r=0,25; р=0,04). Наряду с этим установлена прямая корреляция между временем, прошедшим с момента ранения, и средним ДАД (r=0,26; р=0,04), дневным ДАД (r=0,28; р=0,02) и ДАДmax (r=0,32; р=0,01).
Типы суточных кривых АД представлены на рис. 3.
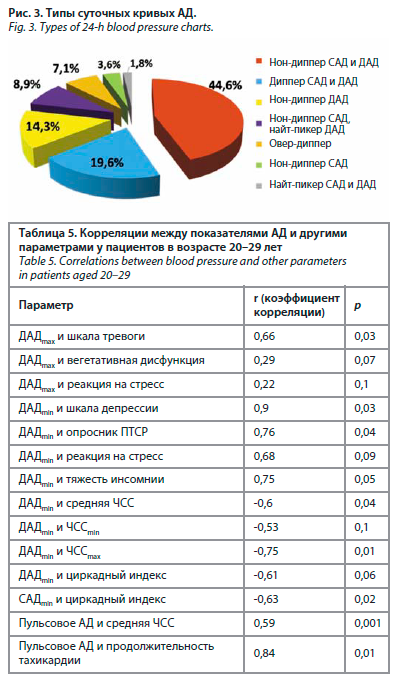
В общей группе пациентов зарегистрированы достоверные корреляции между ДАДmax и показателями шкалы тревоги Гамильтона (r=0,39; p=0,02), минимальным ДАД (ДАДmin) и индексом тяжести инсомнии (r=0,4; p=0,05), минимальным САД (САДmin) и циркадным индексом (r=-0,36; р=0,02). Корреляционные взаимосвязи между АД и другими параметрами у раненых в возрасте от 20 до 29 лет представлены в табл. 5.
Показатели холтеровского мониторирования ЭКГ и СМАД отдельно проанализированы у пациентов с ампутациями конечностей. Различий всех исследуемых показателей холтеровского мониторирования ЭКГ и СМАД у пациентов с ампутациями и с сохранными конечностями зарегистрировано не было, за исключением ночного ДАД (79,8±5,0 и 75,8±9,1 мм рт. ст. соответственно; р=0,04).
Обсуждение
В нашей группе пациентов АГ выявлена в 67,7% случаев, а нормальное АД зарегистрировано лишь в 12,3%. В исследовании J. Howard и соавт. распространенность АГ в выборке из 38 734 военнослужащих составила 7,6% [17]. Однако в этом исследовании лишь 0,6% пациентов были ранены, в то время как 50,8% были развернуты, но не участвовали в боевых действиях, а 48,6% участвовали в боевых действиях. По сравнению с военнослужащими, которые не участвовали в боевых действиях, вероятность АГ повышалась в 1,28 раза среди тех, кто участвовал в боевых действиях, но не был ранен, и в 1,46 раз у раненых. В этом исследовании небольшая продолжительность сна, ПТСР, а также избыточная масса тела увеличивали риск АГ [17]. По нашим данным, также установлена достоверная взаимосвязь между индексом тяжести инсомнии и ДАД.
В наших наблюдениях выраженное повышение САД, соответствующее АГ 2–3-й степени, зарегистрировано у 22,7% пациентов, тогда как аналогичное повышение ДАД выявлено почти у половины (46,2%). Если принимать во внимание пороговое значение для диагностики АГ, равное 130/80 мм рт. ст. [18], то лишь 5,5% наших пациентов в возрасте 20–29 лет имели нормальное АД.
Известно, что диастолическая АГ представляет собой наиболее частый фенотип АГ у лиц моложе 50 лет, а ее пик приходится на возраст от 30 до 49 лет [19]. Однако в наших наблюдениях максимальная частота диастолической АГ отмечалась в самой молодой группе пациентов от 20 до 29 лет. Известно, что основными причинами повышения ДАД являются ожирение, низкая физическая нагрузка, стресс, тревога, избыточное потребление соли и злоупотребление алкогольными напитками. По нашему мнению, наиболее очевидными причинами повышения АД у обследованных нами раненых можно рассматривать стресс, тревогу и, возможно, злоупотребление алкоголем. Так, у наших пациентов зарегистрированы достоверные корреляции между максимальным ДАД и показателями шкалы тревоги Гамильтона. Уже достаточно давно было высказано предположение, что эссенциальная АГ является отчасти психосоматическим расстройством, а психоэмоциональный стресс – один из триггерных механизмов повышения АД, которое без надлежащей коррекции может перерасти в стойкую АГ. Гиперреактивность сердечно-сосудистой системы на различные психологические факторы и активация симпато-адреналовой и гипоталамо-гипофизарно-надпоечниковой системы участвует в патогенезе АГ и способствует ее более раннему возникновению [20].
У наших пациентов в возрасте 20–29 лет пульсовое АД достигало 48 мм рт. ст., у пациентов 40 лет и старше –
40 мм рт. ст. Известно, что высокое пульсовое давление – фактор риска сердечно-сосудистых заболеваний, включая инфаркт миокарда и инсульт, а также смертности от них, хотя клиническая значимость высокого пульсового давления у лиц молодого возраста окончательно не ясна. По нашим данным, зарегистрирована обратная корреляция между возрастом пациентов и пульсовым АД, в то время как физиологически должно быть наоборот – пульсовое давление повышается с возрастом в связи с увеличением жесткости артерий [21].
В наших наблюдениях установлена прямая корреляция между временем, прошедшим с момента ранения, и различными показателями ДАД, что косвенно может отражать ведущую роль именно диастолического давления как маркера стрессовой гипертензии. Чем дольше время от момента ранения, тем больше накопления негативного влияния стрессовых факторов на сердечно-сосудистую систему и закрепления стойкой АГ. Аналогично нашим данным, в исследовании
A. Voronko и соавт., изучавших соматическую патологию у военнослужащих, перенесших лучевую болезнь, и участников военных конфликтов, не получивших боевых ранений, с увеличением времени после травмы течение АГ становилось более тяжелым. В этом исследовании у участников военных конфликтов отмечено более легкое течение АГ по сравнению с облученными, что объяснялось авторами их более молодым возрастом [22]. Однако в отличие от наших пациентов у участников данного исследования не было боевых ранений. Стоит отметить, что долгосрочное влияние травмы на АГ достаточно известно, однако очень мало данных по влиянию АГ, выявленной на раннем этапе после травмы, на неблагоприятные исходы [23].
В нашей группе пациентов лишь у каждого пятого зарегистрировано нормальное ночное снижение АД. Аналогично нашим данным, в исследовании Д.А. Галактионова и соавт., изучавших профиль АД у военнослужащих, также чаще превалировал профиль АД non-dipper [6]. По мнению этих исследователей, такой фактор риска, как травма, имеет большое влияние на изменение суточного профиля АД, что отчасти может быть
обусловлено инсомнией, тревогой и депрессией, вызванными стрессом. У наших пациентов в возрасте
20–29 лет были обнаружены прямые взаимосвязи между ДАД и показателями шкалы тревоги, опросника для выявления признаков вегетативных изменений, шкалы оценки выраженности психофизиологической реакции на стресс и опросника на скрининг ПТСР.
Хорошо известно, что боевая травма приводит к психологическому стрессу, который способствует возникновению различных сердечно-сосудистых заболеваний, включая АГ. Многими исследователями была продемонстрирована прямая взаимосвязь между ПТСР и АГ [1, 10]. Однако в наших наблюдениях прямая корреляция между показателями опросника на скрининг ПТСР и АД была обнаружена только у самых молодых пациентов
20–29 лет. Помимо ПТСР, влияние и других факторов риска (курение, злоупотребление алкоголем и наркотическими средствами, неправильное питание) может быть вовлечено в патогенез АГ [10]. Следует отметить, что мы оценивали ПТСР не на основании результатов углубленного осмотра психолога и психиатра, а только с помощью скрининг-опросника, который может обладать меньшей чувствительностью для выявления ПТСР.
У наших пациентов 20–29 лет зарегистрированы достоверные обратные взаимосвязи между ДАД и ЧСС, тогда как пульсовое АД напрямую коррелировало с ЧСС и продолжительностью тахикардии. Бразильские исследователи также обнаружили прямую корреляцию между ЧСС и пульсовым давлением у подростков, причем только мужского пола [24]. По мнению этих авторов, одним из возможных объяснений прямой взаимосвязи между ЧСС и пульсовым АД может быть тот факт, что пульсовое давление является показателем жесткости артерий, способствующей изменениям ЧСС посредством увеличения скорости распространения пульсовой волны от аорты к периферическим сосудам; в этом случае чем выше скорость антеградной волны, тем выше последующая ретроградная волна, вызывающая перегрузку сердечно-сосудистой системы [24].
В исследовании нидерландских ученых продемонстрировано, что именно ДАД связано с вегетативной дисфункцией сердца и ЧСС [25]. Была показана обратная взаимосвязь между ДАД и вариабельностью сердечного ритма, а также реакцией ЧСС на физическую нагрузку. По мнению этих исследователей, относительный сдвиг в сторону преобладания активности симпатической нервной системы может привести к повышению системного сосудистого сопротивления и, следовательно, к более высокому среднему АД, в котором преобладает ДАД. В то же время корреляция между повышенной ЧСС и пульсовым АД также может объясняться избыточной активацией симпатической нервной системы, которая способствует более высокой ЧСС и более высокому пульсовому давлению [25].
В нашей группе пациентов отмечены различные признаки дисфункции вегетативной нервной системы, особенно у более молодых раненых. Нами зарегистрированы прямые взаимосвязи между ЧСС и показателями шкалы тревоги и депрессии Гамильтона, а у пациентов в возрасте 20–29 лет обнаружена прямая корреляция между показателями опросника для выявления признаков вегетативных изменений и ЧСС. Показатели индекса тяжести инсомнии коррелировали с ЧСС и числом экстрасистол, особенно у более молодых пациентов. При этом вариабельность ЧСС находилась в пределах нормальных величин лишь у трети обследованных пациентов.
В британском исследовании с участием 862 пациентов, половина из которых получили боевую травму, продемонстрирована обратная взаимосвязь между вариабельностью сердечного ритма и ранениями, при этом большая тяжесть ранения и минно-взрывные ранения были ассоциированы с более низкой вариабельностью сердечного ритма [26]. Более низкая вариабельность отражает относительно более низкий тонус парасимпатической нервной системы и объясняет более высокие значения ЧСС и длительность тахикардии у наших пациентов, в том числе в состоянии покоя и ночью. Другие исследователи, как и мы, зарегистрировали значимую связь между боевой травмой и ЧСС в состоянии покоя, а также ПТСР [26, 27]. Наряду с этим было показано, что ПТСР независимо связано со снижением вариабельности сердечного ритма [27, 28]. Другой потенциальной причиной снижения вариабельности сердечного ритма у раненых может быть системное воспаление, которое наиболее выражено у пациентов с минно-взрывными ранениями, наблюдавшимися практически у всех наших пациентов [26]. Другим объяснением может быть влияние взрывной волны на дисфункцию эндотелия, которая может повлиять на снижение вариабельности сердечного ритма.
ПТСР коррелирует с ЧСС, вариабельностью сердечного ритма, а также с АД. Известно, что люди, у которых развивается ПТСР, имеют более высокую ЧСС в состоянии покоя. Повышенная ЧСС после травмы и во время госпитализации является предиктором ПТСР даже через 4 мес после травмы [29].
Наконец, мы не обнаружили каких-либо достоверных различий между изученными параметрами холтеровского мониторирования ЭКГ и СМАД у пациентов с ампутированными конечностями по сравнению с сохранными. Аналогично нашим данным, в исследовании
J. Tropf и соавт., изучавших долговременное влияние ампутации на различные сердечно-сосудистые и метаболические нарушения у пациентов с боевыми травмами, не обнаружено различий в риске развития АГ, гиперлипидемии, сахарного диабета, кардиальной патологии у пациентов, перенесших ампутацию, по сравнению с лицами с сохранными конечностями. Однако в этом исследовании изучались долгосрочные исходы после ампутаций конечностей и средний период наблюдения составил 12 лет, в то время как у нас – 38 дней [30].
Заключение
Результаты исследования свидетельствуют о том, что у пациентов с боевыми травмами очень часто обнаруживается синусовая тахикардия, регистрирующаяся в течение длительного периода времени. ЧСС максимальна у раненых самого молодого возраста и уменьшается по мере увеличения возраста. Очень часто встречается синусовая аритмия, другие нарушения ритма и проводимости – существенно реже. Часто наблюдается АГ, особенно диастолическая. Наше исследование подтверждает тот факт, что боевая травма является фактором риска ССП, и закладывает основу для последующих исследований последствий боевых травм для состояния здоровья. Раннее выявление ССП у молодых пациентов, перенесших боевую травму, позволит своевременно назначить соответствующую медикаментозную и немедикаментозную терапию и улучшить прогноз этих раненых.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Источник финансирования: нет.
Информация об авторах
Information about the authors
Тополянская Светлана Викторовна – д-р мед. наук, доц. каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ
им. И.М. Сеченова» (Сеченовский Университет), ГБУЗ ГВВ №3.
E-mail: sshekshina@yandex.ru; ORCID: 0000-0002-4131-8432
Svetlana V. Topolyanskaya – Dr. Sci. (Med.), Associate Professor, Sechenov First Moscow State Medical University (Sechenov University), War Veterans Hospital Nо 3.
E-mail: sshekshina@yandex.ru; ORCID: 0000-0002-4131-8432
Куржос Мария Николаевна – врач-терапевт, ГБУЗ ГВВ №3.
E-mail: masha1shevchyk@gmail.com
Maria N. Kurzhos – general practitioner, War Veterans Hospital Nо 3. E-mail: masha1shevchyk@gmail.com
Пилярова Медина Халитовна – врач-гериатр, ГБУЗ ГВВ №3.
E-mail: pilyarovamk@gvv3.net
Medina Kh. Pilyarova – geriatrician, War Veterans Hospital Nо 3. E-mail: pilyarovamk@gvv3.net
Бубман Леонид Игоревич – врач-хирург, ГБУЗ ГВВ №3.
E-mail: bubmanli@gvv3.net; ORCID: 0000-0002-4195-3188
Leonid I. Bubman – surgeon, War Veterans Hospital Nо 3.
E-mail: bubmanli@gvv3.net; ORCID: 0000-0002-4195-3188
Голимбекова Мария Вячелавовна – врач-терапевт, ГБУЗ ГВВ №3. E-mail: golimbekovamv@gvv3.net; ORCID: 0009-0003-6234-2807
Maria V. Golimbekova – general practitioner, War Veterans Hospital Nо 3. E-mail: golimbekovamv@gvv3.net;
ORCID: 0009-0003-6234-2807
Мельникова Ксения Дмитриевна – врач-терапевт, ГБУЗ ГВВ №3. E-mail: melnikovakd@gvv3.net
Ksenia D. Melnikova – general practitioner, War Veterans Hospital Nо 3. E-mail: melnikovakd@gvv3.net
Молочников Александр Юрьевич – зав. хирургическим отд-нием №21, ГБУЗ ГВВ №3. E-mail: molochnikovay@gvv3.net
Alexander Yu. Molochnikov – head of the Surgical Department No. 21, War Veterans Hospital Nо 3.
E-mail: molochnikovay@gvv3.net
Хан Станислав Олегович – врач-хирург, ГБУЗ ГВВ №3.
E-mail: khanso@gvv3.net
Stanislav O. Khan – surgeon, War Veterans Hospital Nо 3.
E-mail: khanso@gvv3.net
Атоян Елена Альбертовна – врач отд-ния функциональной диагностики, ГБУЗ ГВВ №3. E-mail: atoyanea@gvv3.net
Elena A. Atoyan – doctor, War Veterans Hospital Nо 3.
E-mail: atoyanea@gvv3.net
Алексашина Наталья – врач отд-ния функциональной диагностики, ГБУЗ ГВВ №3. E-mail: aleksashinann@gvv3.net
Natalia N. Aleksashina – doctor, War Veterans Hospital
Nо 3. E-mail: aleksashinann@gvv3.net
Дмитриева Елена Владимировна – зав. отд-нием функциональной диагностики, ГБУЗ ГВВ №3.
E-mail: dmitrievaev@gvv3.net
Elena V. Dmitrieva – head of the Department of Functional Diagnostics, War Veterans Hospital Nо 3.
E-mail: dmitrievaev@gvv3.net
Рачина Светлана Александровна – д-р мед. наук, проф.,
зав. каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ
им. И.М. Сеченова» (Сеченовский Университет).
E-mail: svetlana.ratchina@antibiotic.ru; ORCID: 0000-0002-3329-7846
Svetlana A. Rachina – Dr. Sci. (Med.), Professor, Sechenov First Moscow State Medical University (Sechenov University). E-mail: svetlana.ratchina@antibiotic.ru;
ORCID: 0000-0002-3329-7846
Лыткина Каринэ Арнольдовна – канд. мед. наук, зам. глав. врача по терапии, ГБУЗ ГВВ №3. E-mail: lytkinaka@gvv3.net;
ORCID: 0000-0001-9647-7492
Karine A. Lytkina – Cand. Sci. (Med.), Deputy Chief doctor, War Veterans Hospital Nо 3. E-mail: lytkinaka@gvv3.net; ORCID: 0000-0001-9647-7492
Мелик-Оганджанян Гаянэ Юрьевна – зам. глав. врача
по медицинской части, ГБУЗ ГВВ №3. E-mail: nachmed@gvv3.net
Gayane Yu. Melik-Ogandjanyan – Deputy Chief doctor, War Veterans Hospital Nо 3. E-mail: nachmed@gvv3.net
Мелконян Георгий Геннадьевич – д-р мед. наук, проф., глав. врач, ГБУЗ ГВВ №3, ФГБОУ ДПО РМАНПО.
E-mail: gvv3@zdrav.mos.ru; ORCID: 0000-0002-4021-5044
Georgiy G. Melkonyan – Dr. Sci. (Med.), Professor, Chief doctor, War Veterans Hospital Nо 3, Russian Medical Academy of Continuous Professional Education.
E-mail: gvv3@zdrav.mos.ru; ORCID: 0000-0002-4021-5044
Поступила в редакцию: 14.03.2024
Поступила после рецензирования: 21.03.2024
Принята к публикации: 28.03.2024
Received: 14.03.2024
Revised: 21.03.2024
Accepted: 28.03.2024
Клинический разбор в общей медицине №2 2024
Нарушения сердечного ритма и профиль артериального давления у пациентов с боевыми травмами
Номера страниц в выпуске:38-47
Аннотация
Цель. Изучить возможные нарушения ритма и проводимости, а также профиль артериального давления (АД) у пациентов молодого и среднего возраста с боевыми ранениями.
Материалы и методы. В одномоментное (cross-sectional) исследование включены 102 пациента, перенесших ранение конечностей в сроки от 13 до 114 дней (медиана 38 дней) до поступления в стационар. Возраст включенных в исследование пациентов варьировал от 20 до 59 лет, в среднем составляя 35,7±8,5 года. Пациентам проводили холтеровское мониторирование электрокардиограммы и суточное мониторирование АД. Применяли следующие опросники и шкалы: опросник для выявления признаков вегетативных изменений (А.М. Вейн), шкалу оценки выраженности психофизиологической реакции на стресс, индекс тяжести инсомнии, шкалу Гамильтона для оценки тревоги, шкалу Гамильтона для оценки депрессии, опросник на скрининг посттравматического стрессового расстройства, визуальную аналоговую шкалу боли.
Результаты. Средняя частота сердечных сокращений (ЧСС) за сутки достигала 84,6±11,1 в минуту, минимальная ЧСС – 56,9±10,1, максимальная ЧСС – 134,4±18,6 в минуту. Средняя по группе продолжительность тахикардии составила 498,1±316 мин (8 ч 18 мин). Наблюдалась обратная корреляция между возрастом больных и продолжительностью тахикардии за сутки (r=-0,29; р=0,04), максимальной ЧСС (r=-0,28; p=0,007), минимальной ЧСС за сутки (r=-0,23; р=0,02). У пациентов 20–29 лет максимальная ЧСС достигала 141,4±19,4, у пациентов старше 40 лет – 134,3±17,9 (р=0,009). Величина циркадного индекса в среднем по группе составляла 1,17±0,13 (0,68–1,47). У 69,7% циркадный индекс был ригидным. Вариабельность ЧСС находилась в пределах нормальных величин у 32,2% обследованных пациентов, у 48,8% она была снижена, у 19,1% – резко снижена. Нарушения сердечного ритма зарегистрированы у 65,5% пациентов. Наиболее часто выявлялась синусовая аритмия (в 76,2% случаев всех аритмий), миграция суправентрикулярного водителя ритма (в 27,0%) и предсердный ритм (в 11,1%). Артериальная гипертензия выявлена у 67,7% обследованных пациентов. Максимальное систолическое АД (САД), соответствующее артериальной гипертензии 1-й степени, зарегистрировано у 43,9% пациентов, 2-й степени – у 19,7%, 3-й степени – у 3,0%, высокое нормальное АД – у 16,7%, нормальное АД – у 16,7%. Максимальное диастолическое АД (ДАД), соответствующее АГ 1-й степени, обнаружено у 30,8% пациентов, 2-й степени – у 30,8%, 3-й степени – у 15,4%, высокое нормальное АД – у 10,8%, нормальное АД – у 12,3%. Среднесуточное САД составляло 126 мм рт. ст., ДАД – 81 мм рт. ст. Среднее дневное САД составляло 128 мм рт. ст., ДАД – 82 мм рт. ст., среднее ночное САД – 118 мм рт. ст., ДАД – 77 мм рт. ст. Максимальное САД достигало 148 мм рт. ст., ДАД – 97 мм рт. ст. При анализе типов суточных кривых АД подавляющее большинство пациентов (44,6%) отнесены к типу «нон-диппер», как для САД, так и для ДАД.
Выводы. Результаты исследования свидетельствуют о том, что у пациентов с боевыми травмами очень часто обнаруживается синусовая тахикардия, регистрирующаяся в течение длительного периода времени. ЧСС максимальна у раненых самого молодого возраста и уменьшается по мере увеличения возраста. Очень часто встречается синусовая аритмия, другие нарушения ритма и проводимости – существенно реже. Часто регистрируется повышенное АД, особенно ДАД.
Ключевые слова: ранения, боевая травма, частота сердечных сокращений, артериальное давление, артериальная гипертензия.
Для цитирования: Тополянская С.В., Куржос М.Н., Пилярова М.Х., Бубман Л.И., Голимбекова М.В., Мельникова К.Д., Молочников А.Ю., Хан С.О., Атоян Е.А., Алексашина Н.Н., Дмитриева Е.В., Рачина С.А., Лыткина К.А., Мелик-Оганджанян Г.Ю., Мелконян Г.Г. Нарушения сердечного ритма и профиль артериального давления у пациентов с боевыми травмами. Клинический разбор в общей медицине. 2024; 5 (2): 38–47. DOI: 10.47407/kr2023.5.2.00386
Цель. Изучить возможные нарушения ритма и проводимости, а также профиль артериального давления (АД) у пациентов молодого и среднего возраста с боевыми ранениями.
Материалы и методы. В одномоментное (cross-sectional) исследование включены 102 пациента, перенесших ранение конечностей в сроки от 13 до 114 дней (медиана 38 дней) до поступления в стационар. Возраст включенных в исследование пациентов варьировал от 20 до 59 лет, в среднем составляя 35,7±8,5 года. Пациентам проводили холтеровское мониторирование электрокардиограммы и суточное мониторирование АД. Применяли следующие опросники и шкалы: опросник для выявления признаков вегетативных изменений (А.М. Вейн), шкалу оценки выраженности психофизиологической реакции на стресс, индекс тяжести инсомнии, шкалу Гамильтона для оценки тревоги, шкалу Гамильтона для оценки депрессии, опросник на скрининг посттравматического стрессового расстройства, визуальную аналоговую шкалу боли.
Результаты. Средняя частота сердечных сокращений (ЧСС) за сутки достигала 84,6±11,1 в минуту, минимальная ЧСС – 56,9±10,1, максимальная ЧСС – 134,4±18,6 в минуту. Средняя по группе продолжительность тахикардии составила 498,1±316 мин (8 ч 18 мин). Наблюдалась обратная корреляция между возрастом больных и продолжительностью тахикардии за сутки (r=-0,29; р=0,04), максимальной ЧСС (r=-0,28; p=0,007), минимальной ЧСС за сутки (r=-0,23; р=0,02). У пациентов 20–29 лет максимальная ЧСС достигала 141,4±19,4, у пациентов старше 40 лет – 134,3±17,9 (р=0,009). Величина циркадного индекса в среднем по группе составляла 1,17±0,13 (0,68–1,47). У 69,7% циркадный индекс был ригидным. Вариабельность ЧСС находилась в пределах нормальных величин у 32,2% обследованных пациентов, у 48,8% она была снижена, у 19,1% – резко снижена. Нарушения сердечного ритма зарегистрированы у 65,5% пациентов. Наиболее часто выявлялась синусовая аритмия (в 76,2% случаев всех аритмий), миграция суправентрикулярного водителя ритма (в 27,0%) и предсердный ритм (в 11,1%). Артериальная гипертензия выявлена у 67,7% обследованных пациентов. Максимальное систолическое АД (САД), соответствующее артериальной гипертензии 1-й степени, зарегистрировано у 43,9% пациентов, 2-й степени – у 19,7%, 3-й степени – у 3,0%, высокое нормальное АД – у 16,7%, нормальное АД – у 16,7%. Максимальное диастолическое АД (ДАД), соответствующее АГ 1-й степени, обнаружено у 30,8% пациентов, 2-й степени – у 30,8%, 3-й степени – у 15,4%, высокое нормальное АД – у 10,8%, нормальное АД – у 12,3%. Среднесуточное САД составляло 126 мм рт. ст., ДАД – 81 мм рт. ст. Среднее дневное САД составляло 128 мм рт. ст., ДАД – 82 мм рт. ст., среднее ночное САД – 118 мм рт. ст., ДАД – 77 мм рт. ст. Максимальное САД достигало 148 мм рт. ст., ДАД – 97 мм рт. ст. При анализе типов суточных кривых АД подавляющее большинство пациентов (44,6%) отнесены к типу «нон-диппер», как для САД, так и для ДАД.
Выводы. Результаты исследования свидетельствуют о том, что у пациентов с боевыми травмами очень часто обнаруживается синусовая тахикардия, регистрирующаяся в течение длительного периода времени. ЧСС максимальна у раненых самого молодого возраста и уменьшается по мере увеличения возраста. Очень часто встречается синусовая аритмия, другие нарушения ритма и проводимости – существенно реже. Часто регистрируется повышенное АД, особенно ДАД.
Ключевые слова: ранения, боевая травма, частота сердечных сокращений, артериальное давление, артериальная гипертензия.
Для цитирования: Тополянская С.В., Куржос М.Н., Пилярова М.Х., Бубман Л.И., Голимбекова М.В., Мельникова К.Д., Молочников А.Ю., Хан С.О., Атоян Е.А., Алексашина Н.Н., Дмитриева Е.В., Рачина С.А., Лыткина К.А., Мелик-Оганджанян Г.Ю., Мелконян Г.Г. Нарушения сердечного ритма и профиль артериального давления у пациентов с боевыми травмами. Клинический разбор в общей медицине. 2024; 5 (2): 38–47. DOI: 10.47407/kr2023.5.2.00386
Heart rhythm disturbances and blood pressure profile in patients with combat injuries
Svetlana V. Topolyanskaya1,, Maria N. Kurzhos2, Medina Kh. Pilyarova2, Leonid I. Bubman2,Maria V. Golimbekova2, Ksenia D. Melnikova2, Alexander Yu. Molochnikov2, Stanislav O. Khan2,
Elena A. Atoyan2, Natalia N. Aleksashina2, Elena V. Dmitrieva2, Svetlana A. Rachina1,
Karine A. Lytkina2, Gayane Yu. Melik-Ogandjanyan2, G.G. Melkonyan2,3
1 Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russia;
2 War Veterans Hospital Nо 3, Moscow, Russia;
3 Russian Medical Academy of Continuous Professional Education, Moscow, Russia
sshekshina@yandex.ru
Abstract
Aim. To investigate possible rhythm and conduction disturbances, as well as the blood pressure (BP) profile in young and middle-aged patients with combat wounds.
Materials and methods. The cross-sectional study enrolled 102 patients who suffered limb injuries in the period from 13 to 114 days (median 38 days) before admission to the hospital. The age of the patients included in the study ranged from 20 to 59 years, with an average of 35.7±8.5 years. Patients underwent Holter ECG monitoring and 24-hour BP monitoring. The following questionnaires and scales were used: a questionnaire to identify signs of autonomic changes (A. Vein), a scale for assessing the severity of psychophysiological response to stress, an insomnia severity index, the Hamilton scale for assessing anxiety, the Hamilton scale for assessing depression, a questionnaire for PTSD screening, visual analog pain scale.
Results. The mean heart rate per day reached 84.6±11.1 per minute, the minimum heart rate was 56.9±10.1, the maximum heart rate was 134.4±18.6 per minute. The group mean duration of tachycardia was 498.1±316 minutes (8 hours 18 minutes). There was an inverse correlation between the age of patients and the duration of tachycardia per day (r=-0.29; p=0.04), maximum heart rate (r=-0.28; p=0.007), minimum heart rate per day (r=-0.23; p=0.02). In patients 20-29 years old, the maximum heart rate reached 141.4±19.4, in patients over 40 years old – 134.3±17.9 (p=0.009). The mean value of the circadian index for the group was 1.17±0.13 (0.68–1.47). In 69.7%, the circadian index was rigid. Heart rate variability was within normal values in 32.2% of the examined patients, in 48.8% it was reduced, and in 19.1% it was sharply reduced. Heart rhythm disturbances were recorded in 65.5% of patients. The most frequently detected sinus arrhythmia (in 76.2% of cases of all arrhythmias), migration of the supraventricular pacemaker (in 27.0%) and atrial rhythm (in 11.1%). Arterial hypertension was detected in 67.7% of the examined patients. The maximum systolic BP (SBP) corresponding to arterial hypertension of the 1st degree was registered in 43.9% of patients, grade 2 – in 19.7%, grade 3 – in 3.0%, high normal BP – in 16.7%, normal BP – in 16.7%. Maximum diastolic BP (DBP) corresponding to grade 1 hypertension was found in 30.8% of patients, grade 2 – in 30.8%, grade 3 – in 15.4%, high normal BP – in 10.8%, normal BP – in 12.3%. The mean daily SBP was 126 mm Hg, DBP was 81 mm Hg. The mean daytime SBP was 128 mm Hg, DBP was 82 mm Hg. The mean nighttime SBP is 118 mm Hg, DBP is 77 mm Hg. The maximum SBP was 148 mm Hg, DBP was 97 mm Hg. When analyzing the types of daily BP curves, the vast majority of patients (44.6%) were classified as “non-dipper” type, both for SBP and DBP.
Conclusions. The study results indicate that patients with combat injuries very often have sinus tachycardia, which is recorded over a long period of time. Heart rate is highest in the youngest injured patients and decreases as age increases. Sinus arrhythmia is very common, other rhythm and conduction disorders are much less common. High BP, especially DBP, is often recorded.
Keywords: wounds, combat trauma, heart rate, blood pressure, arterial hypertension.
For citation: Topolyanskaya S.V., Kurzhos M.N., Pilyarova M.Kh., Bubman L.I., Golimbekova M.V., Melnikova K.D., Molochnikov A.Yu., Khan S.O., Atoyan E.A., Aleksashina N.N., Dmitrieva E.V., Rachina S.A., Lytkina K.A., Melik-Ogandjanyan G.Yu., Melkonyan G.G. Heart rhythm disturbances and blood pressure profile in patients with combat injuries. Clinical analysis in general medicine. 2024; 5 (2): 38–47 (In Russ.) DOI: 10.47407/kr2023.5.2.00386
Введение
В последние два года российское здравоохранение сталкивается с абсолютно новыми вызовами, обусловленными необходимостью оказания медицинской помощи достаточно большому числу пациентов, раненных или пострадавших в ходе проведения специальной военной операции. Значительная доля таких пациентов страдают не только непосредственно от самого ранения, физической травмы, но и от его последствий.
По данным американских исследователей, среди ветеранов боевых действий в США отмечается значительная распространенность таких заболеваний, как артериальная гипертензия (АГ), сахарный диабет и ишемическая болезнь сердца [1, 2]. Боевые травмы могут приводить к посттравматическому стрессовому расстройству (ПТСР), злоупотреблению алкоголем и наркотическими средствами, функциональным ограничениям, изменениям в различных органах и системах, что ведет за собой возникновение широкого спектра хронических заболеваний [1, 3, 4]. Сама по себе боевая травма является возможным фактором риска сердечно-сосудистых заболеваний, включая АГ и ишемическую болезнь сердца, поскольку она ведет за собой разнообразную патологию – от легкой локальной травмы до массивного повреждения с развитием полиорганной недостаточности [1, 2].
Известно, что у некоторых пациентов АГ и аритмии могут представлять собой психосоматические расстройства, а одним из значимых факторов риска этой патологии является воздействие сильно травмирующих жизненных событий [1]. Полагают, что повторяющееся повышение артериального давления (АД), вызванное эмоциональным стрессом, в конечном итоге приводит к структурным изменениям в сосудах и устойчивой АГ [5]. Однако очень мало работ, в которых бы изучалось влияние различных факторов риска, включая психоэмоциональные, на возникновение и прогрессирование АГ у военнослужащих, в том числе получивших боевую травму [6]. В немногочисленных исследованиях на эту тему, проведенных главным образом исследователями из США, изучавшими большие группы ветеранов военных действий в Афганистане и Ираке, зарегистрирована повышенная частота развития АГ, обусловленная прежде всего ПТСР [7, 8]. Еще в одном американском исследовании с участием 3846 раненых обнаружена зависимость между тяжестью боевой травмы и увеличением долгосрочного риска возникновения АГ у раненых [9]. Связь между тяжестью боевой травмы и риском АГ среди раненых военнослужащих может быть опосредована не только ПТСР, но и воспалительными и поведенческими реакциями. Влияние на здоровье таких факторов риска, как курение, злоупотребление алкоголем и наркотическими средствами, неправильное питание, ожирение и снижение физической активности также может способствовать развитию сердечно-сосудистой патологии (ССП) [10].
В одном из самых крупных исследований по влиянию боевой травмы на ССП установлена значимая взаимосвязь между хроническим течением ПТСР и последующим развитием АГ. В этой работе продемонстрировано независимое влияние физической травмы и ее психологических последствий (ПТСР) на патофизиологию АГ. Авторами этого исследования предложена гипотеза, согласно которой различные воспалительные, метаболические, психические и поведенческие факторы лежат в основе взаимосвязи между воздействием физической и психологической травмы и последующим развитием АГ (рис. 1) [10].

Во-первых, боевая травма приводит к системной воспалительной реакции и инициирует каскад, который предрасполагает к широкому спектру заболеваний, включая АГ и другую ССП. ПТСР, которое часто встречается у раненых, модулирует этот эффект либо напрямую через усиление воспалительных реакций, либо косвенно посредством увеличения массы тела и злоупотребления психоактивными веществами. Вместе с тем у раненых с более тяжелыми травмами наблюдаются и более выраженные функциональные ограничения, усугубляющие ССП [10].
Хорошо известно, что стресс играет важную роль в патофизиологии многих не только психических, но и соматических расстройств, включая АГ [1]. Стимуляция симпатической и ренин-ангиотензин-альдостероновой системы, индуцированная стрессом, также может принимать участие в патогенезе АГ [5]. Известно, что острая реакция на травму, включая боевую, характеризуется как локальным повреждением, так и общим ответом, заключающимся прежде всего в активации оси гипоталамус–гипофиз–надпочечники и повышением концентрации гормонов и различных медиаторов воспаления. Все эти изменения направлены на усиление защитных механизмов и повышение выживаемости [11].
По прошествии двух лет с момента начала специальной военной операции еще нет общедоступных данных по долгосрочным исходам ранений, включая возникновение ССП. Настоящее исследование было разработано с целью выявления вероятной ССП у пациентов с боевыми ранениями.
Цель исследования – изучить возможные нарушения ритма и проводимости, а также профиль АД у пациентов молодого и среднего возраста с боевыми ранениями.
Материал и методы
Данная работа была выполнена на клинической базе Госпиталя для ветеранов войн №3 (Москва) и представляла собой одномоментное (cross-sectional) наблюдательное исследование. В исследование включали раненых с боевыми травмами конечностей.
Пациентам проводилось холтеровское мониторирование электрокардиограммы (ЭКГ) и суточное мониторирование АД (СМАД). В рамках данного исследования применялись следующие опросники и шкалы: опросник для выявления признаков вегетативных изменений (А.М. Вейн) [12], шкала оценки выраженности психофизиологической реакции на стресс [13], индекс тяжести инсомнии [14], шкала Гамильтона для оценки тревоги [15], шкала Гамильтона для оценки депрессии [16], опросник на скрининг ПТСР [13], визуальная аналоговая шкала боли.
Полученные данные анализировали с использованием программного обеспечения Statistica (версия 13). Для предоставления полученных данных использовали методы описательной статистики (среднее значение и стандартное отклонение – СО – для количественных переменных; число и долю – для качественных переменных). Проводили корреляционный анализ с помощью критерия Спирмена.
Результаты
В исследование включены 102 пациента, перенесших ранение нижних и/или верхних конечностей в сроки от 13 до 114 дней (медиана 38 дней) до поступления в стационар. Все участники исследования были мужчинами. Возраст включенных в исследование пациентов варьировал от 20 до 59 лет, в среднем составляя 35,7±8,5 го-да. Доля пациентов моложе 30 лет достигала 29,4%, 30–39 лет – 35,3%, 40 лет и старше – 35,3%. Нарушения сердечного ритма в анамнезе были зарегистрированы лишь у 8,9% пациентов (в половине из этих случаев – тахикардия); антиаритмические препараты никто из пациентов не принимал. Эпизодическое повышение АД до ранения отмечали 32,1% из опрошенных пациентов, диапазон повышения АД составлял 130–150/90–100 мм
рт. ст.; лишь у двух пациентов АД повышалось до 180/90–100 мм рт. ст. Никто из этих пациентов не контролировал АД, диагноз АГ ранее был установлен только одному раненому. Антигипертензивные препараты регулярно получал лишь один пациент – он принимал валсартан в комбинации с индапамидом.
Параметры частоты сердечных сокращений (ЧСС) у обследованных пациентов представлены в табл. 1, 2.

При проведении корреляционного анализа обнаружены достоверные обратные корреляции между возрастом пациентов и: продолжительностью тахикардии за сутки (r=-0,29; р=0,04), максимальной ЧСС – ЧССmax (r=-0,28; р=0,007), минимальной ЧСС – ЧССmin за сутки (r=-0,23; р=0,02).
Средние значения циркадного индекса составили 1,17±0,13 (норма 1,24–1,44), варьируя от 0,68 до 1,47.
У 69,7% из обследованных пациентов циркадный индекс был ригидным. Циркадный индекс был ригидным у 79,2% пациентов в возрасте 40 лет и старше, тогда как в группе участников моложе 30 лет этот показатель составил 52% (р=0,04). Зарегистрирована обратная корреляция между циркадным индексом и возрастом пациентов (r=-0,27; р=0,01). Вариабельность ЧСС находилась в пределах нормальных величин у 32,2% обследованных пациентов, у 48,8% она была снижена, у 19,1% – резко снижена.
Нарушения сердечного ритма зарегистрированы у 65,5% пациентов. Наиболее часто выявлялась синусовая аритмия (в 76,2% случаев всех аритмий), миграция суправентрикулярного водителя ритма (в 27,0%) и предсердный ритм (в 11,1%). Эпизоды суправентрикулярной тахикардии обнаружены лишь у двух пациентов (3,1% всех аритмий), пробежка желудочковой тахикардии – у одного. Атриовентрикулярная блокада 1-й степени зарегистрирована у 3 больных, 2-й степени тип Мобитц-2 – у 2 пациентов. Суправентрикулярная экстрасистолия наблюдалась у 77,9% пациентов, желудочковая экстрасистолия – у 45,3% пациентов. Медиана числа суправентрикулярных экстрасистол составила всего лишь 4, желудочковых – одна. Установлена прямая корреляция между возрастом пациентов и числом желудочковых (r=0,37; р=0,003) и наджелудочковых экстрасистол (r=0,28; р=0,01).
Зарегистрирована прямая корреляция между временем, прошедшим с момента ранения, и средней ЧСС (r=0,27; р=0,01), ЧССmin (r=0,21; р=0,04), а также обратная корреляция с числом суправентрикулярных экстрасистол, не достигавшая, однако, степени статистической достоверности (r=-0,19; р=0,09). У пациентов моложе 30 лет отмечены прямая корреляция между давностью ранения и средней ЧСС (r=0,42; р=0,03) и обратная корреляция с числом суправентрикулярных экстрасистол (r=-0,6; р=0,002). У раненых старше 30 лет никаких достоверных взаимосвязей между временем, прошедшим с момента ранения, и показателями холтеровского мониторирования ЭКГ не обнаружено.
В общей группе пациентов установлена прямая корреляция между показателями шкалы тревоги Гамильтона и числом желудочковых экстрасистол (r=0,5; р=0,008). При этом параметры тревоги прямо коррелировали с числом желудочковых экстрасистол у пациентов моложе 40 лет (r=0,61; p=0,001), тогда как у раненых в возрасте 40 лет и старше никаких достоверных взаимосвязей не обнаружено. Вместе с тем у пациентов 40 лет и старше обнаружена прямая корреляция между показателями шкалы тревоги и ЧССmax (r=0,57; р=0,08). В общей группе раненых зарегистрирована прямая корреляция между показателями шкалы депрессии Гамильтона и средней ЧСС (r=0,32; р=0,06), достигавшая степени максимальной достоверности у пациентов в возрасте от 30 до 39 лет (r=0,54; р=0,03).
В целом не наблюдалось никаких достоверных взаимосвязей между показателями опросника для выявления признаков вегетативных изменений и всеми изученными параметрами холтеровского мониторирования ЭКГ, однако у пациентов в возрасте от 20 до 29 лет обнаружена прямая корреляция с ЧССmin (r=0,52; р=0,01) и средней ЧСС, однако данная взаимосвязь не достигала степени статистической достоверности (r=0,32; р=0,1).
Во всех группах пациентов не установлено никаких достоверных корреляций между показателями холтеровского мониторирования ЭКГ и параметрами шкалы оценки выраженности психофизиологической реакции на стресс (р=0,18–0,81) и опросника на скрининг ПТСР (р=0,13–0,9).
Показатели индекса тяжести инсомнии в общей группе пациентов коррелировали лишь с ЧССmax (r=0,3; р=0,04). У раненых моложе 40 лет установлены прямые корреляции не только с ЧССmax (r=0,4; p=0,01), но и с числом желудочковых экстрасистол (r=0,37; p=0,05) и наджелудочковых экстрасистол, однако данная взаимосвязь не достигала степени статистической достоверности (r=0,24; p=0,1).
 В общей группе пациентов зафиксирована обратная корреляция между временем, прошедшим с момента ранения, и показателями шкалы оценки выраженности психофизиологической реакции на стресс (r=-0,28; p=0,05), индекса тяжести инсомнии (r=-0,34; p=0,01), визуальной аналоговой шкалы боли (r=-0,28; p=0,05). У раненых в возрасте 20–29 лет установлены обратные взаимосвязи между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=-0,54; p=0,01), опросника на скрининг ПТСР (r=-0,51; p=0,02), шкалы оценки выраженности психофизиологической реакции на стресс (r=-0.51; p=0,02), индекса тяжести инсомнии (r=-0,46; p=0,05) и визуальной аналоговой шкалой боли (r=-0,43; p=0,07). В группе пациентов в возрасте 30–39 лет обнаружена лишь корреляция между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=0,56; p=0,01), а также индекса тяжести инсомнии (r=-0,45; p=0,05). У раненых в возрасте 40 лет и старше никаких достоверных взаимосвязей между давностью ранения и показателями изученных шкал и опросников установлено не было.
В общей группе пациентов зафиксирована обратная корреляция между временем, прошедшим с момента ранения, и показателями шкалы оценки выраженности психофизиологической реакции на стресс (r=-0,28; p=0,05), индекса тяжести инсомнии (r=-0,34; p=0,01), визуальной аналоговой шкалы боли (r=-0,28; p=0,05). У раненых в возрасте 20–29 лет установлены обратные взаимосвязи между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=-0,54; p=0,01), опросника на скрининг ПТСР (r=-0,51; p=0,02), шкалы оценки выраженности психофизиологической реакции на стресс (r=-0.51; p=0,02), индекса тяжести инсомнии (r=-0,46; p=0,05) и визуальной аналоговой шкалой боли (r=-0,43; p=0,07). В группе пациентов в возрасте 30–39 лет обнаружена лишь корреляция между временем, прошедшим с момента ранения, и показателями опросника для выявления признаков вегетативных изменений (r=0,56; p=0,01), а также индекса тяжести инсомнии (r=-0,45; p=0,05). У раненых в возрасте 40 лет и старше никаких достоверных взаимосвязей между давностью ранения и показателями изученных шкал и опросников установлено не было.Основные показатели АД в исследуемой группе пациентов представлены на рис. 2. Параметры СМАД у раненых с АГ и без нее отражены в табл. 3.

При сравнении показателей АД в разных возрастных группах пациентов установлены достоверные различия лишь в отношении пульсового давления: у раненых в возрасте 20–29 лет пульсовое АД достигало 48±7,6 мм рт. ст., у пациентов 40 лет и старше – 40,8±8,5 мм рт. ст. (р=0,006 для различий с пациентами 20–29 лет), у пациентов 30–39 лет – 46,2±7,9 мм рт. ст. (р=0,03 для различий с ранеными в возрасте 40 лет и старше).
По результатам СМАД АГ выявлена у 67,7% обследованных пациентов. Максимальное систолическое АД (САДmax), соответствующее АГ 1-й степени, зарегистрировано у 43,9% пациентов, 2-й степени – у 19,7%,
3-й степени – у 3,0%, высокое нормальное АД – у 16,7%, нормальное АД – у 16,7%. Максимальное диастолическое АД (ДАДmax), соответствующее АГ 1-й степени, обнаружено у 30,8% пациентов, 2-й степени – у 30,8%,
3-й степени – у 15,4%, высокое нормальное АД – у 10,8%, нормальное АД – у 12,3%. Различия в распространенности АГ в разных возрастных группах раненых отражены в табл. 4.

В общей группе пациентов зарегистрирована обратная корреляция между возрастом пациентов и пульсовым АД (r=-0,35; р=0,004), возрастом и ДАДmax (r=0,25; р=0,04). Наряду с этим установлена прямая корреляция между временем, прошедшим с момента ранения, и средним ДАД (r=0,26; р=0,04), дневным ДАД (r=0,28; р=0,02) и ДАДmax (r=0,32; р=0,01).
Типы суточных кривых АД представлены на рис. 3.

В общей группе пациентов зарегистрированы достоверные корреляции между ДАДmax и показателями шкалы тревоги Гамильтона (r=0,39; p=0,02), минимальным ДАД (ДАДmin) и индексом тяжести инсомнии (r=0,4; p=0,05), минимальным САД (САДmin) и циркадным индексом (r=-0,36; р=0,02). Корреляционные взаимосвязи между АД и другими параметрами у раненых в возрасте от 20 до 29 лет представлены в табл. 5.
Показатели холтеровского мониторирования ЭКГ и СМАД отдельно проанализированы у пациентов с ампутациями конечностей. Различий всех исследуемых показателей холтеровского мониторирования ЭКГ и СМАД у пациентов с ампутациями и с сохранными конечностями зарегистрировано не было, за исключением ночного ДАД (79,8±5,0 и 75,8±9,1 мм рт. ст. соответственно; р=0,04).
Обсуждение
В нашей группе пациентов АГ выявлена в 67,7% случаев, а нормальное АД зарегистрировано лишь в 12,3%. В исследовании J. Howard и соавт. распространенность АГ в выборке из 38 734 военнослужащих составила 7,6% [17]. Однако в этом исследовании лишь 0,6% пациентов были ранены, в то время как 50,8% были развернуты, но не участвовали в боевых действиях, а 48,6% участвовали в боевых действиях. По сравнению с военнослужащими, которые не участвовали в боевых действиях, вероятность АГ повышалась в 1,28 раза среди тех, кто участвовал в боевых действиях, но не был ранен, и в 1,46 раз у раненых. В этом исследовании небольшая продолжительность сна, ПТСР, а также избыточная масса тела увеличивали риск АГ [17]. По нашим данным, также установлена достоверная взаимосвязь между индексом тяжести инсомнии и ДАД.
В наших наблюдениях выраженное повышение САД, соответствующее АГ 2–3-й степени, зарегистрировано у 22,7% пациентов, тогда как аналогичное повышение ДАД выявлено почти у половины (46,2%). Если принимать во внимание пороговое значение для диагностики АГ, равное 130/80 мм рт. ст. [18], то лишь 5,5% наших пациентов в возрасте 20–29 лет имели нормальное АД.
Известно, что диастолическая АГ представляет собой наиболее частый фенотип АГ у лиц моложе 50 лет, а ее пик приходится на возраст от 30 до 49 лет [19]. Однако в наших наблюдениях максимальная частота диастолической АГ отмечалась в самой молодой группе пациентов от 20 до 29 лет. Известно, что основными причинами повышения ДАД являются ожирение, низкая физическая нагрузка, стресс, тревога, избыточное потребление соли и злоупотребление алкогольными напитками. По нашему мнению, наиболее очевидными причинами повышения АД у обследованных нами раненых можно рассматривать стресс, тревогу и, возможно, злоупотребление алкоголем. Так, у наших пациентов зарегистрированы достоверные корреляции между максимальным ДАД и показателями шкалы тревоги Гамильтона. Уже достаточно давно было высказано предположение, что эссенциальная АГ является отчасти психосоматическим расстройством, а психоэмоциональный стресс – один из триггерных механизмов повышения АД, которое без надлежащей коррекции может перерасти в стойкую АГ. Гиперреактивность сердечно-сосудистой системы на различные психологические факторы и активация симпато-адреналовой и гипоталамо-гипофизарно-надпоечниковой системы участвует в патогенезе АГ и способствует ее более раннему возникновению [20].
У наших пациентов в возрасте 20–29 лет пульсовое АД достигало 48 мм рт. ст., у пациентов 40 лет и старше –
40 мм рт. ст. Известно, что высокое пульсовое давление – фактор риска сердечно-сосудистых заболеваний, включая инфаркт миокарда и инсульт, а также смертности от них, хотя клиническая значимость высокого пульсового давления у лиц молодого возраста окончательно не ясна. По нашим данным, зарегистрирована обратная корреляция между возрастом пациентов и пульсовым АД, в то время как физиологически должно быть наоборот – пульсовое давление повышается с возрастом в связи с увеличением жесткости артерий [21].
В наших наблюдениях установлена прямая корреляция между временем, прошедшим с момента ранения, и различными показателями ДАД, что косвенно может отражать ведущую роль именно диастолического давления как маркера стрессовой гипертензии. Чем дольше время от момента ранения, тем больше накопления негативного влияния стрессовых факторов на сердечно-сосудистую систему и закрепления стойкой АГ. Аналогично нашим данным, в исследовании
A. Voronko и соавт., изучавших соматическую патологию у военнослужащих, перенесших лучевую болезнь, и участников военных конфликтов, не получивших боевых ранений, с увеличением времени после травмы течение АГ становилось более тяжелым. В этом исследовании у участников военных конфликтов отмечено более легкое течение АГ по сравнению с облученными, что объяснялось авторами их более молодым возрастом [22]. Однако в отличие от наших пациентов у участников данного исследования не было боевых ранений. Стоит отметить, что долгосрочное влияние травмы на АГ достаточно известно, однако очень мало данных по влиянию АГ, выявленной на раннем этапе после травмы, на неблагоприятные исходы [23].
В нашей группе пациентов лишь у каждого пятого зарегистрировано нормальное ночное снижение АД. Аналогично нашим данным, в исследовании Д.А. Галактионова и соавт., изучавших профиль АД у военнослужащих, также чаще превалировал профиль АД non-dipper [6]. По мнению этих исследователей, такой фактор риска, как травма, имеет большое влияние на изменение суточного профиля АД, что отчасти может быть
обусловлено инсомнией, тревогой и депрессией, вызванными стрессом. У наших пациентов в возрасте
20–29 лет были обнаружены прямые взаимосвязи между ДАД и показателями шкалы тревоги, опросника для выявления признаков вегетативных изменений, шкалы оценки выраженности психофизиологической реакции на стресс и опросника на скрининг ПТСР.
Хорошо известно, что боевая травма приводит к психологическому стрессу, который способствует возникновению различных сердечно-сосудистых заболеваний, включая АГ. Многими исследователями была продемонстрирована прямая взаимосвязь между ПТСР и АГ [1, 10]. Однако в наших наблюдениях прямая корреляция между показателями опросника на скрининг ПТСР и АД была обнаружена только у самых молодых пациентов
20–29 лет. Помимо ПТСР, влияние и других факторов риска (курение, злоупотребление алкоголем и наркотическими средствами, неправильное питание) может быть вовлечено в патогенез АГ [10]. Следует отметить, что мы оценивали ПТСР не на основании результатов углубленного осмотра психолога и психиатра, а только с помощью скрининг-опросника, который может обладать меньшей чувствительностью для выявления ПТСР.
У наших пациентов 20–29 лет зарегистрированы достоверные обратные взаимосвязи между ДАД и ЧСС, тогда как пульсовое АД напрямую коррелировало с ЧСС и продолжительностью тахикардии. Бразильские исследователи также обнаружили прямую корреляцию между ЧСС и пульсовым давлением у подростков, причем только мужского пола [24]. По мнению этих авторов, одним из возможных объяснений прямой взаимосвязи между ЧСС и пульсовым АД может быть тот факт, что пульсовое давление является показателем жесткости артерий, способствующей изменениям ЧСС посредством увеличения скорости распространения пульсовой волны от аорты к периферическим сосудам; в этом случае чем выше скорость антеградной волны, тем выше последующая ретроградная волна, вызывающая перегрузку сердечно-сосудистой системы [24].
В исследовании нидерландских ученых продемонстрировано, что именно ДАД связано с вегетативной дисфункцией сердца и ЧСС [25]. Была показана обратная взаимосвязь между ДАД и вариабельностью сердечного ритма, а также реакцией ЧСС на физическую нагрузку. По мнению этих исследователей, относительный сдвиг в сторону преобладания активности симпатической нервной системы может привести к повышению системного сосудистого сопротивления и, следовательно, к более высокому среднему АД, в котором преобладает ДАД. В то же время корреляция между повышенной ЧСС и пульсовым АД также может объясняться избыточной активацией симпатической нервной системы, которая способствует более высокой ЧСС и более высокому пульсовому давлению [25].
В нашей группе пациентов отмечены различные признаки дисфункции вегетативной нервной системы, особенно у более молодых раненых. Нами зарегистрированы прямые взаимосвязи между ЧСС и показателями шкалы тревоги и депрессии Гамильтона, а у пациентов в возрасте 20–29 лет обнаружена прямая корреляция между показателями опросника для выявления признаков вегетативных изменений и ЧСС. Показатели индекса тяжести инсомнии коррелировали с ЧСС и числом экстрасистол, особенно у более молодых пациентов. При этом вариабельность ЧСС находилась в пределах нормальных величин лишь у трети обследованных пациентов.
В британском исследовании с участием 862 пациентов, половина из которых получили боевую травму, продемонстрирована обратная взаимосвязь между вариабельностью сердечного ритма и ранениями, при этом большая тяжесть ранения и минно-взрывные ранения были ассоциированы с более низкой вариабельностью сердечного ритма [26]. Более низкая вариабельность отражает относительно более низкий тонус парасимпатической нервной системы и объясняет более высокие значения ЧСС и длительность тахикардии у наших пациентов, в том числе в состоянии покоя и ночью. Другие исследователи, как и мы, зарегистрировали значимую связь между боевой травмой и ЧСС в состоянии покоя, а также ПТСР [26, 27]. Наряду с этим было показано, что ПТСР независимо связано со снижением вариабельности сердечного ритма [27, 28]. Другой потенциальной причиной снижения вариабельности сердечного ритма у раненых может быть системное воспаление, которое наиболее выражено у пациентов с минно-взрывными ранениями, наблюдавшимися практически у всех наших пациентов [26]. Другим объяснением может быть влияние взрывной волны на дисфункцию эндотелия, которая может повлиять на снижение вариабельности сердечного ритма.
ПТСР коррелирует с ЧСС, вариабельностью сердечного ритма, а также с АД. Известно, что люди, у которых развивается ПТСР, имеют более высокую ЧСС в состоянии покоя. Повышенная ЧСС после травмы и во время госпитализации является предиктором ПТСР даже через 4 мес после травмы [29].
Наконец, мы не обнаружили каких-либо достоверных различий между изученными параметрами холтеровского мониторирования ЭКГ и СМАД у пациентов с ампутированными конечностями по сравнению с сохранными. Аналогично нашим данным, в исследовании
J. Tropf и соавт., изучавших долговременное влияние ампутации на различные сердечно-сосудистые и метаболические нарушения у пациентов с боевыми травмами, не обнаружено различий в риске развития АГ, гиперлипидемии, сахарного диабета, кардиальной патологии у пациентов, перенесших ампутацию, по сравнению с лицами с сохранными конечностями. Однако в этом исследовании изучались долгосрочные исходы после ампутаций конечностей и средний период наблюдения составил 12 лет, в то время как у нас – 38 дней [30].
Заключение
Результаты исследования свидетельствуют о том, что у пациентов с боевыми травмами очень часто обнаруживается синусовая тахикардия, регистрирующаяся в течение длительного периода времени. ЧСС максимальна у раненых самого молодого возраста и уменьшается по мере увеличения возраста. Очень часто встречается синусовая аритмия, другие нарушения ритма и проводимости – существенно реже. Часто наблюдается АГ, особенно диастолическая. Наше исследование подтверждает тот факт, что боевая травма является фактором риска ССП, и закладывает основу для последующих исследований последствий боевых травм для состояния здоровья. Раннее выявление ССП у молодых пациентов, перенесших боевую травму, позволит своевременно назначить соответствующую медикаментозную и немедикаментозную терапию и улучшить прогноз этих раненых.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Источник финансирования: нет.
Информация об авторах
Information about the authors
Тополянская Светлана Викторовна – д-р мед. наук, доц. каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ
им. И.М. Сеченова» (Сеченовский Университет), ГБУЗ ГВВ №3.
E-mail: sshekshina@yandex.ru; ORCID: 0000-0002-4131-8432
Svetlana V. Topolyanskaya – Dr. Sci. (Med.), Associate Professor, Sechenov First Moscow State Medical University (Sechenov University), War Veterans Hospital Nо 3.
E-mail: sshekshina@yandex.ru; ORCID: 0000-0002-4131-8432
Куржос Мария Николаевна – врач-терапевт, ГБУЗ ГВВ №3.
E-mail: masha1shevchyk@gmail.com
Maria N. Kurzhos – general practitioner, War Veterans Hospital Nо 3. E-mail: masha1shevchyk@gmail.com
Пилярова Медина Халитовна – врач-гериатр, ГБУЗ ГВВ №3.
E-mail: pilyarovamk@gvv3.net
Medina Kh. Pilyarova – geriatrician, War Veterans Hospital Nо 3. E-mail: pilyarovamk@gvv3.net
Бубман Леонид Игоревич – врач-хирург, ГБУЗ ГВВ №3.
E-mail: bubmanli@gvv3.net; ORCID: 0000-0002-4195-3188
Leonid I. Bubman – surgeon, War Veterans Hospital Nо 3.
E-mail: bubmanli@gvv3.net; ORCID: 0000-0002-4195-3188
Голимбекова Мария Вячелавовна – врач-терапевт, ГБУЗ ГВВ №3. E-mail: golimbekovamv@gvv3.net; ORCID: 0009-0003-6234-2807
Maria V. Golimbekova – general practitioner, War Veterans Hospital Nо 3. E-mail: golimbekovamv@gvv3.net;
ORCID: 0009-0003-6234-2807
Мельникова Ксения Дмитриевна – врач-терапевт, ГБУЗ ГВВ №3. E-mail: melnikovakd@gvv3.net
Ksenia D. Melnikova – general practitioner, War Veterans Hospital Nо 3. E-mail: melnikovakd@gvv3.net
Молочников Александр Юрьевич – зав. хирургическим отд-нием №21, ГБУЗ ГВВ №3. E-mail: molochnikovay@gvv3.net
Alexander Yu. Molochnikov – head of the Surgical Department No. 21, War Veterans Hospital Nо 3.
E-mail: molochnikovay@gvv3.net
Хан Станислав Олегович – врач-хирург, ГБУЗ ГВВ №3.
E-mail: khanso@gvv3.net
Stanislav O. Khan – surgeon, War Veterans Hospital Nо 3.
E-mail: khanso@gvv3.net
Атоян Елена Альбертовна – врач отд-ния функциональной диагностики, ГБУЗ ГВВ №3. E-mail: atoyanea@gvv3.net
Elena A. Atoyan – doctor, War Veterans Hospital Nо 3.
E-mail: atoyanea@gvv3.net
Алексашина Наталья – врач отд-ния функциональной диагностики, ГБУЗ ГВВ №3. E-mail: aleksashinann@gvv3.net
Natalia N. Aleksashina – doctor, War Veterans Hospital
Nо 3. E-mail: aleksashinann@gvv3.net
Дмитриева Елена Владимировна – зав. отд-нием функциональной диагностики, ГБУЗ ГВВ №3.
E-mail: dmitrievaev@gvv3.net
Elena V. Dmitrieva – head of the Department of Functional Diagnostics, War Veterans Hospital Nо 3.
E-mail: dmitrievaev@gvv3.net
Рачина Светлана Александровна – д-р мед. наук, проф.,
зав. каф. госпитальной терапии №2, ФГАОУ ВО «Первый МГМУ
им. И.М. Сеченова» (Сеченовский Университет).
E-mail: svetlana.ratchina@antibiotic.ru; ORCID: 0000-0002-3329-7846
Svetlana A. Rachina – Dr. Sci. (Med.), Professor, Sechenov First Moscow State Medical University (Sechenov University). E-mail: svetlana.ratchina@antibiotic.ru;
ORCID: 0000-0002-3329-7846
Лыткина Каринэ Арнольдовна – канд. мед. наук, зам. глав. врача по терапии, ГБУЗ ГВВ №3. E-mail: lytkinaka@gvv3.net;
ORCID: 0000-0001-9647-7492
Karine A. Lytkina – Cand. Sci. (Med.), Deputy Chief doctor, War Veterans Hospital Nо 3. E-mail: lytkinaka@gvv3.net; ORCID: 0000-0001-9647-7492
Мелик-Оганджанян Гаянэ Юрьевна – зам. глав. врача
по медицинской части, ГБУЗ ГВВ №3. E-mail: nachmed@gvv3.net
Gayane Yu. Melik-Ogandjanyan – Deputy Chief doctor, War Veterans Hospital Nо 3. E-mail: nachmed@gvv3.net
Мелконян Георгий Геннадьевич – д-р мед. наук, проф., глав. врач, ГБУЗ ГВВ №3, ФГБОУ ДПО РМАНПО.
E-mail: gvv3@zdrav.mos.ru; ORCID: 0000-0002-4021-5044
Georgiy G. Melkonyan – Dr. Sci. (Med.), Professor, Chief doctor, War Veterans Hospital Nо 3, Russian Medical Academy of Continuous Professional Education.
E-mail: gvv3@zdrav.mos.ru; ORCID: 0000-0002-4021-5044
Поступила в редакцию: 14.03.2024
Поступила после рецензирования: 21.03.2024
Принята к публикации: 28.03.2024
Received: 14.03.2024
Revised: 21.03.2024
Accepted: 28.03.2024
Список исп. литературыСкрыть список1. Persu A, Petit G, Georges C, de Timary P. Hypertension, a Posttraumatic Stress Disorder? Time to Widen Our Perspective. Hypertension 2018;71(5):811-2. DOI: 10.1161/HYPERTENSIONAHA.118.10608
2. Rogers WH, Kazis LE, Miller DR et al. Comparing the health status of VA and non-VA ambulatory patients: the veterans’ health and medical outcomes studies. J Ambul Care Manage 2004;27:249-62.
3. Eskridge SL, Macera CA, Galarneau MR et al. Combat blast injuries: injury severity and posttraumatic stress disorder interaction on career outcomes in male servicemembers. J Rehabil Res Dev 2013;50:7-16.
4. Seal KH, Cohen G, Waldrop A et al. Substance use disorders in Iraq and Afghanistan veterans in VA healthcare, 2001- 2010: Implications for screening, diagnosis and treatment. Drug Alcohol Depend 2011;116:93-101. DOI: 10.1016/j.drugalcdep.2010.11.027
5. Mann SJ. Psychosomatic research in hypertension: the lack of impact of decades of research and new directions to consider. J Clin Hypertens (Greenwich) 2012;14(10):657-64. DOI: 10.1111/j.1751-7176.2012.00686.x
6. Галактионов Д.А., Кучмин А.Н., Пухова У.Д. и др. Оценка суточных параметров артериального давления у пациентов после перенесенной травмы. Вестник Российской Военно-медицинской академии. 2023;25(2):203-9. DOI: 10.17816/brmma192518
Galaktionov D.A., Kuchmin A.N., Pukhova U.D. et al. Assessment of daily blood pressure parameters in patients after trauma. Bulletin of the Russian Military Medical Academy. 2023;25(2):203-9. DOI: 10.17816/brmma19251 (in Russian).
7. Cohen BE, Marmar C, Ren L et al. Association of cardiovascular risk factors with mental health diagnoses in Iraq and Afghanistan war veterans using VA health care. JAMA. 2009; 302:489–492. doi: 10.1001/jama.2009.1084
8. Burg MM, Brandt C, Buta E et al. Risk for incident hypertension associated with posttraumatic stress disorder in military veterans and the effect of posttraumatic stress disorder treatment. Psychosom Med 2017;79:181-8. DOI: 10.1097/PSY.0000000000000376
9. Stewart IJ, Sosnov JA, Howard JT et al. Retrospective analysis of long-term outcomes after combat injury: a hidden cost of war. Circulation. 2015;132:2126-33. DOI: 10.1161/CIRCULATIONAHA.115.016950
10. Howard JT, Sosnov JA, Janak JC et al. Associations of initial injury severity and posttraumatic stress disorder diagnoses with long-term hypertension risk after combat injury. Hypertension 2018;71:824-32. DOI: 10.1161/HYPERTENSIONAHA.117.10496
11. Savić J, Černak I, Pejnović N et al. Acute phase response to war wound. Shock 1995;4(6):61.
12. Вейн А.М. Вегетативные расстройства. Клиника, диагностика, лечение. М.: Медицинское информационное агентство, 2003.
Wayne A.M. Autonomic disorders. Clinic, diagnosis, treatment. Moscow: Medical Information Agency, 2003 (in Russian).
13. Посттравматическое стрессовое расстройство. Клинические рекомендации. 2022.
Post-traumatic stress disorder. Clinical recommendations. 2022 (in Russian).
14. Индекс тяжести инсомнии. Режим доступа: https://sudact.ru/ law/klinicheskie-rekomendatsii-starcheskaia-asteniia-utv-minzdravom-rossii_1/prilozhenie-g/prilozhenie-g20/shablon/ (дата обращения: 15.07.2023).
Insomnia Severity Index. Available at: https://sudact.ru/law/klinicheskie-rekomendatsii-starcheskaia-asteniia-utv-minzdravom-rossii_1/ prilozhenie-g/prilozhenie-g20/shablon/ (Accessed: 15.07.2023) (in Russian).
15. Шкала М. Гамильтона для оценки тревоги. Available at https://sudact.ru/law/klinicheskie-rekomendatsii-trevozhno-fobicheskie-rasstroistva-u-vzroslykh-utv/prilozhenie-g1-gn/prilozhenie-g1/ Accessed 20 Jul 2023 (in Russian).
16. Шкала Гамильтона для оценки депрессии. Available at https://sudact.ru/law/klinicheskie-rekomendatsii-kognitivnye-rasstroistva-u-lits-pozhilogo/prilozhenie-g1-gn/prilozhenie-g25/ Accessed 20 Jul 2023 (in Russian).
17. Howard JT, Stewart IJ, Kolaja CA et al. Hypertension in military veterans is associated with combat exposure and combat injury. J Hypertens. 2020;38(7):1293-1301. DOI: 10.1097/HJH.0000000000002364
18. Whelton PK, Carey RM, Aronow WS et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018;71(6):e13-e115. DOI: 10.1161/HYP. 0000000000000065
19. Romero CA, Tabares AH, Orias M. Is Isolated Diastolic Hypertension an Important Phenotype? Curr Cardiol Rep. 2021;23(12):177. DOI: 10.1007/s11886-021-01609-w
20. Walther LM, Wirtz PH. Physiological reactivity to acute mental stress in essential hypertension-a systematic review. Front Cardiovasc Med. 2023;10:1215710. DOI: 10.3389/fcvm.2023.1215710
21. Chou CH, Yin JH, Lin YK et al. The optimal pulse pressures for healthy adults with different ages and sexes correlate with cardiovascular health metrics. Front Cardiovasc Med. 2022;9:930443. DOI: 10.3389/fcvm.2022.930443
22. Voronko AA, Seliuk OV, Bohomolets OV. Comorbid internal disease in military servants who have sensed the exposure of extreme factors of military service. Probl Radiac Med Radiobiol. 2021;26:339-356. DOI: 10.33145/2304-8336-2021-26-339-356.
23. Davidson AJ, Ferencz SE, Sosnov JA et al. Presenting hypertension, burn injury, and mortality in combat casualties. Burns. 2018;44(2):298-304. DOI: 10.1016/j.burns.2017.07.023.
24. Christofaro DGD, Casonatto J, Vanderlei LCM, Cucato GG, Dias RMR. Relationship between Resting Heart Rate, Blood Pressure and Pulse Pressure in Adolescents. Arq Bras Cardiol. 2017;108(5):405-410. DOI: 10.5935/abc.20170050
25. Chen Z, Wang S, He Z et al. Observational and genetic evidence support a relationship between cardiac autonomic function and blood pressure. Front Cardiovasc Med. 2023;10:1187275. DOI: 10.3389/fcvm. 2023.1187275
26. Maqsood R, Schofield S, Bennett AN et al. Relationship between combat-related traumatic injury and ultrashort term heart rate variability in a UK military cohort: findings from the ADVANCE study. BMJ Mil Health. 2023:e002316. DOI: 10.1136/military-2022-002316
27. Ge F, Yuan M, Li Y, Zhang W. Posttraumatic Stress Disorder and Alterations in Resting Heart Rate Variability: A Systematic Review and Meta-Analysis. Psychiatry Investig. 2020;17(1):9-20. DOI: 10.30773/ pi.2019.0112
28. Minassian A, Geyer MA, Baker DG et al. Heart rate variability characteristics in a large group of active-duty marines and relationship to posttraumatic stress. Psychosom Med. 2014;76(4):292-301. DOI: 10.1097/PSY.0000000000000056
29. Sadeghi M, Sasangohar F, McDonald AD, Hegde S. Understanding Heart Rate Reactions to Post-Traumatic Stress Disorder (PTSD) Among Veterans: A Naturalistic Study. Human Factors. 2022; 64(1):173-187. DOI: 10.1177/00187208211034024
30. Tropf JG, Hoyt BW, Walsh SA et al. Long-Term Health Outcomes of Limb Salvage Compared with Amputation for Combat-Related Trauma. J Bone Joint Surg Am. 2023;105(23):1867-1874. DOI: 10.2106/JBJS.22.01284.
28 марта 2024
Количество просмотров: 331


