Клинический разбор в общей медицине №10 2024
1 Research Institute of medical problems of the North – a separate division of «Federal Research Center «Krasnoyarsk Scientific Center» Siberian Branch of the Russian Academy of Sciences», Krasnoyarsk, Russia;
2 Professor V.F. Voino-Yasenetsky Krasnoyarsk State Medical University, Krasnoyarsk, Russia
devgenii@bk.ru
Аnnotation
The leading position in the structure of causes of death from cardiovascular diseases is occupied by coronary heart disease, which is the most serious problem of modern cardiology and medicine in general. Patients with coronary heart disease have significant physical and mental problems, as well as a deterioration in health-related quality of life indicators. The decrease in quality of life in patients with coronary heart disease may be due to the course of the underlying cardiovascular and comorbid pathology. According to previous studies, patients with coronary heart disease who had adverse metabolic risk factors such as diabetes mellitus, obesity and central obesity also had low quality of life scores.
The purpose. To study the indicators of quality of life and factors influencing its decrease in women with chronic coronary heart disease with comorbid association with metabolic syndrome.
Materials and methods. 160 women with chronic ischemic heart disease were examined, of which 130 had metabolic syndrome. Metabolic syndrome was diagnosed based on the criteria of clinical recommendations of the All-Russian Scientific Society of Cardiology in 2009. The quality of life and the degree of its decline were determined using the methodology developed by A.G. Gladkov et al. (1982) adapted by T.A. Ayvazyan et al. (1989).
Results. Among the examined women with chronic coronary heart disease who have metabolic syndrome, indicators of quality of life of varying degrees of decrease were found in more than 80% of the surveyed, among whom a significant decrease in quality of life was detected in 36,7% of cases. A marked decrease in quality of life in women with chronic coronary heart disease who have metabolic syndrome was more often observed in people with a five-component combination of metabolic syndrome. The most frequent clusters of metabolic syndromes among women with different levels of quality of life reduction were three- and four-component combinations, including abdominal obesity, arterial hypertension and dyslipidemia disorders. More often, the decrease in quality of life in women with chronic coronary heart disease who have metabolic syndrome was influenced by such reasons as a decrease in activity in daily life, a change in relationships with colleagues, demotion and the need for treatment.
Conclusion. It was found that in women with chronic coronary heart disease, the decrease in quality of life was largely due to the presence of the metabolic syndrome.
Keywords: metabolic syndrome, chronic ischemic heart disease, quality of life.
For citation: Moskalenko O.L., Yaskevich R.A., Davydov E.L. Quality of life indicators in women with chronic coronary heart disease with comorbid association with metabolic syndrome. Clinical review for general practice. 2024; 5 (10): 90–96 (In Russ.). DOI: 10.47407/kr2024.5.10.00501
Установлено, что пациенты с ИБС имеют значительные физические и психические проблемы, а также ухудшение показателей качества жизни (КЖ), связанных со здоровьем [4, 5]. Не вызывает сомнения факт, что хронические заболевания, и в первую очередь ССЗ, оказывают неблагоприятное влияние на КЖ, а его улучшение ‒ конечная и важная цель современной медицины [6–13]. КЖ ‒ предиктор общего самочувствия ‒ является важным результатом при лечении любого хронического заболевания [14–18]. Снижение показателей КЖ у больных ИБС может быть обусловлено течением основной сердечно-сосудистой и коморбидной патологии [15, 19]. В соответствии с предыдущими исследованиями пациенты с ИБС, имеющие неблагоприятные метаболические факторы риска, такие как сахарный диабет, ожирение и центральное ожирение, также имели низкие показатели КЖ [20].
Метаболический синдром (МС) ‒ широко распространенный клинический синдром, частота которого ежегодно растет в развивающихся и развитых странах мира [21–24]. МС представляет собой совокупность факторов риска, связанных с высоким риском развития атеросклеротических ССЗ и сахарного диабета 2-го типа [25]. К основным факторам риска, лежащим в его основе, относятся ожирение (центральное или висцеральное), гиперлипидемия с атерогенной дислипидемией, характеризующаяся повышенным содержанием липопротеидов очень низкой плотности, триглицеридов, липопротеидов низкой плотности (ЛПНП) и снижением уровня холестерина липопротеидов высокой плотности (ЛПВП), артериальная гипертония (АГ) и гипергликемия с манифестным сахарным диабетом 2-го типа или без него [26]. МС имеет многофакторную этиологию, при которой важное значение имеют психосоциальные, генетические факторы и факторы окружающей среды [22, 27–29]. Установлено, что кроме медицинских последствий МС может оказывать неблагоприятное влияние и на КЖ пациента [30–35]. В большинстве исследований были показаны ассоциации МС с более низкими показателями КЖ [18, 36–41]. По данным M. Borges-Canha и соавт. (2024), худший метаболический профиль, в частности большая окружность талии, более низкий уровень ЛПВП, более высокий уровень триглицеридов и более тяжелый стеатоз печени, были взаимосвязаны с низкими показателями КЖ [37].
Цель исследования – изучение показателей КЖ и факторов, влияющих на его снижение у женщин, имеющих хроническую ИБС (ХИБС) при коморбидной ассоциации с МС.
Исследование проводили с учетом этических принципов, применяемых в медицинских исследованиях с участием человека в качестве их субъекта, согласно требованиям WMA Declaration of Helsinki – Ethical Principles for Medical Research Involving Human Subjects (2013). Все участницы подписали информированное согласие.
Диагноз ХИБС устанавливали на основе критериев клинических рекомендаций Российского кардиологического общества (РКО, 2020) при наличии соответствующих жалоб и анамнестических данных, результатов велоэргометрической пробы или тредмил-теста [2].
МС диагностировали на основе критериев клинических рекомендаций Всероссийского научного общества кардиологов (ВНОК, 2009) [42]. Основанием для установления диагноза МС было наличие основного признака – центрального (абдоминального) ожирения (АО) и не менее двух дополнительных критериев: АГ, гипергликемии натощак или нарушения толерантности к углеводам, снижения уровня холестерина ЛПВП (гипоХС ЛПВП), повышения уровня холестерина ЛПНП (гиперХС ЛПНП), повышения уровня триглицеридов.
Оценку и степень снижения КЖ проводили с использованием методики, разработанной А.Г. Гладковым и соавт. (1982) и адаптированной для исследования аспектов общего благополучия у больных с гипертонической болезнью Т.А. Айвазян и соавт. (1989) [43]. Полученный респондентами по всем разделам опросника суммарный показатель КЖ в баллах позволяет судить о степени снижения КЖ в целом, а анализ отдельных его показателей – о главных причинах изменения КЖ. За нормативные показатели КЖ принимали значение, равные 0 или превышающие его. Показатели от -2 до -4 баллов расценивали как снижение КЖ в легкой степени, от -5 до -7 – умеренное снижение КЖ. За значительное снижение КЖ принимали показатели ≥-8 баллов.
Статистическую обработку полученных данных осуществляли с использованием программных пакетов Statistica 6.0. и IBM SPSS Statistics 26. Сравнительный анализ частот категориальных признаков проводили с применением критерия χ2 (Сhi-squrae). Представленные медианой (Ме) и межквартильным интервалом [Q1; Q3] количественные признаки анализировали с использованием U-теста Манна‒Уитни. Критический уровень статистической значимости при проверке нулевой гипотезы принимали при значениях р<0,05.
Показатели КЖ различной степени снижения встречались статистически значимо чаще как у лиц с диагностированным МС – 83,8% vs 16,2% (χ2=119; df=1; p=0,001), так и у обследованных женщин без МС – 83,3% vs 16,2% (χ2=26,7; df=1; p=0,001) соответственно (рис. 1).
По итогам анализа ассоциации различных уровней КЖ среди женщин с диагностированным МС значительное снижение КЖ отмечалось у 36,7% обследуемых. Умеренное снижение КЖ было выявлено у 27,5% и легкое снижение КЖ – у 35,8% лиц соответственно (рис. 2). При этом среди женщин с МС значительное снижение КЖ встречалось несколько чаще в сравнении с умеренным и легким сниженным КЖ: 36,7% vs 35,8% (χ2=2,1; df=1; p=0,147) и 36,7% vs 27,5% (χ2=0,02; df=1; p=0,888). Выявленные различия не имели статистической значимости.
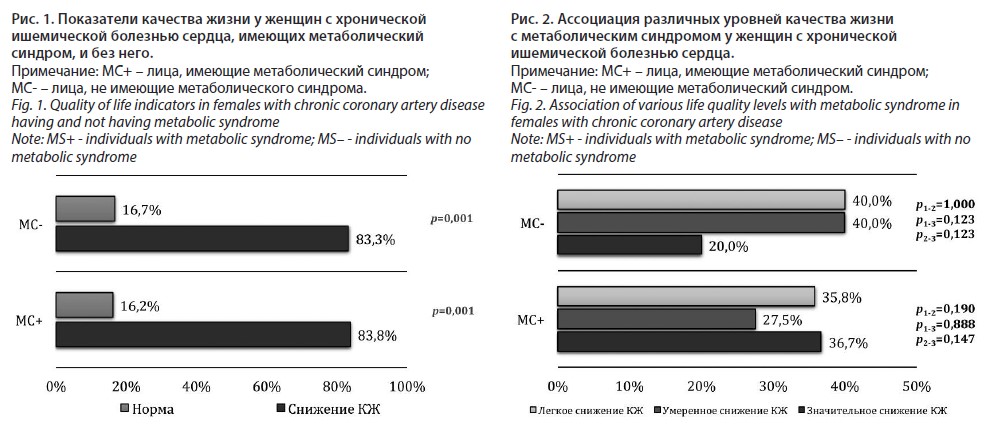
Среди женщин с ХИБС, не имеющих МС, значительное снижение КЖ отмечалось у 20,0% обследуемых. Умеренное снижение КЖ было выявлено у 40,0% и легкое снижение КЖ – у 40,0% лиц соответственно. Среди женщин с ХИБС, не имеющих МС, чаще встречалось легкое и умеренное снижение КЖ, однако эти различия не имели статистической значимости: 40,0% vs 20,0% (χ2=2,38; df=1; p=0,123) и 40,0% vs 20,0% (χ2=2,38; df=1; p=0,123).
Также следует отметить, что среди женщин с ХИБС, имеющих МС, число лиц с выраженным снижением КЖ было выше в сравнении с лицами без МС: 36,7% vs 20,0% (χ2=2,54; df=1; p=0,111).
Резюмируя вышеизложенное, следует отметить, что среди обследуемых женщин с ХИБС, имеющих МС, показатели КЖ различной степени снижения встречались у более 80% обследованных, среди которых в 36,7% случаях выявлялось значительное снижение КЖ.
Полученные нами результаты согласуются с данными проведенных ранее исследований. Так, по итогам проспективного когортного исследования, проведенного на Тайване Y.H. Lin и соавт. (2021), установлено, что по сравнению с лицами, у которых не было МС, у пациентов с МС отмечалось значительное снижение КЖ по шкалам психического здоровья и жизненной активности психологического компонента здоровья [39].
P.P. Saboya и соавт. (2016), обобщив результаты 30 исследований, в которых приняли участие 62 063 пациента, пришли к заключению, что в большинстве случаев МС в значительной степени был связан с низкими показателями КЖ [18]. По данным M. Borges-Canha и соавт. (2024), худший метаболический профиль, в частности большая окружность талии, более низкий уровень ЛПВП, более высокий уровень триглицеридов и более тяжелый стеатоз печени были взаимосвязаны с низкими показателями КЖ [37]. В ходе исследования Л.Е. Смирновой и соавт. (2022) выявлено более выраженное снижение показателей КЖ у пациентов с МС по шкале SF-36 преимущественно за счет физического и психического компонентов здоровья, что может свидетельствовать об уменьшении адаптационного потенциала у этой категории пациентов [34]. В свою очередь, Ю.А. Фоминых и соавт. (2019) отметили снижение показателей КЖ у лиц, имеющих МС, только за счет физического компонента здоровья при нормальных показателях психологического компонента КЖ [35]. В проведенных нами ранее исследованиях установлено, что независимо от наличия МС среди обследуемых женщин и женщин с АГ, показатели КЖ различной степени снижения встречались у более 2/3 обследованных в обеих группах. При этом среди мужчин и женщин с АГ, имеющих МС, число лиц со значительным снижением КЖ было выше [36].
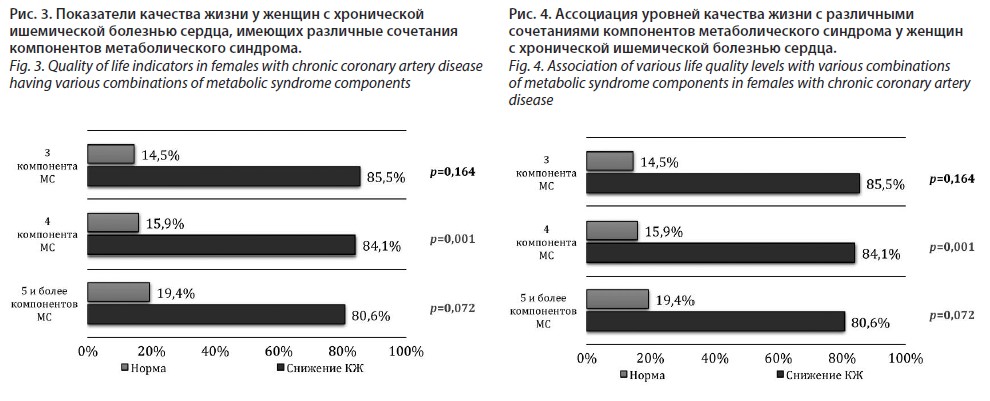
Следующим этапом настоящего исследования было изучение частоты различных сочетаний компонентов МС у женщин с нормальными показателями КЖ и различной степенью его снижения (рис. 3).
Установлено, что у женщин с ХИБС, имеющих МС, наибольшая частота снижения КЖ отмечалась у лиц с трехкомпонентным кластером МС – 85,5% в сравнении с четырехкомпонентным – 84,1% (χ2=0,0; df=1; p=0,957) и пятикомпонентным – 80,6% (χ2=0,31; df=1; p=0,579) кластерами соответственно. В свою очередь, у женщин с АГ, имеющих МС, в упомянутом выше исследовании [36] наибольшая частота снижения КЖ отмечалась у лиц с четырехкомпонентным кластером МС.
На следующем этапе исследования было проанализировано влияние различных кластеров МС на степень снижения КЖ у женщин с ХИБС (рис. 4). Установлено, что среди обследованных, имеющих МС, наибольшее число лиц со значительным снижением КЖ было выявлено среди пациенток с пятикомпонентным кластером – 40,0%, а наименьшее с трехкомпонентным сочетанием – 28,0%.
Также было установлено, что самыми частыми кластерами МС среди женщин с ХИБС с различными уровнями снижения КЖ были следующие сочетания компонентов МС: при легком снижении КЖ сочетание АО, АГ и гиперХС ЛПНП – 38,5%; при умеренном снижении КЖ сочетание АО, АГ, гипоХС ЛПВП и гиперХС ЛПНП – 20,0%; при выраженном снижении КЖ сочетание АО, АГ и гиперХС ЛПНП – 27,8% соответственно.
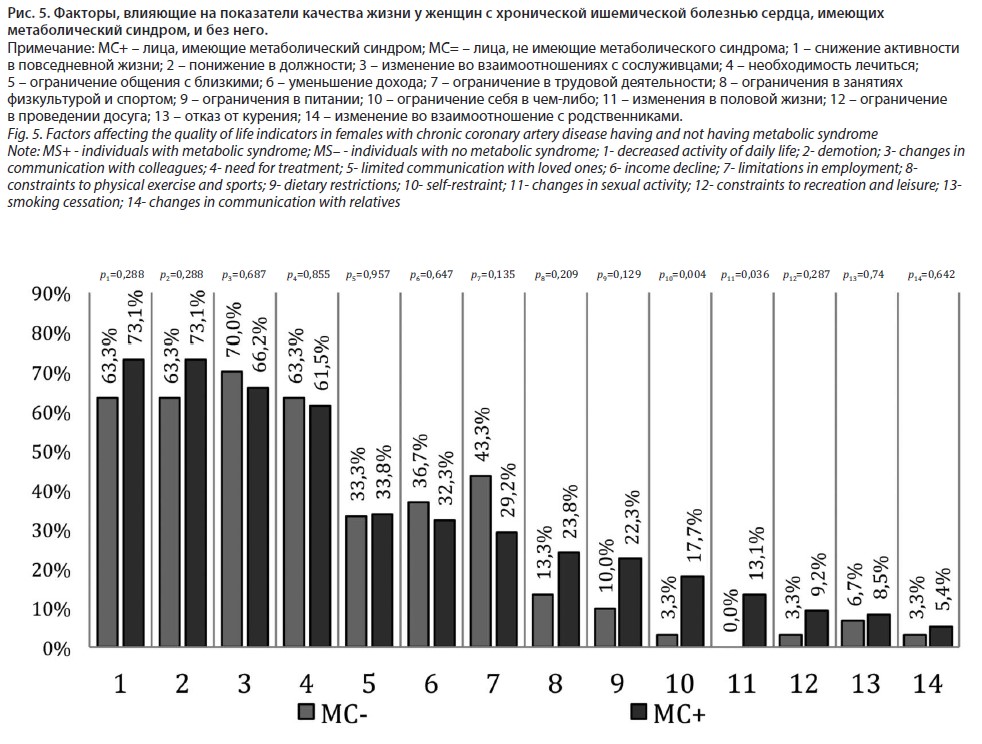
Далее был проведен анализ причин, влияющих на снижение КЖ у женщин с ХИБС, имеющих МС, который позволил выявить следующие особенности (рис. 5). В большинстве случаев снижение КЖ женщин с ХИБС с МС и без него связывали со снижением активности в повседневной жизни – 73,1% vs 63,3% (χ2=1,13; df=1; p=0,288), с изменением во взаимоотношении с сослуживцами – 66,2% vs 70,0% (χ2=1,13; df=1; p=0,288), с понижением в должности – 73,1% vs 63,3% (χ2=0,16; df=1; p=0,687) и с необходимостью лечиться – 61,5% vs 63,3% (χ2=0,03; df=1; p=0,855).
Следует отметить, что такие факторы, снижающие КЖ, как уменьшение активности в повседневной жизни и необходимость лечиться, также часто были причинами снижения КЖ у мужчин с ХИБС [44] и мужчин и женщин с АГ, имеющих МС [36].
Таким образом, полученные при исследовании данные об ассоциации МС и его компонентов с показателями КЖ у женщин с ХИБС имеют важное значение при планировании профилактических мероприятий, направленных на повышение эффективности лечения, снижение риска возникновения осложнений МС и улучшению его прогноза.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация о спонсорстве. Исследование не имело спонсорской поддержки.
Information about sponsorship. The study had no sponsorship.
Информация об авторах
Information about the authors
Москаленко Ольга Леонидовна –канд. биол. наук., ст. науч. сотр., ФГБНУ «НИИ медицинских проблем Севера». E-mail: gre-ll@mail.ru; ORCID: 0000-0003-4268-6568; Scopus Author
ID: 57221448825. Researcher ID: H-4076-2017
Olga L. Moskalenko – Cand. Sci. (Boil.), Senior Research Officer, Scientific Research Institute of medical problems of the North. E-mail: olga_olgaol@mail.ru; ORCID: 0000-0003-4268-6568; Scopus Author ID: 57221448825. Researcher ID: H-4076-2017
Яскевич Роман Анатольевич – д-р мед. наук, доц., ведущий науч. сотр. лаб. клинической патофизиологии, доц. каф. пропедевтики внутренних болезней и терапии с курсом ПО, ФГБНУ «НИИ медицинских проблем Севера». E-mail: holter-24@yandex.ru; ORCID: 0000-0003-4033-3697. Researcher ID: Е-2876-2018, Scopus Author ID: 56335744200
Roman A. Yaskevich – Dr. Sci. (Med.), Assoc. Prof., Leading Researcher Officer, Scientific Research Institute of medical problems of the North. E-mail: holter-24@yandex.ru, ORCID: 0000-0003-4033-3697; Researcher ID: Е-2876-2018; Scopus Author ID: 56335744200
Давыдов Евгений Леонардович – д-р мед. наук, доц., доц. каф. пропедевтики внутренних болезней и терапии с курсом ПО, Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого. E-mail: devgenii@bk.ru; ORCID: 0000-0001-7765-2726
Davydov Evgeny Leonardovich – Dr. Sci. (Med.), Assoc. Prof., Professor V.F. Voino-Yasenetsky Krasnoyarsk State Medical University. E-mail: devgenii@bk.ru; ORCID: 0000-0001-7765-2726
Поступила в редакцию: 13.07.2024
Поступила после рецензирования: 23.07.2024
Принята к публикации: 01.08.2024
Received: 13.07.2024
Revised: 23.07.2024
Accepted: 01.08.2024
Клинический разбор в общей медицине №10 2024
Показатели качества жизни у женщин, имеющих хроническую ишемическую болезнь сердца при коморбидной ассоциации с метаболическим синдромом
Номера страниц в выпуске:90-96
Аннотация
Лидирующую позицию в структуре причин смерти от сердечно-сосудистых заболеваний занимает ишемическая болезнь сердца (ИБС) – серьезнейшая проблема современной кардиологии и медицины в целом. У пациентов с ИБС наблюдаются значительные физические и психические проблемы, а также ухудшение показателей качества жизни (КЖ), связанных со здоровьем. Снижение показателей КЖ у больных ИБС может быть обусловлено течением основной сердечно-сосудистой и коморбидной патологии. В соответствии с предыдущими исследованиями пациенты с ИБС, имеющие неблагоприятные метаболические факторы риска, такие как сахарный диабет, ожирение и центральное ожирение, также имели низкие показатели КЖ.
Цель. Изучение показателей КЖ и факторов, влияющих на его снижение у женщин, имеющих хроническую ишемическую болезнью сердца (ХИБС) при коморбидной ассоциации с метаболическим синдромом.
Материалы и методы. Обследованы 160 женщин с ХИБС, из которых 130 имели метаболический синдром (МС). МС диагностировали на основе критериев клинических рекомендаций Всероссийского научного общества кардиологов 2009 г. КЖ и степень его снижения определяли с использованием методики, разработанной А.Г. Гладковым и соавт. (1982) в адаптации Т.А. Айвазян и соавт. (1989).
Результаты. Среди обследуемых женщин с ХИБС, имеющих МС, показатели КЖ различной степени снижения встречались у более 80% обследованных, среди которых в 36,7% случаях выявлялось значительное снижение КЖ. Выраженное снижение КЖ у женщин с ХИБС, имеющих МС, чаще отмечалось у пациенток с пятикомпонентным сочетанием МС. Самыми частыми кластерами МС среди женщин с различными уровнями снижения КЖ были трех- и четырехкомпонентные сочетания, включающие абдоминальное ожирение, артериальную гипертонию и дислипидемические нарушения. Чаще на снижение показателей КЖ у женщин с ХИБС, имеющих МС, влияли такие причины, как снижение активности в повседневной жизни, изменение во взаимоотношении с сослуживцами, понижение в должности и необходимость лечиться.
Заключение. Установлено, что у женщин с ХИБС снижение показателей КЖ в значительной степени было обусловлено наличием МС.
Ключевые слова: метаболический синдром, хроническая ишемическая болезнь сердца, качество жизни.
Для цитирования: Москаленко О.Л., Яскевич Р.А., Давыдов Е.Л. Показатели качества жизни у женщин, имеющих хроническую ишемическую болезнь сердца при коморбидной ассоциации с метаболическим синдромом. Клинический разбор в общей медицине. 2024; 5 (10): 90–96. DOI: 10.47407/kr2024.5.10.00501
Лидирующую позицию в структуре причин смерти от сердечно-сосудистых заболеваний занимает ишемическая болезнь сердца (ИБС) – серьезнейшая проблема современной кардиологии и медицины в целом. У пациентов с ИБС наблюдаются значительные физические и психические проблемы, а также ухудшение показателей качества жизни (КЖ), связанных со здоровьем. Снижение показателей КЖ у больных ИБС может быть обусловлено течением основной сердечно-сосудистой и коморбидной патологии. В соответствии с предыдущими исследованиями пациенты с ИБС, имеющие неблагоприятные метаболические факторы риска, такие как сахарный диабет, ожирение и центральное ожирение, также имели низкие показатели КЖ.
Цель. Изучение показателей КЖ и факторов, влияющих на его снижение у женщин, имеющих хроническую ишемическую болезнью сердца (ХИБС) при коморбидной ассоциации с метаболическим синдромом.
Материалы и методы. Обследованы 160 женщин с ХИБС, из которых 130 имели метаболический синдром (МС). МС диагностировали на основе критериев клинических рекомендаций Всероссийского научного общества кардиологов 2009 г. КЖ и степень его снижения определяли с использованием методики, разработанной А.Г. Гладковым и соавт. (1982) в адаптации Т.А. Айвазян и соавт. (1989).
Результаты. Среди обследуемых женщин с ХИБС, имеющих МС, показатели КЖ различной степени снижения встречались у более 80% обследованных, среди которых в 36,7% случаях выявлялось значительное снижение КЖ. Выраженное снижение КЖ у женщин с ХИБС, имеющих МС, чаще отмечалось у пациенток с пятикомпонентным сочетанием МС. Самыми частыми кластерами МС среди женщин с различными уровнями снижения КЖ были трех- и четырехкомпонентные сочетания, включающие абдоминальное ожирение, артериальную гипертонию и дислипидемические нарушения. Чаще на снижение показателей КЖ у женщин с ХИБС, имеющих МС, влияли такие причины, как снижение активности в повседневной жизни, изменение во взаимоотношении с сослуживцами, понижение в должности и необходимость лечиться.
Заключение. Установлено, что у женщин с ХИБС снижение показателей КЖ в значительной степени было обусловлено наличием МС.
Ключевые слова: метаболический синдром, хроническая ишемическая болезнь сердца, качество жизни.
Для цитирования: Москаленко О.Л., Яскевич Р.А., Давыдов Е.Л. Показатели качества жизни у женщин, имеющих хроническую ишемическую болезнь сердца при коморбидной ассоциации с метаболическим синдромом. Клинический разбор в общей медицине. 2024; 5 (10): 90–96. DOI: 10.47407/kr2024.5.10.00501
Quality of life indicators in women with chronic coronary heart disease with comorbid association with metabolic syndrome
Oga L. Moskalenko1, Roman A. Yaskevich1,2, Evgeny L. Davydov21 Research Institute of medical problems of the North – a separate division of «Federal Research Center «Krasnoyarsk Scientific Center» Siberian Branch of the Russian Academy of Sciences», Krasnoyarsk, Russia;
2 Professor V.F. Voino-Yasenetsky Krasnoyarsk State Medical University, Krasnoyarsk, Russia
devgenii@bk.ru
Аnnotation
The leading position in the structure of causes of death from cardiovascular diseases is occupied by coronary heart disease, which is the most serious problem of modern cardiology and medicine in general. Patients with coronary heart disease have significant physical and mental problems, as well as a deterioration in health-related quality of life indicators. The decrease in quality of life in patients with coronary heart disease may be due to the course of the underlying cardiovascular and comorbid pathology. According to previous studies, patients with coronary heart disease who had adverse metabolic risk factors such as diabetes mellitus, obesity and central obesity also had low quality of life scores.
The purpose. To study the indicators of quality of life and factors influencing its decrease in women with chronic coronary heart disease with comorbid association with metabolic syndrome.
Materials and methods. 160 women with chronic ischemic heart disease were examined, of which 130 had metabolic syndrome. Metabolic syndrome was diagnosed based on the criteria of clinical recommendations of the All-Russian Scientific Society of Cardiology in 2009. The quality of life and the degree of its decline were determined using the methodology developed by A.G. Gladkov et al. (1982) adapted by T.A. Ayvazyan et al. (1989).
Results. Among the examined women with chronic coronary heart disease who have metabolic syndrome, indicators of quality of life of varying degrees of decrease were found in more than 80% of the surveyed, among whom a significant decrease in quality of life was detected in 36,7% of cases. A marked decrease in quality of life in women with chronic coronary heart disease who have metabolic syndrome was more often observed in people with a five-component combination of metabolic syndrome. The most frequent clusters of metabolic syndromes among women with different levels of quality of life reduction were three- and four-component combinations, including abdominal obesity, arterial hypertension and dyslipidemia disorders. More often, the decrease in quality of life in women with chronic coronary heart disease who have metabolic syndrome was influenced by such reasons as a decrease in activity in daily life, a change in relationships with colleagues, demotion and the need for treatment.
Conclusion. It was found that in women with chronic coronary heart disease, the decrease in quality of life was largely due to the presence of the metabolic syndrome.
Keywords: metabolic syndrome, chronic ischemic heart disease, quality of life.
For citation: Moskalenko O.L., Yaskevich R.A., Davydov E.L. Quality of life indicators in women with chronic coronary heart disease with comorbid association with metabolic syndrome. Clinical review for general practice. 2024; 5 (10): 90–96 (In Russ.). DOI: 10.47407/kr2024.5.10.00501
Введение
Сердечно-сосудистые заболевания (ССЗ) вносят наибольший вклад в глобальное бремя болезней и признаны ведущей причиной смертности во всем мире [1]. Лидирующую позицию в структуре причин смерти от ССЗ занимает ишемическая болезнь сердца (ИБС), являющаяся серьезнейшей проблемой современной кардиологии и медицины в целом [2, 3]. В большинстве стран ИБС считается одной из важных причин глобальной заболеваемости и смертности и является серьезным экономическим бременем [1].Установлено, что пациенты с ИБС имеют значительные физические и психические проблемы, а также ухудшение показателей качества жизни (КЖ), связанных со здоровьем [4, 5]. Не вызывает сомнения факт, что хронические заболевания, и в первую очередь ССЗ, оказывают неблагоприятное влияние на КЖ, а его улучшение ‒ конечная и важная цель современной медицины [6–13]. КЖ ‒ предиктор общего самочувствия ‒ является важным результатом при лечении любого хронического заболевания [14–18]. Снижение показателей КЖ у больных ИБС может быть обусловлено течением основной сердечно-сосудистой и коморбидной патологии [15, 19]. В соответствии с предыдущими исследованиями пациенты с ИБС, имеющие неблагоприятные метаболические факторы риска, такие как сахарный диабет, ожирение и центральное ожирение, также имели низкие показатели КЖ [20].
Метаболический синдром (МС) ‒ широко распространенный клинический синдром, частота которого ежегодно растет в развивающихся и развитых странах мира [21–24]. МС представляет собой совокупность факторов риска, связанных с высоким риском развития атеросклеротических ССЗ и сахарного диабета 2-го типа [25]. К основным факторам риска, лежащим в его основе, относятся ожирение (центральное или висцеральное), гиперлипидемия с атерогенной дислипидемией, характеризующаяся повышенным содержанием липопротеидов очень низкой плотности, триглицеридов, липопротеидов низкой плотности (ЛПНП) и снижением уровня холестерина липопротеидов высокой плотности (ЛПВП), артериальная гипертония (АГ) и гипергликемия с манифестным сахарным диабетом 2-го типа или без него [26]. МС имеет многофакторную этиологию, при которой важное значение имеют психосоциальные, генетические факторы и факторы окружающей среды [22, 27–29]. Установлено, что кроме медицинских последствий МС может оказывать неблагоприятное влияние и на КЖ пациента [30–35]. В большинстве исследований были показаны ассоциации МС с более низкими показателями КЖ [18, 36–41]. По данным M. Borges-Canha и соавт. (2024), худший метаболический профиль, в частности большая окружность талии, более низкий уровень ЛПВП, более высокий уровень триглицеридов и более тяжелый стеатоз печени, были взаимосвязаны с низкими показателями КЖ [37].
Цель исследования – изучение показателей КЖ и факторов, влияющих на его снижение у женщин, имеющих хроническую ИБС (ХИБС) при коморбидной ассоциации с МС.
Материалы и методы
В исследовании приняли участие женщины с ХИБС, находящиеся на стационарном лечении в кардиологическом отделении клиники НИИ медицинских проблем Севера г. Красноярска – 160 человек. В состав основной группы вошли лица с МС – 130 человек (средний возраст – 68 [62;75] лет). Группу сравнения составили женщины без МС – 30 человек (средний возраст – 69 [64;75] лет) Сравниваемые группы не имели статистически значимых различий по возрасту (U=1840,5; Z=0,48; p=0,634).Исследование проводили с учетом этических принципов, применяемых в медицинских исследованиях с участием человека в качестве их субъекта, согласно требованиям WMA Declaration of Helsinki – Ethical Principles for Medical Research Involving Human Subjects (2013). Все участницы подписали информированное согласие.
Диагноз ХИБС устанавливали на основе критериев клинических рекомендаций Российского кардиологического общества (РКО, 2020) при наличии соответствующих жалоб и анамнестических данных, результатов велоэргометрической пробы или тредмил-теста [2].
МС диагностировали на основе критериев клинических рекомендаций Всероссийского научного общества кардиологов (ВНОК, 2009) [42]. Основанием для установления диагноза МС было наличие основного признака – центрального (абдоминального) ожирения (АО) и не менее двух дополнительных критериев: АГ, гипергликемии натощак или нарушения толерантности к углеводам, снижения уровня холестерина ЛПВП (гипоХС ЛПВП), повышения уровня холестерина ЛПНП (гиперХС ЛПНП), повышения уровня триглицеридов.
Оценку и степень снижения КЖ проводили с использованием методики, разработанной А.Г. Гладковым и соавт. (1982) и адаптированной для исследования аспектов общего благополучия у больных с гипертонической болезнью Т.А. Айвазян и соавт. (1989) [43]. Полученный респондентами по всем разделам опросника суммарный показатель КЖ в баллах позволяет судить о степени снижения КЖ в целом, а анализ отдельных его показателей – о главных причинах изменения КЖ. За нормативные показатели КЖ принимали значение, равные 0 или превышающие его. Показатели от -2 до -4 баллов расценивали как снижение КЖ в легкой степени, от -5 до -7 – умеренное снижение КЖ. За значительное снижение КЖ принимали показатели ≥-8 баллов.
Статистическую обработку полученных данных осуществляли с использованием программных пакетов Statistica 6.0. и IBM SPSS Statistics 26. Сравнительный анализ частот категориальных признаков проводили с применением критерия χ2 (Сhi-squrae). Представленные медианой (Ме) и межквартильным интервалом [Q1; Q3] количественные признаки анализировали с использованием U-теста Манна‒Уитни. Критический уровень статистической значимости при проверке нулевой гипотезы принимали при значениях р<0,05.
Результаты и обсуждение
В ходе исследования установлено, что среди женщин с ХИБС, имеющих МС, медиана суммарного показателя КЖ составила -5 [-8; -2] балла, среди лиц без МС -4,5 [-7; -3] балла (U=1820,5; Z=-0,06; p=0,572) соответственно.Показатели КЖ различной степени снижения встречались статистически значимо чаще как у лиц с диагностированным МС – 83,8% vs 16,2% (χ2=119; df=1; p=0,001), так и у обследованных женщин без МС – 83,3% vs 16,2% (χ2=26,7; df=1; p=0,001) соответственно (рис. 1).
По итогам анализа ассоциации различных уровней КЖ среди женщин с диагностированным МС значительное снижение КЖ отмечалось у 36,7% обследуемых. Умеренное снижение КЖ было выявлено у 27,5% и легкое снижение КЖ – у 35,8% лиц соответственно (рис. 2). При этом среди женщин с МС значительное снижение КЖ встречалось несколько чаще в сравнении с умеренным и легким сниженным КЖ: 36,7% vs 35,8% (χ2=2,1; df=1; p=0,147) и 36,7% vs 27,5% (χ2=0,02; df=1; p=0,888). Выявленные различия не имели статистической значимости.

Среди женщин с ХИБС, не имеющих МС, значительное снижение КЖ отмечалось у 20,0% обследуемых. Умеренное снижение КЖ было выявлено у 40,0% и легкое снижение КЖ – у 40,0% лиц соответственно. Среди женщин с ХИБС, не имеющих МС, чаще встречалось легкое и умеренное снижение КЖ, однако эти различия не имели статистической значимости: 40,0% vs 20,0% (χ2=2,38; df=1; p=0,123) и 40,0% vs 20,0% (χ2=2,38; df=1; p=0,123).
Также следует отметить, что среди женщин с ХИБС, имеющих МС, число лиц с выраженным снижением КЖ было выше в сравнении с лицами без МС: 36,7% vs 20,0% (χ2=2,54; df=1; p=0,111).
Резюмируя вышеизложенное, следует отметить, что среди обследуемых женщин с ХИБС, имеющих МС, показатели КЖ различной степени снижения встречались у более 80% обследованных, среди которых в 36,7% случаях выявлялось значительное снижение КЖ.
Полученные нами результаты согласуются с данными проведенных ранее исследований. Так, по итогам проспективного когортного исследования, проведенного на Тайване Y.H. Lin и соавт. (2021), установлено, что по сравнению с лицами, у которых не было МС, у пациентов с МС отмечалось значительное снижение КЖ по шкалам психического здоровья и жизненной активности психологического компонента здоровья [39].
P.P. Saboya и соавт. (2016), обобщив результаты 30 исследований, в которых приняли участие 62 063 пациента, пришли к заключению, что в большинстве случаев МС в значительной степени был связан с низкими показателями КЖ [18]. По данным M. Borges-Canha и соавт. (2024), худший метаболический профиль, в частности большая окружность талии, более низкий уровень ЛПВП, более высокий уровень триглицеридов и более тяжелый стеатоз печени были взаимосвязаны с низкими показателями КЖ [37]. В ходе исследования Л.Е. Смирновой и соавт. (2022) выявлено более выраженное снижение показателей КЖ у пациентов с МС по шкале SF-36 преимущественно за счет физического и психического компонентов здоровья, что может свидетельствовать об уменьшении адаптационного потенциала у этой категории пациентов [34]. В свою очередь, Ю.А. Фоминых и соавт. (2019) отметили снижение показателей КЖ у лиц, имеющих МС, только за счет физического компонента здоровья при нормальных показателях психологического компонента КЖ [35]. В проведенных нами ранее исследованиях установлено, что независимо от наличия МС среди обследуемых женщин и женщин с АГ, показатели КЖ различной степени снижения встречались у более 2/3 обследованных в обеих группах. При этом среди мужчин и женщин с АГ, имеющих МС, число лиц со значительным снижением КЖ было выше [36].
Следующим этапом настоящего исследования было изучение частоты различных сочетаний компонентов МС у женщин с нормальными показателями КЖ и различной степенью его снижения (рис. 3).
Установлено, что у женщин с ХИБС, имеющих МС, наибольшая частота снижения КЖ отмечалась у лиц с трехкомпонентным кластером МС – 85,5% в сравнении с четырехкомпонентным – 84,1% (χ2=0,0; df=1; p=0,957) и пятикомпонентным – 80,6% (χ2=0,31; df=1; p=0,579) кластерами соответственно. В свою очередь, у женщин с АГ, имеющих МС, в упомянутом выше исследовании [36] наибольшая частота снижения КЖ отмечалась у лиц с четырехкомпонентным кластером МС.
На следующем этапе исследования было проанализировано влияние различных кластеров МС на степень снижения КЖ у женщин с ХИБС (рис. 4). Установлено, что среди обследованных, имеющих МС, наибольшее число лиц со значительным снижением КЖ было выявлено среди пациенток с пятикомпонентным кластером – 40,0%, а наименьшее с трехкомпонентным сочетанием – 28,0%.

Также было установлено, что самыми частыми кластерами МС среди женщин с ХИБС с различными уровнями снижения КЖ были следующие сочетания компонентов МС: при легком снижении КЖ сочетание АО, АГ и гиперХС ЛПНП – 38,5%; при умеренном снижении КЖ сочетание АО, АГ, гипоХС ЛПВП и гиперХС ЛПНП – 20,0%; при выраженном снижении КЖ сочетание АО, АГ и гиперХС ЛПНП – 27,8% соответственно.
Далее был проведен анализ причин, влияющих на снижение КЖ у женщин с ХИБС, имеющих МС, который позволил выявить следующие особенности (рис. 5). В большинстве случаев снижение КЖ женщин с ХИБС с МС и без него связывали со снижением активности в повседневной жизни – 73,1% vs 63,3% (χ2=1,13; df=1; p=0,288), с изменением во взаимоотношении с сослуживцами – 66,2% vs 70,0% (χ2=1,13; df=1; p=0,288), с понижением в должности – 73,1% vs 63,3% (χ2=0,16; df=1; p=0,687) и с необходимостью лечиться – 61,5% vs 63,3% (χ2=0,03; df=1; p=0,855).

Следует отметить, что такие факторы, снижающие КЖ, как уменьшение активности в повседневной жизни и необходимость лечиться, также часто были причинами снижения КЖ у мужчин с ХИБС [44] и мужчин и женщин с АГ, имеющих МС [36].
Таким образом, полученные при исследовании данные об ассоциации МС и его компонентов с показателями КЖ у женщин с ХИБС имеют важное значение при планировании профилактических мероприятий, направленных на повышение эффективности лечения, снижение риска возникновения осложнений МС и улучшению его прогноза.
Выводы
Установлено, что среди обследуемых женщин с ХИБС, имеющих МС, показатели КЖ различной степени снижения встречались у более 80% обследованных, среди которых в 36,7% случаев выявлялось значительное снижение КЖ. Выраженное снижение КЖ у женщин с ХИБС, имеющих МС, чаще отмечалось у лиц с пятикомпонентным сочетанием МС. Самыми частыми кластерами МС среди женщин с различными уровнями снижения КЖ были трех- и четырехкомпонентные сочетания, включающие АО, АГ и дислипидемические нарушения. Чаще на снижение показателей КЖ у женщин с ХИБС, имеющих МС, влияли снижение активности в повседневной жизни, изменение во взаимоотношениях с сослуживцами, понижение в должности и необходимостью лечиться.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация о спонсорстве. Исследование не имело спонсорской поддержки.
Information about sponsorship. The study had no sponsorship.
Информация об авторах
Information about the authors
Москаленко Ольга Леонидовна –канд. биол. наук., ст. науч. сотр., ФГБНУ «НИИ медицинских проблем Севера». E-mail: gre-ll@mail.ru; ORCID: 0000-0003-4268-6568; Scopus Author
ID: 57221448825. Researcher ID: H-4076-2017
Olga L. Moskalenko – Cand. Sci. (Boil.), Senior Research Officer, Scientific Research Institute of medical problems of the North. E-mail: olga_olgaol@mail.ru; ORCID: 0000-0003-4268-6568; Scopus Author ID: 57221448825. Researcher ID: H-4076-2017
Яскевич Роман Анатольевич – д-р мед. наук, доц., ведущий науч. сотр. лаб. клинической патофизиологии, доц. каф. пропедевтики внутренних болезней и терапии с курсом ПО, ФГБНУ «НИИ медицинских проблем Севера». E-mail: holter-24@yandex.ru; ORCID: 0000-0003-4033-3697. Researcher ID: Е-2876-2018, Scopus Author ID: 56335744200
Roman A. Yaskevich – Dr. Sci. (Med.), Assoc. Prof., Leading Researcher Officer, Scientific Research Institute of medical problems of the North. E-mail: holter-24@yandex.ru, ORCID: 0000-0003-4033-3697; Researcher ID: Е-2876-2018; Scopus Author ID: 56335744200
Давыдов Евгений Леонардович – д-р мед. наук, доц., доц. каф. пропедевтики внутренних болезней и терапии с курсом ПО, Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого. E-mail: devgenii@bk.ru; ORCID: 0000-0001-7765-2726
Davydov Evgeny Leonardovich – Dr. Sci. (Med.), Assoc. Prof., Professor V.F. Voino-Yasenetsky Krasnoyarsk State Medical University. E-mail: devgenii@bk.ru; ORCID: 0000-0001-7765-2726
Поступила в редакцию: 13.07.2024
Поступила после рецензирования: 23.07.2024
Принята к публикации: 01.08.2024
Received: 13.07.2024
Revised: 23.07.2024
Accepted: 01.08.2024
Список исп. литературыСкрыть список1. GBD 2019 Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 2020;396(10258):1204-22. DOI: 10.1016/S0140-6736(20)30925-9
2. Барбараш О.Л., Карпов Ю.А., Кашталап В.В. и др. Стабильная ишемическая болезнь сердца. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(11):4076. DOI: 10.15829/29/1560-4071-2020-4076
Barbarash O.L., Karpov Yu.A., Kashtalap V.V. et al. Stable coronary heart disease. Clinical guidelines 2020. Russian Journal of Cardiology. 2020;25(11):4076. DOI: 10.15829/29/1560-4071-2020-4076 (in Russian).
3. Safiri S, Karamzad N, Singh K et al. Burden of ischemic heart disease and its attributable risk factors in 204 countries and territories, 1990-2019. Eur J Prev Cardiol 2022;29(2):420-31. DOI: 10.1093/eurjpc/ zwab213
4. Barham A, Ibraheem R, Zyoud SH. Cardiac self-efficacy and quality of life in patients with coronary heart disease: a cross-sectional study from Palestine. BMC Cardiovasc Disord 2019;19(1):290. DOI: 10.1186/ s12872-019-01281-7
5. Pai HC, Hu YF, Chao SY, Chen HM. Study on the Correlation between Continuity of Care and Quality of Life for Patients with Coronary Heart Disease. Int J Environ Res Public Health 2020;17(23):9125. DOI: 10.3390/ijerph17239125
6. Игнатова И.А., Яскевич Р.А., Шилов С.Н., Покидышева Л.И. Показатели качества жизни у слабослышащих мигрантов Крайнего Севера в период реадаптации к новым климатическим условиям. Российская оториноларингология. 2013;6(67):66-71.
Ignatova I.A., Yaskevich R.A., Shilov S.N., Osvysheva L.I. Quality of life indicators for hard-of-hearing migrants of the Far North during the period of readaptation to new climatic conditions. Russian otorhinolaryngology. 2013;6(67):66-71 (in Russian).
7. Козлов Е.В., Деревянных Е.В., Балашова Н.А. и др. Влияние социально-экономических факторов на качество жизни больных хронической обструктивной болезнью легких в условиях коморбидности. Siberian Journal of Life Sciences and Agriculture. 2019;11(3):103-20.
Kozlov E.V., Derevyany E.V., Balashova N.A. et al. The influence of socio-economic factors on the quality of life of patients with chronic obstructive pulmonary disease in conditions of comorbidity. Siberian Journal of Life Sciences and Agriculture. 2019;11(3):103-20 (in Russian).
8. Москаленко О.Л., Яскевич Р.А. Оценка качества жизни у больных с артериальной гипертонией на Крайнем Севере и в Сибири. Russian Journal of Education and Psychology. 2021;(3-2):105-12. DOI: 10.12731/2658-4034-2021-12-3-2-105-112
Moskalenko O.L., Yaskevich R.A. Assessment of the quality of life in patients with arterial hypertension in the Far North and Siberia. Russian Journal of Education and Psychology. 2021;(3-2):105-12. DOI: 10.12731/2658-4034-2021-12-3-2-105-112 (in Russian).
9. Москаленко О.Л., Яскевич Р.А. Оценка качества жизни у пациентов с артериальной гипертонией (обзор литературы). Russian Journal of Education and Psychology. 2021;12(1-2):178-184. DOI: 10.12731/2658-4034-2021-12-1-2-178-184
Moskalenko O.L., Yaskevich R.A. Assessment of the quality of life in patients with arterial hypertension (literature review). Russian Journal of Education and Psychology. 2021;12(1-2):178-184. DOI: 10.12731/2658-4034-2021-12-1-2-178-184 (in Russian).
10. Филимонова Л.А., Борисенко Н.А., Алексеев И.А. и др. Мониторинг качества жизни у пациентов артериальной гипертонии старших возрастных групп. Современные проблемы науки и образования. 2017;(1):2.
Filimonova L.A., Borisenko N.A., Alekseev I.A. et al. Monitoring of the quality of life in patients with arterial hypertension of older age groups. Modern problems of science and education. 2017;(1):2 (in Russian).
11. Яскевич Р.А., Игнатова И.А., Шилов С.Н. и др. Влияние тревожно-депрессивных расстройств на качество жизни слабослышащих мигрантов Крайнего Севера в период реадаптации к новым климатическим условиям. Современные проблемы науки и образования. 2014;4:279.
Yaskevich R.A., Ignatova I.A., Shilov S.N. et al. The impact of anxiety and depressive disorders on the quality of life of hard-of-hearing migrants of the Far North during the period of readaptation to new climatic conditions. Modern problems of science and education. 2014;4:279 (in Russian).
12. Яскевич Р.А., Кочергина К.Н., Каспаров Э.В. Влияние выраженности тревожно-депрессивных расстройств на качество жизни больных артериальной гипертонией. Siberian Journal of Life Sciences and Agriculture. 2019;11(5-2):146-151. DOI: 10.12731/2658-6649-2019-11-5-2-146-51.
Yaskevich R.A., Kochergina K.N., Kasparov E.V. The influence of the severity of anxiety and depressive disorders on the quality of life of patients with arterial hypertension. Siberian Journal of Life Sciences and Agriculture. 2019;11(5-2):146-151. DOI: 10.12731/2658-6649-2019-11-5-2-146-51 (in Russian).
13. Mohammad Al Qadire, Fatima AL Hosni, Laila Al-Daken et al. Quality of Life and Its Predictors among Patients with Selected Chronic Diseases. Nursing Forum. 2023;2023:6657164. DOI: 10.1155/2023/6657164
14. Алексеев И.А., Харьков Е.И., Иванов А.Г. и др. Особенности показателей качества жизни до и после проведения школы по артериальной гипертонии у лиц пожилого и старческого возраста. В мире научных открытий. 2018;10(4):204-22.
Alekseev I.A., Kharkov E.I., Ivanov A.G. et al. Features of quality of life indicators before and after the school on arterial hypertension in elderly and senile people. In the world of scientific discoveries. 2018;10(4):204-22 (in Russian).
15. Градская А.И. Влияние ишемической болезни сердца и коморбидной патологии на качество жизни больных пожилого возраста. Медицинская сестра. 2022;24(7):20-2. DOI: 10.29296/25879979-2022-07-04
Gradskaya A.I. The influence of coronary heart disease and comorbid pathology on the quality of life of elderly patients. A nurse. 2022;24(7):20-2. DOI: 10.29296/25879979-2022-07-04 (in Russian).
16. Москаленко О.Л., Яскевич Р.А. Факторы, влияющие на качество жизни у больных с артериальной гипертонией (обзор литературы). Russian Journal of Education and Psychology. 2022;13(1-2):136-43. DOI: 10.12731/2658-4034-2022-13-1-2-136-143
Moskalenko O.L., Yaskevich R.A. Factors affecting the quality of life in patients with arterial hypertension (literature review). Russian Journal of Education and Psychology. 2022;13(1-2):136-43. DOI: 10.12731/2658-4034-2022-13-1-2-136-143 (in Russian).
17. Haraldstad K, Wahl A, Andenæs R et al. A systematic review of quality of life research in medicine and health sciences. Qual Life Res 2019;28(10):2641-50. DOI: 10.1007/s11136-019-02214-9
18. Saboya PP, Bodanese LC, Zimmermann PR et al. Metabolic syndrome and quality of life: A systematic review. Rev Lat Am Enferm 2016;24:e2848.
19. Лебедева Е.В., Счастный Е.Д., Нонка Т.Г. и др. Влияние аффективных расстройств на самооценку качества жизни у больных хронической ишемической болезнью сердца. Бюллетень сибирской медицины. 2022;21(1):68-75. DOI: 10.20538/1682-0363-2022-1-68-75
Lebedeva E.V., Schastny E.D., Nonka T.G. et al. The effect of affective disorders on self-assessment of quality of life in patients with chronic coronary heart disease. Bulletin of Siberian medicine. 2022;21(1):68-75. DOI: 10.20538/1682-0363-2022-1-68-75 (in Russian).
20. Mei YX, Wu H, Zhang HY et al. Health-related quality of life and its related factors in coronary heart disease patients: results from the Henan Rural Cohort study. Sci Rep 2021;11(1):5011. DOI: 10.1038/s41598-021-84554-6
21. Adjei NK, Samkange-Zeeb F, Kebede M et al. Racial/ethnic differences in the prevalence and incidence of metabolic syndrome in high-income countries: a protocol for a systematic review. Syst Rev 2020;9:134. DOI: 10.1186/s13643-020-01400-y
22. Conde-Pipó J, Bouzas C, Mariscal-Arcas M, Tur JA. Association between Functional Fitness and Health-Related Quality of Life in the Balearic Islands‘ Old Adults with Metabolic Syndrome. Nutrients 2022;14(9):1798. DOI: 10.3390/nu14091798
23. de Siqueira Valadares LT, de Souza LSB., Salgado Júnior VA et al. Prevalence of metabolic syndrome in Brazilian adults in the last 10 years: a systematic review and meta-analysis. BMC Public Health 2022;22(1):327. DOI: 10.1186/s12889-022-12753-5
24. Yao F, Bo Y, Zhao L et al. Prevalence and influencing factors of metabolic syndrome among adults in China from 2015 to 2017. Nutrients.2021;13:1-10. DOI: 10.3390/nu13124475
25. Belete R, Ataro Z, Abdu A, Sheleme M. Global prevalence of metabolic syndrome among patients with type I diabetes mellitus: a systematic review and meta-analysis. Diabetol Metab Syndr 2021;13(1):25. DOI: 10.1186/s13098-021-00641-8
26. Hayden MR. Overview and New Insights into the Metabolic Syndrome: Risk Factors and Emerging Variables in the Development of Type 2 Diabetes and Cerebrocardiovascular Disease. Medicina (Kaunas) 2023;59(3):561. DOI: 10.3390/medicina59030561
27. Богданова О.Г., Мыльникова И.В. Метаболический синдром: ситуация в мире, клинико-диагностические критерии и факторы риска (обзор литературы). Гигиена и санитария. 2020;99(10):1165-9. DOI: 10.47470/0016-9900-2020-99-10-1165-1169
Bogdanova O.G., Mylnikova I.V. Metabolic syndrome: the situation in the world, clinical diagnostic criteria and risk factors (literature review). Hygiene and sanitation. 2020;99(10):1165-9. DOI: 10.47470/0016-9900-2020-99-10-1165-1169 (in Russian).
28. Ambroselli D., Masciulli F., Romano E. et al. New Advances in Metabolic Syndrome, from Prevention to Treatment: The Role of Diet and Food. Nutrients. 2023;15:640. DOI: 10.3390/nu15030640
29. Wang HH, Lee DK, Liu M et al. Novel Insights into the Pathogenesis and Management of the Metabolic Syndrome. Pediatr Gastroenterol Hepatol Nutr 2020;23(3):189-230. DOI: 10.5223/pghn.2020.23.3.189
30. Москаленко О.Л., Смирнова О.В., Каспаров Э.В., Каспарова И.Э. Метаболический синдром: оценка качества жизни, уровня тревоги и депрессии у пациентов. Siberian Journal of Life Sciences and Agriculture. 2021;13(6):11-28. DOI: 10.12731/2658-6649-2021-13-6-11-28
Moskalenko O.L., Smirnova O.V., Kasparov E.V., Kasparova I.E. Metabolic syndrome: assessment of quality of life, anxiety and depression in patients. Siberian Journal of Life Sciences and Agriculture. 2021;13(6):11-28. DOI: 10.12731/2658-6649-2021-13-6-11-28 (in Russian).
31. Москаленко О.Л., Смирнова О.В., Каспаров Э.В., Каспарова И.Э. Структура психологических расстройств больных с метаболическим синдромом и неалкогольной жировой болезнью печени. Russian Journal of Education and Psychology. 2021;12(4-2):340-348. DOI: 10.12731/2658-4034-2021-12-4-2-340-348
Moskalenko O.L., Smirnova O.V., Kasparov E.V., Kasparova I.E. The structure of psychological disorders in patients with metabolic syndrome and non-alcoholic fatty liver disease. Russian Journal of Education and Psychology. 2021;12(4-2):340-348. DOI: 10.12731/2658-4034-2021-12-4-2-340-348 (in Russian).
32. Москаленко О.Л., Яскевич Р.А., Яскевич Н.А. Факторы, влияющие на качество жизни у больных с метаболическим синдромом (обзор литературы). Russian Journal of Education and Psychology. 2022;13(3-2):126-33. DOI: 10.12731/2658-4034-2022-13-3-2-126-133
Moskalenko O.L., Yaskevich R.A., Yaskevich N.A. Factors affecting the quality of life in patients with metabolic syndrome (literature review). Russian Journal of Education and Psychology. 2022;13(3-2):126-33. DOI: 10.12731/2658-4034-2022-13-3-2-126-133 (in Russian).
33. Москаленко О.Л., Яскевич Р.А., Яскевич Н.А. Факторы, влияющие на качество жизни у больных с различными фенотипами ожирения (обзор литературы). Russian Journal of Education and Psychology. 2022;13(4-2):143-51. DOI: 10.12731/2658-4034-2022-13-4-2-143-151
Moskalenko O.L., Yaskevich R.A., Yaskevich N.A. Factors affecting the quality of life in patients with various obesity phenotypes (literature review). Russian Journal of Education and Psychology. 2022;13(4-2):143-51. DOI: 10.12731/2658-4034-2022-13-4-2-143-151 (in Russian).
34. Смирнова Л.Е., Яковлева М.В., Мурашова Л.А., Аникин В.В. Влияние метаболического синдрома на психологические особенности и качество жизни у больных артериальной гипертензией. Человек и его здоровье. 2022;25(3):24-31. DOI: 10.21626/vestnik/2022-3/03
Smirnova L.E., Yakovleva M.V., Murashova L.A., Anikin V.V. The effect of metabolic syndrome on psychological characteristics and quality of life in patients with arterial hypertension. The man and his health. 2022;25(3):24-31. DOI: 10.21626/vestnik/2022-3/03 (in Russian).
35. Фоминых Ю.А., Горбачева И.А., Успенский Ю.П. и др. Психологический статус и качество жизни пациентов с метаболическим синдромом. Медицинский алфавит. (Практическая гастроэнтерология). 2019;3(20):46-50. DOI: 10.33667/2078-5631-2019-2-20(395)-46-50
Fomin Yu.A., Gorbachev I.A., Uspensky Yu.P. et al. Psychological status and quality of life of patients with metabolic syndrome. The medical alphabet. (Practical gastroenterology). 2019;3(20):46-50. DOI: 10.33667/2078-5631-2019-2-20(395)-46-50 (in Russian).
36. Яскевич Р.А., Москаленко О.Л. Ассоциация метаболического синдрома и его компонентов с показателями качества жизни у женщин с артериальной гипертонией. Siberian Journal of Life Sciences and Agriculture. 2024.
Yaskevich R.A., Moskalenko O.L. Association of metabolic syndrome and its components with quality of life indicators in women with arterial hypertension. Siberian Journal of Life Sciences and Agriculture. 2024 (in Russian).
37. Borges-Canha M, Leite AR, Godinho T et al. Association of metabolic syndrome components and NAFLD with quality of life: Insights from a cross-sectional study. Prim Care Diabetes. 2024;18(2):196-201. DOI: 10.1016/j.pcd.2024.01.004
38. Liang X, Zhang P, Luo S et al. The association of quality of life and personality characteristics with adolescent metabolic syndrome: a cohort study. Health Qual Life Outcomes 2021;19(1):160. DOI: 10.1186/s12955-021-01797-7
39. Lin YH, Chang HT, Tseng YH et al. Changes in metabolic syndrome affect the health-related quality of life of community-dwelling adults. Sci Rep 2021;11(1):20267. DOI: 10.1038/s41598-021-99767-y
40. Liu CC, Chang HT, Chiang SC et al. Sex differences in relationships between metabolic syndrome components and factors associated with health-related quality of life in middle-aged adults living in the community: a cross-sectional study in Taiwan. Health Qual Life Outcomes 2018;16(1):76. DOI: 10.1186/s12955-018-0910-2
41. Marcos-Delgado A, Hernández-Segura N, Fernández-Villa T et al. The Effect of Lifestyle Intervention on Health-Related Quality of Life in Adults with Metabolic Syndrome: A Meta-Analysis. Int J Environ Res Public Health 2021;18(3):887. DOI: 10.3390/ijerph18030887
42. Чазова И.Е., Мычка В.Б., Литвин А.Ю. и др. Диагностика и лечение метаболического синдрома. Российские рекомендации (второй пересмотр). Кардиоваскулярная терапия и профилактика. 2009;8(6-S2):1-29.
Chazova I.E., Mychka V.B., Litvin A.Yu. et al. Diagnosis and treatment of metabolic syndrome. Russian recommendations (second revision). Cardiovascular therapy and prevention. 2009;8(6-S2):1-29 (in Russian).
43. Айвазян Т.А., Зайцев В.П. Исследование качества жизни больных гипертонической болезнью. Кардиология. 1989;9:43-6.
Ayvazyan T.A., Zaitsev V.P. Study of the quality of life of patients with hypertension. Cardiology. 1989;9:43-6 (in Russian).
44. Яскевич Р.А., Москаленко О.Л. Показатели качества жизни у мужчин, имеющих хроническую ишемическую болезнь сердца при коморбидной ассоциации с метаболическим синдромом. Siberian Journal of Life Sciences and Agriculture. 2024.
Yaskevich R.A., Moskalenko O.L. Indicators of quality of life in men with chronic ischemic heart disease with comorbid association with metabolic syndrome. Siberian Journal of Life Sciences and Agriculture. 2024 (in Russian).
29 ноября 2024
Количество просмотров: 506


