Клинический разбор в общей медицине №3 2025
1 Mechnikov North-Western State Medical University, Saint Petersburg, Russia;
2 Peter the Great Hospital, Saint Petersburg, Russia
uliabasalova@gmail.com
Abstract
The article describes a case of infective endocarditis with neurological symptoms at the onset of the disease in a woman with newly diagnosed bicuspid aortic valve. The presented clinical case demonstrates the difficulties of diagnostic search in patients with fever of unknown etiology with neurological symptoms.
Keywords: infective endocarditis, neurological symptoms, fever of unknown etiology, bicuspid aortic valve, aortic root abscess.
For citation: Basalova J.V., Grineva A.A., Leonova I.A., Platonova N.A., Khomulo A.D. Infectious endocarditis: from fever of unknown etiology with neurological symptoms to diagnosis. Clinical review for general practice. 2025; 6 (3): 59–65 (In Russ.). DOI: 10.47407/kr2025.6.03.00p4518
Несмотря на то что нам хорошо известны диагностические критерии, клинические, лабораторные и инструментальные признаки данного заболевания, ИЭ остается трудно диагностируемым. По полученным данным, 5,2–14,8% случаев ИЭ выявляют только при аутопсии или в процессе операции на клапанах сердца, в 27–42,8% случаев заболеваний с летальным исходом диагноз ИЭ не удается поставить прижизненно, а у 25–66% больных ИЭ диагностируется позднее, чем через
1 мес после обращения за медицинской помощью [3]. Особенно затруднена правильная постановка диагноза в дебюте заболевания, что связано с полиморфной клинической картиной. Несмотря на доступность диагностических исследований в развитых странах мира, наблюдается несвоевременная диагностика ИЭ: в опубликованном в 2017 г. многоцентровом исследовании, проведенном во Франции, диагноз был установлен позднее 1 мес от появления первых симптомов заболевания у 25% из 486 больных ИЭ [4]. Диагноз ИЭ был заподозрен при первом обращении к врачу только у 12% больных ИЭ по данным крупной университетской клиники в одном из городов Японии [5].
Согласно данным литературы, у 90% пациентов с ИЭ наблюдают гипертермию и ознобы, жалобы на потерю массы тела и плохой аппетит, а шумы в сердце выслушиваются у 85% больных ИЭ. Клиническая картина не всегда ясна, чаще встречаются стертые, атипичные формы болезни [6–8]. Особенные сложности диагностики ИЭ возникли во время пандемии COVID-19, когда любая лихорадка рассматривалась в первую очередь как проявление вирусного заболевания, пациенты госпитализировались в инфекционные стационары, что приводило к удлинению сроков верификации диагноза [9].
Демонстрация данного клинического случая осуществляется с целью информирования практикующих врачей о возможности атипичного течения ИЭ с преобладанием в дебюте болезни внекардиальных проявлений, в частности неврологических. Дебют ИЭ с неврологической симптоматики наблюдается у 20–40% больных [10]. Неврологические проявления у больных ИЭ могут развиваться на любом этапе заболевания. Отличительные особенности течения неврологических заболеваний, позволяющие заподозрить ИЭ в качестве причинного фактора: очаговые симптомы поражения нервной системы не достигают выраженной степени, чаще встречается общемозговая симптоматика, лихорадка появляется еще до развития симптомов поражения нервной системы [11]. В некоторых случаях единственной жалобой пациента может являться лихорадка, которая имеет неясную этиологию. Отсутствие у врача настороженности в отношении атипичного течения ИЭ может привести к затруднению постановки правильного диагноза и неправильному лечению.
Анамнез заболевания. Первые жалобы появились 14.05.2023, когда пациентка отметила у себя лихорадку (температура тела 39,0 °С), 15.05.2023 присоединились головная боль в лобной части головы, боль в суставах, жидкий стул 2 раза в день без патологических примесей. С данными жалобам пациентка А. обратилась в поликлинику по месту жительства, где проходила амбулаторное лечение с диагнозом «острая респираторная вирусная инфекция». На фоне проводимой терапии ингавирином, дексаметазоном, нестероидными противовоспалительными препаратами сохранялась лихорадка. 18.05.2023 бригадой скорой медицинской помощи доставлена в инфекционный стационар с диагнозом «левосторонняя нижнедолевая пневмония». В анамнезе тиреоидэктомия в 2014 г. по поводу рака щитовидной железы, получала заместительную гормональную терапию левотироксином. Со слов пациентки диспансеризация каждый год по месту работы – патологии не выявлено, последний осмотр 11 мес назад. Эпидемиологический анамнез при подробном расспросе – контактов с инфекционными пациентами не выявлено, эпидемически опасные районы не посещала.
Объективный осмотр. При поступлении состояние средней степени тяжести, в сознании, ориентирована во времени и пространстве. Кожные покровы обычной окраски, тургор удовлетворительный, склеры чистые. Периферические лимфатические узлы не увеличены. Артериальное давление – 130/80 мм рт. ст., частота сердечных сокращений – 90 уд/мин. Тоны сердца приглушены, ритмичные, систолический шум во второй точке аускультации. Частота дыхательных движений – 18 в минуту, дыхание жесткое, проводится во все отделы. Живот мягкий, доступен для глубокой пальпации, безболезненный. Перистальтика выслушивается. Перитонеальные симптомы отрицательные. Симптом поколачивания по пояснице отрицательный с обеих сторон. Периферических отеков нет. Менингеальной симптоматики не выявлено. Мышечная сила достаточна, несколько снижена в левой верхней конечности. Зрачки D=S. Пациентка помещена в обсервационный блок с входящим диагнозом «лихорадка неясного генеза».
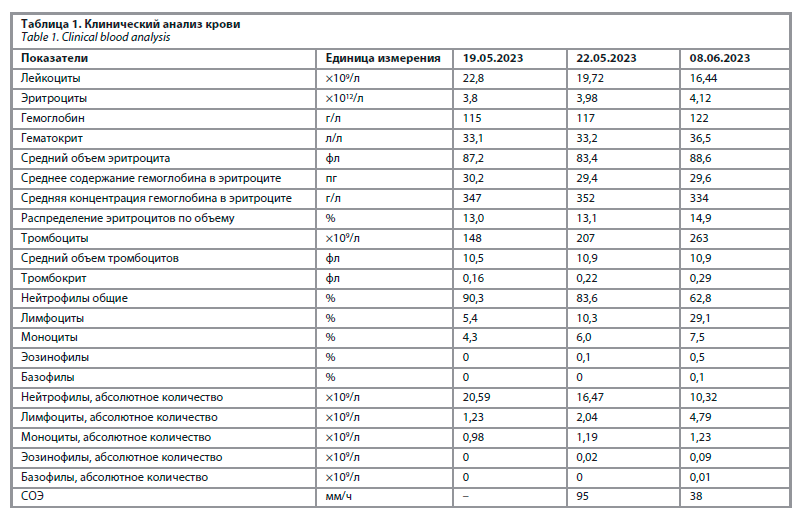
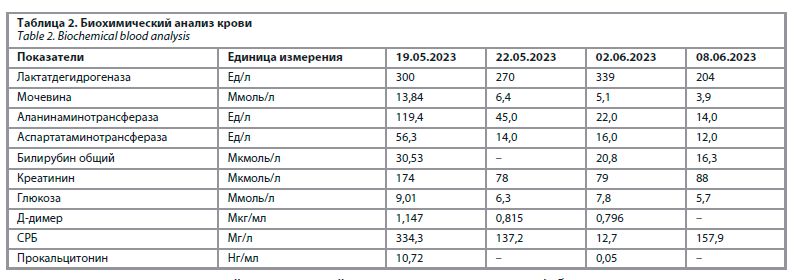
Лабораторное и инструментальное обследование. По данным лабораторного обследования при поступлении в клиническом анализе крови выявлены лейкоцитоз с абсолютным и относительным нейтрофилезом, нормохромная анемия легкой степени тяжести. В биохимическом анализе крови: признаки системного воспаления, цитолиз, холестаз, азотемия. Динамика показателей клинического и биохимического анализов крови представлены в табл. 1 и 2. Анализ мочи без патологии. Данных, подтверждающих клещевой энцефалит, боррелиоз, вирус простого герпеса 1, 2-го типа, цитомегаловирус, вирус Эпштейна–Барр, не выявлено, положительные результаты на антитела Ig G к вирусу простого герпеса 3-го типа и к респираторно-синцитиальному вирусу.
В общеклиническом исследовании спинномозговой жидкости от 18.05.2023 – цитоз 618 кл/мкл, нейтрофилы – 96%, от 23.05.2023 – снижение нейтрофильного плеоцитоза ликвора до 193, повышение глюкозы до 4,14 ммоль/л, при этом бактериальный посев ликвора от 29.05.2023 роста не дал.
Электрокардиография (ЭКГ) 18.05.2023 – синусовый ритм с частотой сердечных сокращений 88 уд/мин. Косвенные признаки гипертрофии левого желудочка (ЛЖ).
Рентгенологическое исследование легких 18.05.2023 – очаговых и инфильтративных изменений не выявлено.
Консультация невролога 19.05.2023. Неврологический статус: Сознание не нарушено, пациентка в диалог вступает пассивно. При расспросе называет свое имя, не называет свой возраст. Ориентирована в месте, частично дезориентирована в дате (называет число, месяц, год не называет), быстрая истощаемость внимания. Ригидность затылочных мышц (+), с-м Кернинга (-). Заключение: гнойный менингит неустановленной этиологии средней степени тяжести.
В динамике от 24.05.2023 состояние пациентки изменилось. Неврологический статус: сознание не нарушено, пациентка эйфорична, не критична к своему состоянию. Быстрая истощаемость внимания. Предложенные элементарные команды выполняет, при выполнении теста на часы числа на циферблате от 1 до 12 расставлены неправильно, на циферблате указаны две стрелки. В позе Ромберга не устойчива. Заключение: гнойный менингит неустановленной этиологии средней степени тяжести.
Консультации оториноларинголога, офтальмолога от 19.05.2023 – патологии соответствующих систем органов выявлено не было.
Консультация дерматовенеролога от 19.05.2023 – варикозное расширение вен голеней, экзематид голеней.
Магнитно-резонансная томография головного мозга от 25.05.2023. МР-признаки участков измененного сигнала с признаками нарушения гематоэнцефалического барьера в левой теменной и затылочной области, более вероятно, изменения инфекционного генеза (энцефалит?). МР-картина участка измененного сигнала в валике мозолистого тела без признаков нарушения гематоэнцефалического барьера. Более вероятно, изменения инфекционного генеза. МР-признаки единичных очаговых изменений вещества мозга, наиболее вероятно дистрофического (дисциркуляторного) характера.
Эхокардиография (ЭхоКГ) от 31.05.2023. Склеродегенеративные изменения аортального клапана (АК). Двустворчатый АК. Вегетация створок АК в стадии организации. Аортальная недостаточность (АН) 1–2 ст. Стеноз АК легкой степени. Концентрическое ремоделирование ЛЖ. Митральная недостаточность 0–1 ст. Легочная гипертензия 1 ст. Трикуспидальная недостаточность 2 ст.
Консультирована кардиохирургом, рекомендован контроль ЭхоКГ.
ЭхоКГ от 09.06.2023. Вероятно двустворчатый АК.
АН 1 ст. Умеренный стеноз АК. Признаки ИЭ АК и корня аорты с вероятным формированием абсцесса корня аорты в области некоронарного синуса (также вероятна аневризма некоронарного синуса). Концентрическое ремоделирование ЛЖ. Систолическая функция ЛЖ в норме (фракция выброса – 68%). Диастолическая дисфункция ЛЖ. Дилатация левого предсердия. Митральная недостаточность 0–1 ст.
Лечение. С момента госпитализации в инфекционный стационар проводилось лечение ампициллином 4 раза в сутки 4 г внутривенно 14 дней (до 01.06.2023), цефтриаксоном 2 раза в сутки 8 г внутримышечно 14 дней (до 01.06.2023), с 01.06.2023 – левофлоксацин 500 мг 2 раза в сутки перорально, ацикловир 500 мг 3 раза в сутки 14 дней (до 01.06.2023). Выявлена аллергическая реакция (токсикодермия) на меропенем и ванкомицин, в связи с чем данные препараты не назначались. С 11.06.2023 – левофлоксацин 500 мг 2 раза в сутки, цефтриаксон 2 раза в сутки, левотироксин 125 мг.
В связи с выявленным по данным ЭхоКГ ИЭ и отсутствием данных за иные инфекционные заболевания было принято решение о переводе пациентки 13.06.2023 в кардиологическое отделение многопрофильного стационара с диагнозом: «врожденный порок сердца: двустворчатый аортальный клапан; острый инфекционный эндокардит аортального клапана». К моменту перевода в кардиологическое отделение лихорадка у пациентки не наблюдалась в течение 13 дней.
Объективный осмотр при поступлении в кардиологическое отделение: состояние средней степени тяжести, в сознании, контактна, ориентирована. Кожные покровы обычной окраски и влажности, цианоза нет. Температура тела 36,8 °С. Лежит низко, не задыхается. Артериальное давление – 135/85 мм рт. ст. Частота сердечных сокращений – 76 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. Тоны сердца приглушены, ритмичные, систолический шум во всех точках аускультации, с более грубым оттенком над аортальным клапаном, с проведением на сонные артерии. Дыхание с жестким оттенком, равномерно проводится над всеми легочными полями, хрипов нет. Живот мягкий, безболезненный при пальпации, печень у края реберной дуги. Отеков нет. На коже голеней и внутренней стороны бедер отмечается петехиальная сыпь.
ЭКГ 18.05.2023 – синусовый ритм с частотой сердечных сокращений 88 ударов в минуту. Косвенные признаки гипертрофии ЛЖ.
14.06.2023 по результатам консультации клинического фармаколога назначен ампициллин 3 г каждые 6 ч внутривенно, гентамицин 240 мг/сут однократно внутривенно. Рекомендован план обследования: трехкратный посев крови на стерильность с определением чувствительности к антибиотикам, микроскопия лейкослоя крови, контроль клинического и биохимического анализов крови.
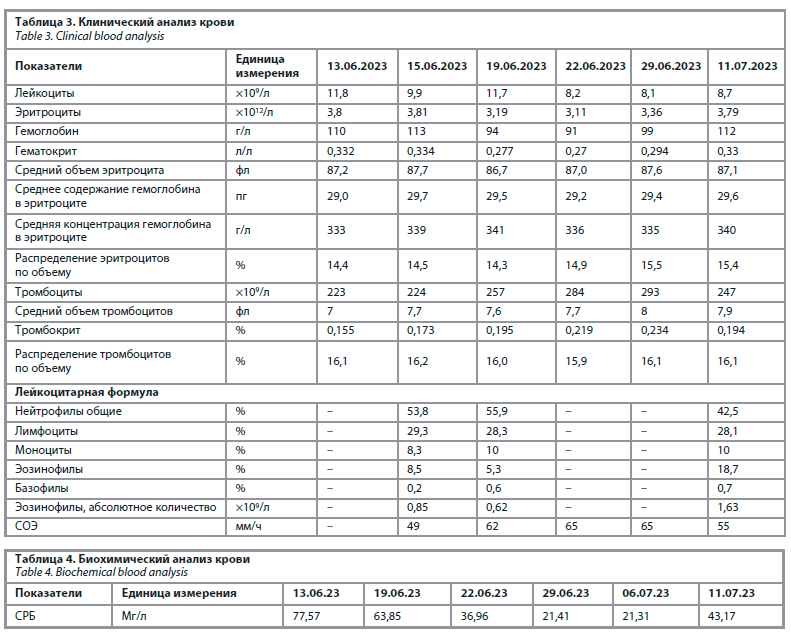
Динамика показателей лабораторных исследований представлена в табл. 3 и 4. Трехкратный посев крови на стерильность с определением чувствительности к антибиотикам от 14.06.2023 – стерилен.
Был взят бактериальный посев мазка с миндалин 15.06.2023, по результатам анализа проведена консультация оториноларинголога 23.06.2023. Заключение: носительство Enterobacter cloacae, Klebsiella pneumoniae, Enterococcus faecium. Рекомендации по лечению: полоскание рта мирамистином 4 раза в день в течение 10 дней. Продолжать антибактериальную терапию.
ЭхоКГ в динамике от 14.06.2023. Двухстворчатый АК, стеноз тяжелой степени, АН 0–1 ст., вероятен абсцесс корня аорты.
Чреспищеводная ЭхоКГ от 15.06.2023. Аорта не расширена, уплотнена, в области задней стенки полостное образование с эхонегативным содержимым, 21×16 мм – вероятен абсцесс, образование распространятся до основания передней створки МК. АК двухстворчатый, кальциноз створок АК, поверхность створок рыхлая, вероятны вегетации. Незначительная АН. Створки МК не изменены. Митральная недостаточность 1 ст. Створки трикуспидального клапана не изменены, трикуспидальная недостаточность 1 ст.
ЭхоКГ от 21.06.2023. Картина ИЭ на АК. Организованные вегетации на АК. Дренировавшийся абсцесс корня аорты. Врожденный порок сердца: двухстворчатый АК, стеноз тяжелой степени, АН 0–1 ст. Увеличение левого предсердия. Легочная гипертензия 1 ст.
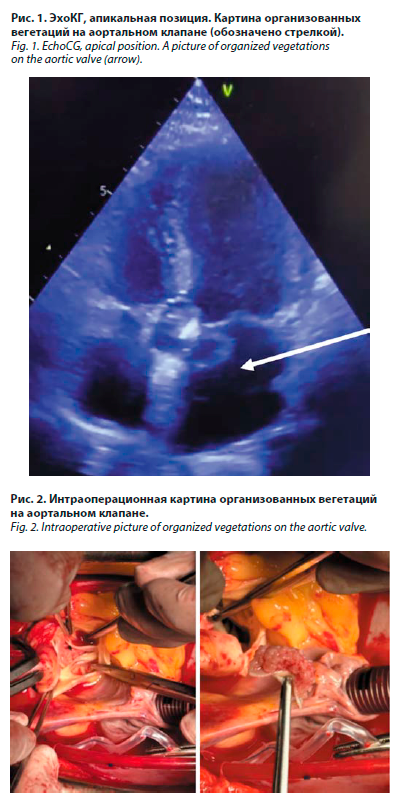 ЭхоКГ от 22.06.2023. Повторный фокусный осмотр: по сравнению с 14.06.2023 сохранятся объемное образование в проекции задней стенки (рис. 1), в динамике появилось динамическое коллабирование стенок образования. Вероятно, опорожнение абсцесса. Коронароангиография от 21.06.2023. Заключение: правый тип коронарного кровоснабжения. LMCA – без стенозов. LAD – без стенозов. DB – без стенозов. Lcx – без стенозов. MB – без стенозов. RCA – минимальное изменение в устье, дистальнее – без стенозов. RPL – без стенозов. PDA – без стенозов.
ЭхоКГ от 22.06.2023. Повторный фокусный осмотр: по сравнению с 14.06.2023 сохранятся объемное образование в проекции задней стенки (рис. 1), в динамике появилось динамическое коллабирование стенок образования. Вероятно, опорожнение абсцесса. Коронароангиография от 21.06.2023. Заключение: правый тип коронарного кровоснабжения. LMCA – без стенозов. LAD – без стенозов. DB – без стенозов. Lcx – без стенозов. MB – без стенозов. RCA – минимальное изменение в устье, дистальнее – без стенозов. RPL – без стенозов. PDA – без стенозов.
26.06.2023 был собран консилиум. Решение: с учетом отсутствия в настоящее время активного очага инфекции (субаортальный абсцесс дренировался), потенциально эмбологенных вегетаций, отсутствия системной воспалительной реакции клинически и по лабораторным данным, оперативное вмешательство в настоящее время сопряжено с высоким риском инфекционных осложнений. Рекомендовано продолжить внутривенную антибактериальную терапию до 4 нед (данной схемой препаратов) с последующим плановым оперативным вмешательством. Стоит учесть особое мнение других врачей: по данным ЭхоКГ обнаруживаются вегетации АК, сохраняется пиогенная капсула в зоне абсцесса. Отсрочка оперативного вмешательства увеличивает риск развития флоры, резистентной к проводимой антибактериальной терапии при наличии аллергической реакции на препараты резерва (меропинем, ванкомицин). Кроме того, наличие вегетации на АК создает риск эмболических осложнений, а также деструкции клапана с формированием недостаточности АК.
До 12.07.2023 проводилось лечение ампициллином 12 г/сут и амикацином 1 г/сут внутривенно. Наблюдается рост значений С-реактивного белка (СРБ) в два раза от 11.07.2023. На контрольной ЭхоКГ от 11.07.2023 визуализируется деструкция сворки АК с флотацией фрагмента в выходной тракт ЛЖ, умеренная АН, нарастание легочной гипертензии до 60 мм рт. ст., нельзя исключить множественные мелкие вегетации на створках клапана, сохраняется клапанный абсцесс, створки которого коллабируют. Учитывая данные основания, проведена консультация заведующего кардиохирургическим отделением, по результатам осмотра пациентка была переведена в кардиохирургическое отделение с диагнозом: «Основной: врожденный порок сердца: двустворчатый аортальный клапан; умеренный аортальный стеноз; острый инфекционный эндокардит аортального клапана. Осложнение основного: аортальная недостаточность 1 ст.; абсцесс корня аорты. Сопутствующий: внебольничная правосторонняя нижнедолевая пневмония, реконвалесцент; гнойный менингоэнцефалит неустановленной этиологии, реконвалесцент; медикаментозная токсикодермия (меронем, ванкомицин). Струмэктомия в 2014 г. по поводу Cr. Эутиреоз на заместительной гормональной терапии (левотироксин 125 мкг)».
13.07.2023 выполнена срочная операция. Стернотомия. Санация камер сердца, протезирование АК механическим полнопроточным протезом Мединж-СТ-21 в условиях ИК и кардиоплегии кустодиолом (рис. 2).
В послеоперационном периоде в течение 10 дней проводилась антибактериальная терапия: ампициллин 3 г 4 раза в сутки внутривенно, амикацин 1 г 1 раз в сутки внутривенно.
Пациентка была выписана через 14 дней после оперативного вмешательства на амбулаторное лечение. В октябре 2023 г. вернулась к труду.
Неврологические проявления ИЭ преимущественно обусловлены развитием кардио-эмбологенного ишемического инсульта, геморрагической трансформацией последнего, формированием микотических аневризм мозговых сосудов [11]. В данном случае неврологическая симптоматика была сходна с таковой при менингите. Исключался, в первую очередь, клещевой менингоэнцефалит (эндемический регион, время года – дебют заболевания в мае), затем, после получения данных лабораторных исследований – менингит другой этиологии. Несмотря на то что ЭхоКГ входит в стандарт обследования пациента с лихорадкой неясного генеза, исследование было выполнено с задержкой: во-первых, как уже было сказано, требовалось исключение менингоэнцефалита, во-вторых, несмотря на то, что у пациентки при первичном осмотре был выявлен систолический шум на аорте, у больной не было анамнестических данных о пороке сердца как фактора риска развития ИЭ, врожденный порок сердца выявлен впервые; шум систолический, не диастолический, т.е. не шум регургитации, который более специфичен для ИЭ. Необходимо понимать, что в условиях сохраняющейся актуальности COVID-19, пациенты с лихорадкой госпитализируются в дополнительно сформированные инфекционные отделения, не всегда обладающие возможностью своевременной постановки диагноза ИЭ.
Еще одной особенностью данного случая является развитие абсцесса КА при минимальной изначальной деструкции самих створок. Такие изменения достаточно типичны для АС, развившегося вследствие врожденной патологии клапана, чаще всего двустворчатого АК. Согласно данным Ю.Л. Шевченко, кальциевый конгломерат, возникающий на клапанном аппарате подобных больных, является очагом дремлющей инфекции: «с большой вероятностью следует предположить, что формирование кальциевых конгломератов не является окончательной стадией воспалительного процесса на клапанах сердца, а в большинстве случаев эти конгломераты являются резервуаром инфекции» [12].
В представленном нами случае, несмотря на, казалось бы, хороший первичный ответ на антибактериальную терапию, инфекционный процесс в итоге вышел из-под контроля, как в связи со сложностью проникновения антибактериальных препаратов в очаг инфекции, так и с невозможностью назначения «антибиотиков резерва» из-за аллергической реакции. По этой причине единственным способом контроля инфекционного состояния в данном случае явилось срочное кардиохирургическое вмешательство.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Финансирование. Исследование не имело спонсорской поддержки.
Financing. The study had no sponsorship.
Информация об авторах
Information about the authors
Басалова Юлия Вячеславовна – студентка 6-го курса лечебного факультета, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова».
E-mail: uliabasalova@gmail.com; ORCID: 0009-0006-6372-063X
Julia V. Basalova – Student, Mechnikov North-Western State Medical University. E-mail: uliabasalova@gmail.com; ORCID: 0009-0006-6372-063X
Гринева Алина Александровна – студентка 6-го курса лечебного факультета, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова».
E-mail: grinva.lina@gmail.com; ORCID: 0009-0007-4338-9174
Alina A. Grineva – Student, Mechnikov North-Western State Medical University. E-mail: grinva.lina@gmail.com; ORCID: 0009-0007-4338-9174
Леонова Ирина Анатольевна – канд. мед. наук, доц. каф. факультетской терапии, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова».
Е-mail: ivanov_leonova@mail.ru ORCID: 0000-0002-8472-8343
Irina A. Leonova – Cand. Sci. (Med.), Mechnikov North-Western State Medical University. Е-mail: ivanov_leonova@mail.ru; ORCID: 0000-0002-8472-8343
Платонова Наталья Алексеевна – канд. мед. наук, ассистент каф. факультетской терапии, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова», зав. отделением кардиологии для лечения больных инфарктом миокарда Клиники им. Петра Великого.
Е-mail: N.Platonova@szgmu.ru; ORCID: 0009-0000-3235-1559
Natalya A. Platonova – Cand. Sci. (Med.), Mechnikov North-Western State Medical University, Peter the Great Hospital. Е-mail: N.Platonova@szgmu.ru; ORCID: 0009-0000-3235-1559
Хомуло Арина Дмитриевна – врач-кардиолог отделения кардиологии для лечения больных инфарктом миокарда Клиники им. Петра Великого. Е-mail: Arina.Khomulo@szgmu.ru;
ORCID: 0000-0002-1918-5661
Arina D. Khomulo – Cardiologist, Peter the Great Hospital. Е-mail: Arina.Khomulo@szgmu.ru; ORCID: 0000-0002-1918-5661
Поступила в редакцию: 25.12.2024
Поступила после рецензирования: 16.01.2025
Принята к публикации: 23.01.2025
Received: 25.12.2024
Revised: 16.01.2025
Accepted: 23.01.2025
Клинический разбор в общей медицине №3 2025
Инфекционный эндокардит: от лихорадки неясной этиологии с неврологической симптоматикой до постановки диагноза
Номера страниц в выпуске:59-65
Аннотация
В статье представлено описание случая инфекционного эндокардита с неврологической симптоматикой в дебюте заболевания у женщины с впервые диагностированным врожденным пороком сердца (двухстворчатый аортальный клапан). Представленный клинический случай демонстрирует трудности диагностического поиска у пациентов с лихорадкой неясной этиологии с неврологической симптоматикой.
Ключевые слова: инфекционный эндокардит, неврологические симптомы, лихорадка неясной этиологии, двухстворчатый аортальный клапан, абсцесс корня аорты.
Для цитирования: Басалова Ю.В., Гринева А.А., Леонова И.А., Платонова Н.А., Хомуло А.Д. Инфекционный эндокардит: от лихорадки неясной этиологии с неврологической симптоматикой до постановки диагноза. Клинический разбор в общей медицине. 2025; 6 (3): 59–65. DOI: 10.47407/kr2025.6.03.00p4518
В статье представлено описание случая инфекционного эндокардита с неврологической симптоматикой в дебюте заболевания у женщины с впервые диагностированным врожденным пороком сердца (двухстворчатый аортальный клапан). Представленный клинический случай демонстрирует трудности диагностического поиска у пациентов с лихорадкой неясной этиологии с неврологической симптоматикой.
Ключевые слова: инфекционный эндокардит, неврологические симптомы, лихорадка неясной этиологии, двухстворчатый аортальный клапан, абсцесс корня аорты.
Для цитирования: Басалова Ю.В., Гринева А.А., Леонова И.А., Платонова Н.А., Хомуло А.Д. Инфекционный эндокардит: от лихорадки неясной этиологии с неврологической симптоматикой до постановки диагноза. Клинический разбор в общей медицине. 2025; 6 (3): 59–65. DOI: 10.47407/kr2025.6.03.00p4518
Infectious endocarditis: from fever of unknown etiology with neurological symptoms to diagnosis
Julia V. Basalova1, Alina A. Grineva1, Irina A. Leonova1, Natalya A. Platonova1,2, Arina D. Khomulo21 Mechnikov North-Western State Medical University, Saint Petersburg, Russia;
2 Peter the Great Hospital, Saint Petersburg, Russia
uliabasalova@gmail.com
Abstract
The article describes a case of infective endocarditis with neurological symptoms at the onset of the disease in a woman with newly diagnosed bicuspid aortic valve. The presented clinical case demonstrates the difficulties of diagnostic search in patients with fever of unknown etiology with neurological symptoms.
Keywords: infective endocarditis, neurological symptoms, fever of unknown etiology, bicuspid aortic valve, aortic root abscess.
For citation: Basalova J.V., Grineva A.A., Leonova I.A., Platonova N.A., Khomulo A.D. Infectious endocarditis: from fever of unknown etiology with neurological symptoms to diagnosis. Clinical review for general practice. 2025; 6 (3): 59–65 (In Russ.). DOI: 10.47407/kr2025.6.03.00p4518
Введение
Инфекционный эндокардит (ИЭ) – инфекционно-воспалительное заболевание клапанов сердца и пристеночного эндокарда, обусловленное инвазией возбудителя, сопровождающееся развитием полипозно-язвенного поражения структур сердца, протекающее с системным воспалением, прогрессирующей сердечной недостаточностью, тромбогеморрагическими и иммуннокомплексными внесердечными проявлениями. За последние 30 лет частота выявления ИЭ увеличилась, по-прежнему сохраняется плохой прогноз и высокая летальность, что нередко связано с поздней диагностикой заболевания [1, 2].Несмотря на то что нам хорошо известны диагностические критерии, клинические, лабораторные и инструментальные признаки данного заболевания, ИЭ остается трудно диагностируемым. По полученным данным, 5,2–14,8% случаев ИЭ выявляют только при аутопсии или в процессе операции на клапанах сердца, в 27–42,8% случаев заболеваний с летальным исходом диагноз ИЭ не удается поставить прижизненно, а у 25–66% больных ИЭ диагностируется позднее, чем через
1 мес после обращения за медицинской помощью [3]. Особенно затруднена правильная постановка диагноза в дебюте заболевания, что связано с полиморфной клинической картиной. Несмотря на доступность диагностических исследований в развитых странах мира, наблюдается несвоевременная диагностика ИЭ: в опубликованном в 2017 г. многоцентровом исследовании, проведенном во Франции, диагноз был установлен позднее 1 мес от появления первых симптомов заболевания у 25% из 486 больных ИЭ [4]. Диагноз ИЭ был заподозрен при первом обращении к врачу только у 12% больных ИЭ по данным крупной университетской клиники в одном из городов Японии [5].
Согласно данным литературы, у 90% пациентов с ИЭ наблюдают гипертермию и ознобы, жалобы на потерю массы тела и плохой аппетит, а шумы в сердце выслушиваются у 85% больных ИЭ. Клиническая картина не всегда ясна, чаще встречаются стертые, атипичные формы болезни [6–8]. Особенные сложности диагностики ИЭ возникли во время пандемии COVID-19, когда любая лихорадка рассматривалась в первую очередь как проявление вирусного заболевания, пациенты госпитализировались в инфекционные стационары, что приводило к удлинению сроков верификации диагноза [9].
Демонстрация данного клинического случая осуществляется с целью информирования практикующих врачей о возможности атипичного течения ИЭ с преобладанием в дебюте болезни внекардиальных проявлений, в частности неврологических. Дебют ИЭ с неврологической симптоматики наблюдается у 20–40% больных [10]. Неврологические проявления у больных ИЭ могут развиваться на любом этапе заболевания. Отличительные особенности течения неврологических заболеваний, позволяющие заподозрить ИЭ в качестве причинного фактора: очаговые симптомы поражения нервной системы не достигают выраженной степени, чаще встречается общемозговая симптоматика, лихорадка появляется еще до развития симптомов поражения нервной системы [11]. В некоторых случаях единственной жалобой пациента может являться лихорадка, которая имеет неясную этиологию. Отсутствие у врача настороженности в отношении атипичного течения ИЭ может привести к затруднению постановки правильного диагноза и неправильному лечению.
Клинический случай
Пациентка А., 63 года, 18.05.2023 госпитализирована бригадой скорой медицинской помощи в инфекционную больницу с диагнозом левосторонняя нижнедолевая пневмония. Находилась на стационарном лечении с 18.05.2023 по 13.06.2023.Анамнез заболевания. Первые жалобы появились 14.05.2023, когда пациентка отметила у себя лихорадку (температура тела 39,0 °С), 15.05.2023 присоединились головная боль в лобной части головы, боль в суставах, жидкий стул 2 раза в день без патологических примесей. С данными жалобам пациентка А. обратилась в поликлинику по месту жительства, где проходила амбулаторное лечение с диагнозом «острая респираторная вирусная инфекция». На фоне проводимой терапии ингавирином, дексаметазоном, нестероидными противовоспалительными препаратами сохранялась лихорадка. 18.05.2023 бригадой скорой медицинской помощи доставлена в инфекционный стационар с диагнозом «левосторонняя нижнедолевая пневмония». В анамнезе тиреоидэктомия в 2014 г. по поводу рака щитовидной железы, получала заместительную гормональную терапию левотироксином. Со слов пациентки диспансеризация каждый год по месту работы – патологии не выявлено, последний осмотр 11 мес назад. Эпидемиологический анамнез при подробном расспросе – контактов с инфекционными пациентами не выявлено, эпидемически опасные районы не посещала.
Объективный осмотр. При поступлении состояние средней степени тяжести, в сознании, ориентирована во времени и пространстве. Кожные покровы обычной окраски, тургор удовлетворительный, склеры чистые. Периферические лимфатические узлы не увеличены. Артериальное давление – 130/80 мм рт. ст., частота сердечных сокращений – 90 уд/мин. Тоны сердца приглушены, ритмичные, систолический шум во второй точке аускультации. Частота дыхательных движений – 18 в минуту, дыхание жесткое, проводится во все отделы. Живот мягкий, доступен для глубокой пальпации, безболезненный. Перистальтика выслушивается. Перитонеальные симптомы отрицательные. Симптом поколачивания по пояснице отрицательный с обеих сторон. Периферических отеков нет. Менингеальной симптоматики не выявлено. Мышечная сила достаточна, несколько снижена в левой верхней конечности. Зрачки D=S. Пациентка помещена в обсервационный блок с входящим диагнозом «лихорадка неясного генеза».
Лабораторное и инструментальное обследование. По данным лабораторного обследования при поступлении в клиническом анализе крови выявлены лейкоцитоз с абсолютным и относительным нейтрофилезом, нормохромная анемия легкой степени тяжести. В биохимическом анализе крови: признаки системного воспаления, цитолиз, холестаз, азотемия. Динамика показателей клинического и биохимического анализов крови представлены в табл. 1 и 2. Анализ мочи без патологии. Данных, подтверждающих клещевой энцефалит, боррелиоз, вирус простого герпеса 1, 2-го типа, цитомегаловирус, вирус Эпштейна–Барр, не выявлено, положительные результаты на антитела Ig G к вирусу простого герпеса 3-го типа и к респираторно-синцитиальному вирусу.


В общеклиническом исследовании спинномозговой жидкости от 18.05.2023 – цитоз 618 кл/мкл, нейтрофилы – 96%, от 23.05.2023 – снижение нейтрофильного плеоцитоза ликвора до 193, повышение глюкозы до 4,14 ммоль/л, при этом бактериальный посев ликвора от 29.05.2023 роста не дал.
Электрокардиография (ЭКГ) 18.05.2023 – синусовый ритм с частотой сердечных сокращений 88 уд/мин. Косвенные признаки гипертрофии левого желудочка (ЛЖ).
Рентгенологическое исследование легких 18.05.2023 – очаговых и инфильтративных изменений не выявлено.
Консультация невролога 19.05.2023. Неврологический статус: Сознание не нарушено, пациентка в диалог вступает пассивно. При расспросе называет свое имя, не называет свой возраст. Ориентирована в месте, частично дезориентирована в дате (называет число, месяц, год не называет), быстрая истощаемость внимания. Ригидность затылочных мышц (+), с-м Кернинга (-). Заключение: гнойный менингит неустановленной этиологии средней степени тяжести.
В динамике от 24.05.2023 состояние пациентки изменилось. Неврологический статус: сознание не нарушено, пациентка эйфорична, не критична к своему состоянию. Быстрая истощаемость внимания. Предложенные элементарные команды выполняет, при выполнении теста на часы числа на циферблате от 1 до 12 расставлены неправильно, на циферблате указаны две стрелки. В позе Ромберга не устойчива. Заключение: гнойный менингит неустановленной этиологии средней степени тяжести.
Консультации оториноларинголога, офтальмолога от 19.05.2023 – патологии соответствующих систем органов выявлено не было.
Консультация дерматовенеролога от 19.05.2023 – варикозное расширение вен голеней, экзематид голеней.
Магнитно-резонансная томография головного мозга от 25.05.2023. МР-признаки участков измененного сигнала с признаками нарушения гематоэнцефалического барьера в левой теменной и затылочной области, более вероятно, изменения инфекционного генеза (энцефалит?). МР-картина участка измененного сигнала в валике мозолистого тела без признаков нарушения гематоэнцефалического барьера. Более вероятно, изменения инфекционного генеза. МР-признаки единичных очаговых изменений вещества мозга, наиболее вероятно дистрофического (дисциркуляторного) характера.
Эхокардиография (ЭхоКГ) от 31.05.2023. Склеродегенеративные изменения аортального клапана (АК). Двустворчатый АК. Вегетация створок АК в стадии организации. Аортальная недостаточность (АН) 1–2 ст. Стеноз АК легкой степени. Концентрическое ремоделирование ЛЖ. Митральная недостаточность 0–1 ст. Легочная гипертензия 1 ст. Трикуспидальная недостаточность 2 ст.
Консультирована кардиохирургом, рекомендован контроль ЭхоКГ.
ЭхоКГ от 09.06.2023. Вероятно двустворчатый АК.
АН 1 ст. Умеренный стеноз АК. Признаки ИЭ АК и корня аорты с вероятным формированием абсцесса корня аорты в области некоронарного синуса (также вероятна аневризма некоронарного синуса). Концентрическое ремоделирование ЛЖ. Систолическая функция ЛЖ в норме (фракция выброса – 68%). Диастолическая дисфункция ЛЖ. Дилатация левого предсердия. Митральная недостаточность 0–1 ст.
Лечение. С момента госпитализации в инфекционный стационар проводилось лечение ампициллином 4 раза в сутки 4 г внутривенно 14 дней (до 01.06.2023), цефтриаксоном 2 раза в сутки 8 г внутримышечно 14 дней (до 01.06.2023), с 01.06.2023 – левофлоксацин 500 мг 2 раза в сутки перорально, ацикловир 500 мг 3 раза в сутки 14 дней (до 01.06.2023). Выявлена аллергическая реакция (токсикодермия) на меропенем и ванкомицин, в связи с чем данные препараты не назначались. С 11.06.2023 – левофлоксацин 500 мг 2 раза в сутки, цефтриаксон 2 раза в сутки, левотироксин 125 мг.
В связи с выявленным по данным ЭхоКГ ИЭ и отсутствием данных за иные инфекционные заболевания было принято решение о переводе пациентки 13.06.2023 в кардиологическое отделение многопрофильного стационара с диагнозом: «врожденный порок сердца: двустворчатый аортальный клапан; острый инфекционный эндокардит аортального клапана». К моменту перевода в кардиологическое отделение лихорадка у пациентки не наблюдалась в течение 13 дней.
Объективный осмотр при поступлении в кардиологическое отделение: состояние средней степени тяжести, в сознании, контактна, ориентирована. Кожные покровы обычной окраски и влажности, цианоза нет. Температура тела 36,8 °С. Лежит низко, не задыхается. Артериальное давление – 135/85 мм рт. ст. Частота сердечных сокращений – 76 в минуту, ритмичный, удовлетворительного наполнения, не напряжен. Тоны сердца приглушены, ритмичные, систолический шум во всех точках аускультации, с более грубым оттенком над аортальным клапаном, с проведением на сонные артерии. Дыхание с жестким оттенком, равномерно проводится над всеми легочными полями, хрипов нет. Живот мягкий, безболезненный при пальпации, печень у края реберной дуги. Отеков нет. На коже голеней и внутренней стороны бедер отмечается петехиальная сыпь.
ЭКГ 18.05.2023 – синусовый ритм с частотой сердечных сокращений 88 ударов в минуту. Косвенные признаки гипертрофии ЛЖ.
14.06.2023 по результатам консультации клинического фармаколога назначен ампициллин 3 г каждые 6 ч внутривенно, гентамицин 240 мг/сут однократно внутривенно. Рекомендован план обследования: трехкратный посев крови на стерильность с определением чувствительности к антибиотикам, микроскопия лейкослоя крови, контроль клинического и биохимического анализов крови.
Динамика показателей лабораторных исследований представлена в табл. 3 и 4. Трехкратный посев крови на стерильность с определением чувствительности к антибиотикам от 14.06.2023 – стерилен.

Был взят бактериальный посев мазка с миндалин 15.06.2023, по результатам анализа проведена консультация оториноларинголога 23.06.2023. Заключение: носительство Enterobacter cloacae, Klebsiella pneumoniae, Enterococcus faecium. Рекомендации по лечению: полоскание рта мирамистином 4 раза в день в течение 10 дней. Продолжать антибактериальную терапию.
ЭхоКГ в динамике от 14.06.2023. Двухстворчатый АК, стеноз тяжелой степени, АН 0–1 ст., вероятен абсцесс корня аорты.
Чреспищеводная ЭхоКГ от 15.06.2023. Аорта не расширена, уплотнена, в области задней стенки полостное образование с эхонегативным содержимым, 21×16 мм – вероятен абсцесс, образование распространятся до основания передней створки МК. АК двухстворчатый, кальциноз створок АК, поверхность створок рыхлая, вероятны вегетации. Незначительная АН. Створки МК не изменены. Митральная недостаточность 1 ст. Створки трикуспидального клапана не изменены, трикуспидальная недостаточность 1 ст.
ЭхоКГ от 21.06.2023. Картина ИЭ на АК. Организованные вегетации на АК. Дренировавшийся абсцесс корня аорты. Врожденный порок сердца: двухстворчатый АК, стеноз тяжелой степени, АН 0–1 ст. Увеличение левого предсердия. Легочная гипертензия 1 ст.
 ЭхоКГ от 22.06.2023. Повторный фокусный осмотр: по сравнению с 14.06.2023 сохранятся объемное образование в проекции задней стенки (рис. 1), в динамике появилось динамическое коллабирование стенок образования. Вероятно, опорожнение абсцесса. Коронароангиография от 21.06.2023. Заключение: правый тип коронарного кровоснабжения. LMCA – без стенозов. LAD – без стенозов. DB – без стенозов. Lcx – без стенозов. MB – без стенозов. RCA – минимальное изменение в устье, дистальнее – без стенозов. RPL – без стенозов. PDA – без стенозов.
ЭхоКГ от 22.06.2023. Повторный фокусный осмотр: по сравнению с 14.06.2023 сохранятся объемное образование в проекции задней стенки (рис. 1), в динамике появилось динамическое коллабирование стенок образования. Вероятно, опорожнение абсцесса. Коронароангиография от 21.06.2023. Заключение: правый тип коронарного кровоснабжения. LMCA – без стенозов. LAD – без стенозов. DB – без стенозов. Lcx – без стенозов. MB – без стенозов. RCA – минимальное изменение в устье, дистальнее – без стенозов. RPL – без стенозов. PDA – без стенозов.26.06.2023 был собран консилиум. Решение: с учетом отсутствия в настоящее время активного очага инфекции (субаортальный абсцесс дренировался), потенциально эмбологенных вегетаций, отсутствия системной воспалительной реакции клинически и по лабораторным данным, оперативное вмешательство в настоящее время сопряжено с высоким риском инфекционных осложнений. Рекомендовано продолжить внутривенную антибактериальную терапию до 4 нед (данной схемой препаратов) с последующим плановым оперативным вмешательством. Стоит учесть особое мнение других врачей: по данным ЭхоКГ обнаруживаются вегетации АК, сохраняется пиогенная капсула в зоне абсцесса. Отсрочка оперативного вмешательства увеличивает риск развития флоры, резистентной к проводимой антибактериальной терапии при наличии аллергической реакции на препараты резерва (меропинем, ванкомицин). Кроме того, наличие вегетации на АК создает риск эмболических осложнений, а также деструкции клапана с формированием недостаточности АК.
До 12.07.2023 проводилось лечение ампициллином 12 г/сут и амикацином 1 г/сут внутривенно. Наблюдается рост значений С-реактивного белка (СРБ) в два раза от 11.07.2023. На контрольной ЭхоКГ от 11.07.2023 визуализируется деструкция сворки АК с флотацией фрагмента в выходной тракт ЛЖ, умеренная АН, нарастание легочной гипертензии до 60 мм рт. ст., нельзя исключить множественные мелкие вегетации на створках клапана, сохраняется клапанный абсцесс, створки которого коллабируют. Учитывая данные основания, проведена консультация заведующего кардиохирургическим отделением, по результатам осмотра пациентка была переведена в кардиохирургическое отделение с диагнозом: «Основной: врожденный порок сердца: двустворчатый аортальный клапан; умеренный аортальный стеноз; острый инфекционный эндокардит аортального клапана. Осложнение основного: аортальная недостаточность 1 ст.; абсцесс корня аорты. Сопутствующий: внебольничная правосторонняя нижнедолевая пневмония, реконвалесцент; гнойный менингоэнцефалит неустановленной этиологии, реконвалесцент; медикаментозная токсикодермия (меронем, ванкомицин). Струмэктомия в 2014 г. по поводу Cr. Эутиреоз на заместительной гормональной терапии (левотироксин 125 мкг)».
13.07.2023 выполнена срочная операция. Стернотомия. Санация камер сердца, протезирование АК механическим полнопроточным протезом Мединж-СТ-21 в условиях ИК и кардиоплегии кустодиолом (рис. 2).
В послеоперационном периоде в течение 10 дней проводилась антибактериальная терапия: ампициллин 3 г 4 раза в сутки внутривенно, амикацин 1 г 1 раз в сутки внутривенно.
Пациентка была выписана через 14 дней после оперативного вмешательства на амбулаторное лечение. В октябре 2023 г. вернулась к труду.
Обсуждение
Представленный клинический случай характеризуется началом ИЭ с лихорадки неясной этиологии и неврологической симптоматикой у женщины с впервые выявленным врожденным пороком сердца – двустворчатым АК, а также агрессивным течением ИЭ, приведшим к формированию абсцесса и деструкции створки АК, потребовавшей срочного оперативного лечения.Неврологические проявления ИЭ преимущественно обусловлены развитием кардио-эмбологенного ишемического инсульта, геморрагической трансформацией последнего, формированием микотических аневризм мозговых сосудов [11]. В данном случае неврологическая симптоматика была сходна с таковой при менингите. Исключался, в первую очередь, клещевой менингоэнцефалит (эндемический регион, время года – дебют заболевания в мае), затем, после получения данных лабораторных исследований – менингит другой этиологии. Несмотря на то что ЭхоКГ входит в стандарт обследования пациента с лихорадкой неясного генеза, исследование было выполнено с задержкой: во-первых, как уже было сказано, требовалось исключение менингоэнцефалита, во-вторых, несмотря на то, что у пациентки при первичном осмотре был выявлен систолический шум на аорте, у больной не было анамнестических данных о пороке сердца как фактора риска развития ИЭ, врожденный порок сердца выявлен впервые; шум систолический, не диастолический, т.е. не шум регургитации, который более специфичен для ИЭ. Необходимо понимать, что в условиях сохраняющейся актуальности COVID-19, пациенты с лихорадкой госпитализируются в дополнительно сформированные инфекционные отделения, не всегда обладающие возможностью своевременной постановки диагноза ИЭ.
Еще одной особенностью данного случая является развитие абсцесса КА при минимальной изначальной деструкции самих створок. Такие изменения достаточно типичны для АС, развившегося вследствие врожденной патологии клапана, чаще всего двустворчатого АК. Согласно данным Ю.Л. Шевченко, кальциевый конгломерат, возникающий на клапанном аппарате подобных больных, является очагом дремлющей инфекции: «с большой вероятностью следует предположить, что формирование кальциевых конгломератов не является окончательной стадией воспалительного процесса на клапанах сердца, а в большинстве случаев эти конгломераты являются резервуаром инфекции» [12].
В представленном нами случае, несмотря на, казалось бы, хороший первичный ответ на антибактериальную терапию, инфекционный процесс в итоге вышел из-под контроля, как в связи со сложностью проникновения антибактериальных препаратов в очаг инфекции, так и с невозможностью назначения «антибиотиков резерва» из-за аллергической реакции. По этой причине единственным способом контроля инфекционного состояния в данном случае явилось срочное кардиохирургическое вмешательство.
Заключение
Представленное клиническое наблюдение демонстрирует трудности диагностического поиска у пациентов с лихорадкой неясной этиологии с неврологическими проявлениями в дебюте заболевания.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Финансирование. Исследование не имело спонсорской поддержки.
Financing. The study had no sponsorship.
Информация об авторах
Information about the authors
Басалова Юлия Вячеславовна – студентка 6-го курса лечебного факультета, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова».
E-mail: uliabasalova@gmail.com; ORCID: 0009-0006-6372-063X
Julia V. Basalova – Student, Mechnikov North-Western State Medical University. E-mail: uliabasalova@gmail.com; ORCID: 0009-0006-6372-063X
Гринева Алина Александровна – студентка 6-го курса лечебного факультета, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова».
E-mail: grinva.lina@gmail.com; ORCID: 0009-0007-4338-9174
Alina A. Grineva – Student, Mechnikov North-Western State Medical University. E-mail: grinva.lina@gmail.com; ORCID: 0009-0007-4338-9174
Леонова Ирина Анатольевна – канд. мед. наук, доц. каф. факультетской терапии, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова».
Е-mail: ivanov_leonova@mail.ru ORCID: 0000-0002-8472-8343
Irina A. Leonova – Cand. Sci. (Med.), Mechnikov North-Western State Medical University. Е-mail: ivanov_leonova@mail.ru; ORCID: 0000-0002-8472-8343
Платонова Наталья Алексеевна – канд. мед. наук, ассистент каф. факультетской терапии, ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова», зав. отделением кардиологии для лечения больных инфарктом миокарда Клиники им. Петра Великого.
Е-mail: N.Platonova@szgmu.ru; ORCID: 0009-0000-3235-1559
Natalya A. Platonova – Cand. Sci. (Med.), Mechnikov North-Western State Medical University, Peter the Great Hospital. Е-mail: N.Platonova@szgmu.ru; ORCID: 0009-0000-3235-1559
Хомуло Арина Дмитриевна – врач-кардиолог отделения кардиологии для лечения больных инфарктом миокарда Клиники им. Петра Великого. Е-mail: Arina.Khomulo@szgmu.ru;
ORCID: 0000-0002-1918-5661
Arina D. Khomulo – Cardiologist, Peter the Great Hospital. Е-mail: Arina.Khomulo@szgmu.ru; ORCID: 0000-0002-1918-5661
Поступила в редакцию: 25.12.2024
Поступила после рецензирования: 16.01.2025
Принята к публикации: 23.01.2025
Received: 25.12.2024
Revised: 16.01.2025
Accepted: 23.01.2025
Список исп. литературыСкрыть список1. Рубаненко О.А. Инфекционный эндокардит. Кардиология: Новости. Мнения. Обучение. 2016;2(9):86-95.
Rubanenko O.A. Infective endocarditis. Cardiology: News. Opinions. Education. 2016;2(9):86-95 (in Russian).
2. Демин А.А., Кобалава Ж.Д., Скопин И.И. и др. Инфекционный эндокардит и инфекция внутрисердечных устройств. Клинические рекомендации 2021. Российский кардиологический журнал. 2022;27(10):113-92. DOI: 10.15829/1560-4071-2022-5233
Demin A.A., Kobalava Zh.D., Skopin I.I. et al. Infectious endocarditis and infection of intracardiac devices in adults. Clinical guidelines 2021. Russian Society of Cardiology. 2022;27(10):113-92. DOI: 10.15829/ 1560-4071-2022-5233 (in Russian).
3. Чипигина Н.С., Карпова Н.Ю., Белова М.В. и др. Инфекционный эндокардит: трудности диагностики. Клиницист. 2020;14(1-2):82-90. DOI: 10.17650/1818-8338-2020-14-1-2-82-90
Chipigina N.S., Karpova N.Yu., Belova M.V. et al. Infective endocarditis: diagnostic difficulties. The clinician. 2020;14(1-2):82-90. DOI: 10.17650/1818-8338-2020-14-1-2-82-90 (in Russian).
4. N’guyen Y, Duval X, Revest M et al. Time interval between infective endocarditis first symptoms and diagnosis: relationship to infective endocarditis characteristics, microorganisms and prognosis. Annals of medicine 2017;49(2):117-25. DOI: 10.1080/07853890.2016.1235282
5. Fukuchi T, Iwata K, Ohji G. Failure of early diagnosis of infective endocarditis in Japan–a retrospective descriptive analysis. Medicine 2014; 93(27):237. DOI: 10.1097/MD.0000000000000237
6. Rajani R, Klein JL. Infective endocarditis: A contemporary update. Clinical medicine 2020;20(1):31-5. DOI: 10.7861/clinmed.cme.20.1.1
7. Habib G, Lancellotti P, Демин А.А. и др. Рекомендации ESC по ведению больных с инфекционным эндокардитом 2015. Российский кардиологический журнал. 2016;5:65-116. DOI:10.1093/eurheartj/ ehv319
Habib G, Lancellotti P, Demin AA. 2015 ESC guidelines for the management of infective endocarditis. Russian Journal of Cardiology. 2016;5:65-116. DOI:10.1093/eurheartj/ehv319 (in Russian).
8. Карпин В.А., Зульфигарова Б.Т., Кузьмина Н.В. и др. Инфекционный эндокардит на рубеже веков: обзор. Вестник новых медицинских технологий. Электронное издание. 2014;1:155. DOI: 10.12737/5947
Karpin V.A., Zulfigarova B.T., Kuzmina N.V. et al. Infective endocarditis at the turn of the century: a review. Bulletin of new medical technologies. Electronic edition. 2014;1:155. DOI: 10.12737/ 5947 (in Russian).
9. Котова Е.О., Писарюк А.С., Кобалава Ж.Д. и др. Инфекционный эндокардит и COVID-19: анализ влияния инфицирования SARS-CoV-2 на особенности диагностики, течения, прогноз. Российский кардиологический журнал. 2023;28(1):5229. DOI: 10.15829/1560-4071-2023-5229
Kotova E. O., Pisaryuk A. S., Kobalava Zh. D. et al. Infective endocarditis and COVID-19: the impact of SARS-CoV-2 infection on diagnostics, course, and prognosis. Russian Journal of Cardiology. 2023;28(1):5229. DOI:10.15829/1560-4071-2023-5229 (in Russian).
10. Бурдули Н.М., Ранюк Л.Г., Тадеева Т.А. Дебют инфекционного эндокардита с неврологической симптоматикой. Клиническая медицина. 2016;94(9):701-4. DOI 10.18821/0023-2149-2016-94-9-701-704
Burduli N.M., Ranyuk L.G., Tadeeva T.A. The onset of infectious endocarditis with neurological symptoms. Clinical Medicine. 2016;94(9):701-4. DOI 10.18821/0023-2149-2016-94-9-701-704 (in Russian).
11. Саковец Т.Г., Хузина Г.Р. Неврологические осложнения при инфекционном эндокардите: клиника, диагностика, лечение. Практическая медицина. 2018;16(10):25-9. DOI: 10.32000/2072-1757-2018-10-25-29
Sakovets TG, Khuzina GR. Neurological complications in infective endocarditis: clinical picture, diagnosis, treatment. Practical medicine. 2018;16(10):25-9. DOI: 10.32000/2072-1757-2018-10-25-29 (in Russian).
12. Шевченко Ю.Л., Попов Л.В., Гудымович В.Г., Кучеренко В.С. Кальциноз устья аорты как осложнение инфекционного эндокардита. Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. 2012;7(1):144-5.
Shevchenko Y.L., Popov L.V., Gudymovich V.G., Kucherenko V.S. Calcification of aortic valve – complication of infective endocarditis. Bulletin of Pirogov National Medical & Surgical Center. 2012;7(1):144-5 (in Russian).

