Клинический разбор в общей медицине №4 2025
Olga V. Pokusaeva
Volgograd State Medical University, Volgograd, Russia
ovkurushina@mail.ru
Abstract
The article discusses aspects of the differential diagnosis of primary lymphoma of the central nervous system and toxoplasmous encephalitis in a patient with HIV-associated encephalopathy. Both diseases have similar clinical manifestations, which makes differential diagnosis difficult. However, an in-depth study of clinical and anamnestic data, modern neuroimaging methods such as contrast-enhanced MRI, and awareness of radiologists about the specific signs of these diseases significantly improve the early diagnosis of these nosology’s.
Keywords: primary lymphoma of the central nervous system, toxoplasmosis encephalitis, HIV-associated encephalopathy, HIV encephalopathy, HIV infection.
For citation: Kurushina O.V., Krivonozhkina P.S., Miroshnikova V.V., Nezhinsky D.I., Pokusaeva O.V. The difficulties of differential diagnosis of primary lymphoma and toxoplasmous encephalitis in a patient with HIV-associated encephalopathy. Clinical review for general practice. 2025; 6 (4): 16–22 (In Russ.). DOI: 10.47407/kr2025.6.4.00589
Лимфома – это онкологическое заболевание лимфатической ткани, характеризующееся увеличением лимфатических узлов и/или поражением различных внутренних органов, а также головного мозга, с накоплением патологических «опухолевых» лимфоцитов [4]. Первичная лимфома центральной нервной системы (ЦНС) – редкая форма неходжкинских лимфом, которая возникает в ЦНС и не распространяется за ее пределы [5].
Заболеваемость этой патологией составляет 4–7 случаев на 1 млн населения. В 2023 г. в Российской Федерации зарегистрировано 674 587 впервые в жизни выявленных случаев злокачественных новообразований (в том числе 307 909 и 366 678 – у пациентов мужского и женского пола соответственно). Рост данного показателя по сравнению с 2022 г. составил 8,0% [6].
Наиболее часто лимфомы ЦНС развиваются:
1) у пациентов с врожденной несостоятельностью иммунитета (врожденный синдром Вискотта–Олдрича, синдром дефицита IgA);
2) в результате приобретенного дефекта иммунной системы (ВИЧ-инфекция, вирус Эпштейна–Барр, лучевая терапия, трансплантация органов) [7, 8].
Первичная лимфома ЦНС значительно вариабельна по своей структуре: множественные и одиночные формы, ограниченно-узловые и проявляющие диффузно-инфильтративный рост. Она преимущественно локализуется в больших полушариях, мозолистом теле, гораздо реже захватывает подкорковые узлы и ствол мозга. Гистологически среди всех лимфом головного мозга лидирует лимфоплазмоцитарная лимфосаркома.
Симптоматика первичной лимфомы ЦНС, не обладая специфичностью, совпадает с таковой при других новообразованиях головного мозга [3, 4]:
• общемозговой синдром: мучительные распирающие головные боли, сопровождающиеся тошнотой, рвотой; нарушение сознания количественного и качественного характера; симптоматические эпилептические приступы;
• очаговый синдром: симптоматика напрямую зависит от локализации лимфомы. Можно наблюдать различные варианты афазий, апраксий, агнозий, парезы, страбизм, асимметрию мимической мускулатуры и др.
Токсоплазмоз – заболевание человека и животных, вызываемое токсоплазмой (Toxoplasma gondii), облигатным внутриклеточным паразитом из семейства простейших [9]. Он обладает уникальным свойством – способен проникать в клетку любого типа, поражая нервную и лимфатическую систему, половые органы, скелетные мышцы, миокард и другие органы [10].
T. gondii встречается повсеместно, и антитела к этому микроорганизму можно обнаружить у 30% всех людей. Этот показатель значительно различается от популяции к популяции и имеет широкую распространенность: от 6 до 90% [2]. В среднем можно говорить о 500 млн – 1,5 млрд зараженных и более. По данным исследования ДЦ «Финист» за апрель 2024 г., антитела IgG к T. gondii выявлены у 51,5±2% обследованных (у 316 из 614) [3].
В большинстве случаев, у здоровых людей, инфекция протекает как бессимптомное носительство или в виде незначительной лимфаденопатии. Однако у пациентов с ослабленным иммунитетом (особенно с ВИЧ/СПИДом) могут возникать клинические проявления [11]. Чаще всего (от 34 до 52% случаев) у таких больных наблюдается церебральная форма токсоплазмоза, в основном в виде токсоплазмозного энцефалита. При этом в головном мозге развиваются множественные мелкоочаговые абсцессы в коре, подкорковых ядрах, стволе, мозжечке, а также в спинном мозге. Данные изменения в нервной ткани сопровождаются признаками васкулита с фибриноидным некрозом и тромбозом [3, 9]. Начало такого энцефалита чаще подострое, переходящее в хроническое самоподдерживающееся воспаление.
Клиническая картина токсоплазмозного энцефалита в самом дебюте может быть весьма типична и включать следующие синдромы:
• общеинфекционный: лихорадка, недомогание, общая слабость, лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышенной скоростью оседания эритроцитов (СОЭ);
• общемозговой: цефалгия, тошнота и рвота, нарушения сознания, судорожные приступы;
• очаговый: зависит от локализации участков цереберита [1, 10, 11].
Следует отметить, что в результате наличия у больных СПИДом сниженной иммунореактивности течение обоих заболеваний – и первичной лимфомы, и токсоплазмозного энцефалита – носит затяжной, вялотекущий характер [11]. Отек головного мозга, ожидаемо возникающий при опухолях и энцефалитах, при данных патологиях слабо выражен, нарастает длительно, поэтому мозг продолжительное время компенсирует такие состояния. Соответственно симптоматика «смазана». Так, угнетение сознания редко достигает уровня комы, чаще проявляясь оглушением различной степени выраженности и продолжительности. Головные боли умеренные, часто без сопутствующей рвоты, иногда пациенты вообще не предъявляют жалобы на цефалгию. Эпилептиформные пароксизмы, как правило, фокальные, иногда имеют вторичную генерализацию. Повышение температуры, как правило, колеблется в субфебрильных пределах. Очаговая симптоматика может ограничиться патологическими симптомами Бабинского, пирамидной недостаточностью, асимметрией носогубных складок, легкой дизартрией, неуверенностью при выполнении координаторных проб [12].
Таким образом, дифференциальная диагностика нейротоксоплазмоза и первичной лимфомы ЦНС при ВИЧ-ассоциированной энцефалопатии на основе только клинико-анамнестических данных значительно затруднена. Ниже представлены основные сходства и различия между ними.
Сходства
1. Иммунокомпрометированные состояния. Оба заболевания чаще встречаются у пациентов с ослабленной иммунной системой, например у лиц с ВИЧ.
2. Клиническая картина. Обе нозологии могут проявляться общемозговыми и очаговыми симптомами.
Различия
1. Этиология:
• нейротоксоплазмоз вызывается паразитом T. gondii;
• первичная лимфома (например, ВИЧ-ассоциированная лимфома) возникает из-за неконтролируемого роста лимфоцитов (раковых клеток).
2. Клинические проявления:
• нейротоксоплазмоз может проявляться общеинфекционными симптомами, такими как лихорадка, недомогание, общая слабость, лейкоцитоз со сдвигом лейкоцитарной формулы влево;
• общемозговая симптоматика при первичной лимфоме выражена сильнее, чем при токсоплазмозном энцефалите.
3. Изменения, выявляемые при магнитно-резонансной томографии (МРТ):
• при токсоплазмозном энцефалите обнаруживаются множественные очаговые изменения паренхимы вещества головного и спинного мозга с перифокальным отеком и кольцевидным («незамкнутые кольца») накоплением контрастного вещества [13];
• лимфома гипоинтенсивна на T1-взвешенных изображениях (Т1-ВИ), изо- и гиперинтенсивна на T2-ВИ, характеризуется выраженным гомогенным повышением МР-сигнала после введения контрастного вещества и ограничением диффузии в форме единичного (или множественного) образования, может иметь четкие границы или визуализироваться в виде инфильтративной зоны, захватывающей кору, белое вещество или глубокие ядра серого вещества (что чаще встречается при поражениях низкой степени злокачественности) [14].
4. Эффективность лечебных мероприятий. Нейротоксоплазмоз при своевременной диагностике, активной первичной и вторичной профилактике хорошо курируется. Лечение включает длительный прием доступного и эффективного антибактериального препарата (ко-тримоксазол). Терапия первичной лимфомы редко бывает успешной. Несмотря на высокую чувствительность первичной лимфомы ЦНС к лучевому воздействию и химиопрепаратам, ремиссии после их применения непродолжительны. Использование глюкокортикостеридов оказывает драматический эффект: лимфома может на время «исчезать» из нервной ткани, однако снова обнаруживается на фоне отмены гормонотерапии [15].
Представленный клинический случай демонстрирует сложности дифференциальной диагностики данных заболеваний у ВИЧ-инфицированного больного.
Из анамнеза известно, что с 2015 г. пациентка страдает ВИЧ-инфекцией, стадия 4В. Находится на учете в центре СПИД. Прием антиретровирусной терапии (АРВТ) был нерегулярным, однако много лет самочувствие было удовлетворительным.
В июне 2024 г. стала отмечать постепенно нарастающую общую слабость, снижение аппетита, сонливость, вследствие чего стало тяжело выполнять бытовые и профессиональные обязанности (больная работает уборщицей). Длительность сна увеличилась до 12 ч в сутки. 13.06.2024 впервые возникла потеря сознания, сопровождающаяся тонико-клоническими судорогами, преимущественно в левых конечностях. Приступ длился около 3–4 мин. Пациентка связала данное состояние с переутомлением, за медицинской помощью не обращалась. 14.06.2024 произошло еще два эпилептических приступа с однотипной симптоматикой.
В конце июня пациентка в сопровождении родственников обратилась за консультацией к терапевту по месту жительства. Была направлена на МРТ головного мозга, где было выявлено мультифокальное очаговое поражение паренхимы больших полушарий мозга с выраженными зонами перифокального отека со смещением срединных структур, компрессией боковых желудочков мозга и расширением наружных ликворных пространств, с нарушением ликвородинамики на уровне отверстий Монро.
Учитывая угнетение сознания до уровня оглушения средней степени тяжести, периодически сменяющееся сопором, с подозрением на метастатическое поражение головного мозга пациентка И. была госпитализирована в реанимационное отделение ЦРБ. Терапия включала противоотечные препараты (дексаметазон, маннитол), а также профилактическое лечение цефтриаксоном.
Поскольку пациентка была нетранспортабельна на момент поступления в стационар, она была заочно проконсультирована врачами кафедры неврологии, нейрохирургии, медицинской генетики ВолгГМУ. Учитывая жалобы цереброастенического характера, синдром угнетенного сознания, впервые возникшие симптоматические эпилептические приступы, наличие указаний в анамнезе на сопутствующую ВИЧ-инфекцию, было рекомендовано: 1) провести МРТ головного мозга с контрастированием; 2) добавить к лечению ко-тримоксазол по схеме, приведенной в клинических рекомендациях, по 2 таблетки 3 раза в день в течение 6 нед [16–18]. Данные назначения были обусловлены необходимостью проведения дифференциальной диагностики между первичной лимфомой и токсоплазмозным энцефалитом, наиболее характерным для пациентов с ВИЧ-инфекцией, имеющих вышеуказанные клинические проявления.
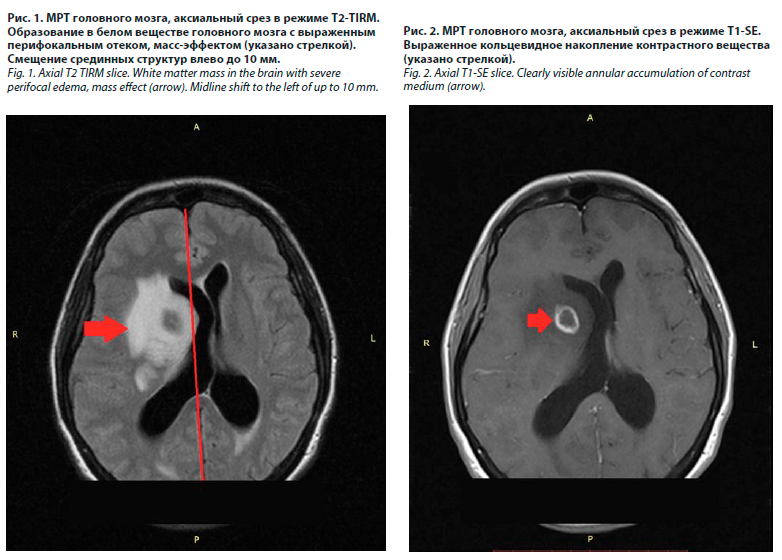
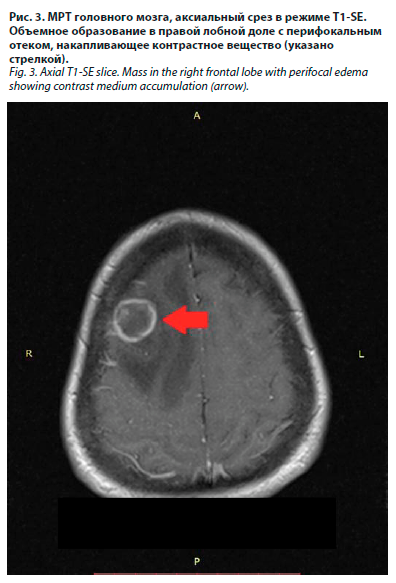
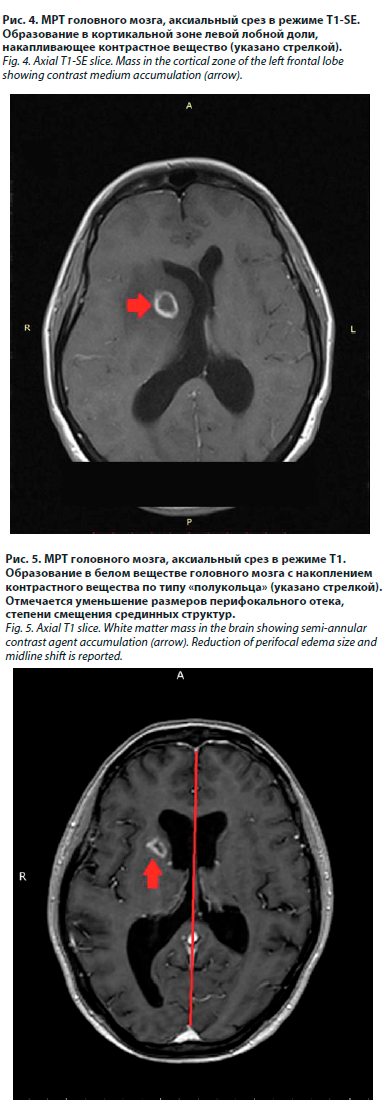
26.07.2024 выполнено МРТ-исследование головного мозга с контрастированием. Было выявлено мультифокальное очаговое поражение паренхимы больших полушарий мозга с выраженными зонами перифокального отека со смещением срединных структур, компрессией боковых желудочков мозга и расширением наружных ликворных пространств, с нарушением ликвородинамики на уровне отверстий Монро. Очаги накапливали контрастное вещество по кольцевидному типу (рис. 1–4).
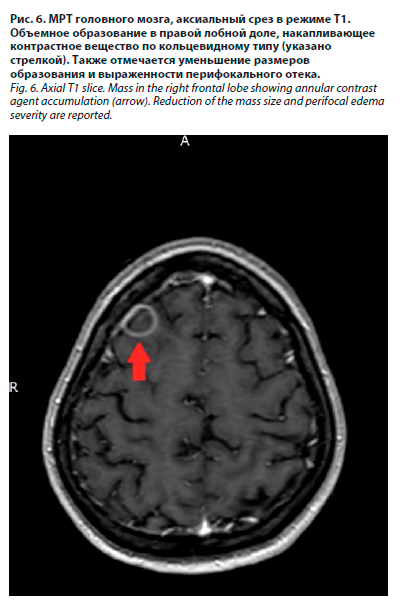
 На фоне проводимой комплексной терапии у больной отмечалось значительное улучшение самочувствия: исчезли сонливость, апатия, общая слабость, появился аппетит, длительность сна не превышала 7–8 ч в сутки, эпилептические приступы зафиксированы не были. 22.08.2024 пациентке было проведено контрольное МРТ-исследование головного мозга, зафиксирована положительная динамика по сравнению с данными МРТ от 26.07.2024 в виде уменьшения размеров крупных очагов, регрессирования мелких очагов поражения паренхимы, уменьшения перифокального отека. По-прежнему сохранялось накопление очагами контрастного вещества по кольцевидному типу (рис. 5, 6). Пациентка была проконсультирована нейрохирургом в Волгоградском областном клиническом онкологическом диспансере, где 23.08.2024 было сделано заключение о том, что убедительных данных, свидетельствующих о наличии объемного образования головного мозга (первичной лимфомы), не получено, а имеющиеся изменения паренхимы могут соответствовать интракраниальной инфекции.
На фоне проводимой комплексной терапии у больной отмечалось значительное улучшение самочувствия: исчезли сонливость, апатия, общая слабость, появился аппетит, длительность сна не превышала 7–8 ч в сутки, эпилептические приступы зафиксированы не были. 22.08.2024 пациентке было проведено контрольное МРТ-исследование головного мозга, зафиксирована положительная динамика по сравнению с данными МРТ от 26.07.2024 в виде уменьшения размеров крупных очагов, регрессирования мелких очагов поражения паренхимы, уменьшения перифокального отека. По-прежнему сохранялось накопление очагами контрастного вещества по кольцевидному типу (рис. 5, 6). Пациентка была проконсультирована нейрохирургом в Волгоградском областном клиническом онкологическом диспансере, где 23.08.2024 было сделано заключение о том, что убедительных данных, свидетельствующих о наличии объемного образования головного мозга (первичной лимфомы), не получено, а имеющиеся изменения паренхимы могут соответствовать интракраниальной инфекции.
Для контроля соматического и иммунного статуса были проведены следующие лабораторные исследования:
 1) общий анализ крови от 22.08.2024: лейкопения (до 2,8×109/л), тромбоцитопения (до 115×109/л), СОЭ – 56 мм/ч;
1) общий анализ крови от 22.08.2024: лейкопения (до 2,8×109/л), тромбоцитопения (до 115×109/л), СОЭ – 56 мм/ч;
2) биохимический анализ крови от 22.08.2024: повышение уровня гамма-глутамилтрансферазы до 52 Ед/л;
3) иммунный тест от 22.08.2024: снижение уровня CD4 до 6,0% при норме 35–55% (31–46%), абсолютные значения – до 60 при норме 800–1500 клеток/мкл; повышение уровня CD8 до 59% при норме 15–35% (23–40%), абсолютные значения в пределах нормы – 592 при норме 450–850, снижение иммунорегуляторного индекса CD4/CD8 до 0,1 при норме 1,5–2,6 (1–1,7);
4) вирусологическое исследование от 22.08.2024: вирусная нагрузка высокая (PCR РНК HIV до 150 000 копий/мл).
29.08.2024 пациентка И. была очно консультирована сотрудниками кафедры неврологии, нейрохирургии, медицинской генетики ВолгГМУ.
Неврологический статус: сознание ясное. Черепные нервы – положительный симптом «ресниц» слева. Слабоположительный рефлекс Маринеску–Радовичи с обеих сторон. Сила и тонус мышц конечностей патологически не изменены. Сухожильные рефлексы с рук и коленные: D≤S, повышены с расширением рефлексогенных зон; ахилловы: D≤S, оживлены. Координаторные пробы выполняет неуверенно с обеих сторон.
В позе Ромберга устойчива. Поверхностная и глубокая чувствительность сохранена. Патологических стопных и менингеальных знаков нет.
Диагноз: ВИЧ-ассоциированная энцефалопатия. Токсоплазмозный энцефалит с симптоматической фокальной лобной эпилепсией.
Пациентке было рекомендовано наблюдение и лечение у врача-инфекциониста в СПИД-центре, наблюдение у невролога по месту жительства, прием ко-тримоксазола (бисептол) 400 мг + 80 мг по 2 таблетки 3 раза в день в течение 6 нед, затем проведение контрольной МРТ головного мозга с контрастным усилением.
29.08.2024 была осмотрена инфекционистом Центра СПИД г. Волгограда. Выставлен диагноз: «ВИЧ-инфекция, ст. 4В. Фаза прогрессирования на фоне нерегулярного приема АРВТ. Лимфаденопатия. Лейкоэнцефалопатия. ВИЧ-ассоциированная тромбоцитопения. Лабораторный иммунодефицит». АРВТ была скорректирована: ламивудин 300 мг по 1 таблетке/капсуле 2 раза в день; тенофовир 300 мг по 1 таблетке/капсуле 1 раз в день; дарунавир 600 мг по 1 таблетке/капсуле 2 раза в день; ритонавир 100 мг по 1 таблетке/капсуле 1 раз в день.
 Через 1,5 мес приема назначенной комплексной терапии (АРВТ + ко-тримоксазол) пациентке выполнена МРТ головного мозга с контрастированием. Обнаружилась выраженная положительная динамика в виде уменьшения в размерах ранее выявленных очагов в структуре головного мозга: 1) в правой лобной доле до 1,2×10,6×0,9 см (ранее – 1,4×11,1×0,9 см); 2) в базальных ядрах справа до 0,5×0,6×0,5 см (ранее – 1,0×0,9×0,8 см); 3) в левой височной доле до 0,5×0,4×0,5 см (ранее –0,7×0,5×0,7 см); 4) в левой теменной доле до 0,2×0,3×0,2 см (ранее – 0,7×0,5×0,3 см). Мелкие очаги в правой и левой теменных долях сохраняют свои размеры. Контрастное вещество накапливается выявленными очагами по кольцевидному типу.
Через 1,5 мес приема назначенной комплексной терапии (АРВТ + ко-тримоксазол) пациентке выполнена МРТ головного мозга с контрастированием. Обнаружилась выраженная положительная динамика в виде уменьшения в размерах ранее выявленных очагов в структуре головного мозга: 1) в правой лобной доле до 1,2×10,6×0,9 см (ранее – 1,4×11,1×0,9 см); 2) в базальных ядрах справа до 0,5×0,6×0,5 см (ранее – 1,0×0,9×0,8 см); 3) в левой височной доле до 0,5×0,4×0,5 см (ранее –0,7×0,5×0,7 см); 4) в левой теменной доле до 0,2×0,3×0,2 см (ранее – 0,7×0,5×0,3 см). Мелкие очаги в правой и левой теменных долях сохраняют свои размеры. Контрастное вещество накапливается выявленными очагами по кольцевидному типу.
Таким образом, назначенное неврологами и инфекционистом комплексное лечение (ко-тримоксазол + АРВТ) улучшило самочувствие пациентки: исчезли сонливость, апатия, повысилась работоспособность, не было зафиксировано ни одного эпилептического приступа, на МРТ головного мозга структурные изменения подверглись частичному регрессу. Достигнутые нами положительные результаты можно считать аргументированным подтверждением выставленного клинического диагноза: «ВИЧ-ассоциированная энцефалопатия. Токсоплазмозный энцефалит с симптоматической фокальной лобной эпилепсией».
Анализ клинического случая наглядно отражает сложный путь поиска истинного клинического диагноза. Наличие иммунодепрессии при СПИДе стирает яркую клиническую картину протекающих на этом фоне неврологических заболеваний, сглаживает их проявления, размывает границы столь этиологически разных нозологий. Течение таких «замаскированных» патологий становится подострым, затем хронизируется, что приводит к поздней обращаемости пациентов за медицинской помощью, затягивает процесс диагностики, затрудняет постановку диагноза, а следовательно, приводит к несвоевременности лечения, снижению его эффективности.
Однако применение современных диагностических методов нейровизуализации, таких как МРТ в различных режимах с контрастным усилением, а также осведомленность врачей-радиологов о специфических МР-признаках этих патологий существенно повышают эффективность выявления данных заболеваний на ранних стадиях.
Таким образом, дальнейшие исследования в этой области могут способствовать более глубокому пониманию взаимосвязей между ВИЧ, первичной лимфомой и токсоплазмозом, а также разработке эффективных стратегий ведения таких пациентов в клинической практике.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest. The authors declare no conflict of interest.
Информация об авторах
Information about the authors
Курушина Ольга Викторовна – д-р мед. наук, доц., зав. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: ovkurushina@mail.ru; ORCID: 0000-0003-4364-0123
Olga V. Kurushina – Dr. Sci. (Med.), Assoc. Prof., Volgograd State Medical University. E-mail: ovkurushina@mail.ru; ORCID: 0000-0003-4364-0123
Кривоножкина Полина Станиславовна – канд. мед. наук, доц. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: polina.krivonozhkina@mail.ru;
ORCID: 0000-0003-2657-155X
Polina S. Krivonozhkina – Cand. Sci. (Med.), Assoc. Prof., Volgograd State Medical University. E-mail: polina.krivonozhkina@mail.ru;
ORCID: 0000-0003-2657-155X
Мирошникова Валентина Васильевна – канд. мед. наук, доц. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: marenich1962@gmail.com; ORCID: 0000-0002-2537-838X
Valentina V. Miroshnikova – Cand. Sci. (Med.), Assoc. Prof., Volgograd State Medical University. E-mail: marenich1962@gmail.com; ORCID: 0000-0002-2537-838X
Нежинский Дмитрий Игоревич – ассистент каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: dmitrynezhinsky@yandex.ru; ORCID: 0009-0005-9406-1895
Dmitry I. Nezhinsky – Assistant, Volgograd State Medical University. E-mail: dmitrynezhinsky@yandex.ru; ORCID: 0009-0005-9406-1895
Покусаева Ольга Владиславовна – студент, ФГБОУ ВО
ВолгГМУ. E-mail: pokusaeva963@gmail.com; ORCID: 0009-0004-8322-0400
Olga V. Pokusaeva – Student, Volgograd State Medical University. E-mail: pokusaeva963@gmail.com; ORCID: 0009-0004-8322-0400
Поступила в редакцию: 21.01.2025
Поступила после рецензирования: 31.01.2025
Принята к публикации: 06.02.2025
Received: 21.01.2025
Revised: 31.01.2025
Accepted: 06.02.2025
Клинический разбор в общей медицине №4 2025
Сложности дифференциальной диагностики первичной лимфомы и токсоплазмозного энцефалита у пациента с ВИЧ-ассоциированной энцефалопатией
Номера страниц в выпуске:16-22
Аннотация
В статье рассматриваются аспекты дифференциальной диагностики первичной лимфомы центральной нервной системы и токсоплазмозного энцефалита у пациента с ВИЧ-ассоциированной энцефалопатией. Оба заболевания имеют сходные клинические проявления, что затрудняет дифференциальную диагностику. Однако углубленное изучение клинико-анамнестических данных, современные методы нейровизуализации, такие как магнитно-резонансная томография с контрастным усилением, и осведомленность врачей-радиологов о специфических признаках этих заболеваний существенно улучшают раннюю диагностику данных нозологий.
Ключевые слова: первичная лимфома центральной нервной системы, токсоплазмозный энцефалит, ВИЧ-ассоциированная энцефалопатия, ВИЧ-энцефалопатия, ВИЧ-инфекция.
Для цитирования: Курушина О.В., Кривоножкина П.С., Мирошникова В.В., Нежинский Д.И., Покусаева О.В. Сложности дифференциальной диагностики первичной лимфомы и токсоплазмозного энцефалита у пациента с ВИЧ-ассоциированной энцефалопатией. Клинический разбор в общей медицине. 2025; 6 (4): 16–22. DOI: 10.47407/kr2025.6.4.00589
В статье рассматриваются аспекты дифференциальной диагностики первичной лимфомы центральной нервной системы и токсоплазмозного энцефалита у пациента с ВИЧ-ассоциированной энцефалопатией. Оба заболевания имеют сходные клинические проявления, что затрудняет дифференциальную диагностику. Однако углубленное изучение клинико-анамнестических данных, современные методы нейровизуализации, такие как магнитно-резонансная томография с контрастным усилением, и осведомленность врачей-радиологов о специфических признаках этих заболеваний существенно улучшают раннюю диагностику данных нозологий.
Ключевые слова: первичная лимфома центральной нервной системы, токсоплазмозный энцефалит, ВИЧ-ассоциированная энцефалопатия, ВИЧ-энцефалопатия, ВИЧ-инфекция.
Для цитирования: Курушина О.В., Кривоножкина П.С., Мирошникова В.В., Нежинский Д.И., Покусаева О.В. Сложности дифференциальной диагностики первичной лимфомы и токсоплазмозного энцефалита у пациента с ВИЧ-ассоциированной энцефалопатией. Клинический разбор в общей медицине. 2025; 6 (4): 16–22. DOI: 10.47407/kr2025.6.4.00589
The difficulties of differential diagnosis of primary lymphoma and toxoplasmous encephalitis in a patient with HIV-associated encephalopathy
Olga V. Kurushina, Polina S. Krivonozhkina, Valentina V. Miroshnikova, Dmitry I. Nezhinsky,Olga V. Pokusaeva
Volgograd State Medical University, Volgograd, Russia
ovkurushina@mail.ru
Abstract
The article discusses aspects of the differential diagnosis of primary lymphoma of the central nervous system and toxoplasmous encephalitis in a patient with HIV-associated encephalopathy. Both diseases have similar clinical manifestations, which makes differential diagnosis difficult. However, an in-depth study of clinical and anamnestic data, modern neuroimaging methods such as contrast-enhanced MRI, and awareness of radiologists about the specific signs of these diseases significantly improve the early diagnosis of these nosology’s.
Keywords: primary lymphoma of the central nervous system, toxoplasmosis encephalitis, HIV-associated encephalopathy, HIV encephalopathy, HIV infection.
For citation: Kurushina O.V., Krivonozhkina P.S., Miroshnikova V.V., Nezhinsky D.I., Pokusaeva O.V. The difficulties of differential diagnosis of primary lymphoma and toxoplasmous encephalitis in a patient with HIV-associated encephalopathy. Clinical review for general practice. 2025; 6 (4): 16–22 (In Russ.). DOI: 10.47407/kr2025.6.4.00589
Введение
ВИЧ-инфекция, будучи медленно прогрессирующим тяжелым заболеванием, остается одной из основных причин смертности во всем мире. Ее возбудителем является вирус иммунодефицита человека (ВИЧ) из семейства ретровирусов, нарушающий нормальное функционирование иммунной системы. Результатом такого процесса является поражение в той или иной степени всех органов и систем, но особенно страдает нервная ткань. Патология может затронуть как центральный, так и периферический отдел нервной системы. Клиническая картина в некоторых случаях обусловлена прямой атакой ВИЧ, в других – его опосредованным участием, т. е. развитием оппортунистических инфекций и/или опухолей. Энцефалопатия – один из самых распространенных и наиболее тяжелых ВИЧ-ассоциированных клинических вариантов компрометации нервной системы, включающий большой спектр психических, когнитивных и очаговых неврологических симптомов [1]. Чаще других нозологических форм ВИЧ-энцефалопатии в практике встречаются первичная лимфома и токсоплазмозный энцефалит [2]. Несмотря на имеющиеся кардинальные различия в этиопатогенезе, оба этих заболевания обнаруживают сходные клинические проявления, что объясняет сложности в проведении дифференциальной диагностики [3].Лимфома – это онкологическое заболевание лимфатической ткани, характеризующееся увеличением лимфатических узлов и/или поражением различных внутренних органов, а также головного мозга, с накоплением патологических «опухолевых» лимфоцитов [4]. Первичная лимфома центральной нервной системы (ЦНС) – редкая форма неходжкинских лимфом, которая возникает в ЦНС и не распространяется за ее пределы [5].
Заболеваемость этой патологией составляет 4–7 случаев на 1 млн населения. В 2023 г. в Российской Федерации зарегистрировано 674 587 впервые в жизни выявленных случаев злокачественных новообразований (в том числе 307 909 и 366 678 – у пациентов мужского и женского пола соответственно). Рост данного показателя по сравнению с 2022 г. составил 8,0% [6].
Наиболее часто лимфомы ЦНС развиваются:
1) у пациентов с врожденной несостоятельностью иммунитета (врожденный синдром Вискотта–Олдрича, синдром дефицита IgA);
2) в результате приобретенного дефекта иммунной системы (ВИЧ-инфекция, вирус Эпштейна–Барр, лучевая терапия, трансплантация органов) [7, 8].
Первичная лимфома ЦНС значительно вариабельна по своей структуре: множественные и одиночные формы, ограниченно-узловые и проявляющие диффузно-инфильтративный рост. Она преимущественно локализуется в больших полушариях, мозолистом теле, гораздо реже захватывает подкорковые узлы и ствол мозга. Гистологически среди всех лимфом головного мозга лидирует лимфоплазмоцитарная лимфосаркома.
Симптоматика первичной лимфомы ЦНС, не обладая специфичностью, совпадает с таковой при других новообразованиях головного мозга [3, 4]:
• общемозговой синдром: мучительные распирающие головные боли, сопровождающиеся тошнотой, рвотой; нарушение сознания количественного и качественного характера; симптоматические эпилептические приступы;
• очаговый синдром: симптоматика напрямую зависит от локализации лимфомы. Можно наблюдать различные варианты афазий, апраксий, агнозий, парезы, страбизм, асимметрию мимической мускулатуры и др.
Токсоплазмоз – заболевание человека и животных, вызываемое токсоплазмой (Toxoplasma gondii), облигатным внутриклеточным паразитом из семейства простейших [9]. Он обладает уникальным свойством – способен проникать в клетку любого типа, поражая нервную и лимфатическую систему, половые органы, скелетные мышцы, миокард и другие органы [10].
T. gondii встречается повсеместно, и антитела к этому микроорганизму можно обнаружить у 30% всех людей. Этот показатель значительно различается от популяции к популяции и имеет широкую распространенность: от 6 до 90% [2]. В среднем можно говорить о 500 млн – 1,5 млрд зараженных и более. По данным исследования ДЦ «Финист» за апрель 2024 г., антитела IgG к T. gondii выявлены у 51,5±2% обследованных (у 316 из 614) [3].
В большинстве случаев, у здоровых людей, инфекция протекает как бессимптомное носительство или в виде незначительной лимфаденопатии. Однако у пациентов с ослабленным иммунитетом (особенно с ВИЧ/СПИДом) могут возникать клинические проявления [11]. Чаще всего (от 34 до 52% случаев) у таких больных наблюдается церебральная форма токсоплазмоза, в основном в виде токсоплазмозного энцефалита. При этом в головном мозге развиваются множественные мелкоочаговые абсцессы в коре, подкорковых ядрах, стволе, мозжечке, а также в спинном мозге. Данные изменения в нервной ткани сопровождаются признаками васкулита с фибриноидным некрозом и тромбозом [3, 9]. Начало такого энцефалита чаще подострое, переходящее в хроническое самоподдерживающееся воспаление.
Клиническая картина токсоплазмозного энцефалита в самом дебюте может быть весьма типична и включать следующие синдромы:
• общеинфекционный: лихорадка, недомогание, общая слабость, лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышенной скоростью оседания эритроцитов (СОЭ);
• общемозговой: цефалгия, тошнота и рвота, нарушения сознания, судорожные приступы;
• очаговый: зависит от локализации участков цереберита [1, 10, 11].
Следует отметить, что в результате наличия у больных СПИДом сниженной иммунореактивности течение обоих заболеваний – и первичной лимфомы, и токсоплазмозного энцефалита – носит затяжной, вялотекущий характер [11]. Отек головного мозга, ожидаемо возникающий при опухолях и энцефалитах, при данных патологиях слабо выражен, нарастает длительно, поэтому мозг продолжительное время компенсирует такие состояния. Соответственно симптоматика «смазана». Так, угнетение сознания редко достигает уровня комы, чаще проявляясь оглушением различной степени выраженности и продолжительности. Головные боли умеренные, часто без сопутствующей рвоты, иногда пациенты вообще не предъявляют жалобы на цефалгию. Эпилептиформные пароксизмы, как правило, фокальные, иногда имеют вторичную генерализацию. Повышение температуры, как правило, колеблется в субфебрильных пределах. Очаговая симптоматика может ограничиться патологическими симптомами Бабинского, пирамидной недостаточностью, асимметрией носогубных складок, легкой дизартрией, неуверенностью при выполнении координаторных проб [12].
Таким образом, дифференциальная диагностика нейротоксоплазмоза и первичной лимфомы ЦНС при ВИЧ-ассоциированной энцефалопатии на основе только клинико-анамнестических данных значительно затруднена. Ниже представлены основные сходства и различия между ними.
Сходства
1. Иммунокомпрометированные состояния. Оба заболевания чаще встречаются у пациентов с ослабленной иммунной системой, например у лиц с ВИЧ.
2. Клиническая картина. Обе нозологии могут проявляться общемозговыми и очаговыми симптомами.
Различия
1. Этиология:
• нейротоксоплазмоз вызывается паразитом T. gondii;
• первичная лимфома (например, ВИЧ-ассоциированная лимфома) возникает из-за неконтролируемого роста лимфоцитов (раковых клеток).
2. Клинические проявления:
• нейротоксоплазмоз может проявляться общеинфекционными симптомами, такими как лихорадка, недомогание, общая слабость, лейкоцитоз со сдвигом лейкоцитарной формулы влево;
• общемозговая симптоматика при первичной лимфоме выражена сильнее, чем при токсоплазмозном энцефалите.
3. Изменения, выявляемые при магнитно-резонансной томографии (МРТ):
• при токсоплазмозном энцефалите обнаруживаются множественные очаговые изменения паренхимы вещества головного и спинного мозга с перифокальным отеком и кольцевидным («незамкнутые кольца») накоплением контрастного вещества [13];
• лимфома гипоинтенсивна на T1-взвешенных изображениях (Т1-ВИ), изо- и гиперинтенсивна на T2-ВИ, характеризуется выраженным гомогенным повышением МР-сигнала после введения контрастного вещества и ограничением диффузии в форме единичного (или множественного) образования, может иметь четкие границы или визуализироваться в виде инфильтративной зоны, захватывающей кору, белое вещество или глубокие ядра серого вещества (что чаще встречается при поражениях низкой степени злокачественности) [14].
4. Эффективность лечебных мероприятий. Нейротоксоплазмоз при своевременной диагностике, активной первичной и вторичной профилактике хорошо курируется. Лечение включает длительный прием доступного и эффективного антибактериального препарата (ко-тримоксазол). Терапия первичной лимфомы редко бывает успешной. Несмотря на высокую чувствительность первичной лимфомы ЦНС к лучевому воздействию и химиопрепаратам, ремиссии после их применения непродолжительны. Использование глюкокортикостеридов оказывает драматический эффект: лимфома может на время «исчезать» из нервной ткани, однако снова обнаруживается на фоне отмены гормонотерапии [15].
Представленный клинический случай демонстрирует сложности дифференциальной диагностики данных заболеваний у ВИЧ-инфицированного больного.
Клинический случай
Пациентка И., 37 лет, обратилась за консультацией на кафедру неврологии, нейрохирургии, медицинской генетики ВолгГМУ с жалобами на перенесенные эпизоды длительной сонливости, слабости, повторные судорожные приступы.Из анамнеза известно, что с 2015 г. пациентка страдает ВИЧ-инфекцией, стадия 4В. Находится на учете в центре СПИД. Прием антиретровирусной терапии (АРВТ) был нерегулярным, однако много лет самочувствие было удовлетворительным.
В июне 2024 г. стала отмечать постепенно нарастающую общую слабость, снижение аппетита, сонливость, вследствие чего стало тяжело выполнять бытовые и профессиональные обязанности (больная работает уборщицей). Длительность сна увеличилась до 12 ч в сутки. 13.06.2024 впервые возникла потеря сознания, сопровождающаяся тонико-клоническими судорогами, преимущественно в левых конечностях. Приступ длился около 3–4 мин. Пациентка связала данное состояние с переутомлением, за медицинской помощью не обращалась. 14.06.2024 произошло еще два эпилептических приступа с однотипной симптоматикой.
В конце июня пациентка в сопровождении родственников обратилась за консультацией к терапевту по месту жительства. Была направлена на МРТ головного мозга, где было выявлено мультифокальное очаговое поражение паренхимы больших полушарий мозга с выраженными зонами перифокального отека со смещением срединных структур, компрессией боковых желудочков мозга и расширением наружных ликворных пространств, с нарушением ликвородинамики на уровне отверстий Монро.
Учитывая угнетение сознания до уровня оглушения средней степени тяжести, периодически сменяющееся сопором, с подозрением на метастатическое поражение головного мозга пациентка И. была госпитализирована в реанимационное отделение ЦРБ. Терапия включала противоотечные препараты (дексаметазон, маннитол), а также профилактическое лечение цефтриаксоном.
Поскольку пациентка была нетранспортабельна на момент поступления в стационар, она была заочно проконсультирована врачами кафедры неврологии, нейрохирургии, медицинской генетики ВолгГМУ. Учитывая жалобы цереброастенического характера, синдром угнетенного сознания, впервые возникшие симптоматические эпилептические приступы, наличие указаний в анамнезе на сопутствующую ВИЧ-инфекцию, было рекомендовано: 1) провести МРТ головного мозга с контрастированием; 2) добавить к лечению ко-тримоксазол по схеме, приведенной в клинических рекомендациях, по 2 таблетки 3 раза в день в течение 6 нед [16–18]. Данные назначения были обусловлены необходимостью проведения дифференциальной диагностики между первичной лимфомой и токсоплазмозным энцефалитом, наиболее характерным для пациентов с ВИЧ-инфекцией, имеющих вышеуказанные клинические проявления.

26.07.2024 выполнено МРТ-исследование головного мозга с контрастированием. Было выявлено мультифокальное очаговое поражение паренхимы больших полушарий мозга с выраженными зонами перифокального отека со смещением срединных структур, компрессией боковых желудочков мозга и расширением наружных ликворных пространств, с нарушением ликвородинамики на уровне отверстий Монро. Очаги накапливали контрастное вещество по кольцевидному типу (рис. 1–4).
 На фоне проводимой комплексной терапии у больной отмечалось значительное улучшение самочувствия: исчезли сонливость, апатия, общая слабость, появился аппетит, длительность сна не превышала 7–8 ч в сутки, эпилептические приступы зафиксированы не были. 22.08.2024 пациентке было проведено контрольное МРТ-исследование головного мозга, зафиксирована положительная динамика по сравнению с данными МРТ от 26.07.2024 в виде уменьшения размеров крупных очагов, регрессирования мелких очагов поражения паренхимы, уменьшения перифокального отека. По-прежнему сохранялось накопление очагами контрастного вещества по кольцевидному типу (рис. 5, 6). Пациентка была проконсультирована нейрохирургом в Волгоградском областном клиническом онкологическом диспансере, где 23.08.2024 было сделано заключение о том, что убедительных данных, свидетельствующих о наличии объемного образования головного мозга (первичной лимфомы), не получено, а имеющиеся изменения паренхимы могут соответствовать интракраниальной инфекции.
На фоне проводимой комплексной терапии у больной отмечалось значительное улучшение самочувствия: исчезли сонливость, апатия, общая слабость, появился аппетит, длительность сна не превышала 7–8 ч в сутки, эпилептические приступы зафиксированы не были. 22.08.2024 пациентке было проведено контрольное МРТ-исследование головного мозга, зафиксирована положительная динамика по сравнению с данными МРТ от 26.07.2024 в виде уменьшения размеров крупных очагов, регрессирования мелких очагов поражения паренхимы, уменьшения перифокального отека. По-прежнему сохранялось накопление очагами контрастного вещества по кольцевидному типу (рис. 5, 6). Пациентка была проконсультирована нейрохирургом в Волгоградском областном клиническом онкологическом диспансере, где 23.08.2024 было сделано заключение о том, что убедительных данных, свидетельствующих о наличии объемного образования головного мозга (первичной лимфомы), не получено, а имеющиеся изменения паренхимы могут соответствовать интракраниальной инфекции.Для контроля соматического и иммунного статуса были проведены следующие лабораторные исследования:
 1) общий анализ крови от 22.08.2024: лейкопения (до 2,8×109/л), тромбоцитопения (до 115×109/л), СОЭ – 56 мм/ч;
1) общий анализ крови от 22.08.2024: лейкопения (до 2,8×109/л), тромбоцитопения (до 115×109/л), СОЭ – 56 мм/ч;2) биохимический анализ крови от 22.08.2024: повышение уровня гамма-глутамилтрансферазы до 52 Ед/л;
3) иммунный тест от 22.08.2024: снижение уровня CD4 до 6,0% при норме 35–55% (31–46%), абсолютные значения – до 60 при норме 800–1500 клеток/мкл; повышение уровня CD8 до 59% при норме 15–35% (23–40%), абсолютные значения в пределах нормы – 592 при норме 450–850, снижение иммунорегуляторного индекса CD4/CD8 до 0,1 при норме 1,5–2,6 (1–1,7);
4) вирусологическое исследование от 22.08.2024: вирусная нагрузка высокая (PCR РНК HIV до 150 000 копий/мл).
29.08.2024 пациентка И. была очно консультирована сотрудниками кафедры неврологии, нейрохирургии, медицинской генетики ВолгГМУ.
Неврологический статус: сознание ясное. Черепные нервы – положительный симптом «ресниц» слева. Слабоположительный рефлекс Маринеску–Радовичи с обеих сторон. Сила и тонус мышц конечностей патологически не изменены. Сухожильные рефлексы с рук и коленные: D≤S, повышены с расширением рефлексогенных зон; ахилловы: D≤S, оживлены. Координаторные пробы выполняет неуверенно с обеих сторон.
В позе Ромберга устойчива. Поверхностная и глубокая чувствительность сохранена. Патологических стопных и менингеальных знаков нет.
Диагноз: ВИЧ-ассоциированная энцефалопатия. Токсоплазмозный энцефалит с симптоматической фокальной лобной эпилепсией.
Пациентке было рекомендовано наблюдение и лечение у врача-инфекциониста в СПИД-центре, наблюдение у невролога по месту жительства, прием ко-тримоксазола (бисептол) 400 мг + 80 мг по 2 таблетки 3 раза в день в течение 6 нед, затем проведение контрольной МРТ головного мозга с контрастным усилением.
29.08.2024 была осмотрена инфекционистом Центра СПИД г. Волгограда. Выставлен диагноз: «ВИЧ-инфекция, ст. 4В. Фаза прогрессирования на фоне нерегулярного приема АРВТ. Лимфаденопатия. Лейкоэнцефалопатия. ВИЧ-ассоциированная тромбоцитопения. Лабораторный иммунодефицит». АРВТ была скорректирована: ламивудин 300 мг по 1 таблетке/капсуле 2 раза в день; тенофовир 300 мг по 1 таблетке/капсуле 1 раз в день; дарунавир 600 мг по 1 таблетке/капсуле 2 раза в день; ритонавир 100 мг по 1 таблетке/капсуле 1 раз в день.
 Через 1,5 мес приема назначенной комплексной терапии (АРВТ + ко-тримоксазол) пациентке выполнена МРТ головного мозга с контрастированием. Обнаружилась выраженная положительная динамика в виде уменьшения в размерах ранее выявленных очагов в структуре головного мозга: 1) в правой лобной доле до 1,2×10,6×0,9 см (ранее – 1,4×11,1×0,9 см); 2) в базальных ядрах справа до 0,5×0,6×0,5 см (ранее – 1,0×0,9×0,8 см); 3) в левой височной доле до 0,5×0,4×0,5 см (ранее –0,7×0,5×0,7 см); 4) в левой теменной доле до 0,2×0,3×0,2 см (ранее – 0,7×0,5×0,3 см). Мелкие очаги в правой и левой теменных долях сохраняют свои размеры. Контрастное вещество накапливается выявленными очагами по кольцевидному типу.
Через 1,5 мес приема назначенной комплексной терапии (АРВТ + ко-тримоксазол) пациентке выполнена МРТ головного мозга с контрастированием. Обнаружилась выраженная положительная динамика в виде уменьшения в размерах ранее выявленных очагов в структуре головного мозга: 1) в правой лобной доле до 1,2×10,6×0,9 см (ранее – 1,4×11,1×0,9 см); 2) в базальных ядрах справа до 0,5×0,6×0,5 см (ранее – 1,0×0,9×0,8 см); 3) в левой височной доле до 0,5×0,4×0,5 см (ранее –0,7×0,5×0,7 см); 4) в левой теменной доле до 0,2×0,3×0,2 см (ранее – 0,7×0,5×0,3 см). Мелкие очаги в правой и левой теменных долях сохраняют свои размеры. Контрастное вещество накапливается выявленными очагами по кольцевидному типу.Таким образом, назначенное неврологами и инфекционистом комплексное лечение (ко-тримоксазол + АРВТ) улучшило самочувствие пациентки: исчезли сонливость, апатия, повысилась работоспособность, не было зафиксировано ни одного эпилептического приступа, на МРТ головного мозга структурные изменения подверглись частичному регрессу. Достигнутые нами положительные результаты можно считать аргументированным подтверждением выставленного клинического диагноза: «ВИЧ-ассоциированная энцефалопатия. Токсоплазмозный энцефалит с симптоматической фокальной лобной эпилепсией».
Заключение
В данном исследовании мы рассмотрели различные аспекты дифференциальной диагностики первичной лимфомы и токсоплазмозного энцефалита у пациентов с ВИЧ-ассоциированной энцефалопатией. Согласно статистическим данным, эти заболевания являются самыми частыми осложнениями в течении нейроСПИДа.Анализ клинического случая наглядно отражает сложный путь поиска истинного клинического диагноза. Наличие иммунодепрессии при СПИДе стирает яркую клиническую картину протекающих на этом фоне неврологических заболеваний, сглаживает их проявления, размывает границы столь этиологически разных нозологий. Течение таких «замаскированных» патологий становится подострым, затем хронизируется, что приводит к поздней обращаемости пациентов за медицинской помощью, затягивает процесс диагностики, затрудняет постановку диагноза, а следовательно, приводит к несвоевременности лечения, снижению его эффективности.
Однако применение современных диагностических методов нейровизуализации, таких как МРТ в различных режимах с контрастным усилением, а также осведомленность врачей-радиологов о специфических МР-признаках этих патологий существенно повышают эффективность выявления данных заболеваний на ранних стадиях.
Таким образом, дальнейшие исследования в этой области могут способствовать более глубокому пониманию взаимосвязей между ВИЧ, первичной лимфомой и токсоплазмозом, а также разработке эффективных стратегий ведения таких пациентов в клинической практике.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest. The authors declare no conflict of interest.
Информация об авторах
Information about the authors
Курушина Ольга Викторовна – д-р мед. наук, доц., зав. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: ovkurushina@mail.ru; ORCID: 0000-0003-4364-0123
Olga V. Kurushina – Dr. Sci. (Med.), Assoc. Prof., Volgograd State Medical University. E-mail: ovkurushina@mail.ru; ORCID: 0000-0003-4364-0123
Кривоножкина Полина Станиславовна – канд. мед. наук, доц. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: polina.krivonozhkina@mail.ru;
ORCID: 0000-0003-2657-155X
Polina S. Krivonozhkina – Cand. Sci. (Med.), Assoc. Prof., Volgograd State Medical University. E-mail: polina.krivonozhkina@mail.ru;
ORCID: 0000-0003-2657-155X
Мирошникова Валентина Васильевна – канд. мед. наук, доц. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: marenich1962@gmail.com; ORCID: 0000-0002-2537-838X
Valentina V. Miroshnikova – Cand. Sci. (Med.), Assoc. Prof., Volgograd State Medical University. E-mail: marenich1962@gmail.com; ORCID: 0000-0002-2537-838X
Нежинский Дмитрий Игоревич – ассистент каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО ВолгГМУ. E-mail: dmitrynezhinsky@yandex.ru; ORCID: 0009-0005-9406-1895
Dmitry I. Nezhinsky – Assistant, Volgograd State Medical University. E-mail: dmitrynezhinsky@yandex.ru; ORCID: 0009-0005-9406-1895
Покусаева Ольга Владиславовна – студент, ФГБОУ ВО
ВолгГМУ. E-mail: pokusaeva963@gmail.com; ORCID: 0009-0004-8322-0400
Olga V. Pokusaeva – Student, Volgograd State Medical University. E-mail: pokusaeva963@gmail.com; ORCID: 0009-0004-8322-0400
Поступила в редакцию: 21.01.2025
Поступила после рецензирования: 31.01.2025
Принята к публикации: 06.02.2025
Received: 21.01.2025
Revised: 31.01.2025
Accepted: 06.02.2025
Список исп. литературыСкрыть список1. Кривоножкина П.С., Замятина И.И., Поплавская О.В. и др. Клинический случай ВИЧ-ассоциированный энцефалопатии. Вестник неврологии, психиатрии и нейрохирургии. 2024;(4):463-71. DOI: 10.33920/med-01-2404-07
Krivonozhkina P.S., Zamyatina I.I., Poplavskaya O.V., et al. A clinical case of HIV-associated encephalopathy. Bulletin of Neurology, Psychiatry and Neurosurgery. 2024;(4):463-71. DOI: 10.33920/med-01-2404-07 (in Russian).
2. Ермак Т.Н., Перегудова А.Б. Катамнез больных ВИЧ-инфекцией, перенесших церебральный токсоплазмоз. Терапевтический архив. 2015;87(11):42-5.
Ermak T.N., Peregudova A.B. Catamnesis of HIV-infected patients with cerebral toxoplasmosis. Therapeutic Archive. 2015;87(11):42-5 (in Russian).
3. Капустин Д.В., Краснова Е.И., Хохлова Н.И. и др. Особенности поражения центральной нервной системы у больных ВИЧ-инфекцией в Новосибирской области. Лечащий врач. 2023;(11):31-8.
Kapustin D.V., Krasnova E.I., Khokhlova N.I., et al. Features of damage to the central nervous system in HIV-infected patients in the Novosibirsk region. The Attending Physician. 2023;(11):31-8 (in Russian).
4. Пивник А.В., Туманова М.В., Серегин Н.В. и др. Лимфомы у ВИЧ-инфицированных больных: обзор литературы. Клиническая онкогематология. 2014;(3):266-77.
Pivnik A.V., Tumanova M.V., Seregin N.V., et al. Lymphomas in HIV-infected patients: a literature review. Clinical Oncohematology. 2014;(3):266-77 (in Russian).
5. Киселева Л.М., Котов М.А., Васильева Е.В. и др. Вариабельность клинико-инструментальных и лабораторных проявлений первичной лимфомы головного мозга у ВИЧ-инфицированных больных. Ульяновский медико-биологический журнал. 2016;(4):27-34.
Kiseleva L.M., Kotov M.A., Vasilyeva E.V., et al. Variability of clinical, instrumental and laboratory manifestations of primary brain lymphoma in HIV-infected patients. Ulyanovsk Medical and Biological Journal. 2016;(4):27-34 (in Russian).
6. Дудина Г.А., Мабудзаде Ч.К., Оганнисян А.А. и др. ВИЧ-ассоциированные лимфомы. Креативная хирургия и онкология. 2022;12(4):320-7.
Dudina G.A., Mabudzada Ch.K., Ogannisyan A.A., et al. HIV-associated lymphomas. Creative Surgery and Oncology. 2022;12(4):320-7 (in Russian).
7. Черкашина И.В., Вернюк М.А., Червонцева А.М. и др. Современные аспекты диагностики и лечения первичных лимфом центральной нервной системы. Онкология. Журнал им. П.А. Герцена. 2022;11(6):49-56.
Cherkashina I.V., Vernyuk M.A., Chervontseva A.M., et al. Modern aspects of the diagnosis and treatment of primary central nervous system lymphomas. P.A. Herzen Journal of Oncology. 2022;11(6):49-56 (in Russian).
8. Ненарокомов А.Ю., Оруджев Н.Я., Антонова Т.Ю. и др. Этические проблемы онкологии, психиатрии, неврологии и анестезиологии. Биоэтика. 2012;1(9):36-51. EDN OYBJXD
Nenarokomov A.Yu., Orudzhev N.Ya., Antonova T.Yu., et al. Ethical problems of oncology, psychiatry, neurology and anesthesiology. Bioethics. 2012;1(9):36-51. EDN OYBJXD (in Russian).
9. Егорова Н.Б. Медико-социальные характеристики ВИЧ-инфицированных пациентов с нейротоксоплазмозом. Кардиоваскулярная терапия и профилактика. 2023;(6):75.
Egorova N.B. Medical and social characteristics of HIV-infected patients with neurotoxoplasmosis. Cardiovascular Therapy and Prevention. 2023;(6):75 (in Russian).
10. Ермак Т.Н., Перегудова А.Б. Локализация очагов при токсоплазмозе головного мозга у больных ВИЧ-инфекцией. Терапевтический архив. 2014;86(11):24-8.
Ermak T.N., Peregudova A.B. Localization of foci in toxoplasmosis of the brain in patients with HIV infection. Therapeutic Archive. 2014;86(11):24-8 (in Russian).
11. Соловей Н.В., Данилкович Л.С., Василенко А.И. и др. Оппортунистические поражения нервной системы у ВИЧ-позитивных пациентов: диагностика, дифференциальная диагностика с новообразованиями ЦНС и терапия. Евразийский онкологический журнал. 2019;7(3):322-37.
Solovey N.V., Danilkovich L.S., Vasilenko A.I., et al. Opportunistic lesions of the nervous system in HIV-positive patients: diagnosis, differential diagnosis with CNS neoplasms and therapy. The Eurasian Journal of Oncology. 2019;7(3):322-37 (in Russian).
12. Acharya I, DeBoer SR, Bhansali D. Acute Presentation of Primary CNS Lymphoma Mimicking Toxoplasma in HIV Infection. J Commun Hosp Intern Med Perspect. 2023 Nov 4;13(6):17-23. DOI: 10.55729/2000-9666.1251
13. Kishida S. Toxoplasmosis versus primary central nervous system lymphoma in AIDS. Rinsho Shinkeigaku. 2000 Feb;40(2):187.
14. Li J, Xue M, Lv Z, et al. Differentiation of Acquired Immune Deficiency Syndrome Related Primary Central Nervous System Lymphoma from Cerebral toxoplasmosis with Use of Susceptibility-Weighted Imaging and Contrast Enhanced 3D-T1WI. Int J Infect Dis. 2021 Dec;113:251-8. DOI: 10.1016/j.ijid.2021.10.023
15. Berger JR. Mass lesions of the brain in AIDS: the dilemmas of distinguishing toxoplasmosis from primary CNS lymphoma. AJNR Am J Neuroradiol. 2003 Apr;24(4):554-5.
16. Karia SJ, McArdle DJT. AIDS-related primary CNS lymphoma. Lancet. 2017 Jun 3;389(10085):2238. DOI: 10.1016/S0140-6736(17)30056-9
17. Kasamon YL, Ambinder RF. AIDS-related primary central nervous system lymphoma. Hematol Oncol Clin North Am. 2005 Aug;19(4):665-87. DOI: 10.1016/j.hoc.2005.05.004
18. Клинические рекомендации по лечению ВИЧ-инфекции у взрослых от 2024 г. URL: https://cr.minzdrav.gov.ru/preview-cr/79_2
Clinical guidelines for the treatment of HIV infection in adults from 2024. URL: https://cr.minzdrav.gov.ru/preview-cr/79_2 (in Russian).


