Клинический разбор в общей медицине №4 2025
Клинический разбор в общей медицине №4 2025
Медикаментозная терапия ожирения в рутинных реалиях: эффективность и безопасность тирзепатида
Номера страниц в выпуске:92-98
Аннотация
Ожирение по-прежнему остается самой острой и нерешенной проблемой современной медицины. С каждым годом в мире растет число людей, страдающих ожирением, не только существенно снижающим качество жизни, но и нередко приводящим к инвалидизации. При этом позиция современной медицины такова, что ожирение является основой для реализации полисистемной общесоматической и канцерогенной заболеваемости, включая гинекологические нозологии (наиболее прочно ассоциированными из которых являются гиперплазия и рак эндометрия). В этой связи наиболее актуальной является разработка уникальных и перспективных метаболизм-модифицирующих методов таргетной медикаментозной терапии ожирения, которые позволят не только достичь целевых показателей индекса массы тела, но и предотвратить долгосрочные последствия для женского здоровья. Одним из инновационных препаратов является тирзепатид, предназначенный для медикаментозного лечения ожирения и сахарного диабета, недавно зарегистрированный в Российской Федерации, ключевые особенности которого рассмотрены в рамках данной статьи.
Ключевые слова: ожирение, коморбидные нозологии, гиперплазия и рак эндометрия, агонисты рецепторов глюкагоноподобного пептида-1а, глюкозозависимый инсулинотропный пептид, тирзепатид.
Для цитирования: Оразов М.Р., Радзинский В.Е., Балан В.Е., Долгов Е.Д. Медикаментозная терапия ожирения в рутинных реалиях: эффективность и безопасность тирзепатида. Клинический разбор в общей медицине. 2025; 6 (4): 92–98. DOI: 10.47407/kr2025.6.4.00600
Ожирение по-прежнему остается самой острой и нерешенной проблемой современной медицины. С каждым годом в мире растет число людей, страдающих ожирением, не только существенно снижающим качество жизни, но и нередко приводящим к инвалидизации. При этом позиция современной медицины такова, что ожирение является основой для реализации полисистемной общесоматической и канцерогенной заболеваемости, включая гинекологические нозологии (наиболее прочно ассоциированными из которых являются гиперплазия и рак эндометрия). В этой связи наиболее актуальной является разработка уникальных и перспективных метаболизм-модифицирующих методов таргетной медикаментозной терапии ожирения, которые позволят не только достичь целевых показателей индекса массы тела, но и предотвратить долгосрочные последствия для женского здоровья. Одним из инновационных препаратов является тирзепатид, предназначенный для медикаментозного лечения ожирения и сахарного диабета, недавно зарегистрированный в Российской Федерации, ключевые особенности которого рассмотрены в рамках данной статьи.
Ключевые слова: ожирение, коморбидные нозологии, гиперплазия и рак эндометрия, агонисты рецепторов глюкагоноподобного пептида-1а, глюкозозависимый инсулинотропный пептид, тирзепатид.
Для цитирования: Оразов М.Р., Радзинский В.Е., Балан В.Е., Долгов Е.Д. Медикаментозная терапия ожирения в рутинных реалиях: эффективность и безопасность тирзепатида. Клинический разбор в общей медицине. 2025; 6 (4): 92–98. DOI: 10.47407/kr2025.6.4.00600
Review
1 Patrice Lumumba People’s Friendship University of Russia (RUDN University), Moscow, Russia;
2 Vladimirsky Moscow Regional Research Clinical Institute (MONIKI), Moscow, Russia
omekan@mail.ru
Abstract
Obesity remains the most pressing unresolved issue of modern medicine. The global population of individuals suffering from obesity, that not only considerably reduces their quality of life, but often leads to disability, increases every year. Moreover, the attitude of modern medicine is as follows: obesity provides the basis for realization of the incidence of polysystemic somatic disorders and cancer, including gynecological disease entities (among which the most strongly associated ones are endometrial hyperplasia and cancer). In this regard, the development of unique promising metabolism-modifying methods of target drug therapy for obesity, which will not only allow one to achieve target body mass index values, but also prevent long-term effects on female health, is most relevant. Tirzepatide, designed for drug treatment of obesity and diabetes mellitus and recently registered in the RF, represents one innovative drug, the key features of which are considered in this paper.
Keywords: obesity, comorbidities, endometrial hyperplasia and cancer, AGLP-1, glucose-dependent insulinotropic polypeptide, tirzepatide.
For citation: Orazov M.R., Radzinsky V.E., Balan V.E., Dolgov E.D. Drug therapy of obesity in routine realities: tirzepatide efficacy and safety. Clinical review for general practice. 2025; 6 (4): 92–98 (In Russ.). DOI: 10.47407/kr2025.6.4.00600
Современное понимание и общемировые медицинские консенсусы демонстрируют безапелляционную необходимость дефинирования ожирения именно как нейроповеденческого заболевания с хроническим и неуклонно прогрессирующим течением и стремительно повышающейся распространенностью, характеризующегося избыточным накоплением жировой ткани (подкожно и перивисцерально) [1]. И данное определение необходимо разъяснять каждой пациентке «целевой группы», поскольку ожирение, кроме очевидных общесоматических (в том числе и гинекологических) проблем и снижения общего качества жизни, является фундаментом для развития многих канцерогенных нозологий. В настоящее время данные на 2025 г. демонстрируют, что около 43% взрослых людей в мире имеют избыточную массу тела, а 16% – верифицированное ожирение, и эти цифры, к сожалению, ежегодно будут расти без позитивных тенденций к снижению. Аналогичная негативная тенденция отмечается и в распространенности ожирения среди детей и подростков; согласно прогнозам, уже к 2035 г. оно будет затрагивать не 22%, а 39% тинейдж-когорты [2]. Однако наиболее парадоксальным является факт всплеска (в 2 раза) заболеваемости ожирением, который пришелся на период с 1990 г. по нынешнее время. Безусловно, его можно изолированно объяснить индустриализацией общества, о чем мы говорили ранее, однако, увы, проблема куда глубже. Стремительное развитие медицинской науки позволило доказать вклад ожирения у родителей в его развитие у будущих детей – так называемое obesity-индуцированное эпигенетическое перепрограммирование – 2025. В настоящее время доказано, что ожирение у матери является значимым риск-фактором, с высокой вероятностью его развития у будущего потомства (данные 2025 г.) [3]. Именно поэтому решение проблемы ожирения у женщины сегодня – это не только решение ее собственных проблем, включая общесоматическую заболеваемость, но и эффективная прегравидарная подготовка и весомый демографический вклад для репродуктивного потенциала завтрашнего дня. И в этой связи, учитывая распространенность женского ожирения, в настоящее время достигающего 24% (по данным Всемирной организации здравоохранения – ВОЗ), следует резюмировать, что эта проблема в равной степени актуальна как для консультирующего пациентку врача-эндокринолога, так и для акушера-гинеколога, сталкивающегося с его негативными последствиями для репродуктивной функции пациенток изучаемой когорты [4]. И данный постулат был прочно закреплен в приложении №2 недавно утвержденных Минздравом России клинических рекомендаций по лечению ожирения у взрослых (2024), согласно которым лечить ожирение (по данному протоколу) имеют право клиницисты 11 врачебных специальностей, включая акушеров-гинекологов [5]. Именно поэтому в рамках данной статьи будут отражены основные последствия ожирения для женского здоровья и представлены консервативные стратегии ведения данной когорты женщин в фокусе новых инноваций медикаментозной терапии.
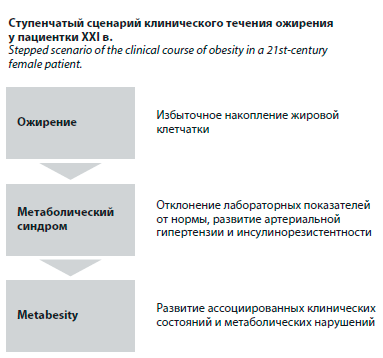 Потенциальный сценарий клинического течения некорригированного ожирения у пациентки XXI в. Современному клиницисту важно помнить, что избыточная масса тела, как и ожирение, является лишь первой ступенью будущих/перспективных соматических и канцерогенных нозологий. Следующим закономерным и у ряда пациенток даже неизбежным «шагом» будет развитие метаболического синдрома, кратно повышающего вероятность развития полисистемных нозологий. Согласно общепринятому консенсусу основными критериями метаболического синдрома (для верификации необходимо 3 из 5 критериев) у женщин являются [6]:
Потенциальный сценарий клинического течения некорригированного ожирения у пациентки XXI в. Современному клиницисту важно помнить, что избыточная масса тела, как и ожирение, является лишь первой ступенью будущих/перспективных соматических и канцерогенных нозологий. Следующим закономерным и у ряда пациенток даже неизбежным «шагом» будет развитие метаболического синдрома, кратно повышающего вероятность развития полисистемных нозологий. Согласно общепринятому консенсусу основными критериями метаболического синдрома (для верификации необходимо 3 из 5 критериев) у женщин являются [6]:
• увеличение окружности талии: ≥80 см;
• повышенный уровень триглицеридов: ≥1,7 ммоль/л или специфическое лечение данного нарушения;
• пониженный уровень липопротеинов высокой плотности: <1,3 ммоль/л или специфическое лечение данного нарушения;
• повышенный уровень артериального давления (АД): систолическое АД ≥130 мм рт. ст., диастолическое АД ≥85 мм рт. ст. или лечение ранее диагностированной артериальной гипертензии;
• повышенная гликемия натощак: ≥5,6 ммоль/л или медикаментозная терапия данного нарушения.
И здесь необходимо отметить, что наличие у пациентки метаболического синдрома является полноценным критерием «систематизации» проблемы ожирения, которая кратно повышает риски общесоматической заболеваемости. И только после развития ассоциированных клинических состояний, включая сердечно-сосудистые, метаболические и онкологические
(в том числе репродуктивных органов) заболевания, следует говорить о третьей ступени клинического течения ожирения, а именно о «metabesity» – объединяющем понятии, характеризующем системный метаболически-нозологический континуум ожирения, неизбежно включающий ряд гинекологических заболеваний [7].
Так, согласно результатам крупного исследования S.S. Venkatesh и соавт. (2022), включавшего более 257 тыс. пациенток, было доказано, что ожирение напрямую коррелирует с развитием ряда гинекологических заболеваний, включая миому матки (отношение шансов – ОШ=1,24), эндометриоз (ОШ=1,24), обильные менструальные кровотечения (ОШ=1,32), синдром поликистозных яичников (ОШ=1,15) и бесплодие (ОШ=1,21). Кроме того, авторы выявили прочную связь между наличием ожирения и осложнениями гестации, в частности преэклампсией, вероятность развития которой у данной когорты пациенток также кратно возрастает (ОШ=3,08) [8].
Таким образом, важно резюмировать, что ожирение – сложное, полигенное эндокринное заболевание с прогредиентным клиническим течением, ключевые ступени которого были изложены ранее (см. рисунок).
В этой связи наиболее интересно тезисно рассмотреть основные последствия ожирения для женского здоровья, с которыми может столкнуться клиницист в рамках рутинной практики.
Метаболические дисфункции при ожирении. В настоящее время доказано, что у пациенток с ожирением происходит значимая морфофункциональная перестройка/трансформация и дисфункция жировой ткани по провоспалительному типу. При этом следует подчеркнуть, что основным механизмом данной трансформации является избыточная инфильтрация жировой ткани M1-макрофагами, а также приобретение адипоцитами особого секреторного макрофагоподобного провоспалительного фенотипа [9]. Исходя из этого, у пациенток данной когорты происходит гиперпродукция целого ряда как про- (интерлейкин (ИЛ)-6, ИЛ-8, фактор некроза опухоли α), так и противовоспалительных цитокинов (ИЛ-4, ИЛ-10, ИЛ-13, ИЛ-19). Однако секреция последних значительно ослабевает по мере накопления жировой ткани, из-за чего постепенно у женщины происходит формирование устойчивого провоспалительного фона, которое дефинируется как метавоспаление [10–12]. Кроме того, адипоциты выделяют и другие метаболические «мессенджеры»-адипокины, включая лептин, адипонектин, висфатин, резистин и др., а также компоненты внеклеточного матрикса, осуществляющие паракринную регуляцию метаболизма и секреторной активности окружающих клеток [13–16]. Таким образом, важно отметить, что все отмеченные молекулярные факторы напрямую или опосредованно влияют на митогенный и апоптотический потенциал клеток, а также реализуют ключевые механизмы развития эндотелиальной дисфункции [17, 18]. Именно указанные механизмы и лежат в основе реализации ключевых obesity-ассоциированных канцерогенных заболеваний, отмеченных ниже.
Ожирение и онкологическая заболеваемость. В настоящее время Международным агентством по изучению рака ВОЗ достигнут консенсус в отношении влияния ожирения на вероятность развития онкологических заболеваний. Основываясь на результатах международных исследований, организация отмечает, что ожирение ассоциировано с развитием 13 видов рака различной анатомической локализации, включая молочные железы, эндометрий, яичники, пищевод, желудок, толстую и прямую кишку, желчевыводящие пути, печень, щитовидную и поджелудочную железы, почки, мозговые оболочки, а также является индуктором развития множественной миеломы [19–23]. Кроме того, доказанным фактом является прогрессирование вероятности реализации различных видов рака на каждые «добавочные» 5 кг/м2 в показателе индекса массы тела (ИМТ), которая варьирует от 9% при колоректальном раке до 56% при раке желчевыводящих путей [24].
При этом акушеру-гинекологу важно помнить, что наиболее прочной является связь ожирения с пролиферативными заболеваниями эндометрия, включая эндометриальную гиперплазию и рак. В настоящее время доказано, что ожирение в сочетании с сахарным диабетом повышает риск рака тела матки на 72%, а наличие морбидного ожирения повышает эту вероятность в 7 раз [25, 26]. Подтверждением этого является прогрессирующая динамика заболеваемости эндометриальным раком, совпадающая с таковой у ожирения: в РФ с 2004 г. распространенность рака тела матки увеличилась на 62,5% [27, 28]. Таким образом, важно резюмировать, что ожирение является не просто значимым фактором риска злокачественных новообразований органов репродуктивной системы, но и прямым индуктором канцерогенеза, что доказано рядом крупных международных исследований.
Сердечно-сосудистые заболевания и ожирение. Базисным механизмом реализации сердечно-сосудистых заболеваний является эндотелиальная и миокардиальная дисфункция вследствие генерализованного метавоспаления, активации симпатоадреналовой и ренин-ангиотензин-альдостероновой систем, а также отложения атерогенных липидов в стенке сосудов и миокарде [17]. Данные изменения приводят к изменению ряда физиологических параметров гемодинамики, в числе которых ремоделирование левого желудочка и увеличение его массы (а затем и объема), увеличение левого предсердия, повышение ударного объема, а также снижение сердечного выброса [29]. Все эти изменения в исходе провоцируют развитие ишемической болезни сердца, сердечной недостаточности, а также атеросклероза [30–33].
Таким образом, одними из наиболее актуальных и вместе с тем опасных последствий ожирения для женского здоровья является повышение риска реализации онкологических и сердечно-сосудистых заболеваний, однако, безусловно, это еще не все. В настоящее время доказано (2025), что ожирение, кроме фатальных последствий, провоцирует развитие и ряда других нарушений, включая [34]:
• хроническую болезнь почек;
• когнитивную дисфункцию;
• обструктивное апноэ во сне;
• недержание мочи;
• остеоартрит;
• депрессию.
Исходя из всего сказанного, следует резюмировать, что ожирение является гетерогенным заболеванием со «ступенчатым» клиническим течением, индуцирующим общесоматическую и гинекологическую заболеваемость. При этом его прогрессирующее течение не позволяет оставлять данную проблему без должного внимания. В этой связи необходимо рассмотреть современные стратегии преодоления ожирения и отметить имеющиеся инновации в данном вопросе.
Немаловажной является модификация режима физической активности у женщины. Согласно действующим клиническим рекомендациям всем пациенткам с ожирением показаны регулярные аэробные упражнения в течение не менее чем 150 мин в неделю с сохранением ежедневной аэробной активности продолжительностью 225–420 мин в течение дня. В дополнение к этому всем пациенткам с верифицированным ожирением рекомендуется проведение комплексной физической реабилитации в течение не менее 12 нед [5].
Медикаментозная терапия ожирения. В обновленном клиническом протоколе по лечению ожирения сохранился главный принцип назначения медикаментозной терапии ожирения – она необходима при неэффективности коррекции образа жизни или с целью поддержания достигнутого результата. При этом условием для назначения лекарственных препаратов является ИМТ >30 кг/м2 (или ИМТ >27 кг/м2 при наличии факторов риска и коморбидных состояний). В действующие клинические рекомендации вошел классический фармакологический арсенал для лечения ожирения, включая ингибиторы желудочно-кишечной липазы и сибутрамин (селективный ингибитор обратного захвата серотонина и норадреналина) [5].
Однако особое внимание в действующем протоколе уделяется препаратам, действующим через систему глюкагоноподобного пептида-1: лираглутиду и семаглутиду, способствующим эффективному снижению массы тела и реализации ряда дополнительных метаболизм-модифицирующих эффектов. В настоящее время в РФ зарегистрирован отечественный семаглутид – препарат Велгия, продемонстрировавший свою высокую эффективность не только в коррекции массы тела, но и в улучшении метаболических параметров. Согласно результатам клинических испытаний было доказано, что данный препарат способствует [35]:
• снижению массы тела в среднем на 17,2 кг, или на 16,9%;
• снижению общей жировой массы на 10,4 кг;
• снижению массы висцерального жира на 0,47 кг;
• снижению окружности талии на 15,22 см;
• улучшению показателей липидного обмена;
• снижению АД: диастолического АД – на 2,99 мм рт. ст. и систолического АД – на 7,08 мм рт. ст.
Кроме того, нельзя не отметить, что отечественный семаглутид (Велгия) является препаратом, который может легитимно использоваться в качестве медикаментозной терапии изолированного ожирения, поскольку в настоящее время доказано, что кроме своего основного эффекта семаглутид может приводить к нормализации паттернов пищевого поведения, что позволит повысить комплаентность и закрепить достигнутый результат [36] в долгосрочной перспективе. Однако, несмотря на появление столь перспективных новинок, в настоящее время терапевтический арсенал клинициста пополнился еще одним уникальным препаратом под названием тирзепатид.
Тирзепатид как основа лечения или «resistance-редуцирующий» инструмент в медикаментозной терапии ожирения – персонифицированные и инновационные стратегии. Совсем недавно в РФ был зарегистрирован отечественный препарат тирзепатид (Тирзетта), сформировавший ряд перспектив для медикаментозного лечения ожирения, особенности которого будут представлены ниже.
Тирзепатид представляет собой сложную линейную пептидную молекулу, состоящую из 39 аминокислот [37]. При этом он является первым препаратом «два в одном», действующим в качестве двойного агониста глюкагоноподобного пептида-1 (аГПП-1) и глюкозозависимого инсулинотропного полипептида (ГИП). Столь уникальная двойная агонистическая активность тирзепатида выгодно выделяет его среди других препаратов, действующих через систему ГПП-1, что способствует не только надежному контролю уровня глюкозы, но и поддержанию энергетического баланса и снижению накопления липидов, что особо актуально у пациенток со стеатогепатозом [38, 39]. При этом в ходе разработки столь уникальной молекулы перед фармакологами встала непростая задача не только «наделить» ее дополнительной агонистической активностью к ГИП, но и повысить потенциальный период полувыведения с целью повышения комплаентности пациенток к назначенной терапии, что также было достигнуто путем конъюгации пептидной молекулы с фрагментом жирной кислоты с помощью гидрофильного линкера [40]. Данная биохимическая модификация обеспечивает ее обратимое нековалентное связывание с сывороточным альбумином, что как раз и обеспечивает уникальный фармакокинетический профиль препарата: его максимальная сывороточная концентрация наблюдается только через 1–2 сут после введения, а период полувыведения достигает 116,7 ч, что позволяет использовать его всего 1 раз в неделю [41, 42].
Вместе с тем нельзя не отметить уникальный механизм действия тирзепатида, поскольку он разработан как «несбалансированный» агонист и может реализовывать свои терапевтические эффекты как через агонизм к ГПП-1, так и через ГИП. Следует подчеркнуть, что агонистическая активность в отношении рецепторов ГИП (особенно жировой ткани и головного мозга) способствует повышению чувствительности тканей к инсулину, которое
НЕ ЗАВИСИТ от снижения массы тела, и подавлению аппетита [43]. Дополнительный агонизм к рецепторам ГПП-1 способствует повышению секреции инсулина и снижению концентрации глюкагона, а также подавляет желудочную моторику и потенцирует снижение чувства голода [44].
Исходя из всего сказанного, важно отметить, что результаты ряда клинических исследований демонстрируют, что в настоящее время тирзепатид является препаратом с наибольшей терапевтической эффективностью (в лечении ожирения и сахарного диабета), которая даже превышает таковую семаглутида [44, 45]. В этой связи следует отразить краткую «доказательную сводку» результатов клинических испытаний тирзепатида, подтверждающих все отмеченные тезисы.
• По результатам исследования J.P. Frías и соавт., 2021 г. (n=1879), сравнивающего эффективность различных дозировок тирзепатида (5, 10, 15 мг) и семаглутида (1 мг), было доказано, что тирзепатид способствовал более значимому снижению концентрации гликированного гемоглобина (-2,01, -2,24, -2,30% против -1,86%, p=0,02, p<0,001 и p<0,001 соответственно), а также более выраженному снижению массы тела (-7,6, -9,3, -11,2 кг против -5,7 кг, p<0,001 для всех доз) [46].
• По данным многоцентрового рандомизированного клинического исследования (РКИ) A. Gastaldelli и соавт., 2022 г. (n=502), направленного на сравнение эффектов различных доз тирзепатида (5–10–15 мг) и инсулина деглудека, было доказано, что через 52 нед использования препаратов среднее содержание жира в печени более значимо снизилось в группе тирзепатида (-8,09% против -3,38%, p<0,0001) [47].
• По данным РКИ T. Heise и соавт., 2023 г., сравнивающего эффективность использования тирзепатида, семаглутида и плацебо, было доказано, что первичный эффект снижения массы тела отмечался уже на 5-й неделе терапии, при этом тирзепатид продемонстрировал наилучший результат: снижение массы тела составило -2,6 кг против -1,9 и -1,0 кг соответственно (p<0,001 и p=0,029 соответственно). И уже на 28-й неделе исследования снижение массы тела на фоне использования тирзепатида составило 11 кг по сравнению с 0 кг при приеме плацебо (p<0,001) и -7 кг при приеме семаглутида (p<0,001). Также у лиц, принимавших тирзепатид, отмечалось наибольшее снижение процентного содержания жировой массы в сравнении с семаглутидом (-7,1% против -4,0%, p=0,001) [48].
• По данным клинических испытаний 3-й фазы A.M. Jastreboff и соавт., 2025 г. (n=2539), оценивающих эффективность использования разных доз тирзепатида (5–10–15 мг) в течение 176 нед, было доказано, что среднее снижение массы тела составило -12,3, -18,7, -19,7% против -1,3% (p<0,001 для всех доз). Справедливости ради следует констатировать, что сахарный диабет 2-го типа у пациентов, принимавших тирзепатид, верифицировался в 10 раз реже, чем в группе плацебо (1,3% против 13,3%, p<0,001) [49].
Таким образом, важно резюмировать, что тирзепатид является наиболее эффективным препаратом для снижения массы тела и регуляции метаболизма. Однако все эти преимущества отнюдь не смещают с позиции лидерства классический аГПП-1 – семаглутид, а наоборот их «дополняют». В этой связи важно отметить основные когорты пациенток, для которых будет актуально использование Тирзетты (тирзепатида) в рутинной клинической практике [50, 51]:
1) пациентки с ИМТ ≥30 кг/м2 (все женщины с ожирением) или с ИМТ 27–30 кг/м2 (избыточная масса тела) при наличии как минимум одного связанного с избыточной массой тела сопутствующего заболевания;
2) пациентки с плохо контролируемым сахарным диабетом в виде монотерапии (при наличии противопоказаний к метформину) или в дополнение к другим препаратам для лечения сахарного диабета;
3) пациентки, ранее использовавшие семаглутид, но не достигшие целевых метаболических показателей и массы тела на фоне его приема;
4) пациентки, достигшие целевого уровня массы тела и эндокринно-метаболических показателей, которые будут использовать тирзепатид с целью поддержания достигнутого результата.
При этом, безусловно, в основе консервативного ведения пациенток с ожирением по-прежнему лежит коррекция/модификация образа жизни, однако, увы, все чаще мы сталкиваемся с клиническими ситуациями, когда выраженный эндокринно-метаболический дисбаланс и имеющийся коморбидный фон не позволяют использовать данную меру изолированно, минуя достижения инновационной фармакотерапии. В настоящее время наиболее актуальными, эффективными и безопасными препаратами для коррекции массы тела и нарушений углеводного обмена являются агенты, действующие через систему глюкагоноподобного пептида-1. Однако наиболее инновационным представителем данной группы, лишь недавно зарегистрированным в РФ, является отечественный тирзепатид (Тирзетта), обладающий дополнительной агонистической активностью к глюкозозависимому инсулинотропному полипептиду. В настоящее время эффективность и безопасность тирзепатида доказаны результатами ряда крупных клинических исследований. При этом отмеченные метаболические эффекты тирзепатида характеризуют препарат как наиболее эффективный/перспективный для лечения ожирения. И в этом мы видим ранее небывалую перспективу «победить непобедимое» и достичь наиболее желанного уровня качества жизни женщины.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО РУДН. E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Mekan R. Orazov – Dr. Sci. (Med.), Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Радзинский Виктор Евсеевич – заслуженный деятель науки РФ, чл.-корр. РАН, д-р мед. наук, проф., зав. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО РУДН. E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Viktor E. Radzinsky – Honored Scientist of the Russian Federation, Corr. Memb. RAS, Dr. Sci. (Med.), Full Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Балан Вера Ефимовна – д-р мед. наук, проф. каф. акушерства и гинекологии, ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: balanmed@gmail.com; ORCID: 0000-0002-2364-6838
Vera E. Balan – Dr. Sci. (Med.), Prof., Vladimirsky Moscow Regional Research Clinical Institute (MONIKI). E-mail: balanmed@gmail.com; ORCID: 0000-0002-2364-6838
Долгов Евгений Денисович – клин. ординатор каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО РУДН. E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Evgeny D. Dolgov – Clinical Resident, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Поступила в редакцию: 10.04.2025
Поступила после рецензирования: 11.04.2025
Принята к публикации: 24.04.2025
Received: 10.04.2025
Revised: 11.04.2025
Accepted: 24.04.2025
Drug therapy of obesity in routine realities: tirzepatide efficacy and safety
Mekan R. Orazov1, Viktor E. Radzinsky1, Vera E. Balan2, Evgeny D. Dolgov11 Patrice Lumumba People’s Friendship University of Russia (RUDN University), Moscow, Russia;
2 Vladimirsky Moscow Regional Research Clinical Institute (MONIKI), Moscow, Russia
omekan@mail.ru
Abstract
Obesity remains the most pressing unresolved issue of modern medicine. The global population of individuals suffering from obesity, that not only considerably reduces their quality of life, but often leads to disability, increases every year. Moreover, the attitude of modern medicine is as follows: obesity provides the basis for realization of the incidence of polysystemic somatic disorders and cancer, including gynecological disease entities (among which the most strongly associated ones are endometrial hyperplasia and cancer). In this regard, the development of unique promising metabolism-modifying methods of target drug therapy for obesity, which will not only allow one to achieve target body mass index values, but also prevent long-term effects on female health, is most relevant. Tirzepatide, designed for drug treatment of obesity and diabetes mellitus and recently registered in the RF, represents one innovative drug, the key features of which are considered in this paper.
Keywords: obesity, comorbidities, endometrial hyperplasia and cancer, AGLP-1, glucose-dependent insulinotropic polypeptide, tirzepatide.
For citation: Orazov M.R., Radzinsky V.E., Balan V.E., Dolgov E.D. Drug therapy of obesity in routine realities: tirzepatide efficacy and safety. Clinical review for general practice. 2025; 6 (4): 92–98 (In Russ.). DOI: 10.47407/kr2025.6.4.00600
Ожирение: реалии и перспективы
Последние несколько веков существования человечества сопровождались появлением десятков величайших деятелей искусства, работами которых мы восторгаемся по сей день. Художники, скульпторы и писатели в своих трудах описывали все то прекрасное, что было свойственно той или иной исторической эпохе, однако вечным объектом высокого искусства всегда была именно женщина, которая являлась как прямым его воплощением, так и музой, вдохновляющей на создание великого произведения. Весьма длительное время деятели искусства воспевали красоту пышнотелых дам. Так, один из величайших мировых художников Огюст Ренуар в течение всей жизни писал портреты пышнотелых красавиц и искренне считал, что именно данный тип фигуры является эталоном женственности или женской красоты, поскольку именно он был присущ древнегреческим богиням. Его знаменитая картина «Обнаженная» (1876) по-прежнему вызывает изумление глубиной и нежностью взгляда изображенной женщины. И, безусловно, его работы являются важнейшим периодом развития мирового искусства, однако со временем нарастал вопрос совместимости пышных форм и соматического здоровья, который в настоящее время окончательно решен.Современное понимание и общемировые медицинские консенсусы демонстрируют безапелляционную необходимость дефинирования ожирения именно как нейроповеденческого заболевания с хроническим и неуклонно прогрессирующим течением и стремительно повышающейся распространенностью, характеризующегося избыточным накоплением жировой ткани (подкожно и перивисцерально) [1]. И данное определение необходимо разъяснять каждой пациентке «целевой группы», поскольку ожирение, кроме очевидных общесоматических (в том числе и гинекологических) проблем и снижения общего качества жизни, является фундаментом для развития многих канцерогенных нозологий. В настоящее время данные на 2025 г. демонстрируют, что около 43% взрослых людей в мире имеют избыточную массу тела, а 16% – верифицированное ожирение, и эти цифры, к сожалению, ежегодно будут расти без позитивных тенденций к снижению. Аналогичная негативная тенденция отмечается и в распространенности ожирения среди детей и подростков; согласно прогнозам, уже к 2035 г. оно будет затрагивать не 22%, а 39% тинейдж-когорты [2]. Однако наиболее парадоксальным является факт всплеска (в 2 раза) заболеваемости ожирением, который пришелся на период с 1990 г. по нынешнее время. Безусловно, его можно изолированно объяснить индустриализацией общества, о чем мы говорили ранее, однако, увы, проблема куда глубже. Стремительное развитие медицинской науки позволило доказать вклад ожирения у родителей в его развитие у будущих детей – так называемое obesity-индуцированное эпигенетическое перепрограммирование – 2025. В настоящее время доказано, что ожирение у матери является значимым риск-фактором, с высокой вероятностью его развития у будущего потомства (данные 2025 г.) [3]. Именно поэтому решение проблемы ожирения у женщины сегодня – это не только решение ее собственных проблем, включая общесоматическую заболеваемость, но и эффективная прегравидарная подготовка и весомый демографический вклад для репродуктивного потенциала завтрашнего дня. И в этой связи, учитывая распространенность женского ожирения, в настоящее время достигающего 24% (по данным Всемирной организации здравоохранения – ВОЗ), следует резюмировать, что эта проблема в равной степени актуальна как для консультирующего пациентку врача-эндокринолога, так и для акушера-гинеколога, сталкивающегося с его негативными последствиями для репродуктивной функции пациенток изучаемой когорты [4]. И данный постулат был прочно закреплен в приложении №2 недавно утвержденных Минздравом России клинических рекомендаций по лечению ожирения у взрослых (2024), согласно которым лечить ожирение (по данному протоколу) имеют право клиницисты 11 врачебных специальностей, включая акушеров-гинекологов [5]. Именно поэтому в рамках данной статьи будут отражены основные последствия ожирения для женского здоровья и представлены консервативные стратегии ведения данной когорты женщин в фокусе новых инноваций медикаментозной терапии.
Ожирение в практике акушера-гинеколога. Чего опасаться?
 Потенциальный сценарий клинического течения некорригированного ожирения у пациентки XXI в. Современному клиницисту важно помнить, что избыточная масса тела, как и ожирение, является лишь первой ступенью будущих/перспективных соматических и канцерогенных нозологий. Следующим закономерным и у ряда пациенток даже неизбежным «шагом» будет развитие метаболического синдрома, кратно повышающего вероятность развития полисистемных нозологий. Согласно общепринятому консенсусу основными критериями метаболического синдрома (для верификации необходимо 3 из 5 критериев) у женщин являются [6]:
Потенциальный сценарий клинического течения некорригированного ожирения у пациентки XXI в. Современному клиницисту важно помнить, что избыточная масса тела, как и ожирение, является лишь первой ступенью будущих/перспективных соматических и канцерогенных нозологий. Следующим закономерным и у ряда пациенток даже неизбежным «шагом» будет развитие метаболического синдрома, кратно повышающего вероятность развития полисистемных нозологий. Согласно общепринятому консенсусу основными критериями метаболического синдрома (для верификации необходимо 3 из 5 критериев) у женщин являются [6]:• увеличение окружности талии: ≥80 см;
• повышенный уровень триглицеридов: ≥1,7 ммоль/л или специфическое лечение данного нарушения;
• пониженный уровень липопротеинов высокой плотности: <1,3 ммоль/л или специфическое лечение данного нарушения;
• повышенный уровень артериального давления (АД): систолическое АД ≥130 мм рт. ст., диастолическое АД ≥85 мм рт. ст. или лечение ранее диагностированной артериальной гипертензии;
• повышенная гликемия натощак: ≥5,6 ммоль/л или медикаментозная терапия данного нарушения.
И здесь необходимо отметить, что наличие у пациентки метаболического синдрома является полноценным критерием «систематизации» проблемы ожирения, которая кратно повышает риски общесоматической заболеваемости. И только после развития ассоциированных клинических состояний, включая сердечно-сосудистые, метаболические и онкологические
(в том числе репродуктивных органов) заболевания, следует говорить о третьей ступени клинического течения ожирения, а именно о «metabesity» – объединяющем понятии, характеризующем системный метаболически-нозологический континуум ожирения, неизбежно включающий ряд гинекологических заболеваний [7].
Так, согласно результатам крупного исследования S.S. Venkatesh и соавт. (2022), включавшего более 257 тыс. пациенток, было доказано, что ожирение напрямую коррелирует с развитием ряда гинекологических заболеваний, включая миому матки (отношение шансов – ОШ=1,24), эндометриоз (ОШ=1,24), обильные менструальные кровотечения (ОШ=1,32), синдром поликистозных яичников (ОШ=1,15) и бесплодие (ОШ=1,21). Кроме того, авторы выявили прочную связь между наличием ожирения и осложнениями гестации, в частности преэклампсией, вероятность развития которой у данной когорты пациенток также кратно возрастает (ОШ=3,08) [8].
Таким образом, важно резюмировать, что ожирение – сложное, полигенное эндокринное заболевание с прогредиентным клиническим течением, ключевые ступени которого были изложены ранее (см. рисунок).
В этой связи наиболее интересно тезисно рассмотреть основные последствия ожирения для женского здоровья, с которыми может столкнуться клиницист в рамках рутинной практики.
Метаболические дисфункции при ожирении. В настоящее время доказано, что у пациенток с ожирением происходит значимая морфофункциональная перестройка/трансформация и дисфункция жировой ткани по провоспалительному типу. При этом следует подчеркнуть, что основным механизмом данной трансформации является избыточная инфильтрация жировой ткани M1-макрофагами, а также приобретение адипоцитами особого секреторного макрофагоподобного провоспалительного фенотипа [9]. Исходя из этого, у пациенток данной когорты происходит гиперпродукция целого ряда как про- (интерлейкин (ИЛ)-6, ИЛ-8, фактор некроза опухоли α), так и противовоспалительных цитокинов (ИЛ-4, ИЛ-10, ИЛ-13, ИЛ-19). Однако секреция последних значительно ослабевает по мере накопления жировой ткани, из-за чего постепенно у женщины происходит формирование устойчивого провоспалительного фона, которое дефинируется как метавоспаление [10–12]. Кроме того, адипоциты выделяют и другие метаболические «мессенджеры»-адипокины, включая лептин, адипонектин, висфатин, резистин и др., а также компоненты внеклеточного матрикса, осуществляющие паракринную регуляцию метаболизма и секреторной активности окружающих клеток [13–16]. Таким образом, важно отметить, что все отмеченные молекулярные факторы напрямую или опосредованно влияют на митогенный и апоптотический потенциал клеток, а также реализуют ключевые механизмы развития эндотелиальной дисфункции [17, 18]. Именно указанные механизмы и лежат в основе реализации ключевых obesity-ассоциированных канцерогенных заболеваний, отмеченных ниже.
Ожирение и онкологическая заболеваемость. В настоящее время Международным агентством по изучению рака ВОЗ достигнут консенсус в отношении влияния ожирения на вероятность развития онкологических заболеваний. Основываясь на результатах международных исследований, организация отмечает, что ожирение ассоциировано с развитием 13 видов рака различной анатомической локализации, включая молочные железы, эндометрий, яичники, пищевод, желудок, толстую и прямую кишку, желчевыводящие пути, печень, щитовидную и поджелудочную железы, почки, мозговые оболочки, а также является индуктором развития множественной миеломы [19–23]. Кроме того, доказанным фактом является прогрессирование вероятности реализации различных видов рака на каждые «добавочные» 5 кг/м2 в показателе индекса массы тела (ИМТ), которая варьирует от 9% при колоректальном раке до 56% при раке желчевыводящих путей [24].
При этом акушеру-гинекологу важно помнить, что наиболее прочной является связь ожирения с пролиферативными заболеваниями эндометрия, включая эндометриальную гиперплазию и рак. В настоящее время доказано, что ожирение в сочетании с сахарным диабетом повышает риск рака тела матки на 72%, а наличие морбидного ожирения повышает эту вероятность в 7 раз [25, 26]. Подтверждением этого является прогрессирующая динамика заболеваемости эндометриальным раком, совпадающая с таковой у ожирения: в РФ с 2004 г. распространенность рака тела матки увеличилась на 62,5% [27, 28]. Таким образом, важно резюмировать, что ожирение является не просто значимым фактором риска злокачественных новообразований органов репродуктивной системы, но и прямым индуктором канцерогенеза, что доказано рядом крупных международных исследований.
Сердечно-сосудистые заболевания и ожирение. Базисным механизмом реализации сердечно-сосудистых заболеваний является эндотелиальная и миокардиальная дисфункция вследствие генерализованного метавоспаления, активации симпатоадреналовой и ренин-ангиотензин-альдостероновой систем, а также отложения атерогенных липидов в стенке сосудов и миокарде [17]. Данные изменения приводят к изменению ряда физиологических параметров гемодинамики, в числе которых ремоделирование левого желудочка и увеличение его массы (а затем и объема), увеличение левого предсердия, повышение ударного объема, а также снижение сердечного выброса [29]. Все эти изменения в исходе провоцируют развитие ишемической болезни сердца, сердечной недостаточности, а также атеросклероза [30–33].
Таким образом, одними из наиболее актуальных и вместе с тем опасных последствий ожирения для женского здоровья является повышение риска реализации онкологических и сердечно-сосудистых заболеваний, однако, безусловно, это еще не все. В настоящее время доказано (2025), что ожирение, кроме фатальных последствий, провоцирует развитие и ряда других нарушений, включая [34]:
• хроническую болезнь почек;
• когнитивную дисфункцию;
• обструктивное апноэ во сне;
• недержание мочи;
• остеоартрит;
• депрессию.
Исходя из всего сказанного, следует резюмировать, что ожирение является гетерогенным заболеванием со «ступенчатым» клиническим течением, индуцирующим общесоматическую и гинекологическую заболеваемость. При этом его прогрессирующее течение не позволяет оставлять данную проблему без должного внимания. В этой связи необходимо рассмотреть современные стратегии преодоления ожирения и отметить имеющиеся инновации в данном вопросе.
Современные реалии консервативного менеджмента ожирения
Модификация образа жизни. В настоящее время в РФ действуют обновленные клинические рекомендации по лечению ожирения у взрослых (2024), которые претерпели некоторые значимые изменения в сравнении с ранее действующим документом. Безусловно, согласно данному протоколу в основе лечения ожирения по-прежнему лежит коррекция образа жизни пациенток, включая расширение объема физических нагрузок и соблюдение принципов сбалансированного питания со сниженной калорийностью [5]. Следует определять физиологическую норму калоража с последующим ее снижением/урезанием не более чем на 500–1000 ккал в сутки.Немаловажной является модификация режима физической активности у женщины. Согласно действующим клиническим рекомендациям всем пациенткам с ожирением показаны регулярные аэробные упражнения в течение не менее чем 150 мин в неделю с сохранением ежедневной аэробной активности продолжительностью 225–420 мин в течение дня. В дополнение к этому всем пациенткам с верифицированным ожирением рекомендуется проведение комплексной физической реабилитации в течение не менее 12 нед [5].
Медикаментозная терапия ожирения. В обновленном клиническом протоколе по лечению ожирения сохранился главный принцип назначения медикаментозной терапии ожирения – она необходима при неэффективности коррекции образа жизни или с целью поддержания достигнутого результата. При этом условием для назначения лекарственных препаратов является ИМТ >30 кг/м2 (или ИМТ >27 кг/м2 при наличии факторов риска и коморбидных состояний). В действующие клинические рекомендации вошел классический фармакологический арсенал для лечения ожирения, включая ингибиторы желудочно-кишечной липазы и сибутрамин (селективный ингибитор обратного захвата серотонина и норадреналина) [5].
Однако особое внимание в действующем протоколе уделяется препаратам, действующим через систему глюкагоноподобного пептида-1: лираглутиду и семаглутиду, способствующим эффективному снижению массы тела и реализации ряда дополнительных метаболизм-модифицирующих эффектов. В настоящее время в РФ зарегистрирован отечественный семаглутид – препарат Велгия, продемонстрировавший свою высокую эффективность не только в коррекции массы тела, но и в улучшении метаболических параметров. Согласно результатам клинических испытаний было доказано, что данный препарат способствует [35]:
• снижению массы тела в среднем на 17,2 кг, или на 16,9%;
• снижению общей жировой массы на 10,4 кг;
• снижению массы висцерального жира на 0,47 кг;
• снижению окружности талии на 15,22 см;
• улучшению показателей липидного обмена;
• снижению АД: диастолического АД – на 2,99 мм рт. ст. и систолического АД – на 7,08 мм рт. ст.
Кроме того, нельзя не отметить, что отечественный семаглутид (Велгия) является препаратом, который может легитимно использоваться в качестве медикаментозной терапии изолированного ожирения, поскольку в настоящее время доказано, что кроме своего основного эффекта семаглутид может приводить к нормализации паттернов пищевого поведения, что позволит повысить комплаентность и закрепить достигнутый результат [36] в долгосрочной перспективе. Однако, несмотря на появление столь перспективных новинок, в настоящее время терапевтический арсенал клинициста пополнился еще одним уникальным препаратом под названием тирзепатид.
Тирзепатид как основа лечения или «resistance-редуцирующий» инструмент в медикаментозной терапии ожирения – персонифицированные и инновационные стратегии. Совсем недавно в РФ был зарегистрирован отечественный препарат тирзепатид (Тирзетта), сформировавший ряд перспектив для медикаментозного лечения ожирения, особенности которого будут представлены ниже.
Тирзепатид представляет собой сложную линейную пептидную молекулу, состоящую из 39 аминокислот [37]. При этом он является первым препаратом «два в одном», действующим в качестве двойного агониста глюкагоноподобного пептида-1 (аГПП-1) и глюкозозависимого инсулинотропного полипептида (ГИП). Столь уникальная двойная агонистическая активность тирзепатида выгодно выделяет его среди других препаратов, действующих через систему ГПП-1, что способствует не только надежному контролю уровня глюкозы, но и поддержанию энергетического баланса и снижению накопления липидов, что особо актуально у пациенток со стеатогепатозом [38, 39]. При этом в ходе разработки столь уникальной молекулы перед фармакологами встала непростая задача не только «наделить» ее дополнительной агонистической активностью к ГИП, но и повысить потенциальный период полувыведения с целью повышения комплаентности пациенток к назначенной терапии, что также было достигнуто путем конъюгации пептидной молекулы с фрагментом жирной кислоты с помощью гидрофильного линкера [40]. Данная биохимическая модификация обеспечивает ее обратимое нековалентное связывание с сывороточным альбумином, что как раз и обеспечивает уникальный фармакокинетический профиль препарата: его максимальная сывороточная концентрация наблюдается только через 1–2 сут после введения, а период полувыведения достигает 116,7 ч, что позволяет использовать его всего 1 раз в неделю [41, 42].
Вместе с тем нельзя не отметить уникальный механизм действия тирзепатида, поскольку он разработан как «несбалансированный» агонист и может реализовывать свои терапевтические эффекты как через агонизм к ГПП-1, так и через ГИП. Следует подчеркнуть, что агонистическая активность в отношении рецепторов ГИП (особенно жировой ткани и головного мозга) способствует повышению чувствительности тканей к инсулину, которое
НЕ ЗАВИСИТ от снижения массы тела, и подавлению аппетита [43]. Дополнительный агонизм к рецепторам ГПП-1 способствует повышению секреции инсулина и снижению концентрации глюкагона, а также подавляет желудочную моторику и потенцирует снижение чувства голода [44].
Исходя из всего сказанного, важно отметить, что результаты ряда клинических исследований демонстрируют, что в настоящее время тирзепатид является препаратом с наибольшей терапевтической эффективностью (в лечении ожирения и сахарного диабета), которая даже превышает таковую семаглутида [44, 45]. В этой связи следует отразить краткую «доказательную сводку» результатов клинических испытаний тирзепатида, подтверждающих все отмеченные тезисы.
• По результатам исследования J.P. Frías и соавт., 2021 г. (n=1879), сравнивающего эффективность различных дозировок тирзепатида (5, 10, 15 мг) и семаглутида (1 мг), было доказано, что тирзепатид способствовал более значимому снижению концентрации гликированного гемоглобина (-2,01, -2,24, -2,30% против -1,86%, p=0,02, p<0,001 и p<0,001 соответственно), а также более выраженному снижению массы тела (-7,6, -9,3, -11,2 кг против -5,7 кг, p<0,001 для всех доз) [46].
• По данным многоцентрового рандомизированного клинического исследования (РКИ) A. Gastaldelli и соавт., 2022 г. (n=502), направленного на сравнение эффектов различных доз тирзепатида (5–10–15 мг) и инсулина деглудека, было доказано, что через 52 нед использования препаратов среднее содержание жира в печени более значимо снизилось в группе тирзепатида (-8,09% против -3,38%, p<0,0001) [47].
• По данным РКИ T. Heise и соавт., 2023 г., сравнивающего эффективность использования тирзепатида, семаглутида и плацебо, было доказано, что первичный эффект снижения массы тела отмечался уже на 5-й неделе терапии, при этом тирзепатид продемонстрировал наилучший результат: снижение массы тела составило -2,6 кг против -1,9 и -1,0 кг соответственно (p<0,001 и p=0,029 соответственно). И уже на 28-й неделе исследования снижение массы тела на фоне использования тирзепатида составило 11 кг по сравнению с 0 кг при приеме плацебо (p<0,001) и -7 кг при приеме семаглутида (p<0,001). Также у лиц, принимавших тирзепатид, отмечалось наибольшее снижение процентного содержания жировой массы в сравнении с семаглутидом (-7,1% против -4,0%, p=0,001) [48].
• По данным клинических испытаний 3-й фазы A.M. Jastreboff и соавт., 2025 г. (n=2539), оценивающих эффективность использования разных доз тирзепатида (5–10–15 мг) в течение 176 нед, было доказано, что среднее снижение массы тела составило -12,3, -18,7, -19,7% против -1,3% (p<0,001 для всех доз). Справедливости ради следует констатировать, что сахарный диабет 2-го типа у пациентов, принимавших тирзепатид, верифицировался в 10 раз реже, чем в группе плацебо (1,3% против 13,3%, p<0,001) [49].
Таким образом, важно резюмировать, что тирзепатид является наиболее эффективным препаратом для снижения массы тела и регуляции метаболизма. Однако все эти преимущества отнюдь не смещают с позиции лидерства классический аГПП-1 – семаглутид, а наоборот их «дополняют». В этой связи важно отметить основные когорты пациенток, для которых будет актуально использование Тирзетты (тирзепатида) в рутинной клинической практике [50, 51]:
1) пациентки с ИМТ ≥30 кг/м2 (все женщины с ожирением) или с ИМТ 27–30 кг/м2 (избыточная масса тела) при наличии как минимум одного связанного с избыточной массой тела сопутствующего заболевания;
2) пациентки с плохо контролируемым сахарным диабетом в виде монотерапии (при наличии противопоказаний к метформину) или в дополнение к другим препаратам для лечения сахарного диабета;
3) пациентки, ранее использовавшие семаглутид, но не достигшие целевых метаболических показателей и массы тела на фоне его приема;
4) пациентки, достигшие целевого уровня массы тела и эндокринно-метаболических показателей, которые будут использовать тирзепатид с целью поддержания достигнутого результата.
Заключение
Таким образом, ожирение по-прежнему остается заболеванием «с тремя неизвестными», распространенность которого будет экспоненциально расти. Хроническое прогредиентное течение ожирения формирует ряд проблем для клиницистов всех специальностей, поскольку генерализованный метавоспалительный профиль и изменение эндокринно-метаболического портрета женщин служат триггером для реализации ряда полисистемных и канцерогенных нозологий, в том числе и гинекологических.При этом, безусловно, в основе консервативного ведения пациенток с ожирением по-прежнему лежит коррекция/модификация образа жизни, однако, увы, все чаще мы сталкиваемся с клиническими ситуациями, когда выраженный эндокринно-метаболический дисбаланс и имеющийся коморбидный фон не позволяют использовать данную меру изолированно, минуя достижения инновационной фармакотерапии. В настоящее время наиболее актуальными, эффективными и безопасными препаратами для коррекции массы тела и нарушений углеводного обмена являются агенты, действующие через систему глюкагоноподобного пептида-1. Однако наиболее инновационным представителем данной группы, лишь недавно зарегистрированным в РФ, является отечественный тирзепатид (Тирзетта), обладающий дополнительной агонистической активностью к глюкозозависимому инсулинотропному полипептиду. В настоящее время эффективность и безопасность тирзепатида доказаны результатами ряда крупных клинических исследований. При этом отмеченные метаболические эффекты тирзепатида характеризуют препарат как наиболее эффективный/перспективный для лечения ожирения. И в этом мы видим ранее небывалую перспективу «победить непобедимое» и достичь наиболее желанного уровня качества жизни женщины.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО РУДН. E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Mekan R. Orazov – Dr. Sci. (Med.), Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Радзинский Виктор Евсеевич – заслуженный деятель науки РФ, чл.-корр. РАН, д-р мед. наук, проф., зав. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО РУДН. E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Viktor E. Radzinsky – Honored Scientist of the Russian Federation, Corr. Memb. RAS, Dr. Sci. (Med.), Full Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Балан Вера Ефимовна – д-р мед. наук, проф. каф. акушерства и гинекологии, ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского». E-mail: balanmed@gmail.com; ORCID: 0000-0002-2364-6838
Vera E. Balan – Dr. Sci. (Med.), Prof., Vladimirsky Moscow Regional Research Clinical Institute (MONIKI). E-mail: balanmed@gmail.com; ORCID: 0000-0002-2364-6838
Долгов Евгений Денисович – клин. ординатор каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО РУДН. E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Evgeny D. Dolgov – Clinical Resident, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Поступила в редакцию: 10.04.2025
Поступила после рецензирования: 11.04.2025
Принята к публикации: 24.04.2025
Received: 10.04.2025
Revised: 11.04.2025
Accepted: 24.04.2025
Список исп. литературыСкрыть список1. Salerno PR et al. County-level socio-environmental factors and obesity prevalence in the United States. Diabetes, Obesity and Metabolism. 2024;26(5):1766-74.
2. Ueda Yamaguchi N et al. Global Perspectives on Obesity and Being Overweight: A Bibliometric Analysis in Relation to Sustainable Development Goals. International Journal of Environmental Research and Public Health. 2025;22(2):146.
3. Gharipour M, Craig JM, Stephenson G. Epigenetic programming of obesity in early life through modulation of the kynurenine pathway. International Journal of Obesity. 2025;49(1):49-53.
4. Guglielmi V, Dalle Grave R, Leonetti F, Solini A. Female obesity: clinical and psychological assessment toward the best treatment. Frontiers in Endocrinology. 2024;15:1349794.
5. Ожирение у взрослых. Федеральные клинические рекомендации Минздрава России. М., 2024.
Obesity in adults. Federal Clinical Guidelines of the Ministry of Health of Russia. Moscow, 2024 (in Russian).
6. Eckel RH, Alberti KG, Grundy SM, Zimmet PZ. The metabolic syndrome. The Lancet. 2010;375(9710):181-3.
7. Оразов М.Р., Радзинский В.Е., Хамошина М.Б. и др. Metabesity – патогенетические основы и возможности предикции. Гинекология. 2023;25(4). DOI: 10.26442/20795696.2023.4.202520
Orazov M.R., Radzinsky V.E., Khamoshina M.B., et al. Metabesity – pathogenetic foundations and possibilities of prediction. Gynecology. 2023;25(4). DOI: 10.26442/20795696.2023.4.202520 (in Russian).
8. Venkatesh SS, Ferreira T, Benonisdottir S et al. Obesity and risk of female reproductive conditions: A Mendelian randomisation study. PLoS medicine. 2022;19(2);e1003679.
9. Coenen KR, Gruen ML, Chait A, Hasty AH. Diet-induced increases in adiposity, but not plasma lipids, promote macrophage infiltration into white adipose tissue. Diabetes. 2007;56(3):564-73.
10. Reilly SM, Saltiel AR. Adapting to obesity with adipose tissue inflammation. Nature Reviews Endocrinology. 2017;13(11):633-43.
11. Guzik TJ, Skiba DS, Touyz RM, Harrison DG. The role of infiltrating immune cells in dysfunctional adipose tissue. Cardiovascular Research. 2017;113(9):1009-23.
12. Kawai T, Autieri MV, Scalia R. Adipose tissue inflammation and metabolic dysfunction in obesity. American Journal of Physiology-Cell Physiology. 2021;320(3):375-91.
13. Hermano E, Goldberg R, Rubinstein AM et al. Heparanase accelerates obesity-associated breast cancer progression. Cancer Research. 2019;79(20):5342-54.
14. Galic S, Oakhill JS, Steinberg GR. Adipose tissue as an endocrine organ. Molecular and Cellular Endocrinology. 2010;316(2):129-39.
15. Liu XZ, Pedersen L, Halberg N. Cellular mechanisms linking cancers to obesity. Cell Stress. 2021;5(5):55.
16. Habanjar O, Diab-Assaf M, Caldefie-Chezet F, Delort L. The impact of obesity, adipose tissue, and tumor microenvironment on macrophage polarization and metastasis. Biology. 2022;11(2):339.
17. Fahed G, Aoun L, Bou Zerdan M, et al. Metabolic syndrome: Updates on pathophysiology and management in 2021. International Journal of Molecular Sciences. 2022;23(2):786.
18. Tahergorabi Z, Khazaei M. Moodi M, Chamani E. From obesity to cancer: a review on proposed mechanisms. Cell Biochemistry and Function. 2016;34(8):533-45.
19. Zhao Y, Yang T. Effect of obesity on several types of cancer. In: E3S Web of Conferences. 2021;292:03083. EDP Sciences.
20. Franchini F, Palatucci G, Colao A, et al. Obesity and thyroid cancer risk: an update. International Journal of Environmental Research and Public Health. 2022;19(3):1116.
21. Karimi K, Lindgren TH, Koch CA, Brodell RT. Obesity as a risk factor for malignant melanoma and non-melanoma skin cancer. Reviews in Endocrine and Metabolic Disorders. 2016;17:389-403.
22. Donohoe CL, Pidgeon GP, Lysaght J, Reynolds JV. Obesity and gastrointestinal cancer. Journal of British Surgery. 2010;97(5):628-42.
23. Ottaiano A, De Divitiis C, Capozzi M, et al. Obesity and cancer: biological links and treatment implications. Current Cancer Drug Targets. 2018;18(3):231-8.
24. Kyrgiou M, Kalliala I, Markozannes G, et al. Adiposity and cancer at major anatomical sites: umbrella review of the literature. BMJ. 2017;356.
25. Pati S, Irfan W, Jameel A, et al. Obesity and Cancer: A Current Overview of Epidemiology, Pathogenesis, Outcomes, and Management. Cancers (Basel). 2023;15(2):485. DOI: 10.3390/cancers15020485
26. Li W, Gu Y, Liu S, et al. GLP1R inhibits the progression of endometrial carcinoma through activation of cAMP/PKA pathway. J Clin Lab Anal. 2022;36(10):e24604. DOI: 10.1002/jcla.24604
27. Сабанцев М.А., Шрамко С.В., Жилина Н.М. и др. Рак эндометрия: динамика заболеваемости и распространенности за период 2004–2021 гг. в России и Новокузнецке. Бюллетень медицинской науки. 2023; 29(1).
Sabantsev M.A., Shramko S.V., Zhilina N.M., et al. Endometrial cancer: the dynamics of incidence and prevalence over the period 2004–2021 in Russia and Novokuznetsk. Bulletin of Medical Science. 2023; 29(1) (in Russian).
28. Оразов М.Р., Радзинский В.Е., Долгов Е.Д. Ожирение: пролиферативные риски и возможности их преодоления. Клинический разбор в общей медицине. 2025;6(1).
Orazov M.R., Radzinsky V.E., Dolgov E.D. Obesity: proliferative risks and ways to overcome them. Clinical review for general practice. 2025;6(1) (in Russian).
29. Jin X, Qiu T, Li L et al. Pathophysiology of obesity and its associated diseases. Acta Pharmaceutica Sinica B. 2023;13(6);2403-24.
30. Moore KJ, Shah R. Introduction to the obesity, metabolic syndrome, and CVD compendium. Circulation Research. 2020;126(11):1475-6.
31. Emerging Risk Factors Collaboration. Separate and combined associations of body-mass index and abdominal adiposity with cardiovascular disease: collaborative analysis of 58 prospective studies. The Lancet. 2011;377(9771):1085-95.
32. Neeland IJ, Poirier P, Després JP. Cardiovascular and metabolic heterogeneity of obesity: clinical challenges and implications for management. Circulation. 2018;137(13):1391-406.
33. Koliaki C, Liatis S, Kokkinos A. Obesity and cardiovascular disease: revisiting an old relationship. Metabolism. 2019;92:98-107.
34. Koufakis T, Patoulias D, Kaur KK, Popovic DS. Weighing the impact of being overweight on female reproductive function and fertility. Frontiers in Reproductive Health. 2025;7;1554284.
35. Wilding JPH, Batterham RL, Calanna S, et al; STEP 1 Study Group. Once-Weekly Semaglutide in Adults with Overweight or Obesity.
N Engl J Med. 2021;384(11):989-1002. DOI: 10.1056/NEJMoa2032183
36. Friedrichsen M, Breitschaft A, Tadayon S et al. The effect of semaglutide 2.4 mg once weekly on energy intake, appetite, control of eating, and gastric emptying in adults with obesity. Diabetes Obes Metab. 2021;23(3):754-62. DOI: 10.1111/dom.14280
37. Wang L. Designing a dual GLP-I R/GIPR agonist from tirzepatide: Comparing residues between tirzepatide, GLP-I, and GIP. Drug Des Dev Ther. 2022;16:1547-60.
38. Samms RJ, Coghlan MP, Sloop KW. How may GIP enhance the therapeutic efficacy of GLP-1? Trends Endocrinol Metab. 2020;31:410-21.
39. Finan B, M¸ller TD, Clemmensen C, et al. Reappraisal of GIP pharmacology for metabolic diseases. Trends in Molecular Medicine. 2016;22(5):359-76.
40. Bokvist KB, Coskun T, Cummins RC, Alsina-Fernandez J. United States Patent No. US 9,474,780 B2. 2016. URL: https://patentimages.storage. googleapis.com/e4/20/b1/04165a87d59f23/US9474780.pdf
41. Furihata K, Mimura H, Urva S, et al. A phase 1 multiple-ascending dose study of tirzepatide in Japanese participants with type 2 diabetes. Diabetes Obes Metab. 2022;24:239-46.
42. Coskun T et al. LY3298176, a novel dual GIP and GLP-1 receptor agonist for the treatment of type 2 diabetes mellitus: From discovery to clinical proof of concept. Mol Metab. 2018;18:3-14.
43. Samms RJ et al. GIPR agonism mediates weight-independent insulin sensitization by tirzepatide in obese mice. J Clin Inves. 2021; 131:e146353.
44. Chavda VP, Ajabiya J, Teli D, et al. Tirzepatide, a new era of dual-targeted treatment for diabetes and obesity: a mini-review. Molecules. 2022;27(13):4315.
45. American Diabetes Association Professional Practice Committee; 8. Obesity and Weight Management for the Prevention and Treatment of Type 2 Diabetes: Standards of Care in Diabetes–2025. Diabetes Care. 2025;48(Suppl. 1):S167-S180. DOI: 10.2337/dc25-S008
46. FrÌas JP, Davies MJ, Rosenstock J, et al. Tirzepatide versus semaglutide once weekly in patients with type 2 diabetes. New England Journal of Medicine. 2021;385(6):503-15.
47. Gastaldelli A, Cusi K, Landú LF, et al. Effect of tirzepatide versus insulin degludec on liver fat content and abdominal adipose tissue in people with type 2 diabetes (SURPASS-3 MRI): a substudy of the randomised, open-label, parallel-group, phase 3 SURPASS-3 trial. The Lancet Diabetes & Endocrinology. 2022;10(6):393-406.
48. Heise T, DeVries JH, Urva S, et al. Tirzepatide reduces appetite, energy intake, and fat mass in people with type 2 diabetes. Diabetes Care. 2023;46(5):998-1004.
49. Jastreboff AM, le Roux CW, Stefanski A, et al. Tirzepatide for obesity treatment and diabetes prevention. New England Journal of Medicine. 2025;392(10):958-71.
50. Инструкция по применению препарата Тирзетта. ЛП-№(008551)-(РГ-RU) от 23.01.2025.
Instructions for the use of the drug Tiretta. LP-No.(008551)-(RG-RU) dated 01/23/2025 (in Russian).
51. Scheen AJ. Add-on value of tirzepatide versus semaglutide. The Lancet Diabetes & Endocrinology. 2022;10(6):377-8.


