Клинический разбор в общей медицине №6 2025
1 Smolensk State Medical University, Smolensk, Russia;
2 Regional State Funded Healthcare Facility «Clinical Hospital №1», Smolensk, Russia
zardoks1783@yandex.ru
Abstract
The article presents a clinical case of a 22-year-old patient N. with Crohn's disease (CD), who had been bothered by diarrhea and extra-intestinal autoimmune manifestations of CD associated with the activity of the disease, arthralgia and aphthous stomatitis, for 3 years. The article discusses key studies in the field of CD diagnosis, as well as the characteristic endoscopic signs and current treatment strategies for this disease. CD is a chronic disease with not well-understood etiology. Many issues related to this nosology still require further research.
Keywords: Crohn's disease, extra-intestinal manifestation, endoscopy.
For citation: Zobov S.S., Ryazhechkin D.A., Elistratov N.D., Dekhnich N.N. Crohn's disease: clinical case. Clinical review for general practice. 2025; 6 (6): 12–18 (In Russ.). DOI: 10.47407/kr2025.6.6.00623
Пациентка Н., 22 года, обратилась к гастроэнтерологу в 2024 г. с жалобами на неоформленный стул с примесью слизи и крови, ночные позывы на дефекацию, вздутие живота, ноющую боль в нижних отделах живота по ночам, потерю массы тела на 10 кг, наличие афт в ротовой полости, ноющую боль в коленных и лучезапястных суставах.
 Пациентка считает себя больной с 2020 г., когда на фоне общего благополучия отметила появление болей ноющего характера в животе без четкой локализации. Не обследовалась, к врачам не обращалась. Стал отмечаться нерегулярный жидкий стул до 5–7 раз в день с примесями слизи и крови. Одновременно с этим появилась суставная боль в плечевых, коленных и локтевых суставах в покое, при отсутствии в анамнезе указаний на травмы, переохлаждение или другие факторы, способные вызвать артралгию. Отмечала появление общей слабости и снижение аппетита.
Пациентка считает себя больной с 2020 г., когда на фоне общего благополучия отметила появление болей ноющего характера в животе без четкой локализации. Не обследовалась, к врачам не обращалась. Стал отмечаться нерегулярный жидкий стул до 5–7 раз в день с примесями слизи и крови. Одновременно с этим появилась суставная боль в плечевых, коленных и локтевых суставах в покое, при отсутствии в анамнезе указаний на травмы, переохлаждение или другие факторы, способные вызвать артралгию. Отмечала появление общей слабости и снижение аппетита.
Начиная с 2022 г. боль в животе стала усиливаться в ночное время, локализовалась в эпигастральной и мезогастральной областях. Ухудшение качества сна привело к развитию бруксизма и сомнилоквии. Снижение аппетита было обусловлено развитием болевого синдрома после приема пищи, что привело к формированию отвращения к еде и, как следствие, к уменьшению объема потребляемой пищи. Болевой синдром сопровождался возобновлением диареи, выраженной слабостью, субфебрильной температурой (до 37,3 °C). С 2022 г. похудела на 10 кг. Появились слизь и кровь в стуле. Пациентка обратилась за медицинской помощью в поликлинику в связи с прогрессированием симптоматики и ухудшением качества жизни.
Пациентам с подозрением на воспалительные заболевания кишечника с целью диагностики, а также для определения локализации, протяженности, степени активности воспалительного процесса рекомендовано проведение колоноскопии с исследованием терминального отдела подвздошной кишки и биопсией из зоны патологического процесса [6–8]. В соответствии с этим, участковым терапевтом пациентка была направлена на колоноскопию.
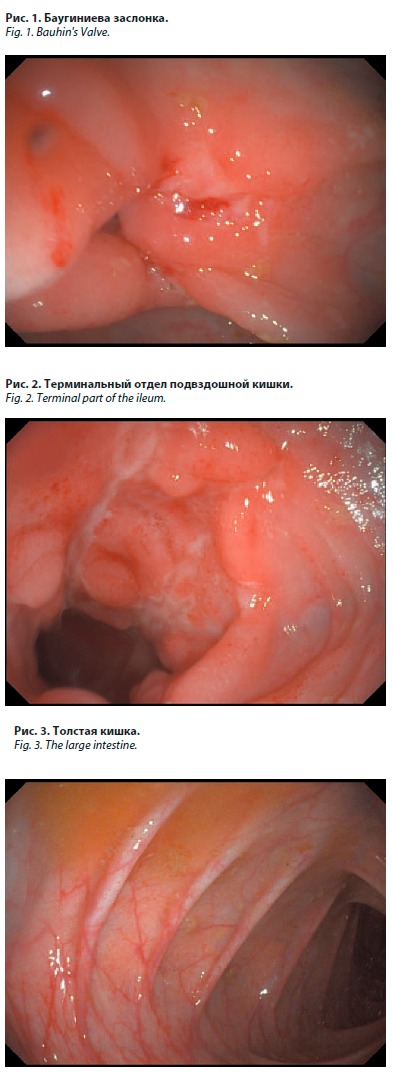
При выполнении видеоколоноскопии (07.12.2023) были получены следующие данные. Слизистая оболочка баугиниевой заслонки резко отечна, гиперемирована, по линии илеоцекального перехода выявляются язвы звездчатой формы до 3–5 мм в диаметре, отмечается контактная кровоточивость слизистой оболочки, за счет рубцовых изменений сужена, проходима с техническими трудностями (рис. 1).
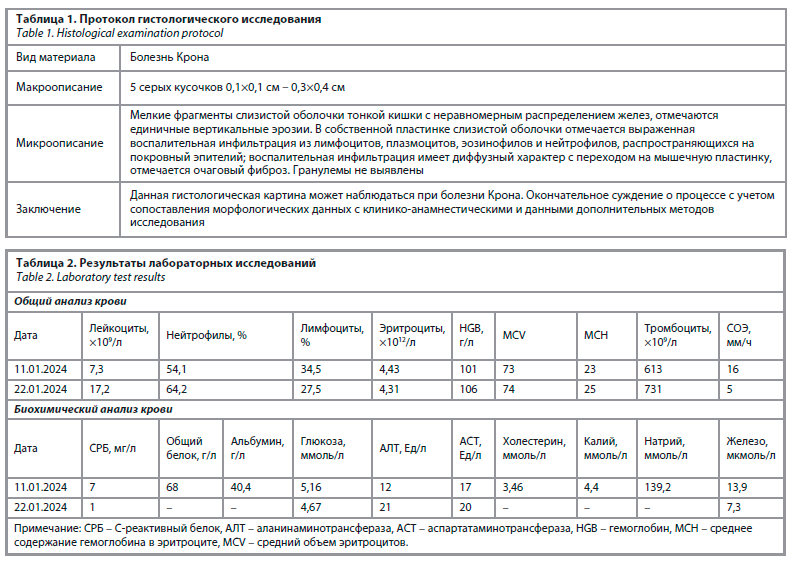
Слизистая оболочка подвздошной кишки на протяжении 20 см терминального отдела гиперемирована, отечна, определяются множественные язвы полигональной и линейной формы (продольно ориентированы) от 3–5 мм до 1,5–2,0 см в диаметре (рис. 2).
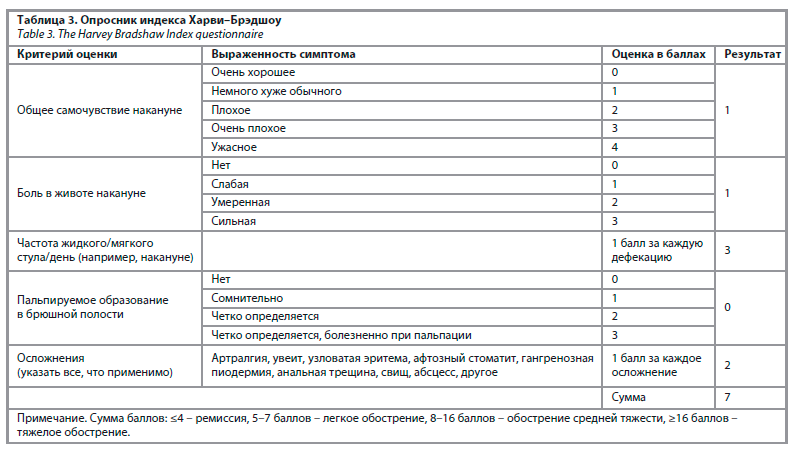
Толстая кишка: тонус нормальный, гаустрация выражена, расстояние между гаустрами сохранено; перистальтика активная, циркулярная; слизистая оболочка всех отделов розовая; складки слизистой свободно, симметрично расправляются при инсуфляции воздухом; сосудистый рисунок отчетлив (рис. 3). Контактная кровоточивость не выражена. Новообразований, дивертикулов не выявлено. Выраженная мобильность сигмовидной кишки, повышенное петлеобразование, что сопровождалось прохождением эндоскопа с техническими трудностями. По ходу анального канала определялись увеличенные геморроидальные узлы. После исследования воздух удерживался в просвете кишки.
Заключение эндоскопического исследования: болезнь Крона; терминальный илеит; геморрой.
В процессе видеоколоноскопии из терминального отдела подвздошной кишки взят биопсийный материал, который затем был направлен на гистологическое исследование (табл. 1), подтвердившее наблюдаемую эндоскопическую картину.
Пациентка была направлена участковым терапевтом на госпитализацию в Клинику пропедевтики внутренних болезней Университетской клинической больницы №2 Клинического центра ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» в январе 2024 г. Длительность стационарного лечения составила 13 койко-дней (с 10.01.2024 по 23.01.2024).
Для выявления осложнений БК, оценки функции внутренних органов перед началом лекарственной терапии и оценки динамики состояния пациентки проводились лабораторные исследования (табл. 2).
Для уточнения локализации воспалительного процесса, исключения поражения верхних отделов ЖКТ, выявления возможных осложнений, пациентке проведен ряд дополнительных исследований:
• ультразвуковое исследование органов брюшной полости: УЗ-признаки незначительных диффузных изменений печени и поджелудочной железы, деформации желчного пузыря, структурных изменений стенок слепой и восходящей кишки;
• эзофагогастродуоденоскопия: эндоскопическая картина поверхностного гастрита, произведены биопсии слизистой оболочки желудка;
• компьютерная томография органов брюшной полости с внутривенным контрастированием: КТ-картина болезни Крона, терминальный илеит. Патологических изменений толстой кишки, в том числе дивертикулярной болезни, не выявлено. КТ-картина соответствует C1E2 по критериям C-RADS. Долихосигма;
• гистологическое исследование биопсийного материала слизистой оболочки желудка: фрагменты слизистой оболочки желудка фундального типа, забранный в пределах слизистой оболочки с признаками неактивного гастрита. Атрофии нет. Незначительная лимфоплазмоцитарная инфильтрация с примесью немногочисленных эозинофильных лейкоцитов. Лейкоцитарной инфильтрации нет. Метаплазии нет. Бактериальных форм Helicobacter pylori нет. Признаков дисплазии в пределах исследованного материала не отмечено.
По результатам госпитализации пациентке выставлен клинический диагноз. Основное заболевание: болезнь Крона с поражением тонкой и толстой кишки, воспалительная форма, впервые выявленная, среднетяжелое течение. Внекишечные проявления: артралгия. Терапия преднизолоном и азатиоприном с 15.01.2024.
Осложнения основного заболевания: трофологическая недостаточность; анемия смешанного генеза (железодефицитная, хронических состояний), умеренной степени тяжести.
При госпитализации проведена следующая лекарственная терапия:
• преднизолон 60 мг, 1 раз в сутки утром;
• азатиоприн 100 мг, 1 раз в сутки внутрь;
• Бинноферум® 20 мг/мл – 5 мл внутривенно медленно (курс 5 дней);
• месалазин 1 г 3 раза в сутки внутрь;
• метронидазол 500 мг, 3 раза в день внутрь (курс 7 дней).
На фоне проводимого лечения состояние пациентки улучшилось: уменьшилась абдоминальная боль, отметилась тенденция к нормализации стула. Выписана в удовлетворительном состоянии. На амбулаторный этап даны следующие рекомендации:
• преднизолон 60 мг – общий курс 14 дней, далее – снижение дозы на 5 мг каждую неделю до полной отмены;
• азатиоприн 100 мг длительно под контролем общего анализа крови и биохимического анализа крови (аланинаминотрансфераза, аспартатаминотрансфераза, щелочная фосфатаза, амилаза, общий и прямой билирубин) ежемесячно;
• Сидерал® по 1 капсуле 1 раз в день между едой – 1 мес под контролем общего анализа крови;
• анализ кала на фекальный кальпротектин через 2–3 мес с последующей повторной консультацией гастроэнтеролога.
Спустя 1 мес после выписки пациентка самостоятельно, без обращения к врачу, отменила прием азатиоприна. Решение о прекращении приема препарата пациентка мотивировала развитием головокружения и замедленной реакцией на фоне проводимого лечения. У участкового терапевта не наблюдалась, рекомендуемые анализы не сдавала. Спустя полгода состояние пациентки ухудшилось, усилившаяся артралгия значимо ограничивала профессиональную и бытовую жизнь.
В связи с этим пациентка обратилась за медицинской помощью к гастроэнтерологу в ноябре 2024 г.
10 сигарет в день, утверждая, что это способствует снижению болевого синдрома. Курить начала после появления жалоб на боль и дискомфорт в животе. Алкоголем не злоупотребляет. Пациентка имеет аллергию на цефазолин. В рационе недостаточно клетчатки, так как пациентка испытывает дискомфорт в виде тяжести после ее употребления. Эпидемиологическая ситуация в регионе проживания пациентки расценивается как благоприятная. Проживает в частном доме, обеспеченном всеми необходимыми удобствами, вдали от крупных промышленных предприятий. Отмечается достаточное озеленение жилого массива.
В ротовой полости определяются афтозные эрозии слизистой. Язык влажный, обложен белым налетом у корня. Обе половины живота симметрично участвуют в акте дыхания. Живот болезненный при пальпации в верхних и нижних отделах. Симптомов раздражения брюшины нет. При аускультации живота выслушивается вялая перистальтика, кишечные шумы ослаблены. При перкуссии живота тимпанический звук различной степени выраженности. При пальпации нижний край печени определяется у края реберной дуги. Перкуторные размеры печени по Курлову: 10×9×8 см. Селезенка перкуторно не увеличена. Стул кашицеобразный 3 раза в день, без видимых патологических примесей. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание свободное. При пальцевом ректальном исследовании прямой кишки – без особенностей, на перчатке следы кала.
Сумма баллов по опроснику для оценки индекса активности БК [10], также известному как индекс Беста, составила 195, что также указывает на легкую степень тяжести заболевания (табл. 4). Для оценки состояния пациентки применялись простые критерии, разработанные Всероссийским обществом по изучению воспалительных заболеваний кишечника и Ассоциацией колопроктологов России (табл. 5) [3].
Таким образом, был сформулирован следующий диагноз: болезнь Крона L1, B2, A2, локализованная форма, хроническое течение, легкое обострение (индекс Харви–Брэдшоу – 7 баллов, индекс активности БК – 195 баллов); внекишечные проявления: артралгия, афтозный стоматит.
Для достижения стойкой ремиссии и предупреждения рецидивов БК пациентке были даны следующие рекомендации:
• преднизолон 50 мг утром (1 мг/кг массы тела в сутки) – первые 14 дней с последующим снижением дозы на 5 мг каждые 5–7 дней до полной отмены (в течение не более 12 нед) с контрольным визитом через 14 дней;
• азатиоприн 100 мг в день (2,0–2,5 мг/кг массы тела в сутки) длительно (не менее 2–4 лет) под контролем анализов крови: общий анализ крови и биохимический анализ крови (свободный и связанный билирубин, креатинин, мочевина, аланинаминотрансфераза, аспартатаминотрансфераза, щелочная фосфатаза, амилаза) первые 2 мес ежемесячно, далее – 1 раз в 3 мес (для своевременного выявления осложнений проводимой терапии); С-реактивный белок, фекальный каль-протектин 1 раз в 6 мес.
Помимо лекарственной терапии, были даны рекомендации по изменению образа жизни, что особенно важно для поддержания ремиссии и профилактики осложнений БК. В первую очередь настоятельно посоветовали пациентке полностью отказаться от курения, как от одного из прогностически неблагоприятных факторов течения БК. Доказано, что курение снижает эффективность используемых в лечении БК глюкокортикостероидных и иммунодепрессивных препаратов.
И напротив, отказ от курения улучшает клиническое течение заболевания [13]. Кроме того, большинство пациентов с БК в течение жизни переносят хотя бы одно оперативное вмешательство на ЖКТ [14], а курение значимо повышает риск послеоперационного рецидива [11].
На текущий момент не получено убедительных доказательств эффективности диетотерапии для достижения ремиссии БК. Тем не менее существуют общие принципы питания при воспалительных заболевания кишечника, направленные на профилактику осложнений, таких как недостаточность питания и дефицит микроэлементов [15]. В этой связи рекомендуется соблюдение стандартной диеты с поддерживающим энтеральным питанием с применением полимерных смесей (например, Modulen). В период обострения БК следует увеличивать потребление белков до 1,2–1,5 г/кг в сутки. При выявлении лабораторных признаков анемии – контроль железа и ферритина, при подтверждении железодефицитной анемии – прием пероральных препаратов железа по назначению врача (при уровне гемоглобина менее 100 г/л – назначение парентеральных препаратов железа).
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Зобов Степан Сергеевич – студент 4-го курса лечебного факультета, ФГБОУ ВО СГМУ. E-mail: zardoks1783@yandex.ru;
ORCID: 0009-0006-2359-9337
Stepan S. Zobov – 4th year student, Smolensk State Medical University. E-mail: zardoks1783@yandex.ru; ORCID: 0009-0006-2359-9337
Ряжечкин Дмитрий Алексеевич – врач-эндоскопист эндоскопического отд-ния, ОГБУЗ «Клиническая больница №1».
E-mail: daryazhechkin@gmail.com
Dmitry A. Ryazhechkin – Endoscopist, Clinical Hospital №1, Smolensk. E-mail: daryazhechkin@gmail.com
Елистратов Никита Дмитриевич – клин. ординатор по специальности «Терапия», ФГБОУ ВО СГМУ. E-mail: nikita_elistratov@mail.ru; ORCID: 0000-0001-7691-0578
Nikita D. Elistratov – Clinical Resident, Smolensk State Medical University. E-mail: nikita_elistratov@mail.ru; ORCID: 0000-0001-7691-0578
Дехнич Наталья Николаевна – д-р мед. наук, проф. каф. факультетской терапии, проректор по дополнительному профессиональному образованию и развитию регионального здравоохранения, ФГБОУ ВО СГМУ. E-mail: n.dekhnich@mail.ru; ORCID: 0000-0002-6144-3919
Natalya N. Dekhnich – Dr. Sci. (Med.), Prof., Smolensk State Medical University. E-mail: n.dekhnich@mail.ru; ORCID: 0000-0002-6144-3919
Поступила в редакцию: 20.05.2025
Поступила после рецензирования: 27.05.2025
Принята к публикации: 29.05.2025
Received: 20.05.2025
Revised: 27.05.2025
Accepted: 29.05.2025
Клинический разбор в общей медицине №6 2025
Болезнь Крона: клинический случай
Номера страниц в выпуске:12-18
Аннотация
В статье приводится клинический случай пациентки Н. 22 лет с диагнозом «болезнь Крона», которую на протяжении 3 лет беспокоила диарея и внекишечные аутоиммунные проявления болезни Крона, связанные с активностью заболевания, – артралгия и афтозный стоматит. В статье рассматриваются ключевые исследования в области диагностики болезни Крона, а также представлены характерные эндоскопические признаки и актуальные стратегии лечения этого заболевания. Болезнь Крона является хроническим заболеванием с недостаточно изученной этиологией. Множество вопросов, связанных с этой нозологией, по-прежнему требуют дальнейших исследований.
Ключевые слова: болезнь Крона, внекишечные проявления, эндоскопия.
Для цитирования: Зобов С.С., Елистратов Н.Д., Ряжечкин Д.А., Дехнич Н.Н. Болезнь Крона: клинический случай. Клинический разбор в общей медицине. 2025; 6 (6): 12–18. DOI: 10.47407/kr2025.6.6.00623
В статье приводится клинический случай пациентки Н. 22 лет с диагнозом «болезнь Крона», которую на протяжении 3 лет беспокоила диарея и внекишечные аутоиммунные проявления болезни Крона, связанные с активностью заболевания, – артралгия и афтозный стоматит. В статье рассматриваются ключевые исследования в области диагностики болезни Крона, а также представлены характерные эндоскопические признаки и актуальные стратегии лечения этого заболевания. Болезнь Крона является хроническим заболеванием с недостаточно изученной этиологией. Множество вопросов, связанных с этой нозологией, по-прежнему требуют дальнейших исследований.
Ключевые слова: болезнь Крона, внекишечные проявления, эндоскопия.
Для цитирования: Зобов С.С., Елистратов Н.Д., Ряжечкин Д.А., Дехнич Н.Н. Болезнь Крона: клинический случай. Клинический разбор в общей медицине. 2025; 6 (6): 12–18. DOI: 10.47407/kr2025.6.6.00623
Crohn's disease: clinical case
Stepan S. Zobov1, Dmitry A. Ryazhechkin2, Nikita D. Elistratov1, Natalya N. Dekhnich11 Smolensk State Medical University, Smolensk, Russia;
2 Regional State Funded Healthcare Facility «Clinical Hospital №1», Smolensk, Russia
zardoks1783@yandex.ru
Abstract
The article presents a clinical case of a 22-year-old patient N. with Crohn's disease (CD), who had been bothered by diarrhea and extra-intestinal autoimmune manifestations of CD associated with the activity of the disease, arthralgia and aphthous stomatitis, for 3 years. The article discusses key studies in the field of CD diagnosis, as well as the characteristic endoscopic signs and current treatment strategies for this disease. CD is a chronic disease with not well-understood etiology. Many issues related to this nosology still require further research.
Keywords: Crohn's disease, extra-intestinal manifestation, endoscopy.
For citation: Zobov S.S., Ryazhechkin D.A., Elistratov N.D., Dekhnich N.N. Crohn's disease: clinical case. Clinical review for general practice. 2025; 6 (6): 12–18 (In Russ.). DOI: 10.47407/kr2025.6.6.00623
Введение
Болезнь Крона (БК) – хроническое, рецидивирующее заболевание желудочно-кишечного тракта (ЖКТ) неясной этиологии, характеризующееся трансмуральным, сегментарным, гранулематозным воспалением с развитием местных и системных осложнений [1]. БК может поражать любой участок ЖКТ, от ротовой полости до ануса. Однако наиболее часто поражается илеоцекальный отдел кишечника [2]. При БК отмечается прерывистое воспаление («скачущее поражение») с чередованием пораженных и здоровых участков кишечника. Слизистая оболочка может быть гиперемирована, отечна и покрыта различными изъязвлениями, в тяжелых случаях формируя картину «булыжной мостовой». БК проявляется разнообразными симптомами, наиболее распространенными из которых являются: боль в животе, диарея, лихорадка, желудочно-кишечные кровотечения и снижение массы тела. БК является системным заболеванием, проявляющимся не только поражением кишечника, но и внекишечными проявлениями со стороны кожи, суставов и глаз. В связи с тем, что причина заболевания остается неизвестной, в настоящее время оно считается неизлечимым [3, 4]. По данным отдельных эпидемиологических исследований, распространенность БК в России составляет 3,0–4,5 случая на 100 тыс. населения. Однако реальная распространенность БК по России неизвестна, что связано с отсутствием в ряде регионов регистров по ведению пациентов с воспалительными заболеваниями кишечника [5].Жалобы
Пациентка Н., 22 года, обратилась к гастроэнтерологу в 2024 г. с жалобами на неоформленный стул с примесью слизи и крови, ночные позывы на дефекацию, вздутие живота, ноющую боль в нижних отделах живота по ночам, потерю массы тела на 10 кг, наличие афт в ротовой полости, ноющую боль в коленных и лучезапястных суставах.
Анамнез заболевания
 Пациентка считает себя больной с 2020 г., когда на фоне общего благополучия отметила появление болей ноющего характера в животе без четкой локализации. Не обследовалась, к врачам не обращалась. Стал отмечаться нерегулярный жидкий стул до 5–7 раз в день с примесями слизи и крови. Одновременно с этим появилась суставная боль в плечевых, коленных и локтевых суставах в покое, при отсутствии в анамнезе указаний на травмы, переохлаждение или другие факторы, способные вызвать артралгию. Отмечала появление общей слабости и снижение аппетита.
Пациентка считает себя больной с 2020 г., когда на фоне общего благополучия отметила появление болей ноющего характера в животе без четкой локализации. Не обследовалась, к врачам не обращалась. Стал отмечаться нерегулярный жидкий стул до 5–7 раз в день с примесями слизи и крови. Одновременно с этим появилась суставная боль в плечевых, коленных и локтевых суставах в покое, при отсутствии в анамнезе указаний на травмы, переохлаждение или другие факторы, способные вызвать артралгию. Отмечала появление общей слабости и снижение аппетита.Начиная с 2022 г. боль в животе стала усиливаться в ночное время, локализовалась в эпигастральной и мезогастральной областях. Ухудшение качества сна привело к развитию бруксизма и сомнилоквии. Снижение аппетита было обусловлено развитием болевого синдрома после приема пищи, что привело к формированию отвращения к еде и, как следствие, к уменьшению объема потребляемой пищи. Болевой синдром сопровождался возобновлением диареи, выраженной слабостью, субфебрильной температурой (до 37,3 °C). С 2022 г. похудела на 10 кг. Появились слизь и кровь в стуле. Пациентка обратилась за медицинской помощью в поликлинику в связи с прогрессированием симптоматики и ухудшением качества жизни.
Пациентам с подозрением на воспалительные заболевания кишечника с целью диагностики, а также для определения локализации, протяженности, степени активности воспалительного процесса рекомендовано проведение колоноскопии с исследованием терминального отдела подвздошной кишки и биопсией из зоны патологического процесса [6–8]. В соответствии с этим, участковым терапевтом пациентка была направлена на колоноскопию.
При выполнении видеоколоноскопии (07.12.2023) были получены следующие данные. Слизистая оболочка баугиниевой заслонки резко отечна, гиперемирована, по линии илеоцекального перехода выявляются язвы звездчатой формы до 3–5 мм в диаметре, отмечается контактная кровоточивость слизистой оболочки, за счет рубцовых изменений сужена, проходима с техническими трудностями (рис. 1).
Слизистая оболочка подвздошной кишки на протяжении 20 см терминального отдела гиперемирована, отечна, определяются множественные язвы полигональной и линейной формы (продольно ориентированы) от 3–5 мм до 1,5–2,0 см в диаметре (рис. 2).
Толстая кишка: тонус нормальный, гаустрация выражена, расстояние между гаустрами сохранено; перистальтика активная, циркулярная; слизистая оболочка всех отделов розовая; складки слизистой свободно, симметрично расправляются при инсуфляции воздухом; сосудистый рисунок отчетлив (рис. 3). Контактная кровоточивость не выражена. Новообразований, дивертикулов не выявлено. Выраженная мобильность сигмовидной кишки, повышенное петлеобразование, что сопровождалось прохождением эндоскопа с техническими трудностями. По ходу анального канала определялись увеличенные геморроидальные узлы. После исследования воздух удерживался в просвете кишки.
Заключение эндоскопического исследования: болезнь Крона; терминальный илеит; геморрой.
В процессе видеоколоноскопии из терминального отдела подвздошной кишки взят биопсийный материал, который затем был направлен на гистологическое исследование (табл. 1), подтвердившее наблюдаемую эндоскопическую картину.

Пациентка была направлена участковым терапевтом на госпитализацию в Клинику пропедевтики внутренних болезней Университетской клинической больницы №2 Клинического центра ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» в январе 2024 г. Длительность стационарного лечения составила 13 койко-дней (с 10.01.2024 по 23.01.2024).
Для выявления осложнений БК, оценки функции внутренних органов перед началом лекарственной терапии и оценки динамики состояния пациентки проводились лабораторные исследования (табл. 2).

Для уточнения локализации воспалительного процесса, исключения поражения верхних отделов ЖКТ, выявления возможных осложнений, пациентке проведен ряд дополнительных исследований:
• ультразвуковое исследование органов брюшной полости: УЗ-признаки незначительных диффузных изменений печени и поджелудочной железы, деформации желчного пузыря, структурных изменений стенок слепой и восходящей кишки;
• эзофагогастродуоденоскопия: эндоскопическая картина поверхностного гастрита, произведены биопсии слизистой оболочки желудка;
• компьютерная томография органов брюшной полости с внутривенным контрастированием: КТ-картина болезни Крона, терминальный илеит. Патологических изменений толстой кишки, в том числе дивертикулярной болезни, не выявлено. КТ-картина соответствует C1E2 по критериям C-RADS. Долихосигма;
• гистологическое исследование биопсийного материала слизистой оболочки желудка: фрагменты слизистой оболочки желудка фундального типа, забранный в пределах слизистой оболочки с признаками неактивного гастрита. Атрофии нет. Незначительная лимфоплазмоцитарная инфильтрация с примесью немногочисленных эозинофильных лейкоцитов. Лейкоцитарной инфильтрации нет. Метаплазии нет. Бактериальных форм Helicobacter pylori нет. Признаков дисплазии в пределах исследованного материала не отмечено.
По результатам госпитализации пациентке выставлен клинический диагноз. Основное заболевание: болезнь Крона с поражением тонкой и толстой кишки, воспалительная форма, впервые выявленная, среднетяжелое течение. Внекишечные проявления: артралгия. Терапия преднизолоном и азатиоприном с 15.01.2024.
Осложнения основного заболевания: трофологическая недостаточность; анемия смешанного генеза (железодефицитная, хронических состояний), умеренной степени тяжести.
При госпитализации проведена следующая лекарственная терапия:
• преднизолон 60 мг, 1 раз в сутки утром;
• азатиоприн 100 мг, 1 раз в сутки внутрь;
• Бинноферум® 20 мг/мл – 5 мл внутривенно медленно (курс 5 дней);
• месалазин 1 г 3 раза в сутки внутрь;
• метронидазол 500 мг, 3 раза в день внутрь (курс 7 дней).
На фоне проводимого лечения состояние пациентки улучшилось: уменьшилась абдоминальная боль, отметилась тенденция к нормализации стула. Выписана в удовлетворительном состоянии. На амбулаторный этап даны следующие рекомендации:
• преднизолон 60 мг – общий курс 14 дней, далее – снижение дозы на 5 мг каждую неделю до полной отмены;
• азатиоприн 100 мг длительно под контролем общего анализа крови и биохимического анализа крови (аланинаминотрансфераза, аспартатаминотрансфераза, щелочная фосфатаза, амилаза, общий и прямой билирубин) ежемесячно;
• Сидерал® по 1 капсуле 1 раз в день между едой – 1 мес под контролем общего анализа крови;
• анализ кала на фекальный кальпротектин через 2–3 мес с последующей повторной консультацией гастроэнтеролога.
Спустя 1 мес после выписки пациентка самостоятельно, без обращения к врачу, отменила прием азатиоприна. Решение о прекращении приема препарата пациентка мотивировала развитием головокружения и замедленной реакцией на фоне проводимого лечения. У участкового терапевта не наблюдалась, рекомендуемые анализы не сдавала. Спустя полгода состояние пациентки ухудшилось, усилившаяся артралгия значимо ограничивала профессиональную и бытовую жизнь.
В связи с этим пациентка обратилась за медицинской помощью к гастроэнтерологу в ноябре 2024 г.
Анамнез жизни
В детском возрасте в умственном и физическом развитии не отставала. В настоящее время является студенткой медицинского колледжа. Перенесла закрытую черепно-мозговую травму в возрасте 11 лет. Брюшной тиф, туберкулез, вирусные гепатиты, ВИЧ-инфекцию, а также заболевания, передающиеся половым путем, отрицает. В семейном анамнезе БК была установлена у тети по материнской линии. Выкуривает примерно10 сигарет в день, утверждая, что это способствует снижению болевого синдрома. Курить начала после появления жалоб на боль и дискомфорт в животе. Алкоголем не злоупотребляет. Пациентка имеет аллергию на цефазолин. В рационе недостаточно клетчатки, так как пациентка испытывает дискомфорт в виде тяжести после ее употребления. Эпидемиологическая ситуация в регионе проживания пациентки расценивается как благоприятная. Проживает в частном доме, обеспеченном всеми необходимыми удобствами, вдали от крупных промышленных предприятий. Отмечается достаточное озеленение жилого массива.
Данные объективного обследования
Состояние средней степени тяжести. Рост 165 см, масса тела 49 кг, индекс массы тела 18 кг/м2. Видимые слизистые обычной окраски, костно-мышечная система без особенностей. Кожа чистая, бледно-розовая. Над легкими дыхание везикулярное, хрипов нет. Тоны сердца ритмичны, частота сердечных сокращений 72 уд/мин. Артериальное давление – 110/80 мм рт. ст.В ротовой полости определяются афтозные эрозии слизистой. Язык влажный, обложен белым налетом у корня. Обе половины живота симметрично участвуют в акте дыхания. Живот болезненный при пальпации в верхних и нижних отделах. Симптомов раздражения брюшины нет. При аускультации живота выслушивается вялая перистальтика, кишечные шумы ослаблены. При перкуссии живота тимпанический звук различной степени выраженности. При пальпации нижний край печени определяется у края реберной дуги. Перкуторные размеры печени по Курлову: 10×9×8 см. Селезенка перкуторно не увеличена. Стул кашицеобразный 3 раза в день, без видимых патологических примесей. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание свободное. При пальцевом ректальном исследовании прямой кишки – без особенностей, на перчатке следы кала.
Дополнительные методы исследования
Оценка активности заболевания при настоящем обращении с использованием опросника для расчета индекса Харви–Брэдшоу [9] показала результат в 7 баллов, что соответствует обострению болезни легкой степени (табл. 3).
Сумма баллов по опроснику для оценки индекса активности БК [10], также известному как индекс Беста, составила 195, что также указывает на легкую степень тяжести заболевания (табл. 4). Для оценки состояния пациентки применялись простые критерии, разработанные Всероссийским обществом по изучению воспалительных заболеваний кишечника и Ассоциацией колопроктологов России (табл. 5) [3].
Клинический диагноз и рекомендованное лечение
В соответствии с текущей версией Клинических рекомендаций по болезни Крона для взрослых для классификации БК применяется Монреальская классификация [11], согласно которой БК определяется по нескольким ключевым категориям: локализация воспалительного процесса, характер течения (фенотипу заболевания) и возраст начала заболевания. Необходимость выделения БК по возрасту обусловлена разницей клинических проявлений и разным прогнозом заболевания в различных возрастных группах [12]. Также оценивается тяжесть текущего обострения БК с выделением легкого, среднетяжелого и тяжелого обострения.Таким образом, был сформулирован следующий диагноз: болезнь Крона L1, B2, A2, локализованная форма, хроническое течение, легкое обострение (индекс Харви–Брэдшоу – 7 баллов, индекс активности БК – 195 баллов); внекишечные проявления: артралгия, афтозный стоматит.
Для достижения стойкой ремиссии и предупреждения рецидивов БК пациентке были даны следующие рекомендации:
• преднизолон 50 мг утром (1 мг/кг массы тела в сутки) – первые 14 дней с последующим снижением дозы на 5 мг каждые 5–7 дней до полной отмены (в течение не более 12 нед) с контрольным визитом через 14 дней;
• азатиоприн 100 мг в день (2,0–2,5 мг/кг массы тела в сутки) длительно (не менее 2–4 лет) под контролем анализов крови: общий анализ крови и биохимический анализ крови (свободный и связанный билирубин, креатинин, мочевина, аланинаминотрансфераза, аспартатаминотрансфераза, щелочная фосфатаза, амилаза) первые 2 мес ежемесячно, далее – 1 раз в 3 мес (для своевременного выявления осложнений проводимой терапии); С-реактивный белок, фекальный каль-протектин 1 раз в 6 мес.
Помимо лекарственной терапии, были даны рекомендации по изменению образа жизни, что особенно важно для поддержания ремиссии и профилактики осложнений БК. В первую очередь настоятельно посоветовали пациентке полностью отказаться от курения, как от одного из прогностически неблагоприятных факторов течения БК. Доказано, что курение снижает эффективность используемых в лечении БК глюкокортикостероидных и иммунодепрессивных препаратов.
И напротив, отказ от курения улучшает клиническое течение заболевания [13]. Кроме того, большинство пациентов с БК в течение жизни переносят хотя бы одно оперативное вмешательство на ЖКТ [14], а курение значимо повышает риск послеоперационного рецидива [11].
На текущий момент не получено убедительных доказательств эффективности диетотерапии для достижения ремиссии БК. Тем не менее существуют общие принципы питания при воспалительных заболевания кишечника, направленные на профилактику осложнений, таких как недостаточность питания и дефицит микроэлементов [15]. В этой связи рекомендуется соблюдение стандартной диеты с поддерживающим энтеральным питанием с применением полимерных смесей (например, Modulen). В период обострения БК следует увеличивать потребление белков до 1,2–1,5 г/кг в сутки. При выявлении лабораторных признаков анемии – контроль железа и ферритина, при подтверждении железодефицитной анемии – прием пероральных препаратов железа по назначению врача (при уровне гемоглобина менее 100 г/л – назначение парентеральных препаратов железа).
Заключение
Болезнь Крона – заболевание, требующее постоянной иммуносупрессивной терапии и регулярного контроля активности воспаления для предупреждения рецидивов, прогрессирования поражения ЖКТ, развития осложнений. Важнейшим аспектом ведения пациентов с болезнью Крона является достижение высокой приверженности к лечению. Комплексный подход к каждому пациенту с учетом его индивидуальных особенностей и соответствие лечения актуальным клиническим рекомендациям являются залогом повышения качества и длительности жизни пациентов с болезнью Крона.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Зобов Степан Сергеевич – студент 4-го курса лечебного факультета, ФГБОУ ВО СГМУ. E-mail: zardoks1783@yandex.ru;
ORCID: 0009-0006-2359-9337
Stepan S. Zobov – 4th year student, Smolensk State Medical University. E-mail: zardoks1783@yandex.ru; ORCID: 0009-0006-2359-9337
Ряжечкин Дмитрий Алексеевич – врач-эндоскопист эндоскопического отд-ния, ОГБУЗ «Клиническая больница №1».
E-mail: daryazhechkin@gmail.com
Dmitry A. Ryazhechkin – Endoscopist, Clinical Hospital №1, Smolensk. E-mail: daryazhechkin@gmail.com
Елистратов Никита Дмитриевич – клин. ординатор по специальности «Терапия», ФГБОУ ВО СГМУ. E-mail: nikita_elistratov@mail.ru; ORCID: 0000-0001-7691-0578
Nikita D. Elistratov – Clinical Resident, Smolensk State Medical University. E-mail: nikita_elistratov@mail.ru; ORCID: 0000-0001-7691-0578
Дехнич Наталья Николаевна – д-р мед. наук, проф. каф. факультетской терапии, проректор по дополнительному профессиональному образованию и развитию регионального здравоохранения, ФГБОУ ВО СГМУ. E-mail: n.dekhnich@mail.ru; ORCID: 0000-0002-6144-3919
Natalya N. Dekhnich – Dr. Sci. (Med.), Prof., Smolensk State Medical University. E-mail: n.dekhnich@mail.ru; ORCID: 0000-0002-6144-3919
Поступила в редакцию: 20.05.2025
Поступила после рецензирования: 27.05.2025
Принята к публикации: 29.05.2025
Received: 20.05.2025
Revised: 27.05.2025
Accepted: 29.05.2025
Список исп. литературыСкрыть список1. Sandborn WJ, Feagan BG, Hanauer SB et al. A review of activity indices and efficacy endpoints for clinical trials of medical therapy in adults with Crohn’s disease. Gastroenterology 2002;122(2):512-30.
2. Gomollón F, Dignass A, Annese V et al. 3rd European Evidence-based Consensus on the Diagnosis and Management of Crohn’s Disease 2016: Part 1: Diagnosis and Medical Management. Journal of Crohn's & colitis 2017;11(1):3-25.
3. Белоусова Е.А. Рекомендации по диагностике и лечению болезни Крона. Фарматека. 2009;(13):38-44.
Belousova E.A. Guidelines on diagnostics and treatment of Crohn’s disease. Farmateka. 2009;(13):38-44 (in Russian).
4. Ливзан М.А., Макейкина М.А. Воспалительные заболевания кишечника: современные аспекты диагностики и лечения. Гастроэнтерология. Приложение к журналу Consilium Medicum. 2010;(2):60-5.
Livzan M.A., Makejkina M.A. Inflammatory bowel diseases: modern aspects of diagnosis and treatment. Gastroenterology. Appendix to the Consilium Medicum journal. 2010;(2):60-5 (in Russian).
5. Князев О.В., Шкурко Т.В., Фадеева Н.А. и др. Эпидемиология хронических воспалительных заболеваний кишечника. Вчера, сегодня, завтра. Экспериментальная и клиническая гастроэнтерология. 2017;139(3):4-12.
Knyazev O.V., Shkurko T.V., Fadeyeva N.A. et al. Epidemiology of chronic inflammatory bowel disease. Yesterday, today, tomorrow. Experimental and Clinical Gastroenterology. 2017;139(3):4-12 (in Russian).
6. Coremans G, Rutgeerts P, Geboes K et al. The value of ileoscopy with biopsy in the diagnosis of intestinal Crohn’s disease. Gastrointestinal endoscopy 1984;30(3):167-72.
7. Carter MJ, Lobo AJ, Travis SP. Guidelines for the management of inflammatory bowel disease in adults. Gut 2004;53(Suppl 5):V1-V16.
8. Magro F, Langner C, Driessen A et al. European consensus on the histopathology of inflammatory bowel disease. Journal of Crohn's & colitis 2013;7(10):827-51.
9. Harvey RF, Bradshaw JM. A simple index of Crohn’s-disease activity. Lancet (London, England) 1980;1(8167):514.
10. Best WR, Becktel JM, Singleton JW et al. Development of a Crohn’s disease activity index. National Cooperative Crohn’s Disease Study. Gastroenterology 1976;70(3):439-44.
11. Шелыгин Ю.А., Ивашкин В.Т., Ачкасов С.И. и др. Болезнь Крона, взрослые. Клинические рекомендации. М., 2024.
Shelygin Yu.A., Ivashkin V.T., Achkasov S.I. et al. Crohn’s disease, adults. Clinical recommendations. Moscow, 2024 (in Russian).
12. Silverberg MS, Satsangi J, Ahmad T et al. Toward an integrated clinical, molecular and serological classification of inflammatory bowel disease: report of a Working Party of the 2005 Montreal World Congress of Gastroenterology. Canadian journal of gastroenterology 2005;19(Suppl A):5A-36A.
13. Dignass A, Van Assche G, Lindsay JO et al. The second European evidence-based Consensus on the diagnosis and management of Crohn’s disease: Current management. Journal of Crohn's & colitis 2010;4(1):28-62.
14. Billioud V, Ford AC, Tedesco ED et al. Preoperative use of anti-TNF therapy and postoperative complications in inflammatory bowel diseases: a meta-analysis. Journal of Crohn's & colitis 2013;7(11):853-67.
15. Bischoff SC, Escher J, Hébuterne X et al. ESPEN practical guideline: Clinical Nutrition in inflammatory bowel disease. Clinical nutrition 2020;39(3):632-53.
16 июля 2025
Количество просмотров: 592


