Клинический разбор в общей медицине №6 2025
Клинический разбор в общей медицине №6 2025
Клинический случай: хирургическое лечение интрахиазмального кровоизлияния
Номера страниц в выпуске:90-93
Аннотация
В представленной работе рассматривается клинический случай интрахиазмального кровоизлияния. Пациент В., 51 год, поступил в стационар с жалобами на острую потерю зрения справа и резкое ухудшение зрения слева, умеренную диффузную головную боль. При дообследовании выявлено образование хиазмы зрительных нервов, имеющее признаки кровоизлияния в подострой стадии. В ходе операции обращали внимание резко увеличенные перекрест зрительных нервов и начальные отделы правого зрительного тракта серо-синего цвета. При рассечении пиальной оболочки хиазмы на глубине 1 мм обнаружено плотное кистозное образование, из полости которого удалены массы, соответствующие гематоме в стадии организации. В раннем послеоперационном периоде пациент отметил улучшение зрения на левый глаз. Описанный клинический случай демонстрирует возможность ранней декомпрессии хиазмы зрительных нервов, радикального удаления хиазмальных гематом без значительного ухудшения неврологического и зрительного дефицита в послеоперационном периоде.
Ключевые слова: хиазма, кровоизлияние, апоплексия хиазмы, интрахиазмальное кровоизлияние.
Для цитирования: Кушнирук П.И., Филатов К.Г., Филатова А.В., Бусыгин А.Е., Шошинов И.Г., Мирзоян С.К., Вадюнин С.В., Ломакина В.Э., Маслова С.С. Клинический случай: хирургическое лечение интрахиазмального кровоизлияния. Клинический разбор в общей медицине. 2025; 6 (6): 90–93. DOI: 10.47407/kr2025.6.6.00636
В представленной работе рассматривается клинический случай интрахиазмального кровоизлияния. Пациент В., 51 год, поступил в стационар с жалобами на острую потерю зрения справа и резкое ухудшение зрения слева, умеренную диффузную головную боль. При дообследовании выявлено образование хиазмы зрительных нервов, имеющее признаки кровоизлияния в подострой стадии. В ходе операции обращали внимание резко увеличенные перекрест зрительных нервов и начальные отделы правого зрительного тракта серо-синего цвета. При рассечении пиальной оболочки хиазмы на глубине 1 мм обнаружено плотное кистозное образование, из полости которого удалены массы, соответствующие гематоме в стадии организации. В раннем послеоперационном периоде пациент отметил улучшение зрения на левый глаз. Описанный клинический случай демонстрирует возможность ранней декомпрессии хиазмы зрительных нервов, радикального удаления хиазмальных гематом без значительного ухудшения неврологического и зрительного дефицита в послеоперационном периоде.
Ключевые слова: хиазма, кровоизлияние, апоплексия хиазмы, интрахиазмальное кровоизлияние.
Для цитирования: Кушнирук П.И., Филатов К.Г., Филатова А.В., Бусыгин А.Е., Шошинов И.Г., Мирзоян С.К., Вадюнин С.В., Ломакина В.Э., Маслова С.С. Клинический случай: хирургическое лечение интрахиазмального кровоизлияния. Клинический разбор в общей медицине. 2025; 6 (6): 90–93. DOI: 10.47407/kr2025.6.6.00636
Clinical Case
S.V. Vadyunin1,2, V.E. Lomakina1,2, S.S. Maslova1,2
1 Volgograd State Medical University, Volgograd, Russia;
2 Volgograd Regional Clinical Hospital No. 1, Volgograd, Russia
pkushniruk@mail.ru
Abstract
This article discusses a clinical case intrachiasmal hemorrhage. Patient V., 51 y.o. entered the hospital with complaints of a lack of vision in the right eye, a severe deterioration in the vision in the left eye and a diffuse headache. The examination revealed optic nerve chiasm change having the features of hemorrhage in the subacute phase. During the operation, pay attention significantly increased and gray-blue color optic chiasm and the initial sections of the right optic tract. When dissecting the pial membrane of the chiasm at a depth of 1 mm, a dense cystic formation was found. The masses corresponding to the hematoma in the organization stage are removed from the cavity of the cystic formation. In the early postoperative period, the patient noted an improvement in vision in the left eye. The described clinical case demonstrates the possibility of early decompression of optic and the importance of radical removal of chiasmatic hematomas without significant deterioration of the neurological and visual deficit in the postoperative period.
Key words: chiasma, hemorrhage, chiasm apoplexy, intrachiasmal hemorrhage.
For citation: Kushniruk P.I., Filatov K.G., Filatova A.V., Busygin A.E., Shoshinov I.G., Mirzoyan S.K., Vadyunin S.V., Lomakina V.E., Maslova S.S. Clinical case: surgical treatment of intrachiasmal hemorrhage. Clinical review for general practice. 2025; 6 (6): 90–93 (In Russ.). DOI: 10.47407/kr2025.6.6.00636
В данном сообщении представлен случай хирургически верифицированной интрахиазмальной гематомы, клинически проявившейся прогрессирующими зрительными нарушениями.
За две недели до госпитализации на фоне повышения артериального давления у пациента появились жалобы на головокружение, диффузную головную боль, снижение зрения на оба глаза, которое в течение двух недель постепенно прогрессировало. Вечером, за день до госпитализации, пациент отметил резкое снижение зрения на правый глаз.
На момент поступления в стационар пациент находился в ясном сознании. При неврологическом осмотре было выявлено полное выпадение поля зрения справа с девиацией OD кнаружи и сохранение незначительного сектора с назальной стороны слева. Клинико-лабораторное обследование не выявило отклонений от нормы.
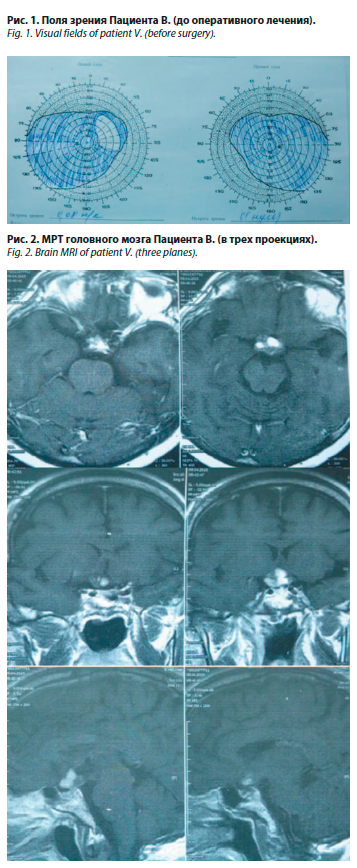 При осмотре офтальмолога выявлены симптомы частичной атрофии зрительных нервов OU, а также признаки поражения хиазмы с преимущественным вовлечением правого зрительного нерва. VOD=0; VOS=0,08. Поля зрения: сохранен незначительный сектор с назальной стороны с выпадением точки фиксации (рис. 1). Фотореакция крайне вялая. Девиация OD кнаружи. Глазное дно: OD – диск зрительного нерва белый, резко деколорирован, границы подчеркнуто четкие, сосуды узкие, извиты, склерозированы; OS – диск зрительного нерва серый, границы четкие, сосуды аналогичны OD. В макуле – пигментированный дистрофический очаг.
При осмотре офтальмолога выявлены симптомы частичной атрофии зрительных нервов OU, а также признаки поражения хиазмы с преимущественным вовлечением правого зрительного нерва. VOD=0; VOS=0,08. Поля зрения: сохранен незначительный сектор с назальной стороны с выпадением точки фиксации (рис. 1). Фотореакция крайне вялая. Девиация OD кнаружи. Глазное дно: OD – диск зрительного нерва белый, резко деколорирован, границы подчеркнуто четкие, сосуды узкие, извиты, склерозированы; OS – диск зрительного нерва серый, границы четкие, сосуды аналогичны OD. В макуле – пигментированный дистрофический очаг.
При выполнении магнитно-резонансной томографии (МРТ) головного мозга (рис. 2) в супраселлярной области выявлено объемное образование 16×25×16 мм неправильной округлой формы с четкими, неровными контурами, негомогенно гиперинтенсивное на Т1- и Т2-взвешенных изображениях и в режиме FLAIR, достоверно не накапливающее контрастное вещество. Образования имели признаки, характерные для крови в подострой и/или хронической стадии геморрагии.
Для исключения артериальной аневризмы, выявления иных сосудистых аномалий проведена нативная компьютерная томография (КТ) головного мозга и КТ-ангиография. В области хиазмы визуализировано округлое объемное образование с четкими контурами, не накапливающее контрастное вещество при его внутривенном введении. Отмечалось умеренное смещение вверх отрезков А1 сегментов передних мозговых артерий с обеих сторон.
Через сутки после поступления пациенту выполнено хирургическое вмешательство. После правосторонней птериональной краниотомии осуществлен доступ к хиазмально-селлярной области. Осмотр интракраниальных отделов зрительных путей после пересечения арахноидальных сращений не выявил патологических новообразований в хиазмальной цистерне. Пиальная мембрана зрительных структур была интактной с четким сосудистым рисунком. Обращали внимание резко увеличенные перекрест зрительных нервов и начальные отделы правого зрительного тракта серо-синего цвета и малоподвижные из-за наличия плотного интрахиазмального образования (рис. 3).
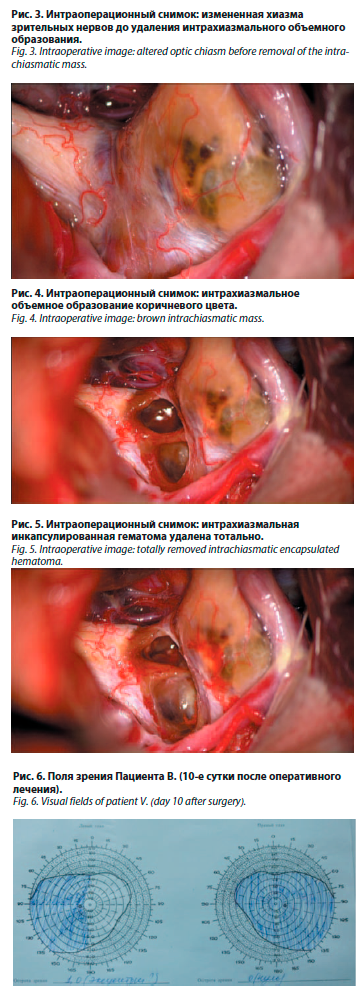 После коагуляции сосудов латеральных отделов хиазмы произведено рассечение пиальной оболочки в продольном направлении. На глубине 1 мм обнаружено плотное кистозное образование (рис. 4), толстая стенка (около 1 мм) которого рассечена. Из полости образования удалены коричневые, однородные массы, густой консистенции, соответствующие гематоме в стадии организации. По завершении интракапсулярной декомпрессии плотные стенки отделены от прилежащих волокон хиазмы и правого зрительного тракта. Патологическое образование удалено тотально (рис. 5). Рана закрыта послойно.
После коагуляции сосудов латеральных отделов хиазмы произведено рассечение пиальной оболочки в продольном направлении. На глубине 1 мм обнаружено плотное кистозное образование (рис. 4), толстая стенка (около 1 мм) которого рассечена. Из полости образования удалены коричневые, однородные массы, густой консистенции, соответствующие гематоме в стадии организации. По завершении интракапсулярной декомпрессии плотные стенки отделены от прилежащих волокон хиазмы и правого зрительного тракта. Патологическое образование удалено тотально (рис. 5). Рана закрыта послойно.
Гистологическое исследование вывило сгустки крови в стадии организации, стенка образования была представлена фиброзной тканью с фокусами кровоизлияний.
Послеоперационный период протекал без осложнений. При контрольной МРТ головного мозга на седьмые сутки после оперативного лечения: объемное образование в области хиазмально-селлярной области не выявляется.
В раннем послеоперационном периоде пациент отметил улучшение зрения на левый глаз. При офтальмологическом осмотре через 10 дней после операции – хиазмальный синдром с преимущественным поражением правого зрительного нерва. VOD=0 (ноль); VOS=1,0 (эксцентрично) (рис. 6). Глазные щели D=S, зрачки OD=OS, прямая фотореакция на OD abs, на OS – содружественная. Девиация OD кнаружи. На OS глазодвигательных нарушений нет. На глазном дне явления частичной атрофии зрительных нервов OU.
В литературе описано значительное количество случаев интрахиазмальных кровоизлияний с развитием описанной клинической картины. В большинстве из них причиной образования гематомы являлись кавернозные ангиомы [3, 8, 11, 12], реже – артериовенозные мальформации хиазмы [2], кровоизлияния из аденом гипофиза [1], глиомы хиазмы [6], крайне редко происходят спонтанные кровоизлияния в зрительный перекрест, когда при ревизии ложа удаленной гематомы не обнаруживается ни одна из вышеуказанных патологий, а также отдельное место занимают кровоизлияния в хиазму травматического генеза [7]. В описанном нами случае ревизия ложа удаленной гематомы не выявила никаких аномалий в структуре хиазмы. Отсутствие иных патологий хиазмально-селлярной области и травматического анамнеза позволяет нам предположить, что кровоизлияние носило спонтанный характер.
В случае выявления интрахиазмальных кровоизлияний необходимо срочное оперативное лечение с целью удаления гематомы и декомпрессии зрительных путей, а также для выявления и устранения морфологической причины образования гематомы с целью предотвращения рецидивных кровоизлияний [3, 12]. В большинстве случаев хирургического лечения патологий перекреста зрительных нервов применялся птериональный доступ [3, 5, 9], который использовался и в нашем клиническом наблюдении. Реже описывается применение различных видов фронтальных доступов [9] и один случай транссфеноидального доступа [10].
Большинство авторов сходятся во мнении, что ранняя декомпрессия хиазмы приводит к регрессу зрительных нарушений вплоть до полного восстановления функции [3, 6, 9]. В случае пациента В. произошло улучшение зрения на левый глаз с увеличением поля зрения по сравнению с дооперационным уровнем, что объясняется меньшим вовлечением в патологический процесс левых отделов зрительных путей.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
П.И. Кушнирук – врач-нейрохирург, канд. мед. наук, доц. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», руководитель Регионального нейрохирургического центра ГБУЗ «ВОКБ №1». E-mail: pkushniruk@mail.ru
P.I. Kushniruk – Cand. Sci. (Med.), Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1. E-mail: pkushniruk@mail.ru
К.Г. Филатов – асс. каф. неврологии, нейрохирургии, медицинской генетики ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-2, ГБУЗ «ВОКБ №1»
K.G. Filatov – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
А.В. Филатова – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург
ЦАОП, ГБУЗ «ВОКБ №1»
A.V. Filatova – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
А.Е. Бусыгин – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-1, ГБУЗ «ВОКБ №1»
A.E. Busygin – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
И.Г. Шошинов – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург, зав. НХО-2, ГБУЗ «ВОКБ №1»
I.G. Shoshinov – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
С.К. Мирзоян – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-1, ГБУЗ «ВОКБ №1»
S.K. Mirzoyan – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
С.В. Вадюнин – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-2, ГБУЗ «ВОКБ №1»
S.V. Vadyunin – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
В.Э. Ломакина – асс. каф. офтальмологии, ФГБОУ ВО «ВолгГМУ», врач-нейроофтальмолог НХО-2, ГБУЗ «ВОКБ №1»
V.E. Lomakina – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
С.С. Маслова – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-невролог НХО-2, ГБУЗ «ВОКБ №1»
S.S. Maslova – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
Поступила в редакцию: 10.02.2025
Поступила после рецензирования: 21.02.2025
Принята к публикации: 27.02.2025
Received: 10.02.2025
Revised: 21.02.2025
Accepted: 27.02.2025
Clinical case: surgical treatment of intrachiasmal hemorrhage
P.I. Kushniruk1,2, K.G. Filatov1,2, A.V. Filatova1,2, A.E. Busygin1,2, I.G. Shoshinov1,2, S.K. Mirzoyan1,2,S.V. Vadyunin1,2, V.E. Lomakina1,2, S.S. Maslova1,2
1 Volgograd State Medical University, Volgograd, Russia;
2 Volgograd Regional Clinical Hospital No. 1, Volgograd, Russia
pkushniruk@mail.ru
Abstract
This article discusses a clinical case intrachiasmal hemorrhage. Patient V., 51 y.o. entered the hospital with complaints of a lack of vision in the right eye, a severe deterioration in the vision in the left eye and a diffuse headache. The examination revealed optic nerve chiasm change having the features of hemorrhage in the subacute phase. During the operation, pay attention significantly increased and gray-blue color optic chiasm and the initial sections of the right optic tract. When dissecting the pial membrane of the chiasm at a depth of 1 mm, a dense cystic formation was found. The masses corresponding to the hematoma in the organization stage are removed from the cavity of the cystic formation. In the early postoperative period, the patient noted an improvement in vision in the left eye. The described clinical case demonstrates the possibility of early decompression of optic and the importance of radical removal of chiasmatic hematomas without significant deterioration of the neurological and visual deficit in the postoperative period.
Key words: chiasma, hemorrhage, chiasm apoplexy, intrachiasmal hemorrhage.
For citation: Kushniruk P.I., Filatov K.G., Filatova A.V., Busygin A.E., Shoshinov I.G., Mirzoyan S.K., Vadyunin S.V., Lomakina V.E., Maslova S.S. Clinical case: surgical treatment of intrachiasmal hemorrhage. Clinical review for general practice. 2025; 6 (6): 90–93 (In Russ.). DOI: 10.47407/kr2025.6.6.00636
Введение
Одной из редко встречающихся патологий, вызывающих острое нарушение зрительной функции и проявляющихся значительными выпадениями полей зрения, является интрахиазмальное кровоизлияние. В иностранной литературе также часто употребляется термин «апоплексия хиазмы» [1, 2]. Первичные, самопроизвольные кровоизлияния в перекрест зрительных нервов встречаются крайне редко. Наиболее часто они носят вторичный характер на фоне имеющейся патологии хиазмально-селлярной области и среди них основное место занимают кавернозные ангиомы (КА) хиазмы [3, 4]. Они составляют менее 1% всех внутричерепных КА [5], а встречаемость их в популяции составляет 0,2–0,4%. Реже причиной интрахиазмальных кровоизлияний становятся артериовенозные мальформации хиазмы [2], кровоизлияния из аденом гипофиза [1], глиомы хиазмы [6], а также черепно-мозговые травмы [7]. Параклиническая диагностика источника кровоизлияния часто не представляется возможной, что можно объяснить наличием скрытых сосудистых аномалий хиазмы, для выявления которых недостаточно обычных ангиографических методов исследования.В данном сообщении представлен случай хирургически верифицированной интрахиазмальной гематомы, клинически проявившейся прогрессирующими зрительными нарушениями.
Описание клинического случая
Пациент В., 51 год, поступил в стационар с жалобами на полное отсутствие зрения справа, резкое ухудшение зрения слева и умеренную диффузную головную боль.За две недели до госпитализации на фоне повышения артериального давления у пациента появились жалобы на головокружение, диффузную головную боль, снижение зрения на оба глаза, которое в течение двух недель постепенно прогрессировало. Вечером, за день до госпитализации, пациент отметил резкое снижение зрения на правый глаз.
На момент поступления в стационар пациент находился в ясном сознании. При неврологическом осмотре было выявлено полное выпадение поля зрения справа с девиацией OD кнаружи и сохранение незначительного сектора с назальной стороны слева. Клинико-лабораторное обследование не выявило отклонений от нормы.
 При осмотре офтальмолога выявлены симптомы частичной атрофии зрительных нервов OU, а также признаки поражения хиазмы с преимущественным вовлечением правого зрительного нерва. VOD=0; VOS=0,08. Поля зрения: сохранен незначительный сектор с назальной стороны с выпадением точки фиксации (рис. 1). Фотореакция крайне вялая. Девиация OD кнаружи. Глазное дно: OD – диск зрительного нерва белый, резко деколорирован, границы подчеркнуто четкие, сосуды узкие, извиты, склерозированы; OS – диск зрительного нерва серый, границы четкие, сосуды аналогичны OD. В макуле – пигментированный дистрофический очаг.
При осмотре офтальмолога выявлены симптомы частичной атрофии зрительных нервов OU, а также признаки поражения хиазмы с преимущественным вовлечением правого зрительного нерва. VOD=0; VOS=0,08. Поля зрения: сохранен незначительный сектор с назальной стороны с выпадением точки фиксации (рис. 1). Фотореакция крайне вялая. Девиация OD кнаружи. Глазное дно: OD – диск зрительного нерва белый, резко деколорирован, границы подчеркнуто четкие, сосуды узкие, извиты, склерозированы; OS – диск зрительного нерва серый, границы четкие, сосуды аналогичны OD. В макуле – пигментированный дистрофический очаг.При выполнении магнитно-резонансной томографии (МРТ) головного мозга (рис. 2) в супраселлярной области выявлено объемное образование 16×25×16 мм неправильной округлой формы с четкими, неровными контурами, негомогенно гиперинтенсивное на Т1- и Т2-взвешенных изображениях и в режиме FLAIR, достоверно не накапливающее контрастное вещество. Образования имели признаки, характерные для крови в подострой и/или хронической стадии геморрагии.
Для исключения артериальной аневризмы, выявления иных сосудистых аномалий проведена нативная компьютерная томография (КТ) головного мозга и КТ-ангиография. В области хиазмы визуализировано округлое объемное образование с четкими контурами, не накапливающее контрастное вещество при его внутривенном введении. Отмечалось умеренное смещение вверх отрезков А1 сегментов передних мозговых артерий с обеих сторон.
Через сутки после поступления пациенту выполнено хирургическое вмешательство. После правосторонней птериональной краниотомии осуществлен доступ к хиазмально-селлярной области. Осмотр интракраниальных отделов зрительных путей после пересечения арахноидальных сращений не выявил патологических новообразований в хиазмальной цистерне. Пиальная мембрана зрительных структур была интактной с четким сосудистым рисунком. Обращали внимание резко увеличенные перекрест зрительных нервов и начальные отделы правого зрительного тракта серо-синего цвета и малоподвижные из-за наличия плотного интрахиазмального образования (рис. 3).
 После коагуляции сосудов латеральных отделов хиазмы произведено рассечение пиальной оболочки в продольном направлении. На глубине 1 мм обнаружено плотное кистозное образование (рис. 4), толстая стенка (около 1 мм) которого рассечена. Из полости образования удалены коричневые, однородные массы, густой консистенции, соответствующие гематоме в стадии организации. По завершении интракапсулярной декомпрессии плотные стенки отделены от прилежащих волокон хиазмы и правого зрительного тракта. Патологическое образование удалено тотально (рис. 5). Рана закрыта послойно.
После коагуляции сосудов латеральных отделов хиазмы произведено рассечение пиальной оболочки в продольном направлении. На глубине 1 мм обнаружено плотное кистозное образование (рис. 4), толстая стенка (около 1 мм) которого рассечена. Из полости образования удалены коричневые, однородные массы, густой консистенции, соответствующие гематоме в стадии организации. По завершении интракапсулярной декомпрессии плотные стенки отделены от прилежащих волокон хиазмы и правого зрительного тракта. Патологическое образование удалено тотально (рис. 5). Рана закрыта послойно. Гистологическое исследование вывило сгустки крови в стадии организации, стенка образования была представлена фиброзной тканью с фокусами кровоизлияний.
Послеоперационный период протекал без осложнений. При контрольной МРТ головного мозга на седьмые сутки после оперативного лечения: объемное образование в области хиазмально-селлярной области не выявляется.
В раннем послеоперационном периоде пациент отметил улучшение зрения на левый глаз. При офтальмологическом осмотре через 10 дней после операции – хиазмальный синдром с преимущественным поражением правого зрительного нерва. VOD=0 (ноль); VOS=1,0 (эксцентрично) (рис. 6). Глазные щели D=S, зрачки OD=OS, прямая фотореакция на OD abs, на OS – содружественная. Девиация OD кнаружи. На OS глазодвигательных нарушений нет. На глазном дне явления частичной атрофии зрительных нервов OU.
Обсуждение
Кровоизлияние в перекрест зрительных нервов приводит к образованию интрахиазмальной гематомы, вызывающей компрессию зрительных путей с последующим необратимым их повреждением, и характеризуется развитием клинической картины острого хиазмального синдрома, характеризующегося резкой, чаще частичной, потерей зрения, уменьшением зрительных полей в сочетании с головной болью, обычно носящей ретробульбарный характер.В литературе описано значительное количество случаев интрахиазмальных кровоизлияний с развитием описанной клинической картины. В большинстве из них причиной образования гематомы являлись кавернозные ангиомы [3, 8, 11, 12], реже – артериовенозные мальформации хиазмы [2], кровоизлияния из аденом гипофиза [1], глиомы хиазмы [6], крайне редко происходят спонтанные кровоизлияния в зрительный перекрест, когда при ревизии ложа удаленной гематомы не обнаруживается ни одна из вышеуказанных патологий, а также отдельное место занимают кровоизлияния в хиазму травматического генеза [7]. В описанном нами случае ревизия ложа удаленной гематомы не выявила никаких аномалий в структуре хиазмы. Отсутствие иных патологий хиазмально-селлярной области и травматического анамнеза позволяет нам предположить, что кровоизлияние носило спонтанный характер.
В случае выявления интрахиазмальных кровоизлияний необходимо срочное оперативное лечение с целью удаления гематомы и декомпрессии зрительных путей, а также для выявления и устранения морфологической причины образования гематомы с целью предотвращения рецидивных кровоизлияний [3, 12]. В большинстве случаев хирургического лечения патологий перекреста зрительных нервов применялся птериональный доступ [3, 5, 9], который использовался и в нашем клиническом наблюдении. Реже описывается применение различных видов фронтальных доступов [9] и один случай транссфеноидального доступа [10].
Большинство авторов сходятся во мнении, что ранняя декомпрессия хиазмы приводит к регрессу зрительных нарушений вплоть до полного восстановления функции [3, 6, 9]. В случае пациента В. произошло улучшение зрения на левый глаз с увеличением поля зрения по сравнению с дооперационным уровнем, что объясняется меньшим вовлечением в патологический процесс левых отделов зрительных путей.
Заключение
Описанный нами клинический случай демонстрирует возможность ранней декомпрессии хиазмы зрительных нервов, радикального удаления хиазмальных гематом, распространяющихся на другие отделы зрительных путей с использованием современных микрохирургических техник без значительного ухудшения неврологического и зрительного дефицита в послеоперационном периоде. Максимально ранняя диагностика интрахиазмального кровоизлияния позволяет провести адекватную микрохирургическую декомпрессию хиазмы, профилактику рецидивного кровоизлияния, а также способствует сохранению и восстановлению зрительной функции.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
П.И. Кушнирук – врач-нейрохирург, канд. мед. наук, доц. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», руководитель Регионального нейрохирургического центра ГБУЗ «ВОКБ №1». E-mail: pkushniruk@mail.ru
P.I. Kushniruk – Cand. Sci. (Med.), Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1. E-mail: pkushniruk@mail.ru
К.Г. Филатов – асс. каф. неврологии, нейрохирургии, медицинской генетики ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-2, ГБУЗ «ВОКБ №1»
K.G. Filatov – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
А.В. Филатова – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург
ЦАОП, ГБУЗ «ВОКБ №1»
A.V. Filatova – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
А.Е. Бусыгин – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-1, ГБУЗ «ВОКБ №1»
A.E. Busygin – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
И.Г. Шошинов – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург, зав. НХО-2, ГБУЗ «ВОКБ №1»
I.G. Shoshinov – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
С.К. Мирзоян – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-1, ГБУЗ «ВОКБ №1»
S.K. Mirzoyan – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
С.В. Вадюнин – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-нейрохирург НХО-2, ГБУЗ «ВОКБ №1»
S.V. Vadyunin – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
В.Э. Ломакина – асс. каф. офтальмологии, ФГБОУ ВО «ВолгГМУ», врач-нейроофтальмолог НХО-2, ГБУЗ «ВОКБ №1»
V.E. Lomakina – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
С.С. Маслова – асс. каф. неврологии, нейрохирургии, медицинской генетики, ФГБОУ ВО «ВолгГМУ», врач-невролог НХО-2, ГБУЗ «ВОКБ №1»
S.S. Maslova – Assistant, Volgograd State Medical University, Volgograd Regional Clinical Hospital No. 1
Поступила в редакцию: 10.02.2025
Поступила после рецензирования: 21.02.2025
Принята к публикации: 27.02.2025
Received: 10.02.2025
Revised: 21.02.2025
Accepted: 27.02.2025
Список исп. литературыСкрыть список1. Pakzaban P, Westmark K, Westmark R. Chiasmal apoplexy due to hemorrhage from a pituitary adenoma into the optic chiasm: case report. Neurosurgery 2000;46(6):1511-3.
2. Lavin PJ, McCrary JA 3rd, Roessmann U, Ellenberger C Jr. Chiasmal apoplexy: hemorrhage from a cryptic vascular malformation in the optic chiasm. Neurology 1984;4(8):1007-11.
3. Morais N, Mascarenhas AL, Soares-Fernandes JP, Moreira da Costa JA.Cranial nerve cavernous malformations causing trigeminal neuralgia and chiasmal apoplexy: Report of 2 cases and review of the literature. Surg Neurol Int 2012;3:105.
4. Trentadue M, Mucell RPi, Piovan E, Pizzini FB. Incidental optochiasmatic cavernoma: Case report of an unusual finding on 3 Tesla MRI. Neuroradiol J 2016;29(4):289-94.
5. Xianbin N, Kan Xu, Qi Luo et al. Uncommon cavernous malformation of the optic chiasm: a case report. Eur J Med Res 2012;17(1):24.
6. Arrese I, Sarabia R, Zamora T. Chiasmal haemorrhage secondary to glioma with unusual MRI appearance. Neurocirugia (Astur) 2014;25(3):136-9.
7. Hassan A, Crompton JL, Sandhu A. Traumatic chiasmal syndrome: a series of 19 patients. Clin Exp Ophthalmol 2002;30(4):273-80.
8. Ozer E, Kalemci O, Yücesoy K, Canda S. Optochiasmatic cavernous angioma: Unexpected diagnosis. Case report. Neurol Med Chir (Tokyo) 2007;47:128-33.
9. Crocker M, DeSouza R, King A, Connor S, Thomas N. Cavernous Hemangioma of the Optic Chiasm: A Surgical Review. Skull Base 2008;18(3):201-12.
10. Reilly PL, Oatey PE. Optic nerve apoplexy: report of two cases. J Neurosurg 1986;64:313-6.
11. Dong Wuk Son, Sang Weon Lee, Chang Hwa Choi. Cavernous Malformation of the Optic Chiasm: Case Report. J Korean Neurosurg Soc 2008;44:88-90.
12. Sumit Bansal, Ashish Suri, Vaishali Suri, Aanchal Kakkar. Apoplexy in Optochiasmatic Cavernous Hemangioma Causing Visual Diminution: A Case Report. Indian J Neurosurg 2016;5:185-8.
16 июля 2025
Количество просмотров: 219


