Клинический разбор в общей медицине №7 2025
Клинический разбор в общей медицине №7 2025
Сексуальная функция женщин, страдающих генитоуринарным менопаузальным синдромом
Номера страниц в выпуске:92-96
Аннотация
Цель исследования. Оценить качество сексуальной функции пациенток, страдающих генитоуринарным менопаузальным синдромом (ГУМС).
Материалы и методы. В проведенное проспективное исследование были включены 51 женщина в постменопаузе с верифицированным диагнозом N95.2 Постменопаузальный атрофический вагинит и 30 женщин в постменопаузе без верифицированного диагноза N95.2, составивших контрольную группу. Критерии включения в исследование: женщины в постменопаузе с верифицированным диагнозом N95.2, наличие регулярной половой жизни не менее 1 раза в неделю, информированное согласие пациентки на исследование. Оценивались следующие показатели: средний возраст участниц, наличие вагинальных, мочевых и сексуальных симптомов (диспареуния, дизоргазмия, снижение либидо, посткоитальные кровянистые выделения), индекс женской сексуальности.
Результаты. Результаты проведенного исследования демонстрируют, что женщины, страдающие симптомами ГУМС, имеют низкое качество сексуальной жизни. У каждой пациентки зарегистрирована хотя бы одна жалоба, ассоциированная с нарушением сексуальной функции. Значимо чаще регистрируется снижение либидо, которое встречается в 58,8% случаев, диспареуния – у 39,2% женщин,
посткоитальные кровянистые выделения отмечали 27,4% опрашиваемых. Индекс женской сексуальности составил 17,2±5,2, что в 2 раза ниже, чем в контрольной группе (34,4±2,4).
Заключение. ГУМС оказывает негативное влияние на качество сексуальной жизни, приводя к снижению либидо, к диспареунии,
посткоитальным кровянистым выделениям и как следствие к снижению удовлетворенности сексуальной жизнью вплоть до отказа от
половых контактов.
Ключевые слова: генитоуринарный менопаузальный синдром, атрофический вагинит, заболеваемость, качество жизни, сексуальная дисфункция.
Для цитирования: Оразов М.Р., Радзинский В.Е., Михалёва Л.М., Хамошина М.Б., Будагян М.Г. Сексуальная функция женщин, страдающих генитоуринарным менопаузальным синдромом. Клинический разбор в общей медицине. 2025; 6 (7): 92–96. DOI: 10.47407/kr2025.6.7.00650
Цель исследования. Оценить качество сексуальной функции пациенток, страдающих генитоуринарным менопаузальным синдромом (ГУМС).
Материалы и методы. В проведенное проспективное исследование были включены 51 женщина в постменопаузе с верифицированным диагнозом N95.2 Постменопаузальный атрофический вагинит и 30 женщин в постменопаузе без верифицированного диагноза N95.2, составивших контрольную группу. Критерии включения в исследование: женщины в постменопаузе с верифицированным диагнозом N95.2, наличие регулярной половой жизни не менее 1 раза в неделю, информированное согласие пациентки на исследование. Оценивались следующие показатели: средний возраст участниц, наличие вагинальных, мочевых и сексуальных симптомов (диспареуния, дизоргазмия, снижение либидо, посткоитальные кровянистые выделения), индекс женской сексуальности.
Результаты. Результаты проведенного исследования демонстрируют, что женщины, страдающие симптомами ГУМС, имеют низкое качество сексуальной жизни. У каждой пациентки зарегистрирована хотя бы одна жалоба, ассоциированная с нарушением сексуальной функции. Значимо чаще регистрируется снижение либидо, которое встречается в 58,8% случаев, диспареуния – у 39,2% женщин,
посткоитальные кровянистые выделения отмечали 27,4% опрашиваемых. Индекс женской сексуальности составил 17,2±5,2, что в 2 раза ниже, чем в контрольной группе (34,4±2,4).
Заключение. ГУМС оказывает негативное влияние на качество сексуальной жизни, приводя к снижению либидо, к диспареунии,
посткоитальным кровянистым выделениям и как следствие к снижению удовлетворенности сексуальной жизнью вплоть до отказа от
половых контактов.
Ключевые слова: генитоуринарный менопаузальный синдром, атрофический вагинит, заболеваемость, качество жизни, сексуальная дисфункция.
Для цитирования: Оразов М.Р., Радзинский В.Е., Михалёва Л.М., Хамошина М.Б., Будагян М.Г. Сексуальная функция женщин, страдающих генитоуринарным менопаузальным синдромом. Клинический разбор в общей медицине. 2025; 6 (7): 92–96. DOI: 10.47407/kr2025.6.7.00650
Original Article
Magdalina G. Budagyan1
1 Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University), Moscow, Russia;
2 Avtsyn Research Institute of Human Morphology, Petrovsky National Research Centre of Surgery, Moscow, Russia
omekan@mail.ru
Abstract
Objective. To assess the quality of sexual function in patients suffering from genitourinary menopausal syndrome.
Materials and methods. The prospective study included 51 postmenopausal women with a verified diagnosis of N95.2 Postmenopausal atrophic vaginitis and 30 postmenopausal women without a verified diagnosis of N95.2 as a control group. The inclusion criteria for the study were: postmenopausal women with a verified diagnosis of N95.2, regular sexual activity at least once a week, informed consent of the patient for the study. The following parameters were assessed: average age of the participants, presence of vaginal, urinary and sexual complaints (dyspareunia, dysorgasmia, decreased libido, postcoital bleeding), female sexuality index.
Results. The results of the study demonstrate that women suffering from symptoms of genitourinary menopausal syndrome have a low quality of sexual life. Each patient registered at least one complaint associated with sexual dysfunction. Significantly more often a decrease in libido is recorded, which occurs in 58.8% of cases, dyspareunia – in 39.2% of women, postcoital bloody discharge was noted by 27.4% of respondents. The index of female sexuality was 17.2±5.2, which is 2 times lower compared to the indicator in the control group – 34.4±2.4.
Conclusion. Genitourinary postmenopausal syndrome has a negative impact on the quality of sexual life, leading to decreased libido, dyspareunia, postcoital bleeding and, as a consequence, leads to decreased satisfaction with sexual life up to the refusal of sexual intercourse.
Keywords: vulvovaginal atrophy, genitourinary syndrome of menopause, quality of life, sexual dysfunction.
For citation: Orazov M.O., Radzinsky V.E., Mikhaleva L.M., Khamoshina M.B., Budagyan M.G. Sexual function in women with genitourinary menopausal syndrome. Clinical review for general practice. 2025; 6 (7): 92–96 (In Russ.). DOI: 10.47407/kr2025.6.7.00650
На сегодняшний день наблюдается тенденция к увеличению продолжительности жизни и постарению населения во всем мире. Так, в 2023 г. средняя продолжительность жизни женщин в России составила 77,8 года, а численность россиянок пери- и постменопаузального возраста уже превышает 21 млн, и этот показатель продолжает неуклонно расти [1]. С учетом среднего возраста наступления менопаузы, который колеблется в диапазоне 49 лет – 51 года, получается, что женщина более трети своей жизни проводит в периоде климактерия.
В настоящее время медицинская общественность проявляет все больший интерес к актуальному междисциплинарному направлению – anti-age медицине (медицине «антистарения»), цели которой – индивидуализация выявления инволюционных изменений организма и комплексный междисциплинарный подход при их коррекции [2]. Проблемами, возникающими в климактерии, обеспокоена как мировая, так и отечественная медицинская общественность. С целью признать социальную значимость вопроса, а также предложить принципы медицинской помощи, обновленную тактику ведения и консультирования женщин среднего возраста в 2021 г. был опубликован Консенсус по вопросам менопаузы Европейского общества по менопаузе и андропаузе (European Menopause and Andropause Society, EMAS) [3].
Поскольку урогенитальный тракт является высокочувствительным по отношению к эстрогенам, очевидно, что при выключении функции яичников он будет претерпевать значительные изменения. Симптомокомплекс, ассоциированный со снижением уровня эстрогенов и других половых стероидов, включающий в себя изменения наружных половых органов, промежности, влагалища, уретры и мочевого пузыря, носит название генитоуринарного менопаузального синдрома (ГУМС) [4].
Общая распространенность ГУМС у женщин в пери- и постменопаузе варьирует от 13 до 87%. Согласно данным L. Cucinella и соавт. (2024), все проявления ГУМС можно разделить на вульварные, вагинальные, мочевые и сексологические [5].
Более половины (66–74%) женщин в постменопаузе недовольны качеством сексуальной жизни, а 69% пациенток отмечают полный отказ от половых контактов, из-за чего ухудшаются качество жизни и межличностные отношения [6]. При этом около 60% респонденток отмечают, что сексуальная жизнь крайне важна для гармоничных межличностных отношений [7].
Однако многие женщины не готовы обсуждать интимные проблемы с врачом: по данным опроса Women's EMPOWER, инициатором беседы в 7–10% случаев выступают пациенты, а в 62% – медицинские работники, чаще всего акушеры-гинекологи, но зачастую и их компетенция не позволяет распознать сексуальную дисфункцию [8]. К сожалению, все эти факторы приводят к тому, что данная проблема до сих пор находится в «серой зоне» закрытых тем.
Другой когортой женщин, требующей особого внимания, являются пациентки после радикальных гинекологических операций, а также с преждевременной недостаточностью яичников, поскольку резкое прекращение функции яичников снижает адаптационный потенциал и ГУМС у них протекает тяжелее [9, 10]. С учетом молодого возраста вопрос качества сексуальной жизни этих пациенток стоит довольно остро.
Диагностика вульвовагинальной атрофии основывается на жалобах пациентки и клинических признаках ГУМС. При физикальном обследовании наблюдаются такие изменения, как бледность/эритема/петехии слизистой оболочки влагалища; снижение лубрикации; снижение эластичности влагалища, исчезновение складчатости / уплощение сводов влагалища. Порой не все женщины готовы делиться жалобами, касающимися интимной сферы, поэтому подход врача должен быть индивидуальным и тактичным, но в то же время медики должны суметь «сломать лед» в процессе беседы. Позиция Североамериканского сообщества по менопаузе (North American Menopause Society, NAMS) 2020 г. говорит о том, что пациенток следует не только обследовать на наличие симптомов, но и информировать о том, на что следует обращать внимание, чтобы вовремя сообщить врачу [11]. С целью оценки качества жизни применяются опросники, к наиболее распространенным относятся опросник оценки качества жизни SP-36, опросник качества жизни в менопаузе (MENQOL). Женщинам, ведущим половую жизнь, стоит предложить опросник Индекс женской сексуальности (Female Sexual Function Index, FSFI) – самоконтролируемый анкетный опросник, включающий 19 пунктов и позволяющий оценить особенности желания, возбуждения, лубрикации, оргазма, достижения сексуального удовлетворения, наличия диспареунии [12]. Широко используемый опросник DIVA отражает эмоциональный комфорт, сексуальную функцию, самооценку и удовлетворение, но в России не проведена валидация русскоязычной версии [2, 13]. Поскольку данные осмотра отличаются некоторым субъективизмом и могут не в полной мере отражать реальную тяжесть состояния, для объективизации прибегают к дополнительным диагностическим исследованиям. Так, для оценки индекса вагинального здоровья используют шкалу G. Bachmann, предложенную в 1995 г. Она позволяет оценить пять параметров (эластичность, влажность, транссудат, целостность, pH) по пятибалльной шкале, где 1 балл соответствует высшей степени атрофии, 2, 3, 4 – выраженной, умеренной, незначительной атрофии, а 5 баллов – нормальному состоянию. Суммарное значение 15 баллов и менее соответствует значительным объективным проявлениям атрофических изменений слизистой оболочки влагалища и вульвы. Интенсивность урогенитальных проявлений оценивается по шкале Barlow, при которой 1 балл означает минимальные нарушения, не влияющие на повседневную жизнь, 2 балла – дискомфорт, периодически влияющий на повседневную жизнь, 3 балла – умеренные нарушения, 4 балла – выраженные нарушения, 5 баллов – крайне выраженные нарушения [14].
Для исследований с целью определения зрелости влагалищного эпителия проводят кольпоцитологическое исследование, где отражается соотношение парабазальных, промежуточных и поверхностных клеток – индекс созревания. При атрофическом типе мазка соотношение близко к 100/0/0, т. е. преобладают клетки глубоких слоев слизистой оболочки влагалища.
Несмотря на то что у клиницистов имеется немало инструментов для верификации атрофических изменений влагалища, продолжаются поиски других диагностических возможностей. Так, P. Warinsiriruk и соавт. предлагают оценку кровоснабжения влагалища как способ диагностики и оценки эффективности лечения атрофии влагалища на основе определения индекса резистентности и индекса пульсации влагалищной артерии передней стенки влагалища [15]. Еще одним новым маркером может выступить уровень цинка в шеечно-влагалищных смывах. В исследовании P. Damjanovich и соавт. с участием 120 женщин выявлена положительная корреляция между уровнем цинка в смывах и индексом созревания влагалищного эпителия [16].
Таким образом, несмотря на то что опрос и гинекологический осмотр представляют собой два основных метода диагностики вульвовагинальной атрофии, в арсенале современного врача есть много дополнительных возможностей для более детальной стратификации.
Цель исследования – оценить качество сексуальной функции пациенток, страдающих ГУМС.
Были оценены следующие показатели: cредний возраст участниц, частота вагинальных, сексуальных и мочевых жалоб при ГУМС, структура сексуальной дисфункции (диспареуния, дизоргазмия, снижение либидо, посткоитальные кровянистые выделения); оценка индекса женской сексуальности.
Индекс женской сексуальности (The Female Sexual Function Index, FSFI) оценивался c помощью самоконтролируемого анкетного опросника, включающего 19 пунктов и позволяющего оценить состояние сексуальной функции с учетом шести ее основных составляющих: особенностей желания, возбуждения, лубрикации, оргазма, достижения сексуального удовлетворения, наличия диспареунии. Диапазон ответов на вопросы анкеты варьирует от минимального значения 2 балла (наиболее выраженная сексуальная дисфункция) до максимального значения 36 баллов (проявления сексуальной дисфункции отсутствуют). В качестве оптимального порогового значения принимали 26 баллов – сумма баллов менее этого значения указывала на наличие сексуальной дисфункции [17]. Полученный показатель сравнивали с показателем в контрольной группе.
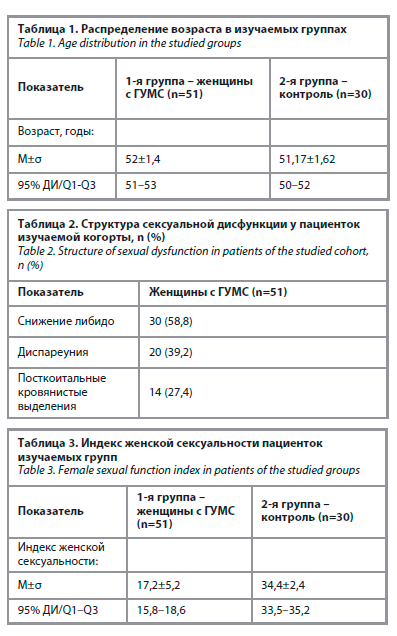 Средний возраст пациенток 1-й и 2-й групп составил 52±1,4 и 51,17±1,62 года соответственно (табл. 1).
Средний возраст пациенток 1-й и 2-й групп составил 52±1,4 и 51,17±1,62 года соответственно (табл. 1).
Среди женщин 1-й группы была проведена оценка частоты встречаемости вагинальных, мочевых и сексуальных жалоб (табл. 2). Так, наличие хотя бы одной вагинальной и сексуальной жалобы было зарегистрировано у всех пациенток изучаемой когорты, мочевые симптомы отмечали 37,2% женщин. Среди сексуальных жалоб наиболее распространенными являются снижение либидо, которое встречалось в 58,8% случаев, диспареуния – у 39,2% женщин; посткоитальные кровянистые выделения отмечали 27,4% опрашиваемых.
Оценка индекса женской сексуальности (табл. 3) выявила следующие показатели: в группе у женщин с ГУМС он составил 17,2±5,2, что указывает на наличие верифицированных симптомов сексуальной дисфункции. Этот показатель значительно ниже показателя в контрольной группе (34,4±2,4).
С другой стороны, не все врачи инициируют беседу и опрашивают пациенток на предмет наличия тех или иных жалоб. В результате этого проблема остается незамеченной и негативно влияет на качество сексуальной жизни, без которого немыслимо «здоровое» старение населения. Диспареуния, снижение либидо,
посткоитальные кровянистые выделения приводят к избеганию половой близости вплоть отказа от половых контактов и ухудшения межличностных отношений между партнерами. Около трети женщин с проявлениями ГУМС отмечают снижение полового влечения. Очевидно, что ГУМС – это медико-социальная проблема, затрагивающая около трети жизни женщины, поэтому необходимо раннее выявление признаков ГУМС, еще до выраженных клинических проявлений [19]. Проактивный подход, основанный на принципе превентивности, позволит предотвратить развитие заболевания, смягчить его проявления и обеспечить активное долголетие женщин старшей возрастной группы.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest. The authors declare no conflict of interest.
Финансирование. Работа выполнена в рамках гранта № 030146-0-000 на базе подразделения: «Кафедра акушерства и гинекологии с курсом перинатологии, Медицинский институт РУДН».
Financing. This work was carried out within the framework of a grant № 030146-0-000, People’s Friendship University of Russia (RUDN University).
Информация об авторах
Information about the authors
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф., проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. E-mail: omekan@mail.ru;
ORCID: 0000-0002-1767-5536
Mekan R. Orazov – Dr. Sci. (Med.), Full. Prof., Prof., Medical Institute, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: omekan@mail.ru; ORCID: 0000-0002-1767-5536
Радзинский Виктор Евсеевич – академик РАН, д-р мед. наук, проф., зав. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. E-mail: radzinsky@mail.ru; ORCID: 0000-0003-4956-0466
Viktor E. Radzinsky – Acad. RAS, Dr. Sci. (Med.), Full Prof., Medical Institute, Patrice Lumumba People’s Friendship University Of Russia (RUDN University). E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Михалева Людмила Михайловна – чл.-корр. РАН, д-р мед. наук, проф., директор НИИМЧ им. академика А.П. Авцына ФГБНУ «РНЦХ им. акад. Б.В. Петровского». ORCID: 0000-0003-2052-914X
Liudmila M. Mikhaleva – Dr. Sci. (Med.), Prof., Corr. Memb. RAS, Dir. of Avtsyn Research Institute of Human Morphology, Petrovsky National Research Centre of Surgery. ORCID: 0000-0003-2052-914X
Хамошина Марина Борисовна – д-р мед. наук, проф., проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН.
E-mail: khamoshina@mail.ru; ORCID: 0000-00033-1940-4534
Marina B. Khamoshina – Dr. Sci. (Med.), Full. Prof., Prof., Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: khamoshina@mail.ru; ORCID: 0000-00033-1940-4534
Будагян Магдалина Грачиковна – аспирант каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. Е-mail: magdalina93@mail.ru
Magdalina G. Budagyan – Postgraduate Student, Medical Institute, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: magdalina93@mail.ru
Поступила в редакцию: 25.06.2025
Поступила после рецензирования: 11.07.2025
Принята к публикации: 17.07.2025
Received: 25.06.2025
Revised: 11.07.2025
Accepted: 17.07.2025
Sexual function in women with genitourinary menopausal syndrome
Mekan R. Orazov1, Viktor E. Radzinsky1, Liudmila M. Mikhaleva2, Marina B. Khamoshina1,Magdalina G. Budagyan1
1 Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University), Moscow, Russia;
2 Avtsyn Research Institute of Human Morphology, Petrovsky National Research Centre of Surgery, Moscow, Russia
omekan@mail.ru
Abstract
Objective. To assess the quality of sexual function in patients suffering from genitourinary menopausal syndrome.
Materials and methods. The prospective study included 51 postmenopausal women with a verified diagnosis of N95.2 Postmenopausal atrophic vaginitis and 30 postmenopausal women without a verified diagnosis of N95.2 as a control group. The inclusion criteria for the study were: postmenopausal women with a verified diagnosis of N95.2, regular sexual activity at least once a week, informed consent of the patient for the study. The following parameters were assessed: average age of the participants, presence of vaginal, urinary and sexual complaints (dyspareunia, dysorgasmia, decreased libido, postcoital bleeding), female sexuality index.
Results. The results of the study demonstrate that women suffering from symptoms of genitourinary menopausal syndrome have a low quality of sexual life. Each patient registered at least one complaint associated with sexual dysfunction. Significantly more often a decrease in libido is recorded, which occurs in 58.8% of cases, dyspareunia – in 39.2% of women, postcoital bloody discharge was noted by 27.4% of respondents. The index of female sexuality was 17.2±5.2, which is 2 times lower compared to the indicator in the control group – 34.4±2.4.
Conclusion. Genitourinary postmenopausal syndrome has a negative impact on the quality of sexual life, leading to decreased libido, dyspareunia, postcoital bleeding and, as a consequence, leads to decreased satisfaction with sexual life up to the refusal of sexual intercourse.
Keywords: vulvovaginal atrophy, genitourinary syndrome of menopause, quality of life, sexual dysfunction.
For citation: Orazov M.O., Radzinsky V.E., Mikhaleva L.M., Khamoshina M.B., Budagyan M.G. Sexual function in women with genitourinary menopausal syndrome. Clinical review for general practice. 2025; 6 (7): 92–96 (In Russ.). DOI: 10.47407/kr2025.6.7.00650
На сегодняшний день наблюдается тенденция к увеличению продолжительности жизни и постарению населения во всем мире. Так, в 2023 г. средняя продолжительность жизни женщин в России составила 77,8 года, а численность россиянок пери- и постменопаузального возраста уже превышает 21 млн, и этот показатель продолжает неуклонно расти [1]. С учетом среднего возраста наступления менопаузы, который колеблется в диапазоне 49 лет – 51 года, получается, что женщина более трети своей жизни проводит в периоде климактерия.
В настоящее время медицинская общественность проявляет все больший интерес к актуальному междисциплинарному направлению – anti-age медицине (медицине «антистарения»), цели которой – индивидуализация выявления инволюционных изменений организма и комплексный междисциплинарный подход при их коррекции [2]. Проблемами, возникающими в климактерии, обеспокоена как мировая, так и отечественная медицинская общественность. С целью признать социальную значимость вопроса, а также предложить принципы медицинской помощи, обновленную тактику ведения и консультирования женщин среднего возраста в 2021 г. был опубликован Консенсус по вопросам менопаузы Европейского общества по менопаузе и андропаузе (European Menopause and Andropause Society, EMAS) [3].
Поскольку урогенитальный тракт является высокочувствительным по отношению к эстрогенам, очевидно, что при выключении функции яичников он будет претерпевать значительные изменения. Симптомокомплекс, ассоциированный со снижением уровня эстрогенов и других половых стероидов, включающий в себя изменения наружных половых органов, промежности, влагалища, уретры и мочевого пузыря, носит название генитоуринарного менопаузального синдрома (ГУМС) [4].
Общая распространенность ГУМС у женщин в пери- и постменопаузе варьирует от 13 до 87%. Согласно данным L. Cucinella и соавт. (2024), все проявления ГУМС можно разделить на вульварные, вагинальные, мочевые и сексологические [5].
Более половины (66–74%) женщин в постменопаузе недовольны качеством сексуальной жизни, а 69% пациенток отмечают полный отказ от половых контактов, из-за чего ухудшаются качество жизни и межличностные отношения [6]. При этом около 60% респонденток отмечают, что сексуальная жизнь крайне важна для гармоничных межличностных отношений [7].
Однако многие женщины не готовы обсуждать интимные проблемы с врачом: по данным опроса Women's EMPOWER, инициатором беседы в 7–10% случаев выступают пациенты, а в 62% – медицинские работники, чаще всего акушеры-гинекологи, но зачастую и их компетенция не позволяет распознать сексуальную дисфункцию [8]. К сожалению, все эти факторы приводят к тому, что данная проблема до сих пор находится в «серой зоне» закрытых тем.
Другой когортой женщин, требующей особого внимания, являются пациентки после радикальных гинекологических операций, а также с преждевременной недостаточностью яичников, поскольку резкое прекращение функции яичников снижает адаптационный потенциал и ГУМС у них протекает тяжелее [9, 10]. С учетом молодого возраста вопрос качества сексуальной жизни этих пациенток стоит довольно остро.
Диагностика вульвовагинальной атрофии основывается на жалобах пациентки и клинических признаках ГУМС. При физикальном обследовании наблюдаются такие изменения, как бледность/эритема/петехии слизистой оболочки влагалища; снижение лубрикации; снижение эластичности влагалища, исчезновение складчатости / уплощение сводов влагалища. Порой не все женщины готовы делиться жалобами, касающимися интимной сферы, поэтому подход врача должен быть индивидуальным и тактичным, но в то же время медики должны суметь «сломать лед» в процессе беседы. Позиция Североамериканского сообщества по менопаузе (North American Menopause Society, NAMS) 2020 г. говорит о том, что пациенток следует не только обследовать на наличие симптомов, но и информировать о том, на что следует обращать внимание, чтобы вовремя сообщить врачу [11]. С целью оценки качества жизни применяются опросники, к наиболее распространенным относятся опросник оценки качества жизни SP-36, опросник качества жизни в менопаузе (MENQOL). Женщинам, ведущим половую жизнь, стоит предложить опросник Индекс женской сексуальности (Female Sexual Function Index, FSFI) – самоконтролируемый анкетный опросник, включающий 19 пунктов и позволяющий оценить особенности желания, возбуждения, лубрикации, оргазма, достижения сексуального удовлетворения, наличия диспареунии [12]. Широко используемый опросник DIVA отражает эмоциональный комфорт, сексуальную функцию, самооценку и удовлетворение, но в России не проведена валидация русскоязычной версии [2, 13]. Поскольку данные осмотра отличаются некоторым субъективизмом и могут не в полной мере отражать реальную тяжесть состояния, для объективизации прибегают к дополнительным диагностическим исследованиям. Так, для оценки индекса вагинального здоровья используют шкалу G. Bachmann, предложенную в 1995 г. Она позволяет оценить пять параметров (эластичность, влажность, транссудат, целостность, pH) по пятибалльной шкале, где 1 балл соответствует высшей степени атрофии, 2, 3, 4 – выраженной, умеренной, незначительной атрофии, а 5 баллов – нормальному состоянию. Суммарное значение 15 баллов и менее соответствует значительным объективным проявлениям атрофических изменений слизистой оболочки влагалища и вульвы. Интенсивность урогенитальных проявлений оценивается по шкале Barlow, при которой 1 балл означает минимальные нарушения, не влияющие на повседневную жизнь, 2 балла – дискомфорт, периодически влияющий на повседневную жизнь, 3 балла – умеренные нарушения, 4 балла – выраженные нарушения, 5 баллов – крайне выраженные нарушения [14].
Для исследований с целью определения зрелости влагалищного эпителия проводят кольпоцитологическое исследование, где отражается соотношение парабазальных, промежуточных и поверхностных клеток – индекс созревания. При атрофическом типе мазка соотношение близко к 100/0/0, т. е. преобладают клетки глубоких слоев слизистой оболочки влагалища.
Несмотря на то что у клиницистов имеется немало инструментов для верификации атрофических изменений влагалища, продолжаются поиски других диагностических возможностей. Так, P. Warinsiriruk и соавт. предлагают оценку кровоснабжения влагалища как способ диагностики и оценки эффективности лечения атрофии влагалища на основе определения индекса резистентности и индекса пульсации влагалищной артерии передней стенки влагалища [15]. Еще одним новым маркером может выступить уровень цинка в шеечно-влагалищных смывах. В исследовании P. Damjanovich и соавт. с участием 120 женщин выявлена положительная корреляция между уровнем цинка в смывах и индексом созревания влагалищного эпителия [16].
Таким образом, несмотря на то что опрос и гинекологический осмотр представляют собой два основных метода диагностики вульвовагинальной атрофии, в арсенале современного врача есть много дополнительных возможностей для более детальной стратификации.
Цель исследования – оценить качество сексуальной функции пациенток, страдающих ГУМС.
Материалы и методы
В исследовании приняли участие женщины в ранней постменопаузе (стадия старения по шкале STRAW-10 +1a, b; n=81). Из них в 1-ю группу включены женщины с ГУМС (n=51), во 2-ю (контрольная группа) – женщины в постменопаузе без ГУМС (n=30).Были оценены следующие показатели: cредний возраст участниц, частота вагинальных, сексуальных и мочевых жалоб при ГУМС, структура сексуальной дисфункции (диспареуния, дизоргазмия, снижение либидо, посткоитальные кровянистые выделения); оценка индекса женской сексуальности.
Индекс женской сексуальности (The Female Sexual Function Index, FSFI) оценивался c помощью самоконтролируемого анкетного опросника, включающего 19 пунктов и позволяющего оценить состояние сексуальной функции с учетом шести ее основных составляющих: особенностей желания, возбуждения, лубрикации, оргазма, достижения сексуального удовлетворения, наличия диспареунии. Диапазон ответов на вопросы анкеты варьирует от минимального значения 2 балла (наиболее выраженная сексуальная дисфункция) до максимального значения 36 баллов (проявления сексуальной дисфункции отсутствуют). В качестве оптимального порогового значения принимали 26 баллов – сумма баллов менее этого значения указывала на наличие сексуальной дисфункции [17]. Полученный показатель сравнивали с показателем в контрольной группе.
Результаты
 Средний возраст пациенток 1-й и 2-й групп составил 52±1,4 и 51,17±1,62 года соответственно (табл. 1).
Средний возраст пациенток 1-й и 2-й групп составил 52±1,4 и 51,17±1,62 года соответственно (табл. 1).Среди женщин 1-й группы была проведена оценка частоты встречаемости вагинальных, мочевых и сексуальных жалоб (табл. 2). Так, наличие хотя бы одной вагинальной и сексуальной жалобы было зарегистрировано у всех пациенток изучаемой когорты, мочевые симптомы отмечали 37,2% женщин. Среди сексуальных жалоб наиболее распространенными являются снижение либидо, которое встречалось в 58,8% случаев, диспареуния – у 39,2% женщин; посткоитальные кровянистые выделения отмечали 27,4% опрашиваемых.
Оценка индекса женской сексуальности (табл. 3) выявила следующие показатели: в группе у женщин с ГУМС он составил 17,2±5,2, что указывает на наличие верифицированных симптомов сексуальной дисфункции. Этот показатель значительно ниже показателя в контрольной группе (34,4±2,4).
Обсуждение
Современная женщина проводит более трети своей жизни в состоянии климактерия. Улучшение качества жизни является одной из основных и перспективных задач современной медицины. В условиях прогрессирующего эстрогендефицита генитоуринарный тракт подвергается значительным негативным изменениям. Симптомокомплекс, включающий в себя изменения урогенитальных структур, носит название генитоуринарного менопаузального синдрома. ГУМС – многофакторный и сложный синдром, приводящий к различным вагинальным (сухость, жжение, зуд во влагалище), сексуальным (снижение либидо, диспареуния, посткоитальные кровянистые выделения), мочевым (дизурия, недержание мочи, рецидивирующие инфекции) проявлениям [18]. Сексуальные жалобы, несмотря на свою распространенность, часто остаются без внимания в связи с тем, что немногие женщины готовы обсуждать интимные проблемы, считая эту тему табуированной.С другой стороны, не все врачи инициируют беседу и опрашивают пациенток на предмет наличия тех или иных жалоб. В результате этого проблема остается незамеченной и негативно влияет на качество сексуальной жизни, без которого немыслимо «здоровое» старение населения. Диспареуния, снижение либидо,
посткоитальные кровянистые выделения приводят к избеганию половой близости вплоть отказа от половых контактов и ухудшения межличностных отношений между партнерами. Около трети женщин с проявлениями ГУМС отмечают снижение полового влечения. Очевидно, что ГУМС – это медико-социальная проблема, затрагивающая около трети жизни женщины, поэтому необходимо раннее выявление признаков ГУМС, еще до выраженных клинических проявлений [19]. Проактивный подход, основанный на принципе превентивности, позволит предотвратить развитие заболевания, смягчить его проявления и обеспечить активное долголетие женщин старшей возрастной группы.
Заключение
ГУМС оказывает негативное влияние на качество сексуальной жизни, приводя к снижению либидо, диспареунии, поскоитальным кровянистым выделениям, что обусловливает снижение удовлетворенности сексуальной жизнью вплоть до отказа от половых контактов.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest. The authors declare no conflict of interest.
Финансирование. Работа выполнена в рамках гранта № 030146-0-000 на базе подразделения: «Кафедра акушерства и гинекологии с курсом перинатологии, Медицинский институт РУДН».
Financing. This work was carried out within the framework of a grant № 030146-0-000, People’s Friendship University of Russia (RUDN University).
Информация об авторах
Information about the authors
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф., проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. E-mail: omekan@mail.ru;
ORCID: 0000-0002-1767-5536
Mekan R. Orazov – Dr. Sci. (Med.), Full. Prof., Prof., Medical Institute, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: omekan@mail.ru; ORCID: 0000-0002-1767-5536
Радзинский Виктор Евсеевич – академик РАН, д-р мед. наук, проф., зав. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. E-mail: radzinsky@mail.ru; ORCID: 0000-0003-4956-0466
Viktor E. Radzinsky – Acad. RAS, Dr. Sci. (Med.), Full Prof., Medical Institute, Patrice Lumumba People’s Friendship University Of Russia (RUDN University). E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Михалева Людмила Михайловна – чл.-корр. РАН, д-р мед. наук, проф., директор НИИМЧ им. академика А.П. Авцына ФГБНУ «РНЦХ им. акад. Б.В. Петровского». ORCID: 0000-0003-2052-914X
Liudmila M. Mikhaleva – Dr. Sci. (Med.), Prof., Corr. Memb. RAS, Dir. of Avtsyn Research Institute of Human Morphology, Petrovsky National Research Centre of Surgery. ORCID: 0000-0003-2052-914X
Хамошина Марина Борисовна – д-р мед. наук, проф., проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН.
E-mail: khamoshina@mail.ru; ORCID: 0000-00033-1940-4534
Marina B. Khamoshina – Dr. Sci. (Med.), Full. Prof., Prof., Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: khamoshina@mail.ru; ORCID: 0000-00033-1940-4534
Будагян Магдалина Грачиковна – аспирант каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. Е-mail: magdalina93@mail.ru
Magdalina G. Budagyan – Postgraduate Student, Medical Institute, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: magdalina93@mail.ru
Поступила в редакцию: 25.06.2025
Поступила после рецензирования: 11.07.2025
Принята к публикации: 17.07.2025
Received: 25.06.2025
Revised: 11.07.2025
Accepted: 17.07.2025
Список исп. литературыСкрыть список1. Росстат. Средняя продолжительность жизни женщин в РФ в 2024 г. URL: https://rshbins-life.ru/news/blog/srednyaya-prodolzhitelnost-zhizni-zhenshchin-v-rossii/?sphrase_id=128797
Rosstat. Average life expectancy of women in the Russian Federation in 2024. URL: https://rshbins-life.ru/news/blog/srednyaya-prodolzhitelnost-zhizni-zhenshchin-v-rossii/?sphrase_id=128797 (in Russian).
2. Андреева Е.Н., Шереметьева Е.В. Роль эстриола в лечении атрофии слизистой оболочки нижних отделов мочеполового тракта в постменопаузе. Проблемы эндокринологии. 2022;68(6):157-63. DOI: 10.14341/probl13198
Andreeva E.N., Sheremetyeva E.V. The role of estriol in the treatment of atrophy of the mucous membrane of the lower genitourinary tract in postmenopausal women. Problems of Endocrinology. 2022;68(6):157-63. DOI: 10.14341/probl13198 (in Russian).
3. Lambrinoudaki I, Armeni E, Goulis D et al. Menopause, wellbeing and health: A care pathway from the European Menopause and Andropause Society. Maturitas. 2022 Sep;163:1-14. DOI: 10.1016/j.maturitas.2022.04.008
4. Клинические рекомендации: Менопауза и климактерическое состояние у женщины, 2024.
Clinical guidelines: Menopause and climacteric state in women, 2024 (in Russian).
5. Cucinella L, Tiranini L, Cassani C et al. Insights into the vulvar component of the genitourinary syndrome of menopause (GSM). Maturitas. 2024 Aug;186:108006. DOI: 10.1016/j.maturitas.2024.108006
6. Luo C, Yue F, Mei L et al. Efficacy of Fractional CO2 Laser Versus Intravaginal Estrogen for Controlling the Genitourinary Syndrome of Menopause (GSM) Especially Sexual Dysfunctions – A Systematic Review and Meta-Analysis. Clin Exp Obstet Gynecol. 2024;51(2):40. DOI: 10.31083/j.ceog5102040
7. Thomas HN, Hess R, Thurston RC. Correlates of Sexual Activity and Satisfaction in Midlife and Older Women. Ann Fam Med. 2015;13(4):336-42. DOI: 10.1370/afm.1820
8. Nappi RE, Palacios S, Panay N et al. Vulvar and vaginal atrophy in four European countries: evidence from the European REVIVE Survey. Climacteric. 2016;19(2):188-97. DOI: 10.3109/13697137.2015.1107039. Erratum in: Climacteric. 2016 Apr;19(2):i.
9. Кедрова А.Г. Профилактика атрофии влагалища после лечения опухолей органов женской репродуктивной системы. Опухоли женской репродуктивной системы. 2019;15(4):73-8. DOI: 10.17650/1994-4098-2019-15-4-73-78
Kedrova A.G. Prevention of vaginal atrophy after treatment for tumors of the female reproductive system. Tumors of Female Reproductive System. 2019;15(4):73-8. DOI: 10.17650/1994-4098-2019-15-4-73-78 (in Russian).
10. Ампилогова Д.М., Солопова А.Г., Блинов Д.В. и др. Вульвовагинальная атрофия: проблемы лечения и реабилитации. Гинекология. 2022;24(4):240-5. DOI: 10.26442/20795696.2022. 4.201792
Ampilogova D.M., Solopova A.G., Blinov D.V. et al. Vulvovaginal atrophy: issues of treatment and rehabilitation: A review. Gynecology. 2022;24(4):240-5. DOI: 10.26442/20795696.2022.4.201792 (in Russian).
11. NAMS 2020 GSM Position Statement Editorial Panel. The 2020 genitourinary syndrome of menopause position statement of The North American Menopause Society. Menopause. 2020 Sep;27(9):976-92. DOI: 10.1097/GME.0000000000001609
12. Rosen R, Brown C, Heiman J et al. The Female Sexual Function Index (FSFI): a multidimensional self-report instrument for the assessment of female sexual function. J Sex Marital Ther. 2000 Apr-Jun;26(2):191-208. DOI: 10.1080/009262300278597
13. Huang AJ, Gregorich SE, Kuppermann M et al. Day-to-day impact of vaginal aging questionnaire. Menopause. 2015;22(2):144-54. DOI: 10.1097/GME.0000000000000281
14. Barlow DH, Samsioe G, van Geelen JM. A study of European womens' experience of the problems of urogenital ageing and its management. Maturitas. 1997 Jul;27(3):239-47. DOI: 10.1016/s0378-5122(97) 00047-9
15. Warinsiriruk P, Tantitham C, Cherdshewasart W et al. Effects of Pueraria mirifica on vaginal artery vascularization in postmenopausal women with genitourinary syndrome of menopause. Maturitas. 2022 Jun;160:4-10. DOI: 10.1016/j.maturitas.2022.01.005
16. Damjanovich P, Sipos AG, Larson K et al. Cervicovaginal lavage fluid zinc level as a marker of vaginal atrophy. Menopause. 2020 Jul;27(7):776-9. DOI: 10.1097/GME.0000000000001536
17. Wiegel M, Meston C, Rosen R. The female sexual function index (FSFI): cross-validation and development of clinical cutoff scores. J Sex Marital Ther. 2005;31:1-20. DOI: 10.1080/00926230590475206
18. Christmas M, Huguenin A, Iyer S. Clinical Practice Guidelines for Managing Genitourinary Symptoms Associated With Menopause. Clin Obstet Gynecol. 2024 Mar 1;67(1):101-14. DOI: 10.1097/GRF. 0000000000000833
19. Сиротина Л.З., Мотовилова Т.М., Трифонова О.Ю. и др. Генитоуринарный менопаузальный синдром в современном представлении (обзор). Медицинский альманах. 2024;1(78):15-27.
Sirotina L.Z., Motovilova T.M., Trifonova O.Yu. et al. Current understanding of genitourinary syndrome of menopause (Review). Medical Almanac. 2024;1(78):15-27 (in Russian).
3 сентября 2025
Количество просмотров: 277


