Клинический разбор в общей медицине №8 2025
Клинический разбор в общей медицине №8 2025
Диагностическая значимость биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью хронической сердечной недостаточности после перенесенного инфаркта миокарда
Номера страниц в выпуске:69-77
Аннотация
Введение. Хроническая сердечная недостаточность (ХСН) – растущая проблема общественного здоровья, особенно среди людей старше 30 лет. Современные методы диагностики, включая биомаркеры, способствуют раннему выявлению и мониторингу пациентов после инфаркта миокарда (ИМ). Ключевые биомаркеры – N-терминальный натрийуретический пептид (NT-proBNP), растворимый рецептор стимулирующего фактора роста (sST2), С-реактивный белок (СРБ) и кардиомиоцитарные микроРНК.
Цель. Оценка диагностической значимости биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью ХСН после ИМ.
Методы. Пациенты разделены на три группы по фракции выброса (ФВ) левого желудочка (ЛЖ). Критерии включения: согласие на участие, диагноз ХСН и ИМ. Исключены пациенты с онкологией, заболеваниями крови, пороками сердца и после аортокоронарного шунтирования. Диагностика включала сбор анамнеза, эхокардиографию, коронароангиографию и биохимический анализ. В 1-е сутки проводилась коронароангиография с оценкой стеноза (≥70% – значимый для левой коронарной артерии и ≥50% – для передней нисходящей). В течение 48 ч исследовались систолическая и диастолическая функция ЛЖ. На 3-й день проводился забор крови для анализа СРБ, NT-proBNP, sST2, сосудистого эндотелиального фактора роста (VEGF). Данные анализировались в R с использованием логистической регрессии (p<0,05).
Результаты. У пациентов с низкой ФВ ЛЖ отмечены повышенные уровни NT-proBNP и sST2 (p<0,05). Уровень VEGF не показал значительных различий между группами. Анализ показал, что высокие значения NT-proBNP и sST2 коррелируют с тяжестью ХСН. Развитие неблагоприятных сердечно-сосудистых событий в течение года ассоциировано с почечной дисфункцией и повышением уровней СРБ, NT-proBNP и sST2.
Заключение. Обнаружена значимая связь NT-proBNP и sST2 с ФВ ЛЖ у пациентов с ХСН после ИМ. Высокие уровни этих биомаркеров характерны для СН со сниженной ФВ, подтверждая связь ухудшения сердечной функции с их ростом. Уровень VEGF не изменялся в зависимости от тяжести ХСН.
Ключевые слова: хроническая сердечная недостаточность, лабораторная диагностика, биомаркеры миокардиального поражения, воспалительные процессы.
Для цитирования: Трусов Ю.А., Богданов К.М., Сустретов А.С., Щукин Ю.В. Диагностическая значимость биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью хронической сердечной недостаточности после перенесенного инфаркта миокарда. Клинический разбор в общей медицине. 2025; 6 (8): 69–77. DOI: 10.47407/kr2025.6.08.00p4534
Введение. Хроническая сердечная недостаточность (ХСН) – растущая проблема общественного здоровья, особенно среди людей старше 30 лет. Современные методы диагностики, включая биомаркеры, способствуют раннему выявлению и мониторингу пациентов после инфаркта миокарда (ИМ). Ключевые биомаркеры – N-терминальный натрийуретический пептид (NT-proBNP), растворимый рецептор стимулирующего фактора роста (sST2), С-реактивный белок (СРБ) и кардиомиоцитарные микроРНК.
Цель. Оценка диагностической значимости биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью ХСН после ИМ.
Методы. Пациенты разделены на три группы по фракции выброса (ФВ) левого желудочка (ЛЖ). Критерии включения: согласие на участие, диагноз ХСН и ИМ. Исключены пациенты с онкологией, заболеваниями крови, пороками сердца и после аортокоронарного шунтирования. Диагностика включала сбор анамнеза, эхокардиографию, коронароангиографию и биохимический анализ. В 1-е сутки проводилась коронароангиография с оценкой стеноза (≥70% – значимый для левой коронарной артерии и ≥50% – для передней нисходящей). В течение 48 ч исследовались систолическая и диастолическая функция ЛЖ. На 3-й день проводился забор крови для анализа СРБ, NT-proBNP, sST2, сосудистого эндотелиального фактора роста (VEGF). Данные анализировались в R с использованием логистической регрессии (p<0,05).
Результаты. У пациентов с низкой ФВ ЛЖ отмечены повышенные уровни NT-proBNP и sST2 (p<0,05). Уровень VEGF не показал значительных различий между группами. Анализ показал, что высокие значения NT-proBNP и sST2 коррелируют с тяжестью ХСН. Развитие неблагоприятных сердечно-сосудистых событий в течение года ассоциировано с почечной дисфункцией и повышением уровней СРБ, NT-proBNP и sST2.
Заключение. Обнаружена значимая связь NT-proBNP и sST2 с ФВ ЛЖ у пациентов с ХСН после ИМ. Высокие уровни этих биомаркеров характерны для СН со сниженной ФВ, подтверждая связь ухудшения сердечной функции с их ростом. Уровень VEGF не изменялся в зависимости от тяжести ХСН.
Ключевые слова: хроническая сердечная недостаточность, лабораторная диагностика, биомаркеры миокардиального поражения, воспалительные процессы.
Для цитирования: Трусов Ю.А., Богданов К.М., Сустретов А.С., Щукин Ю.В. Диагностическая значимость биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью хронической сердечной недостаточности после перенесенного инфаркта миокарда. Клинический разбор в общей медицине. 2025; 6 (8): 69–77. DOI: 10.47407/kr2025.6.08.00p4534
Original Article
Samara State Medical University, Samara, Russia
doctr@autorambler.ru
Abstract
Background. Chronic heart failure (CHF) is an increasing public health issue, particularly among individuals over 30 years old. Modern diagnostic methods, including biomarkers, contribute to the early detection and monitoring of patients after myocardial infarction (MI). Key biomarkers include NT-proBNP, sST2, C-reactive protein (CRP), and cardiomyocyte microRNAs.
Aim. To assess the diagnostic significance of biomarkers of endothelial dysfunction and myocardial fibrosis in patients with varying severity of CHF after MI.
Methods. Patients were divided into three groups based on left ventricular ejection fraction (LVEF). Inclusion criteria: consent to participate, CHF diagnosis, and MI diagnosis upon hospitalization. Exclusion criteria: oncology, blood disorders, heart defects, and history of coronary artery bypass grafting. The diagnostic process included medical history collection, echocardiography, coronary angiography, and biochemical analysis. On the first day, coronary angiography was performed to assess coronary artery stenosis (≥70% considered significant, ≥50% for LCA and RCA). Within 48 hours, systolic and diastolic left ventricular function was assessed. On the third day, venous blood was collected to analyze CRP,
NT-proBNP, sST2, and VEGF levels. Data analysis was performed using R statistical software, including methods for evaluating differences, relationships between variables, and logistic regression (p<0.05).
Results. Patients with reduced LVEF had significantly elevated NT-proBNP and sST2 levels (p<0.05). VEGF levels showed no significant differences among the groups. The analysis demonstrated that increased NT-proBNP and sST2 levels correlate with CHF severity. The development of adverse cardiovascular events within a year was associated with renal dysfunction and elevated CRP, NT-proBNP, and sST2 levels.
Conclusions. A significant correlation was found between NT-proBNP and sST2 levels and LVEF in CHF patients after MI. High levels of these biomarkers are characteristic of HFrEF, confirming their association with worsening cardiac function. VEGF levels did not show significant variation depending on CHF severity.
Keywords: chronic heart failure, laboratory diagnostics, biomarkers of myocardial damage, inflammatory processes.
For citation: Trusov Yu.А., Bogdanov K.M., Sustretov A.S., Shchukin Yu.V. Diagnostic significance of biomarkers of endothelial dysfunction and myocardial fibrosis in patients with different severity of chronic heart failure after myocardial infarction. Clinical review for general practice. 2025; 6 (8): 69–77 (In Russ.). DOI: 10.47407/kr2025.6.08.00p4534
Согласно статистике Всемирной организации здравоохранения, около 26 млн человек старше 30 лет страдают ХСН [3]. Эта патология значительно снижает качество жизни, имеет наиболее высокую частоту госпитализаций и снижает процент трудоспособного населения. В этом контексте особенно актуальной становится задача ранней диагностики и мониторинга клинико-лабораторных показателей состояния пациентов, перенесших инфаркт миокарда (ИМ) [3].
Клинические проявления ХСН, такие как одышка и отеки, являются наиболее частыми жалобами пациентов с данной патологией, серьезным осложнением является отек легких, который может привести к внеочередной госпитализации [4]. Оценка состояния таких пациентов требует комплексного подхода, который включает не только объективный осмотр, но и применение инструментальных и лабораторных методов исследований [3, 4].
Лабораторная диагностика – это основа оценки тяжести состояния пациентов с ХСН. Не менее важно исследование биомаркеров повреждения миокарда. Данные об этих показателях позволяют установить более точную степень тяжести и выбрать оптимальный терапевтический подход [5]. Они представляют собой молекулы, которые могут быть оценены количественно и используются в качестве показателей для диагностики различных патологий. В контексте ХСН ключевую роль играют показатели N-терминального натрийуретического пептида (NT-proBNP), растворимого рецептора стимулирующего фактора роста (sST2), а также высокочувствительного С-реактивного белка (СРБ) и кардиомиоцитарных микроРНК [6]. Они оцениваются не только для ранней диагностики ХСН, но и в прогнозировании ее осложнений у пациентов [7].
Проведенные исследования демонстрируют, что увеличение уровня NT-proBNP является значимым показателем возникающих осложнений, в том числе приводящих к госпитализации. В последнее время значительное внимание уделяется внедрению комбинированных методов исследования биомаркеров для большей точности в диагностике. В частности, комбинирование данных о показателях уровней NT-proBNP и sST2 может значительно улучшить прогностическую ценность в определении риска осложнений и результатов клинического исхода [7].
Цель исследования – изучение диагностической значимости биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью ХСН после перенесенного ИМ.
Настоящее исследование является обсервационным (наблюдательным), так как не предусматривалось вмешательство в процесс лечения пациентов и не проводилось назначение терапии в рамках протокола исследования. Исследование было одноцентровым, выполнено на базе отделений кардиологии №1 и №2 клиник Самарского государственного медицинского университета. Отбор пациентов проводился по заранее определенным критериям включения и исключения. Исследование неконтролируемое, без включения контрольной или плацебо-группы.
Поскольку исследование не является интервенционным, к нему не применимы категории «ослепленное» или «неослепленное». Также отсутствует рандомизация, поскольку не проводилось распределение пациентов по группам с помощью случайных чисел – группы формировались на основании клинического показателя (фракции выброса левого желудочка – ФВ ЛЖ).
Таким образом, исследование является одноцентровым обсервационным выборочным неконтролируемым и направлено на оценку диагностической значимости биомаркеров у пациентов с ХСН после перенесенного ИМ.
Критерии соответствия
Критерии включения:
• получение информированного добровольного согласия на участие в исследовании;
• наличие в анамнезе ХСН;
• диагноз ИМ в текущую госпитализацию (на момент включения в исследование);
• проведение эхокардиографии (ЭхоКГ) и коронароангиографии (КАГ) во время текущей госпитализации.
Из исследования были исключены пациенты, имевшие в анамнезе онкологические заболевания, заболевания системы крови, а также больные, перенесшие аортокоронарное шунтирование (АКШ), и пациенты с врожденными и приобретенными пороками сердца.
В качестве первичной комбинированной конечной точки (ККТ) рассматривалось развитие одного из неблагоприятных событий: смерть (общая или сердечно-сосудистая), повторный нелетальный ИМ или острое нарушение мозгового кровообращения (ОНМК).
Пациенты были распределены на три группы в зависимости от значения ФВ ЛЖ:
• 1-я группа – пациенты с сохраненной ФВ ЛЖ (СНсФВ);
• 2-я группа – пациенты с промежуточной ФВ (СНпФВ);
• 3-я группа – пациенты со сниженной ФВ (СНнФВ).
Диагностика и классификация степени ХСН проводились в соответствии с действующими клиническими рекомендациями Российского кардиологического общества и профильных научных обществ по сердечной недостаточности [8–10].
В течение 1-х суток госпитализации всем участникам проводилась КАГ по поводу ИМ с использованием ангиографической системы General Electric Innova 3100IQ. При наличии показаний выполнялось ЧКВ. По данным КАГ оценивалась анатомия коронарного русла с анализом состояния ствола левой коронарной артерии, передней нисходящей, огибающей и правой коронарной артерии. Степень поражения сосудов оценивалась по шкале SYNTAX, при этом стеноз ≥70% рассматривался как значимый, за исключением передней нисходящей и левой коронарной артерии, где порог составлял ≥50%.
В течение 48 ч от момента поступления всем пациентам выполнялось стандартное ЭхоКГ-исследование с использованием аппарата Philips EPIQ 5 (США), включая М- и В-режимы, а также импульсно-волновое, постоянно-волновое и тканевое допплеровское картирование. Дополнительно проводился анализ глобальной продольной деформации (GLS) методом speckle-tracking ЭхоКГ, а ФВ ЛЖ рассчитывалась по модифицированной бипланарной методике Симпсона на аппарате Philips iE33 (США). Исследовалась как систолическая, так и диастолическая функция обоих желудочков.
На 3-и сутки госпитализации у всех пациентов осуществлялся забор венозной крови для лабораторного определения уровней биомаркеров, отражающих эндотелиальную дисфункцию и миокардиальный фиброз.
В исследование включены: высокочувствительный СРБ, N-терминальный фрагмент про-натрийуретического пептида типа B (NT-proBNP), растворимый рецептор ST2 (sST2) и сосудистый эндотелиальный фактор роста (VEGF). Каждый биомаркер исследовался однократно в рамках протокола.
Организация исследования одобрена локальным этическим комитетом Самарского государственного медицинского университета (протокол №204 от 11.12.2019).
Для оценки различий между двумя независимыми группами по количественным признакам использовался критерий Манна–Уитни, а при сравнении более двух групп – тест Краскела–Уоллиса. В случае выявления статистической значимости дополнительно применялся тест Данна для попарных сравнений. При сравнении категориальных признаков использовался точный критерий Фишера. Для минимизации ошибки первого рода при множественных сравнениях применялись корректировки уровня значимости по методам Бонферрони и Холма.
Оценка взаимосвязей между количественными переменными осуществлялась с использованием коэффициента корреляции Спирмена®. Для определения влияния количественных предикторов на бинарные исходы применялись однофакторные логистические регрессионные модели, результат которых выражался в отношении шансов (ОШ) с 95% доверительным интервалом (ДИ).
Для определения диагностической точности и определения оптимальных пороговых значений биомаркеров использовался ROC-анализ (Receiver Operating Characteristic) с расчетом площади под кривой (Area Under Curve – AUC). Статистическая значимость устанавливалаcь при уровне p<0,05.
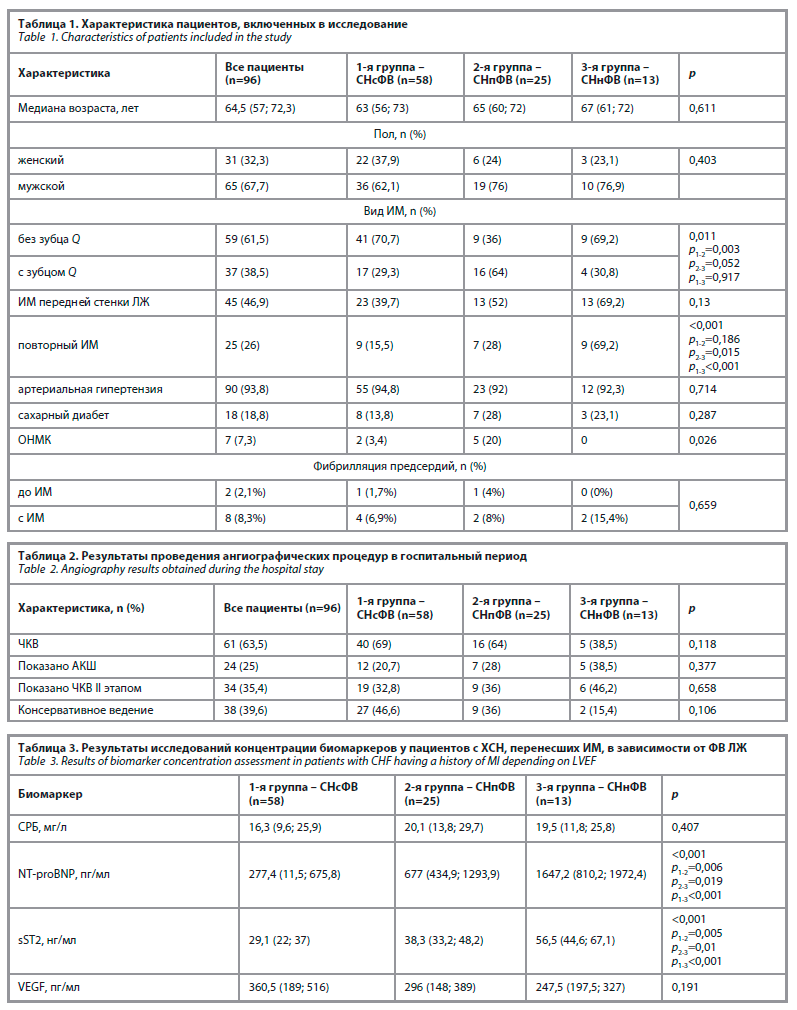
В исследование включены 96 пациентов с ХСН, госпитализированных с диагнозом ИМ и перенесших КАГ. Проведена стратификация участников по типу инфаркта. Характеристика показателей исследуемой когорты больных представлена в табл. 1.
Медиана возраста составила 64,5 (57; 72,3) года, среди участников преобладали мужчины (67,7%). По результатам ЭхоКГ 58 (60,4%) пациентов имели СНсФВ, 25 (26%) – СНпФВ и 13 (13,5%) – СНнФВ. У пациентов 2-й группы чаще встречался ИМ с зубцом Q по сравнению с пациентами с СНсФВ (p=0,003), между 2 и 3-й группами различия были статистически пограничными (p=0,052), между 1 и 3-й – незначимыми (p=0,917).
ЧКВ было выполнено в 63,5% случаев. АКШ рекомендовано 25% пациентов, ЧКВ вторым этапом – 35,4%, консервативное лечение – 39,6%. Различий между группами по тактике не выявлено (табл. 2).
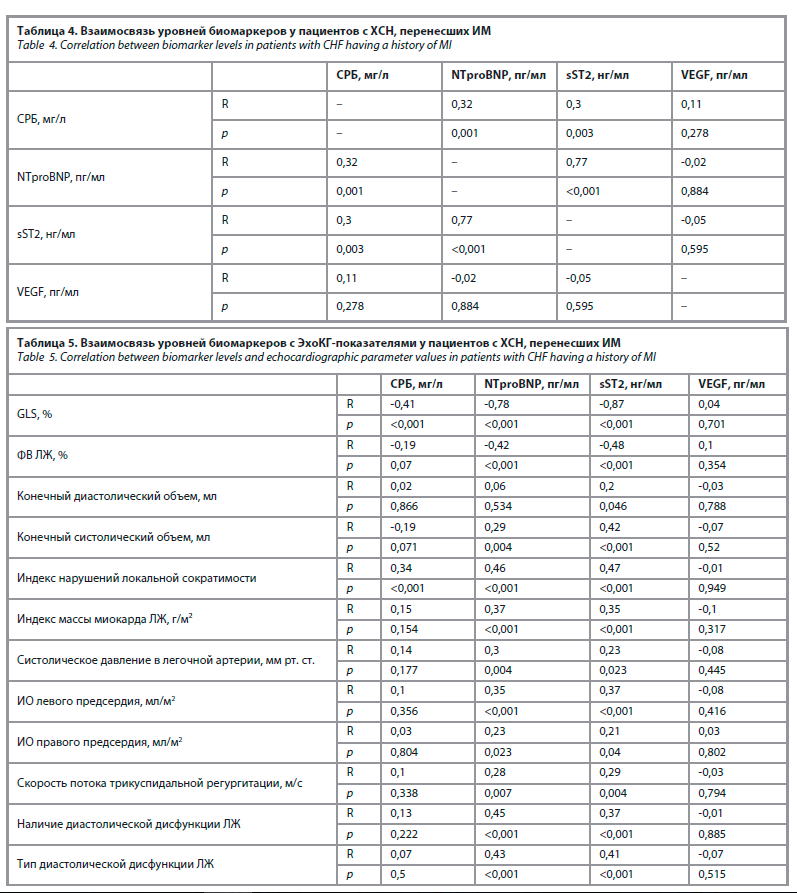
Наибольшие концентрации NT-proBNP и sST2 выявлены у пациентов с СНнФВ, наименьшие – у пациентов с СНсФВ. Отличия между всеми группами по уровням NT-proBNP и sST2 были статистически значимыми (p<0,001). VEGF не различался между группами (p=0,191). Проведен корреляционный анализ между уровнями биомаркеров – выявлены положительные ассоциации между sST2, СРБ и NT-proBNP (табл. 4).
Выявлена корреляция между биомаркерами и ЭхоКГ-показателями: NT-proBNP и sST2 отрицательно коррелировали с ФВ ЛЖ и GLS и положительно – с конечным систолическим объемом, индексом массы миокарда ЛЖ, индексом объема (ИО) левого предсердия, ИО правого предсердия, систолическим давлением в легочной артерии, скоростью потока трикуспидальной регургитации и степенью диастолической дисфункции ЛЖ. Также была установлена прямая связь уровня sST2 с конечным диастолическим объемом (табл. 5).
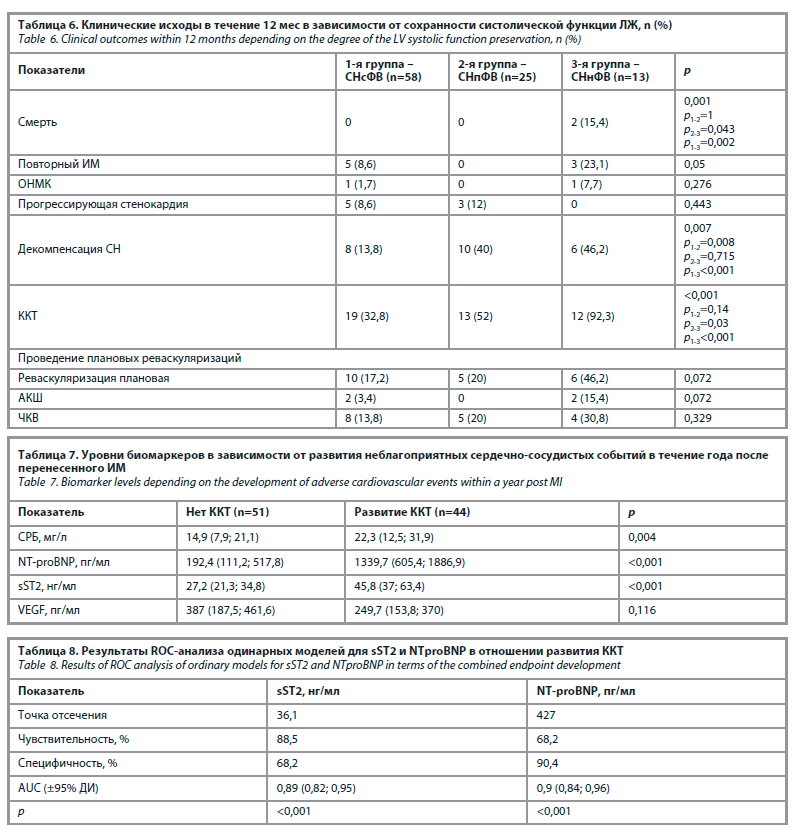
Развитие неблагоприятных сердечно-сосудистых событий в течение года наблюдалось чаще у пациентов с СНнФВ (92,3%) по сравнению с СНпФВ (52%) и СНсФВ (32,8%), различия статистически значимы (p<0,001). Смертность зафиксирована только в группе СНнФВ (табл. 6).
У пациентов, у которых развились ККТ, уровни СРБ, NT-proBNP и sST2 были значимо выше (табл. 7). Проведен ROC-анализ, в результате которого установлены пороговые значения sST2≥36,1 нг/мл и NT-proBNP≥427 пг/мл для прогнозирования ККТ с AUC 0,89 и 0,90 соответственно (оба p<0,001); табл. 8.
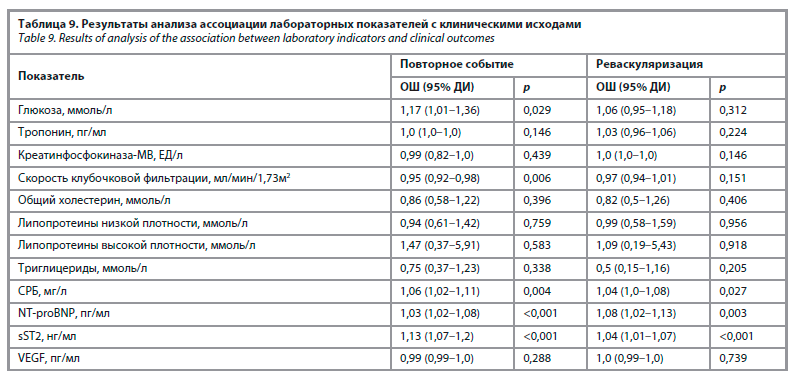
Дополнительно установлены положительные корреляции между степенью поражения по шкале SYNTAX и уровнями СРБ, NT-proBNP и sST2, в то время как VEGF не коррелировал с клинико-инструментальными параметрами. Также отсутствовали значимые связи между количеством пораженных артерий и уровнями исследуемых биомаркеров.
В ходе наблюдения не было зафиксировано нежелательных явлений, связанных с применением диагностических или лечебных вмешательств. Все пациенты получали стандартную терапию в соответствии с клиническими рекомендациями. Госпитальная летальность отсутствовала.
NT-proBNP и ST2 наблюдались у пациентов с СНнФВ, что коррелирует с данными С. Zeeden и соавт. [11]. Положительная корреляция между уровнями NT-proBNP, sST2 и СРБ подтверждает теорию о системном воспалении и его роли в прогрессии ХСН [12].
Отрицательная корреляция уровней NT-proBNP и sST2 с ФВ ЛЖ свидетельствуют о том, что снижение функции сердца напрямую связано с высоким уровнем данных биомаркеров, что находит отражение в работе Т. Zhang и соавт. [13].
В отличие от NT-proBNP и sST2, уровень VEGF не показал каких-либо значимых изменений в зависимости от группы пациентов, что может свидетельствовать о его иной роли в патогенезе и требует более глубокого изучения [14]. Отсутствие значительных корреляций между уровнем VEGF и морфофункциональными показателями может указывать на то, что, несмотря на его участие в ангиогенезе и процессе ишемизации, VEGF не всегда отражает изменения в структуре миокарда, что может стать предметом дальнейших исследований [15].
Не обнаружено значимых взаимосвязей между СРБ и VEGF, что подкрепляет предположение о специфичности NT-proBNP и ST2 как маркеров, отражающих изменения в функциях миокарда у пациентов с ХСН. Это также говорит о различных механизмах патогенеза [16, 17].
Корреляции уровней NT-proBNP и sST2 с данными ЭхоКГ могут рассматриваться как прогностические перед проведением ЧКВ [18]. Исходя из полученных во время исследования данных, высокие уровни
NT-proBNP коррелируют с частотой неблагоприятных исходов у пациентов, прошедших ЧКВ, что соответствует данным о прогрессирующей дисфункции миокарда, наблюдаемой при ХСН [19].
В проведенном исследовании взаимосвязи биомаркеров с результатами проведенных инструментальных исследований, в том числе КАГ, у пациентов с ИМ и ХСН обнаружено, что sST2 и NT-proBNP могут служить предикторами осложнений ИМ [20].
Измерения уровней таких маркеров, как sST2 и NT-proBNP, имеют диагностическую ценность для оценки риска отдаленных неблагоприятных исходов. Исследование О. Barnett и соавт. [21] содержит данные о том, что с повышением уровня sST2 наблюдается увеличение частоты повторных госпитализаций по поводу повторного ИМ и прогрессирующей стенокардии, что говорит о предиктивной значимости биомаркеров миокардиального фиброза в отношении повторных сердечно-сосудистых событий.
Маркеры миокардиального фиброза, такие как NT-proBNP, также коррелируют с высокой частотой кардиогенных событий, что подчеркивает его роль как одного из главных предикторов сердечно-сосудистых осложнений и подтверждает связь миокардиального фиброза с возможными осложнениями и повторными неблагоприятными исходами. Подобные выводы имеются в работе L. Ammar и соавт. [22], в которой также проведен анализ взаимосвязи уровней
NT-proBNP с увеличением числа повторных ОНМК и ИМ.
Таким образом, динамика уровней NT-proBNP и sST2 у пациентов с ХСН, перенесших ИМ, отражает морфофункциональные изменения в миокарде, которые в дальнейшем приводят к тканевой гипоксии. Данные подтверждают, что механизмы, лежащие в основе ХСН, включают как воспалительные, так и ишемические процессы, что ставит перед специалистами задачу мониторинга этих биомаркеров для более глубокого понимания процесса патогенеза и терапевтических подходов.
Ограничения исследования
Настоящее исследование имеет ряд ограничений, которые следует учитывать при интерпретации полученных результатов:
1. Ограничения, связанные с дизайном исследования. Исследование является наблюдательным, неконтролируемым и одноцентровым, что ограничивает возможности для установления причинно-следственных связей и снижает внешнюю валидность результатов.
Отсутствие контрольной группы не позволяет сопоставить динамику биомаркеров у пациентов с различным течением заболевания вне контекста ИМ.
2. Объем выборки. Общее число пациентов (n=96) является относительно небольшим, особенно в группе с резко сниженной ФВ (СНнФВ, n=13), что может снижать статистическую мощность анализа и увеличивает вероятность случайных ошибок. Небольшой объем выборки также ограничивает возможность стратифицированного анализа по другим значимым клиническим переменным (например, наличию сопутствующих заболеваний или половой принадлежности).
3. Ограничения, связанные с условиями проведения. Все пациенты были включены в исследование в одном медицинском центре (Самарский государственный медицинский университет), что может ограничивать экстраполяцию результатов на более широкую популяцию с иными демографическими и клиническими характеристиками. Условия оказания помощи, диагностическое оборудование и стандарты ведения пациентов в других учреждениях могут отличаться.
4. Методы и инструменты оценки. Определение биомаркеров проводилось однократно, что не позволяет оценить динамику их изменения во времени. Также не изучалось влияние терапии, получаемой пациентами, на уровни биомаркеров, что могло повлиять на интерпретацию связи между лабораторными показателями и клиническими исходами.
5. Интерпретация результатов. Связи, выявленные между уровнями биомаркеров и тяжестью ХСН, основаны на корреляционном анализе и не могут быть интерпретированы как доказательство причинности. Кроме того, несмотря на статистическую значимость ряда ассоциаций, клиническая значимость этих различий требует дальнейшего подтверждения в рамках более крупных рандомизированных многоцентровых исследований.
6. Применимость результатов. Результаты исследования применимы в первую очередь к пациентам с ХСН после ИМ, госпитализированным в условиях специализированного кардиологического стационара. Их использование в общей популяции больных с ХСН, особенно при других этиологических формах заболевания или при амбулаторном ведении, требует осторожности и дополнительной валидации.
2. В отличие от NT-proBNP и sST2, уровень VEGF не имел значительных изменений в зависимости от группы пациентов.
3. Развитие неблагоприятных сердечно-сосудистых событий у пациентов с ХСН, перенесших ИМ, в течение последующего года ассоциируется с наличием почечной дисфункции и повышением таких биомаркеров, как СРБ, NTproBNP и sST2.
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении исследования и подготовке публикации.
Funding source. The authors declare that there was no external funding for the study or the preparation of this publication.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Вклад авторов. Ю.А. Трусов – разработка концепции, сбор и анализ данных, написание статьи. К.М. Богданов – проведение лабораторных исследований, статистический анализ, подготовка иллюстративного материала. А.С. Сустретов – проведение лабораторных исследований, интерпретация данных, критический пересмотр текста, научное редактирование. Авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, проведение исследования и подготовку статьи, прочли и одобрили финальную версию перед публикацией).
Authors’ contribution. Yu.A. Trusov – concept development, data collection and analysis, manuscript writing. K.M. Bogdanov – laboratory analysis, statistical processing, figure preparation. A.S. Sustretov – laboratory analysis, data interpretation, critical manuscript revision, scientific editing. The authors made a substantial contribution to the conception of the work, acquisition, analysis, interpretation of data for the work, drafting and revising the work, final approval of the version to be published and agree to be accountable for all aspects of the work.
Информация об авторах
Information about the authors
Трусов Юрий Александрович – врач-кардиолог, ассистент каф. пропедевтической терапии с курсом кардиологии ФГБОУ ВО СамГМУ. E-mail: doctr@autorambler.ru; ORCID: 0000-0001-6407-3880; SPIN-код: 3203-5314
Yuri А. Trusov – Assistant, Samara State Medical University.
E-mail: doctr@autorambler.ru; ORCID: 0000-0001-6407-3880; SPIN code: 3203-5314
Богданов Кирилл Михайлович – врач клинической лабораторной диагностики, ФГБОУ ВО СамГМУ. E-mail: k.m.bogdanov@samsmu.ru; ORCID: 0009-0005-0324-0514
Kirill M. Bogdanov – clinical laboratory diagnostics doctor, Samara State Medical University. E-mail: k.m.bogdanov@samsmu.ru; ORCID: 0009-0005-0324-0514
Сустретов Алексей Сергеевич – зав. лаб. метагеномики человека Научно-образовательного профессионального центра генетических и лабораторных технологий ФГБОУ ВО СамГМУ.
E-mail: a.s.sustretov@samsmu.ru; ORCID: 0000-0002-3021-2130; SPIN-код: 9001-7233
Aleksey S. Sustretov – head of the laboratory, Samara State Medical University. E-mail: a.s.sustretov@samsmu.ru; ORCID: 0000-0002-3021-2130; SPIN code: 9001-7233
Щукин Юрий Владимирович – д-р мед. наук, проф. каф. пропедевтической терапии с курсом кардиологии ФГБОУ ВО СамГМУ
Yuri V. Shchukin – Dr. Sci. (Med.), Professor, Samara State Medical University
Поступила в редакцию: 22.04.2025
Поступила после рецензирования: 12.05.2025
Принята к публикации: 22.05.2025
Received: 22.04.2025
Revised: 12.05.2025
Accepted: 22.05.2025
Diagnostic significance of biomarkers of endothelial dysfunction and myocardial fibrosis in patients with different severity of chronic heart failure after myocardial infarction
Yuri А. Trusov, Kirill M. Bogdanov, Aleksey S. Sustretov, Yuri V. ShchukinSamara State Medical University, Samara, Russia
doctr@autorambler.ru
Abstract
Background. Chronic heart failure (CHF) is an increasing public health issue, particularly among individuals over 30 years old. Modern diagnostic methods, including biomarkers, contribute to the early detection and monitoring of patients after myocardial infarction (MI). Key biomarkers include NT-proBNP, sST2, C-reactive protein (CRP), and cardiomyocyte microRNAs.
Aim. To assess the diagnostic significance of biomarkers of endothelial dysfunction and myocardial fibrosis in patients with varying severity of CHF after MI.
Methods. Patients were divided into three groups based on left ventricular ejection fraction (LVEF). Inclusion criteria: consent to participate, CHF diagnosis, and MI diagnosis upon hospitalization. Exclusion criteria: oncology, blood disorders, heart defects, and history of coronary artery bypass grafting. The diagnostic process included medical history collection, echocardiography, coronary angiography, and biochemical analysis. On the first day, coronary angiography was performed to assess coronary artery stenosis (≥70% considered significant, ≥50% for LCA and RCA). Within 48 hours, systolic and diastolic left ventricular function was assessed. On the third day, venous blood was collected to analyze CRP,
NT-proBNP, sST2, and VEGF levels. Data analysis was performed using R statistical software, including methods for evaluating differences, relationships between variables, and logistic regression (p<0.05).
Results. Patients with reduced LVEF had significantly elevated NT-proBNP and sST2 levels (p<0.05). VEGF levels showed no significant differences among the groups. The analysis demonstrated that increased NT-proBNP and sST2 levels correlate with CHF severity. The development of adverse cardiovascular events within a year was associated with renal dysfunction and elevated CRP, NT-proBNP, and sST2 levels.
Conclusions. A significant correlation was found between NT-proBNP and sST2 levels and LVEF in CHF patients after MI. High levels of these biomarkers are characteristic of HFrEF, confirming their association with worsening cardiac function. VEGF levels did not show significant variation depending on CHF severity.
Keywords: chronic heart failure, laboratory diagnostics, biomarkers of myocardial damage, inflammatory processes.
For citation: Trusov Yu.А., Bogdanov K.M., Sustretov A.S., Shchukin Yu.V. Diagnostic significance of biomarkers of endothelial dysfunction and myocardial fibrosis in patients with different severity of chronic heart failure after myocardial infarction. Clinical review for general practice. 2025; 6 (8): 69–77 (In Russ.). DOI: 10.47407/kr2025.6.08.00p4534
Обоснование
Хроническая сердечная недостаточность (ХСН) – состояние, имеющее значительное количество осложнений, которые с каждым годом приобретают все большую значимость как в рамках общественного здоровья, так и в исследовательской области [1]. По данным Всемирной организации здравоохранения, заболеваемость ХСН постоянно растет, что ставит перед специалистами задачу изучения наиболее достоверных методов диагностики и лечения данной патологии. На протяжении последних пяти лет наблюдается прогресс в области лабораторной диагностики ХСН, в частности в понимании роли биомаркеров в диагностике данного состояния, что способствует более точному и раннему выявлению этого заболевания [2].Согласно статистике Всемирной организации здравоохранения, около 26 млн человек старше 30 лет страдают ХСН [3]. Эта патология значительно снижает качество жизни, имеет наиболее высокую частоту госпитализаций и снижает процент трудоспособного населения. В этом контексте особенно актуальной становится задача ранней диагностики и мониторинга клинико-лабораторных показателей состояния пациентов, перенесших инфаркт миокарда (ИМ) [3].
Клинические проявления ХСН, такие как одышка и отеки, являются наиболее частыми жалобами пациентов с данной патологией, серьезным осложнением является отек легких, который может привести к внеочередной госпитализации [4]. Оценка состояния таких пациентов требует комплексного подхода, который включает не только объективный осмотр, но и применение инструментальных и лабораторных методов исследований [3, 4].
Лабораторная диагностика – это основа оценки тяжести состояния пациентов с ХСН. Не менее важно исследование биомаркеров повреждения миокарда. Данные об этих показателях позволяют установить более точную степень тяжести и выбрать оптимальный терапевтический подход [5]. Они представляют собой молекулы, которые могут быть оценены количественно и используются в качестве показателей для диагностики различных патологий. В контексте ХСН ключевую роль играют показатели N-терминального натрийуретического пептида (NT-proBNP), растворимого рецептора стимулирующего фактора роста (sST2), а также высокочувствительного С-реактивного белка (СРБ) и кардиомиоцитарных микроРНК [6]. Они оцениваются не только для ранней диагностики ХСН, но и в прогнозировании ее осложнений у пациентов [7].
Проведенные исследования демонстрируют, что увеличение уровня NT-proBNP является значимым показателем возникающих осложнений, в том числе приводящих к госпитализации. В последнее время значительное внимание уделяется внедрению комбинированных методов исследования биомаркеров для большей точности в диагностике. В частности, комбинирование данных о показателях уровней NT-proBNP и sST2 может значительно улучшить прогностическую ценность в определении риска осложнений и результатов клинического исхода [7].
Цель исследования – изучение диагностической значимости биомаркеров эндотелиальной дисфункции и миокардиального фиброза у пациентов с разной тяжестью ХСН после перенесенного ИМ.
Методы
Дизайн исследованияНастоящее исследование является обсервационным (наблюдательным), так как не предусматривалось вмешательство в процесс лечения пациентов и не проводилось назначение терапии в рамках протокола исследования. Исследование было одноцентровым, выполнено на базе отделений кардиологии №1 и №2 клиник Самарского государственного медицинского университета. Отбор пациентов проводился по заранее определенным критериям включения и исключения. Исследование неконтролируемое, без включения контрольной или плацебо-группы.
Поскольку исследование не является интервенционным, к нему не применимы категории «ослепленное» или «неослепленное». Также отсутствует рандомизация, поскольку не проводилось распределение пациентов по группам с помощью случайных чисел – группы формировались на основании клинического показателя (фракции выброса левого желудочка – ФВ ЛЖ).
Таким образом, исследование является одноцентровым обсервационным выборочным неконтролируемым и направлено на оценку диагностической значимости биомаркеров у пациентов с ХСН после перенесенного ИМ.
Критерии соответствия
Критерии включения:
• получение информированного добровольного согласия на участие в исследовании;
• наличие в анамнезе ХСН;
• диагноз ИМ в текущую госпитализацию (на момент включения в исследование);
• проведение эхокардиографии (ЭхоКГ) и коронароангиографии (КАГ) во время текущей госпитализации.
Из исследования были исключены пациенты, имевшие в анамнезе онкологические заболевания, заболевания системы крови, а также больные, перенесшие аортокоронарное шунтирование (АКШ), и пациенты с врожденными и приобретенными пороками сердца.
Условия проведения
Формирование выборки пациентов с ХСН, госпитализированных по поводу ИМ, осуществлялось на базе кардиологических отделений №1 и №2 клиник Самарского государственного медицинского университета. Исследование проводилось в период с 2021 по 2023 г. – от момента включения участников и стратификации по группам до повторной оценки состояния через 12 мес после первичной госпитализации.В качестве первичной комбинированной конечной точки (ККТ) рассматривалось развитие одного из неблагоприятных событий: смерть (общая или сердечно-сосудистая), повторный нелетальный ИМ или острое нарушение мозгового кровообращения (ОНМК).
Пациенты были распределены на три группы в зависимости от значения ФВ ЛЖ:
• 1-я группа – пациенты с сохраненной ФВ ЛЖ (СНсФВ);
• 2-я группа – пациенты с промежуточной ФВ (СНпФВ);
• 3-я группа – пациенты со сниженной ФВ (СНнФВ).
Диагностика и классификация степени ХСН проводились в соответствии с действующими клиническими рекомендациями Российского кардиологического общества и профильных научных обществ по сердечной недостаточности [8–10].
Описание исследования
Для каждого пациента, включенного в исследование, применялся стандартизированный протокол наблюдения, включавший сбор жалоб и анамнеза, клинический осмотр, ультразвуковое исследование сердца, интерпретацию результатов КАГ и чрескожного коронарного вмешательства (ЧКВ), а также проведение биохимического анализа крови.В течение 1-х суток госпитализации всем участникам проводилась КАГ по поводу ИМ с использованием ангиографической системы General Electric Innova 3100IQ. При наличии показаний выполнялось ЧКВ. По данным КАГ оценивалась анатомия коронарного русла с анализом состояния ствола левой коронарной артерии, передней нисходящей, огибающей и правой коронарной артерии. Степень поражения сосудов оценивалась по шкале SYNTAX, при этом стеноз ≥70% рассматривался как значимый, за исключением передней нисходящей и левой коронарной артерии, где порог составлял ≥50%.
В течение 48 ч от момента поступления всем пациентам выполнялось стандартное ЭхоКГ-исследование с использованием аппарата Philips EPIQ 5 (США), включая М- и В-режимы, а также импульсно-волновое, постоянно-волновое и тканевое допплеровское картирование. Дополнительно проводился анализ глобальной продольной деформации (GLS) методом speckle-tracking ЭхоКГ, а ФВ ЛЖ рассчитывалась по модифицированной бипланарной методике Симпсона на аппарате Philips iE33 (США). Исследовалась как систолическая, так и диастолическая функция обоих желудочков.
На 3-и сутки госпитализации у всех пациентов осуществлялся забор венозной крови для лабораторного определения уровней биомаркеров, отражающих эндотелиальную дисфункцию и миокардиальный фиброз.
В исследование включены: высокочувствительный СРБ, N-терминальный фрагмент про-натрийуретического пептида типа B (NT-proBNP), растворимый рецептор ST2 (sST2) и сосудистый эндотелиальный фактор роста (VEGF). Каждый биомаркер исследовался однократно в рамках протокола.
Организация исследования одобрена локальным этическим комитетом Самарского государственного медицинского университета (протокол №204 от 11.12.2019).
Статистический анализ
Анализ данных проводился с использованием программного обеспечения R версии 4.3.2 (R Foundation for Statistical Computing, Австрия). Описательные характеристики категориальных переменных представлены в виде абсолютных значений (n) и соответствующих долей (%), а количественные переменные описаны с применением медианы (Ме) и интерквартильного размаха (Q1; Q3).Для оценки различий между двумя независимыми группами по количественным признакам использовался критерий Манна–Уитни, а при сравнении более двух групп – тест Краскела–Уоллиса. В случае выявления статистической значимости дополнительно применялся тест Данна для попарных сравнений. При сравнении категориальных признаков использовался точный критерий Фишера. Для минимизации ошибки первого рода при множественных сравнениях применялись корректировки уровня значимости по методам Бонферрони и Холма.
Оценка взаимосвязей между количественными переменными осуществлялась с использованием коэффициента корреляции Спирмена®. Для определения влияния количественных предикторов на бинарные исходы применялись однофакторные логистические регрессионные модели, результат которых выражался в отношении шансов (ОШ) с 95% доверительным интервалом (ДИ).
Для определения диагностической точности и определения оптимальных пороговых значений биомаркеров использовался ROC-анализ (Receiver Operating Characteristic) с расчетом площади под кривой (Area Under Curve – AUC). Статистическая значимость устанавливалаcь при уровне p<0,05.
Результаты
Участники исследованияВ исследование включены 96 пациентов с ХСН, госпитализированных с диагнозом ИМ и перенесших КАГ. Проведена стратификация участников по типу инфаркта. Характеристика показателей исследуемой когорты больных представлена в табл. 1.
Медиана возраста составила 64,5 (57; 72,3) года, среди участников преобладали мужчины (67,7%). По результатам ЭхоКГ 58 (60,4%) пациентов имели СНсФВ, 25 (26%) – СНпФВ и 13 (13,5%) – СНнФВ. У пациентов 2-й группы чаще встречался ИМ с зубцом Q по сравнению с пациентами с СНсФВ (p=0,003), между 2 и 3-й группами различия были статистически пограничными (p=0,052), между 1 и 3-й – незначимыми (p=0,917).
ЧКВ было выполнено в 63,5% случаев. АКШ рекомендовано 25% пациентов, ЧКВ вторым этапом – 35,4%, консервативное лечение – 39,6%. Различий между группами по тактике не выявлено (табл. 2).

Основные результаты исследования
На 3-и сутки проведен забор венозной крови для исследования биомаркеров, ассоциированных с эндотелиальной дисфункцией и миокардиальным фиброзом: СРБ, NT-proBNP, sST2, VEGF. Результаты представлены в табл. 3.Наибольшие концентрации NT-proBNP и sST2 выявлены у пациентов с СНнФВ, наименьшие – у пациентов с СНсФВ. Отличия между всеми группами по уровням NT-proBNP и sST2 были статистически значимыми (p<0,001). VEGF не различался между группами (p=0,191). Проведен корреляционный анализ между уровнями биомаркеров – выявлены положительные ассоциации между sST2, СРБ и NT-proBNP (табл. 4).
Выявлена корреляция между биомаркерами и ЭхоКГ-показателями: NT-proBNP и sST2 отрицательно коррелировали с ФВ ЛЖ и GLS и положительно – с конечным систолическим объемом, индексом массы миокарда ЛЖ, индексом объема (ИО) левого предсердия, ИО правого предсердия, систолическим давлением в легочной артерии, скоростью потока трикуспидальной регургитации и степенью диастолической дисфункции ЛЖ. Также была установлена прямая связь уровня sST2 с конечным диастолическим объемом (табл. 5).

Развитие неблагоприятных сердечно-сосудистых событий в течение года наблюдалось чаще у пациентов с СНнФВ (92,3%) по сравнению с СНпФВ (52%) и СНсФВ (32,8%), различия статистически значимы (p<0,001). Смертность зафиксирована только в группе СНнФВ (табл. 6).
У пациентов, у которых развились ККТ, уровни СРБ, NT-proBNP и sST2 были значимо выше (табл. 7). Проведен ROC-анализ, в результате которого установлены пороговые значения sST2≥36,1 нг/мл и NT-proBNP≥427 пг/мл для прогнозирования ККТ с AUC 0,89 и 0,90 соответственно (оба p<0,001); табл. 8.

Дополнительные результаты исследования
Установлено, что повышение уровней СРБ, NT-proBNP и sST2 является предиктором развития не только ККТ, но и повторной реваскуляризации. Значения NT-proBNP и sST2, превышающие пороговые, ассоциировались с высоким риском клинических событий: ОШ для NT-proBNP – 33,7 (95% ДИ 9,03–125,8), для sST2 – 16,77 (95% ДИ 6,08–46,27), оба p<0,001. Эти же биомаркеры оказались значимыми предикторами повторной реваскуляризации (табл. 9).
Дополнительно установлены положительные корреляции между степенью поражения по шкале SYNTAX и уровнями СРБ, NT-proBNP и sST2, в то время как VEGF не коррелировал с клинико-инструментальными параметрами. Также отсутствовали значимые связи между количеством пораженных артерий и уровнями исследуемых биомаркеров.
В ходе наблюдения не было зафиксировано нежелательных явлений, связанных с применением диагностических или лечебных вмешательств. Все пациенты получали стандартную терапию в соответствии с клиническими рекомендациями. Госпитальная летальность отсутствовала.
Обсуждение
По имеющимся данным литературы отмечается статистически значимая взаимосвязь уровней биомаркеров, ассоциирующихся с эндотелиальной дисфункцией, миокардиальным фиброзом и ФВ ЛЖ у пациентов с ХСН, перенесших ИМ. Результаты проведенного исследования показали, что наиболее высокие уровниNT-proBNP и ST2 наблюдались у пациентов с СНнФВ, что коррелирует с данными С. Zeeden и соавт. [11]. Положительная корреляция между уровнями NT-proBNP, sST2 и СРБ подтверждает теорию о системном воспалении и его роли в прогрессии ХСН [12].
Отрицательная корреляция уровней NT-proBNP и sST2 с ФВ ЛЖ свидетельствуют о том, что снижение функции сердца напрямую связано с высоким уровнем данных биомаркеров, что находит отражение в работе Т. Zhang и соавт. [13].
В отличие от NT-proBNP и sST2, уровень VEGF не показал каких-либо значимых изменений в зависимости от группы пациентов, что может свидетельствовать о его иной роли в патогенезе и требует более глубокого изучения [14]. Отсутствие значительных корреляций между уровнем VEGF и морфофункциональными показателями может указывать на то, что, несмотря на его участие в ангиогенезе и процессе ишемизации, VEGF не всегда отражает изменения в структуре миокарда, что может стать предметом дальнейших исследований [15].
Не обнаружено значимых взаимосвязей между СРБ и VEGF, что подкрепляет предположение о специфичности NT-proBNP и ST2 как маркеров, отражающих изменения в функциях миокарда у пациентов с ХСН. Это также говорит о различных механизмах патогенеза [16, 17].
Корреляции уровней NT-proBNP и sST2 с данными ЭхоКГ могут рассматриваться как прогностические перед проведением ЧКВ [18]. Исходя из полученных во время исследования данных, высокие уровни
NT-proBNP коррелируют с частотой неблагоприятных исходов у пациентов, прошедших ЧКВ, что соответствует данным о прогрессирующей дисфункции миокарда, наблюдаемой при ХСН [19].
В проведенном исследовании взаимосвязи биомаркеров с результатами проведенных инструментальных исследований, в том числе КАГ, у пациентов с ИМ и ХСН обнаружено, что sST2 и NT-proBNP могут служить предикторами осложнений ИМ [20].
Измерения уровней таких маркеров, как sST2 и NT-proBNP, имеют диагностическую ценность для оценки риска отдаленных неблагоприятных исходов. Исследование О. Barnett и соавт. [21] содержит данные о том, что с повышением уровня sST2 наблюдается увеличение частоты повторных госпитализаций по поводу повторного ИМ и прогрессирующей стенокардии, что говорит о предиктивной значимости биомаркеров миокардиального фиброза в отношении повторных сердечно-сосудистых событий.
Маркеры миокардиального фиброза, такие как NT-proBNP, также коррелируют с высокой частотой кардиогенных событий, что подчеркивает его роль как одного из главных предикторов сердечно-сосудистых осложнений и подтверждает связь миокардиального фиброза с возможными осложнениями и повторными неблагоприятными исходами. Подобные выводы имеются в работе L. Ammar и соавт. [22], в которой также проведен анализ взаимосвязи уровней
NT-proBNP с увеличением числа повторных ОНМК и ИМ.
Таким образом, динамика уровней NT-proBNP и sST2 у пациентов с ХСН, перенесших ИМ, отражает морфофункциональные изменения в миокарде, которые в дальнейшем приводят к тканевой гипоксии. Данные подтверждают, что механизмы, лежащие в основе ХСН, включают как воспалительные, так и ишемические процессы, что ставит перед специалистами задачу мониторинга этих биомаркеров для более глубокого понимания процесса патогенеза и терапевтических подходов.
Ограничения исследования
Настоящее исследование имеет ряд ограничений, которые следует учитывать при интерпретации полученных результатов:
1. Ограничения, связанные с дизайном исследования. Исследование является наблюдательным, неконтролируемым и одноцентровым, что ограничивает возможности для установления причинно-следственных связей и снижает внешнюю валидность результатов.
Отсутствие контрольной группы не позволяет сопоставить динамику биомаркеров у пациентов с различным течением заболевания вне контекста ИМ.
2. Объем выборки. Общее число пациентов (n=96) является относительно небольшим, особенно в группе с резко сниженной ФВ (СНнФВ, n=13), что может снижать статистическую мощность анализа и увеличивает вероятность случайных ошибок. Небольшой объем выборки также ограничивает возможность стратифицированного анализа по другим значимым клиническим переменным (например, наличию сопутствующих заболеваний или половой принадлежности).
3. Ограничения, связанные с условиями проведения. Все пациенты были включены в исследование в одном медицинском центре (Самарский государственный медицинский университет), что может ограничивать экстраполяцию результатов на более широкую популяцию с иными демографическими и клиническими характеристиками. Условия оказания помощи, диагностическое оборудование и стандарты ведения пациентов в других учреждениях могут отличаться.
4. Методы и инструменты оценки. Определение биомаркеров проводилось однократно, что не позволяет оценить динамику их изменения во времени. Также не изучалось влияние терапии, получаемой пациентами, на уровни биомаркеров, что могло повлиять на интерпретацию связи между лабораторными показателями и клиническими исходами.
5. Интерпретация результатов. Связи, выявленные между уровнями биомаркеров и тяжестью ХСН, основаны на корреляционном анализе и не могут быть интерпретированы как доказательство причинности. Кроме того, несмотря на статистическую значимость ряда ассоциаций, клиническая значимость этих различий требует дальнейшего подтверждения в рамках более крупных рандомизированных многоцентровых исследований.
6. Применимость результатов. Результаты исследования применимы в первую очередь к пациентам с ХСН после ИМ, госпитализированным в условиях специализированного кардиологического стационара. Их использование в общей популяции больных с ХСН, особенно при других этиологических формах заболевания или при амбулаторном ведении, требует осторожности и дополнительной валидации.
Выводы
1. Установлена статистически значимая связь между уровнями NT-proBNP и sST2 и ФВ ЛЖ у пациентов с ХСН, перенесших ИМ. Высокие уровни NT-proBNP и sST2 наблюдаются у пациентов с СНнФВ, что подтверждает прямую связь между снижением функции сердца и ростом уровня данных показателей.2. В отличие от NT-proBNP и sST2, уровень VEGF не имел значительных изменений в зависимости от группы пациентов.
3. Развитие неблагоприятных сердечно-сосудистых событий у пациентов с ХСН, перенесших ИМ, в течение последующего года ассоциируется с наличием почечной дисфункции и повышением таких биомаркеров, как СРБ, NTproBNP и sST2.
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении исследования и подготовке публикации.
Funding source. The authors declare that there was no external funding for the study or the preparation of this publication.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Вклад авторов. Ю.А. Трусов – разработка концепции, сбор и анализ данных, написание статьи. К.М. Богданов – проведение лабораторных исследований, статистический анализ, подготовка иллюстративного материала. А.С. Сустретов – проведение лабораторных исследований, интерпретация данных, критический пересмотр текста, научное редактирование. Авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, проведение исследования и подготовку статьи, прочли и одобрили финальную версию перед публикацией).
Authors’ contribution. Yu.A. Trusov – concept development, data collection and analysis, manuscript writing. K.M. Bogdanov – laboratory analysis, statistical processing, figure preparation. A.S. Sustretov – laboratory analysis, data interpretation, critical manuscript revision, scientific editing. The authors made a substantial contribution to the conception of the work, acquisition, analysis, interpretation of data for the work, drafting and revising the work, final approval of the version to be published and agree to be accountable for all aspects of the work.
Информация об авторах
Information about the authors
Трусов Юрий Александрович – врач-кардиолог, ассистент каф. пропедевтической терапии с курсом кардиологии ФГБОУ ВО СамГМУ. E-mail: doctr@autorambler.ru; ORCID: 0000-0001-6407-3880; SPIN-код: 3203-5314
Yuri А. Trusov – Assistant, Samara State Medical University.
E-mail: doctr@autorambler.ru; ORCID: 0000-0001-6407-3880; SPIN code: 3203-5314
Богданов Кирилл Михайлович – врач клинической лабораторной диагностики, ФГБОУ ВО СамГМУ. E-mail: k.m.bogdanov@samsmu.ru; ORCID: 0009-0005-0324-0514
Kirill M. Bogdanov – clinical laboratory diagnostics doctor, Samara State Medical University. E-mail: k.m.bogdanov@samsmu.ru; ORCID: 0009-0005-0324-0514
Сустретов Алексей Сергеевич – зав. лаб. метагеномики человека Научно-образовательного профессионального центра генетических и лабораторных технологий ФГБОУ ВО СамГМУ.
E-mail: a.s.sustretov@samsmu.ru; ORCID: 0000-0002-3021-2130; SPIN-код: 9001-7233
Aleksey S. Sustretov – head of the laboratory, Samara State Medical University. E-mail: a.s.sustretov@samsmu.ru; ORCID: 0000-0002-3021-2130; SPIN code: 9001-7233
Щукин Юрий Владимирович – д-р мед. наук, проф. каф. пропедевтической терапии с курсом кардиологии ФГБОУ ВО СамГМУ
Yuri V. Shchukin – Dr. Sci. (Med.), Professor, Samara State Medical University
Поступила в редакцию: 22.04.2025
Поступила после рецензирования: 12.05.2025
Принята к публикации: 22.05.2025
Received: 22.04.2025
Revised: 12.05.2025
Accepted: 22.05.2025
Список исп. литературыСкрыть список1. Berezin AE, Berezin AA. Biomarkers in heart failure: from research to clinical practice. Ann Lab Med 2023;43(3):225-36. DOI: 10.3343/alm.2023.43.3.225
2. Park JJ. Epidemiology, pathophysiology, diagnosis and treatment of heart failure in diabetes. Diabetes Metab J 2021;45(2):146-57. DOI: 10.4093/dmj.2021.0239
3. Castiglione V, Aimo A, Vergaro G et al. Biomarkers for the diagnosis and management of heart failure. Heart Fail Rev 2022;27(2):625-43. DOI: 10.1007/s10741-021-10105-w
4. Greene SJ. Worsening heart failure: nomenclature, epidemiology, and future directions: JACC review topic of the week. J Am Coll Cardiol 2023;81(4):413-24. DOI: 10.1016/j.jacc.2022.11.023
5. Wang XY, Zhang F, Zhang C et al. The biomarkers for acute myocardial infarction and heart failure. Biomed Res Int 2020;(2020):2018035. DOI: 10.1155/2020/2018035
6. Kumrić M. Clinical implications of uric acid in heart failure: a comprehensive review. Life (Basel) 2021;11(1):53. DOI: 10.3390/life11010053
7. Sciatti E, Merlo A, Scangiuzzi C et al. Prognostic value of sST2 in heart failure. J Clin Med 2023;23(12):3970. DOI: 10.3390/jcm12123970
8. Терещенко С.Н., Галявич А.С., Агеев Ф.Т. и др. Клинические рекомендации. Хроническая сердечная недостаточность. 2020. DOI: 10.15829/1560-4071-2020-4083
Tereshchenko S.N., Galyavich A.S., Ageev F.T. et al. Clinical recommendations. Chronic heart failure. 2020. DOI: 10.15829/1560-4071-2020-4083 (in Russian).
9. Groenewegen A, Rutten FH, Mosterd A et al. Epidemiology of heart failure. Eur J Heart Fail 2020;22(8):1342-56. DOI: 10.1002/ejhf.1858
10. McDonagh TA, Metra M, Adamo M et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Eur J Heart Fail 2022;24(1):4-131. DOI: 10.1002/ejhf.2333
11. Zeeden C, Obreht I, Veres D et al. Smoothed millennial-scale palaeoclimatic reference data as unconventional comparison targets: Application to European loess records. Sci Rep 2020;10(1):54-5. DOI: 10.1038/s41598-020-61528-8
12. Madan S, Mehra MR. Gut dysbiosis and heart failure: navigating the universe within. Eur J Heart Fail 2020;22(4):629-37. DOI: 10.1002/ejhf.1792
13. Zhang T, Xu C, Zhao R et al. Diagnostic Value of sST2 in Cardiovascular Diseases: A Systematic Review and Meta-Analysis. Front Cardiovasc Med 2020;(8):697837. DOI: 10.3389/fcvm.2021.697837
14. Mallick R, Ylä-Herttuala S. Therapeutic Potential of VEGF-B in Coronary Heart Disease and Heart Failure: Dream or Vision? Cells 2022;11(24):41-34. DOI: 10.3390/cells11244134
15. Shih YC, Xu Y, Cormier JN, et al. Incidence, treatment costs, and complications of lymphedema after breast cancer among women of working age: a 2-year follow-up study. J Clin Oncol 2009;27(12):2007-14. DOI: 10.1200/JCO.2008.18.3517
16. Wossen T, Abdoulaye T, Alene A et al. Measuring the impacts of adaptation strategies to drought stress: The case of drought tolerant maize varieties. J Environ Manage 2017;203(1):106-13. DOI: 10.1016/j.jenvman.2017.06.058
17. The Editorial Team (on behalf of the World Heart Federation). Abstracts from the World Congress of Cardiology/Brazilian Congress of Cardiology 2022. Global Heart. 2023;18(1):10.
18. Zhang J. Soluble ST2 in coronary artery disease: Clinical biomarkers and treatment guidance. Front Cardiovasc Med 2022;(9):924461. DOI: 10.3389/fcvm.2022.924461
19. Park S. Ability of soluble ST2 to predict left ventricular remodeling in patients with acute coronary syndrome. Heart Vessels 2022;р.1-11. DOI: 10.1007/s00380-021-01905-z
20. Artha IM. The Effects of Percutaneous Coronary Intervention (PCI) on Levels of MMP-9, sST2, NT-pro BNP, and Quality of Life in Patients with Chronic Total Coronary Artery Obstruction. DOI: 10.14740/cr1455
21. Barnett O, Kyyak Y, Halkevych M et al. Multimarker testing with NT-proBNP and sST2 in predicting cardiovascular complications in patients with ST-segment elevation myocardial infarction. Eur J Heart Fail 2022;(40):93. DOI: 10.1161/JAHA.120.017462
22. Ammar LA, Massoud GP, Chidiac C et al. BNP and NT-proBNP as prognostic biomarkers for the prediction of adverse outcomes in HFpEF patients: A systematic review and meta-analysis. Heart Fail Rev 2025;30(1):45-54. DOI: 10.1007/s10741-024-10442-6
23. Stătescu C. From classic to modern prognostic biomarkers in patients with acute myocardial infarction. Int J Mol Sci 2022;23(16):9168. DOI: 10.3390/ijms23169168


