Клинический разбор в общей медицине №9 2025
Patrice Lumumba People’s Friendship University of Russia (RUDN University), Moscow, Russia
omekan@mail.ru
Abstract
Until recently, it was difficult to discuss such a narrow, complex problem associated with the physiological/lactation amenorrhea due to terminological defects and the lack of appropriate attention to the problem from both medical science and clinicians. Today, genitourinary syndrome of lactation (GSL) is a frequently used term reflecting the symptoms of vulvovaginal atrophy against the background of the decline in the quality of life in women during lactation. The review covers the issues of GSL, from pathogenesis to the principles of therapy.
Keywords: genitourinary syndrome of lactation, vulvovaginal atrophy, local hormone therapy, estriol, lubricants, remodeling laser therapy, pelvic floor muscle training.
For citation: Orazov M.R., Radzinsky V.E., Dolgov E.D. Genitourinary syndrome of lactation – a new name for an old problem? Clinical review for general practice. 2025; 6 (9): 19–24 (In Russ.). DOI: 10.47407/kr2025.6.9.00668
Послеродовый период – вызов или «бархатный сезон»?
Совсем недавно в ходе приема пациенток в послеродовом периоде, обращавшихся с совершенно разными жалобами и запросами, мы решили провести своего рода независимый опрос и спрашивали каждую: «что для Вас есть материнство?». Безусловно, чаще всего женщины отвечали, что материнство – это смысл жизни, их предназначение и одна из главных радостей жизни. Однако наиболее отчетливо мы запомнили ответ одной пациентки, которая сказала, что «материнство – это умение держать баланс между любовью к ребенку, собственными физиологическими потребностями и эмоциональной гармонией». И данное утверждение, действительно, отражает основную суть «здорового» послеродового периода, в котором нет понятия послеродового «блюза». В большей степени все это относится к ментальной составляющей «постпартума», но где же тогда находится грань физического благополучия? И данный вопрос является наиболее сложным. Мы, как акушеры-гинекологи, должны признать, что роды (независимо от типа родоразрешения – per vias naturales или оперативные) оказывают большую нагрузку на женский организм и порой в некоторой степени истощают его ресурс с целью рождения здорового потомства. И после столь большой нагрузки пациентка по всем «классическим канонам» приступает к грудному вскармливанию, которое имеет ряд доказанных десятками исследований преференций как для женского здоровья в целом, так и здоровья ребенка в частности. Кроме того, именно грудное вскармливание является одним из наиболее надежных методов контрацепции в первые 6 мес послеродового периода. Однако продолжительное грудное вскармливание, кроме позитивных опций, может стать фактором, опосредованно снижающим качество жизни женщины. Типичная клиническая ситуация в ходе приема пациентки после кормления на протяжении 1,5–2,0 мес: жалобы на сухость и жжение в области вульвовагинальной зоны, а также существенное снижение качества сексуальной жизни, ассоциированное с наличием диспареунии. Мы уверены, что буквально каждый акушер-гинеколог в рутинных реалиях с такой клинической ситуацией сталкивается каждый день. И, увы, нужно признать, что данный клинический кейс нередко может ввергнуть в ступор, поскольку стигматизация периода лактации как времени, в рамках которого запрещено практически все (и особенно «злополучные» гормоны), привела к тому, что нередко клиницист загоняет себя в рамки стереотипов, выбраться из которых крайне затруднительно. В этой связи целью данной статьи является тезисное рассмотрение генитоуринарного лактационного синдрома (ГУЛС) в качестве сателлита персоны нон грата послеродового периода и освещение современных стратегией менеджмента столь особенной когорты пациенток.
Генитоуринарный синдром лактации: от патогенеза до диагностики
Патогенетические аспекты. Весьма парадоксальным является то, что глобальное «обнародование» и появление самого понятия ГУЛС приходится именно на 2024–2025 гг. И, действительно, данная проблема для любого акушера-гинеколога не нова, однако до недавнего времени четкой ее дефиниции не было. И вот сейчас мы можем использовать термин ГУЛС, который весьма похож на не менее актуальную и знакомую проблему – генитоуринарный менопаузальный синдром (ГУМС). Так в чем же разница между данными нозологиями и есть ли она вообще? Давайте разбираться.
По своей сути ГУЛС, как и ГУМС, – это симптомокомплекс, возникающий вследствие атрофических изменений вульвовагинальной зоны на фоне временной (ГУЛС) или постоянной (ГУМС) гипоэстрогении [1, 2]. При этом в основе лактационно-индуцированной вульвовагинальной атрофии (ВВА) прежде всего лежит высокий уровень пролактина, сопровождающий 2-ю стадию лактогенеза [3]. Хорошо известно, что гистоструктура «репродуктивного отдела» передней доли гипофиза представлена двумя ассоциациями секреторно-активных клеток: гонадотрофами и лактотрофами. Первая представлена клетками, секретирующими фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ), а вторая группа включает клетки, вырабатывающие пролактин. Особенности взаимодействия между данными группами выстроены по типу отрицательной обратной связи или по принципу «одних валенок на троих» – повышение уровня гонадотропных гормонов угнетает выработку пролактина и наоборот [4, 5]. Данный механизм эндокринного мессенджинга реализуется путем ингибирования кисспептиновых нейронов гипоталамуса, регулирующих цирхоральный ритм выброса гонадотропин-рилизинг-гормона (ГнРГ) [6, 7]. Доказано, что основным ингибирующим механизмом пролактина является его способность подавлять экспрессию мРНК как кисспептина, так и ГнРГ, вследствие чего происходит подавление выработки ФСГ и ЛГ с последующим развитием ановуляции и, соответственно, гипоэстрогении [7]. Описанные изменения приводят к развитию гипоэстрогенного состояния, полностью идентичного таковому в постменопаузе. При этом в основе ГУМС лежит другой «низлежащий механизм»: истощение овариального резерва → падение уровня прогестерона и эстрадиола → выраженная гипоэстрогения. Таким образом, различия между ГУЛС и ГУМС заканчиваются на этапе патогенетического каскада, поскольку итог данных нозологий – выраженная гипоэстрогения, отражающаяся на тканях вульвовагинальной зоны. Вместе с тем системная гипоэстрогения, в том числе у лактирующих пациенток, приводит к неизбежному снижению пролиферативного и регенераторного потенциала эпителиального компартмента вульвовагинальной зоны. Снижение/уменьшение толщины эпителиального пласта, лубрикации и эластичности тканей – вот три главных «локализованных атрибута» гипоэстрогении [8].
Важно отметить, что в целом грудное вскармливание не выступает «гарантом» развития ГУЛС. Так, по данным недавнего крупного метаанализа S. Perelmuter и соавт. (2025), основанного на результатах 68 исследований, было выявлено, что признаки атрофии и сухости в области вульвовагинальной зоны на фоне грудного вскармливания отмечаются у 63,9 и 53,6% пациенток соответственно [9]. Таким образом, чуть больше половины лактирующих женщин сталкиваются с ГУЛС, при этом гипоэстрогения отмечается у всех. Вероятно, это связано с индивидуальными особенностями локального тканевого гомеостаза вульвовагинальной зоны, которые иногда способны скомпенсировать прогрессирующие эндогенные изменения, однако выяснение причины данного феномена – прерогатива дальнейших исследований.
Клинические детерминанты ГУЛС. Как мы выше отметили, ГУЛС по своей сути идентичен ГУМС. И в этой связи клиническая картина данных состояний также будет схожа. Согласно имеющимся данным, у пациенток с ГУЛС можно выделить следующие группы симптомов [10]:
– вульвовагинальные симптомы: зуд, сухость, раздражение, аномальные выделения из половых путей;
– различные фенотипы дисфункции тазового дна: синдром вагинальной релаксации, гипо-/гиперкинетическая дисфункция мышц тазового дна и дискинетическая дисфункция мышц тазового дна;
– урологические симптомы: дизурия, рецидивирующие инфекции нижних мочевыводящих путей, недержание мочи, поллакиурия, синдром болезненного мочевого пузыря;
– различные фенотипы сексуальной дисфункции: снижение сексуального влечения/интереса (отношение шансов – ОШ 2,2), оргазмические дисфункции, снижение сексуальной удовлетворенности, выраженная диспареуния.
Принципиально важно помнить, что для женщины в послеродовом периоде одним из наиболее актуальных вопросов является восстановление/возобновление регулярной половой жизни. Именно поэтому пациентки даже с легкими проявлениями ВВА после первого коитуса в послеродовом периоде сталкиваются с выраженной диспареунией, которая и будет являться наиболее распространенной жалобой большинства пациенток с ГУЛС. Согласно результатам исследования S. Perelmuter и соавт. (2025), было доказано, что больше половины женщин (60%) в периоде лактации в течение
3 мес после родов сталкиваются с диспареунией. При этом отсутствие терапевтических вмешательств у пациенток с признаками ГУЛС увеличивает вероятность прогрессирующего течения коитальной боли (ОШ 3,36) [11]. Все вышеуказанное касается и других клинических детерминант ГУЛС. В этой связи важно понимать, что появление у пациентки первых признаков ВВА знаменует неуклонное прогрессирование интенсивности симптоматики и, как следствие, стремительное снижение качества жизни [12].
Диагностический алгоритм ГУЛС. В настоящее время в мире в целом и в Российской Федерации в частности отсутствуют целенаправленные рекомендации по ведению пациенток с ГУЛС. Связано это опять же с полной схожестью данных нозологических единиц. В этой связи в рамках диагностики указанных расстройств легитимным будет использование федеральных клинических рекомендаций «Менопауза и климактерическое состояние у женщины» (РОАГ, 2025 г.), которые регламентируют ведение пациенток с ВВА. Данный протокол включает следующие диагностические мероприятия [13]:
– оценка клинико-анамнестических данных: выявление типичных жалоб для урогенитальной атрофии (см. выше);
– физикальное обследование: визуальный осмотр наружных половых органов и бимануальное влагалищное исследование;
– лабораторное обследование: определение pH вагинального секрета + молекулярно-биологическое исследование влагалищного отделяемого на микроорганизмы – маркеры бактериального вагиноза или микробиологическое (культуральное) исследование отделяемого женских половых органов на аэробные и факультативно-анаэробные микроорганизмы для оценки микробиоты влагалища.
Аналогичная позиция отражена и в рекомендациях Международного общества по изучению вульвовагинальных заболеваний (ISSVD, от 2023 г.): с целью верификации ВВА необходима оценка клинико-анамнестических данных в сочетании с определением pH влагалищного отделяемого и микроскопией влагалищного мазка [14]. Однако, согласно другим международным данным, в арсенале клинициста есть и другие дополнительные инструменты для объективизации жалоб, диагностики ВВА и определения ее степени тяжести. К таковым относятся измерение индекса вагинального здоровья (G. Bachmann), индекса созревания влагалищного эпителия и индекса женской сексуальности [15–18].
Менеджмент пациенток с вульвовагинальной атрофией во время лактации
После успешной верификации ГУЛС клиницист обязан назначить эффективную и, самое главное, безопасную терапию ВВА. Именно здесь и скрывается множество неясных вопросов как со стороны пациентки, так и со стороны клинициста. Мы полагаем, что основными целями терапии ГУЛС должны служить:
– коррекция ВВА;
– купирование диспареунии;
– коррекция расстройств мочеиспускания и профилактика рецидивирующих инфекций мочевыводящих путей;
– лечение дисфункций мышц тазового дна;
– коррекция сексуальной дисфункции;
– повышение общего качества жизни.
Вместе с тем в основе терапевтического ведения пациенток данной когорты лежит назначение препаратов и средств, в инструкции к которым отмечено, что лактация не является противопоказанием для их использования.
Локальная гормональная терапия
В настоящее время в РФ зарегистрированы и используются препараты эстриола для локальной гормональной терапии ВВА в стандартной (0,5 мг), низкой (0,2 мг) и ультранизкой дозе (0,05 и 0,03 мг) для лечения ГУМС. В этой связи важно отметить позицию Международного общества по инфекционным заболеваниям в акушерстве и гинекологии (ISIDOG, 2023), согласно которой использование ультранизкой дозы эстриола (0,03 мг) часто эквивалентно по эффективности более высоким дозам препарата, из-за чего является универсальным и предпочтительным вариантом лечения ВВА у всех пациенток [19]. Единственным зарегистрированным средством в РФ, не имеющим противопоказаний для использования в период лактации, является препарат на основе 0,03 мг эстриола в сочетании с лиофилизированными ацидофильными лактобактериями
(Гинофлор Э). Согласно результатам ряда отечественных и международных исследований, данный препарат способствует [20–23]:
– купированию ВВА;
– снижению степени тяжести стрессового недержания мочи;
– увеличению численности лактобациллярной флоры;
– купированию воспалительных изменений вульвовагинальной зоны;
– увеличению толщины эпителиального компартмента влагалища (снижение числа парабазальных клеток и улучшение индекса созревания вагинального эпителия);
– улучшению качества сексуальной жизни.
В заключение важно отметить результаты недавнего исследования отечественных коллег (2025), включавшего 24 пациентки с верифицированным ГУЛС и направленного на изучение эффективности локальной гормональной терапии ультранизкими дозами эстриола в сочетании с лиофилизированными лактобактериями (Гинофлор). Согласно полученным данным, использование локальной гормональной терапии в течение 1 мес способствовало статистически значимому снижению вагинального pH и повышению индекса вагинального здоровья (p<0,05). При этом положительная динамика на фоне терапии сохранялась на протяжении всех 3 мес исследования [24].
Таким образом, установлено, что локальная гормональная терапия с использованием ультранизких доз эстриола в сочетании с лиофилизированными лактобактериями (Гинофлор) является эффективным и
безопасным вариантом терапии ВВА, а учитывая, что данный препарат разрешен к использованию в период лактации, он является универсальным методом для патогенетической терапии ГУЛС.
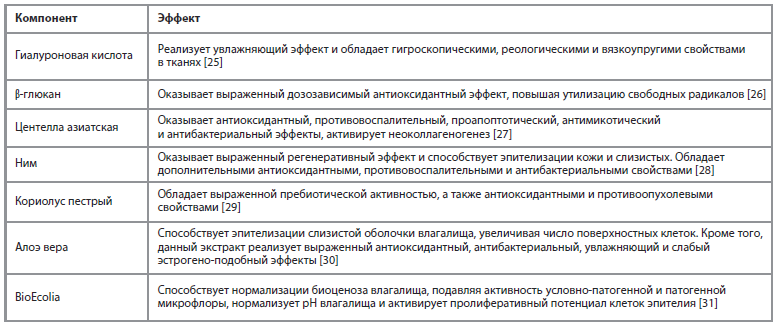
1. Лубриканты. В настоящее время лубриканты являются основой симптоматической терапии ВВА, которую чаще всего используют «по требованию». Однако стремительное развитие рынка увлажняющих средств привело к появлению уникальных вариантов не только для «разовой» симптоматической коррекции, но и для регулярного использования с целью поддержания здорового состояния вульвовагинальной зоны. В этой связи важно отметить, что недавно в РФ появился инновационный мультикомпонентный интимный гель (Папилокаре), оказывающий не только увлажняющий эффект, но и обладающий рядом дополнительных регуляторных/восстановительных преференций. В состав данного геля входит 7 активных компонентов, заключенные:
– в ниосомы (микро-капсулы для доставки компонентов в глубокие слои кожи и слизистой) – гиалуроновая кислота и β-глюкан;
– фитосомы (фосфолипид-содержащие структуры для эффективной доставки в глубокие слои кожи и слизистой) – экстракт центеллы азиатской, а также экстракты нима, кориолуса пестрого, алоэ вера и пребиотик BioEcolia.
Учитывая столь разнообразный состав данного средства, важно привести краткую «сводку» о доказанной роли каждого компонента в его составе (см. таблицу).
Таким образом, важно резюмировать, что столь мультикомпонентный состав геля Папилокаре способствует реализации не только увлажняющего (как у абсолютного большинства лубрикантов), но и ряда дополнительных эффектов, крайне актуальных для пациенток с ГУЛС, что делает его универсальным средством для комплексной симптоматический терапии ВВА.
2. Тренировка мышц тазового дна (ТМТД). Основными аппаратными методами ТМТД являются БОС-терапия, электромагнитная стимуляция (TOP FMS – Flat Magnetic Stimulation, технологии электромагнитной стимуляции мышц тазового дна Dr. Arnold). Основным показанием для использования данных методов является коррекция дисфункций мышц тазового дна, которые часто отмечаются в послеродовом периоде и могут сочетаться с ГУЛС. В этой связи важно отметить результаты недавнего исследования Y. Xu и соавт. (2025), включавшего 165 женщин с гиперкинетической дисфункцией мышц тазового дна в послеродовом периоде, поровну разделенных на 3 группы: группа А – коррекция образа жизни, группа B – коррекция образа жизни + БОС-терапия и электростимуляция, группа C – коррекция образа жизни + БОС-терапия и электростимуляция + миофасциальные манипуляции на тазовом дне. В результате было доказано, что наибольшая эффективность лечения ГУЛС отмечалась в группах B и C (87 и 94,3%; p<0,05). Аналогичная тенденция отмечалась у ВАШ-показателей (болезненность при пальпации тазового дна) и показателей потенциала покоя мышц тазового дна [32]. Таким образом, была доказана высокая эффективность комбинированной физиотерапевтической коррекции дисфункций мышц тазового дна.
3. Лазерная ремоделирующая терапия. Важно отметить, что в настоящее время лазерная ремоделирующая терапия не рассмотрена в качестве метода коррекции ВВА в рамках отечественных клинических рекомендаций. Однако со временем данный прогрессивный и многообещающий метод постепенно входит в международные гайдлайны с пометкой о потенциальном положительном действии в отношении лечения симптомов ВВА, и исследования по оценке эффективности и безопасности продолжаются [15, 33]. Вместе с тем в РФ уже несколько лет доступна легитимная технология фракционной CO2-лазерной ремоделирующей терапии (MonaLisa Touch, DEKA), продемонстрировавшая высокую эффективность и безопасность в лечении ВВА. Однако до недавнего момента отсутствовали данные об эффективности использования этой технологии в рамках ГУЛС. В этой связи необходимо отметить результаты недавнего исследования (2025), согласно которым лазерная ремоделирующая терапия в течение 2–3 сеансов с использованием фракционного CO2-лазера в технологии MonaLisa Touch, DEKA у пациенток с верифицированным ГУЛС (средний период лактации составил 3,3 мес) способствовала значимому снижению сухости вульвовагинальной зоны и выраженности диспареунии. При этом индекс вагинального здоровья достиг физиологических параметров уже после первого сеанса лазерной ремоделирующей терапии (p<0,05) и оставался стабильным на протяжении всего исследования [34]. В этой связи авторы сделали закономерный вывод о том, что лазерная ремоделирующая терапия ГУЛС – это эффективный метод купирования ВВА.
Вместе с тем важно понимать, что в основе механизма действия лазерного ремоделирования лежит аблация слизистой влагалища, запускающего процессы регенерации, пролиферации, ангиогенеза и неоколлагеногенеза. В этой связи у пациенток с выраженным ГУЛС возможно предэкспозиционное использование локальной гормональной терапии ультранизкими дозами эстриола в сочетании с лиофилизированными лактобактериями (Гинофлор Э) с последующей лазерной ремоделирующей терапией (с целью повышения исходов) и дальнейшей поддерживающей гормональной терапией. И мы полагаем, что данная тактика при отсутствии противопоказаний к гормональному менеджменту ГУЛС является более состоятельной, поскольку именно локальная гормональная терапия по-прежнему остается золотым стандартом лечения ВВА.
На основании многолетнего опыта нами разработаны алгоритмы персонифицированной комплексной терапии ГУЛС, которые помогут клиницисту в рутинной практике.
Алгоритмы комплексной терапии ГУЛС
• Пациентки с ГУЛС легкой степени тяжести без дисфункций мышц тазового дна – локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед (затем переход на поддерживающий режим – 1 раз в 1–2 нед длительно) + использование увлажняющего геля (2 и более раз в неделю) на основе растительных компонентов (Папилокаре) с целью улучшения клинических результатов ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре).
• Пациентки с ГУЛС легкой степени тяжести с дисфункциями мышц тазового дна – локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед (затем переход на поддерживающий режим – 1 раз в 1–2 нед длительно) + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold) ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре) + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold).
• Пациентки с ГУЛС средней/тяжелой степени без дисфункций мышц тазового дна – предэкспозиционная локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед до лазерного ремоделирования, старт CO2-лазерной ремоделирующей терапии по технологии MonaLisa Touch DEKA и последующая поддерживающая терапия – 1 раз в 1–2 нед длительно ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре) в течение 1–2 нед до лазерного ремоделирования с последующей лазерной ремоделирующей терапией по технологии MonaLisa Touch DEKA, а затем продолжение использования увлажняющего геля Папилокаре на регулярной основе.
• Пациентки с ГУЛС средней/тяжелой степени без дисфункций мышц тазового дна – предэкспозиционная локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед до лазерного ремоделирования, затем проведение лазерной ремоделирующей терапии по технологии MonaLisa Touch DEKA и последующая поддерживающая терапия – 1 раз в 1–2 нед длительно + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold) ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре) в течение 1–2 нед до лазерного ремоделирования с последующей лазерной ремоделирующей терапией по технологии MonaLisa Touch DEKA, а затем продолжение использования увлажняющего геля на регулярной основе + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold).
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Mekan R. Orazov – Dr. Sci. (Med.), Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Радзинский Виктор Евсеевич – заслуженный деятель науки РФ, академик РАН, д-р мед. наук, проф., зав. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Viktor E. Radzinsky – Honored Scientist of the Russian Federation, Acad. RAS, Dr. Sci. (Med.), Full Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Долгов Евгений Денисович – клинический ординатор каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Evgeny D. Dolgov – Clinical Resident, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Поступила в редакцию: 27.08.2025
Поступила после рецензирования: 02.09.2025
Принята к публикации: 04.09.2025
Received: 27.08.2025
Revised: 02.09.2025
Accepted: 04.09.2025
Клинический разбор в общей медицине №9 2025
Генитоуринарный лактационный синдром – новое название старой проблемы?
Номера страниц в выпуске:19-24
Аннотация
До недавнего момента обсуждение столь узкой и сложной проблемы на фоне физиологической/лактационной аменореи было затруднено ввиду дефектов терминологии и отсутствия должного внимания к ней как со стороны медицинской науки, так и со стороны клинициста. В настоящее время генитоуринарный лактационный синдром (ГУЛС) – часто используемая терминология, отражающая симптоматику вульвовагинальной атрофии на фоне снижения качества жизни у женщин в период лактации. В обзоре освещены проблемы ГУЛС от патогенеза до принципов терапии.
Ключевые слова: генитоуринарный лактационный синдром, вульвовагинальная атрофия, локальная гормональная терапия, эстриол, лубриканты, лазерная ремоделирующая терапия, тренировка мышц тазового дна.
Для цитирования: Оразов М.Р., Радзинский В.Е., Долгов Е.Д. Генитоуринарный лактационный синдром – новое название старой проблемы? Клинический разбор в общей медицине. 2025; 6 (9): 19–24. DOI: 10.47407/kr2025.6.9.00668
До недавнего момента обсуждение столь узкой и сложной проблемы на фоне физиологической/лактационной аменореи было затруднено ввиду дефектов терминологии и отсутствия должного внимания к ней как со стороны медицинской науки, так и со стороны клинициста. В настоящее время генитоуринарный лактационный синдром (ГУЛС) – часто используемая терминология, отражающая симптоматику вульвовагинальной атрофии на фоне снижения качества жизни у женщин в период лактации. В обзоре освещены проблемы ГУЛС от патогенеза до принципов терапии.
Ключевые слова: генитоуринарный лактационный синдром, вульвовагинальная атрофия, локальная гормональная терапия, эстриол, лубриканты, лазерная ремоделирующая терапия, тренировка мышц тазового дна.
Для цитирования: Оразов М.Р., Радзинский В.Е., Долгов Е.Д. Генитоуринарный лактационный синдром – новое название старой проблемы? Клинический разбор в общей медицине. 2025; 6 (9): 19–24. DOI: 10.47407/kr2025.6.9.00668
Genitourinary syndrome of lactation – a new name for an old problem?
Mekan R. Orazov, Viktor E. Radzinsky, Evgeny D. DolgovPatrice Lumumba People’s Friendship University of Russia (RUDN University), Moscow, Russia
omekan@mail.ru
Abstract
Until recently, it was difficult to discuss such a narrow, complex problem associated with the physiological/lactation amenorrhea due to terminological defects and the lack of appropriate attention to the problem from both medical science and clinicians. Today, genitourinary syndrome of lactation (GSL) is a frequently used term reflecting the symptoms of vulvovaginal atrophy against the background of the decline in the quality of life in women during lactation. The review covers the issues of GSL, from pathogenesis to the principles of therapy.
Keywords: genitourinary syndrome of lactation, vulvovaginal atrophy, local hormone therapy, estriol, lubricants, remodeling laser therapy, pelvic floor muscle training.
For citation: Orazov M.R., Radzinsky V.E., Dolgov E.D. Genitourinary syndrome of lactation – a new name for an old problem? Clinical review for general practice. 2025; 6 (9): 19–24 (In Russ.). DOI: 10.47407/kr2025.6.9.00668
Послеродовый период – вызов или «бархатный сезон»?
Совсем недавно в ходе приема пациенток в послеродовом периоде, обращавшихся с совершенно разными жалобами и запросами, мы решили провести своего рода независимый опрос и спрашивали каждую: «что для Вас есть материнство?». Безусловно, чаще всего женщины отвечали, что материнство – это смысл жизни, их предназначение и одна из главных радостей жизни. Однако наиболее отчетливо мы запомнили ответ одной пациентки, которая сказала, что «материнство – это умение держать баланс между любовью к ребенку, собственными физиологическими потребностями и эмоциональной гармонией». И данное утверждение, действительно, отражает основную суть «здорового» послеродового периода, в котором нет понятия послеродового «блюза». В большей степени все это относится к ментальной составляющей «постпартума», но где же тогда находится грань физического благополучия? И данный вопрос является наиболее сложным. Мы, как акушеры-гинекологи, должны признать, что роды (независимо от типа родоразрешения – per vias naturales или оперативные) оказывают большую нагрузку на женский организм и порой в некоторой степени истощают его ресурс с целью рождения здорового потомства. И после столь большой нагрузки пациентка по всем «классическим канонам» приступает к грудному вскармливанию, которое имеет ряд доказанных десятками исследований преференций как для женского здоровья в целом, так и здоровья ребенка в частности. Кроме того, именно грудное вскармливание является одним из наиболее надежных методов контрацепции в первые 6 мес послеродового периода. Однако продолжительное грудное вскармливание, кроме позитивных опций, может стать фактором, опосредованно снижающим качество жизни женщины. Типичная клиническая ситуация в ходе приема пациентки после кормления на протяжении 1,5–2,0 мес: жалобы на сухость и жжение в области вульвовагинальной зоны, а также существенное снижение качества сексуальной жизни, ассоциированное с наличием диспареунии. Мы уверены, что буквально каждый акушер-гинеколог в рутинных реалиях с такой клинической ситуацией сталкивается каждый день. И, увы, нужно признать, что данный клинический кейс нередко может ввергнуть в ступор, поскольку стигматизация периода лактации как времени, в рамках которого запрещено практически все (и особенно «злополучные» гормоны), привела к тому, что нередко клиницист загоняет себя в рамки стереотипов, выбраться из которых крайне затруднительно. В этой связи целью данной статьи является тезисное рассмотрение генитоуринарного лактационного синдрома (ГУЛС) в качестве сателлита персоны нон грата послеродового периода и освещение современных стратегией менеджмента столь особенной когорты пациенток.
Генитоуринарный синдром лактации: от патогенеза до диагностики
Патогенетические аспекты. Весьма парадоксальным является то, что глобальное «обнародование» и появление самого понятия ГУЛС приходится именно на 2024–2025 гг. И, действительно, данная проблема для любого акушера-гинеколога не нова, однако до недавнего времени четкой ее дефиниции не было. И вот сейчас мы можем использовать термин ГУЛС, который весьма похож на не менее актуальную и знакомую проблему – генитоуринарный менопаузальный синдром (ГУМС). Так в чем же разница между данными нозологиями и есть ли она вообще? Давайте разбираться.
По своей сути ГУЛС, как и ГУМС, – это симптомокомплекс, возникающий вследствие атрофических изменений вульвовагинальной зоны на фоне временной (ГУЛС) или постоянной (ГУМС) гипоэстрогении [1, 2]. При этом в основе лактационно-индуцированной вульвовагинальной атрофии (ВВА) прежде всего лежит высокий уровень пролактина, сопровождающий 2-ю стадию лактогенеза [3]. Хорошо известно, что гистоструктура «репродуктивного отдела» передней доли гипофиза представлена двумя ассоциациями секреторно-активных клеток: гонадотрофами и лактотрофами. Первая представлена клетками, секретирующими фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ), а вторая группа включает клетки, вырабатывающие пролактин. Особенности взаимодействия между данными группами выстроены по типу отрицательной обратной связи или по принципу «одних валенок на троих» – повышение уровня гонадотропных гормонов угнетает выработку пролактина и наоборот [4, 5]. Данный механизм эндокринного мессенджинга реализуется путем ингибирования кисспептиновых нейронов гипоталамуса, регулирующих цирхоральный ритм выброса гонадотропин-рилизинг-гормона (ГнРГ) [6, 7]. Доказано, что основным ингибирующим механизмом пролактина является его способность подавлять экспрессию мРНК как кисспептина, так и ГнРГ, вследствие чего происходит подавление выработки ФСГ и ЛГ с последующим развитием ановуляции и, соответственно, гипоэстрогении [7]. Описанные изменения приводят к развитию гипоэстрогенного состояния, полностью идентичного таковому в постменопаузе. При этом в основе ГУМС лежит другой «низлежащий механизм»: истощение овариального резерва → падение уровня прогестерона и эстрадиола → выраженная гипоэстрогения. Таким образом, различия между ГУЛС и ГУМС заканчиваются на этапе патогенетического каскада, поскольку итог данных нозологий – выраженная гипоэстрогения, отражающаяся на тканях вульвовагинальной зоны. Вместе с тем системная гипоэстрогения, в том числе у лактирующих пациенток, приводит к неизбежному снижению пролиферативного и регенераторного потенциала эпителиального компартмента вульвовагинальной зоны. Снижение/уменьшение толщины эпителиального пласта, лубрикации и эластичности тканей – вот три главных «локализованных атрибута» гипоэстрогении [8].
Важно отметить, что в целом грудное вскармливание не выступает «гарантом» развития ГУЛС. Так, по данным недавнего крупного метаанализа S. Perelmuter и соавт. (2025), основанного на результатах 68 исследований, было выявлено, что признаки атрофии и сухости в области вульвовагинальной зоны на фоне грудного вскармливания отмечаются у 63,9 и 53,6% пациенток соответственно [9]. Таким образом, чуть больше половины лактирующих женщин сталкиваются с ГУЛС, при этом гипоэстрогения отмечается у всех. Вероятно, это связано с индивидуальными особенностями локального тканевого гомеостаза вульвовагинальной зоны, которые иногда способны скомпенсировать прогрессирующие эндогенные изменения, однако выяснение причины данного феномена – прерогатива дальнейших исследований.
Клинические детерминанты ГУЛС. Как мы выше отметили, ГУЛС по своей сути идентичен ГУМС. И в этой связи клиническая картина данных состояний также будет схожа. Согласно имеющимся данным, у пациенток с ГУЛС можно выделить следующие группы симптомов [10]:
– вульвовагинальные симптомы: зуд, сухость, раздражение, аномальные выделения из половых путей;
– различные фенотипы дисфункции тазового дна: синдром вагинальной релаксации, гипо-/гиперкинетическая дисфункция мышц тазового дна и дискинетическая дисфункция мышц тазового дна;
– урологические симптомы: дизурия, рецидивирующие инфекции нижних мочевыводящих путей, недержание мочи, поллакиурия, синдром болезненного мочевого пузыря;
– различные фенотипы сексуальной дисфункции: снижение сексуального влечения/интереса (отношение шансов – ОШ 2,2), оргазмические дисфункции, снижение сексуальной удовлетворенности, выраженная диспареуния.
Принципиально важно помнить, что для женщины в послеродовом периоде одним из наиболее актуальных вопросов является восстановление/возобновление регулярной половой жизни. Именно поэтому пациентки даже с легкими проявлениями ВВА после первого коитуса в послеродовом периоде сталкиваются с выраженной диспареунией, которая и будет являться наиболее распространенной жалобой большинства пациенток с ГУЛС. Согласно результатам исследования S. Perelmuter и соавт. (2025), было доказано, что больше половины женщин (60%) в периоде лактации в течение
3 мес после родов сталкиваются с диспареунией. При этом отсутствие терапевтических вмешательств у пациенток с признаками ГУЛС увеличивает вероятность прогрессирующего течения коитальной боли (ОШ 3,36) [11]. Все вышеуказанное касается и других клинических детерминант ГУЛС. В этой связи важно понимать, что появление у пациентки первых признаков ВВА знаменует неуклонное прогрессирование интенсивности симптоматики и, как следствие, стремительное снижение качества жизни [12].
Диагностический алгоритм ГУЛС. В настоящее время в мире в целом и в Российской Федерации в частности отсутствуют целенаправленные рекомендации по ведению пациенток с ГУЛС. Связано это опять же с полной схожестью данных нозологических единиц. В этой связи в рамках диагностики указанных расстройств легитимным будет использование федеральных клинических рекомендаций «Менопауза и климактерическое состояние у женщины» (РОАГ, 2025 г.), которые регламентируют ведение пациенток с ВВА. Данный протокол включает следующие диагностические мероприятия [13]:
– оценка клинико-анамнестических данных: выявление типичных жалоб для урогенитальной атрофии (см. выше);
– физикальное обследование: визуальный осмотр наружных половых органов и бимануальное влагалищное исследование;
– лабораторное обследование: определение pH вагинального секрета + молекулярно-биологическое исследование влагалищного отделяемого на микроорганизмы – маркеры бактериального вагиноза или микробиологическое (культуральное) исследование отделяемого женских половых органов на аэробные и факультативно-анаэробные микроорганизмы для оценки микробиоты влагалища.
Аналогичная позиция отражена и в рекомендациях Международного общества по изучению вульвовагинальных заболеваний (ISSVD, от 2023 г.): с целью верификации ВВА необходима оценка клинико-анамнестических данных в сочетании с определением pH влагалищного отделяемого и микроскопией влагалищного мазка [14]. Однако, согласно другим международным данным, в арсенале клинициста есть и другие дополнительные инструменты для объективизации жалоб, диагностики ВВА и определения ее степени тяжести. К таковым относятся измерение индекса вагинального здоровья (G. Bachmann), индекса созревания влагалищного эпителия и индекса женской сексуальности [15–18].
Менеджмент пациенток с вульвовагинальной атрофией во время лактации
После успешной верификации ГУЛС клиницист обязан назначить эффективную и, самое главное, безопасную терапию ВВА. Именно здесь и скрывается множество неясных вопросов как со стороны пациентки, так и со стороны клинициста. Мы полагаем, что основными целями терапии ГУЛС должны служить:
– коррекция ВВА;
– купирование диспареунии;
– коррекция расстройств мочеиспускания и профилактика рецидивирующих инфекций мочевыводящих путей;
– лечение дисфункций мышц тазового дна;
– коррекция сексуальной дисфункции;
– повышение общего качества жизни.
Вместе с тем в основе терапевтического ведения пациенток данной когорты лежит назначение препаратов и средств, в инструкции к которым отмечено, что лактация не является противопоказанием для их использования.
Локальная гормональная терапия
В настоящее время в РФ зарегистрированы и используются препараты эстриола для локальной гормональной терапии ВВА в стандартной (0,5 мг), низкой (0,2 мг) и ультранизкой дозе (0,05 и 0,03 мг) для лечения ГУМС. В этой связи важно отметить позицию Международного общества по инфекционным заболеваниям в акушерстве и гинекологии (ISIDOG, 2023), согласно которой использование ультранизкой дозы эстриола (0,03 мг) часто эквивалентно по эффективности более высоким дозам препарата, из-за чего является универсальным и предпочтительным вариантом лечения ВВА у всех пациенток [19]. Единственным зарегистрированным средством в РФ, не имеющим противопоказаний для использования в период лактации, является препарат на основе 0,03 мг эстриола в сочетании с лиофилизированными ацидофильными лактобактериями
(Гинофлор Э). Согласно результатам ряда отечественных и международных исследований, данный препарат способствует [20–23]:
– купированию ВВА;
– снижению степени тяжести стрессового недержания мочи;
– увеличению численности лактобациллярной флоры;
– купированию воспалительных изменений вульвовагинальной зоны;
– увеличению толщины эпителиального компартмента влагалища (снижение числа парабазальных клеток и улучшение индекса созревания вагинального эпителия);
– улучшению качества сексуальной жизни.
В заключение важно отметить результаты недавнего исследования отечественных коллег (2025), включавшего 24 пациентки с верифицированным ГУЛС и направленного на изучение эффективности локальной гормональной терапии ультранизкими дозами эстриола в сочетании с лиофилизированными лактобактериями (Гинофлор). Согласно полученным данным, использование локальной гормональной терапии в течение 1 мес способствовало статистически значимому снижению вагинального pH и повышению индекса вагинального здоровья (p<0,05). При этом положительная динамика на фоне терапии сохранялась на протяжении всех 3 мес исследования [24].
Таким образом, установлено, что локальная гормональная терапия с использованием ультранизких доз эстриола в сочетании с лиофилизированными лактобактериями (Гинофлор) является эффективным и
безопасным вариантом терапии ВВА, а учитывая, что данный препарат разрешен к использованию в период лактации, он является универсальным методом для патогенетической терапии ГУЛС.
1. Лубриканты. В настоящее время лубриканты являются основой симптоматической терапии ВВА, которую чаще всего используют «по требованию». Однако стремительное развитие рынка увлажняющих средств привело к появлению уникальных вариантов не только для «разовой» симптоматической коррекции, но и для регулярного использования с целью поддержания здорового состояния вульвовагинальной зоны. В этой связи важно отметить, что недавно в РФ появился инновационный мультикомпонентный интимный гель (Папилокаре), оказывающий не только увлажняющий эффект, но и обладающий рядом дополнительных регуляторных/восстановительных преференций. В состав данного геля входит 7 активных компонентов, заключенные:
– в ниосомы (микро-капсулы для доставки компонентов в глубокие слои кожи и слизистой) – гиалуроновая кислота и β-глюкан;
– фитосомы (фосфолипид-содержащие структуры для эффективной доставки в глубокие слои кожи и слизистой) – экстракт центеллы азиатской, а также экстракты нима, кориолуса пестрого, алоэ вера и пребиотик BioEcolia.
Учитывая столь разнообразный состав данного средства, важно привести краткую «сводку» о доказанной роли каждого компонента в его составе (см. таблицу).
Таким образом, важно резюмировать, что столь мультикомпонентный состав геля Папилокаре способствует реализации не только увлажняющего (как у абсолютного большинства лубрикантов), но и ряда дополнительных эффектов, крайне актуальных для пациенток с ГУЛС, что делает его универсальным средством для комплексной симптоматический терапии ВВА.
2. Тренировка мышц тазового дна (ТМТД). Основными аппаратными методами ТМТД являются БОС-терапия, электромагнитная стимуляция (TOP FMS – Flat Magnetic Stimulation, технологии электромагнитной стимуляции мышц тазового дна Dr. Arnold). Основным показанием для использования данных методов является коррекция дисфункций мышц тазового дна, которые часто отмечаются в послеродовом периоде и могут сочетаться с ГУЛС. В этой связи важно отметить результаты недавнего исследования Y. Xu и соавт. (2025), включавшего 165 женщин с гиперкинетической дисфункцией мышц тазового дна в послеродовом периоде, поровну разделенных на 3 группы: группа А – коррекция образа жизни, группа B – коррекция образа жизни + БОС-терапия и электростимуляция, группа C – коррекция образа жизни + БОС-терапия и электростимуляция + миофасциальные манипуляции на тазовом дне. В результате было доказано, что наибольшая эффективность лечения ГУЛС отмечалась в группах B и C (87 и 94,3%; p<0,05). Аналогичная тенденция отмечалась у ВАШ-показателей (болезненность при пальпации тазового дна) и показателей потенциала покоя мышц тазового дна [32]. Таким образом, была доказана высокая эффективность комбинированной физиотерапевтической коррекции дисфункций мышц тазового дна.
3. Лазерная ремоделирующая терапия. Важно отметить, что в настоящее время лазерная ремоделирующая терапия не рассмотрена в качестве метода коррекции ВВА в рамках отечественных клинических рекомендаций. Однако со временем данный прогрессивный и многообещающий метод постепенно входит в международные гайдлайны с пометкой о потенциальном положительном действии в отношении лечения симптомов ВВА, и исследования по оценке эффективности и безопасности продолжаются [15, 33]. Вместе с тем в РФ уже несколько лет доступна легитимная технология фракционной CO2-лазерной ремоделирующей терапии (MonaLisa Touch, DEKA), продемонстрировавшая высокую эффективность и безопасность в лечении ВВА. Однако до недавнего момента отсутствовали данные об эффективности использования этой технологии в рамках ГУЛС. В этой связи необходимо отметить результаты недавнего исследования (2025), согласно которым лазерная ремоделирующая терапия в течение 2–3 сеансов с использованием фракционного CO2-лазера в технологии MonaLisa Touch, DEKA у пациенток с верифицированным ГУЛС (средний период лактации составил 3,3 мес) способствовала значимому снижению сухости вульвовагинальной зоны и выраженности диспареунии. При этом индекс вагинального здоровья достиг физиологических параметров уже после первого сеанса лазерной ремоделирующей терапии (p<0,05) и оставался стабильным на протяжении всего исследования [34]. В этой связи авторы сделали закономерный вывод о том, что лазерная ремоделирующая терапия ГУЛС – это эффективный метод купирования ВВА.

Вместе с тем важно понимать, что в основе механизма действия лазерного ремоделирования лежит аблация слизистой влагалища, запускающего процессы регенерации, пролиферации, ангиогенеза и неоколлагеногенеза. В этой связи у пациенток с выраженным ГУЛС возможно предэкспозиционное использование локальной гормональной терапии ультранизкими дозами эстриола в сочетании с лиофилизированными лактобактериями (Гинофлор Э) с последующей лазерной ремоделирующей терапией (с целью повышения исходов) и дальнейшей поддерживающей гормональной терапией. И мы полагаем, что данная тактика при отсутствии противопоказаний к гормональному менеджменту ГУЛС является более состоятельной, поскольку именно локальная гормональная терапия по-прежнему остается золотым стандартом лечения ВВА.
На основании многолетнего опыта нами разработаны алгоритмы персонифицированной комплексной терапии ГУЛС, которые помогут клиницисту в рутинной практике.
Алгоритмы комплексной терапии ГУЛС
• Пациентки с ГУЛС легкой степени тяжести без дисфункций мышц тазового дна – локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед (затем переход на поддерживающий режим – 1 раз в 1–2 нед длительно) + использование увлажняющего геля (2 и более раз в неделю) на основе растительных компонентов (Папилокаре) с целью улучшения клинических результатов ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре).
• Пациентки с ГУЛС легкой степени тяжести с дисфункциями мышц тазового дна – локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед (затем переход на поддерживающий режим – 1 раз в 1–2 нед длительно) + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold) ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре) + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold).
• Пациентки с ГУЛС средней/тяжелой степени без дисфункций мышц тазового дна – предэкспозиционная локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед до лазерного ремоделирования, старт CO2-лазерной ремоделирующей терапии по технологии MonaLisa Touch DEKA и последующая поддерживающая терапия – 1 раз в 1–2 нед длительно ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре) в течение 1–2 нед до лазерного ремоделирования с последующей лазерной ремоделирующей терапией по технологии MonaLisa Touch DEKA, а затем продолжение использования увлажняющего геля Папилокаре на регулярной основе.
• Пациентки с ГУЛС средней/тяжелой степени без дисфункций мышц тазового дна – предэкспозиционная локальная гормональная терапия эстриолом (0,03 мг) по 1 вагинальной таблетке 1 раз в день в течение 2 нед до лазерного ремоделирования, затем проведение лазерной ремоделирующей терапии по технологии MonaLisa Touch DEKA и последующая поддерживающая терапия – 1 раз в 1–2 нед длительно + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold) ИЛИ у пациенток с гормонофобией/противопоказаниями к гормональной терапии – регулярное использование увлажняющего геля на основе растительных компонентов (Папилокаре) в течение 1–2 нед до лазерного ремоделирования с последующей лазерной ремоделирующей терапией по технологии MonaLisa Touch DEKA, а затем продолжение использования увлажняющего геля на регулярной основе + тренировка мышц тазового дна (БОС-терапия, электромагнитная стимуляция мышц тазового дна TOP FMS Dr. Arnold).
Заключение
Таким образом, важно резюмировать, что ГУЛС действительно является новым названием известной/старой проблемы. Несмотря на разный «патогенетический фундамент», ГУМС и ГУЛС – это два состояния, схожих как с клинической, так и с терапевтической точки зрения. При этом основная сложность ГУЛС в повседневной практике – это недооценка данного состояния и отсутствие своевременного терапевтического вмешательства. Следует подчеркнуть, что лечение ВВА – это сложный, длительный и многоступенчатый процесс. На основании накопленного собственного опыта мы представили современные алгоритмы персонифицированной терапии ГУЛС, которые повысят результативность терапии и качество жизни пациенток изучаемой когорты.Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Информация об авторах
Information about the authors
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Mekan R. Orazov – Dr. Sci. (Med.), Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: omekan@mail.ru; ORCID: 0000-0002-5342-8129
Радзинский Виктор Евсеевич – заслуженный деятель науки РФ, академик РАН, д-р мед. наук, проф., зав. каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Viktor E. Radzinsky – Honored Scientist of the Russian Federation, Acad. RAS, Dr. Sci. (Med.), Full Prof., Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: radzinsky@mail.ru; ORCID: 0000-0002-7428-0469
Долгов Евгений Денисович – клинический ординатор каф. акушерства и гинекологии с курсом перинатологии Медицинского института, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Evgeny D. Dolgov – Clinical Resident, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: 1586dolgde@gmail.com; ORCID: 0000-0001-6709-5209
Поступила в редакцию: 27.08.2025
Поступила после рецензирования: 02.09.2025
Принята к публикации: 04.09.2025
Received: 27.08.2025
Revised: 02.09.2025
Accepted: 04.09.2025
Список исп. литературыСкрыть список1. Perelmuter S, Burns R, Shearer K et al. Genitourinary syndrome of lactation: a new perspective on postpartum and lactation-related genitourinary symptoms. Sex Med Rev 2024; 12(3): 279-87.
2. Kasano JPM, Crespo HFG, Arias RAR, Alamo I. Genitourinary syndrome in menopause: Impact of vaginal symptoms. Turkish J Obstet Gynecol 2023;20(1):38.
3. Lawrence RA. Physiology of lactation. Breastfeeding. Elsevier, 2022. P. 58–92.
4. Denef C, Andries M. Evidence for paracrine interaction between gonadotrophs and lactotrophs in pituitary cell aggregates. Endocrinol 1983;112(3):813-22.
5. Padilla M, John C. Pituitary Physiology and Endocrinology. Atlas of Sellar and Parasellar Lesions: Clinical, Radiologic, and Pathologic Correlations. Cham: Springer International Publishing, 2016. P. 23-31.
6. Marshall JC, Griffin ML. The role of changing pulse frequency in the regulation of ovulation. Human Reproduction Oxford England 1993;8(Suppl.2):57-61. DOI: 10.1093/humrep/8.suppl_2.57
7. Sonigo C, Bouilly J, Carré N et al. Hyperprolactinemia-induced ovarian acyclicity is reversed by kisspeptin administration. J Clin Investigation 2012;122:3791-5.
8. Pérez-López FR, Vieira-Baptista P, Phillips N et al. Clinical manifestations and evaluation of postmenopausal vulvovaginal atrophy. Gynecol Endocrinol 2021;37(8):740-5.
9. Perelmuter S, Stokes C, Chapalamadugu M et al. Systematic review of genitourinary syndrome of lactation: an underrecognized condition in postpartum health. J Sex Med 2025;22(Suppl.1):qdaf068-005.
10. Perelmuter S. Understanding the Genitourinary Syndrome of Lactation (GSL). Intech Open 2025. Published: 20 August 2025. DOI: 10.5772/intechopen.1007903
11. Perelmuter S, Stokes C, Chapalamadugu M et al. Postpartum and Lactation-Related Genitourinary Symptoms: A Systematic Review. Obstet Gynecol 2025;146(1):59-72.
12. Phillips NA, Bachmann GA. The genitourinary syndrome of menopause. Menopause 2021;28(5):579-88.
13. Менопауза и климактерическое состояние у женщины. Клинические рекомендации Минздрава России. М., 2024.
Menopause and menopausal condition in women. Clinical recommendations of the Ministry of Health of Russia. Moscow, 2024 (in Russian).
14. Vieira-Baptista P, Stockdale CK, Sobel J. International Society for the Study of Vulvovaginal Disease recommendations for the diagnosis and treatment of vaginitis. Lisbon: Admedic, 2023. ISBN: 978-989-53489-3-0
15. Cucinella L et al. Insights into the vulvar component of the genitourinary syndrome of menopause (GSM). Maturitas 2024;186:108006. DOI: 10.1016/j.maturitas.2024.108006
16. Barba M, Cola A, De Vicari D et al. Efficacy of a Diode Vaginal Laser in the Treatment of the Genitourinary Syndrome of Menopause. Bioengineering 2023;10(10):1158.
17. Sarmento ACA, Costa APF, Vieira-Baptista P et al. Genitourinary syndrome of menopause: epidemiology, physiopathology, clinical manifestation and diagnostic. Front Reprod Health 2021;3:779398.
18. Оразов М.Р., Радзинский В.Е., Долгов Е.Д. Гормонотерапия генитоуринарного менопаузального синдрома: реалии и перспективы. Клинический разбор в общей медицине. 2024;5(9):12-8. DOI: 10.47407/kr2024.5.9.00472
Orazov M.R., Radzinsky V.E., Dolgov E.D. Hormone therapy of genitourinary menopausal syndrome: realities and prospects. Clinical review for general practice. 2024;5(9):12-18. DOI: 10.47407/ kr2024.5.9.00472 (in Russian).
19. Donders GGG, Donders FHWV. New developments in the management of vulvovaginal atrophy: a comprehensive overview. Expert Opin Pharmacother 2023;24(5):599-616. DOI: 10.1080/14656566.2023.2194017
20. Donders G, Bellen G, Neven P et al. Effect of ultra-low-dose estriol and lactobacilli vaginal tablets (Gynoflor®) on inflammatory and infectious markers of the vaginal ecosystem in postmenopausal women with breast cancer on aromatase inhibitors. Eur J Clin Microbiol Infect Dis 2015;34:2023-8. DOI: 10.1007/s10096-015-2447-1
21. Buchholz S, Mögele M, Lintermans A et al. Vaginal estriol–lactobacilli combination and quality of life in endocrine-treated breast cancer. Climacteric 2015;18:2:252-9. DOI: 10.3109/13697137.2014.991301
22. Capobianco G, Wenger JM, Meloni GB et al. Triple therapy with Lactobacilli acidophili, estriol plus pelvic floor rehabilitation for symptoms of urogenital aging in postmenopausal women. Arch Gynecol Obstet 2014;289(3):601-8. DOI: 10.1007/s00404-013-3030-6
23. Могиревская О.А., Кузнецова И.В. Возможности лечения и профилактики вагинальной атрофии у женщин старшего фертильного возраста. Женская клиника. 2022;(3):38-45.
Mogirevskaya O.A., Kuznetsova I.V. Possibilities of treatment and prevention of vaginal atrophy in older fertile women. Women's clinic. 2022;(3):38-45 (in Russian).
24. Аполихина И.А., Тетерина Т.А., Сулейманова Ж.Ж. и др. Генитоуринарный лактационный синдром. Акушерство и гинекология. 2025;(1):98-105. DOI: 10.18565/aig.2024.320
Apolikhina I.A., Teterina T.A., Suleimanova Z.Z. et al. Genitourinary syndrome of lactation. Obstetrics and Gynecology 2025;(1):98-105. DOI: 10.18565/aig.2024.320 (in Russian).
25. Bravo B, Correia P, Goncalves Junior JE et al. Benefits of topical hyaluronic acid for skin quality and signs of skin aging: From literature review to clinical evidence. Dermatologic therapy 2022;35(12): e15903.
26. Kofuji K, Aoki A, Tsubaki K et al. Antioxidant activity of β-glucan. Int Scholarly Res Notices 2012;(1):125864.
27. Prakash V, Jaiswal N, Srivastava MRINAL. A review on medicinal properties of Centella asiatica. Asian J Pharm Clin Res 2017;10(10);69-74.
28. Acharya SK. Neem Leaf Extract in Wound Healing: Mechanisms and Efficacy. Int J Sci Innovation Engineering 2025;2(5):822-30.
29. Cruz A, Pimentel L, Rodríguez-Alcalá LM et al. Health benefits of edible mushrooms focused on Coriolus versicolor: A review. J Food Nutrition Res 2016;4(12):773-81.
30. Poordast T, Ghaedian L, Ghaedian L et al. Aloe Vera; A new treatment for atrophic vaginitis, A randomized double-blinded controlled trial. J Ethnopharmacology 2021;270:113760.
31. Оразов М.Р., Радзинский В.Е., Долгов Е.Д. Эффективность альтернативной терапии генитоуринарного менопаузального синдрома «ирония судьбы» или закономерная эволюция? Гинекология. 2022;24(4):323-32.
Orazov M.R., Radzinsky V.E., Dolgov E.D. The effectiveness of alternative therapy for genitourinary menopausal syndrome "irony of fate" or a natural evolution? Gynecology 2022;24(4):323-32 (in Russian).
32. Xu Y, Li C, Li J. Comparison of the Efficacy of Three Intervention Schemes for Postpartum Pelvic Floor Muscle Hypertonia. Int Urogynecol J 2025;36(7):1465-71. DOI: 10.1007/s00192-025-06128-8
33. Newson L et al. Position Statement for Management of Genitourinary Syndrome of the Menopause (GSM)-2024. British Menopause Society, 2024.
34. Huang WC, Su CY, Wang YL. The efficacy of fractional CO2 laser treatment on postpartum vulvovaginal atrophy: A prospective observational study. Taiwan J Obstet Gynecol 2025;64(3):463-8. DOI: 10.1016/ j.tjog.2025.02.002
20 октября 2025
Количество просмотров: 235


