Клинический разбор в общей медицине №10 2025
Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University, Moscow, Russia
shedrina_au@rgnkc.ru
Abstract
The results of major randomized clinical trials suggest the potential benefits of a more pronounced reduction in systolic blood pressure (SBP) at initially low levels of diastolic blood pressure (DBP). However, concerns persist regarding the safety of excessive DBP reduction in isolated systolic hypertension (ISH). In this regard, it is of interest to analyze data from participants of the large cross-sectional observational EUCALYPT study, which included elderly individuals, to assess the relationship between DBP levels and the likelihood of a history of cardiovascular disease (CVD) complications and geriatric syndromes.
Aim. The study aimed to evaluate the relationship between DBP levels and the prevalence of CVD and its complications, as well as the severity of geriatric syndromes in elderly individuals.
Materials and methods. The epidemiological EUCALYPT study included 4,308 individuals aged 65 to 107 years (mean age 78±8 years; 30% men) from 11 regions of the Russian Federation between April 2018 and October 2019. The prevalence of hypertension among participants was 88.6%, with SBP levels below 130 mmHg observed in 69.4% of cases. All participants underwent a comprehensive geriatric assessment, which included both a specially developed questionnaire and physical examination. For this analysis, participants were divided into six age groups.
Results. The number of participants with DBP levels corresponding to the 1st, 2nd, 3rd, and 4th quartiles was 1,302, 1,143, 687, and 1,018 individuals, respectively. In the subgroup of participants with DBP levels in the 1st quartile (i.e., lower DBP), there were more men, lower SBP levels, and a higher prevalence of diagnosed CVD, type 2 diabetes mellitus (T2DM), and chronic kidney disease compared to participants with DBP levels in the 2nd, 3rd, or 4th quartiles.
Conclusions. The results indicate a statistically significant association between low DBP levels and the prevalence of CVD complications, as well as conditions such as chronic kidney failure, anemia, and T2DM. In the subgroup with the lowest DBP levels, geriatric issues such as frailty, dependence on external assistance, cognitive impairment, malnutrition, urinary incontinence, pain, and falls were more frequently observed. However, the relationship between these CVD complications or their severity was more strongly associated with age than with specific DBP levels.
Keywords: diastolic blood pressure, cardiovascular disease complications, geriatric syndromes, frailty.
For citation: Shchedrina A.Yu., Gilyarevskiy S.R., Eruslanova K.A., Kotovskaya Yu.V., Tkacheva O.N. The characteristics of diastolic blood pressure depending on age and its associations with cardiovascular diseases and geriatric syndromes in patients over 65 years old: data from observation EVKALIPT study. Clinical review for general practice. 2025; 6 (10): 73–80 (In Russ.). DOI: 10.47407/kr2025.6.10.00696
Введение
Артериальная гипертония (АГ) остается наиболее распространенным фактором риска развития осложнений сердечно-сосудистых заболеваний (ССЗ), особенно у лиц пожилого и старческого возраста, а также существенно влияет на ограниченные ресурсы здравоохранения большинства стран мира [1–3]. В связи с этим в течение последнего десятилетия были предприняты попытки определить оптимальный целевой уровень артериального давления (АД) при лечении АГ. Первым крупным рандомизированным контролируемым исследованием (РКИ) по оценке эффективности более интенсивных режимов антигипертензивной терапии по сравнению со стандартным режимом терапии было исследование SPRINT (Systolic Blood Pressure Intervention Trial) [4]. Результаты исследования свидетельствовали о снижении риска развития осложнений ССЗ, включая смерть от осложнений ССЗ, при более интенсивных режимах антигипертензивной терапии с достижением целевого уровня систолического артериального давления (САД) <120 мм рт. ст. по сравнению со стандартным режимом терапии с достижением целевого САД <140 мм рт. ст. Следует отметить, что в подгруппе пациентов 75 лет и старше (n=2636) также статистически значимо снижался риск развития неблагоприятных клинических исходов, включенных в основной показатель [5]. Более того, выраженность положительного влияния более интенсивных режимов антигипертензивной терапии по сравнению со стандартным режимом терапии была больше, чем в целом в когорте участников РКИ SPRINT (отношение рисков для основного показателя в группе лиц 75 лет и старше и в целом в когорте участников составляло 0,66 и 0,75 соответственно). Такая же тенденция отмечалась и для показателя смертности от осложнений ССЗ. Преимущества снижения САД до целевого уровня <120 мм рт. ст. были подтверждены в трех крупных РКИ, выполненных в Китае: BPROAD (Blood Pressure Control Target in Diabetes), включавшем пациентов с АГ и сахарным диабетом 2-го типа (СД2) [6], STEP (Strategy of Blood Pressure Intervention in the Elderly Hypertensive Patients) [4] и ESPRIT (Effects of Intensive Systolic Blood Pressure Lowering Treatment in Reducing Risk of Vascular Events) [7], в которые были включены лица пожилого возраста, у многих из которых были признаки старческой астении.
В соответствии с российскими рекомендациями по тактике лечения пациентов с АГ для всех пациентов независимо от возраста считается обоснованным достижение целевого АД <140/90 мм рт. ст., а при хорошей переносимости <130/80 мм рт. ст. [8]. В то же время, по мнению авторов нового варианта европейских рекомендаций по лечению повышенного АД, целевой уровень САД должен быть практически универсальным и находиться в диапазоне 120–129 мм рт. ст. при оптимальном уровне 120 мм рт. ст. Лишь при невозможности достижения такого целевого уровня АД считается обоснованным снижение САД до минимально переносимого уровня (предпочтительно <140 мм рт. ст.). Возможность повышения целевого уровня рассматривается в случае плохой переносимости более низких целевых уровней АД либо при наличии ортостатической гипотонии или старческой астении и у лиц в возрасте 85 лет и старше [9]. Впрочем, рекомендации для такого повышения целевого уровня АД соответствуют лишь II классу рекомендаций. Более того, опубликованные в 2025 г. результаты наблюдательного исследования, включавшего пациентов с АГ в возрасте 80 лет и старше, которые принимали антигипертензивные препараты, при наблюдении в среднем в течение 6,7 года свидетельствовали о наименьшем риске смерти от осложнений ССЗ при САД в диапазоне от 97,8 до 130,8 мм рт. ст. в отсутствие данных о J-образной зависимости между уровнем САД и смертностью [10].
Несмотря на то что результаты анализа данных об участниках крупных РКИ по оценке эффективности более интенсивных режимов антигипертензивной терапии (SPRINT и STEP) позволяют выдвинуть предположение о сохранении преимуществ более выраженного снижения САД при исходно низком диастолическом артериальном давлении (ДАД), продолжают высказываться опасения по поводу безопасности чрезмерного снижения ДАД при более интенсивных режимах антигипертензивной терапии [11].
В связи с этим представляет интерес выполнение анализа данных об участниках крупного наблюдательного исследования ЭВКАЛИПТ, включавшего лиц пожилого и старческого возраста, для оценки связи между уровнем ДАД и вероятностью наличия в анамнезе перенесенных осложнений ССЗ и гериатрических синдромов.
Цель исследования – оценить связь между уровнем ДАД и частотой встречаемости ССЗ и их осложнений, а также выраженностью гериатрических синдромов у лиц пожилого и старческого возраста.
Материалы и методы
В эпидемиологическое исследование ЭВКАЛИПТ в период с апреля 2018 г. по октябрь 2019 г. было включено 4308 человек в возрасте от 65 до 107 лет (средний возраст 78±8 лет; 30% – мужчины), которые проживали в 11 регионах Российской Федерации (республики Башкортостан, Дагестан и Чувашия; Воронеж и Воронежская область; Москва; Саратов; Санкт-Петербург и Ленинградская область; Ивановская, Рязанская, Самарская и Смоленская области). Доля участников с АГ достигала 88,6%, среди них уровень САД <130 мм рт. ст. отмечался в 69,4% случаев. Данные об уровне АД и частоте сердечных сокращений (ЧСС) в таких возрастных группах представлены в табл. 1.
У всех участников выполняли комплексную гериатрическую оценку (КГО), которая включала как анкетирование с помощью специально разработанного опросника, так и объективное обследование. Такое обследование выполняли врач-гериатр и гериатрическая медицинская сестра по месту нахождения или проживания пациента (в стационаре, поликлинике, интернате / доме престарелых или на дому).
Для целей данного анализа участники исследования были разделены на шесть групп в зависимости от возраста: 65–69 лет, 70–74 года, 75–79 лет, 80–84 года, 85–89 лет, 90–107 лет. В ходе выполнения данного анализа использовали результаты оценки с помощью опросников «Хронические неинфекционные заболевания», «Падения и риск падений», «Хроническая боль», а также такие стандартизованные шкалы, как скрининговая шкала «Возраст не помеха», шкала базовой повседневной активности (индекс Бартел), шкала инструментальной функциональной активности Лоутона, скрининговая часть краткой шкалы оценки питания MNA (Mini Nutritional Assessment), визуальная аналоговая шкала (ВАШ) для оценки качества жизни, состояния здоровья, интенсивности болевого синдрома в момент осмотра и в течение предшествующих 7 дней.
Объективное обследование включало: 1) краткую батарею тестов физического функционирования; 2) динамометрию; 3) измерение скорости ходьбы; 4) тест Мини-ког; 5) измерение роста и массы тела, расчет ИМТ; 6) измерение АД и ЧСС; 7) ортостатическую пробу. Все используемые тесты, шкалы подробно описаны в российских клинических рекомендациях «Старческая астения» [12, 13]. Подробный протокол исследования ЭВКАЛИПТ и исходные характеристики участников описаны в статьях, опубликованных ранее [14, 15].
При проведении ортостатической пробы измеряли АД в положении лежа, а также через 1 и 3 мин после перехода из положения лежа в положение стоя. Ортостатическую артериальную гипотонию диагностировали при снижении САД на 20 мм рт. ст. и более и/или ДАД на 10 мм рт. ст. и более. Кроме того, оценивали наличие таких гериатрических синдромов, как синдром старческой астении, депрессия, мальнутриция, когнитивные нарушения, базовая зависимость в повседневной жизни, инструментальная зависимость в повседневной жизни, падения (в течение предшествующего года), дефицит зрения, дефицит слуха, сенсорный дефицит (любой), хронический болевой синдром и наличие пролежней.
Статистический анализ. Анализ данных выполнен с использованием программы IBM® SPSS® Statistics version 23.0 (SPSS Inc., США). Соответствие вида распределения количественных переменных нормальному (гауссову) распределению анализировали при помощи одновыборочного критерия Колмогорова–Смирнова. При нормальном распределении данных результаты представлены как M±SD, где M – среднее, SD – стандартное отклонение; при распределении, отличном от нормального, – как медиана (Ме) [25-й; 75-й перцентили]. Качественные порядковые переменные представлены как Ме [25-й; 75-й перцентили]. При проведении анализа подстановку пропущенных данных не выполняли. Для сравнений между группами использовали критерии Стьюдента, Манна–Уитни, Краскела–Уоллиса, χ2 Пирсона и двусторонний точный тест Фишера (в случае если предполагаемая частота в какой-либо из ячеек была менее 5). Связь между переменными оценивали с помощью бинарной логистической регрессии с расчетом отношения шансов (ОШ) и 95% доверительного интервала (ДИ). Статистически значимыми считали различия при двустороннем значении р<0,05.
Сравнение базовых характеристик и показателей КГО проводили в зависимости от квартилей исходного ДАД с помощью однофакторного дисперсионного анализа для данных, имеющих нормальное распределение, расчета критерия суммы рангов Краскела–Уоллиса для данных, распределение которых отличалось от нормального, и критерия χ2 Пирсона для анализа качественных показателей.
Результаты
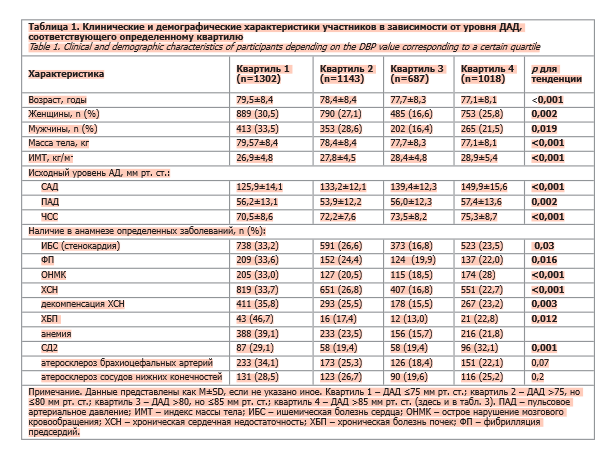
В табл. 1 представлены клинические и демографические характеристики участников исследования в зависимости от уровня ДАД, соответствующего определенному квартилю. Число участников, уровень ДАД которых соответствовал 1, 2, 3 и 4-му квартилю, составляло 1302, 1143, 687 и 1018 человек соответственно. В подгруппе участников, уровень ДАД которых соответствовал 1-му квартилю (т.е. более низкому ДАД), было больше мужчин, а также отмечался более низкий уровень САД и большее число лиц с диагностированным ССЗ, СД2 и ХБП по сравнению с участниками, уровень ДАД которых соответствовал 2, 3 или 4-му квартилю.
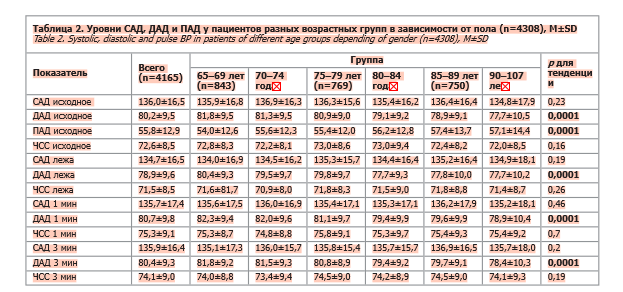
Данные, полученные при анализе уровней ДАД, свидетельствовали об отчетливой тенденции к его снижению с увеличением возраста участников. Такая закономерность сохранялась как в положении лежа, так и по данным измерения АД через 1 и 3 мин пребывания в положении стоя (p=0,0001 для тенденции для всех показателей). Соответственно, с увеличением возраста увеличивался уровень пульсового давления. Однако в целом не было отмечено различий в динамике уровня САД между участниками, относящимися к разным возрастным группам (табл. 2).
В подгруппе участников с ДАД ≤75 мм рт. ст. доля пациентов с ИБС, ОНМК в анамнезе, ХСН, ХБП и СД2 сoставляла 33,2; 33,0; 33,7; 46,7 и 29,1% соответственно. Кроме того, в указанной подгруппе с менее высоким ДАД существенно чаще выявлялась ортостатическая артериальная гипотония (у 39,2% участников; см. табл. 1).
Следует отметить, что при проведении ортостатической пробы в целом отмечалась тенденция к повышению, а не снижению ДАД во всех возрастных группах. Такая тенденция достигала уровня статистической значимости при измерении ДАД как через 1 мин, так и через 3 мин пребывания в положении стоя (p<0,01 во всех возрастных группах, кроме группы старше 90 лет; см. табл. 2).
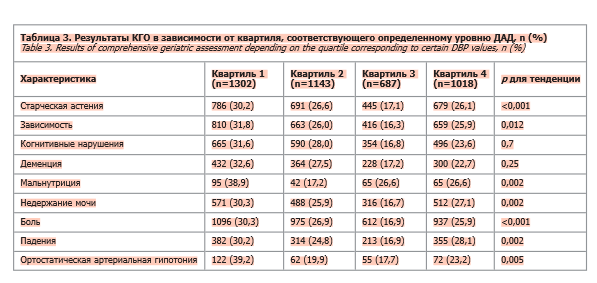
Результаты оценки связи между уровнем ДАД и данными КГО. В табл. 3 представлены результаты КГО в зависимости от квартиля, соответствующего определенному уровню ДАД. В ходе выполнения анализа данных о результатах КГО было установлено, что в подгруппе участников с уровнем ДАД, соответствующим нижнему квартилю, были менее благоприятные показатели КГО. Частота выявления старческой астении, зависимости от посторонней помощи, когнитивных нарушений, мальнутриции, недержания мочи, болевого синдрома и падений достигала у них 30,2; 31,8; 31,6; 38,9; 30,3; 30,3 и 30,2% соответственно.
В подгруппе ДАД, соответствующей нижнему квартилю, по данным оценки по шкале «Возраст не помеха», было наибольшее число лиц с травмами в течение года; c трудностями при ходьбе до 100 м; снижением массы тела на 5 кг и более в течение предшествующих 6 мес; недержанием мочи; нарушением памяти, понимания, ориентации и способности планировать (32,6; 31,0; 37,1; 31,1 и 32,2% соответственно). По результатам оценки с помощью шкалы инструментальной активности Лоутон, в подгруппе с наиболее низким уровнем ДАД было также наибольшее число лиц, зависимых от посторонней помощи. В этой подгруппе отмечалось также наибольшее число лиц с дефицитом зрения, инвалидностью и вынужденных использовать вспомогательные средства (37,3; 31,5 и 31,9% соответственно).
Для ответа на вопрос об относительном влиянии возраста и уровня ДАД на оцениваемые показатели КГО выполнен анализ для оценки силы связи между возрастом и показателями КГО, а также уровнем ДАД и показателями КГО. Результаты анализа свидетельствовали о более сильной и статистически значимой связи между возрастом и показателями КГО по сравнению со связями между уровнем ДАД и показателями КГО. Так, была отмечена прямая и высоко статистически значимая связь между возрастом и оценкой по шкалам SPPB (r=0,4), «Возраст не помеха» (r=0,4); Мини-ког (r=-0,4); GDS (r=0,3); Лоутон (r=-0,45) и MNA (r=-0,3); для всех связей p<0,0001.
Сила связи между уровнем ДАД и оценкой по шкале SPPB была статистически значимой (r=-0,03; p=0,02), но существенно менее выраженной по сравнению с силой связи между возрастом и оценкой по шкале SPPB, но высоко значимая статистическая связь отмечалась только с оценкой Мини-ког (r=0,05; p=0,001) и ВАШ (r=0,05, p<0,001; см. табл. 3).
В то же время не было выявлено статистически значимой связи между уровнем ДАД и числом баллов по шкалам Бартел, «Возраст не помеха», Лоутон, MNA, GDS.
Результаты линейного регрессионного анализа, выполненного с учетом ДАД, свидетельствовали о том, что с увеличением возраста на 1 год оценка по шкале «Возраст не помеха» увеличивалась на 0,08 балла (p<0,0001) и снижалось по шкалам Бартел, Лоутон, MNA, Мини-ког и SPPB на 0,79; 0,117; 0,071; 0,079 и 1,73 балла соответственно (p<0,0001 для всех показателей).
Результаты линейного регрессионного анализа, выполненного с учетом возраста, свидетельствовали о том, что при повышении ДАД на каждый 1 мм рт. ст. оценка по шкале «Возраст не помеха» увеличивается на 0,06 балла (p=0,038), по шкале Бартел уменьшается на 0,06 (p=0,025), по шкале Лоутон уменьшается на 0,011 балла (p<0,0001) и по шкале GDS увеличивается на 0,024 балла (p<0,0001). По данным такого анализа не было выявлено статистически значимой связи между уровнем ДАД и числом баллов по шкалам MNA и Мини-ког.
Следует отметить, что в целом наименьшая частота осложнений ССЗ в анамнезе была в подгруппе участников с уровнем ДАД, соответствующим 3-му квартилю (т.е. с уровнем ДАД в диапазоне от >80 до ≤85 мм рт. ст.). По данным апостериорного анализа, статистически значимые различия между подгруппой пациентов с уровнем ДАД, относящимся к 3-му и 1-му квартилю, отмечены по встречаемости декомпенсации ХСН (15,5 и 35,8% соответственно; p=0,04; см. табл. 1).
По данным апостериорного анализа, различия в частоте встречаемости стенокардии напряжения отмечены между пациентами с уровнем ДАД, относящимся к 1-му и 4-му квартилю (у 33,2 и 23,5% пациентов соответственно), они достигали пограничного уровня статистической значимости (p=0,05). Статистически значимые различия между такими подгруппами отмечены по частоте встречаемости ХСН (у 33,7 и 22,7% пациентов соответственно; p<0,0001), частоте декомпенсации ХСН (у 35,8 и 23,2% пациентов соответственно; p=0,02), частоте СД2 (29,1 и 32,1% пациентов соответственно; p=0,007), ХБП (у 46,7 и 17,4% пациентов соответственно; p=0,008; см. табл. 1).
Обсуждение
В целом полученные в исследуемой когорте пожилых лиц данные подтверждают мнение о связи между уровнем ДАД и более высоким риском развития осложнений ССЗ [11]. Тем не менее продолжает обсуждаться роль U-образной зависимости между ДАД и риском развития осложнений ССЗ при определении тактики антигипертензивной терапии [16]. Так, в ходе выполнения нескольких обсервационных исследований было отмечено увеличение риска развития осложнений ССЗ у пациентов как с более низким, так и с более высоким ДАД [17–19]. Однако в ходе проведения рандомизированных клинических исследований преимущества более выраженного снижения САД сохранялись при любом исходном уровне ДАД [20–22]. Таким образом, остаются сомнения по поводу того, в какой степени низкий уровень ДАД может считаться независимым фактором риска развития осложнений ССЗ. В то же время нельзя исключить, что более низкий уровень ДАД имеет статистически значимую связь с субклиническим повреждением миокарда, установленным на основании повышенной концентрации высокочувствительного кардиоспецифичного тропонина Т, а также с повышенным риском развития осложнений ИБС [23]. Результаты вторичного анализа данных об участниках исследования INVEST, включившего 22 576 пациентов с АГ и ИБС, свидетельствовали о том, что у пациентов с низким ДАД увеличивался риск развития инфаркта миокарда и смерти от всех причин [24]. Однако J-образная зависимость переставала выявляться в подгруппе пациентов, которым была выполнена реваскуляризация миокарда. По-видимому, это связано с тем, что при низком уровне ДАД снижается перфузия миокарда, что в отсутствие реваскуляризации миокарда может приводить к увеличению риска развития осложнений ССЗ [25].
Результаты проведенного нами исследования также свидетельствуют о том, что в группе пациентов с уровнем ДАД ≤75 мм рт. ст. отмечалось наибольшее число таких ССЗ или их осложнений, как ИБС, ФП, ОНМК, ХСН, в том числе декомпенсация ХСН, а также большее число лиц с ХБП, анемией и СД2. Кроме того, в подгруппе участников с наиболее низким ДАД было больше лиц с диагностированной старческой астенией, зависимостью от посторонней помощи, а также когнитивными нарушениями, мальнутрицией, недержанием мочи, болевым синдромом и падениями.
При анализе связи между низким уровнем ДАД и показателями старческой астении и ССЗ следует отметить, что низкий уровень ДАД во многом представляет собой маркер повышенной вероятности их наличия, а не истинный фактор риска. Это следует учитывать при решении вопроса о целесообразности использования более интенсивных режимов антигипертензивной терапии, направленной на снижение САД, поскольку такое снижение может привести к дополнительному снижению уровня ДАД. Учитывая установленную ранее J-образную зависимость между уровнем ДАД и риском развития осложнений ССЗ, возникают опасения увеличения риска развития таких осложнений при достижении более низких уровней САД у пациентов с низким исходным ДАД. В связи с этим следует отметить, что появляется все больше свидетельств, опровергающих эту точку зрения. Так, результаты вторичного анализа данных об участниках исследования SPRINT указывали на сохранение положительного эффекта интенсивного снижения САД независимо от исходного уровня ДАД. Даже в подгруппе пациентов с исходным уровнем ДАД, соответствующим нижнему квартилю, более интенсивное снижение САД сопровождалось положительным влиянием на прогноз [26]. Следует отметить: результаты выполненного нами регрессионного анализа свидетельствовали о том, что увеличение встречаемости гериатрических синдромов было в большей степени связано с увеличением возраста, а не с более низкими уровнями ДАД.
Тем не менее до настоящего времени остается неизвестным, какие уровни САД связаны с дожитием до глубокой старости. В 2024 г. B. Haring и соавт. [27] опубликовали результаты наблюдательного исследования, выполненного для оценки влияния уровня САД у женщин 65 лет и старше (как на фоне приема антигипертензивной терапии, так и в отсутствие терапии) на вероятность дожить до 90 лет. Исследуемая популяция включала 16 570 женщин, не имеющих в анамнезе ССЗ, СД или рака. АД измеряли исходно (с 1993 по 1998 г.), а затем ежегодно до 2005 г. Была установлена связь между уровнем САД <130 мм рт. ст. и наибольшей вероятностью дожития до 90 лет. Вероятность выживания была более низкой в подгруппе применяющих антигипертензивную терапию по сравнению с ее отсутствием. Однако следует отметить, что при одинаковом уровне САД увеличивалась вероятность выживания без ССЗ независимо от применения антигипертензивной терапии, что подтверждает обоснованность достижения более низких уровней САД независимо от исходного уровня ДАД. Вероятность дожития до 90 лет увеличивалась с увеличением продолжительности периода поддержания САД в терапевтическом диапазоне от 110 до 130 мм рт. ст. Поддержание уровня САД <130 мм рт. ст. было оптимальным как для увеличения общей выживаемости, так и для выживаемости в отсутствие ССЗ. Тем не менее диапазон уровней ДАД, связанный с наибольшей вероятностью дожить до 90 лет, составлял от 70 до 80 мм рт. ст., что в целом соответствует и полученным нами данным.
Таким образом, полученные нами результаты, а также данные других авторов позволяют предположить, что не ДАД само по себе, а скорее изменения сосудистой стенки с увеличением с возрастом ее жесткости в больше степени обусловливают J-образную зависимость между уровнем ДАД и риском развития осложнений ССЗ [28]. Следует еще раз отметить, что результаты анализа данных об участниках нескольких крупных РКИ свидетельствовали о том, что исходный уровень ДАД существенно не изменял благоприятного влияния интенсивного снижения САД на прогноз. Такие данные в целом свидетельствуют о том, что более интенсивные режимы антигипертензивной терапии с достижением более низких уровней САД не только не оказывают отрицательного влияния на прогноз у пациентов с низким исходным уровнем ДАД, но и, напротив, сопровождаются снижением риска развития осложнений ССЗ у лиц пожилого и старческого возраста. Однако при принятии в клинической практике решения о выборе тактики антигипертензивной терапии по-прежнему необходима индивидуальная оценка преимуществ и риска достижения более низких целевых уровней САД. Очевидно, что такая оценка должна включать и информацию об исходном уровне ДАД.
Заключение
Результаты ретроспективного анализа данных об участниках крупного когортного исследования свидетельствуют о статистически значимой связи между низким уровнем ДАД и встречаемостью таких ССЗ или их осложнений в анамнезе, как ИБС, ФП, ОНМК, ХСН, в том числе декомпенсация ХСН, а также с такими заболеваниями, как ХБП, анемия и СД2. В подгруппе лиц с наиболее низким уровнем ДАД чаще выявляются старческая астения, зависимость от посторонней помощи, когнитивные нарушения, мальнутриция, недержание мочи, болевой синдром и падения. Однако связь между наличием указанных ССЗ или их осложнений была более сильной для возраста, чем для определенного уровня ДАД. Следует учитывать имеющиеся на сегодняшний день данные о том, что более интенсивные режимы антигипертензивной терапии у пациентов с исходно низким ДАД сопровождаются снижением риска развития осложнений ССЗ. Это позволяет предположить, что низкий уровень ДАД следует в первую очередь считать маркером повышенного риска развития осложнений ССЗ, а не истинным фактором риска развития таких осложнений и что такой уровень ДАД не должен быть основанием для отказа от эффективного снижения САД у большинства пациентов пожилого и старческого возраста, в том числе при наличии гериатрических синдромов.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare no conflict of interest.
Информация об авторах
Information about the authors
Щедрина Анна Юрьевна – канд. мед. наук, зав. кардиологическим отд-нием ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова».
E-mail: ashedrina@rambler.ru; ORCID: 0000-0002-3981-4031
Anna Yu. Shchedrina – Cand. Sci. (Med.), Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: ashedrina@rambler.ru; ORCID: 0000-0002-3981-4031
Гиляревский Сергей Руджерович – д-р мед. наук, проф., вед. науч. сотр. ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: sgilarevsky@rambler.ru; ORCID: 0000-0002-8505-1848; eLibrary SPIN: 1683-2709; Research ID: AAN‑4179-202
Sergey R. Gilyarevsky – Dr. Sci. (Med.), Full Prof., Leading Res. Officer, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: sgilarevsky@yandex.ru; ORCID: 0000-0002-8505-1848; SPIN 1683-2709; eLibrary SPIN: 1683-2709; Research ID: AAN‑4179-202
Арефьева Арина Александровна – ординатор, каф. болезней старения Институтa непрерывного образования и профессионального развития ФГАОУ ВО «РНИМУ им. Н.И. Пирогова».
ORCID: 0009-0000-5235-9347
Arina A. Arefieva – Resident, Pirogov Russian National Research Medical University. ORCID: 0009-0000-5235-9347
Ерусланова Ксения Алексеевна – канд. мед. наук, зав. лабораторией сердечно-сосудистого старения ОСП «Российский
геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: eruslanova_ka@rgnkc.ru; ORCID: 0000-0003-0048-268X
Ksenia A. Eruslanova – Cand. Sci. (Med.), Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: eruslanova_ka@rgnkc.ru; ORCID: 0000-0003-0048-268X
Котовская Юлия Викторовна – д-р мед. наук, проф., зам. директора по научной работе ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: kotovskaya_yv@rgnkc.ru; ORCID: 0000-0002-1628-5093
Yulia V. Kotovskaya – Dr. Sci. (Med.), Full Prof., Deputy Director, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: kotovskaya_yv@rgnkc.ru; ORCID: 0000-0002-1628-5093
Ткачева Ольга Николаевна – чл.-корр. РАН, д-р мед. наук, проф., директор ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова», главный внештатный гериатр Минздрава России. E-mail: tkacheva@rgnkc.ru; ORCID: 0000-0001-5451-2915
Olga N. Tkacheva – Corr. Memb. RAS, Dr. Sci. (Med.), Full Prof., Director, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University, Chief Freelance Geriatrician of the Russian Ministry of Health. E-mail: tkacheva@rgnkc.ru; ORCID: 0000-0001-5451-2915
Поступила в редакцию: 07.07.2025
Поступила после рецензирования: 16.07.2025
Принята к публикации: 24.07.2025
Received: 07.07.2025
Revised: 16.07.2025
Accepted: 24.07.2025
Клинический разбор в общей медицине №10 2025
Уровень диастолического артериального давления у лиц пожилого и старческого возраста: связь с сердечно-сосудистыми заболеваниями и гериатрическими синдромами (анализ данных об участниках наблюдательного исследования ЭВКАЛИПТ)
Номера страниц в выпуске:73-80
Аннотация
Результаты крупных рандомизированных клинических исследований позволяют выдвинуть предположение о сохранении преимуществ более выраженного снижения систолического артериального давления (САД) при исходно низком уровне диастолического артериального давления (ДАД). Тем не менее продолжают высказываться опасения по поводу безопасности чрезмерного снижения ДАД при более интенсивных режимах антигипертензивной терапии. В связи с этим представляет интерес выполнение анализа данных об участниках крупного одномоментного наблюдательного исследования ЭВКАЛИПТ, включавшего лиц пожилого и старческого возраста, для оценки связи между уровнем ДАД и вероятностью наличия в анамнезе перенесенных осложнений сердечно-сосудистых заболеваний (ССЗ) и гериатрических синдромов.
Цель исследования – оценить связь между уровнем ДАД и частотой встречаемости ССЗ и их осложнений, а также выраженностью гериатрических синдромов у лиц пожилого и старческого возраста.
Материалы и методы. В эпидемиологическое исследование ЭВКАЛИПТ в период с апреля 2018 г. по октябрь 2019 г. было включено 4308 человек в возрасте от 65 до 107 лет (средний возраст 78±8 лет; 30% – мужчины), которые проживали в 11 регионах Российской Федерации. Доля участников с артериальной гипертонией достигала 88,6%, из них уровень САД менее 130 мм рт. ст. отмечался в 69,4% случаев. У всех участников выполняли комплексную гериатрическую оценку, которая включала как анкетирование с помощью специально разработанного опросника, так и объективное обследование. Для целей данного анализа участники исследования были разделены на 6 групп в зависимости от возраста.
Результаты. Число участников, уровень ДАД у которых соответствовал 1, 2, 3 и 4-му квартилю, составляло 1302, 1143, 687 и 1018 человек соответственно. В подгруппе участников, уровень ДАД у которых соответствовал 1-му квартилю (т.е. более низкому ДАД), было больше мужчин, а также отмечался более низкий уровень САД и большее число лиц с диагностированным ССЗ, сахарным диабетом 2-го типа (СД2) и хронической болезнью почек по сравнению с участниками, уровень ДАД которых соответствовал 2, 3 или 4-му квартилю.
Заключение. Полученные результаты свидетельствуют о статистически значимой связи между низким уровнем ДАД и встречаемостью осложнений ССЗ, а также такими заболеваниями, как хроническая почечная недостаточность, анемия и СД2. В подгруппе лиц с наиболее низким уровнем ДАД чаще выявляются старческая астения, зависимость от посторонней помощи, когнитивные нарушения, мальнутриция, недержание мочи, болевой синдром и падения. Однако связь между наличием указанных ССЗ или их осложнений была более сильной для возраста, чем для определенного уровня ДАД.
Ключевые слова: диастолическое артериальное давление, осложнения сердечно-сосудистых заболеваний, гериатрические синдромы, старческая астения.
Для цитирования: Щедрина А.Ю., Гиляревский С.Р., Арефьева А.А., Ерусланова К.А., Котовская Ю.В., Ткачева О.Н. Уровень диастолического артериального давления у лиц пожилого и старческого возраста: связь с сердечно-сосудистыми заболеваниями и гериатрическими синдромами (анализ данных об участниках наблюдательного исследования ЭВКАЛИПТ). Клинический разбор в общей медицине. 2025; 6 (10): 73–80. DOI: 10.47407/kr2025.6.10.00696
Результаты крупных рандомизированных клинических исследований позволяют выдвинуть предположение о сохранении преимуществ более выраженного снижения систолического артериального давления (САД) при исходно низком уровне диастолического артериального давления (ДАД). Тем не менее продолжают высказываться опасения по поводу безопасности чрезмерного снижения ДАД при более интенсивных режимах антигипертензивной терапии. В связи с этим представляет интерес выполнение анализа данных об участниках крупного одномоментного наблюдательного исследования ЭВКАЛИПТ, включавшего лиц пожилого и старческого возраста, для оценки связи между уровнем ДАД и вероятностью наличия в анамнезе перенесенных осложнений сердечно-сосудистых заболеваний (ССЗ) и гериатрических синдромов.
Цель исследования – оценить связь между уровнем ДАД и частотой встречаемости ССЗ и их осложнений, а также выраженностью гериатрических синдромов у лиц пожилого и старческого возраста.
Материалы и методы. В эпидемиологическое исследование ЭВКАЛИПТ в период с апреля 2018 г. по октябрь 2019 г. было включено 4308 человек в возрасте от 65 до 107 лет (средний возраст 78±8 лет; 30% – мужчины), которые проживали в 11 регионах Российской Федерации. Доля участников с артериальной гипертонией достигала 88,6%, из них уровень САД менее 130 мм рт. ст. отмечался в 69,4% случаев. У всех участников выполняли комплексную гериатрическую оценку, которая включала как анкетирование с помощью специально разработанного опросника, так и объективное обследование. Для целей данного анализа участники исследования были разделены на 6 групп в зависимости от возраста.
Результаты. Число участников, уровень ДАД у которых соответствовал 1, 2, 3 и 4-му квартилю, составляло 1302, 1143, 687 и 1018 человек соответственно. В подгруппе участников, уровень ДАД у которых соответствовал 1-му квартилю (т.е. более низкому ДАД), было больше мужчин, а также отмечался более низкий уровень САД и большее число лиц с диагностированным ССЗ, сахарным диабетом 2-го типа (СД2) и хронической болезнью почек по сравнению с участниками, уровень ДАД которых соответствовал 2, 3 или 4-му квартилю.
Заключение. Полученные результаты свидетельствуют о статистически значимой связи между низким уровнем ДАД и встречаемостью осложнений ССЗ, а также такими заболеваниями, как хроническая почечная недостаточность, анемия и СД2. В подгруппе лиц с наиболее низким уровнем ДАД чаще выявляются старческая астения, зависимость от посторонней помощи, когнитивные нарушения, мальнутриция, недержание мочи, болевой синдром и падения. Однако связь между наличием указанных ССЗ или их осложнений была более сильной для возраста, чем для определенного уровня ДАД.
Ключевые слова: диастолическое артериальное давление, осложнения сердечно-сосудистых заболеваний, гериатрические синдромы, старческая астения.
Для цитирования: Щедрина А.Ю., Гиляревский С.Р., Арефьева А.А., Ерусланова К.А., Котовская Ю.В., Ткачева О.Н. Уровень диастолического артериального давления у лиц пожилого и старческого возраста: связь с сердечно-сосудистыми заболеваниями и гериатрическими синдромами (анализ данных об участниках наблюдательного исследования ЭВКАЛИПТ). Клинический разбор в общей медицине. 2025; 6 (10): 73–80. DOI: 10.47407/kr2025.6.10.00696
The characteristics of diastolic blood pressure depending on age and its associations with cardiovascular diseases and geriatric syndromes in patients over 65 years old: data from observation EVKALIPT study
Anna Yu. Shchedrina, Sergey R. Gilyarevsky, Arina A. Arefieva, Ksenia A. Eruslanova, Yulia V. Kotovskaya, Olga N. TkachevaRussian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University, Moscow, Russia
shedrina_au@rgnkc.ru
Abstract
The results of major randomized clinical trials suggest the potential benefits of a more pronounced reduction in systolic blood pressure (SBP) at initially low levels of diastolic blood pressure (DBP). However, concerns persist regarding the safety of excessive DBP reduction in isolated systolic hypertension (ISH). In this regard, it is of interest to analyze data from participants of the large cross-sectional observational EUCALYPT study, which included elderly individuals, to assess the relationship between DBP levels and the likelihood of a history of cardiovascular disease (CVD) complications and geriatric syndromes.
Aim. The study aimed to evaluate the relationship between DBP levels and the prevalence of CVD and its complications, as well as the severity of geriatric syndromes in elderly individuals.
Materials and methods. The epidemiological EUCALYPT study included 4,308 individuals aged 65 to 107 years (mean age 78±8 years; 30% men) from 11 regions of the Russian Federation between April 2018 and October 2019. The prevalence of hypertension among participants was 88.6%, with SBP levels below 130 mmHg observed in 69.4% of cases. All participants underwent a comprehensive geriatric assessment, which included both a specially developed questionnaire and physical examination. For this analysis, participants were divided into six age groups.
Results. The number of participants with DBP levels corresponding to the 1st, 2nd, 3rd, and 4th quartiles was 1,302, 1,143, 687, and 1,018 individuals, respectively. In the subgroup of participants with DBP levels in the 1st quartile (i.e., lower DBP), there were more men, lower SBP levels, and a higher prevalence of diagnosed CVD, type 2 diabetes mellitus (T2DM), and chronic kidney disease compared to participants with DBP levels in the 2nd, 3rd, or 4th quartiles.
Conclusions. The results indicate a statistically significant association between low DBP levels and the prevalence of CVD complications, as well as conditions such as chronic kidney failure, anemia, and T2DM. In the subgroup with the lowest DBP levels, geriatric issues such as frailty, dependence on external assistance, cognitive impairment, malnutrition, urinary incontinence, pain, and falls were more frequently observed. However, the relationship between these CVD complications or their severity was more strongly associated with age than with specific DBP levels.
Keywords: diastolic blood pressure, cardiovascular disease complications, geriatric syndromes, frailty.
For citation: Shchedrina A.Yu., Gilyarevskiy S.R., Eruslanova K.A., Kotovskaya Yu.V., Tkacheva O.N. The characteristics of diastolic blood pressure depending on age and its associations with cardiovascular diseases and geriatric syndromes in patients over 65 years old: data from observation EVKALIPT study. Clinical review for general practice. 2025; 6 (10): 73–80 (In Russ.). DOI: 10.47407/kr2025.6.10.00696
Введение
Артериальная гипертония (АГ) остается наиболее распространенным фактором риска развития осложнений сердечно-сосудистых заболеваний (ССЗ), особенно у лиц пожилого и старческого возраста, а также существенно влияет на ограниченные ресурсы здравоохранения большинства стран мира [1–3]. В связи с этим в течение последнего десятилетия были предприняты попытки определить оптимальный целевой уровень артериального давления (АД) при лечении АГ. Первым крупным рандомизированным контролируемым исследованием (РКИ) по оценке эффективности более интенсивных режимов антигипертензивной терапии по сравнению со стандартным режимом терапии было исследование SPRINT (Systolic Blood Pressure Intervention Trial) [4]. Результаты исследования свидетельствовали о снижении риска развития осложнений ССЗ, включая смерть от осложнений ССЗ, при более интенсивных режимах антигипертензивной терапии с достижением целевого уровня систолического артериального давления (САД) <120 мм рт. ст. по сравнению со стандартным режимом терапии с достижением целевого САД <140 мм рт. ст. Следует отметить, что в подгруппе пациентов 75 лет и старше (n=2636) также статистически значимо снижался риск развития неблагоприятных клинических исходов, включенных в основной показатель [5]. Более того, выраженность положительного влияния более интенсивных режимов антигипертензивной терапии по сравнению со стандартным режимом терапии была больше, чем в целом в когорте участников РКИ SPRINT (отношение рисков для основного показателя в группе лиц 75 лет и старше и в целом в когорте участников составляло 0,66 и 0,75 соответственно). Такая же тенденция отмечалась и для показателя смертности от осложнений ССЗ. Преимущества снижения САД до целевого уровня <120 мм рт. ст. были подтверждены в трех крупных РКИ, выполненных в Китае: BPROAD (Blood Pressure Control Target in Diabetes), включавшем пациентов с АГ и сахарным диабетом 2-го типа (СД2) [6], STEP (Strategy of Blood Pressure Intervention in the Elderly Hypertensive Patients) [4] и ESPRIT (Effects of Intensive Systolic Blood Pressure Lowering Treatment in Reducing Risk of Vascular Events) [7], в которые были включены лица пожилого возраста, у многих из которых были признаки старческой астении.
В соответствии с российскими рекомендациями по тактике лечения пациентов с АГ для всех пациентов независимо от возраста считается обоснованным достижение целевого АД <140/90 мм рт. ст., а при хорошей переносимости <130/80 мм рт. ст. [8]. В то же время, по мнению авторов нового варианта европейских рекомендаций по лечению повышенного АД, целевой уровень САД должен быть практически универсальным и находиться в диапазоне 120–129 мм рт. ст. при оптимальном уровне 120 мм рт. ст. Лишь при невозможности достижения такого целевого уровня АД считается обоснованным снижение САД до минимально переносимого уровня (предпочтительно <140 мм рт. ст.). Возможность повышения целевого уровня рассматривается в случае плохой переносимости более низких целевых уровней АД либо при наличии ортостатической гипотонии или старческой астении и у лиц в возрасте 85 лет и старше [9]. Впрочем, рекомендации для такого повышения целевого уровня АД соответствуют лишь II классу рекомендаций. Более того, опубликованные в 2025 г. результаты наблюдательного исследования, включавшего пациентов с АГ в возрасте 80 лет и старше, которые принимали антигипертензивные препараты, при наблюдении в среднем в течение 6,7 года свидетельствовали о наименьшем риске смерти от осложнений ССЗ при САД в диапазоне от 97,8 до 130,8 мм рт. ст. в отсутствие данных о J-образной зависимости между уровнем САД и смертностью [10].

Несмотря на то что результаты анализа данных об участниках крупных РКИ по оценке эффективности более интенсивных режимов антигипертензивной терапии (SPRINT и STEP) позволяют выдвинуть предположение о сохранении преимуществ более выраженного снижения САД при исходно низком диастолическом артериальном давлении (ДАД), продолжают высказываться опасения по поводу безопасности чрезмерного снижения ДАД при более интенсивных режимах антигипертензивной терапии [11].
В связи с этим представляет интерес выполнение анализа данных об участниках крупного наблюдательного исследования ЭВКАЛИПТ, включавшего лиц пожилого и старческого возраста, для оценки связи между уровнем ДАД и вероятностью наличия в анамнезе перенесенных осложнений ССЗ и гериатрических синдромов.
Цель исследования – оценить связь между уровнем ДАД и частотой встречаемости ССЗ и их осложнений, а также выраженностью гериатрических синдромов у лиц пожилого и старческого возраста.
Материалы и методы
В эпидемиологическое исследование ЭВКАЛИПТ в период с апреля 2018 г. по октябрь 2019 г. было включено 4308 человек в возрасте от 65 до 107 лет (средний возраст 78±8 лет; 30% – мужчины), которые проживали в 11 регионах Российской Федерации (республики Башкортостан, Дагестан и Чувашия; Воронеж и Воронежская область; Москва; Саратов; Санкт-Петербург и Ленинградская область; Ивановская, Рязанская, Самарская и Смоленская области). Доля участников с АГ достигала 88,6%, среди них уровень САД <130 мм рт. ст. отмечался в 69,4% случаев. Данные об уровне АД и частоте сердечных сокращений (ЧСС) в таких возрастных группах представлены в табл. 1.
У всех участников выполняли комплексную гериатрическую оценку (КГО), которая включала как анкетирование с помощью специально разработанного опросника, так и объективное обследование. Такое обследование выполняли врач-гериатр и гериатрическая медицинская сестра по месту нахождения или проживания пациента (в стационаре, поликлинике, интернате / доме престарелых или на дому).
Для целей данного анализа участники исследования были разделены на шесть групп в зависимости от возраста: 65–69 лет, 70–74 года, 75–79 лет, 80–84 года, 85–89 лет, 90–107 лет. В ходе выполнения данного анализа использовали результаты оценки с помощью опросников «Хронические неинфекционные заболевания», «Падения и риск падений», «Хроническая боль», а также такие стандартизованные шкалы, как скрининговая шкала «Возраст не помеха», шкала базовой повседневной активности (индекс Бартел), шкала инструментальной функциональной активности Лоутона, скрининговая часть краткой шкалы оценки питания MNA (Mini Nutritional Assessment), визуальная аналоговая шкала (ВАШ) для оценки качества жизни, состояния здоровья, интенсивности болевого синдрома в момент осмотра и в течение предшествующих 7 дней.

Объективное обследование включало: 1) краткую батарею тестов физического функционирования; 2) динамометрию; 3) измерение скорости ходьбы; 4) тест Мини-ког; 5) измерение роста и массы тела, расчет ИМТ; 6) измерение АД и ЧСС; 7) ортостатическую пробу. Все используемые тесты, шкалы подробно описаны в российских клинических рекомендациях «Старческая астения» [12, 13]. Подробный протокол исследования ЭВКАЛИПТ и исходные характеристики участников описаны в статьях, опубликованных ранее [14, 15].
При проведении ортостатической пробы измеряли АД в положении лежа, а также через 1 и 3 мин после перехода из положения лежа в положение стоя. Ортостатическую артериальную гипотонию диагностировали при снижении САД на 20 мм рт. ст. и более и/или ДАД на 10 мм рт. ст. и более. Кроме того, оценивали наличие таких гериатрических синдромов, как синдром старческой астении, депрессия, мальнутриция, когнитивные нарушения, базовая зависимость в повседневной жизни, инструментальная зависимость в повседневной жизни, падения (в течение предшествующего года), дефицит зрения, дефицит слуха, сенсорный дефицит (любой), хронический болевой синдром и наличие пролежней.
Статистический анализ. Анализ данных выполнен с использованием программы IBM® SPSS® Statistics version 23.0 (SPSS Inc., США). Соответствие вида распределения количественных переменных нормальному (гауссову) распределению анализировали при помощи одновыборочного критерия Колмогорова–Смирнова. При нормальном распределении данных результаты представлены как M±SD, где M – среднее, SD – стандартное отклонение; при распределении, отличном от нормального, – как медиана (Ме) [25-й; 75-й перцентили]. Качественные порядковые переменные представлены как Ме [25-й; 75-й перцентили]. При проведении анализа подстановку пропущенных данных не выполняли. Для сравнений между группами использовали критерии Стьюдента, Манна–Уитни, Краскела–Уоллиса, χ2 Пирсона и двусторонний точный тест Фишера (в случае если предполагаемая частота в какой-либо из ячеек была менее 5). Связь между переменными оценивали с помощью бинарной логистической регрессии с расчетом отношения шансов (ОШ) и 95% доверительного интервала (ДИ). Статистически значимыми считали различия при двустороннем значении р<0,05.
Сравнение базовых характеристик и показателей КГО проводили в зависимости от квартилей исходного ДАД с помощью однофакторного дисперсионного анализа для данных, имеющих нормальное распределение, расчета критерия суммы рангов Краскела–Уоллиса для данных, распределение которых отличалось от нормального, и критерия χ2 Пирсона для анализа качественных показателей.
Результаты
В табл. 1 представлены клинические и демографические характеристики участников исследования в зависимости от уровня ДАД, соответствующего определенному квартилю. Число участников, уровень ДАД которых соответствовал 1, 2, 3 и 4-му квартилю, составляло 1302, 1143, 687 и 1018 человек соответственно. В подгруппе участников, уровень ДАД которых соответствовал 1-му квартилю (т.е. более низкому ДАД), было больше мужчин, а также отмечался более низкий уровень САД и большее число лиц с диагностированным ССЗ, СД2 и ХБП по сравнению с участниками, уровень ДАД которых соответствовал 2, 3 или 4-му квартилю.

Данные, полученные при анализе уровней ДАД, свидетельствовали об отчетливой тенденции к его снижению с увеличением возраста участников. Такая закономерность сохранялась как в положении лежа, так и по данным измерения АД через 1 и 3 мин пребывания в положении стоя (p=0,0001 для тенденции для всех показателей). Соответственно, с увеличением возраста увеличивался уровень пульсового давления. Однако в целом не было отмечено различий в динамике уровня САД между участниками, относящимися к разным возрастным группам (табл. 2).
В подгруппе участников с ДАД ≤75 мм рт. ст. доля пациентов с ИБС, ОНМК в анамнезе, ХСН, ХБП и СД2 сoставляла 33,2; 33,0; 33,7; 46,7 и 29,1% соответственно. Кроме того, в указанной подгруппе с менее высоким ДАД существенно чаще выявлялась ортостатическая артериальная гипотония (у 39,2% участников; см. табл. 1).
Следует отметить, что при проведении ортостатической пробы в целом отмечалась тенденция к повышению, а не снижению ДАД во всех возрастных группах. Такая тенденция достигала уровня статистической значимости при измерении ДАД как через 1 мин, так и через 3 мин пребывания в положении стоя (p<0,01 во всех возрастных группах, кроме группы старше 90 лет; см. табл. 2).
Результаты оценки связи между уровнем ДАД и данными КГО. В табл. 3 представлены результаты КГО в зависимости от квартиля, соответствующего определенному уровню ДАД. В ходе выполнения анализа данных о результатах КГО было установлено, что в подгруппе участников с уровнем ДАД, соответствующим нижнему квартилю, были менее благоприятные показатели КГО. Частота выявления старческой астении, зависимости от посторонней помощи, когнитивных нарушений, мальнутриции, недержания мочи, болевого синдрома и падений достигала у них 30,2; 31,8; 31,6; 38,9; 30,3; 30,3 и 30,2% соответственно.
В подгруппе ДАД, соответствующей нижнему квартилю, по данным оценки по шкале «Возраст не помеха», было наибольшее число лиц с травмами в течение года; c трудностями при ходьбе до 100 м; снижением массы тела на 5 кг и более в течение предшествующих 6 мес; недержанием мочи; нарушением памяти, понимания, ориентации и способности планировать (32,6; 31,0; 37,1; 31,1 и 32,2% соответственно). По результатам оценки с помощью шкалы инструментальной активности Лоутон, в подгруппе с наиболее низким уровнем ДАД было также наибольшее число лиц, зависимых от посторонней помощи. В этой подгруппе отмечалось также наибольшее число лиц с дефицитом зрения, инвалидностью и вынужденных использовать вспомогательные средства (37,3; 31,5 и 31,9% соответственно).
Для ответа на вопрос об относительном влиянии возраста и уровня ДАД на оцениваемые показатели КГО выполнен анализ для оценки силы связи между возрастом и показателями КГО, а также уровнем ДАД и показателями КГО. Результаты анализа свидетельствовали о более сильной и статистически значимой связи между возрастом и показателями КГО по сравнению со связями между уровнем ДАД и показателями КГО. Так, была отмечена прямая и высоко статистически значимая связь между возрастом и оценкой по шкалам SPPB (r=0,4), «Возраст не помеха» (r=0,4); Мини-ког (r=-0,4); GDS (r=0,3); Лоутон (r=-0,45) и MNA (r=-0,3); для всех связей p<0,0001.
Сила связи между уровнем ДАД и оценкой по шкале SPPB была статистически значимой (r=-0,03; p=0,02), но существенно менее выраженной по сравнению с силой связи между возрастом и оценкой по шкале SPPB, но высоко значимая статистическая связь отмечалась только с оценкой Мини-ког (r=0,05; p=0,001) и ВАШ (r=0,05, p<0,001; см. табл. 3).
В то же время не было выявлено статистически значимой связи между уровнем ДАД и числом баллов по шкалам Бартел, «Возраст не помеха», Лоутон, MNA, GDS.
Результаты линейного регрессионного анализа, выполненного с учетом ДАД, свидетельствовали о том, что с увеличением возраста на 1 год оценка по шкале «Возраст не помеха» увеличивалась на 0,08 балла (p<0,0001) и снижалось по шкалам Бартел, Лоутон, MNA, Мини-ког и SPPB на 0,79; 0,117; 0,071; 0,079 и 1,73 балла соответственно (p<0,0001 для всех показателей).
Результаты линейного регрессионного анализа, выполненного с учетом возраста, свидетельствовали о том, что при повышении ДАД на каждый 1 мм рт. ст. оценка по шкале «Возраст не помеха» увеличивается на 0,06 балла (p=0,038), по шкале Бартел уменьшается на 0,06 (p=0,025), по шкале Лоутон уменьшается на 0,011 балла (p<0,0001) и по шкале GDS увеличивается на 0,024 балла (p<0,0001). По данным такого анализа не было выявлено статистически значимой связи между уровнем ДАД и числом баллов по шкалам MNA и Мини-ког.
Следует отметить, что в целом наименьшая частота осложнений ССЗ в анамнезе была в подгруппе участников с уровнем ДАД, соответствующим 3-му квартилю (т.е. с уровнем ДАД в диапазоне от >80 до ≤85 мм рт. ст.). По данным апостериорного анализа, статистически значимые различия между подгруппой пациентов с уровнем ДАД, относящимся к 3-му и 1-му квартилю, отмечены по встречаемости декомпенсации ХСН (15,5 и 35,8% соответственно; p=0,04; см. табл. 1).
По данным апостериорного анализа, различия в частоте встречаемости стенокардии напряжения отмечены между пациентами с уровнем ДАД, относящимся к 1-му и 4-му квартилю (у 33,2 и 23,5% пациентов соответственно), они достигали пограничного уровня статистической значимости (p=0,05). Статистически значимые различия между такими подгруппами отмечены по частоте встречаемости ХСН (у 33,7 и 22,7% пациентов соответственно; p<0,0001), частоте декомпенсации ХСН (у 35,8 и 23,2% пациентов соответственно; p=0,02), частоте СД2 (29,1 и 32,1% пациентов соответственно; p=0,007), ХБП (у 46,7 и 17,4% пациентов соответственно; p=0,008; см. табл. 1).
Обсуждение
В целом полученные в исследуемой когорте пожилых лиц данные подтверждают мнение о связи между уровнем ДАД и более высоким риском развития осложнений ССЗ [11]. Тем не менее продолжает обсуждаться роль U-образной зависимости между ДАД и риском развития осложнений ССЗ при определении тактики антигипертензивной терапии [16]. Так, в ходе выполнения нескольких обсервационных исследований было отмечено увеличение риска развития осложнений ССЗ у пациентов как с более низким, так и с более высоким ДАД [17–19]. Однако в ходе проведения рандомизированных клинических исследований преимущества более выраженного снижения САД сохранялись при любом исходном уровне ДАД [20–22]. Таким образом, остаются сомнения по поводу того, в какой степени низкий уровень ДАД может считаться независимым фактором риска развития осложнений ССЗ. В то же время нельзя исключить, что более низкий уровень ДАД имеет статистически значимую связь с субклиническим повреждением миокарда, установленным на основании повышенной концентрации высокочувствительного кардиоспецифичного тропонина Т, а также с повышенным риском развития осложнений ИБС [23]. Результаты вторичного анализа данных об участниках исследования INVEST, включившего 22 576 пациентов с АГ и ИБС, свидетельствовали о том, что у пациентов с низким ДАД увеличивался риск развития инфаркта миокарда и смерти от всех причин [24]. Однако J-образная зависимость переставала выявляться в подгруппе пациентов, которым была выполнена реваскуляризация миокарда. По-видимому, это связано с тем, что при низком уровне ДАД снижается перфузия миокарда, что в отсутствие реваскуляризации миокарда может приводить к увеличению риска развития осложнений ССЗ [25].
Результаты проведенного нами исследования также свидетельствуют о том, что в группе пациентов с уровнем ДАД ≤75 мм рт. ст. отмечалось наибольшее число таких ССЗ или их осложнений, как ИБС, ФП, ОНМК, ХСН, в том числе декомпенсация ХСН, а также большее число лиц с ХБП, анемией и СД2. Кроме того, в подгруппе участников с наиболее низким ДАД было больше лиц с диагностированной старческой астенией, зависимостью от посторонней помощи, а также когнитивными нарушениями, мальнутрицией, недержанием мочи, болевым синдромом и падениями.
При анализе связи между низким уровнем ДАД и показателями старческой астении и ССЗ следует отметить, что низкий уровень ДАД во многом представляет собой маркер повышенной вероятности их наличия, а не истинный фактор риска. Это следует учитывать при решении вопроса о целесообразности использования более интенсивных режимов антигипертензивной терапии, направленной на снижение САД, поскольку такое снижение может привести к дополнительному снижению уровня ДАД. Учитывая установленную ранее J-образную зависимость между уровнем ДАД и риском развития осложнений ССЗ, возникают опасения увеличения риска развития таких осложнений при достижении более низких уровней САД у пациентов с низким исходным ДАД. В связи с этим следует отметить, что появляется все больше свидетельств, опровергающих эту точку зрения. Так, результаты вторичного анализа данных об участниках исследования SPRINT указывали на сохранение положительного эффекта интенсивного снижения САД независимо от исходного уровня ДАД. Даже в подгруппе пациентов с исходным уровнем ДАД, соответствующим нижнему квартилю, более интенсивное снижение САД сопровождалось положительным влиянием на прогноз [26]. Следует отметить: результаты выполненного нами регрессионного анализа свидетельствовали о том, что увеличение встречаемости гериатрических синдромов было в большей степени связано с увеличением возраста, а не с более низкими уровнями ДАД.
Тем не менее до настоящего времени остается неизвестным, какие уровни САД связаны с дожитием до глубокой старости. В 2024 г. B. Haring и соавт. [27] опубликовали результаты наблюдательного исследования, выполненного для оценки влияния уровня САД у женщин 65 лет и старше (как на фоне приема антигипертензивной терапии, так и в отсутствие терапии) на вероятность дожить до 90 лет. Исследуемая популяция включала 16 570 женщин, не имеющих в анамнезе ССЗ, СД или рака. АД измеряли исходно (с 1993 по 1998 г.), а затем ежегодно до 2005 г. Была установлена связь между уровнем САД <130 мм рт. ст. и наибольшей вероятностью дожития до 90 лет. Вероятность выживания была более низкой в подгруппе применяющих антигипертензивную терапию по сравнению с ее отсутствием. Однако следует отметить, что при одинаковом уровне САД увеличивалась вероятность выживания без ССЗ независимо от применения антигипертензивной терапии, что подтверждает обоснованность достижения более низких уровней САД независимо от исходного уровня ДАД. Вероятность дожития до 90 лет увеличивалась с увеличением продолжительности периода поддержания САД в терапевтическом диапазоне от 110 до 130 мм рт. ст. Поддержание уровня САД <130 мм рт. ст. было оптимальным как для увеличения общей выживаемости, так и для выживаемости в отсутствие ССЗ. Тем не менее диапазон уровней ДАД, связанный с наибольшей вероятностью дожить до 90 лет, составлял от 70 до 80 мм рт. ст., что в целом соответствует и полученным нами данным.
Таким образом, полученные нами результаты, а также данные других авторов позволяют предположить, что не ДАД само по себе, а скорее изменения сосудистой стенки с увеличением с возрастом ее жесткости в больше степени обусловливают J-образную зависимость между уровнем ДАД и риском развития осложнений ССЗ [28]. Следует еще раз отметить, что результаты анализа данных об участниках нескольких крупных РКИ свидетельствовали о том, что исходный уровень ДАД существенно не изменял благоприятного влияния интенсивного снижения САД на прогноз. Такие данные в целом свидетельствуют о том, что более интенсивные режимы антигипертензивной терапии с достижением более низких уровней САД не только не оказывают отрицательного влияния на прогноз у пациентов с низким исходным уровнем ДАД, но и, напротив, сопровождаются снижением риска развития осложнений ССЗ у лиц пожилого и старческого возраста. Однако при принятии в клинической практике решения о выборе тактики антигипертензивной терапии по-прежнему необходима индивидуальная оценка преимуществ и риска достижения более низких целевых уровней САД. Очевидно, что такая оценка должна включать и информацию об исходном уровне ДАД.
Заключение
Результаты ретроспективного анализа данных об участниках крупного когортного исследования свидетельствуют о статистически значимой связи между низким уровнем ДАД и встречаемостью таких ССЗ или их осложнений в анамнезе, как ИБС, ФП, ОНМК, ХСН, в том числе декомпенсация ХСН, а также с такими заболеваниями, как ХБП, анемия и СД2. В подгруппе лиц с наиболее низким уровнем ДАД чаще выявляются старческая астения, зависимость от посторонней помощи, когнитивные нарушения, мальнутриция, недержание мочи, болевой синдром и падения. Однако связь между наличием указанных ССЗ или их осложнений была более сильной для возраста, чем для определенного уровня ДАД. Следует учитывать имеющиеся на сегодняшний день данные о том, что более интенсивные режимы антигипертензивной терапии у пациентов с исходно низким ДАД сопровождаются снижением риска развития осложнений ССЗ. Это позволяет предположить, что низкий уровень ДАД следует в первую очередь считать маркером повышенного риска развития осложнений ССЗ, а не истинным фактором риска развития таких осложнений и что такой уровень ДАД не должен быть основанием для отказа от эффективного снижения САД у большинства пациентов пожилого и старческого возраста, в том числе при наличии гериатрических синдромов.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare no conflict of interest.
Информация об авторах
Information about the authors
Щедрина Анна Юрьевна – канд. мед. наук, зав. кардиологическим отд-нием ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова».
E-mail: ashedrina@rambler.ru; ORCID: 0000-0002-3981-4031
Anna Yu. Shchedrina – Cand. Sci. (Med.), Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: ashedrina@rambler.ru; ORCID: 0000-0002-3981-4031
Гиляревский Сергей Руджерович – д-р мед. наук, проф., вед. науч. сотр. ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: sgilarevsky@rambler.ru; ORCID: 0000-0002-8505-1848; eLibrary SPIN: 1683-2709; Research ID: AAN‑4179-202
Sergey R. Gilyarevsky – Dr. Sci. (Med.), Full Prof., Leading Res. Officer, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: sgilarevsky@yandex.ru; ORCID: 0000-0002-8505-1848; SPIN 1683-2709; eLibrary SPIN: 1683-2709; Research ID: AAN‑4179-202
Арефьева Арина Александровна – ординатор, каф. болезней старения Институтa непрерывного образования и профессионального развития ФГАОУ ВО «РНИМУ им. Н.И. Пирогова».
ORCID: 0009-0000-5235-9347
Arina A. Arefieva – Resident, Pirogov Russian National Research Medical University. ORCID: 0009-0000-5235-9347
Ерусланова Ксения Алексеевна – канд. мед. наук, зав. лабораторией сердечно-сосудистого старения ОСП «Российский
геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: eruslanova_ka@rgnkc.ru; ORCID: 0000-0003-0048-268X
Ksenia A. Eruslanova – Cand. Sci. (Med.), Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: eruslanova_ka@rgnkc.ru; ORCID: 0000-0003-0048-268X
Котовская Юлия Викторовна – д-р мед. наук, проф., зам. директора по научной работе ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова». E-mail: kotovskaya_yv@rgnkc.ru; ORCID: 0000-0002-1628-5093
Yulia V. Kotovskaya – Dr. Sci. (Med.), Full Prof., Deputy Director, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University. E-mail: kotovskaya_yv@rgnkc.ru; ORCID: 0000-0002-1628-5093
Ткачева Ольга Николаевна – чл.-корр. РАН, д-р мед. наук, проф., директор ОСП «Российский геронтологический научно-клинический центр» ФГАОУ ВО «РНИМУ им. Н.И. Пирогова», главный внештатный гериатр Минздрава России. E-mail: tkacheva@rgnkc.ru; ORCID: 0000-0001-5451-2915
Olga N. Tkacheva – Corr. Memb. RAS, Dr. Sci. (Med.), Full Prof., Director, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University, Chief Freelance Geriatrician of the Russian Ministry of Health. E-mail: tkacheva@rgnkc.ru; ORCID: 0000-0001-5451-2915
Поступила в редакцию: 07.07.2025
Поступила после рецензирования: 16.07.2025
Принята к публикации: 24.07.2025
Received: 07.07.2025
Revised: 16.07.2025
Accepted: 24.07.2025
Список исп. литературыСкрыть список1. Zhou B, Perel P, Mensah GA, Ezzati M. Global epidemiology, health burden and effective interventions for elevated blood pressure and hypertension. Nat Rev Cardiol 2021;18:785-802. DOI: 10.1038/s41569-021-00559-8
2. Yusuf S, Joseph P, Rangarajan S et al. Modifiable risk factors, cardiovascular disease, and mortality in 155 722 individuals from 21 high-income, middleincome, and low-income countries (PURE): a Prospective Cohort Study. Lancet 2020;395:795-808. DOI: 10.1016/s0140-6736(19)32008-2
3. Grave C, Bonaldi C, Carcaillon-Bentata L et al. Burden of Cardio-Cerebrovascular and Renal Diseases Attributable to Systolic Hypertension in France in 2021. Hypertension 2025;82(2):357-69. DOI: 10.1161/HYPERTENSIONAHA.124.23760
4. Zhang W, Zhang S, Deng Y et al; STEP Study Group. Trial of intensive blood-pressure control in older patients with hypertension. N Engl J Med 2021;385:1268-79. DOI: 10.1056/NEJMoa2111437
5. Williamson JD, Supiano MA, Applegate WB et al.; SPRINT Research Group. Intensive vs Standard Blood Pressure Control and Cardiovascular Disease Outcomes in Adults Aged ≥75 Years: A Randomized Clinical Trial. JAMA 2016;315;24:2673-82. DOI: 10.1001/jama.2016.7050
6. Bi Y, Li M, Liu Y et al.; BPROAD Research Group. Intensive Blood-Pressure Control in Patients with Type 2 Diabetes. N Engl J Med 2025;392(12):1155-67. DOI: 10.1056/NEJMoa2412006
7. Liu J, Li Y, Ge J et al.; ESPRIT Collaborative Group. Lowering systolic blood pressure to less than 120 mm Hg versus less than 140 mm Hg in patients with high cardiovascular risk with and without diabetes or previous stroke: an open-label, blinded-outcome, randomised trial. Lancet 2024;404(10449):245-55. DOI: 10.1016/S0140-6736(24)01028-6
8. Кобалава Ж.Д., Конради А.О., Недогода С.В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2024. Российский кардиологический журнал. 2024;29(9):6117. DOI: 10.15829/1560-4071-2024-6117
Kobalava Zh.D., Konradi A.O., Nedogoda S.V. et al. 2024 Clinical practice guidelines for Hypertension in adults. Russian Journal of Cardiology. 2024;29(9):6117. DOI: 10.15829/1560-4071-2024-6117 (in Russian).
9. McEvoy JW, McCarthy CP, Bruno RM et al.; ESC Scientific Document Group. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J 2024;45(38):3912-4018. DOI: 10.1093/eurheartj/ehae178
10. Yang H, Huang C, Sawano M et al. Systolic Blood Pressure and Cardiovascular Mortality in U.S. Adults Aged 80+ Taking Antihypertensive Medications. J Am Coll Cardiol 2025;85(13):1455-8. DOI: 10.1016/j.jacc. 2025.01.033
11. Strandberg TE, Pitkala K. What is the most important component of blood pressure: systolic, diastolic or pulse pressure? Curr Opin Nephrol Hypertens. 2003;12:293-7. DOI: 10.1097/00041552-200305000-00011
12. Ткачева О.Н., Котовская Ю.В., Рунихина Н.К. и др. Клинические рекомендации «Старческая астения». Российский журнал гериатрической медицины. 2020;(1):11-46. DOI: 10.37586/2686-8636-1-2020-11-46
Tkacheva O.N., Kotovskaya Yu.V., Runikhina N.K. et al. Clinical guidelines on frailty. Russian Journal of Geriatric Medicine. 2020;(1):11-46. DOI: 10.37586/2686-8636-1-2020-11-46 (in Russian).
13. Ткачева О.Н., Котовская Ю.В., Рунихина Н.К. и др. Клинические рекомендации «Старческая астения». Часть 2. Российский журнал гериатрической медицины. 2020;(2):115-30. DOI: 10.37586/2686-8636-2-2020-115-130
Tkacheva O.N., Kotovskaya Yu.V., Runikhina N.K. et al. Clinical guidelines frailty. Part 2. Russian Journal of Geriatric Medicine. 2020;(2):115-30. DOI: 10.37586/2686-8636-2-2020-115-130 (in Russian).
14. Воробьева Н.М., Лузина А.В., Малая И.П. и др. Ортостатическая гипотензия и ее ассоциации с гериатрическими синдромами у лиц старше 65 лет: данные исследования ЭВКАЛИПТ. Артериальная гипертензия 2023;29(3):253-65. DOI: 10.18705/1607-419X-2023-29-3-253-265
Vorobyeva N.M., Luzina A.V., Malaya I.P. et al. Orthostatic hypotension and its associations with geriatric syndromes in subjects over 65 years old: data from EVKALIPT study. Arterial Hypertension. 2023;29(3):253-65. DOI: 10.18705/1607-419X-2023-29-3-253-265 (in Russian).
15. Воробьева Н.М., Ткачева О.Н., Котовская Ю.В. и др. Российское эпидемиологическое исследование ЭВКАЛИПТ: протокол и базовые характеристики участников. Российский журнал гериатрической медицины. 2021;1(5):35-43. DOI: 10.37586/2686-8636-1-2021-35-43
Vorobyeva N.M., Tkacheva O.N., Kotovskaya Yu.V. et al. Russian epidemiological study EVKALIPT: protocol and basic characteristics of participants. Russian Journal of Geriatric Medicine. 2021;(1):35-43. DOI: 10.37586/2686-8636-1-2021-35-43 (in Russian).
16. Banach M, Aronow WS. Blood pressure j-curve: current concepts. Curr Hypertens Rep 2012;14:556-66. DOI: 10.1007/s11906-012-0314-3
17. Bangalore S, Messerli FH, Wun CC et al.; Treating to New Targets Steering Committee and Investigators. J-curve revisited: an analysis of blood pressure and cardiovascular events in the Treating to New Targets (TNT) Trial. Eur Heart J 2010;31:2897-908. DOI: 10.1093/eurheartj/ehq328
18. Itoga NK, Tawfik DS, Montez-Rath ME, Chang TI. Contributions of systolic and diastolic blood pressures to cardiovascular outcomes in the ALLHAT study. J Am Coll Cardiol 2021;78:1671-8. DOI: 10.1016/ j.jacc.2021. 08.035
19. Peri-Okonny PA, Patel KK, Jones PG et al. Low diastolic blood pressure is associated with angina in patients with chronic coronary artery disease.
J Am Coll Cardiol 2018;72:1227-32. DOI: 10.1016/j.jacc.2018.05.075
20. Arvanitis M, Qi G, Bhatt DL et al. Linear and nonlinear Mendelian randomization analyses of the association between diastolic blood pressure and cardiovascular events: the J-curve revisited. Circulation 2021;143:895-906. DOI: 10.1161/CIRCULATIONAHA.120.049819
21. Malik R, Georgakis MK, Vujkovic M et al. Relationship between blood pressure and incident cardiovascular disease: linear and nonlinear Mendelian randomization analyses. Hypertension 2021;77:2004-13. DOI: 10.1161/HYPERTENSIONAHA.120.16534
22. Wan EYF, Fung WT, Schooling CM et al. Blood pressure and risk of cardiovascular disease in UK Biobank: a Mendelian Randomization Study. Hypertension 2021;77:367-75. DOI: 10.1161/HYPERTENSIONAHA.120. 16138
23. McEvoy JW, Chen Y, Rawlings A et al. Diastolic blood pressure, subclinical myocardial damage, and cardiac events: implications for blood pressure control. J Am Coll Cardiol 2016;68:1713-22. DOI: 10.1016/j.jacc. 2016.07.754
24. Messerli FH, Mancia G, Conti CR et al. Dogma disputed: can aggressively lowering blood pressure in hypertensive patients with coronary artery disease be dangerous? Ann Intern Med 2006;144(12):884-93. DOI: 10.7326/0003-4819-144-12-200606200-00005
25. Denardo SJ, Messerli FH, Gaxiola E et al. Coronary revascularization strategy and outcomes according to blood pressure (from the International Verapamil SR-Trandolapril Study [INVEST]). Am J Cardiol 2010;106(4):498-503. DOI: 10.1016/j.amjcard.2010.03.056
26. Beddhu S, Chertow GM, Cheung AK et al.; SPRINT Research Group. Influence of baseline diastolic blood pressure on effects of intensive compared with standard blood pressure control. Circulation 2018;137:134-43. DOI: 10.1161/CIRCULATIONAHA.117.030848
27. Haring B, Andrews CA, Hovey K et al. Systolic Blood Pressure and Survival to Very Old Age: Results From the Women's Health Initiative. Circulation 2024;149(20):1568-77. DOI: 10.1161/CIRCULATIONAHA.123.067302
28. Sarafidis P, Bakris G. Diastolic blood pressure does not influence cardiovascular outcomes in type 2 diabetes; or does it? Diabetes Care 2020;43:1684-6. DOI: 10.2337/dci20-0019
3 декабря 2025
Количество просмотров: 141


