Клинический разбор в общей медицине №12 2025
Igor P. Smirnov1, Yulia G. Belotserkovskaya1
1 Russian Medical Academy of Continuous Professional Education, Moscow, Russia;
2 Patrice Lumumba People’s Friendship University of Russia (RUDN University), Moscow, Russia
kar3745@yandex.ru
Abstract
Trophoblastic disease includes a wide range of disorders that occur as a result of uncontrolled trophoblast growth. Trophoblastic tumors are allografts that occur when the trophoblast undergoes malignant transformation, invades the uterine tissue, and metastasizes to other organs, including the lungs. This type of tumor is highly vascularized and can cause severe or life-threatening bleeding. Bleeding is caused by arteriovenous malformations, which are formed due to increased angiogenesis in the tumor tissue caused by high levels of chorionic gonadotropin. The lungs are the primary and most common organ for metastasis. However, the formation of arteriovenous malformations in pulmonary metastatic foci is rare. Cysts are even less common in the area of metastatic lung lesions. The formation of these lesions can be caused by both hemorrhages in the lung tissue and tumor necrosis, for example, as a result of chemotherapy. We present a rare clinical case of the development of arteriovenous malformations and cysts in the lungs in a patient with trophoblastic disease who was treated with methotrexate.
Keywords: trophoblastic disease, metastases, arteriovenous malformations, lung cysts, choriocarcinoma, chorionic gonadotropin.
For citation: Karnaushkina M.A., Tyurin I.E., Pigareva Yu.A., Romanovskikh A.G., Smirnov I.P., Belotserkovskaya Yu.G. Arteriovenous malformations and cysts in the lungs of a patient with trophoblastic disease. Clinical review for general practice. 2025; 6 (12): 7–11 (In Russ.). DOI: 10.47407/kr2025.6.12.00p4546
Введение
Трофобластическая болезнь (ТБ) – это связанные между собой формы патологического состояния трофобласта, который является предшественником плаценты и представляет собой наружный слой клеток зародышей млекопитающих, обеспечивающий имплантацию в стенку матки и питание плода [1, 2]. Наличие и активность этих клеток выявляется по наличию в крови пациентки бета-хорионического гонадотропина (бета-ХГЧ). В случае злокачественной трансформации трофобласта развивается болезнь, которая характеризуется прорастанием трофобласта в стенки матки и за ее пределы, а также отдаленным метастазированием [3]. Одной из таких злокачественных форм ТБ является хориокарцинома, развивающаяся в 0,5–8,3 случая на 1 тыс. родов. Клиника хориокарциномы неспецифична, характеризуется кровянистыми выделениями из половых путей, болями внизу живота; при метастазировании – симптоматикой со стороны соответствующих органов: легких, почек, головного мозга, печени, кишечника [4]. В стадировании злокачественных форм ТБ, согласно классификации Всемирной организации здравоохранения (ВОЗ), выделяют IV стадии: I – локализация опухоли ограничивается маткой, II – рост опухоли распространяется за пределы матки, но ограничивается половыми органами, III – выявляются метастазы в легкие, IV стадия – выявляются метастазы в других органах, кроме легких. Диагностика данной патологии требует определения уровня бета-ХГЧ крови, проведения гистологического, ультразвукового и рентгенологического исследований [5]. В связи с высокой активностью опухоли легочные метастазы хориокарциномы характеризуются частым развитием некрозов и кровоизлияний, приводящих к кистозной дегенерации легочной ткани [6]. Причиной формирования АВМ является стимуляция ангиогенеза в опухолевой ткани, вызванного высокой выработкой хорионического гонадотропина. Лечение включает химиотерапию и/или хирургическое вмешательство. Критерием излечения служит нормализация уровня бета-ХГЧ в трех анализах, выполненных с интервалом в 1 нед после окончания курса лечения.
В данной публикации представлен редкий клинический случай развития АВМ и кист в легких у пациентки с ТБ, получавшей лечение метотрексатом.
Клинический случай
Пациентка М., 27 лет, с ТБ, инфарктом головного мозга, гигантскими АВМ и кистами в легких. Хронология развития заболевания и его осложнений графически изображена на рис. 1.
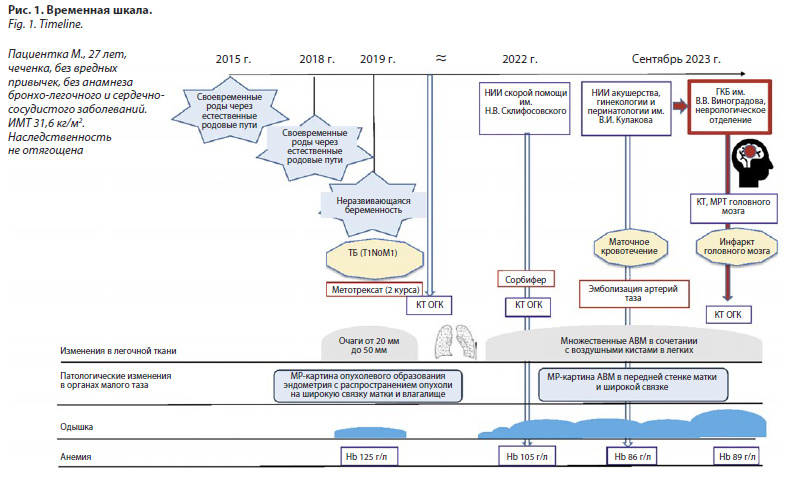
Из анамнеза известно, что у пациентки нет вредных привычек, профессиональных вредностей, хронических заболеваний, индекс массы тела (ИМТ) – 31,6 кг/м2. Наследственность не отягощена. Своевременные неосложненные роды через естественные родовые пути в 2015 и 2018 гг. По данным рентгенологического исследования органов грудной клетки (ОГК), проведенного в 2018 г., подтверждения очаговых и инфильтративных изменений получено не было. В 2019 г. – неразвивающаяся беременность, проведена вакуум-аспирация. Через 8 мес после операции стала отмечать метроррагии. Направлена в гинекологическое отделение стационара для проведения обследования. Уровень бета-ХГЧ был значимо повышен и составил 1271 мМЕ/мл. При проведении компьютерной томографии ОГК (КТ ОГК) выявлены очаги от 20 мм до 50 мм в диаметре. Проведено гистологическое исследование материала, полученного из шейки матки, выявлены клетки хориокарциномы. На основании данных проведенного обследования поставлен диагноз: трофобластическая болезнь (хориокарцинома), метастазы в легкие (III стадия FIGO и 17 баллов по шкале классификации ВОЗ). Проведено два курса химиотерапии метотрексатом. От проведения 3-го курса пациентка отказалась в связи с плохой переносимостью препарата. Для выполнения контрольного обследования к врачу не явилась. Определение уровня ХГЧ и проведение контрольного КТ ОГК после проведения курса химиотерапии не проводилось.
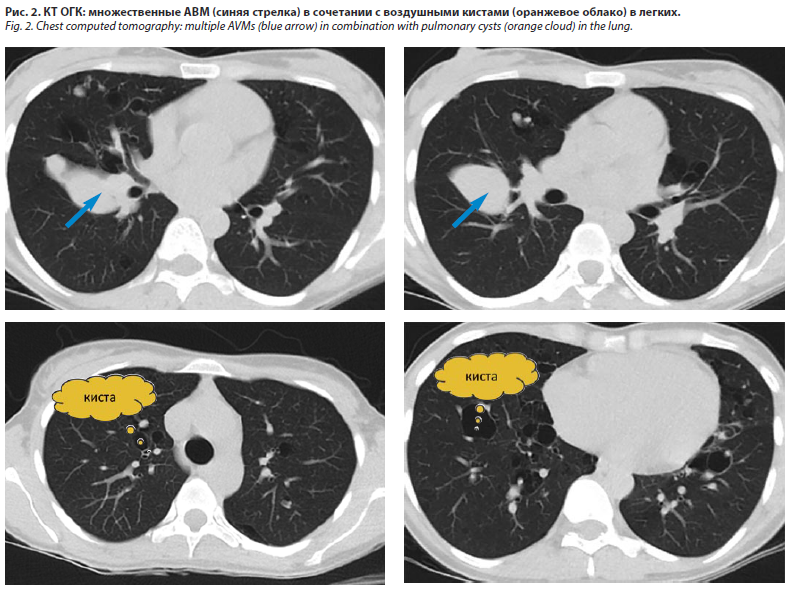
В 2022 г. состояние пациентки ухудшилось: стала нарастать слабость, появилась повышенная утомляемость, одышка при незначительной физической нагрузке, обильные менструации. С целью дообследования госпитализирована в НИИ скорой помощи им. Н.В. Склифосовского. Был проведен физический осмотр пациентки, лабораторное обследование, КТ ОГК, ультразвуковое исследование (УЗИ) органов малого таза. В клиническом анализе крови отмечалась гипохромная микроцитарная гиперрегенераторная анемия легкой степени (уровень Hb – 103 г/л). При КТ ОГК выявлены множественные АВМ в сочетании с воздушными кистами в легких (рис. 2).
Учитывая жалобы на одышку, выполнена спирометрия и исследование диффузионной способности легких. Выявлено снижение диффузии углекислого газа (DLCO) до 58%. Бронхоскопия не проводилась. При проведении УЗИ органов малого таза выявлены киста правого яичника размером 12×24 мм и киста левого яичника 9×14 мм, кистозные образования в теле матки максимальными размерами до 10 мм. Учитывая наличие в анамнезе у пациентки хориокарциномы, выявленные изменения в легочной ткани, гипохромную анемию, кисты матки и яичников, для определения тактики ведения предложено проведение гистологического исследования ткани легких, яичников и матки. Больная от проведения дообследования отказалась.
В сентябре 2023 г. пациентка вновь госпитализирована в отделение гинекологии НИИ акушерства, гинекологии и перинатологии им. В.И. Кулакова с клиникой маточного кровотечения и постгеморрагической анемией средней степени тяжести (уровень гемоглобина – 86 г/л), при магнитно-резонансной томографии (МРТ) малого таза с контрастированием выявлена неоднородность миометрия за счет зон с расширенными сосудами до 6 мм, по типу патологических анастомозов с характерной эхографической картиной, локализованных вдоль ребра матки. Фоликулярный аппарат яичников представлен мелкими
анэхогенными аваскулярными образованиями до 3 мм. Уровень бета-ХГЧ не повышен и составил 5 мМЕ/мл. С целью остановки кровотечения проведена эмболизация сосудов малого таза. После проведения операции у пациентки развился эпизод спутанности сознания, при МРТ головного мозга выявлен лакунарный инфаркт в бассейне левой передней мозговой артерии. Пациентка госпитализирована в отделение реанимации и интенсивной терапии городской клинической больницы им. В.В. Виноградова. При поступлении состояние тяжелое, температура тела (T) =36,5 °С, напряжение гемоглобина кислородом (SpO2) – 94%. Отеков нет, периферические лимфатические узлы не увеличены. Аускультативно дыхание в легких везикулярное, проводится во все отделы, хрипов нет. Частота дыхательных движений – 20/мин. Тоны сердца ясные, ритмичные, шумы не выслушиваются, частота сердечных сокращений (ЧСС) – 90/мин, артериальное давление – 110/70 мм рт. ст. Живот симметричный, не вздут, сосудистые шумы не выслушиваются. Печень не увеличена, селезенка не пальпируется. Дизурии нет. В ходе проведенного обследования выявлена гипохромная микроцитарная железодефицитная анемия, количество лейкоцитов периферической крови составило 5,55×109/л, эритроцитов – 4,26×1012/л, тромбоцитов – 252×109/л, уровень гемоглобина – 89 г/л, средний объем эритроцита – 67,4 фл, ретикулоциты – 7%. Уровень железа составил 3,4 мкмоль/л, С-реактивного белка – 1,6 Ед/л, трансферрина – 2,99 г/л, ферритина – 29,2 мкг/л. Отмечались изменения коагулограммы: протромбиновое время – 13 с, активированное частичное тромбопластиновое время – 20,5 с, уровень фибриногена – 6,45 г/л, международное нормализованное отношение – 1,16 МЕ/мл, концентрация бета-ХГЧ в пределах нормальных значений. Данные изменения, вероятнее всего, явились следствием массивного маточного кровотечения. При электрокардиографии регистрировалась синусовая аритмия с ЧСС 90/мин. При эхокардиографии полости сердца не расширены, сократительная способность левого желудочка удовлетворительная (фракция выброса – 54%). Выявлена недостаточность митрального клапана 1 ст.
При осмотре невролога отмечался правосторонний гемипарез: в руке – до 4 баллов, в ноге – до 4,5 балла. Мышечный тонус – D<S. Сухожильные рефлексы – D>S. Выявлен положительный рефлекс Бабинского справа. Пальценосовая проба выполнена с дисметрией справа. Пяточно-коленная проба выполнена с дисметрией справа. В позе Ромберга нет устойчивости.
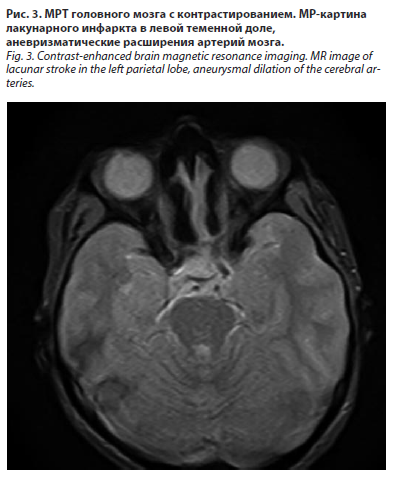
Проведена МРТ головного мозга с внутривенным контрастированием: МР-картина лакунарного инфаркта в левой теменной доле (бассейн левой передней мозговой артерии, конечные ветви), аневризматические расширения артерий мозга (рис. 3).
 Пациентка осмотрена гинекологом, вероятность развития острого кровотечения расценена как крайне низкая, оперативное лечение не рекомендовано. Выполнена КТ ОГК, отмечено наличие множественных АВМ в сочетании с воздушными кистами в легких. Без динамики по сравнению с 22.06.2022.
Пациентка осмотрена гинекологом, вероятность развития острого кровотечения расценена как крайне низкая, оперативное лечение не рекомендовано. Выполнена КТ ОГК, отмечено наличие множественных АВМ в сочетании с воздушными кистами в легких. Без динамики по сравнению с 22.06.2022.
Установлен диагноз: лакунарный инфаркт головного мозга в бассейне левой передней мозговой артерии; хроническая железодефицитная постгеморрагическая анемия; объемное образование правого легкого; буллезная эмфизема; трофобластическая болезнь T1aN0M1а, III cт. (с 2019 г.); метастазы в легкие.
Клиническая картина заболевания и данные КТ ОГК обсуждены с проф., д-ром мед. наук, зав. каф. рентгенологии и радиологии ФГБУ ДПО РМАНПО, главным внештатным специалистом по лучевой и инструментальной диагностике Минздрава России И.Е. Тюриным. Наиболее вероятной причиной изменений в легких, с учетом гинекологического анамнеза пациентки, является метастатическое поражение легочной ткани, формирование АВМ с образованием кист.
При выполнении позитронно-эмиссионной томографии, совмещенной с КТ (ПЭТ/КТ), данных, подтверждающих метаболически активные очаги и, следовательно, активность патологического процесса, не получено. Пациентка проконсультирована онкогинекологом: учитывая нормальные значения бета-ХГЧ, проведение химиотерапии не показано; с целью снижения риска развития маточного или легочного кровотечения, пневмоторакса рекомендованы секторальная резекция правого легкого и органосохраняющая гистероэктомия. Однако от предложенного оперативного лечения пациентка отказалась. Через 5 мес она скончалась от развившегося легочного кровотечения.
Обсуждение
ТБ – редкое заболевание, проявляющееся в виде гиперваскулярной опухоли, продуцирующей ХГЧ [2]. Метастазирование в легкие и АВМ являются нередкими осложнениями, связанными с высокой выработкой ХГЧ, важная роль которого в ангиогенезе и функционировании сосудов хорошо известна [4]. В представленном клиническом случае также было продемонстрировано формирование АВМ. Однако кисты, выявленные у пациентки в легочной ткани, встречаются при данной патологии значительно реже. Первое описание метастатической хориокарциномы, проявляющейся в виде булл и одностороннего спонтанного пневмоторакса, сделано D. Ouellette в 1992 г. [7]. В другом опубликованном исследовании при обследовании 1143 пациенток с ТБ и метастазами в легкие только 10 имели кистозное поражение легких [8].
В представленном клиническом случае врачи столкнулись с рядом диагностических и лечебных затруднений. Во-первых, следовало установить причину и определить тактику ведения острого нарушения мозгового кровообращения (ОНМК) у молодой женщины с ТБ в анамнезе. Основными причинами развития ОНМК являются тромбозы и эмболии, реже – артериальная гипертензия, диссекция артерий, гематологические нарушения, васкулиты и системные заболевания соединительной ткани (СЗСТ). В ходе проведенного обследования данных, подтверждающих артериальную гипертензию, гематологические нарушения и наличие СЗСТ, получено не было. В связи с тем, что ОНМК развилось после проведения эмболизации артерий таза, при наличии ТБ и гигантских АВМ в легких, была высказана диагностическая гипотеза о том, что инфаркт головного мозга связан с тромбоэмболом, попавшем в сосудистую систему головного мозга через АВМ легкого во время проведения эмболизации сосудов матки. Для уточнения этой гипотезы было рекомендовано проведение контрольного МРТ головного мозга с контрастным усилением и МР-венографии через 3 мес. К сожалению, пациента погибла, и данный диагноз был подтвержден на вскрытии.
Как указывалось ранее, при КТ ОГК выявлены множественные АВМ в сочетании с воздушными кистами легких. В связи с этим была сформулирована вторая диагностическая проблема: установить причину развития описанных изменений в легочной ткани, оценить угрозу пневмоторакса и легочного кровотечения. Ведущими причинами формирования АВМ и кист в легочной ткани являются врожденные патологии легких, травматическое повреждение сосудов, СЗСТ, лимфангиолейомиоматоз, синдром Birt–Hogg–Dube. Врожденную патологию развития легких позволяли исключить данные рентгенологического исследования от 2018 г., во время которого патологии легочной ткани выявлено не было. Данных, подтверждающих остальные заболевания, в ходе обследования также не получено. В связи с этим наиболее вероятной диагностической версией с учетом гинекологического анамнеза пациентки является редко встречающееся метастатическое поражение легких с исходом в АВМ с образованием кист. При анализе литературы мы нашли описание нескольких таких клинических случаев. Данная гипотеза была озвучена на консилиуме проф. И.Е. Тюриным и нашла подтверждение при проведении патологоанатомического исследования.
Третьей диагностической проблемой стала оценка риска маточного и легочного кровотечений и необходимость проведения химиотерапии. На момент осмотра гинекологом в стационаре риск кровотечения оценен как низкий. Торакальным хирургом рекомендовано дообследование и лечение в специализированном стационаре. От проведения химиотерапии, учитывая нормальные показатели бета-ХГЧ и данные имидж-диагностики, было решено воздержаться.
Выводы
В данной публикации представлен редкий клинический случай хориокарциномы с развитием тяжелых осложнений заболевания. Его уроком для врачей всех специальностей, наблюдающих пациенток со злокачественными формами ТБ, является сохранение диагностической настороженности в отношении ранней сосудистой инвазии и метастазирования этих опухолей. Стойкое повышение бета-ХГЧ, кисты в легочной ткани и/или формирование АВМ у женщины репродуктивного возраста с предшествующей беременностью должны заставить врача заподозрить метастазы в легкие как проявление ТБ. У таких больных необходимо проводить обследование легких и головного мозга, включая ПЭТ/КТ, а также рассматривать возможность проведения биопсии с целью морфологического подтверждения диагноза.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Карнаушкина Мария Александровна – д-р мед. наук, ФГБОУ ДПО РМАНПО, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: kar3745@yandex.ru; ORCID: 0000-0002-8791-2920
Maria A. Karnaushkina – Dr. Sci. (Med.), Russian Medical Academy of Continuous Professional Education, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: kar3745@yandex.ru; ORCID: 0000-0002-8791-2920
Тюрин Игорь Евгеньевич – проф., д-р мед. наук, зав. каф. ренгенологии и радиологии, ФГБОУ ДПО РМАНПО
Igor E. Tyurin – Dr. Sci. (Med.), Full Prof., Russian Medical Academy of Continuous Professional Education
Пигарева Юлия Анатольевна – канд. мед. наук, ФГАОУ ВО «РУДН им. Патриса Лумумбы»
Yulia A. Pigareva – Cand. Sci. (Med.), Patrice Lumumba People’s Friendship University of Russia (RUDN University)
Романовских Анна Геннадьевна – канд. мед. наук, доц., каф. пульмонологии, ФГБОУ ДПО РМАНПО. ORCID: 0000-0001-9675-7451
Anna G. Romanovskikh – Cand. Sci. (Med.), Russian Medical Academy of Continuous Professional Education. ORCID: 0000-0001-9675-7451
Смирнов Игорь Павлович – ассистент, каф. пульмонологии, ФГБОУ ДПО РМАНПО. ORCID: 0000-0001-8954-5303
Igor P. Smirnov – Аssistant, Russian Medical Academy of Continuous Professional Education. ORCID: 0000-0001-8954-5303
Белоцерковская Юлия Геннадьевна – канд. мед. наук, доц., каф. пульмонологии, ФГБОУ ДПО РМАНПО. ORCID: 0000-0003-1224-1904
Yulia G. Belotserkovskaya – Cand. Sci. (Med.), Russian Medical Academy of Continuous Professional Education. ORCID: 0000-0003-1224-1904
Поступила в редакцию: 01.11.2025
Поступила после рецензирования: 05.11.2025
Принята к публикации: 06.11.2025
Received: 01.11.2025
Revised: 05.11.2025
Accepted: 06.11.2025
Клинический разбор в общей медицине №12 2025
Артериовенозные мальформации и кисты в легких у пациентки с трофобластической болезнью
Номера страниц в выпуске:7-11
Аннотация
Трофобластическая болезнь включает в себя широкий спектр нарушений, которые возникают в результате неконтролируемого роста трофобласта. Трофобластические опухоли являются аллотрансплантатами, возникающими в случае злокачественной трансформации трофобласта, прорастающие в ткани матки и дающие метастазы в другие органы, в том числе в легкие. Данный вид опухолей относится к типу, который обладает высокой васкуляризацией и может вызывать обильные или опасные для жизни кровотечения. Причиной кровотечений являются артериовенозные мальформации (АВМ), формирующиеся из-за повышенного ангиогенеза в опухолевой ткани, вызванного высокой выработкой хорионического гонадотропина. Легкие являются первичным и наиболее частым органом метастазирования. Однако образование АВМ в легочных метастатических очагах встречается редко. Еще реже в области метастатического поражения легких формируются кисты. Причиной их формирования могут служить как кровоизлияния в легочную ткань, так и некрозы опухоли, например на фоне проведения химиотерапии. В данной публикации представлен редкий клинический случай развития АВМ и кист в легких у пациентки с трофобластической болезнью, получавшей лечение метотрексатом.
Ключевые слова: трофобластическая болезнь, метастазы, артериовенозные мальформации, кисты легких, хориокарцинома, хорионический гонадотропин.
Для цитирования: Карнаушкина М.А., Тюрин И.Е., Пигарева Ю.А., Романовских А.Г., Смирнов И.П., Белоцерковская Ю.Г. Артериовенозные мальформации и кисты в легких у пациентки с трофобластической болезнью. Клинический разбор в общей медицине. 2025; 6 (12): 7–11. DOI: 10.47407/kr2025.6.12.00p4546
Трофобластическая болезнь включает в себя широкий спектр нарушений, которые возникают в результате неконтролируемого роста трофобласта. Трофобластические опухоли являются аллотрансплантатами, возникающими в случае злокачественной трансформации трофобласта, прорастающие в ткани матки и дающие метастазы в другие органы, в том числе в легкие. Данный вид опухолей относится к типу, который обладает высокой васкуляризацией и может вызывать обильные или опасные для жизни кровотечения. Причиной кровотечений являются артериовенозные мальформации (АВМ), формирующиеся из-за повышенного ангиогенеза в опухолевой ткани, вызванного высокой выработкой хорионического гонадотропина. Легкие являются первичным и наиболее частым органом метастазирования. Однако образование АВМ в легочных метастатических очагах встречается редко. Еще реже в области метастатического поражения легких формируются кисты. Причиной их формирования могут служить как кровоизлияния в легочную ткань, так и некрозы опухоли, например на фоне проведения химиотерапии. В данной публикации представлен редкий клинический случай развития АВМ и кист в легких у пациентки с трофобластической болезнью, получавшей лечение метотрексатом.
Ключевые слова: трофобластическая болезнь, метастазы, артериовенозные мальформации, кисты легких, хориокарцинома, хорионический гонадотропин.
Для цитирования: Карнаушкина М.А., Тюрин И.Е., Пигарева Ю.А., Романовских А.Г., Смирнов И.П., Белоцерковская Ю.Г. Артериовенозные мальформации и кисты в легких у пациентки с трофобластической болезнью. Клинический разбор в общей медицине. 2025; 6 (12): 7–11. DOI: 10.47407/kr2025.6.12.00p4546
Arteriovenous malformations and cysts in the lungs of a patient with trophoblastic disease
Maria A. Karnaushkina1,2, Igor E. Tyurin1, Yulia A. Pigareva2, Anna G. Romanovskikh1,Igor P. Smirnov1, Yulia G. Belotserkovskaya1
1 Russian Medical Academy of Continuous Professional Education, Moscow, Russia;
2 Patrice Lumumba People’s Friendship University of Russia (RUDN University), Moscow, Russia
kar3745@yandex.ru
Abstract
Trophoblastic disease includes a wide range of disorders that occur as a result of uncontrolled trophoblast growth. Trophoblastic tumors are allografts that occur when the trophoblast undergoes malignant transformation, invades the uterine tissue, and metastasizes to other organs, including the lungs. This type of tumor is highly vascularized and can cause severe or life-threatening bleeding. Bleeding is caused by arteriovenous malformations, which are formed due to increased angiogenesis in the tumor tissue caused by high levels of chorionic gonadotropin. The lungs are the primary and most common organ for metastasis. However, the formation of arteriovenous malformations in pulmonary metastatic foci is rare. Cysts are even less common in the area of metastatic lung lesions. The formation of these lesions can be caused by both hemorrhages in the lung tissue and tumor necrosis, for example, as a result of chemotherapy. We present a rare clinical case of the development of arteriovenous malformations and cysts in the lungs in a patient with trophoblastic disease who was treated with methotrexate.
Keywords: trophoblastic disease, metastases, arteriovenous malformations, lung cysts, choriocarcinoma, chorionic gonadotropin.
For citation: Karnaushkina M.A., Tyurin I.E., Pigareva Yu.A., Romanovskikh A.G., Smirnov I.P., Belotserkovskaya Yu.G. Arteriovenous malformations and cysts in the lungs of a patient with trophoblastic disease. Clinical review for general practice. 2025; 6 (12): 7–11 (In Russ.). DOI: 10.47407/kr2025.6.12.00p4546
Введение
Трофобластическая болезнь (ТБ) – это связанные между собой формы патологического состояния трофобласта, который является предшественником плаценты и представляет собой наружный слой клеток зародышей млекопитающих, обеспечивающий имплантацию в стенку матки и питание плода [1, 2]. Наличие и активность этих клеток выявляется по наличию в крови пациентки бета-хорионического гонадотропина (бета-ХГЧ). В случае злокачественной трансформации трофобласта развивается болезнь, которая характеризуется прорастанием трофобласта в стенки матки и за ее пределы, а также отдаленным метастазированием [3]. Одной из таких злокачественных форм ТБ является хориокарцинома, развивающаяся в 0,5–8,3 случая на 1 тыс. родов. Клиника хориокарциномы неспецифична, характеризуется кровянистыми выделениями из половых путей, болями внизу живота; при метастазировании – симптоматикой со стороны соответствующих органов: легких, почек, головного мозга, печени, кишечника [4]. В стадировании злокачественных форм ТБ, согласно классификации Всемирной организации здравоохранения (ВОЗ), выделяют IV стадии: I – локализация опухоли ограничивается маткой, II – рост опухоли распространяется за пределы матки, но ограничивается половыми органами, III – выявляются метастазы в легкие, IV стадия – выявляются метастазы в других органах, кроме легких. Диагностика данной патологии требует определения уровня бета-ХГЧ крови, проведения гистологического, ультразвукового и рентгенологического исследований [5]. В связи с высокой активностью опухоли легочные метастазы хориокарциномы характеризуются частым развитием некрозов и кровоизлияний, приводящих к кистозной дегенерации легочной ткани [6]. Причиной формирования АВМ является стимуляция ангиогенеза в опухолевой ткани, вызванного высокой выработкой хорионического гонадотропина. Лечение включает химиотерапию и/или хирургическое вмешательство. Критерием излечения служит нормализация уровня бета-ХГЧ в трех анализах, выполненных с интервалом в 1 нед после окончания курса лечения.
В данной публикации представлен редкий клинический случай развития АВМ и кист в легких у пациентки с ТБ, получавшей лечение метотрексатом.
Клинический случай
Пациентка М., 27 лет, с ТБ, инфарктом головного мозга, гигантскими АВМ и кистами в легких. Хронология развития заболевания и его осложнений графически изображена на рис. 1.


Из анамнеза известно, что у пациентки нет вредных привычек, профессиональных вредностей, хронических заболеваний, индекс массы тела (ИМТ) – 31,6 кг/м2. Наследственность не отягощена. Своевременные неосложненные роды через естественные родовые пути в 2015 и 2018 гг. По данным рентгенологического исследования органов грудной клетки (ОГК), проведенного в 2018 г., подтверждения очаговых и инфильтративных изменений получено не было. В 2019 г. – неразвивающаяся беременность, проведена вакуум-аспирация. Через 8 мес после операции стала отмечать метроррагии. Направлена в гинекологическое отделение стационара для проведения обследования. Уровень бета-ХГЧ был значимо повышен и составил 1271 мМЕ/мл. При проведении компьютерной томографии ОГК (КТ ОГК) выявлены очаги от 20 мм до 50 мм в диаметре. Проведено гистологическое исследование материала, полученного из шейки матки, выявлены клетки хориокарциномы. На основании данных проведенного обследования поставлен диагноз: трофобластическая болезнь (хориокарцинома), метастазы в легкие (III стадия FIGO и 17 баллов по шкале классификации ВОЗ). Проведено два курса химиотерапии метотрексатом. От проведения 3-го курса пациентка отказалась в связи с плохой переносимостью препарата. Для выполнения контрольного обследования к врачу не явилась. Определение уровня ХГЧ и проведение контрольного КТ ОГК после проведения курса химиотерапии не проводилось.
В 2022 г. состояние пациентки ухудшилось: стала нарастать слабость, появилась повышенная утомляемость, одышка при незначительной физической нагрузке, обильные менструации. С целью дообследования госпитализирована в НИИ скорой помощи им. Н.В. Склифосовского. Был проведен физический осмотр пациентки, лабораторное обследование, КТ ОГК, ультразвуковое исследование (УЗИ) органов малого таза. В клиническом анализе крови отмечалась гипохромная микроцитарная гиперрегенераторная анемия легкой степени (уровень Hb – 103 г/л). При КТ ОГК выявлены множественные АВМ в сочетании с воздушными кистами в легких (рис. 2).
Учитывая жалобы на одышку, выполнена спирометрия и исследование диффузионной способности легких. Выявлено снижение диффузии углекислого газа (DLCO) до 58%. Бронхоскопия не проводилась. При проведении УЗИ органов малого таза выявлены киста правого яичника размером 12×24 мм и киста левого яичника 9×14 мм, кистозные образования в теле матки максимальными размерами до 10 мм. Учитывая наличие в анамнезе у пациентки хориокарциномы, выявленные изменения в легочной ткани, гипохромную анемию, кисты матки и яичников, для определения тактики ведения предложено проведение гистологического исследования ткани легких, яичников и матки. Больная от проведения дообследования отказалась.
В сентябре 2023 г. пациентка вновь госпитализирована в отделение гинекологии НИИ акушерства, гинекологии и перинатологии им. В.И. Кулакова с клиникой маточного кровотечения и постгеморрагической анемией средней степени тяжести (уровень гемоглобина – 86 г/л), при магнитно-резонансной томографии (МРТ) малого таза с контрастированием выявлена неоднородность миометрия за счет зон с расширенными сосудами до 6 мм, по типу патологических анастомозов с характерной эхографической картиной, локализованных вдоль ребра матки. Фоликулярный аппарат яичников представлен мелкими
анэхогенными аваскулярными образованиями до 3 мм. Уровень бета-ХГЧ не повышен и составил 5 мМЕ/мл. С целью остановки кровотечения проведена эмболизация сосудов малого таза. После проведения операции у пациентки развился эпизод спутанности сознания, при МРТ головного мозга выявлен лакунарный инфаркт в бассейне левой передней мозговой артерии. Пациентка госпитализирована в отделение реанимации и интенсивной терапии городской клинической больницы им. В.В. Виноградова. При поступлении состояние тяжелое, температура тела (T) =36,5 °С, напряжение гемоглобина кислородом (SpO2) – 94%. Отеков нет, периферические лимфатические узлы не увеличены. Аускультативно дыхание в легких везикулярное, проводится во все отделы, хрипов нет. Частота дыхательных движений – 20/мин. Тоны сердца ясные, ритмичные, шумы не выслушиваются, частота сердечных сокращений (ЧСС) – 90/мин, артериальное давление – 110/70 мм рт. ст. Живот симметричный, не вздут, сосудистые шумы не выслушиваются. Печень не увеличена, селезенка не пальпируется. Дизурии нет. В ходе проведенного обследования выявлена гипохромная микроцитарная железодефицитная анемия, количество лейкоцитов периферической крови составило 5,55×109/л, эритроцитов – 4,26×1012/л, тромбоцитов – 252×109/л, уровень гемоглобина – 89 г/л, средний объем эритроцита – 67,4 фл, ретикулоциты – 7%. Уровень железа составил 3,4 мкмоль/л, С-реактивного белка – 1,6 Ед/л, трансферрина – 2,99 г/л, ферритина – 29,2 мкг/л. Отмечались изменения коагулограммы: протромбиновое время – 13 с, активированное частичное тромбопластиновое время – 20,5 с, уровень фибриногена – 6,45 г/л, международное нормализованное отношение – 1,16 МЕ/мл, концентрация бета-ХГЧ в пределах нормальных значений. Данные изменения, вероятнее всего, явились следствием массивного маточного кровотечения. При электрокардиографии регистрировалась синусовая аритмия с ЧСС 90/мин. При эхокардиографии полости сердца не расширены, сократительная способность левого желудочка удовлетворительная (фракция выброса – 54%). Выявлена недостаточность митрального клапана 1 ст.
При осмотре невролога отмечался правосторонний гемипарез: в руке – до 4 баллов, в ноге – до 4,5 балла. Мышечный тонус – D<S. Сухожильные рефлексы – D>S. Выявлен положительный рефлекс Бабинского справа. Пальценосовая проба выполнена с дисметрией справа. Пяточно-коленная проба выполнена с дисметрией справа. В позе Ромберга нет устойчивости.
Проведена МРТ головного мозга с внутривенным контрастированием: МР-картина лакунарного инфаркта в левой теменной доле (бассейн левой передней мозговой артерии, конечные ветви), аневризматические расширения артерий мозга (рис. 3).
 Пациентка осмотрена гинекологом, вероятность развития острого кровотечения расценена как крайне низкая, оперативное лечение не рекомендовано. Выполнена КТ ОГК, отмечено наличие множественных АВМ в сочетании с воздушными кистами в легких. Без динамики по сравнению с 22.06.2022.
Пациентка осмотрена гинекологом, вероятность развития острого кровотечения расценена как крайне низкая, оперативное лечение не рекомендовано. Выполнена КТ ОГК, отмечено наличие множественных АВМ в сочетании с воздушными кистами в легких. Без динамики по сравнению с 22.06.2022.Установлен диагноз: лакунарный инфаркт головного мозга в бассейне левой передней мозговой артерии; хроническая железодефицитная постгеморрагическая анемия; объемное образование правого легкого; буллезная эмфизема; трофобластическая болезнь T1aN0M1а, III cт. (с 2019 г.); метастазы в легкие.
Клиническая картина заболевания и данные КТ ОГК обсуждены с проф., д-ром мед. наук, зав. каф. рентгенологии и радиологии ФГБУ ДПО РМАНПО, главным внештатным специалистом по лучевой и инструментальной диагностике Минздрава России И.Е. Тюриным. Наиболее вероятной причиной изменений в легких, с учетом гинекологического анамнеза пациентки, является метастатическое поражение легочной ткани, формирование АВМ с образованием кист.
При выполнении позитронно-эмиссионной томографии, совмещенной с КТ (ПЭТ/КТ), данных, подтверждающих метаболически активные очаги и, следовательно, активность патологического процесса, не получено. Пациентка проконсультирована онкогинекологом: учитывая нормальные значения бета-ХГЧ, проведение химиотерапии не показано; с целью снижения риска развития маточного или легочного кровотечения, пневмоторакса рекомендованы секторальная резекция правого легкого и органосохраняющая гистероэктомия. Однако от предложенного оперативного лечения пациентка отказалась. Через 5 мес она скончалась от развившегося легочного кровотечения.
Обсуждение
ТБ – редкое заболевание, проявляющееся в виде гиперваскулярной опухоли, продуцирующей ХГЧ [2]. Метастазирование в легкие и АВМ являются нередкими осложнениями, связанными с высокой выработкой ХГЧ, важная роль которого в ангиогенезе и функционировании сосудов хорошо известна [4]. В представленном клиническом случае также было продемонстрировано формирование АВМ. Однако кисты, выявленные у пациентки в легочной ткани, встречаются при данной патологии значительно реже. Первое описание метастатической хориокарциномы, проявляющейся в виде булл и одностороннего спонтанного пневмоторакса, сделано D. Ouellette в 1992 г. [7]. В другом опубликованном исследовании при обследовании 1143 пациенток с ТБ и метастазами в легкие только 10 имели кистозное поражение легких [8].
В представленном клиническом случае врачи столкнулись с рядом диагностических и лечебных затруднений. Во-первых, следовало установить причину и определить тактику ведения острого нарушения мозгового кровообращения (ОНМК) у молодой женщины с ТБ в анамнезе. Основными причинами развития ОНМК являются тромбозы и эмболии, реже – артериальная гипертензия, диссекция артерий, гематологические нарушения, васкулиты и системные заболевания соединительной ткани (СЗСТ). В ходе проведенного обследования данных, подтверждающих артериальную гипертензию, гематологические нарушения и наличие СЗСТ, получено не было. В связи с тем, что ОНМК развилось после проведения эмболизации артерий таза, при наличии ТБ и гигантских АВМ в легких, была высказана диагностическая гипотеза о том, что инфаркт головного мозга связан с тромбоэмболом, попавшем в сосудистую систему головного мозга через АВМ легкого во время проведения эмболизации сосудов матки. Для уточнения этой гипотезы было рекомендовано проведение контрольного МРТ головного мозга с контрастным усилением и МР-венографии через 3 мес. К сожалению, пациента погибла, и данный диагноз был подтвержден на вскрытии.
Как указывалось ранее, при КТ ОГК выявлены множественные АВМ в сочетании с воздушными кистами легких. В связи с этим была сформулирована вторая диагностическая проблема: установить причину развития описанных изменений в легочной ткани, оценить угрозу пневмоторакса и легочного кровотечения. Ведущими причинами формирования АВМ и кист в легочной ткани являются врожденные патологии легких, травматическое повреждение сосудов, СЗСТ, лимфангиолейомиоматоз, синдром Birt–Hogg–Dube. Врожденную патологию развития легких позволяли исключить данные рентгенологического исследования от 2018 г., во время которого патологии легочной ткани выявлено не было. Данных, подтверждающих остальные заболевания, в ходе обследования также не получено. В связи с этим наиболее вероятной диагностической версией с учетом гинекологического анамнеза пациентки является редко встречающееся метастатическое поражение легких с исходом в АВМ с образованием кист. При анализе литературы мы нашли описание нескольких таких клинических случаев. Данная гипотеза была озвучена на консилиуме проф. И.Е. Тюриным и нашла подтверждение при проведении патологоанатомического исследования.
Третьей диагностической проблемой стала оценка риска маточного и легочного кровотечений и необходимость проведения химиотерапии. На момент осмотра гинекологом в стационаре риск кровотечения оценен как низкий. Торакальным хирургом рекомендовано дообследование и лечение в специализированном стационаре. От проведения химиотерапии, учитывая нормальные показатели бета-ХГЧ и данные имидж-диагностики, было решено воздержаться.
Выводы
В данной публикации представлен редкий клинический случай хориокарциномы с развитием тяжелых осложнений заболевания. Его уроком для врачей всех специальностей, наблюдающих пациенток со злокачественными формами ТБ, является сохранение диагностической настороженности в отношении ранней сосудистой инвазии и метастазирования этих опухолей. Стойкое повышение бета-ХГЧ, кисты в легочной ткани и/или формирование АВМ у женщины репродуктивного возраста с предшествующей беременностью должны заставить врача заподозрить метастазы в легкие как проявление ТБ. У таких больных необходимо проводить обследование легких и головного мозга, включая ПЭТ/КТ, а также рассматривать возможность проведения биопсии с целью морфологического подтверждения диагноза.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Карнаушкина Мария Александровна – д-р мед. наук, ФГБОУ ДПО РМАНПО, ФГАОУ ВО «РУДН им. Патриса Лумумбы». E-mail: kar3745@yandex.ru; ORCID: 0000-0002-8791-2920
Maria A. Karnaushkina – Dr. Sci. (Med.), Russian Medical Academy of Continuous Professional Education, Patrice Lumumba People’s Friendship University of Russia (RUDN University). E-mail: kar3745@yandex.ru; ORCID: 0000-0002-8791-2920
Тюрин Игорь Евгеньевич – проф., д-р мед. наук, зав. каф. ренгенологии и радиологии, ФГБОУ ДПО РМАНПО
Igor E. Tyurin – Dr. Sci. (Med.), Full Prof., Russian Medical Academy of Continuous Professional Education
Пигарева Юлия Анатольевна – канд. мед. наук, ФГАОУ ВО «РУДН им. Патриса Лумумбы»
Yulia A. Pigareva – Cand. Sci. (Med.), Patrice Lumumba People’s Friendship University of Russia (RUDN University)
Романовских Анна Геннадьевна – канд. мед. наук, доц., каф. пульмонологии, ФГБОУ ДПО РМАНПО. ORCID: 0000-0001-9675-7451
Anna G. Romanovskikh – Cand. Sci. (Med.), Russian Medical Academy of Continuous Professional Education. ORCID: 0000-0001-9675-7451
Смирнов Игорь Павлович – ассистент, каф. пульмонологии, ФГБОУ ДПО РМАНПО. ORCID: 0000-0001-8954-5303
Igor P. Smirnov – Аssistant, Russian Medical Academy of Continuous Professional Education. ORCID: 0000-0001-8954-5303
Белоцерковская Юлия Геннадьевна – канд. мед. наук, доц., каф. пульмонологии, ФГБОУ ДПО РМАНПО. ORCID: 0000-0003-1224-1904
Yulia G. Belotserkovskaya – Cand. Sci. (Med.), Russian Medical Academy of Continuous Professional Education. ORCID: 0000-0003-1224-1904
Поступила в редакцию: 01.11.2025
Поступила после рецензирования: 05.11.2025
Принята к публикации: 06.11.2025
Received: 01.11.2025
Revised: 05.11.2025
Accepted: 06.11.2025
Список исп. литературыСкрыть список1. Shanbhogue AK, Lalwani N, Menias CO. Gestational tropho-blastic disease. Radiol Clin North Am 2013;51:1023-34.
2. McDonald-Burrows Z, Davies R, Goode E et al. Haemoptysis from a pulmonary arteriovenous malformation in a post molar pregnancy gestational trophoblast tumour patient managed by radiological em-bolisation: a case report. J Med Case Rep 2014;8:117.
3. So Hyeon Bak, Hye-Kyung Yoon, Young Wook Jeon, et al. Accompanying pulmonary arteriovenous malformation in patient with hydatidiform mole: A case report. J Korean Soc Radiol 2017;77(5):339-43. DOI: 10.3348/jksr.2017.77.5.339
4. Zygmunt M, Herr F, Münstedt K et al. Angiogenesis and vasculogenesis in pregnancy. Eur J Obstet Gynecol Reprod Biol 2003;110(Suppl 1):S10-S18.
5. Touhami O, Gregoire J, Noel P et al. Uterine arteriovenous malformations following gestational trophoblastic neoplasia: a systematic review. Eur J Obstet Gynecol Reprod Biol 2014;181:54-9.
6. Hyun K, Jeon HW, Kim KS et al. Bullae-forming pulmonary metastasis from choriocarcinoma presenting as pneumothorax. Korean J Thorac Cardiovasc Surg 2015;48(6):435-38. DOI: 10.5090/kjtcs.2015. 48.6.435
7. Ouellette D, Inculet R. Unsuspected metastatic choriocarcinoma presenting as unilateral spontaneous pneumothorax. Ann Thorac Surg 1992;53:144-5. DOI: 10.1016/0003-4975(92)90775-Y
8. Dines DE, Cortese DA, Brennan MD et al. Malignant pulmonary neoplasms predisposing to spontaneous pneumothorax. Mayo Clin Proc 1973;48:541-4.
31 декабря 2025
Количество просмотров: 110

