Клинический разбор в общей медицине №12 2025
Larisa G. Sinitsina1
1 Republican Skin and Venereological Dispensary, Cheboksary, Russia;
2 Ulianov Chuvash State University, Cheboksary, Russia
irina_renins@mail.ru
Abstract
The proliferative disease of histiocytes presented in the article is rarely encountered in the practice of a dermatovenerologist. Rosai-Dorfman disease is a benign disease of unclear etiology, which may be accompanied by extensive lymphadenopathy of the cervical nodes and extranodal lesions. The absence of pathognomonic signs leads to a long diagnostic search with confirmation of the diagnosis only by the histological method. A detailed analysis of clinical data is provided, including a description of symptoms and changes in the skin, as well as the results of histopathological examination. The features of the cutaneous form of Rosai-Dorfman disease and possible pathogenetic mechanisms of the disease are discussed. Specific pathogenetic treatment for the cutaneous form of Rosai-Dorfman disease has not yet been developed. The therapy used was symptomatic and based on the elimination of symptoms.
Keywords: skin histiocytosis, Rosai–Dorfman disease, emperipolesis, cutaneous form.
For citation: Krasnova N.V., Gimalieva G.G, Koltsova I.V., S.Yu. Nikolaeva, Sinitsina L.G. Rosai–Dorfman disease: cutaneous form. Clinical review for general practice. 2025; 6 (12): 85–91 (In Russ.). DOI: 10.47407/kr2025.6.12.00735
Болезнь Розаи–Дорфмана – доброкачественное заболевание гистиоцитов, относящееся к пролиферативным заболеваниям, которое характеризуется обширным поражением лимфатических узлов и системными проявлениями. Заболевание имеет тенденцию к спонтанному регрессу, частым рецидивам и длительному течению [1–3].
В соответствии с рекомендациями Международного общества по изучению гистиоцитов, эти заболевания классифицируются на гистиоцитозы из клеток Лангерганса, более редкие – нелангергансоклеточные гистиоцитозы и злокачественные гистиоцитарные заболевания. Болезнь Розаи–Дорфмана относится к группе нелангергансоклеточных гистиоцитарных заболеваний [3–5].
Синусовый гистиоцитоз с массивной пролиферацией, или болезнь Розаи–Дорфмана, был описан P. Destombes в 1965 г. и J. Rosai и R. Dorfman в 1969 г. [6]. Сама кожная форма болезни представляет собой редкое изолированное поражение кожи, которое клинически проявляется в 40% случаев одиночными и до 60% множественными высыпаниями. Редкость заболевания и связанная с этим низкая осведомленность врачей о нем затрудняют его диагностику [7, 8]. Лечение кожных форм болезни Розаи–Дорфмана не разработано в связи с редкой встречаемостью.
Исходя из вышесказанного и учитывая редкость болезни Розаи–Дорфмана, описание клинического случая заболевания с поражением кожи представляется достаточно актуальным.
Клинический случай
Пациентка М., 42 лет (1981 г.р.), обратилась в БУ «Республиканский кожно-венерологический диспансер» в сентябре 2022 г. с жалобами на плотные «бугристые» высыпания на коже левой щеки, сопровождающиеся незначительным зудом (рис. 1).
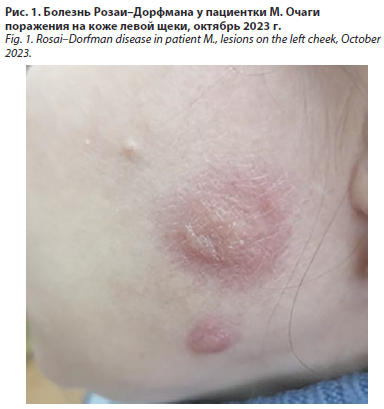 Первые симптомы появились в августе 2023 г., когда пациентка отметила на левой щеке единичное розовое пятно, не сопровождающееся субъективными ощущениями. Появление пятна пациентка связывает с укусом насекомого. При обращении к дерматовенерологу по месту жительства был диагностирован простой контактный дерматит и назначена терапия хлоропирамином внутрь и мазь гидрокортизоновая в комбинации с окситетрациклином наружно. На фоне лечения вскоре появился второй розовый очаг, а первоначальный элемент увеличился в размерах, изменил окраску и стал сопровождаться зудом. В связи с отсутствием положительной динамики в сентябре 2023 г. пациентка была направлена для дальнейшего обследования в БУ РКВД Минздрава Чувашии, г. Чебоксары, на консультацию.
Первые симптомы появились в августе 2023 г., когда пациентка отметила на левой щеке единичное розовое пятно, не сопровождающееся субъективными ощущениями. Появление пятна пациентка связывает с укусом насекомого. При обращении к дерматовенерологу по месту жительства был диагностирован простой контактный дерматит и назначена терапия хлоропирамином внутрь и мазь гидрокортизоновая в комбинации с окситетрациклином наружно. На фоне лечения вскоре появился второй розовый очаг, а первоначальный элемент увеличился в размерах, изменил окраску и стал сопровождаться зудом. В связи с отсутствием положительной динамики в сентябре 2023 г. пациентка была направлена для дальнейшего обследования в БУ РКВД Минздрава Чувашии, г. Чебоксары, на консультацию.
На момент осмотра на коже левой щеки визуализировались два инфильтрированных очага бледно-розового цвета, не склонных к слиянию. Пальпаторно очаги были безболезненными, с мелкобугристой поверхностью в центре, обусловленной милиарными папулами, и отрубевидным шелушением по периферии. Симптом «зонда» был отрицательным. Регионарные лимфатические узлы (шейные, подчелюстные) не пальпировались. Вне очагов кожные покровы и слизистые оболочки чистые, без высыпаний. Наследственность по кожным заболеваниям и аллергоанамнез не отягощены.
В плане дифференциальной диагностики рассматривались такие диагнозы, как «туберкулез кожи», «саркоидоз кожи», «актиномикоз», «эозинофильная гранулема» и «доброкачественная лимфоплазия кожи». На основании клинической картины был поставлен предварительный диагноз: «Лимфоплазия кожи?» и проведена биопсия кожи с последующим гистологическим исследованием.
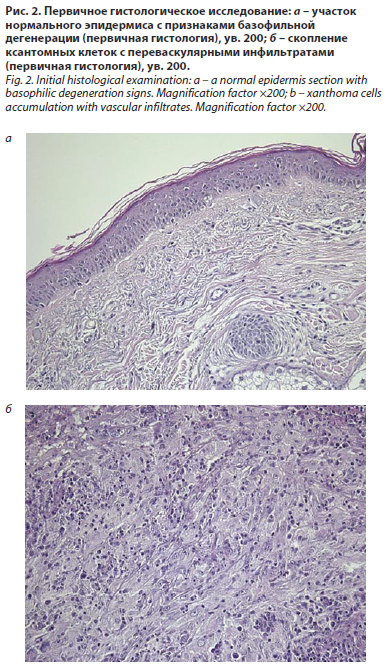
Результаты гистологического исследования биоптата показали картину хронического дерматита в стадии выраженного обострения (рис. 2. а, б). Была назначена терапия: внутрь – Дезлоратадин по 5 мг, наружно – крем Метилпреднизолон ацепонат на 10 дней, с последующим переходом на мазь Такролимус.
 Через месяц (октябрь 2023 г.) отмечено появление нового очага на левой щеке с субъективными ощущениями распирания и «покалывания». Для исключения системного процесса было проведено расширенное обследование: рентгенологическое исследование легких – без видимых патологических изменений; компьютерная томография грудной полости – без патологии, со стороны костных структур – дегенеративно-дистрофические возрастные изменения позвоночника. Ультразвуковое исследование органов брюшной полости и почек: незначительные возрастные изменения. Ультразвуковое исследование щитовидной железы и шейных лимфатических узлов: щитовидная железа без патологии. Лимфатические шейные узлы: множественные справа – до 13 мм, слева – до 15 мм. Заключение: лимфаденопатия шейных лимфоузлов. Пациентка консультирована хирургом: хирургической патологии не выявлено. Осмотрена фтизиатром: диаскинтест – отрицательный, данных, подтверждающих туберкулез кожи, нет. По данным лабораторного исследования: лабораторные показатели – в нормальных референсных значениях.
Через месяц (октябрь 2023 г.) отмечено появление нового очага на левой щеке с субъективными ощущениями распирания и «покалывания». Для исключения системного процесса было проведено расширенное обследование: рентгенологическое исследование легких – без видимых патологических изменений; компьютерная томография грудной полости – без патологии, со стороны костных структур – дегенеративно-дистрофические возрастные изменения позвоночника. Ультразвуковое исследование органов брюшной полости и почек: незначительные возрастные изменения. Ультразвуковое исследование щитовидной железы и шейных лимфатических узлов: щитовидная железа без патологии. Лимфатические шейные узлы: множественные справа – до 13 мм, слева – до 15 мм. Заключение: лимфаденопатия шейных лимфоузлов. Пациентка консультирована хирургом: хирургической патологии не выявлено. Осмотрена фтизиатром: диаскинтест – отрицательный, данных, подтверждающих туберкулез кожи, нет. По данным лабораторного исследования: лабораторные показатели – в нормальных референсных значениях.
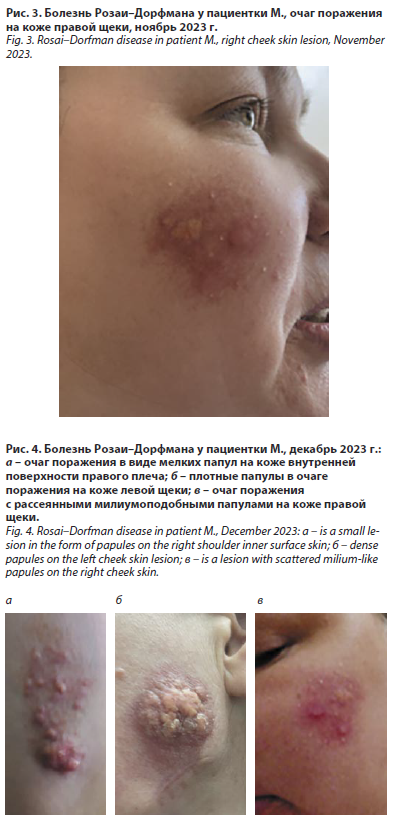
К ноябрю 2023 г. процесс прогрессировал: появился новый очаг на правой щеке в виде плотных папул с яркой эритемой (рис. 3), а существующие очаги на левой щеке увеличились в размерах (до 3 см) с усилением инфильтрации. На поверхности очагов располагались мелкие узелки до 3–4 мм беловато-желтоватого цвета. В связи с неэффективностью терапии пациентка была проконсультирована онкологом, выполнена биопсия кожи. Заключение гистологического исследования кожи из очага поражения (09.11.2023): морфологические признаки ксантомы. Установлен предварительный диагноз: «Ксантома. Доброкачественная лимфоплазия кожи. Саркоидоз кожи?».
В декабре 2023 г. отмечено дальнейшее распространение процесса с появлением нового очага на внутренней поверхности правого плеча. При осмотре кожи внутренней поверхности правого плеча отмечался отечный продолговатый очаг розового цвета с бугристой поверхностью и нечеткими границами. В центре очага – мелкие, плотные папулы беловато-желтоватого цвета размером до 3–4 мм, при пальпации безболезненные (рис. 4, а). Также сохранялись очаги на коже щек (рис. 4, б, в).
 После консилиума и телемедицинской консультации с Нижегородским филиалом ГНЦДК пациентка была направлена на дообследование. Иммуногистохимическое исследование биоптата (17.12.2023) интерпретировано как признак ксантоматоза, и был установлен диагноз: «Истинная псевдолимфома с признаками ксантоматоза кожи». Продолженная терапия топическими кортикостероидами и ингибиторами кальциневрина оставалась без эффекта.
После консилиума и телемедицинской консультации с Нижегородским филиалом ГНЦДК пациентка была направлена на дообследование. Иммуногистохимическое исследование биоптата (17.12.2023) интерпретировано как признак ксантоматоза, и был установлен диагноз: «Истинная псевдолимфома с признаками ксантоматоза кожи». Продолженная терапия топическими кортикостероидами и ингибиторами кальциневрина оставалась без эффекта.
В январе 2024 г. в связи с появлением новых элементов сыпи пациентка проконсультирована онкологом в АУ «РКОД», где было проведено радикальное иссечение образования на левой щеке с пластикой дефекта (рис. 5) и взятием материала для морфологического исследования, выписана с клиническим улучшением.
При контрольном осмотре через месяц (февраль 2024 г.) зафиксирован рецидив в виде трех новых элементов на коже левого плеча, а также сохранение и прогрессирование старых очагов на обеих щеках и правом плече. На коже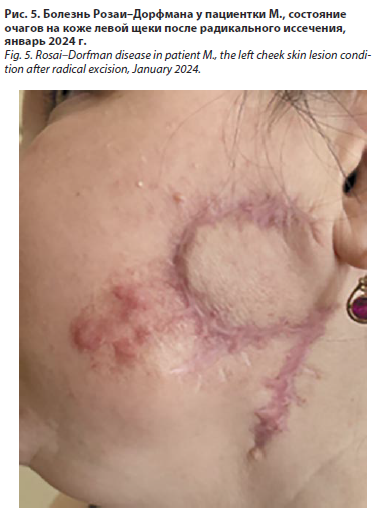 правой щеки (рис. 6, а) – очаг округлой формы до 3,5 см в диаметре с четкими границами, розово-красного цвета с неровной, бугристой поверхностью, в центре представлен узелками до 3–4 мм беловато-желтого цвета, по периферии – эритема до 3 мм. На коже правого плеча – гиперемированная бляшка размерами 7,5×3,0 см, умеренной плотности, ярко-красного цвета, с четкими границами (рис. 6, б). На коже левого плеча отмечаются два отечных пятна розового цвета с нечеткими границами, каждое до 3 см в диаметре (рис. 6, в). Лимфатические узлы (шейные и подчелюстные) не пальпируются. Проведено обследование: ультразвуковое исследование шейных лимфатических узлов в динамике – без патологии. Повторное гистологическое исследование кожи (20.01.2024) соответствует хроническому продуктивному дерматозу.
правой щеки (рис. 6, а) – очаг округлой формы до 3,5 см в диаметре с четкими границами, розово-красного цвета с неровной, бугристой поверхностью, в центре представлен узелками до 3–4 мм беловато-желтого цвета, по периферии – эритема до 3 мм. На коже правого плеча – гиперемированная бляшка размерами 7,5×3,0 см, умеренной плотности, ярко-красного цвета, с четкими границами (рис. 6, б). На коже левого плеча отмечаются два отечных пятна розового цвета с нечеткими границами, каждое до 3 см в диаметре (рис. 6, в). Лимфатические узлы (шейные и подчелюстные) не пальпируются. Проведено обследование: ультразвуковое исследование шейных лимфатических узлов в динамике – без патологии. Повторное гистологическое исследование кожи (20.01.2024) соответствует хроническому продуктивному дерматозу.
В связи с рефрактерностью процесса к терапии и неудовлетворительностью существующих диагнозов было принято решение о пересмотре всего комплекса гистологического материала.
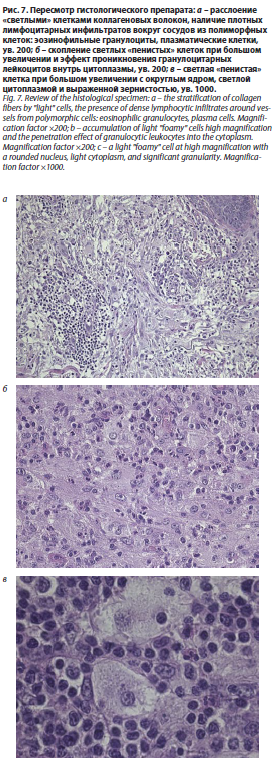
Гистологическое исследование показало присутствие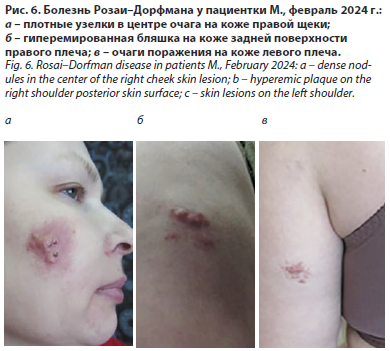 эпидермальной атрофии (рис. 7). В дерме наблюдалась диффузная инфильтрация крупными клетками, обладающими обильной светлой цитоплазмой, с примесью эозинофильных областей. Цитоплазма содержала мелкие округлые ядра. В некоторых клетках в цитоплазме обнаружены единичные гранулоциты, которые могли быть идентифицированы как эмпериполез. Также отмечено наличие густой плазмоцитарной инфильтрации и несколько малочисленных нейтрофильных лейкоцитов. В пределах поля зрения наблюдалась неравномерная толщина коллагеновых волокон.
эпидермальной атрофии (рис. 7). В дерме наблюдалась диффузная инфильтрация крупными клетками, обладающими обильной светлой цитоплазмой, с примесью эозинофильных областей. Цитоплазма содержала мелкие округлые ядра. В некоторых клетках в цитоплазме обнаружены единичные гранулоциты, которые могли быть идентифицированы как эмпериполез. Также отмечено наличие густой плазмоцитарной инфильтрации и несколько малочисленных нейтрофильных лейкоцитов. В пределах поля зрения наблюдалась неравномерная толщина коллагеновых волокон.
Для уточнения диагноза проведено иммуногистохимическое исследование (ИГХ) с антигенами СD68, S100 и CD1a, которые встречаются при болезни Розаи–Дорфмана. Результаты ИГХ-исследования свидетельствуют о следующих выявленных маркерах: реакция на антитела СD68 и S100 привела к позитивной реакции с пенистыми гистиоцитами, что указывает на накопление в ткани нелангергансоклеточных гистиоцитов. Экспрессия CD1a в гистиоцитарных клетках отсутствовала.
В результате проведенного обследования, в том числе ИГХ-исследований биоптатов кожи, установлено, что морфологическая картина соответствует болезни Розаи–Дорфмана.
 Принимая во внимание возможность развития системного процесса при болезни Розаи–Дорфмана, пациентка направлена на консультацию к врачу-гематологу. Была выполнена миелограмма костного мозга. Согласно заключению данных о поражении костного мозга нет.
Принимая во внимание возможность развития системного процесса при болезни Розаи–Дорфмана, пациентка направлена на консультацию к врачу-гематологу. Была выполнена миелограмма костного мозга. Согласно заключению данных о поражении костного мозга нет.
Патогенетического лечения кожной формы Розаи–Дорфмана в настоящее время не имеется. Ввиду распространенности кожного процесса и длительности заболевания назначен преднизолон в дозе 40 мг/сут ежедневно с последующим динамическим наблюдением (март 2024 г.). Через 6 мес отмечена незначительная положительная динамика в виде уплощения высыпаний.
В связи с этим осуществлен переход на ступенчатую терапию: доза преднизолона была снижена до 20 мг/сут с последующей отменой, назначен метотрексат в дозе 15 мг/нед внутримышечно на фоне приема фолиевой кислоты.
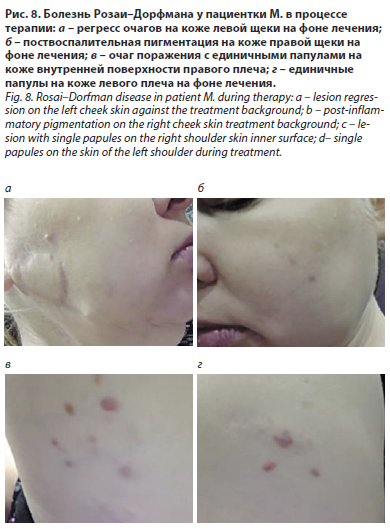
На фоне терапии метотрексатом в течение 11 мес достигнута значительная положительная динамика: в виде отсутствия новых очагов и начала регресса старых (рис. 8, а–г). В настоящее время доза метотрексата снижена до 5 мг/нед, в течение 4 мес, пациентка продолжает находиться под динамическим наблюдением.
Обсуждение
Патогенез кожной формы болезни Розаи–Дорфмана до конца неясен и остается предметом исследований. Однако существуют некоторые гипотезы относительно механизмов возникновения этого заболевания [9]. Одна из гипотез состоит в том, что болезнь Розаи–Дорфмана является следствием гиперактивной иммунной реакции типа IV. Эта реакция характеризуется активацией и специфическим накоплением клеток иммунной системы, в частности гистиоцитов, в определенных тканях организма.
Согласно исследованиям ряда авторов, у пациентов с данной болезнью были обнаружены дефекты в системе иммунного ответа, такие как повышенные уровни цитокинов, включая интерлейкин-6, интерферон-γ и фактор некроза опухоли α [9, 10].
Другие авторы отмечают, что у пациентов с болезнью Розаи–Дорфмана может быть повышенная продукция макрофаг-колониестимулирующего фактора (M-CSF), который играет важную роль в дифференцировке и активации макрофагов и способствует аккумуляции гистиоцитов в лимфатических узлах [11]. Еще одна из гипотез говорит о том, что у больных наблюдается увеличение экспрессии S100-белков и CD68, которые являются маркерами для лангергансовых клеток и макрофагов соответственно [12]. Все описанные гипотезы могут свидетельствовать о пролиферации и активации гистиоцитов в заболевании [9–12].
В одном из исследований обращают внимание на возможную роль мутаций гена NRAS в патогенезе кожной формы болезни Розаи–Дорфмана [13]. Ген NRAS кодирует белок Ras, который играет важную роль в регуляции многих клеточных процессов, включая пролиферацию, рост и выживаемость клеток. Авторы получали образцы тканей для секвенирования генома у пациентов с подтвержденным диагнозом «болезнь Розаи–Дорфмана» с целью выявления мутаций в гене NRAS и изучения их влияния на клеточный уровень активности сигнального пути Ras–MAPK [13].
 Результаты показали, что у некоторых пациентов с болезнью Розаи–Дорфмана были обнаружены мутации в гене NRAS. Возможно, данный ген приводит к активации Ras–MAPK и изменениям в клеточной пролиферации, а именно к активации и пролиферации гистиоцитов, характерных для болезни Розаи–Дорфмана.
Результаты показали, что у некоторых пациентов с болезнью Розаи–Дорфмана были обнаружены мутации в гене NRAS. Возможно, данный ген приводит к активации Ras–MAPK и изменениям в клеточной пролиферации, а именно к активации и пролиферации гистиоцитов, характерных для болезни Розаи–Дорфмана.
Однако следует отметить, что это пилотное исследование и требуется дальнейшее изучение патогенеза болезни Розаи–Дорфмана для подтверждения и уточнения его результатов.
Болезнь Розаи–Дорфмана – редкое заболевание, обусловленное пролиферацией гистиоцитов, чаще всего проявляющееся увеличением лимфатических узлов [14]. В основном болезнь воздействует на лимфатическую систему, но существуют также формы заболевания, вовлекающие кожу [15].
Клинические признаки кожной формы болезни Розаи–Дорфмана варьируют и включают симметричное увеличение лимфатических узлов в области шеи, пятнисто-папулезную сыпь, узлы на коже лица и шеи [4–7, 9]. Они могут быть желтоватого или красноватого цвета и иметь неровную поверхность [14, 15]. Эти данные подтверждает клинический случай 47-летней пациентки с кожной формой болезни Розаи–Дорфмана, где высыпания представлены гроздевидными желтоватыми папулами c четкой границей [16]. Интересно, что в течение нескольких месяцев образования на коже пациентки стали постепенно регрессировать, что, возможно, свидетельствует о самоизлечении. Встречается и атипичная локализация высыпаний кожной формы болезни Розаи–Дорфмана, например с расположением очага поражения на ягодице [17]. В нашем же случае у пациентки появились очаги еще и на верхних конечностях, что говорит о дальнейшем распространении процесса и затрудняет диагностику. Интересен тот факт, что при первом инструментальном исследовании у пациентки выявлена лимфаденопатия шейных узлов, при втором – результаты были без патологии. Безусловно, нельзя исключить, что в данном случае поражения лимфоузлов не было, но возможность поражения лимфатических узлов при болезни Розаи–Дорфмана следует уточнять с помощью гистологического исследования их ткани [7, 8]. У нас выявить это не было возможности, так как пациентка отказалась от проведения биопсии лимфатических узлов.
Кожные проявления могут сопровождаться общими симптомами, такими как лихорадка, повышенная утомляемость и потеря массы тела [12, 13]. Исходя из анамнеза и результатов обследования эти симптомы у пациентки не наблюдались.
В диагностике кожной формы болезни Розаи–Дорф-мана крайне важное значение имеет гистологическое исследование кожи с выявлением признаков пролиферации гистиоцитов и такого феномена, как эмпериполез, а также ИГХ-исследование с выявлением маркеров CD68 и S100 при отсутствии маркеров клеток Лангерганса, например CD201a. Поскольку CD201a является маркером клеток Лангерганса, отсутствие его экспрессии указывает, что клетки Лангерганса отсутствуют и выявленный гистиоцитоз нелангергансоклеточный [14, 15]. Феномен эмпериполеза – это явление, при котором происходит внедрение интактной (жизнеспособной) клетки в другую без их повреждения.
При гистиоцитозах обычно наблюдается проникновение интактных лейкоцитов в гистиоциты [18]. Согласно гистологическому исследованию пациентки, такие признаки, как эмпериполез и пролиферация гистиоцитов, были выявлены с маркерами CD68 и S100 и отсутствием CD201a, что указывает на болезнь Розаи–Дорфман.
В нашем случае дифференциальную диагностику кожной формы болезни Розаи–Дорфмана проводили среди таких заболеваний, как люпоидный туберкулез кожи, саркоидоз кожи, актиномикоз, эозинофильная гранулема и доброкачественная лимфоплазия кожи, учитывая анализ клинических проявлений, гистологическое изучение образцов ткани и молекулярные маркеры. Дифференциальная диагностика представлена в таблице.
Единого подхода к лечению кожной формы болезни Розаи–Дорфмана не существует. Около 20–50% пациентов с кожными формами могут испытывать спонтанную ремиссию в течение нескольких месяцев или лет от начала заболевания. Наблюдение целесообразно для неосложненных или бессимптомных случаев [19–21]. Хирургическое лечение является одним из доступных вариантов лечения для единичных очагов поражений кожи [20, 21]. Однако это не гарантирует выздоровления, так как могут продолжить появляться новые очаги поражения, как у нашей пациентки. Имеются данные о применении системных кортикостероидов в качестве
1-й линии лечения. Преднизолон (50 мг/сут) может быть хорошим методом лечения [21]. Низкие дозы метотрексата еженедельно могут быть эффективны в лечении кожной формы болезни Розаи–Дорфмана как монотерапии или в сочетании со стероидами [22–24]. Об этом говорят и положительные результаты еженедельного применения метотрексата по 15 мг в течение 11 мес с достижением полной ремиссии, что побудило нас к использованию этого метода терапии [23, 24]. Наблюдение положительного эффекта при применении метотрексата важно, так как оптимальная схема лечения этого редкого заболевания до сих пор не установлена. Другие методы лечения включают применение талидомида, ритуксимаба и лучевой терапии, что может привести к различным исходам [20].
Представленный нами клинический случай демонстрирует быстроту развития заболевания в течение 8 мес после появления первых симптомов и 20 мес от момента начала лечения заболевания. Решение по лечению пациентов принимается исходя из индивидуальных клинических обстоятельств.
Заключение
Кожная форма болезни Розаи–Дорфмана встречается крайне редко, представленный клинический случай интересен практикующим врачам для определения тактики диагностики и лечения этой редкой патологии кожи.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Краснова Надежда Васильевна – глав. врач, БУ «Республиканский кожно-венерологический диспансер». E-mail: rkvd@med.cap.ru; ORCID: 0000-0002-4021-5116; SPIN-код: 5852–2210
Nadezhda V. Krasnova – Сhief physician, Republican Skin and Venereological Dispensary. E-mail: rkvd@med.cap.ru; ORCID: 0000-0002-4021-5116; SPIN-код: 5852–2210
Гималиева Гелия Гарефетдиновна – зав. консультативно-диагностическим отделением, БУ «Республиканский кожно-венерологический диспансер»; ассистент каф. поликлинической терапии, ФГБОУ ВО «ЧГУ им. И.Н. Ульянова». E-mail: gelia-@mail.ru; ORCID: 0000-0002-4861-447X; SPIN-код: 5867-2990
Gelia G. Gimalieva – Head of the consulting and diagnostic department, Republican Skin and Venereological Dispensary; Assistant, Ulianov Chuvash State University. E-mail: gelia-@mail.ru; ORCID: 0000-0002-4861-447X; SPIN-код: 5867-2990
Кольцова Ирина Владимировна – врач-дерматовенеролог; ст. преподаватель каф. поликлинической терапии, ФГБОУ ВО «ЧГУ им. И.Н. Ульянова»; БУ «Республиканский кожно-венерологический диспансер». E-mail: irina_renins@mail.ru; ORCID: 0000-0003-2853-9000; SPIN-код: 3851-2131
Irina V. Koltsova – Dermatovenerologist, Senior lecturer of the Outpatient Treatment department, Ulianov Chuvash State University; Republican Skin and Venereological Dispensary. E-mail: irina_renins@mail.ru; ORCID: 0000-0003-2853-9000; SPIN-код: 3851-2131
Николаева Снежана Юрьевна – врач-дерматовенеролог, БУ «Республиканский кожно-венерологический диспансер». Е-mail: serj_ru_petrova@rambler.ru
Snezhana Yu. Nikolaeva – Dermatovenereologist, Republican Skin and Venereological Dispensary. Е-mail: serj_ru_petrova@rambler.ru
Синицина Лариса Геннадьевна – врач-дерматовенеролог, БУ «Республиканский кожно-венерологический диспансер». Е-mail: laricasiniczyna@yandex.ru
Larisa G. Sinitsina – Dermatovenereologist, Republican Skin and Venereological Dispensary. Е-mail: laricasiniczyna@yandex.ru
Поступила в редакцию: 20.10.2025
Поступила после рецензирования: 28.10.2025
Принята к публикации: 06.11.2025
Received: 20.10.2025
Revised: 28.10.2025
Accepted: 06.11.2025
Клинический разбор в общей медицине №12 2025
Болезнь Розаи–Дорфмана: кожная форма
Номера страниц в выпуске:85-91
Аннотация
Представляемое в статье пролиферативное заболевание гистиоцитов редко встречается в практике врача-дерматовенеролога. Болезнь Розаи–Дорфмана – доброкачественное заболевание неясной этиологии, которое может сопровождаться обширной лимфаденопатией шейных узлов и экстранодальным поражением. Отсутствие патогномоничных признаков обусловливает длительный диагностический поиск с подтверждением диагноза только гистологическим методом. Приводится детальный анализ клинических данных, включая описание симптомов и изменений на коже, а также результаты патогистологического исследования. Обсуждаются особенности кожной формы болезни Розаи–Дорфмана и возможные патогенетические механизмы заболевания. Специфического патогенетического лечения для кожной формы болезни Розаи–Дорфмана в настоящее время не разработано. Применяемая терапия была симптоматической и основана на устранении симптомов.
Ключевые слова: гистиоцитоз кожи, болезнь Розаи–Дорфмана, эмпериполез, кожная форма.
Для цитирования: Краснова Н.В., Гималиева Г.Г., Кольцова И.В., Николаева С.Ю., Синицина Л.Г. Болезнь Розаи–Дорфмана: кожная форма. Клинический разбор в общей медицине. 2025; 6 (12): 85–91. DOI: 10.47407/kr2025.6.12.00735
Представляемое в статье пролиферативное заболевание гистиоцитов редко встречается в практике врача-дерматовенеролога. Болезнь Розаи–Дорфмана – доброкачественное заболевание неясной этиологии, которое может сопровождаться обширной лимфаденопатией шейных узлов и экстранодальным поражением. Отсутствие патогномоничных признаков обусловливает длительный диагностический поиск с подтверждением диагноза только гистологическим методом. Приводится детальный анализ клинических данных, включая описание симптомов и изменений на коже, а также результаты патогистологического исследования. Обсуждаются особенности кожной формы болезни Розаи–Дорфмана и возможные патогенетические механизмы заболевания. Специфического патогенетического лечения для кожной формы болезни Розаи–Дорфмана в настоящее время не разработано. Применяемая терапия была симптоматической и основана на устранении симптомов.
Ключевые слова: гистиоцитоз кожи, болезнь Розаи–Дорфмана, эмпериполез, кожная форма.
Для цитирования: Краснова Н.В., Гималиева Г.Г., Кольцова И.В., Николаева С.Ю., Синицина Л.Г. Болезнь Розаи–Дорфмана: кожная форма. Клинический разбор в общей медицине. 2025; 6 (12): 85–91. DOI: 10.47407/kr2025.6.12.00735
Rosai–Dorfman disease: cutaneous form
Nadezhda V. Krasnova1, Gelia G. Gimalieva1,2, Irina V. Koltsova1,2, Snezhana Yu. Nikolaeva1,Larisa G. Sinitsina1
1 Republican Skin and Venereological Dispensary, Cheboksary, Russia;
2 Ulianov Chuvash State University, Cheboksary, Russia
irina_renins@mail.ru
Abstract
The proliferative disease of histiocytes presented in the article is rarely encountered in the practice of a dermatovenerologist. Rosai-Dorfman disease is a benign disease of unclear etiology, which may be accompanied by extensive lymphadenopathy of the cervical nodes and extranodal lesions. The absence of pathognomonic signs leads to a long diagnostic search with confirmation of the diagnosis only by the histological method. A detailed analysis of clinical data is provided, including a description of symptoms and changes in the skin, as well as the results of histopathological examination. The features of the cutaneous form of Rosai-Dorfman disease and possible pathogenetic mechanisms of the disease are discussed. Specific pathogenetic treatment for the cutaneous form of Rosai-Dorfman disease has not yet been developed. The therapy used was symptomatic and based on the elimination of symptoms.
Keywords: skin histiocytosis, Rosai–Dorfman disease, emperipolesis, cutaneous form.
For citation: Krasnova N.V., Gimalieva G.G, Koltsova I.V., S.Yu. Nikolaeva, Sinitsina L.G. Rosai–Dorfman disease: cutaneous form. Clinical review for general practice. 2025; 6 (12): 85–91 (In Russ.). DOI: 10.47407/kr2025.6.12.00735
Болезнь Розаи–Дорфмана – доброкачественное заболевание гистиоцитов, относящееся к пролиферативным заболеваниям, которое характеризуется обширным поражением лимфатических узлов и системными проявлениями. Заболевание имеет тенденцию к спонтанному регрессу, частым рецидивам и длительному течению [1–3].
В соответствии с рекомендациями Международного общества по изучению гистиоцитов, эти заболевания классифицируются на гистиоцитозы из клеток Лангерганса, более редкие – нелангергансоклеточные гистиоцитозы и злокачественные гистиоцитарные заболевания. Болезнь Розаи–Дорфмана относится к группе нелангергансоклеточных гистиоцитарных заболеваний [3–5].
Синусовый гистиоцитоз с массивной пролиферацией, или болезнь Розаи–Дорфмана, был описан P. Destombes в 1965 г. и J. Rosai и R. Dorfman в 1969 г. [6]. Сама кожная форма болезни представляет собой редкое изолированное поражение кожи, которое клинически проявляется в 40% случаев одиночными и до 60% множественными высыпаниями. Редкость заболевания и связанная с этим низкая осведомленность врачей о нем затрудняют его диагностику [7, 8]. Лечение кожных форм болезни Розаи–Дорфмана не разработано в связи с редкой встречаемостью.
Исходя из вышесказанного и учитывая редкость болезни Розаи–Дорфмана, описание клинического случая заболевания с поражением кожи представляется достаточно актуальным.
Клинический случай
Пациентка М., 42 лет (1981 г.р.), обратилась в БУ «Республиканский кожно-венерологический диспансер» в сентябре 2022 г. с жалобами на плотные «бугристые» высыпания на коже левой щеки, сопровождающиеся незначительным зудом (рис. 1).
 Первые симптомы появились в августе 2023 г., когда пациентка отметила на левой щеке единичное розовое пятно, не сопровождающееся субъективными ощущениями. Появление пятна пациентка связывает с укусом насекомого. При обращении к дерматовенерологу по месту жительства был диагностирован простой контактный дерматит и назначена терапия хлоропирамином внутрь и мазь гидрокортизоновая в комбинации с окситетрациклином наружно. На фоне лечения вскоре появился второй розовый очаг, а первоначальный элемент увеличился в размерах, изменил окраску и стал сопровождаться зудом. В связи с отсутствием положительной динамики в сентябре 2023 г. пациентка была направлена для дальнейшего обследования в БУ РКВД Минздрава Чувашии, г. Чебоксары, на консультацию.
Первые симптомы появились в августе 2023 г., когда пациентка отметила на левой щеке единичное розовое пятно, не сопровождающееся субъективными ощущениями. Появление пятна пациентка связывает с укусом насекомого. При обращении к дерматовенерологу по месту жительства был диагностирован простой контактный дерматит и назначена терапия хлоропирамином внутрь и мазь гидрокортизоновая в комбинации с окситетрациклином наружно. На фоне лечения вскоре появился второй розовый очаг, а первоначальный элемент увеличился в размерах, изменил окраску и стал сопровождаться зудом. В связи с отсутствием положительной динамики в сентябре 2023 г. пациентка была направлена для дальнейшего обследования в БУ РКВД Минздрава Чувашии, г. Чебоксары, на консультацию.На момент осмотра на коже левой щеки визуализировались два инфильтрированных очага бледно-розового цвета, не склонных к слиянию. Пальпаторно очаги были безболезненными, с мелкобугристой поверхностью в центре, обусловленной милиарными папулами, и отрубевидным шелушением по периферии. Симптом «зонда» был отрицательным. Регионарные лимфатические узлы (шейные, подчелюстные) не пальпировались. Вне очагов кожные покровы и слизистые оболочки чистые, без высыпаний. Наследственность по кожным заболеваниям и аллергоанамнез не отягощены.
В плане дифференциальной диагностики рассматривались такие диагнозы, как «туберкулез кожи», «саркоидоз кожи», «актиномикоз», «эозинофильная гранулема» и «доброкачественная лимфоплазия кожи». На основании клинической картины был поставлен предварительный диагноз: «Лимфоплазия кожи?» и проведена биопсия кожи с последующим гистологическим исследованием.
Результаты гистологического исследования биоптата показали картину хронического дерматита в стадии выраженного обострения (рис. 2. а, б). Была назначена терапия: внутрь – Дезлоратадин по 5 мг, наружно – крем Метилпреднизолон ацепонат на 10 дней, с последующим переходом на мазь Такролимус.
 Через месяц (октябрь 2023 г.) отмечено появление нового очага на левой щеке с субъективными ощущениями распирания и «покалывания». Для исключения системного процесса было проведено расширенное обследование: рентгенологическое исследование легких – без видимых патологических изменений; компьютерная томография грудной полости – без патологии, со стороны костных структур – дегенеративно-дистрофические возрастные изменения позвоночника. Ультразвуковое исследование органов брюшной полости и почек: незначительные возрастные изменения. Ультразвуковое исследование щитовидной железы и шейных лимфатических узлов: щитовидная железа без патологии. Лимфатические шейные узлы: множественные справа – до 13 мм, слева – до 15 мм. Заключение: лимфаденопатия шейных лимфоузлов. Пациентка консультирована хирургом: хирургической патологии не выявлено. Осмотрена фтизиатром: диаскинтест – отрицательный, данных, подтверждающих туберкулез кожи, нет. По данным лабораторного исследования: лабораторные показатели – в нормальных референсных значениях.
Через месяц (октябрь 2023 г.) отмечено появление нового очага на левой щеке с субъективными ощущениями распирания и «покалывания». Для исключения системного процесса было проведено расширенное обследование: рентгенологическое исследование легких – без видимых патологических изменений; компьютерная томография грудной полости – без патологии, со стороны костных структур – дегенеративно-дистрофические возрастные изменения позвоночника. Ультразвуковое исследование органов брюшной полости и почек: незначительные возрастные изменения. Ультразвуковое исследование щитовидной железы и шейных лимфатических узлов: щитовидная железа без патологии. Лимфатические шейные узлы: множественные справа – до 13 мм, слева – до 15 мм. Заключение: лимфаденопатия шейных лимфоузлов. Пациентка консультирована хирургом: хирургической патологии не выявлено. Осмотрена фтизиатром: диаскинтест – отрицательный, данных, подтверждающих туберкулез кожи, нет. По данным лабораторного исследования: лабораторные показатели – в нормальных референсных значениях.К ноябрю 2023 г. процесс прогрессировал: появился новый очаг на правой щеке в виде плотных папул с яркой эритемой (рис. 3), а существующие очаги на левой щеке увеличились в размерах (до 3 см) с усилением инфильтрации. На поверхности очагов располагались мелкие узелки до 3–4 мм беловато-желтоватого цвета. В связи с неэффективностью терапии пациентка была проконсультирована онкологом, выполнена биопсия кожи. Заключение гистологического исследования кожи из очага поражения (09.11.2023): морфологические признаки ксантомы. Установлен предварительный диагноз: «Ксантома. Доброкачественная лимфоплазия кожи. Саркоидоз кожи?».
В декабре 2023 г. отмечено дальнейшее распространение процесса с появлением нового очага на внутренней поверхности правого плеча. При осмотре кожи внутренней поверхности правого плеча отмечался отечный продолговатый очаг розового цвета с бугристой поверхностью и нечеткими границами. В центре очага – мелкие, плотные папулы беловато-желтоватого цвета размером до 3–4 мм, при пальпации безболезненные (рис. 4, а). Также сохранялись очаги на коже щек (рис. 4, б, в).
 После консилиума и телемедицинской консультации с Нижегородским филиалом ГНЦДК пациентка была направлена на дообследование. Иммуногистохимическое исследование биоптата (17.12.2023) интерпретировано как признак ксантоматоза, и был установлен диагноз: «Истинная псевдолимфома с признаками ксантоматоза кожи». Продолженная терапия топическими кортикостероидами и ингибиторами кальциневрина оставалась без эффекта.
После консилиума и телемедицинской консультации с Нижегородским филиалом ГНЦДК пациентка была направлена на дообследование. Иммуногистохимическое исследование биоптата (17.12.2023) интерпретировано как признак ксантоматоза, и был установлен диагноз: «Истинная псевдолимфома с признаками ксантоматоза кожи». Продолженная терапия топическими кортикостероидами и ингибиторами кальциневрина оставалась без эффекта.В январе 2024 г. в связи с появлением новых элементов сыпи пациентка проконсультирована онкологом в АУ «РКОД», где было проведено радикальное иссечение образования на левой щеке с пластикой дефекта (рис. 5) и взятием материала для морфологического исследования, выписана с клиническим улучшением.
При контрольном осмотре через месяц (февраль 2024 г.) зафиксирован рецидив в виде трех новых элементов на коже левого плеча, а также сохранение и прогрессирование старых очагов на обеих щеках и правом плече. На коже
 правой щеки (рис. 6, а) – очаг округлой формы до 3,5 см в диаметре с четкими границами, розово-красного цвета с неровной, бугристой поверхностью, в центре представлен узелками до 3–4 мм беловато-желтого цвета, по периферии – эритема до 3 мм. На коже правого плеча – гиперемированная бляшка размерами 7,5×3,0 см, умеренной плотности, ярко-красного цвета, с четкими границами (рис. 6, б). На коже левого плеча отмечаются два отечных пятна розового цвета с нечеткими границами, каждое до 3 см в диаметре (рис. 6, в). Лимфатические узлы (шейные и подчелюстные) не пальпируются. Проведено обследование: ультразвуковое исследование шейных лимфатических узлов в динамике – без патологии. Повторное гистологическое исследование кожи (20.01.2024) соответствует хроническому продуктивному дерматозу.
правой щеки (рис. 6, а) – очаг округлой формы до 3,5 см в диаметре с четкими границами, розово-красного цвета с неровной, бугристой поверхностью, в центре представлен узелками до 3–4 мм беловато-желтого цвета, по периферии – эритема до 3 мм. На коже правого плеча – гиперемированная бляшка размерами 7,5×3,0 см, умеренной плотности, ярко-красного цвета, с четкими границами (рис. 6, б). На коже левого плеча отмечаются два отечных пятна розового цвета с нечеткими границами, каждое до 3 см в диаметре (рис. 6, в). Лимфатические узлы (шейные и подчелюстные) не пальпируются. Проведено обследование: ультразвуковое исследование шейных лимфатических узлов в динамике – без патологии. Повторное гистологическое исследование кожи (20.01.2024) соответствует хроническому продуктивному дерматозу. В связи с рефрактерностью процесса к терапии и неудовлетворительностью существующих диагнозов было принято решение о пересмотре всего комплекса гистологического материала.
Гистологическое исследование показало присутствие
 эпидермальной атрофии (рис. 7). В дерме наблюдалась диффузная инфильтрация крупными клетками, обладающими обильной светлой цитоплазмой, с примесью эозинофильных областей. Цитоплазма содержала мелкие округлые ядра. В некоторых клетках в цитоплазме обнаружены единичные гранулоциты, которые могли быть идентифицированы как эмпериполез. Также отмечено наличие густой плазмоцитарной инфильтрации и несколько малочисленных нейтрофильных лейкоцитов. В пределах поля зрения наблюдалась неравномерная толщина коллагеновых волокон.
эпидермальной атрофии (рис. 7). В дерме наблюдалась диффузная инфильтрация крупными клетками, обладающими обильной светлой цитоплазмой, с примесью эозинофильных областей. Цитоплазма содержала мелкие округлые ядра. В некоторых клетках в цитоплазме обнаружены единичные гранулоциты, которые могли быть идентифицированы как эмпериполез. Также отмечено наличие густой плазмоцитарной инфильтрации и несколько малочисленных нейтрофильных лейкоцитов. В пределах поля зрения наблюдалась неравномерная толщина коллагеновых волокон.Для уточнения диагноза проведено иммуногистохимическое исследование (ИГХ) с антигенами СD68, S100 и CD1a, которые встречаются при болезни Розаи–Дорфмана. Результаты ИГХ-исследования свидетельствуют о следующих выявленных маркерах: реакция на антитела СD68 и S100 привела к позитивной реакции с пенистыми гистиоцитами, что указывает на накопление в ткани нелангергансоклеточных гистиоцитов. Экспрессия CD1a в гистиоцитарных клетках отсутствовала.
В результате проведенного обследования, в том числе ИГХ-исследований биоптатов кожи, установлено, что морфологическая картина соответствует болезни Розаи–Дорфмана.
 Принимая во внимание возможность развития системного процесса при болезни Розаи–Дорфмана, пациентка направлена на консультацию к врачу-гематологу. Была выполнена миелограмма костного мозга. Согласно заключению данных о поражении костного мозга нет.
Принимая во внимание возможность развития системного процесса при болезни Розаи–Дорфмана, пациентка направлена на консультацию к врачу-гематологу. Была выполнена миелограмма костного мозга. Согласно заключению данных о поражении костного мозга нет.Патогенетического лечения кожной формы Розаи–Дорфмана в настоящее время не имеется. Ввиду распространенности кожного процесса и длительности заболевания назначен преднизолон в дозе 40 мг/сут ежедневно с последующим динамическим наблюдением (март 2024 г.). Через 6 мес отмечена незначительная положительная динамика в виде уплощения высыпаний.
В связи с этим осуществлен переход на ступенчатую терапию: доза преднизолона была снижена до 20 мг/сут с последующей отменой, назначен метотрексат в дозе 15 мг/нед внутримышечно на фоне приема фолиевой кислоты.
На фоне терапии метотрексатом в течение 11 мес достигнута значительная положительная динамика: в виде отсутствия новых очагов и начала регресса старых (рис. 8, а–г). В настоящее время доза метотрексата снижена до 5 мг/нед, в течение 4 мес, пациентка продолжает находиться под динамическим наблюдением.
Обсуждение
Патогенез кожной формы болезни Розаи–Дорфмана до конца неясен и остается предметом исследований. Однако существуют некоторые гипотезы относительно механизмов возникновения этого заболевания [9]. Одна из гипотез состоит в том, что болезнь Розаи–Дорфмана является следствием гиперактивной иммунной реакции типа IV. Эта реакция характеризуется активацией и специфическим накоплением клеток иммунной системы, в частности гистиоцитов, в определенных тканях организма.
Согласно исследованиям ряда авторов, у пациентов с данной болезнью были обнаружены дефекты в системе иммунного ответа, такие как повышенные уровни цитокинов, включая интерлейкин-6, интерферон-γ и фактор некроза опухоли α [9, 10].
Другие авторы отмечают, что у пациентов с болезнью Розаи–Дорфмана может быть повышенная продукция макрофаг-колониестимулирующего фактора (M-CSF), который играет важную роль в дифференцировке и активации макрофагов и способствует аккумуляции гистиоцитов в лимфатических узлах [11]. Еще одна из гипотез говорит о том, что у больных наблюдается увеличение экспрессии S100-белков и CD68, которые являются маркерами для лангергансовых клеток и макрофагов соответственно [12]. Все описанные гипотезы могут свидетельствовать о пролиферации и активации гистиоцитов в заболевании [9–12].
В одном из исследований обращают внимание на возможную роль мутаций гена NRAS в патогенезе кожной формы болезни Розаи–Дорфмана [13]. Ген NRAS кодирует белок Ras, который играет важную роль в регуляции многих клеточных процессов, включая пролиферацию, рост и выживаемость клеток. Авторы получали образцы тканей для секвенирования генома у пациентов с подтвержденным диагнозом «болезнь Розаи–Дорфмана» с целью выявления мутаций в гене NRAS и изучения их влияния на клеточный уровень активности сигнального пути Ras–MAPK [13].
 Результаты показали, что у некоторых пациентов с болезнью Розаи–Дорфмана были обнаружены мутации в гене NRAS. Возможно, данный ген приводит к активации Ras–MAPK и изменениям в клеточной пролиферации, а именно к активации и пролиферации гистиоцитов, характерных для болезни Розаи–Дорфмана.
Результаты показали, что у некоторых пациентов с болезнью Розаи–Дорфмана были обнаружены мутации в гене NRAS. Возможно, данный ген приводит к активации Ras–MAPK и изменениям в клеточной пролиферации, а именно к активации и пролиферации гистиоцитов, характерных для болезни Розаи–Дорфмана.Однако следует отметить, что это пилотное исследование и требуется дальнейшее изучение патогенеза болезни Розаи–Дорфмана для подтверждения и уточнения его результатов.
Болезнь Розаи–Дорфмана – редкое заболевание, обусловленное пролиферацией гистиоцитов, чаще всего проявляющееся увеличением лимфатических узлов [14]. В основном болезнь воздействует на лимфатическую систему, но существуют также формы заболевания, вовлекающие кожу [15].
Клинические признаки кожной формы болезни Розаи–Дорфмана варьируют и включают симметричное увеличение лимфатических узлов в области шеи, пятнисто-папулезную сыпь, узлы на коже лица и шеи [4–7, 9]. Они могут быть желтоватого или красноватого цвета и иметь неровную поверхность [14, 15]. Эти данные подтверждает клинический случай 47-летней пациентки с кожной формой болезни Розаи–Дорфмана, где высыпания представлены гроздевидными желтоватыми папулами c четкой границей [16]. Интересно, что в течение нескольких месяцев образования на коже пациентки стали постепенно регрессировать, что, возможно, свидетельствует о самоизлечении. Встречается и атипичная локализация высыпаний кожной формы болезни Розаи–Дорфмана, например с расположением очага поражения на ягодице [17]. В нашем же случае у пациентки появились очаги еще и на верхних конечностях, что говорит о дальнейшем распространении процесса и затрудняет диагностику. Интересен тот факт, что при первом инструментальном исследовании у пациентки выявлена лимфаденопатия шейных узлов, при втором – результаты были без патологии. Безусловно, нельзя исключить, что в данном случае поражения лимфоузлов не было, но возможность поражения лимфатических узлов при болезни Розаи–Дорфмана следует уточнять с помощью гистологического исследования их ткани [7, 8]. У нас выявить это не было возможности, так как пациентка отказалась от проведения биопсии лимфатических узлов.
Кожные проявления могут сопровождаться общими симптомами, такими как лихорадка, повышенная утомляемость и потеря массы тела [12, 13]. Исходя из анамнеза и результатов обследования эти симптомы у пациентки не наблюдались.

В диагностике кожной формы болезни Розаи–Дорф-мана крайне важное значение имеет гистологическое исследование кожи с выявлением признаков пролиферации гистиоцитов и такого феномена, как эмпериполез, а также ИГХ-исследование с выявлением маркеров CD68 и S100 при отсутствии маркеров клеток Лангерганса, например CD201a. Поскольку CD201a является маркером клеток Лангерганса, отсутствие его экспрессии указывает, что клетки Лангерганса отсутствуют и выявленный гистиоцитоз нелангергансоклеточный [14, 15]. Феномен эмпериполеза – это явление, при котором происходит внедрение интактной (жизнеспособной) клетки в другую без их повреждения.
При гистиоцитозах обычно наблюдается проникновение интактных лейкоцитов в гистиоциты [18]. Согласно гистологическому исследованию пациентки, такие признаки, как эмпериполез и пролиферация гистиоцитов, были выявлены с маркерами CD68 и S100 и отсутствием CD201a, что указывает на болезнь Розаи–Дорфман.
В нашем случае дифференциальную диагностику кожной формы болезни Розаи–Дорфмана проводили среди таких заболеваний, как люпоидный туберкулез кожи, саркоидоз кожи, актиномикоз, эозинофильная гранулема и доброкачественная лимфоплазия кожи, учитывая анализ клинических проявлений, гистологическое изучение образцов ткани и молекулярные маркеры. Дифференциальная диагностика представлена в таблице.
Единого подхода к лечению кожной формы болезни Розаи–Дорфмана не существует. Около 20–50% пациентов с кожными формами могут испытывать спонтанную ремиссию в течение нескольких месяцев или лет от начала заболевания. Наблюдение целесообразно для неосложненных или бессимптомных случаев [19–21]. Хирургическое лечение является одним из доступных вариантов лечения для единичных очагов поражений кожи [20, 21]. Однако это не гарантирует выздоровления, так как могут продолжить появляться новые очаги поражения, как у нашей пациентки. Имеются данные о применении системных кортикостероидов в качестве
1-й линии лечения. Преднизолон (50 мг/сут) может быть хорошим методом лечения [21]. Низкие дозы метотрексата еженедельно могут быть эффективны в лечении кожной формы болезни Розаи–Дорфмана как монотерапии или в сочетании со стероидами [22–24]. Об этом говорят и положительные результаты еженедельного применения метотрексата по 15 мг в течение 11 мес с достижением полной ремиссии, что побудило нас к использованию этого метода терапии [23, 24]. Наблюдение положительного эффекта при применении метотрексата важно, так как оптимальная схема лечения этого редкого заболевания до сих пор не установлена. Другие методы лечения включают применение талидомида, ритуксимаба и лучевой терапии, что может привести к различным исходам [20].
Представленный нами клинический случай демонстрирует быстроту развития заболевания в течение 8 мес после появления первых симптомов и 20 мес от момента начала лечения заболевания. Решение по лечению пациентов принимается исходя из индивидуальных клинических обстоятельств.
Заключение
Кожная форма болезни Розаи–Дорфмана встречается крайне редко, представленный клинический случай интересен практикующим врачам для определения тактики диагностики и лечения этой редкой патологии кожи.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Краснова Надежда Васильевна – глав. врач, БУ «Республиканский кожно-венерологический диспансер». E-mail: rkvd@med.cap.ru; ORCID: 0000-0002-4021-5116; SPIN-код: 5852–2210
Nadezhda V. Krasnova – Сhief physician, Republican Skin and Venereological Dispensary. E-mail: rkvd@med.cap.ru; ORCID: 0000-0002-4021-5116; SPIN-код: 5852–2210
Гималиева Гелия Гарефетдиновна – зав. консультативно-диагностическим отделением, БУ «Республиканский кожно-венерологический диспансер»; ассистент каф. поликлинической терапии, ФГБОУ ВО «ЧГУ им. И.Н. Ульянова». E-mail: gelia-@mail.ru; ORCID: 0000-0002-4861-447X; SPIN-код: 5867-2990
Gelia G. Gimalieva – Head of the consulting and diagnostic department, Republican Skin and Venereological Dispensary; Assistant, Ulianov Chuvash State University. E-mail: gelia-@mail.ru; ORCID: 0000-0002-4861-447X; SPIN-код: 5867-2990
Кольцова Ирина Владимировна – врач-дерматовенеролог; ст. преподаватель каф. поликлинической терапии, ФГБОУ ВО «ЧГУ им. И.Н. Ульянова»; БУ «Республиканский кожно-венерологический диспансер». E-mail: irina_renins@mail.ru; ORCID: 0000-0003-2853-9000; SPIN-код: 3851-2131
Irina V. Koltsova – Dermatovenerologist, Senior lecturer of the Outpatient Treatment department, Ulianov Chuvash State University; Republican Skin and Venereological Dispensary. E-mail: irina_renins@mail.ru; ORCID: 0000-0003-2853-9000; SPIN-код: 3851-2131
Николаева Снежана Юрьевна – врач-дерматовенеролог, БУ «Республиканский кожно-венерологический диспансер». Е-mail: serj_ru_petrova@rambler.ru
Snezhana Yu. Nikolaeva – Dermatovenereologist, Republican Skin and Venereological Dispensary. Е-mail: serj_ru_petrova@rambler.ru
Синицина Лариса Геннадьевна – врач-дерматовенеролог, БУ «Республиканский кожно-венерологический диспансер». Е-mail: laricasiniczyna@yandex.ru
Larisa G. Sinitsina – Dermatovenereologist, Republican Skin and Venereological Dispensary. Е-mail: laricasiniczyna@yandex.ru
Поступила в редакцию: 20.10.2025
Поступила после рецензирования: 28.10.2025
Принята к публикации: 06.11.2025
Received: 20.10.2025
Revised: 28.10.2025
Accepted: 06.11.2025
Список исп. литературыСкрыть список1. Меликян А.Л. Синусный гистиоцитоз с массивной лимфаденопатией (болезнь Розаи–Дорфмана). Обзор литературы и случай из практики. Клиническая онкогематология. 2008;1(3):252-8.
Melikyan A.L. Sinus histiocytosis with massive lymphadenopathy (Rosai–Dorfman disease). Review of literature and a case report. Clinical oncohematology. 2008;1(3):252-8 (in Russian).
2. Lardhi AA, Al-Mutairi AK, Al-Qahtani MH et al. Rosai–Dorfman disease complicated by autoimmune hemolytic anemia in a child: a case report and review of the literature. Case Rep Oncol 2018;11(1):55-62. DOI: 10.1159/000485968
3. ьвов А.Н., Волощук И.Н., Варшавский В.А. и др. Синусный гистиоцитоз (болезнь Розаи–Дорфмана): клиническое наблюдение. Вестник дерматологии и венерологии. 2011;87(5): 115-20.
Lvov A.N., Voloshchuk I.N., Varshavsky V.A. et al. Sinus histiocytosis (Rosai–Dorfman disease): a clinical observation. Bulletin of Dermatology and Venereology. 2011;87(5):115-20 (in Russian).
4. Потекаев Н.Н., Львов А.Н., Бобко С.И. и др. Кожная форма болезни Розаи–Дорфмана. Клиническая дерматология и венерология. 2017;16(1):30-9. DOI: 10.17116/klinderma201716130-38
Potekaev N.N., Lvov A.N., Bobko S.I. et al. The cutaneous form of Rosai–Dorfman disease. Clinical dermatology and venereology. 2017;16(1):30-9. DOI: 10.17116/klinderma201716130-38 (in Russian).
5. Соколовский Е.В., Михеев Г.Н., Рыбакова М.Г. и др. Синусный гистиоцитоз кожи лица нелангергансового типа (кожная форма болезни Розаи–Дорфмана). Вестник дерматологии и венерологии. 2018;94(5):66-71. DOI: 10.25208/0042-4609-2018-94-5-66-71
Sokolovsky E.V., Mikheev G.N., Rybakova M.G. et al. Cutaneous sinus histiocytosis of face of the non-Langerhans cell histiocytoses type (cutaneous Rosai–Dorfman disease). Vestnik Dermatologii i Venerologii. 2018;94(5):66-71. DOI: 10.25208/0042-4609-2018-94-5-66-71 (in Russian).
6. Меликян А.Л. Синусный гистиоцитоз с массивной лимфаденопатией (болезнь Розаи–Дорфмана). Редкие гематологические болезни и синдромы: монография. Под ред. М.А. Волковой. М.: Практическая медицина, 2011.
Melikyan A.L. Sinus histiocytosis with massive lymphadenopathy (Rosai–Dorfman disease). In: Rare hematological diseases and syndromes: monograph. Ed. M.A. Volkova. Moscow: Practical medicine, 2011 (in Russian).
7. Kutlubay Z, Bairamov O, Sevim A et al. Rosai–Dorfman disease: a case report with nodal and cutaneous involvement and review of the literature. Am J Dermatopathol 2014;36(4):353-7. DOI: 10.1097/DAD. 0b013e31829e5564
8. Абрамов Д.С., Мякова Н.В., Абугова Ю.Г. и др. Синусовый гистиоцитоз с массивной лимфаденопатией (болезнь Розаи–Дорфмана). Обзор литературы и собственное клиническое наблюдение. Вопросы гематологии, онкологии и иммунопатологии в педиатрии. 2014;13(4):63-8. URL: https://rucont.ru/efd/611464
Abramov DS, Mjakova NV, Abugova JG et al. Sinus histiocytosis with massive lymphadenopathy (Rosai–Dorfman disease). Review of the literature and report of a clinical case. Issues of hematology, oncology and immunopathology in pediatrics. 2014;13(4):63-8. URL: https://rucont.ru/efd/611464 (in Russian).
9. Потапенко В.Г., Белоусова И.Э., Виноградова Ю.Н. и др. Роль лучевой терапии в лечении болезни Розаи–Дорфмана: обзор литературы и клиническое наблюдение пациента с изолированным поражением кожи. Современная онкология. 2020;22(4):120-4. DOI: 10.26442/18151434.2020.4.200480
Potapenko V.G., Belousova I.J., Vinogradova J.N. et al. Radiation therapy in treatment of Rosai–Dorfman disease: literature review and report of a patient with cutaneous form. Journal of Modern Oncology. 2020;22(4):120-4. DOI: 10.26442/18151434.2020.4.200480 (in Russian).
10. Shahidi-Dadras M, Hamedani B, Niknezhad N, Ghilizadeh N. Rosai–Dorfman disease successfully treated with thalidomide: A case report. Dermatol Ther 2019;32(5):e13005. DOI: 10.1111/dth.13005
11. Maren G, Timothy C. Cutaneous Rosai–Dorfman Disease. Cutis 2019;103(3):171-3. URL: https://cdn.mdedge.com
12. Bruce-Brand C, Schneider JW, Schubert P. Rosai-Dorfman disease: an overview. J Clin Pathol 2020;73(11):697-705. DOI: 10.1136/jclinpath-2020-206733
13. Wu KJ, Li SH, Liao JB et al. NRAS Mutations May Be Involved in the Pathogenesis of Cutaneous Rosai–Dorfman Disease: A Pilot Study. Biology (Basel) 2021;10(5):396. DOI: 10.3390/biology10050396
14. Chan M. Lymphohistiocytic and granulomatous dermatitis. In: Kualing H, Kadin M, Hoang M, Morgan M. (eds). Cutaneous Hematopathology. New York, NY: Springer; 2014. P. 361–381.
15. Farooq U, Chacon AH, Vincek V, Elgart GW. Purely cutaneous Rosai–Dorfman disease with immunohistochemistry. Indian J Dermatol 2013;58(6):447-50. DOI: 10.4103/0019-5154.119953
16. Zhang P, Liu F, Cha Y et al. Self-Limited Primary Cutaneous Rosai–Dorfman Disease: A Case Report and Literature Review. Clin Cosmet Investig Dermatol 2021;14:1879-84. DOI: 10.2147/CCID.S343815
17. Montazer F, Farahani S, Shaka Z et al. A pure Cutaneous Rosai–Dorfman disease: case report and a review of the literature. Caspian J Intern Med 2022;13(4):818-26. DOI: 10.22088/cjim.13.4.818
18. Abla O, Jacobsen E, Picarsic J et al. Consensus recommendations for the diagnosis and clinical management of Rosai–Dorfman–Destombes disease. Blood 2018;131(26):2877-90. DOI: 10.1182/blood-2018-03-839753
19. Wongrat T, Sangmala S. Facial cutaneous Rosai–Dorfman disease: a case report. J Med Case Reports 2024;18(1):182. DOI: 10.1186/s13256-024-04410-9
20. Hur K, Hong JY, Kim KH et al. Facial Cutaneous Rosai–Dorfman Disease: Dermoscopic Findings with Successful Surgical Treatment. Ann Dermatol 2023;35(Suppl 2):S287-S291. DOI: 10.5021/ad.22.071
21. Song H, Wang T. 5-Aminolevulinic acid photodynamic therapy combined with CO2 laser therapy for the treatment of cutaneous Rosai–Dorfman disease: A case report. Photodiagnosis Photodyn Ther 2022;37:102696. DOI: 10.1016/j.pdpdt.2021.102696
22. Subash JJ, Kesty C, Kesty KR et al. Low-dose weekly methotrexate used to treat cutaneous Rosai–Dorfman disease. Clin Exp Dermatol 2018;43(7):849-51. DOI: 10.1111/ced.13665
23. Gawdzik A, Ziarkiewicz-Wrуblewska B, Chlebicka I et al. Cutaneous Rosai–Dorfman Disease: A Treatment Challenge. Dermatol Ther (Heidelb) 2021;11(4):1443-8. DOI: 10.1007/s13555-021-00557-1
24. Sun NZ, Galvin J, Cooper KD. Cutaneous Rosai-Dorfman disease successfully treated with low-dose methotrexate. JAMA Dermatol 2014;150(7):787-8. DOI: 10.1001/jamadermatol.2013.8679


