Клинический разбор в общей медицине №01 2026
Maksim A. Karpenko1, Nataliya I. Kolganova1,2, Nadezhda E. Kravchenko3, Elena V. Makarenko1, Kseniya K. Soldatova1, Oksana A. Suetina3, Pavel A. Suslov1, Zhanna G. Tigai1
1 Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University), Moscow, Russia;
2 Morozovskaya Children's City Clinical Hospital, Moscow, Russia;
3 Mental Health Research Center, Moscow, Russia
ovsyannikov_dyu@pfur.ru
Abstract
The differential diagnosis approaches to cough as a clinical problem and rational strategies of cough therapy considering the causes of cough are discussed in the review. Despite the fact that cough is only a symptom of the underlying disorder, it can be worrying and can affect the quality of life. Therefore, symptomatic treatment of cough can be feasible, along with the treatment aimed at eliminating the disease cause. The review reports the results of studying the efficacy and safety of levodropropizine, the nonopioid, peripheral antitussive, in pediatric patients with dry cough when used as symptomatic therapy.
Keywords: cough, children, etiology, therapy, levodropropizine.
For citation: Malyshev O.G., Ovsyannikov D.Yu., Ayushin E.I., Gutyrchik T.A., Karpenko M.A., Kolganova N.I., Kravchenko N.E., Makarenko E.V., Soldatova K.K., Suetina O.A., Suslov P.A., Tigai Zh.G. Cough in children: from etiology to therapy. Clinical review for general practice. 2026; 7 (1): 87–94 (In Russ.). DOI: 10.47407/kr2026.7.1.00760
Кашель – это защитный рефлекторный акт, направленный на очищение дыхательных путей от секрета и инородных частиц. Физиологически кашлевой рефлекс запускается раздражением периферических рецепторов с последующей передачей импульсов в кашлевой центр продолговатого мозга [1]. В норме здоровые дети кашляют от 1 до 34 раз в день (в среднем 11 раз). Это считается вариантом нормы, представляя собой физиологический кашель [2]. Например, у грудных детей первых 2–4 мес жизни может наблюдаться кашель из-за гиперсаливации перед прорезыванием зубов, который не требует лечения [1]. При патологических состояниях кашель становится частым и мучительным, сопровождаясь риском осложнений, к которым относятся петехии на коже и слизистых оболочках, разрыв мелких сосудов конъюнктивы, обмороки (за счет снижения сердечного выброса), пневмоторакс или медиастинальная эмфизема, выпадение прямой кишки. Кашель является второй после лихорадки причиной обращения за медицинской помощью. Современные клинические руководства подчеркивают недопустимость подхода «лечить кашель, а не болезнь». У каждого пациента с кашлем необходимо искать этиологический фактор кашля и воздействовать на него [3].
Классификация и этиология кашля
Для облегчения верификации причин кашля в клинической практике кашель дифференцируют по ряду признаков: длительности, характеру (наличию мокроты), времени возникновения, что позволяет предполагать локализацию патологического процесса. По длительности различают острый, подострый и хронический кашель. Острый кашель продолжается до 3 нед и обычно связан с острым ринофарингитом, ларинготрахеитом или вирусным бронхитом. Подострый кашель длится 3–8 нед. Хроническим считается кашель у детей продолжительностью более 8 нед для сухого кашля и более 4 нед для влажного/продуктивного [1, 4]. Важно подчеркнуть, что «хронический кашель» не является самостоятельным диагнозом – это клинический термин, обозначающий продолжительность симптома, сигнализирующий о необходимости активного поиска его причины. По результатам многоцентрового исследования, только у 14% детей кашель длительностью более 4 нед проходил самостоятельно, тогда как в 86% случаев удавалось выявить его причину [5].
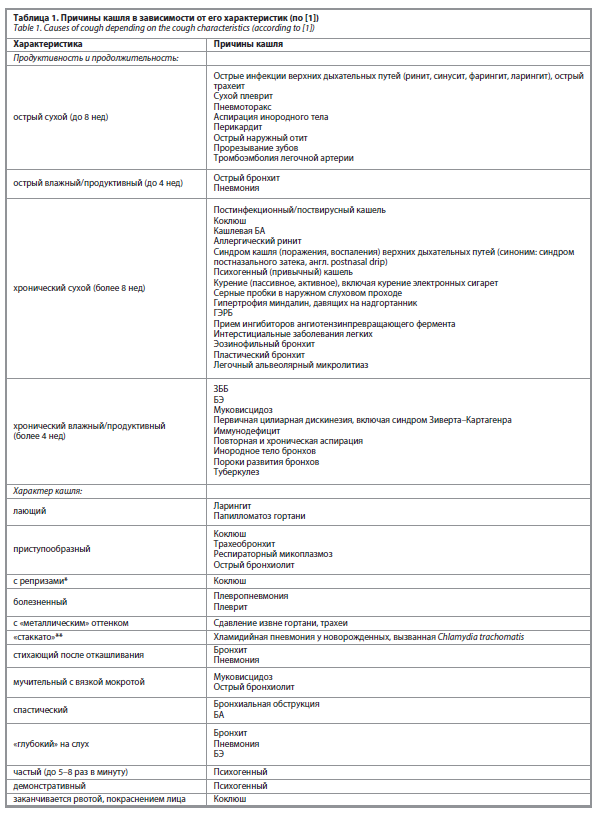
По характеру выделяют непродуктивный (сухой) кашель – без отделения мокроты – и влажный/продуктивный кашель, сопровождающийся отхождением бронхиального секрета. У детей до 7 лет понятие «продуктивный кашель» условно, так как дети склонны заглатывать мокроту и объективно трудно оценить ее наличие, поэтому в таком возрасте целесообразно использовать термин «влажный кашель» [6]. Хронический влажный/продуктивный кашель почти всегда указывает на серьезные заболевания бронхолегочной системы, например, такие как затяжной бактериальный бронхит (ЗББ), бронхоэктазы (БЭ), муковисцидоз и др., тогда как сухой кашель нередко бывает рефлекторным – при раздражении рецепторов верхних дыхательных путей, плевры или даже наружного слухового прохода [7]. Таким образом, комбинация ключевых признаков (длительность, продуктивность, время появления) помогает сузить диагностический поиск причин кашля (табл. 1).
«Красные флаги» («тревожные» симптомы) при кашле у детей
Несмотря на то что в большинстве случаев кашель обусловлен самолимитирующимися заболеваниями и состояниями (острая респираторная вирусная инфекция – ОРВИ; постназальный затек; постинфекционный кашель), легкой БА, важно своевременно распознать пациентов, у которых кашлем может проявляться серьезное заболевание. В клинических рекомендациях приводятся перечни настораживающих признаков, или «красных флагов» [7–9]. Наличие любого из них является основанием для неотложного углубленного обследования – рентгенографии и/или компьютерной томографии (КТ) органов грудной клетки (ОГК), бронхоскопии, консультаций профильных специалистов (пульмонолог, фтизиатр, онколог, кардиолог и др.). К основным «тревожным» симптомам относятся следующие.
1. Кровохарканье, включая даже прожилки крови в мокроте на фоне кашля. Хотя самой частой причиной кровохарканья у детей является носовое кровотечение, после ЛОР-осмотра (при исключении носового кровотечения) требуются немедленная визуализация ОГК (рентгенография или КТ) и консультация пульмонолога, хирурга либо фтизиатра. Необходимо исключить туберкулез или БЭ, при которых частота кровохарканья колеблется от 1 до 10% [10]. У детей кровохарканье встречается крайне редко; появление этого симптома – основание выполнить бронхоскопию (для поиска источника кровотечения, например инородного тела), исключить тромбоэмболию легочной артерии при наличии повышенного уровня D-димера [11] или идиопатический легочный гемосидероз при наличии анемии [12].
2. Эпизоды инспираторного удушья, шумного стридорозного вдоха с цианозом, особенно возникающих вместе с кашлем. Возможные причины: аспирация инородного тела (внезапный кашель при еде или игре у маленького ребенка), острый стеноз гортани (вирусный круп), опухоль или стеноз трахеи, астматический статус [13].
3. Симптомы интоксикации или системного заболевания – длительная необъяснимая лихорадка (>38°С), обильное ночное потоотделение, немотивированная потеря массы тела, у детей – отставание в физическом развитии. Такой симптомокомплекс может указывать на туберкулез, БЭ с частыми гнойными обострениями, злокачественные новообразования, первичные и вторичные (ВИЧ-инфекция) иммунодефициты [14, 15].
4. Дисфагия и поперхивание при глотании, кашель во время еды, эпизоды захлебывания. Свидетельствуют о нарушении глотательного рефлекса с хронической микроаспирацией пищи, встречаются при неврологических заболеваниях (бульбарные параличи, тяжелая миастения), при трахеопищеводном свище, врожденных пороках развития (расщелина неба и др.) [16].
5. Повторные эпизоды рвоты на высоте кашля, особенно у маленьких детей. Причины: коклюш (серии кашлевых толчков заканчиваются рвотой – характерный признак коклюша); гастроэзофагеальный рефлюкс у детей грудного возраста (эпизоды кашля провоцируются регургитацией и сопровождаются рвотой) [16].
6. Рецидивирующие рентгенологически подтвержденные пневмонии – как минимум два эпизода в год, которые возникают в одних и тех же сегментах легких и сопровождаются кашлем даже между пневмониями. Возможные причины: врожденные пороки развития легкого (например, долевая эмфизема, секвестрация); локальные БЭ; опухоль бронха, нарушающая дренаж; синдром хронической аспирации (эпилепсия, неврологические нарушения глотания); иммунодефицит, БА [14, 17–19].
7. Патологические физикальные изменения в легких, не связанные с ОРВИ, – односторонние локальные хрипы, не проходящие после откашливания (признак локальной обструкции бронха; возможно, инородное тело бронхов или новообразование); крепитация в легких при отсутствии острой инфекции; асимметрия дыхания; притупление перкуторного звука (БЭ, облитерирующий бронхиолит) [1, 14, 20]. Все эти находки требуют прицельной визуализации (КТ ОГК, бронхоскопия).
8. Деформация пальцев по типу «барабанных палочек» и ногтей в виде «часовых стекол». Сам по себе кашель не вызывает таких изменений, поэтому выявление «барабанных палочек» у кашляющего ребенка почти всегда указывает на тяжелое хроническое заболевание легких (БЭ, муковисцидоз и др.) или сердца. При этом симптоме необходимы визуализация ОГК и углубленное обследование. Следует помнить об альтернативных причинах данных симптомов [1].
9. Начало кашля в неонатальном периоде и прогрессирование кашля.
10. Хронический влажный/продуктивный кашель (более 4 нед).
Обнаружение любого из перечисленных симптомов – веский повод незамедлительно направить пациента на углубленное обследование (рентгенография, КТ ОГК, бронхоскопия и т.д.), не откладывая из-за того, что это «просто кашель» [8, 9]. Если же у больного с хроническим кашлем не выявлено ни одного «красного флага», высока вероятность самолимитирующегося характера кашля (постинфекционного или функционального). Однако хронический кашель даже без настораживающих симптомов требует реализации поэтапного диагностического алгоритма.
Редкие причины кашля у детей
Отдельно следует упомянуть редкие заболевания бронхов и легких у детей, которые могут проявляться кашлем различной продолжительности и разного характера. К ним относятся тромбоэмболия легочной артерии; пластический бронхит, сопровождающийся образованием в бронхах плотных слепков трахеобронхиального дерева, приводящих к эпизодам удушья [21]; облитерирующий бронхиолит, носящий полиэтиологический характер (чаще постинфекционный, реже – аспирационный, посттрансплантационный, токсический, в исходе синдрома Стивенса–Джонсона) [20, 22, 23]; идиопатический легочный гемосидероз (проявляется рецидивирующими легочными кровоизлияниями, сопровождающимися кашлем и анемией) [12]; первичная цилиарная дискинезия [24, 25]. Еще один пример редкой причины кашля у детей – организующаяся пневмония. Для нее характерны гриппоподобное начало, непродуктивный кашель (в 90% случаев), хороший ответ на терапию глюкокортикоидами [26]. Для другого орфанного заболевания – нейроэндокринной клеточной гиперплазии младенцев (НЭКГМ) – типично отсутствие кашля вне эпизодов респираторных инфекций. Данный признак – один из 10, входящих в клиническую шкалу диагностики НЭКГМ, – регистрируется у 82–86% больных [27, 28]. Хотя доля этих заболеваний в общей структуре причин кашля невелика, своевременная их диагностика может быть критически важна для прогноза.
Обследование пациентов с хроническим кашлем
Ведущими причинами кашля у детей являются инфекции верхних или нижних дыхательных путей и БА, которые должны быть исключены. Причины хронического сухого и влажного/продуктивного кашля у детей приведены в табл. 1. При определении этиологии кашля необходимо учитывать возрастной фактор. Так, по данным A.H. Gedik и соавт., среди 563 обследованных детей с хроническим кашлем 24,9% случаев пришлось на БА, на втором месте был ЗББ (11,9%). Частота ЗББ зависела от возраста: у детей до 6 лет этот диагноз стоял на втором месте, в то время как психогенный кашель был второй по распространенности причиной кашля у детей в возрасте старше 6 лет [29].
Подход к обследованию ребенка с хроническим кашлем должен быть поэтапным. На первых этапах в зависимости от клинической картины могут выполняться рентгенография ОГК, функциональные пробы (спирометрия с бронхолитиком, пролонгированная пикфлоуметрия, определение уровня оксида азота в выдыхаемом воздухе), обследование ЛОР-органов (поиск признаков постназального затека при синусите или аденоидите) и желудочно-кишечного тракта (исключение ГЭРБ). При наличии клинических признаков определенной причины кашля можно провести терапевтическую пробу (пробное лечение) с обязательной оценкой эффекта терапии. Например, при подозрении на кашлевой вариант БА (ночной кашель, кашель после физической нагрузки, воздействия поллютантов, свистящее дыхание, доказанная вариабельная бронхиальная обструкция) целесообразен пробный курс терапии ингаляционными глюкокортикоидами на 8–12 нед. Полное исчезновение кашля на фоне терапии ингаляционными глюкокортикоидами может подтвердить диагноз кашлевой БА; отсутствие эффекта потребует дальнейшего поиска причин [4, 9]. У ребенка с влажным/продуктивным кашлем продолжительностью более 4 нед после исключения других возможных причин кашля оправдано эмпирическое назначение антибиотика (амоксициллина клавуланата) на 2–4 нед. Исчезновение влажного/продуктивного кашля подтверждает диагноз ЗББ. Если же кашель сохраняется, необходимо выполнить КТ ОГК, бронхоскопию и другие обследования для поиска БЭ, других возможных причин хронического влажного/ продуктивного кашля [30–32]. Применение подобных терапевтических проб соответствует международным рекомендациям, однако каждая проба должна базироваться на наиболее вероятной диагностической гипотезе, а не назначаться вслепую. У практически здоровых детей с неспецифическим изолированным сухим кашлем и без специфических признаков и симптомов определенных заболеваний нецелесообразна и не рекомендована пробная терапия БА, аллергического ринита или ГЭРБ [4, 9].
Если базовое обследование и терапевтические пробы не помогли выявить причину кашля, проводится расширенная диагностика. Она может включать КТ ОГК, бронхоскопию с бронхоальвеолярным лаважем и обследованием на инфекционные агенты, суточную pH-метрию и/или комбинированную рН-импедансометрию пищевода, иммунологическое исследование, бодиплетизмографию и другие тесты по показаниям. Только исключив все возможные причины, устанавливают диагноз идиопатического кашля как проявления синдрома кашлевой гиперчувствительности [32].
Привлекающий внимание и мешающий окружающим кашель у ребенка, ярко демонстрирующего безразличие к болезни; кашель, который исчезает в состоянии сосредоточенности или во сне, но усиливается в присутствии родителей и учителей, при входе в кабинет к врачу, – косвенные признаки, указывающие на психогенный (привычный) кашель, который может быть связан со стрессом, вторичной выгодой, получаемой при кашле (например, пропуск школы). Психогенный кашель – диагноз исключения, устанавливаемый после обследований, удостоверяющих врача и родителей в том, что никакое серьезное заболевание не пропущено. С другой стороны, от ненужных исследований следует отказаться, так как они могут подкрепить лежащую в основе психологическую проблему [9, 33]. Данные проявления, особенно в сочетании с другими симптомами (расстройства настроения, нарушения сна, навязчивости), требуют консультации психиатра для исключения психогенной или смешанной природы данных состояний. Хотя считается, что психогенный кашель исключительно дневной, использование монитора кашля показало, что у некоторых пациентов с психогенным кашлем он имеет место и ночью [34].
Лечение кашля
Основной принцип терапии кашля – воздействовать на его причину, что приводит к исчезновению кашля без использования каких-либо дополнительных лекарственных средств, влияющих на кашель, мукоактивных препаратов, являющихся по сути препаратами не от кашля, а для кашля [35]. Примером воздействия на кашель других групп препаратов могут быть ингаляционные бронходилататоры (β2-агонисты, антихолинергические препараты). Они не влияют напрямую на кашлевой рефлекс, но, расширяя бронхи, облегчают отхождение секрета, уменьшают выраженность кашля, вызванного бронхоспазмом. Бронходилататоры назначают при наличии обструктивного компонента – например, при сочетании кашля с бронхиальной обструкцией, БА. Обязательно должна проводиться оценка их эффекта. Улучшение состояния пациента на фоне данной противоастматической терапии – повод задуматься о БА у ребенка, если диагноз еще не установлен. Оснований для проведения муколитической терапии при приступе БА, бронхиальной обструкции нет [1, 13, 19]. Тем не менее нередко возникает необходимость облегчить и собственно симптом кашля, особенно если он значительно ухудшает состояние пациента. Симптоматическое лечение кашля допустимо лишь как вспомогательное в случаях, когда этиологическое лечение уже проводится или когда сам кашель напрямую угрожает здоровью (изнуряющие частые кашлевые позывы, нарушение сна, риск осложнений типа пневмоторакса или синкопе), строго с учетом характера кашля [36]. Подходы к лечению различаются для влажного/продуктивного и сухого кашля.
Влажный/продуктивный кашель играет важную роль в санации бронхиального дерева, и подавлять его опасно. Противокашлевые препараты при влажном кашле не применяются, чтобы не допустить застоя мокроты и связанных осложнений (аспирация, ателектазы, вторичная бактериальная инфекция). Однако в связи с тем, что у детей грудного и раннего возраста чрезмерное разжижение мокроты может ухудшить ее дренаж, так как ребенок не способен эффективно откашлять возросший объем секрета, применение муколитиков у детей до 2 лет категорически не рекомендуется [1, 35, 37]. Данный эффект муколитиков у маленьких детей был образно назван проф. В.К. Таточенко «заболачиванием» дыхательных путей [38]. Возможно, применение муколитиков должно быть ограничено и у детей более старшего возраста (до 5 лет) и даже старше (у пациентов с нервно-мышечными заболеваниями). Муколитики должны назначаться по строгим показаниям (хронические заболевания легких) с учетом возраста пациента [1, 35, 37, 38]. Растительные «сиропы от кашля» имеют слабую доказательную базу и могут провоцировать рвоту у малышей [1, 8, 38]. Ошибочно мнение об обязательной эволюции кашля при любом ОРВИ от сухого к влажному/продуктивному. На самом деле характер кашля определяется его причиной, локализацией и характером патологического процесса (см. табл. 1), и терапия кашля не сводится к переводу сухого кашля во влажный/продуктивный с помощью мукоактивных препаратов. Таким образом, при влажном/продуктивном кашле в педиатрии упор делается на немедикаментозные меры: обильное теплое питье, прохладный влажный воздух, постуральный дренаж (положение для оттока секрета), вибрационный массаж грудной клетки, ингаляции физиологического раствора через небулайзер [9].
При сухом кашле спектр методов иной. Если кашель умеренный и не слишком беспокоит пациента, также достаточно общих мероприятий: теплое питье мелкими порциями, увлажнение воздуха, рассасывание ментоловых леденцов (отвлекающий и смягчающий эффект), меда (при отсутствии аллергии) [38]. Но при сильном, навязчивом сухом кашле, который нарушает сон и питание либо грозит осложнениями, показано применение собственно противокашлевых препаратов. Они подразделяются на средства центрального и периферического действия. Центральные противокашлевые препараты – опиоидные (кодеин, этилморфин и др.) и неопиоидные (бутамират, глауцин, декстрометорфан) – подавляют активность кашлевого центра и являются наиболее эффективными, но их применение сопровождается серьезными побочными эффектами (угнетение дыхания, седация, сонливость, запоры, привыкание). В педиатрии препараты центрального действия противопоказаны; у взрослых они применяются лишь в исключительных случаях (рефрактерный кашель, например при онкологических заболеваниях, таких как рак легкого, мезотелиома плевры и др.).
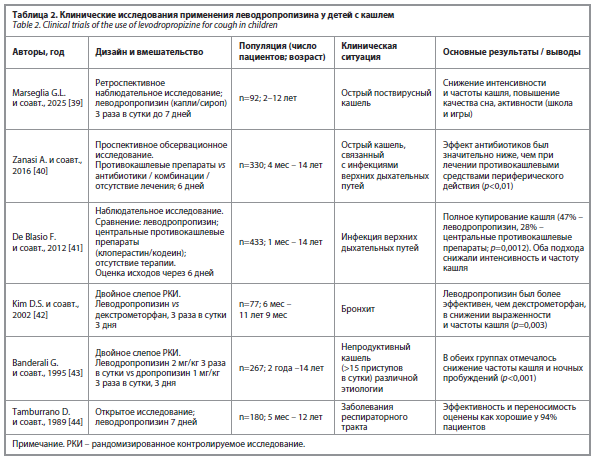
Средства периферического действия (преноксдиазин, леводропропизин) снижают чувствительность кашлевых рецепторов в дыхательных путях, не влияя на центральную нервную систему и не вызывая лекарственной зависимости. Леводропропизин, блокируя C-волокна блуждающего нерва, не угнетает дыхание и демонстрирует эффективность при различных заболеваниях, сопровождающихся кашлем. В России он разрешен с 2-летнего возраста, что важно ввиду отсутствия альтернативных препаратов для детей [37]. Отмечено, что при вирус-индуцированном сухом кашле значительную роль играет кортикальный («осознанный») компонент, возникающий в ответ на афферентные стимулы из верхних дыхательных путей, – это может объяснять низкую эффективность центральных противокашлевых средств при поствирусном кашле и обосновывает применение периферических противокашлевых препаратов [36]. Кроме того, супрессия кашля может потребоваться в послеоперационном периоде (например, после абдоминальных операций) во избежание несостоятельности швов, при сухом плеврите. В табл. 2 приведены данные основных клинических исследований эффективности леводропропизина у детей с кашлем.
Во всех проанализированных исследованиях, приведенных в табл. 2, леводропропизин продемонстрировал эффективность, сопоставимую с таковой у применявшихся для сравнения противокашлевых средств или превосходящую ее, при более благоприятном (минимальное седативное действие, отсутствие влияния на дыхание) профиле безопасности [37, 45]. Таким образом, периферическое противокашлевое лекарственное средство леводропропизин является ценным вариантом для симптоматического лечения сухого кашля, особенно в педиатрии, где применение препаратов центрального действия ограничено, а муколитиков – в ряде случаев опасно.
Заключение
Кашель – не самостоятельное заболевание, а защитный рефлекс, важный элемент доиммунной защиты дыхательных путей. Оценивать кашель всегда следует в контексте клинической ситуации: острый он или хронический; продуктивный/влажный или сухой; какие симптомы, кроме кашля, еще присутствуют у пациента. В большинстве случаев удается установить конкретную причину кашля – от банальной до редкой. Классификация кашля по ключевым признакам (длительность, продуктивность, время возникновения) облегчает диагностический поиск. Только выявив и устранив причину кашля или взяв заболевание, его вызывающее, под контроль, можно добиться уменьшения или прекращения самого кашля. Симптоматические средства при этом могут быть очень важны, облегчая кашель на период лечения основной патологии, или в ситуациях, когда кашель сам по себе угрожает здоровью пациента.
Несмотря на то что кашель является всего лишь симптомом основного заболевания, он может вызывать беспокойство и влиять на качество жизни. Следовательно, симптоматическое лечение кашля может быть целесообразным, наряду с лечением, направленным на устранение причины заболевания. Продуктивный кашель является показанием для назначения мукоактивных лекарственных средств, в то время как сухой – для назначения противокашлевых препаратов.
Результаты обзора исследований эффективности и безопасности леводропропизина, неопиоидного периферического противокашлевого средства, у пациентов детского возраста с сухим непродуктивным кашлем в качестве симптоматической терапии позволяют рассматривать леводропропизин как эффективный препарат для симптоматического лечения непродуктивного кашля различной этиологии у детей и взрослых.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest. The authors declare no conflict of interest.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Малышев Олег Геннадьевич — ассистент каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы, врач-пульмонолог ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ. E-mail: omalyshev03@vk.com; ORCID: 0000-0003-1174-0736.
Oleg G. Malyshev – Assistant, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University); pulmonologist, Morozovskaya Children's City Clinical Hospital. E-mail: omalyshev03@vk.com; ORCID: 0000-0003-1174-0736.
Овсянников Дмитрий Юрьевич – д-р мед. наук, проф., зав. каф. педиатрии Медицинского института ФГАОУ ВО РУДН им.
П. Лумумбы, врач-пульмонолог ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ.
E-mail: ovsyannikov_dyu@pfur.ru; ORCID: 0000-0002-4961-384X
Dmitry Yu. Ovsyannikov – Dr. Sci. (Med.), Full Prof., Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University); pulmonologist, Morozovskaya Children's City Clinical Hospital. E-mail: ovsyannikov_dyu@pfur.ru; ORCID: 0000-0002-4961-384X
Аюшин Эрдэн Игоревич – ординатор каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: erden.99@yandex.ru; ORCID: 0009-0000-9871-7832
Erden I. Ayushin – Resident, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: erden.99@yandex.ru; ORCID: 0009-0000-9871-7832
Гутырчик Татьяна Александровна – канд. мед. наук, врач-пульмонолог ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ. E-mail: tanya_2904@list.ru; ORCID: 0000-0002-8421-1694
Tatyana A. Gutyrchik – Cand. Sci. (Med.), pulmonologist, Morozovskaya Children's City Clinical Hospital. E-mail: tanya_2904@list.ru; ORCID: 0000-0002-8421-1694
Карпенко Максим Александрович – канд. мед. наук, доц. каф. педиатрии Медицинского института ФГАОУ ВО РУДН им.
П. Лумумбы. E-mail: karpenko.ma@mail.ru; ORCID: 0000-0001-7937-722X
Maksim A. Karpenko – Cand. Sci. (Med.), Assoc. Prof., Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: karpenko.ma@mail.ru; ORCID: 0000-0001-7937-722X
Колганова Наталия Игоревна – аспирант каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы, врач-педиатр ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ. E-mail: kolganova-ni@rudn.ru; ORCID: 0000-0001-6923-6060
Nataliya I. Kolganova – Graduate Student, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University); pediatrician, Morozovskaya Children's City Clinical Hospital. E-mail: kolganova-ni@rudn.ru; ORCID: 0000-0001-6923-6060
Кравченко Надежда Ефимовна – канд. мед. наук, ст. науч. сотр. ФГБНУ «Научный центр психического здоровья». E-mail: kravchenkone@mail.ru; ORCID: 0000-0001-5627-8018
Nadezhda E. Kravchenko – Cand. Sci. (Med.), Senior Res. Officer, Mental Health Research Center. E-mail: kravchenkone@mail.ru;
ORCID: 0000-0001-5627-8018
Макаренко Елена Витальевна – ассистент каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы.
E-mail: makelenamed@mail.ru; ORCID: 0000-0001-5598-8413
Elena V. Makarenko – Assistant, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: makelenamed@mail.ru; ORCID: 0000-0001-5598-8413
Солдатова Ксения Константиновна – ординатор каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: kks1999@yandex.ru; ORCID: 0009-0009-5017-7342
Kseniya K. Soldatova – Resident, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: kks1999@yandex.ru; ORCID: 0009-0009-5017-7342
Суетина Оксана Анатольевна – канд. мед. наук, ст. науч. сотр. ФГБНУ Научный центр психического здоровья. E-mail: oksanaanatolevna@yandex.ru; ORCID: 0000-0003-4800-4329
Oksana A. Suetina – Cand. Sci. (Med.), Senior Res. Officer, Mental Health Research Center. E-mail: oksanaanatolevna@yandex.ru;
ORCID: 0000-0003-4800-4329
Суслов Павел Алексеевич – ассистент каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: pavel.suslov.99@inbox.ru; ORCID: 0009-0000-1265-5870
Pavel A. Suslov – Assistant, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: pavel.suslov.99@inbox.ru; ORCID: 0009-0000-1265-5870
Тигай Жанна Геннадьевна – д-р мед. наук, проф., директор аккредитационно-симуляционного центра Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: shekz@mail.ru.
ORCID: 0000-0003-4994-7193
Zhanna G. Tigai – Dr. Sci. (Med.), Full Prof., Director of the Accreditation and Simulation Center, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: shekz@mail.ru; ORCID: 0000-0003-4994-7193
Поступила в редакцию: 03.02.2026
Поступила после рецензирования: 04.02.2026
Принята к публикации: 05.02.2026
Received: 03.02.2026
Revised: 04.02.2026
Accepted: 05.02.2026
Клинический разбор в общей медицине №01 2026
Кашель у детей: от этиологии к терапии
Номера страниц в выпуске:87-94
Аннотация
В обзоре рассматриваются дифференциально-диагностические подходы к кашлю как клинической проблеме, а также рациональные стратегии терапии кашля с учетом его причин. Несмотря на то что кашель является всего лишь симптомом основного заболевания, он может вызывать беспокойство и влиять на качество жизни. Следовательно, симптоматическое лечение кашля может быть целесообразным, наряду с лечением, направленным на устранение причины заболевания. В обзоре представлены результаты исследований эффективности и безопасности леводропропизина, неопиоидного периферического противокашлевого средства, у пациентов детского возраста с сухим непродуктивным кашлем в качестве симптоматической терапии.
Ключевые слова: кашель, дети, этиология, терапия, леводропропизин.
Для цитирования: Малышев О.Г., Овсянников Д.Ю., Аюшин Э.И., Гутырчик Т.А., Карпенко М.А., Колганова Н.И., Кравченко Н.Е., Макаренко Е.В., Солдатова К.К., Суетина О.А., Суслов П.А., Тигай Ж.Г. Кашель у детей: от этиологии к терапии. Клинический разбор в общей медицине. 2026; 7 (1): 87–94. DOI: 10.47407/kr2026.7.1.00760
В обзоре рассматриваются дифференциально-диагностические подходы к кашлю как клинической проблеме, а также рациональные стратегии терапии кашля с учетом его причин. Несмотря на то что кашель является всего лишь симптомом основного заболевания, он может вызывать беспокойство и влиять на качество жизни. Следовательно, симптоматическое лечение кашля может быть целесообразным, наряду с лечением, направленным на устранение причины заболевания. В обзоре представлены результаты исследований эффективности и безопасности леводропропизина, неопиоидного периферического противокашлевого средства, у пациентов детского возраста с сухим непродуктивным кашлем в качестве симптоматической терапии.
Ключевые слова: кашель, дети, этиология, терапия, леводропропизин.
Для цитирования: Малышев О.Г., Овсянников Д.Ю., Аюшин Э.И., Гутырчик Т.А., Карпенко М.А., Колганова Н.И., Кравченко Н.Е., Макаренко Е.В., Солдатова К.К., Суетина О.А., Суслов П.А., Тигай Ж.Г. Кашель у детей: от этиологии к терапии. Клинический разбор в общей медицине. 2026; 7 (1): 87–94. DOI: 10.47407/kr2026.7.1.00760
Cough in children: from etiology to therapy
Oleg G. Malyshev1,2, Dmitry Yu. Ovsyannikov1,2, Erden I. Ayushin1, Tatyana A. Gutyrchik2,Maksim A. Karpenko1, Nataliya I. Kolganova1,2, Nadezhda E. Kravchenko3, Elena V. Makarenko1, Kseniya K. Soldatova1, Oksana A. Suetina3, Pavel A. Suslov1, Zhanna G. Tigai1
1 Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University), Moscow, Russia;
2 Morozovskaya Children's City Clinical Hospital, Moscow, Russia;
3 Mental Health Research Center, Moscow, Russia
ovsyannikov_dyu@pfur.ru
Abstract
The differential diagnosis approaches to cough as a clinical problem and rational strategies of cough therapy considering the causes of cough are discussed in the review. Despite the fact that cough is only a symptom of the underlying disorder, it can be worrying and can affect the quality of life. Therefore, symptomatic treatment of cough can be feasible, along with the treatment aimed at eliminating the disease cause. The review reports the results of studying the efficacy and safety of levodropropizine, the nonopioid, peripheral antitussive, in pediatric patients with dry cough when used as symptomatic therapy.
Keywords: cough, children, etiology, therapy, levodropropizine.
For citation: Malyshev O.G., Ovsyannikov D.Yu., Ayushin E.I., Gutyrchik T.A., Karpenko M.A., Kolganova N.I., Kravchenko N.E., Makarenko E.V., Soldatova K.K., Suetina O.A., Suslov P.A., Tigai Zh.G. Cough in children: from etiology to therapy. Clinical review for general practice. 2026; 7 (1): 87–94 (In Russ.). DOI: 10.47407/kr2026.7.1.00760
Кашель – это защитный рефлекторный акт, направленный на очищение дыхательных путей от секрета и инородных частиц. Физиологически кашлевой рефлекс запускается раздражением периферических рецепторов с последующей передачей импульсов в кашлевой центр продолговатого мозга [1]. В норме здоровые дети кашляют от 1 до 34 раз в день (в среднем 11 раз). Это считается вариантом нормы, представляя собой физиологический кашель [2]. Например, у грудных детей первых 2–4 мес жизни может наблюдаться кашель из-за гиперсаливации перед прорезыванием зубов, который не требует лечения [1]. При патологических состояниях кашель становится частым и мучительным, сопровождаясь риском осложнений, к которым относятся петехии на коже и слизистых оболочках, разрыв мелких сосудов конъюнктивы, обмороки (за счет снижения сердечного выброса), пневмоторакс или медиастинальная эмфизема, выпадение прямой кишки. Кашель является второй после лихорадки причиной обращения за медицинской помощью. Современные клинические руководства подчеркивают недопустимость подхода «лечить кашель, а не болезнь». У каждого пациента с кашлем необходимо искать этиологический фактор кашля и воздействовать на него [3].


Классификация и этиология кашля
Для облегчения верификации причин кашля в клинической практике кашель дифференцируют по ряду признаков: длительности, характеру (наличию мокроты), времени возникновения, что позволяет предполагать локализацию патологического процесса. По длительности различают острый, подострый и хронический кашель. Острый кашель продолжается до 3 нед и обычно связан с острым ринофарингитом, ларинготрахеитом или вирусным бронхитом. Подострый кашель длится 3–8 нед. Хроническим считается кашель у детей продолжительностью более 8 нед для сухого кашля и более 4 нед для влажного/продуктивного [1, 4]. Важно подчеркнуть, что «хронический кашель» не является самостоятельным диагнозом – это клинический термин, обозначающий продолжительность симптома, сигнализирующий о необходимости активного поиска его причины. По результатам многоцентрового исследования, только у 14% детей кашель длительностью более 4 нед проходил самостоятельно, тогда как в 86% случаев удавалось выявить его причину [5].
По характеру выделяют непродуктивный (сухой) кашель – без отделения мокроты – и влажный/продуктивный кашель, сопровождающийся отхождением бронхиального секрета. У детей до 7 лет понятие «продуктивный кашель» условно, так как дети склонны заглатывать мокроту и объективно трудно оценить ее наличие, поэтому в таком возрасте целесообразно использовать термин «влажный кашель» [6]. Хронический влажный/продуктивный кашель почти всегда указывает на серьезные заболевания бронхолегочной системы, например, такие как затяжной бактериальный бронхит (ЗББ), бронхоэктазы (БЭ), муковисцидоз и др., тогда как сухой кашель нередко бывает рефлекторным – при раздражении рецепторов верхних дыхательных путей, плевры или даже наружного слухового прохода [7]. Таким образом, комбинация ключевых признаков (длительность, продуктивность, время появления) помогает сузить диагностический поиск причин кашля (табл. 1).
«Красные флаги» («тревожные» симптомы) при кашле у детей
Несмотря на то что в большинстве случаев кашель обусловлен самолимитирующимися заболеваниями и состояниями (острая респираторная вирусная инфекция – ОРВИ; постназальный затек; постинфекционный кашель), легкой БА, важно своевременно распознать пациентов, у которых кашлем может проявляться серьезное заболевание. В клинических рекомендациях приводятся перечни настораживающих признаков, или «красных флагов» [7–9]. Наличие любого из них является основанием для неотложного углубленного обследования – рентгенографии и/или компьютерной томографии (КТ) органов грудной клетки (ОГК), бронхоскопии, консультаций профильных специалистов (пульмонолог, фтизиатр, онколог, кардиолог и др.). К основным «тревожным» симптомам относятся следующие.
1. Кровохарканье, включая даже прожилки крови в мокроте на фоне кашля. Хотя самой частой причиной кровохарканья у детей является носовое кровотечение, после ЛОР-осмотра (при исключении носового кровотечения) требуются немедленная визуализация ОГК (рентгенография или КТ) и консультация пульмонолога, хирурга либо фтизиатра. Необходимо исключить туберкулез или БЭ, при которых частота кровохарканья колеблется от 1 до 10% [10]. У детей кровохарканье встречается крайне редко; появление этого симптома – основание выполнить бронхоскопию (для поиска источника кровотечения, например инородного тела), исключить тромбоэмболию легочной артерии при наличии повышенного уровня D-димера [11] или идиопатический легочный гемосидероз при наличии анемии [12].
2. Эпизоды инспираторного удушья, шумного стридорозного вдоха с цианозом, особенно возникающих вместе с кашлем. Возможные причины: аспирация инородного тела (внезапный кашель при еде или игре у маленького ребенка), острый стеноз гортани (вирусный круп), опухоль или стеноз трахеи, астматический статус [13].
3. Симптомы интоксикации или системного заболевания – длительная необъяснимая лихорадка (>38°С), обильное ночное потоотделение, немотивированная потеря массы тела, у детей – отставание в физическом развитии. Такой симптомокомплекс может указывать на туберкулез, БЭ с частыми гнойными обострениями, злокачественные новообразования, первичные и вторичные (ВИЧ-инфекция) иммунодефициты [14, 15].
4. Дисфагия и поперхивание при глотании, кашель во время еды, эпизоды захлебывания. Свидетельствуют о нарушении глотательного рефлекса с хронической микроаспирацией пищи, встречаются при неврологических заболеваниях (бульбарные параличи, тяжелая миастения), при трахеопищеводном свище, врожденных пороках развития (расщелина неба и др.) [16].
5. Повторные эпизоды рвоты на высоте кашля, особенно у маленьких детей. Причины: коклюш (серии кашлевых толчков заканчиваются рвотой – характерный признак коклюша); гастроэзофагеальный рефлюкс у детей грудного возраста (эпизоды кашля провоцируются регургитацией и сопровождаются рвотой) [16].
6. Рецидивирующие рентгенологически подтвержденные пневмонии – как минимум два эпизода в год, которые возникают в одних и тех же сегментах легких и сопровождаются кашлем даже между пневмониями. Возможные причины: врожденные пороки развития легкого (например, долевая эмфизема, секвестрация); локальные БЭ; опухоль бронха, нарушающая дренаж; синдром хронической аспирации (эпилепсия, неврологические нарушения глотания); иммунодефицит, БА [14, 17–19].
7. Патологические физикальные изменения в легких, не связанные с ОРВИ, – односторонние локальные хрипы, не проходящие после откашливания (признак локальной обструкции бронха; возможно, инородное тело бронхов или новообразование); крепитация в легких при отсутствии острой инфекции; асимметрия дыхания; притупление перкуторного звука (БЭ, облитерирующий бронхиолит) [1, 14, 20]. Все эти находки требуют прицельной визуализации (КТ ОГК, бронхоскопия).
8. Деформация пальцев по типу «барабанных палочек» и ногтей в виде «часовых стекол». Сам по себе кашель не вызывает таких изменений, поэтому выявление «барабанных палочек» у кашляющего ребенка почти всегда указывает на тяжелое хроническое заболевание легких (БЭ, муковисцидоз и др.) или сердца. При этом симптоме необходимы визуализация ОГК и углубленное обследование. Следует помнить об альтернативных причинах данных симптомов [1].
9. Начало кашля в неонатальном периоде и прогрессирование кашля.
10. Хронический влажный/продуктивный кашель (более 4 нед).
Обнаружение любого из перечисленных симптомов – веский повод незамедлительно направить пациента на углубленное обследование (рентгенография, КТ ОГК, бронхоскопия и т.д.), не откладывая из-за того, что это «просто кашель» [8, 9]. Если же у больного с хроническим кашлем не выявлено ни одного «красного флага», высока вероятность самолимитирующегося характера кашля (постинфекционного или функционального). Однако хронический кашель даже без настораживающих симптомов требует реализации поэтапного диагностического алгоритма.
Редкие причины кашля у детей
Отдельно следует упомянуть редкие заболевания бронхов и легких у детей, которые могут проявляться кашлем различной продолжительности и разного характера. К ним относятся тромбоэмболия легочной артерии; пластический бронхит, сопровождающийся образованием в бронхах плотных слепков трахеобронхиального дерева, приводящих к эпизодам удушья [21]; облитерирующий бронхиолит, носящий полиэтиологический характер (чаще постинфекционный, реже – аспирационный, посттрансплантационный, токсический, в исходе синдрома Стивенса–Джонсона) [20, 22, 23]; идиопатический легочный гемосидероз (проявляется рецидивирующими легочными кровоизлияниями, сопровождающимися кашлем и анемией) [12]; первичная цилиарная дискинезия [24, 25]. Еще один пример редкой причины кашля у детей – организующаяся пневмония. Для нее характерны гриппоподобное начало, непродуктивный кашель (в 90% случаев), хороший ответ на терапию глюкокортикоидами [26]. Для другого орфанного заболевания – нейроэндокринной клеточной гиперплазии младенцев (НЭКГМ) – типично отсутствие кашля вне эпизодов респираторных инфекций. Данный признак – один из 10, входящих в клиническую шкалу диагностики НЭКГМ, – регистрируется у 82–86% больных [27, 28]. Хотя доля этих заболеваний в общей структуре причин кашля невелика, своевременная их диагностика может быть критически важна для прогноза.
Обследование пациентов с хроническим кашлем
Ведущими причинами кашля у детей являются инфекции верхних или нижних дыхательных путей и БА, которые должны быть исключены. Причины хронического сухого и влажного/продуктивного кашля у детей приведены в табл. 1. При определении этиологии кашля необходимо учитывать возрастной фактор. Так, по данным A.H. Gedik и соавт., среди 563 обследованных детей с хроническим кашлем 24,9% случаев пришлось на БА, на втором месте был ЗББ (11,9%). Частота ЗББ зависела от возраста: у детей до 6 лет этот диагноз стоял на втором месте, в то время как психогенный кашель был второй по распространенности причиной кашля у детей в возрасте старше 6 лет [29].
Подход к обследованию ребенка с хроническим кашлем должен быть поэтапным. На первых этапах в зависимости от клинической картины могут выполняться рентгенография ОГК, функциональные пробы (спирометрия с бронхолитиком, пролонгированная пикфлоуметрия, определение уровня оксида азота в выдыхаемом воздухе), обследование ЛОР-органов (поиск признаков постназального затека при синусите или аденоидите) и желудочно-кишечного тракта (исключение ГЭРБ). При наличии клинических признаков определенной причины кашля можно провести терапевтическую пробу (пробное лечение) с обязательной оценкой эффекта терапии. Например, при подозрении на кашлевой вариант БА (ночной кашель, кашель после физической нагрузки, воздействия поллютантов, свистящее дыхание, доказанная вариабельная бронхиальная обструкция) целесообразен пробный курс терапии ингаляционными глюкокортикоидами на 8–12 нед. Полное исчезновение кашля на фоне терапии ингаляционными глюкокортикоидами может подтвердить диагноз кашлевой БА; отсутствие эффекта потребует дальнейшего поиска причин [4, 9]. У ребенка с влажным/продуктивным кашлем продолжительностью более 4 нед после исключения других возможных причин кашля оправдано эмпирическое назначение антибиотика (амоксициллина клавуланата) на 2–4 нед. Исчезновение влажного/продуктивного кашля подтверждает диагноз ЗББ. Если же кашель сохраняется, необходимо выполнить КТ ОГК, бронхоскопию и другие обследования для поиска БЭ, других возможных причин хронического влажного/ продуктивного кашля [30–32]. Применение подобных терапевтических проб соответствует международным рекомендациям, однако каждая проба должна базироваться на наиболее вероятной диагностической гипотезе, а не назначаться вслепую. У практически здоровых детей с неспецифическим изолированным сухим кашлем и без специфических признаков и симптомов определенных заболеваний нецелесообразна и не рекомендована пробная терапия БА, аллергического ринита или ГЭРБ [4, 9].
Если базовое обследование и терапевтические пробы не помогли выявить причину кашля, проводится расширенная диагностика. Она может включать КТ ОГК, бронхоскопию с бронхоальвеолярным лаважем и обследованием на инфекционные агенты, суточную pH-метрию и/или комбинированную рН-импедансометрию пищевода, иммунологическое исследование, бодиплетизмографию и другие тесты по показаниям. Только исключив все возможные причины, устанавливают диагноз идиопатического кашля как проявления синдрома кашлевой гиперчувствительности [32].
Привлекающий внимание и мешающий окружающим кашель у ребенка, ярко демонстрирующего безразличие к болезни; кашель, который исчезает в состоянии сосредоточенности или во сне, но усиливается в присутствии родителей и учителей, при входе в кабинет к врачу, – косвенные признаки, указывающие на психогенный (привычный) кашель, который может быть связан со стрессом, вторичной выгодой, получаемой при кашле (например, пропуск школы). Психогенный кашель – диагноз исключения, устанавливаемый после обследований, удостоверяющих врача и родителей в том, что никакое серьезное заболевание не пропущено. С другой стороны, от ненужных исследований следует отказаться, так как они могут подкрепить лежащую в основе психологическую проблему [9, 33]. Данные проявления, особенно в сочетании с другими симптомами (расстройства настроения, нарушения сна, навязчивости), требуют консультации психиатра для исключения психогенной или смешанной природы данных состояний. Хотя считается, что психогенный кашель исключительно дневной, использование монитора кашля показало, что у некоторых пациентов с психогенным кашлем он имеет место и ночью [34].
Лечение кашля
Основной принцип терапии кашля – воздействовать на его причину, что приводит к исчезновению кашля без использования каких-либо дополнительных лекарственных средств, влияющих на кашель, мукоактивных препаратов, являющихся по сути препаратами не от кашля, а для кашля [35]. Примером воздействия на кашель других групп препаратов могут быть ингаляционные бронходилататоры (β2-агонисты, антихолинергические препараты). Они не влияют напрямую на кашлевой рефлекс, но, расширяя бронхи, облегчают отхождение секрета, уменьшают выраженность кашля, вызванного бронхоспазмом. Бронходилататоры назначают при наличии обструктивного компонента – например, при сочетании кашля с бронхиальной обструкцией, БА. Обязательно должна проводиться оценка их эффекта. Улучшение состояния пациента на фоне данной противоастматической терапии – повод задуматься о БА у ребенка, если диагноз еще не установлен. Оснований для проведения муколитической терапии при приступе БА, бронхиальной обструкции нет [1, 13, 19]. Тем не менее нередко возникает необходимость облегчить и собственно симптом кашля, особенно если он значительно ухудшает состояние пациента. Симптоматическое лечение кашля допустимо лишь как вспомогательное в случаях, когда этиологическое лечение уже проводится или когда сам кашель напрямую угрожает здоровью (изнуряющие частые кашлевые позывы, нарушение сна, риск осложнений типа пневмоторакса или синкопе), строго с учетом характера кашля [36]. Подходы к лечению различаются для влажного/продуктивного и сухого кашля.

Влажный/продуктивный кашель играет важную роль в санации бронхиального дерева, и подавлять его опасно. Противокашлевые препараты при влажном кашле не применяются, чтобы не допустить застоя мокроты и связанных осложнений (аспирация, ателектазы, вторичная бактериальная инфекция). Однако в связи с тем, что у детей грудного и раннего возраста чрезмерное разжижение мокроты может ухудшить ее дренаж, так как ребенок не способен эффективно откашлять возросший объем секрета, применение муколитиков у детей до 2 лет категорически не рекомендуется [1, 35, 37]. Данный эффект муколитиков у маленьких детей был образно назван проф. В.К. Таточенко «заболачиванием» дыхательных путей [38]. Возможно, применение муколитиков должно быть ограничено и у детей более старшего возраста (до 5 лет) и даже старше (у пациентов с нервно-мышечными заболеваниями). Муколитики должны назначаться по строгим показаниям (хронические заболевания легких) с учетом возраста пациента [1, 35, 37, 38]. Растительные «сиропы от кашля» имеют слабую доказательную базу и могут провоцировать рвоту у малышей [1, 8, 38]. Ошибочно мнение об обязательной эволюции кашля при любом ОРВИ от сухого к влажному/продуктивному. На самом деле характер кашля определяется его причиной, локализацией и характером патологического процесса (см. табл. 1), и терапия кашля не сводится к переводу сухого кашля во влажный/продуктивный с помощью мукоактивных препаратов. Таким образом, при влажном/продуктивном кашле в педиатрии упор делается на немедикаментозные меры: обильное теплое питье, прохладный влажный воздух, постуральный дренаж (положение для оттока секрета), вибрационный массаж грудной клетки, ингаляции физиологического раствора через небулайзер [9].
При сухом кашле спектр методов иной. Если кашель умеренный и не слишком беспокоит пациента, также достаточно общих мероприятий: теплое питье мелкими порциями, увлажнение воздуха, рассасывание ментоловых леденцов (отвлекающий и смягчающий эффект), меда (при отсутствии аллергии) [38]. Но при сильном, навязчивом сухом кашле, который нарушает сон и питание либо грозит осложнениями, показано применение собственно противокашлевых препаратов. Они подразделяются на средства центрального и периферического действия. Центральные противокашлевые препараты – опиоидные (кодеин, этилморфин и др.) и неопиоидные (бутамират, глауцин, декстрометорфан) – подавляют активность кашлевого центра и являются наиболее эффективными, но их применение сопровождается серьезными побочными эффектами (угнетение дыхания, седация, сонливость, запоры, привыкание). В педиатрии препараты центрального действия противопоказаны; у взрослых они применяются лишь в исключительных случаях (рефрактерный кашель, например при онкологических заболеваниях, таких как рак легкого, мезотелиома плевры и др.).
Средства периферического действия (преноксдиазин, леводропропизин) снижают чувствительность кашлевых рецепторов в дыхательных путях, не влияя на центральную нервную систему и не вызывая лекарственной зависимости. Леводропропизин, блокируя C-волокна блуждающего нерва, не угнетает дыхание и демонстрирует эффективность при различных заболеваниях, сопровождающихся кашлем. В России он разрешен с 2-летнего возраста, что важно ввиду отсутствия альтернативных препаратов для детей [37]. Отмечено, что при вирус-индуцированном сухом кашле значительную роль играет кортикальный («осознанный») компонент, возникающий в ответ на афферентные стимулы из верхних дыхательных путей, – это может объяснять низкую эффективность центральных противокашлевых средств при поствирусном кашле и обосновывает применение периферических противокашлевых препаратов [36]. Кроме того, супрессия кашля может потребоваться в послеоперационном периоде (например, после абдоминальных операций) во избежание несостоятельности швов, при сухом плеврите. В табл. 2 приведены данные основных клинических исследований эффективности леводропропизина у детей с кашлем.
Во всех проанализированных исследованиях, приведенных в табл. 2, леводропропизин продемонстрировал эффективность, сопоставимую с таковой у применявшихся для сравнения противокашлевых средств или превосходящую ее, при более благоприятном (минимальное седативное действие, отсутствие влияния на дыхание) профиле безопасности [37, 45]. Таким образом, периферическое противокашлевое лекарственное средство леводропропизин является ценным вариантом для симптоматического лечения сухого кашля, особенно в педиатрии, где применение препаратов центрального действия ограничено, а муколитиков – в ряде случаев опасно.
Заключение
Кашель – не самостоятельное заболевание, а защитный рефлекс, важный элемент доиммунной защиты дыхательных путей. Оценивать кашель всегда следует в контексте клинической ситуации: острый он или хронический; продуктивный/влажный или сухой; какие симптомы, кроме кашля, еще присутствуют у пациента. В большинстве случаев удается установить конкретную причину кашля – от банальной до редкой. Классификация кашля по ключевым признакам (длительность, продуктивность, время возникновения) облегчает диагностический поиск. Только выявив и устранив причину кашля или взяв заболевание, его вызывающее, под контроль, можно добиться уменьшения или прекращения самого кашля. Симптоматические средства при этом могут быть очень важны, облегчая кашель на период лечения основной патологии, или в ситуациях, когда кашель сам по себе угрожает здоровью пациента.
Несмотря на то что кашель является всего лишь симптомом основного заболевания, он может вызывать беспокойство и влиять на качество жизни. Следовательно, симптоматическое лечение кашля может быть целесообразным, наряду с лечением, направленным на устранение причины заболевания. Продуктивный кашель является показанием для назначения мукоактивных лекарственных средств, в то время как сухой – для назначения противокашлевых препаратов.
Результаты обзора исследований эффективности и безопасности леводропропизина, неопиоидного периферического противокашлевого средства, у пациентов детского возраста с сухим непродуктивным кашлем в качестве симптоматической терапии позволяют рассматривать леводропропизин как эффективный препарат для симптоматического лечения непродуктивного кашля различной этиологии у детей и взрослых.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest. The authors declare no conflict of interest.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Малышев Олег Геннадьевич — ассистент каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы, врач-пульмонолог ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ. E-mail: omalyshev03@vk.com; ORCID: 0000-0003-1174-0736.
Oleg G. Malyshev – Assistant, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University); pulmonologist, Morozovskaya Children's City Clinical Hospital. E-mail: omalyshev03@vk.com; ORCID: 0000-0003-1174-0736.
Овсянников Дмитрий Юрьевич – д-р мед. наук, проф., зав. каф. педиатрии Медицинского института ФГАОУ ВО РУДН им.
П. Лумумбы, врач-пульмонолог ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ.
E-mail: ovsyannikov_dyu@pfur.ru; ORCID: 0000-0002-4961-384X
Dmitry Yu. Ovsyannikov – Dr. Sci. (Med.), Full Prof., Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University); pulmonologist, Morozovskaya Children's City Clinical Hospital. E-mail: ovsyannikov_dyu@pfur.ru; ORCID: 0000-0002-4961-384X
Аюшин Эрдэн Игоревич – ординатор каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: erden.99@yandex.ru; ORCID: 0009-0000-9871-7832
Erden I. Ayushin – Resident, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: erden.99@yandex.ru; ORCID: 0009-0000-9871-7832
Гутырчик Татьяна Александровна – канд. мед. наук, врач-пульмонолог ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ. E-mail: tanya_2904@list.ru; ORCID: 0000-0002-8421-1694
Tatyana A. Gutyrchik – Cand. Sci. (Med.), pulmonologist, Morozovskaya Children's City Clinical Hospital. E-mail: tanya_2904@list.ru; ORCID: 0000-0002-8421-1694
Карпенко Максим Александрович – канд. мед. наук, доц. каф. педиатрии Медицинского института ФГАОУ ВО РУДН им.
П. Лумумбы. E-mail: karpenko.ma@mail.ru; ORCID: 0000-0001-7937-722X
Maksim A. Karpenko – Cand. Sci. (Med.), Assoc. Prof., Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: karpenko.ma@mail.ru; ORCID: 0000-0001-7937-722X
Колганова Наталия Игоревна – аспирант каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы, врач-педиатр ГБУЗ «Морозовская детская городская клиническая больница» ДЗМ. E-mail: kolganova-ni@rudn.ru; ORCID: 0000-0001-6923-6060
Nataliya I. Kolganova – Graduate Student, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University); pediatrician, Morozovskaya Children's City Clinical Hospital. E-mail: kolganova-ni@rudn.ru; ORCID: 0000-0001-6923-6060
Кравченко Надежда Ефимовна – канд. мед. наук, ст. науч. сотр. ФГБНУ «Научный центр психического здоровья». E-mail: kravchenkone@mail.ru; ORCID: 0000-0001-5627-8018
Nadezhda E. Kravchenko – Cand. Sci. (Med.), Senior Res. Officer, Mental Health Research Center. E-mail: kravchenkone@mail.ru;
ORCID: 0000-0001-5627-8018
Макаренко Елена Витальевна – ассистент каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы.
E-mail: makelenamed@mail.ru; ORCID: 0000-0001-5598-8413
Elena V. Makarenko – Assistant, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: makelenamed@mail.ru; ORCID: 0000-0001-5598-8413
Солдатова Ксения Константиновна – ординатор каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: kks1999@yandex.ru; ORCID: 0009-0009-5017-7342
Kseniya K. Soldatova – Resident, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: kks1999@yandex.ru; ORCID: 0009-0009-5017-7342
Суетина Оксана Анатольевна – канд. мед. наук, ст. науч. сотр. ФГБНУ Научный центр психического здоровья. E-mail: oksanaanatolevna@yandex.ru; ORCID: 0000-0003-4800-4329
Oksana A. Suetina – Cand. Sci. (Med.), Senior Res. Officer, Mental Health Research Center. E-mail: oksanaanatolevna@yandex.ru;
ORCID: 0000-0003-4800-4329
Суслов Павел Алексеевич – ассистент каф. педиатрии Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: pavel.suslov.99@inbox.ru; ORCID: 0009-0000-1265-5870
Pavel A. Suslov – Assistant, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: pavel.suslov.99@inbox.ru; ORCID: 0009-0000-1265-5870
Тигай Жанна Геннадьевна – д-р мед. наук, проф., директор аккредитационно-симуляционного центра Медицинского института ФГАОУ ВО РУДН им. П. Лумумбы. E-mail: shekz@mail.ru.
ORCID: 0000-0003-4994-7193
Zhanna G. Tigai – Dr. Sci. (Med.), Full Prof., Director of the Accreditation and Simulation Center, Medical Institute, Patrice Lumumba Peoples’ Friendship University of Russia (RUDN University). E-mail: shekz@mail.ru; ORCID: 0000-0003-4994-7193
Поступила в редакцию: 03.02.2026
Поступила после рецензирования: 04.02.2026
Принята к публикации: 05.02.2026
Received: 03.02.2026
Revised: 04.02.2026
Accepted: 05.02.2026
Список исп. литературыСкрыть список1. Педиатрия. В 5 т. Под ред. Д.Ю. Овсянникова. Т. 2. Оториноларингология, пульмонология, гематология, иммунология. М.: РУДН; 2022. 592 с.
Pediatrics. At 5 vol. Ed. by D.Yu. Ovsyannikov. Vol. 2. Otorhinolaryngology, pulmonology, hematology, immunology. Moscow: RUDN University; 2022. 592 p. (in Russian).
2. Munyard P, Bush A. How much coughing is normal? Arch Dis Child 1996;74(6):531-4. DOI: 10.1136/adc.74.6.531
3. Чучалин А.Г., Абросимов В.Н. Кашель. М.: ГЭОТАР-Медиа; 2017. 152 c.
Chuchalin A.G., Abrosimov V.N. Kashel. Moscow: GEOTAR-Media; 2017. 152 p. (in Russian).
4. Chang AB, Glomb WB. Guidelines for evaluating chronic cough in pediatrics: ACCP evidence-based clinical practice guidelines. Chest 2006;129(1 Suppl):260S-283S. DOI: 10.1378/chest.129.1_suppl.260S
5. Chang AB, Robertson CF, Van Asperen PP et al. A multicenter study on chronic cough in children: burden and etiologies based on a standardized management pathway. Chest 2012;142(4):943-50. DOI: 10.1378/chest.11-2725
6. Pediatric Respiratory Medicine. ERS Handbook. Ed. by E. Eber, F. Midulla. ERS; 2013. 720 p.
7. Chatziparasidis G, Fouzas S, Kantarc A. Childhood chronic cough made easy: a simplified approach for the primary care setting. Allergol Immunopathol (Madr) 2021;49(2):170-7. DOI: 10.15586/aei.v49i2.38
8. Орлова Н.В. Кашель в обзоре современных рекомендаций. Медицинский совет. 2019;(6):74-81. DOI: 10.21518/2079-701X-2019-6-74-81
Orlova N.V. Management of cough in the review of current guidelines. Meditsinsky Sovet. 2019;(6):74-81. DOI: 10.21518/2079-701X-2019-6-74-81 (in Russian).
9. Shields MD, Bush A, Everard ML et al.; British Thoracic Society Cough Guideline Group. BTS guidelines: Recommendations for the assessment and management of cough in children. Thorax 2008;63 Suppl 3:iii1-iii15. DOI: 10.1136/thx.2007.077370
10. Фролов П.А., Жесткова М.А., Овсянников Д.Ю. Современные представления о бронхоэктазах у детей. Туберкулез и болезни легких. 2022;100(7):59-66. DOI: 10.21292/2075-1230-2022-100-7-59-66
Frolov P.A., Zhestkova M.A., Ovsyannikov D.Yu. Modern view on bronchiectasis in children. Tuberculosis and Lung Diseases. 2022;100(7):59-66. DOI: 10.21292/2075-1230-2022-100-7-59-66 (in Russian).
11. Zaidi AU, Hutchins KK, Rajpurkar M. Pulmonary Embolism in Children. Front Pediatr 2017;5:170. DOI: 10.3389/fped.2017.00170
12. Хургаева А.Э., Гутырчик Т.А., Бережанский П.В. и др. Клиническое наблюдение идиопатического легочного гемосидероза легких в детском возрасте. Доктор.Ру. 2025;24(7):101-6. DOI: 10.31550/17272378-2025-24-7-101-106
Khurgaeva A.E., Gutyrchik T.A., Berezhanskiy P.V. et al. Clinical observation of idiopathic pulmonary hemosiderosis in childhood. Doctor.Ru. 2025;24(7):101-6. DOI: 10.31550/17272378-2025-24-7-101-106 (in Russian).
13. Овсянников Д.Ю., Фурман Е.Г., Елисеева Т.И. Бронхиальная астма у детей. Под ред. Д.Ю. Овсянникова. М.: РУДН, 2019. 211 с.
Ovsyannikov D.Yu., Furman E.G., Eliseeva T.I. Bronchial asthma in children. Edited by D.Yu. Ovsyannikov. Moscow: RUDN University, 2019. 211 p. (in Russian).
14. Фролов П.А., Жесткова М.А., Овсянников Д.Ю. и др. Бронхоэктазы, не связанные с муковисцидозом, у детей: этиологическая структура, клинико-лабораторная и компьютерно-томографическая характеристика. Педиатрия. Consilium Medicum. 2022;(2):166-73. DOI: 10.26442/26586630.2022.2.201679
Frolov P.A., Zhestkova M.A., Ovsyannikov D.Yu. et al. Non cystic fibrosis-related bronchiectasis in children: etiological structure, clinical and laboratory and computed tomographic characteristics. Pediatrics. Consilium Medicum. 2022;(2):166-73. DOI: 10.26442/26586630.2022.2.201679 (in Russian).
15. Бойцова Е.В., Овсянников Д.Ю., Москвина Д.М. и др. ВИЧ-инфекция в практике детского пульмонолога. Педиатрия им. Г.Н. Сперанского. 2018;97(2):55-60. DOI: 10.24110/0031-403X-2018-97-2-55-60
Boytsova Е.V., Ovsyannikov D.Yu., Moskvina D.M. et al. HIV infection in practice of pediatric pulmonologist. Pediatria n.a. G.N. Speransky. 2018;97(2):55-60. DOI: 10.24110/0031-403X-2018-97-2-55-60 (in Russian).
16. Педиатрия: в 5 т. Под ред. Д.Ю. Овсянникова. Т. 4. Гастроэнтерология, гепатология, диетология, нутрициология, нефрология, биомедицинская этика и медицинская деонтология в педиатрии. Под ред. Д.Ю. Овсянникова, В.П. Новиковой. М.: РУДН, 2024. 725 c.
Pediatrics. At 5 vol. Ed. by D.Yu. Ovsyannikov. Vol. 4. Gastroenterology, hepatology, dietetics, nutritionology, nephrology, biomedical ethics and medical deontology in pediatrics. Ed. by D.Yu. Ovsyannikov, V.P. Novikova. Moscow: RUDN University, 2024. 725 p. (in Russian).
17. Owayed AF, Campbell DM, Wang EE. Underlying causes of recurrent pneumonia in children. Arch Pediatr Adolesc Med 2000;154(2):190-4.
18. Montella S, Corcione A, Santamaria F. Recurrent pneumonia in children: A reasoned diagnostic approach and a single centre experience. Int J Mol Sci 2017;18(2):296. DOI: 10.3390/ijms18020296
19. Овсянников Д.Ю., Колганова Н.И., Малышев О.Г. и др. Диагностика бронхиальной астмы у детей: работа над ошибками. Клинический разбор в общей медицине. 2025;6(11):7-15. DOI: 10.47407/kr2025.6.11.00704
Ovsyannikov D.Yu., Kolganova N.I., Malyshev O.G. et al. Bronchial asthma diagnostics in children: work on mistakes. Clinical review for general practice. 2025;6(11):7-15. DOI: 10.47407/kr2025.6.11.00704 (in Russian).
20. Овсянников Д.Ю., Гитинов Ш.А., Цверава А.Г. и др. Облитерирующий бронхиолит у детей: эпидемиология, этиологическая структура, клиническая и компьютерно-томографическая семиотика, функциональная характеристика, терапия. Педиатрия им. Г.Н. Сперанского. 2025;104(2):68-81. DOI: 10.24110/0031-403X-2025-104-2-68-81
Ovsyannikov D.Yu., Gitinov Sh.A., Tsverava A.G. et al. Obliterating bronchiolitis in children: epidemiology, etiological structure, clinical and computed tomographic semiotics, functional characteristics, therapy. Pediatria n.a. G.N. Speransky. 2025;104(2):68-81. DOI: 10.24110/0031-403X-2025-104-2-68-81 (in Russian).
21. Колганова Н.И., Овсянников Д.Ю., Малахов А.Б. и др. Пластический бронхит у детей: результаты многоцентрового исследования. Практика педиатра. 2023;(2):35-41.
Kolganova N.I., Ovsyannikov D.Yu., Malakhov A.B. et al. Plastic bronchitis in children: results of a multicenter study. Pediatrician's practice. 2023;(2):35-41 (in Russian).
22. Овсянников Д.Ю., Гитинов Ш.А., Афуков И.И. и др. Постинфекционный облитерирующий бронхиолит у детей: ретроспективный анализ 26 случаев заболевания. Вопросы практической педиатрии. 2025;20(4):101-12. DOI: 10.20953/1817-7646-2025-4-101-112
Ovsyannikov D.Yu., Gitinov Sh.A., Afukov I.I. et al. Post-infectious obliterative bronchiolitis in children: a retrospective analysis of 26 cases. Clinical Practice in Pediatrics. 2025;20(4):101-12. DOI: 10.20953/1817-7646-2025-4-101-112 (in Russian).
23. Овсянников Д.Ю., Быков И.А., Гитинов Ш.А. и др. Облитерирующий бронхиолит – летальное осложнение синдрома Стивенса–Джонсона/токсического эпидермального некролиза у подростка с эпилепсией, получавшего терапию ламотриджином и нестероидными противовоспалительными препаратами: клинико-морфологические сопоставления. Российский аллергологический журнал. 2025;22(3):335-49. DOI: 10.36691/RJA17043
Ovsyannikov D.Yu., Bykov I.A., Gitinov S.A. et al. Bronchiolitis obliterans is a fatal complication of Stevens–Johnson syndrome/toxic epidermal necrolysis in an adolescent with epilepsy treated with lamotrigine and nonsteroidal anti-inflammatory drugs: clinical and morphological comparisons. Russian Journal of Allergy 2025;22(3):335-49. DOI: 10.36691/RJA17043 (in Russian).
24. Стрельникова В.А., Овсянников Д.Ю., Пушков А.А. и др. Первичная цилиарная дискинезия у детей: клиническая, лабораторно-инструментальная и генетическая характеристика. Педиатрия. Consilium Medicum. 2024;(3):280-8. DOI: 10.26442/26586630.2024.3.202914
Strelnikova V.A., Ovsyannikov D.Yu., Pushkov A.A. et al. Primary ciliary dyskinesia in children: Clinical, laboratory-instrumental and genetic characteristics. Pediatrics. Consilium Medicum 2024;3:280-8. DOI: 10.26442/26586630.2024.3.202914 (in Russian).
25. Стрельникова В.А., Цверава А.Г., Овсянников Д.Ю. и др. Первичная цилиарная дискинезия у ребенка с синдромом Симпсона–Голаби–Бемеля II типа вследствие мутации гена OFD1. Пульмонология. 2023;33(2):259-65. DOI: 10.18093/0869-0189-2023-33-2-259-265
Strelnikova V.A., Tsverava A.G., Ovsyannikov D.Yu. et al. Primary ciliary dyskinesia in a child with type II Simpson – Golabi – Bemel syndrome due to OFD1 gene mutation. Pul’monologiya. 2023;33(2):259-65. DOI: 10.18093/0869-0189-2023-33-2-259-265 (in Russian).
26. Петряйкина Е.С., Колганова Н.И., Овсянников Д.Ю. и др. Организующаяся пневмония у детей: эпидемиология, этиологическая структура, клиническая и компьютерно-томографическая семиотика, коморбидность и терапия. Педиатрия им. Г.Н. Сперанского. 2023;102(5):26-37. DOI: 10.24110/0031-403X-2023-102-5-26-37
Petryaykina E.S., Kolganova N.I., Ovsyannikov D.Yu. et al. Organizing pneumonia in children: epidemiology, etiological structure, clinical and computed tomographic semiotics, comorbidity, therapy. Pediatria n.a. G.N. Speransky. 2023;102(5):26-37. DOI: 10.24110/0031-403X-2023-102-5-26-37 (in Russian).
27. Liptzin DR, Pickett K, Brinton JT et al. Neuroendocrine Cell Hyperplasia of Infancy. Clinical Score and Comorbidities. Ann Am Thorac Soc 2020;17(6):724-8. DOI: 10.1513/AnnalsATS.201908-617OC
28. Карпенко М.А., Овсянников Д.Ю., Жесткова М.А. и др. Шкала клинической диагностики нейроэндокринной клеточной гиперплазии младенцев: информативность и дифференциально-диагностическое значение. Педиатрия им. Г.Н. Сперанского. 2022;101(1):115-21. DOI: 10.24110/0031-403X-2022-101-1-115-121
Karpenko M.A., Ovsyannikov D.Yu., Zhestkova M.A. et al. Clinical diagnosis scale for neuroendocrine cell hyperplasia in infants: informativeness and differential diagnostic significance. Pediatria n.a. G.N. Speransky. 2022;101(1):115-21. DOI: 10.24110/0031-403X-2022-101-1-115-121 (in Russian).
29. Gedik AH, Cakir E, Torun E, et al. Evaluation of 563 children with chronic cough accompanied by a new clinical algorithm. Ital J Pediatr 2015;41:73. DOI: 10.1186/s13052-015-0180-0
30. Фурман Е.Г., Овсянников Д.Ю., Бойцова Е.В. и др. Ведение детей с хроническим влажным кашлем и затяжным бактериальным бронхитом по материалам рекомендаций экспертной группы CHEST 2017 года. Педиатрия им. Г.Н. Сперанского. 2018;97(2):157-62. DOI:
Furman E.G., Ovsyannikov D.Yг., Boytsova E.V. et al. Management of children with chronic wet cough and protracted bacterial bronchitis based on the recommendations of the CHEST expert group 2017. Pediatria n.a. G.N. Speransky. 2018;97(2):157-62. DOI: 10.24110/0031-403X-2018-97-2-157-162 (in Russian).
31. Макаренко Е.В., Овсянников Д.Ю., Карпенко М.А. и др. Затяжной бактериальный бронхит у детей: этиология, клинические варианты, рентгеносемиотика, коморбидность. Педиатрия им. Г.Н. Сперанского. 2023;102(2):57-64. DOI: 10.24110/0031-403X-2023-102-2-57-64
Makarenko E.V., Ovsyannikov D.Yu., Karpenko M.A. et al. Protracted bacterial bronchitis in children: etiology, clinical options, X-ray semiotics, comorbidity. Pediatria n.a. G.N. Speransky. 2023;102(2):57-64. DOI: 10.24110/0031-403X-2023-102-2-57-64 (in Russian).
32. Chang AB, Oppenheimer JJ, Weinberger MM et al.; CHEST Expert Cough Panel. Management of Children With Chronic Wet Cough and Protracted Bacterial Bronchitis: CHEST Guideline and Expert Panel Report. Chest 2017;151(4):884-90. DOI: 10.1016/j.chest.2017.01.025
33. Irwin RS, Glomb WB, Chang AB. Habit cough, tic cough, and psychogenic cough in adult and pediatric populations: ACCP evidence-based clinical practice guidelines. Chest 2006;129(1 Suppl):174S-9S. DOI: 10.1378/chest.129.1_suppl.174S
34. McGarvey LP, Warke TJ, McNiff C et al. Psychogenic cough in a schoolboy: evaluation using an ambulatory cough recorder. Pediatr Pulmonol 2003;36(1):73-5. DOI: 10.1002/ppul.10291
35. Овсянников Д.Ю., Духанин А.С. Мукоактивная терапия у детей: взгляд педиатра и фармаколога. Вопросы практической педиатрии. 2016;11(4):24-32. DOI: 10.20953/1817-7646-2016-4-24-32
Ovsyannikov D.Yu., Dukhanin A.S. Mucoactive therapy in children: a view of a paediatrician and a pharmacologist. Clinical Practice in Pediatrics. 2016;11(4):24-32. DOI: 10.20953/1817-7646-2016-4-24-32 (in Russian).
36. Фесенко О.В. Место противокашлевых препаратов при лечении острых респираторных вирусных инфекций и гриппа. Медицинский совет. 2023;17(4):109-15. DOI: 10.21518/ms2023-089
Fesenko O.V. Role of antitussive agents in the treatment of acute respiratory viral infections and influenza. Meditsinskiy Sovet. 2023;17(4):109-15. DOI: 10.21518/ms2023-089 (in Russian).
37. Затолочина К.Э., Зырянов С.К., Ушкалова Е.А. Леводропропизин: роль в лечении кашля. Педиатрия им. Г.Н. Сперанского. 2020;99(5):125-32. DOI: 10.24110/0031-403X-2020-99-5-125-132
Zatolochina K.E., Zyryanov S.K., Ushkalova E.A. The role of levodropropizine in cough therapy. Pediatria n.a. G.N. Speransky. 2020;99(5):125-32. DOI: 10.24110/0031-403X-2020-99-5-125-132 (in Russian).
38. Таточенко В.К. Болезни органов дыхания у детей. Практическое руководство. М.: Педиатръ; 2012. 480 c.
Tatochenko V.K. Respiratory diseases in children. A practical guide. Moscow: “Pediatr”; 2012. 480 p. (in Russian).
39. Marseglia GL, Veraldi D, Ciprandi G. Management of children with acute post-viral cough: a primary care experience with levodropropizine. Minerva Pediatr (Torino) 2025;77(4):281-7. DOI: 10.23736/S2724-5276.24.07691-2
40. Zanasi A, Lanata L, Saibene F et al. Prospective study of the efficacy of antibiotics versus antitussive drugs for the management of URTI-related acute cough in children. Multidiscip Respir Med 2016;11:29. DOI: 10.1186/s40248-016-0059-y
41. De Blasio F, Dicpinigaitis PV, Rubin BK et al. An observational study on cough in children: epidemiology, impact on quality of sleep and treatment outcome. Cough 2012;8(1):1. DOI: 10.1186/1745-9974-8-1
42. Kim DS, Sohn MH, Jang GC. Levodropropizine in children with bronchitis. Diagn Treat 2002;22:9.
43. Banderali G, Riva E, Fiocchi A et al. Efficacy and tolerability of levodropropizine and dropropizine in children with non-productive cough. J Int Med Res 1995;23(3):175-83. DOI: 10.1177/030006059502300304
44. Tamburrano D, Romandini S. Multicentric study on tolerability and efficacy of levodropropizine, a new antitussive drug, in a wide pediatric study group. Terapie Essenziali in Clinica 1989;4(89):3-7.
45. Nayar S, Vora A, Tiwaskar M et al. Levodropropizine: Comprehensive Review of the Peripheral Antitussive. J Assoc Physicians India 2025;73(7):e35-e44. DOI: 10.59556/japi.73.10561
18 февраля 2026
Количество просмотров: 190


