Клинический разбор в общей медицине №02 2026
Gulrukh K. Karimova1, Feruza Sh. Oripova1, Dildora K. Rozikova1, Oygul I. Rajabova4
1 Abu Ali ibn Sino Bukhara State Medical Institute, Bukhara, Uzbekistan;
2 Tashkent State Medical University, Tashkent, Uzbekistan;
3 Patrice Lumumba Peoples' Friendship University of Russia, Moscow, Russia;
4 Asia International University, Bukhara, Uzbekistan
ixtiyarova7272@mail.ru
Abstract
Aim. To investigate the potential of predicting the progression of precancerous cervical diseases based on proinflammatory and anti-inflammatory cytokines.
Materials and methods. The study included 131 women who were divided into three main groups: the first group consisted of 37 patients with low-grade squamous intraepithelial lesions (LSIL) who were negative for human papillomavirus (HPV); the second group included 41 women with LSIL who were HPV-positive; the third group comprised 53 patients with high-grade squamous intraepithelial lesions (HSIL) who were HPV-positive. The control group consisted of 26 practically healthy women. All participants underwent comprehensive examination, including cytological analysis (Pap test), extended colposcopy, and determination of HPV genotypes. Additionally, blood levels of proinflammatory (IL-6, TNF-α) and anti-inflammatory (IL-4, IL-10) interleukins were assessed. The severity of colposcopic and morphological changes was found to be significantly associated with HPV-positive status and the presence of high-risk HPV genotypes (types 16, 18, 31, 33, and 52). The identified imbalance in the cytokine profile, characterized by increased levels of IL-10, IL-4, and TNF-α, was most pronounced in patients with HSIL, indicating progression of the pathological process and impairment of immune response. The obtained results confirm the diagnostic and prognostic value of comprehensive assessment of clinical, colposcopic, virological, and immunological parameters for early detection and prediction of precancerous cervical diseases.
Results. Thus, the results of the study demonstrated that the identified parameters may be considered predictors and biomarkers of the development of precancerous cervical diseases. Monitoring and evaluation of proinflammatory and anti-inflammatory cytokine levels, as well as analysis of inflammatory response complications and clinical manifestations, have significant diagnostic and prognostic value. Observation of the dynamics of these indicators confirms the possibility of objective assessment of the severity of precancerous cervical diseases.
Keywords: precancerous cervical diseases, human papillomavirus, colposcopy, Pap test, interleukins, LSIL, HSIL.
For citation: Ikhtiyarova G.A., Navruzova N.O., Karshieva E.E., Orazov M.R., Karimova G.K., Oripova F.Sh., Rozikova D.K., Rajabova O.I. The role of interleukins in predicting the progression of precancerous cervical diseases. Clinical review for general practice. 2026; 7 (2): 73–78 (In Russ.). DOI: 10.47407/kr2026.7.2.00772
Актуальность
Папилломавирусная инфекция (ПВИ) представляет собой значительную проблему современной гинекологии, экстраполируя свое влияние не только на эпителий шейки матки (ШМ), но и на репродуктивную функцию, течение беременности и состояние новорожденного [1–3]. ПВИ привлекает наибольшее внимание исследователей и представителей практической медицины как основной этиологический фактор рака ШМ. Известно около 100 типов ПВИ, в том числе низко- и неонкогенные.
К последним относятся тип 6 и тип 11, которые могут быть причиной роста остроконечных кондилом [4, 5]. Противовирусная терапия не имеет доказанной эффективности в лечении ПВИ. Приоритет отведен вакцинопрофилактике и иммунотропным препаратам. У многих носителей ПВИ происходит спонтанная элиминация инфекции без последствий [6, 7]. В организме человека ПВИ поражает слизистую или кожу половых органов, существуя в интрасомальной или эписомальной формах. Первая является злокачественной и проявляется цервикальной интраэпителиальной неоплазией (cervical intraepithelial neoplasia – CIN) и раком ШМ, а вторая – доброкачественной и приводит к остроконечным кондиломам. Иммунная система играет основную роль в процессах борьбы с ПВИ. При этом происходит угнетение как клеточного, так и гуморального звена иммунитета. Низкое соотношение эффекторных и регуляторных Т-клеток, инфильтрирующих ткань опухоли, является плохим прогностическим признаком, определяющим быстрое прогрессирование заболевания. У пациенток, инфицированных ПВИ, под влиянием вирусных антигенов отмечены преобладание регуляторных Т-клеток и низкий уровень интерлейкина (ИЛ)-10.
Провоспалительные цитокины, в частности ИЛ-6 и фактор некроза опухоли α (ФНО-α), способствуют поддержанию хронического воспаления, активации ангиогенеза и пролиферации эпителиальных клеток. Повышенные уровни ИЛ-6 и ФНО-α ассоциированы с персистенцией ВПЧ-инфекции и прогрессированием CIN [8, 9].
Противовоспалительные цитокины, такие как ИЛ-4 и ИЛ-10, оказывают иммунорегуляторное действие, подавляя противоопухолевый клеточный иммунный ответ и способствуя формированию иммунной толерантности. Нарушение баланса между провоспалительными и противовоспалительными цитокинами рассматривается как один из ключевых механизмов прогрессирования предраковых заболеваний ШМ [10].
ФНО-α является другим потенциальным провоспалительным цитокином, который играет главную роль в воспалении и росте злокачественных новообразований. ФНО-α является ключевым проапоптотическим цитокином, участвующим в пролиферации и дифференцировке клеток. Несколько полиморфизмов в гене ФНО-α, который кодирует ФНО, были описаны в случаях ВПЧ-инфекции и неоплазии ШМ [11].
Таким образом, оценка цитокинового профиля с учетом уровней ИЛ-6, ФНО-α, ИЛ-4 и ИЛ-10 может использоваться в качестве дополнительного прогностического инструмента для стратификации риска прогрессирования предраковых поражений ШМ [8, 12].
Цель исследования – изучение возможностей прогнозирования развития предраковых заболеваний ШМ на основе провоспалительных и противовоспалительных цитокинов.
Материалы и методы
Методом проспективного исследования была обследована 131 женщина. Женщины были разделены на 3 группы: в 1-ю основную группу вошли 37 женщин с плоскоклеточными интраэпителиальными поражениями низкой степени (LSIL) без вируса папилломы человека (ВПЧ), во 2-ю – 41 женщина с LSIL+ВПЧ и в 3-ю – 53 женщины с ВПЧ и плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL). Контрольную группу (КГ) составили 26 относительно здоровых женщин.
Для выполнения поставленных задач были использованы цитологическое исследование (ПАП-тест), кольпоскопия, ПЦР-диагностика (онкогенные типы ВПЧ, цитокинлар), а также методы статистического анализа и обработки данных.
Результаты
По возрасту наибольшую долю женщин в ретроспективной группе составили женщины в возрасте от 26 до 30 лет – 53 (31,2%). В КГ 10 (38,5%) практически здоровых женщин в возрасте 36 лет и старше. Большую часть LSIL-ВПЧ-отрицательных женщин составили 8 (42,1%) женщин в возрасте 26–30 лет. Средний возраст обследованных пациенток составил 27,98±0,98 года в группе LSIL-ВПЧ-отрицательных женщин, 35±1,21 года – в группе LSIL-ВПЧ-положительных, 37,72±1,9 года – в группе женщин с HSIL и 33,2±1,5 года – в КГ.
Диагноз эктопии ШМ, лейкоплакии и дисплазии ставили после сбора анамнеза на основании характерной клинической картины и лабораторно-инструментальных методов исследования – цитологии, кольпоскопии.
Цитологическое исследование проведено у 131 женщины с предраковыми заболеваниями ШМ. Среди обследованных женщин выявлены CIN I – 78 (59,5%), CIN II – 32 (24,4%) и CIN III – 21 (16%).
Всем пациенткам выполняли расширенную кольпоскопию, определяли локализацию и распространенность поражения полости матки, уровень других кольпоскопических признаков (наличие и степень ацетобелого эпителия, наличие мозаики или пунктации, уровень окраски с раствором Люголя и наличие йодотрицательных участков).
В группах с цервикальным LSIL и HSIL у 43 (32,8%) пациенток в этом исследовании наблюдались аномальные кольпоскопические проявления. Подробный анализ кольпоскопического изображения у 4 групп пациенток представлен в табл. 1.
Расширенный анализ кольпоскопического изображения (см. табл. 1) показал, что изменения эпителия ШМ встречались достоверно чаще у пациенток 1, 2 и 3-й групп. Тонкий ацетобелый эпителий выявлен у 18 (48,6%) пациенток 1-й группы, у 25 (60,9%) – 2-й и у 38 (71,6%) – 3-й, а в сравнительной группе – у 1 (3,8%) пациентки. У пациенток 1, 2 и 3-й групп по сравнению с 4-й группой достоверно больше выявилось признаков мозаики, пунктации, грубого ацетобелого эпителия и тонкого ацетобелого эпителия. Атипичные сосуды, йоднегативные участки с четкими границами чаще выявились у больных 1, 2 и 3-й групп.
При ацетобелом эпителии с мозаикой и пунктацией во 2-й группе преобладал ВПЧ 16 (43,9%), 31, 33 и 52 (14,6%), 18-го типа (35,1%), остальные типы онкогенов менее чем у 4,9%. В 3-й группе больных преобладал ВПЧ-16 (52,8%), 18 (37,7%), 52 (11,7%), 33 (5,9%), а остальные были менее 5,9%. При значительных и легких изменениях эпителия ШМ чаще встречались высшие высокоонкогенные генотипы ВПЧ (16, 31, 33, 52).
Сравнительный анализ результатов кольпоскопии у пациенток 1 и 2-й групп с пациентками группы сравнения показал, что пористые изменения эпителия ШМ (ацетобелый эпителий, мозаика, пунктация) достоверно чаще встречались у пациенток 1 и 2-й групп. Сравнительный анализ результатов кольпоскопии у пациенток 1 и 2-й групп не выявил статистических различий.
Результаты исследования провоспалительных и противовоспалительных цитокинов при предраке ШМ представлены в табл. 2.
Как видно из табл. 2, средняя концентрация ИЛ-10 у женщин КГ составила 13,2±0,2 пг/мл. Было обнаружено, что концентрации примерно в 2 раза выше в группе LSIL ВПЧ+ и в 2,4 раза выше в группе HSIL по сравнению с женщинами КГ (р<0,001).
У женщин с предраковым заболеванием ШМ средний уровень ИЛ-4 не был статистически значимым (р>0,05) в группе женщин с LSIL ВПЧ- по сравнению с КГ и был примерно в 1,6 раза выше в группе с LSIL ВПЧ+ и в 2 раза – в группе с HSIL (р<0,001).
Результаты исследования показали, что концентрация ИЛ-6 в крови женщин в группах LSIL ВПЧ- и LSIL ВПЧ+ достоверно не изменилась по сравнению с КГ (р>0,05), но в группе HSIL оказалась в 1,2 раза выше.
Средняя концентрация ФНО-α в группе женщин с LSIL ВПЧ- составила 6,3±0,12 пг/мл. Было обнаружено, что средняя концентрация ФНО-α примерно в 1,2 раза выше в группе LSIL ВПЧ+ и в 1,3 раза выше в группе HSIL по сравнению с женщинами КГ.
ROC-анализ проводился с использованием кривой ROC (receiver operating characteristic curve) для изучения возможности использования уровней гомоцистеина и цитокинов в качестве предикторов развития предраковых заболеваний и рака ШМ.
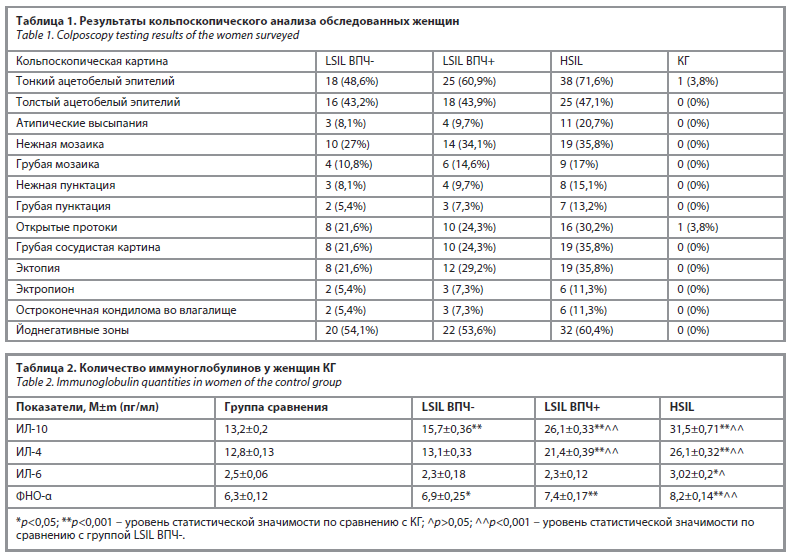
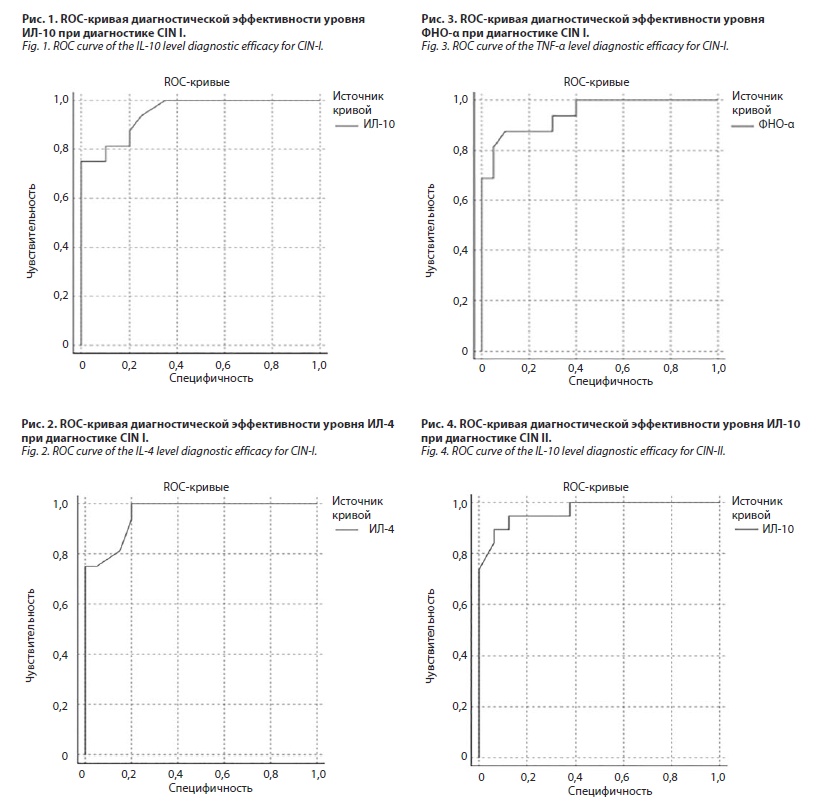
Результаты исследования взаимосвязи чувствительности и специфичности теста для определения показателей цитокинового профиля при диагностике CIN I представлены на рис. 1–4.
В этом исследовании AUC-ROC (рис. 2) площадь под кривой составляла 0,948. При построении ROC-кривой и анализе координат кривой диагностическая ценность для CIN I определена как ИЛ-10≥14,0 с чувствительностью 87,5% и специфичностью 80,0%. Площадь под кривой AUC-ROC (см. рис. 2) составила 0,959. При анализе кривой ROC было обнаружено, что ИЛ-4≥11,75 имеет диагностическую ценность для CIN I с чувствительностью 81,3% и специфичностью 85,0%.
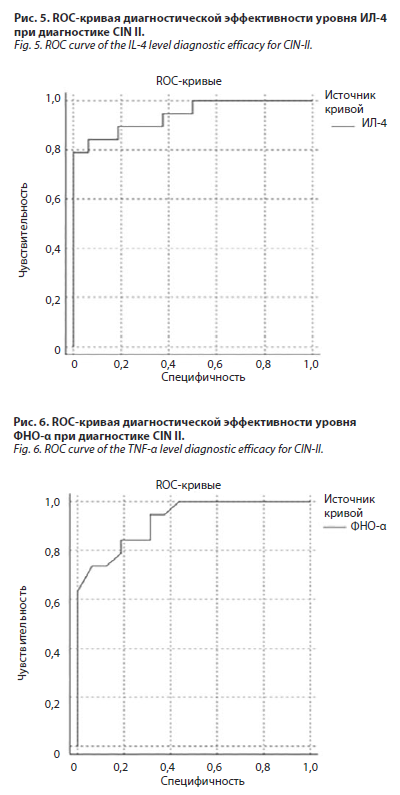 Значение ФНО-α составляет 0,875 для площади под кривой в исследовании AUC-ROC (см. рис. 3), что указывает на очень высокую диагностическую эффективность метода диагностики. При построении ROC-кривой и анализе координат кривой установлено, что ФНО-α≥5,75 имеет диагностическую значимость для CIN I с чувствительностью 87,5% и специфичностью 90,0%.
Значение ФНО-α составляет 0,875 для площади под кривой в исследовании AUC-ROC (см. рис. 3), что указывает на очень высокую диагностическую эффективность метода диагностики. При построении ROC-кривой и анализе координат кривой установлено, что ФНО-α≥5,75 имеет диагностическую значимость для CIN I с чувствительностью 87,5% и специфичностью 90,0%.
Площадь под кривой AUC-ROC, показанной на рис. 4, составляет 0,967, что указывает на очень высокую диагностическую эффективность этого метода диагностики. При построении ROC-кривой и анализе координат кривой диагностическая ценность показателя ИЛ-10 для CIN II определена как ≥17,4 с чувствительностью 94,7% и специфичностью 87,5%.
В данном исследовании площадь под кривой AUC-ROC (рис. 5) равна 0,967, что свидетельствует об очень высокой диагностической эффективности данного метода диагностики. При построении ROC-кривой и анализе координат кривой диагностическая ценность показателя ИЛ-4 для CIN II оказалась ≥14,35 при чувствительности 89,5% и специфичности 81,2%.
Площадь под ROC-кривой уровня ФНО-α при диагностике CIN II составляет 0,924, что свидетельствует об очень высокой диагностической эффективности данного метода (рис. 6). При построении ROC-кривой и анализе координат кривой диагностическая значимость показателя ФНО-α для CIN II с чувствительностью 84,2% и специфичностью 81,2% определена как ФНО-α≥7,85.
Выводы
Проведенное исследование показало, что предраковые заболевания ШМ достоверно чаще выявляются у женщин репродуктивного возраста, при этом наиболее выраженные морфологические и кольпоскопические изменения характерны для пациенток с HSIL и ВПЧ-положительным статусом. Патологические кольпоскопические признаки (ацетобелый эпителий, мозаика, пунктация, йоднегативные зоны) значительно чаще встречались у женщин с LSIL и HSIL по сравнению с КГ.
Выявлена четкая ассоциация тяжести эпителиальных изменений с наличием высокоонкогенных генотипов ВПЧ, преимущественно 16, 18, 31, 33 и 52. Иммунологический анализ показал дисбаланс цитокинового профиля с повышением уровней противовоспалительных и провоспалительных цитокинов (ИЛ-10, ИЛ-4, ФНО-α), наиболее выраженный у пациенток с HSIL, что свидетельствует о прогрессировании патологического процесса и нарушении местного иммунного ответа.
При изучении полученных данных на основе ROC-кривой ИЛ-10≥14,0 был высокозначимым для CIN I с чувствительностью 87,5% и специфичностью 80,0% (AUC=0,948). Значение ИЛ-4 оказалось высоким для CIN II с чувствительностью 89,5% и специфичностью 81,2% при ИЛ-4≥14,35 (AUC=0,967). ФНО-α имеет диагностическое значение для CIN I с наибольшей чувствительностью 87,5% и специфичностью 90,0% при ФНО-α≥5,75.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Ихтиярова Гулчехра Акмаловна – д-р мед. наук, проф., зав. каф. акушерства и гинекологии №1 БухГосМИ. E-mail: ixtiyarova7272@mail.ru; ORCID: 0000-0002-2398-3711
Gulchekhra A. Ikhtiyarova – Dr. Sci. (Med.), Professor, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: ixtiyarova7272@mail.ru; ORCID: 0000-0002-2398-3711
Наврузова Нилуфар Орзижоновна – канд. мед. наук, ст. преподаватель каф. акушерства и гинекологии №1 БухГосМИ. E-mail: nilufar.navruzova.1988@gmail.com;
ORCID: 0000-0002-2817-8922
Nilufar O. Navruzova – Cand. Sci. (Med.), Senior Lecturer, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: nilufar.navruzova.1988@gmail.com; ORCID: 0000-0002-2817-8922
Каршиева Элнора Элбековна – базовый докторант ТашГМУ.
E-mail: karsiyevaelnora@gmail.com; ORCID: 0009-0009-4457-2813
Elnora E. Karshieva – Basic Doctoral Student, Tashkent State Medical University. E-mail: karsiyevaelnora@gmail.com; ORCID: 0009-0009-4457-2813
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф., проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. E-mail: omekan@mail.ru; ORCID: 0000-0002-1767-5536
Mekan R. Orazov – Dr. Sci. (Med.), Professor, Patrice Lumumba Peoples' Friendship University of Russia. E-mail: omekan@mail.ru; ORCID: 0000-0002-1767-5536
Каримова Гулрух Комиловна – канд. мед. наук, доц. каф. акушерства и гинекологии №1, БухГосМИ. E-mail: gulrukhkarimova9@gmail.ru; ORCID: 0000-0003-1931-1127
Gulrukh K. Karimova – Cand. Sci. (Med.), Associate Professor, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: gulrukhkarimova9@gmail.ru; ORCID: 0000-0003-1931-1127
Орипова Феруза Шопулатовна – д-р мед. наук, доц. каф. акушерства и гинекологии №1
БухГосМИ. E-mail: feruza_oripova@bsmi.uz; ORCID: 0000-0001-6719-7707
Feruza Sh. Oripova – Dr. Sci. (Med.), Associate Professor, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: feruza_oripova@bsmi.uz; ORCID: 0000-0001-6719-7707
Розикова Дилдора Кадировна – ассистент каф. акушерства и гинекологии №1 БухГосМИ.
E-mail: dili_4@mail.ru; ORCID: 0009-0005-3678-0701
Dildora K. Rozikova – Assistant, Abu Ali ibn Sino Bukhara State Medical Institute.
E-mail: dili_4@mail.ru; ORCID: 0009-0005-3678-0701
Ражабова Ойгул Исломовна – ассистент каф. фундаментальной медицины Азиатского международного университета. E-mail: oygul.rajabova.1997@gmail.com; ORCID: 0009-0005-5738-7853
Oygul I. Rajabova – Assistant, Asia International University.
E-mail: oygul.rajabova.1997@gmail.com; ORCID: 0009-0005-5738-7853
Поступила в редакцию: 19.01.2026
Поступила после рецензирования: 21.01.2026
Принята к публикации: 22.01.2026
Received: 19.01.2026
Revised: 21.01.2026
Accepted: 22.01.2026
Клинический разбор в общей медицине №02 2026
Роль интерлейкинов в прогнозировании прогрессирования предраковых заболеваний шейки матки
Номера страниц в выпуске:73-78
Аннотация
Цель. Изучение возможностей прогнозирования развития предраковых заболеваний шейки матки на основе провоспалительных и противовоспалительных цитокинов.
Материалы и методы. В исследование включена 131 женщина. Женщины были распределены на три основные группы: 1-ю группу составили 37 пациенток с плоскоклеточными интраэпителиальными поражениями низкой степени (LSIL), отрицательных по вирусу папилломы человека (ВПЧ); 2-ю группу – 41 ВПЧ-положительная женщина с LSIL; 3-ю группу – 53 ВПЧ-положительных пациентки с плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL). Контрольную группу составили 26 практически здоровых женщин. Всем пациенткам проведено комплексное обследование, включающее цитологическое исследование (ПАП-тест), расширенную кольпоскопию и определение генотипов ВПЧ. Дополнительно изучены уровни провоспалительных (ИЛ-6, фактор некроза опухоли α) и противовоспалительных (ИЛ-4, ИЛ-10) интерлейкинов в крови. Установлено, что выраженность кольпоскопических и морфологических изменений достоверно ассоциируется с ВПЧ-положительным статусом и наличием высокоонкогенных генотипов ВПЧ (16, 18, 31, 33, 52-й типы). Выявленный дисбаланс цитокинового профиля, характеризующийся повышением уровней ИЛ-10,
ИЛ-4 и фактора некроза опухоли α, наиболее выражен у пациенток с HSIL, что свидетельствует о прогрессировании патологического процесса и нарушении иммунного ответа. Полученные результаты подтверждают диагностическую и прогностическую значимость комплексной оценки клинических, кольпоскопических, вирусологических и иммунологических показателей при раннем выявлении и прогнозировании предраковых заболеваний шейки матки.
Результаты. Выявленные показатели могут рассматриваться в качестве предикторов и биомаркеров развития предраковых заболеваний шейки матки. Мониторинг и оценка уровней провоспалительных и противовоспалительных цитокинов, а также анализ осложнений воспалительного ответа и клинических проявлений имеют существенное диагностическое и прогностическое значение. Наблюдение за динамикой данных показателей подтверждает возможность объективной оценки степени тяжести предраковых заболеваний шейки матки.
Ключевые слова: предраковые заболевания шейки матки, вирус папилломы человека, кольпоскопия, ПАП-тест, интерлейкины, LSIL, HSIL.
Для цитирования: Ихтиярова Г.А., Наврузова Н.О., Каршиева Э.Э., Оразов М.Р., Каримова Г.К., Орипова Ф.Ш., Розикова Д.К., Ражабова О.И. Роль интерлейкинов в прогнозировании прогрессирования предраковых заболеваний шейки матки. Клинический разбор в общей медицине. 2026; 7 (2): 73–78. DOI: 10.47407/kr2026.7.2.00772
Цель. Изучение возможностей прогнозирования развития предраковых заболеваний шейки матки на основе провоспалительных и противовоспалительных цитокинов.
Материалы и методы. В исследование включена 131 женщина. Женщины были распределены на три основные группы: 1-ю группу составили 37 пациенток с плоскоклеточными интраэпителиальными поражениями низкой степени (LSIL), отрицательных по вирусу папилломы человека (ВПЧ); 2-ю группу – 41 ВПЧ-положительная женщина с LSIL; 3-ю группу – 53 ВПЧ-положительных пациентки с плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL). Контрольную группу составили 26 практически здоровых женщин. Всем пациенткам проведено комплексное обследование, включающее цитологическое исследование (ПАП-тест), расширенную кольпоскопию и определение генотипов ВПЧ. Дополнительно изучены уровни провоспалительных (ИЛ-6, фактор некроза опухоли α) и противовоспалительных (ИЛ-4, ИЛ-10) интерлейкинов в крови. Установлено, что выраженность кольпоскопических и морфологических изменений достоверно ассоциируется с ВПЧ-положительным статусом и наличием высокоонкогенных генотипов ВПЧ (16, 18, 31, 33, 52-й типы). Выявленный дисбаланс цитокинового профиля, характеризующийся повышением уровней ИЛ-10,
ИЛ-4 и фактора некроза опухоли α, наиболее выражен у пациенток с HSIL, что свидетельствует о прогрессировании патологического процесса и нарушении иммунного ответа. Полученные результаты подтверждают диагностическую и прогностическую значимость комплексной оценки клинических, кольпоскопических, вирусологических и иммунологических показателей при раннем выявлении и прогнозировании предраковых заболеваний шейки матки.
Результаты. Выявленные показатели могут рассматриваться в качестве предикторов и биомаркеров развития предраковых заболеваний шейки матки. Мониторинг и оценка уровней провоспалительных и противовоспалительных цитокинов, а также анализ осложнений воспалительного ответа и клинических проявлений имеют существенное диагностическое и прогностическое значение. Наблюдение за динамикой данных показателей подтверждает возможность объективной оценки степени тяжести предраковых заболеваний шейки матки.
Ключевые слова: предраковые заболевания шейки матки, вирус папилломы человека, кольпоскопия, ПАП-тест, интерлейкины, LSIL, HSIL.
Для цитирования: Ихтиярова Г.А., Наврузова Н.О., Каршиева Э.Э., Оразов М.Р., Каримова Г.К., Орипова Ф.Ш., Розикова Д.К., Ражабова О.И. Роль интерлейкинов в прогнозировании прогрессирования предраковых заболеваний шейки матки. Клинический разбор в общей медицине. 2026; 7 (2): 73–78. DOI: 10.47407/kr2026.7.2.00772
The role of interleukins in predicting the progression of precancerous cervical diseases
Gulchekhra A. Ikhtiyarova1, Nilufar O. Navruzova1, Elnora E. Karshieva2, Mekan R. Orazov3,Gulrukh K. Karimova1, Feruza Sh. Oripova1, Dildora K. Rozikova1, Oygul I. Rajabova4
1 Abu Ali ibn Sino Bukhara State Medical Institute, Bukhara, Uzbekistan;
2 Tashkent State Medical University, Tashkent, Uzbekistan;
3 Patrice Lumumba Peoples' Friendship University of Russia, Moscow, Russia;
4 Asia International University, Bukhara, Uzbekistan
ixtiyarova7272@mail.ru
Abstract
Aim. To investigate the potential of predicting the progression of precancerous cervical diseases based on proinflammatory and anti-inflammatory cytokines.
Materials and methods. The study included 131 women who were divided into three main groups: the first group consisted of 37 patients with low-grade squamous intraepithelial lesions (LSIL) who were negative for human papillomavirus (HPV); the second group included 41 women with LSIL who were HPV-positive; the third group comprised 53 patients with high-grade squamous intraepithelial lesions (HSIL) who were HPV-positive. The control group consisted of 26 practically healthy women. All participants underwent comprehensive examination, including cytological analysis (Pap test), extended colposcopy, and determination of HPV genotypes. Additionally, blood levels of proinflammatory (IL-6, TNF-α) and anti-inflammatory (IL-4, IL-10) interleukins were assessed. The severity of colposcopic and morphological changes was found to be significantly associated with HPV-positive status and the presence of high-risk HPV genotypes (types 16, 18, 31, 33, and 52). The identified imbalance in the cytokine profile, characterized by increased levels of IL-10, IL-4, and TNF-α, was most pronounced in patients with HSIL, indicating progression of the pathological process and impairment of immune response. The obtained results confirm the diagnostic and prognostic value of comprehensive assessment of clinical, colposcopic, virological, and immunological parameters for early detection and prediction of precancerous cervical diseases.
Results. Thus, the results of the study demonstrated that the identified parameters may be considered predictors and biomarkers of the development of precancerous cervical diseases. Monitoring and evaluation of proinflammatory and anti-inflammatory cytokine levels, as well as analysis of inflammatory response complications and clinical manifestations, have significant diagnostic and prognostic value. Observation of the dynamics of these indicators confirms the possibility of objective assessment of the severity of precancerous cervical diseases.
Keywords: precancerous cervical diseases, human papillomavirus, colposcopy, Pap test, interleukins, LSIL, HSIL.
For citation: Ikhtiyarova G.A., Navruzova N.O., Karshieva E.E., Orazov M.R., Karimova G.K., Oripova F.Sh., Rozikova D.K., Rajabova O.I. The role of interleukins in predicting the progression of precancerous cervical diseases. Clinical review for general practice. 2026; 7 (2): 73–78 (In Russ.). DOI: 10.47407/kr2026.7.2.00772
Актуальность
Папилломавирусная инфекция (ПВИ) представляет собой значительную проблему современной гинекологии, экстраполируя свое влияние не только на эпителий шейки матки (ШМ), но и на репродуктивную функцию, течение беременности и состояние новорожденного [1–3]. ПВИ привлекает наибольшее внимание исследователей и представителей практической медицины как основной этиологический фактор рака ШМ. Известно около 100 типов ПВИ, в том числе низко- и неонкогенные.
К последним относятся тип 6 и тип 11, которые могут быть причиной роста остроконечных кондилом [4, 5]. Противовирусная терапия не имеет доказанной эффективности в лечении ПВИ. Приоритет отведен вакцинопрофилактике и иммунотропным препаратам. У многих носителей ПВИ происходит спонтанная элиминация инфекции без последствий [6, 7]. В организме человека ПВИ поражает слизистую или кожу половых органов, существуя в интрасомальной или эписомальной формах. Первая является злокачественной и проявляется цервикальной интраэпителиальной неоплазией (cervical intraepithelial neoplasia – CIN) и раком ШМ, а вторая – доброкачественной и приводит к остроконечным кондиломам. Иммунная система играет основную роль в процессах борьбы с ПВИ. При этом происходит угнетение как клеточного, так и гуморального звена иммунитета. Низкое соотношение эффекторных и регуляторных Т-клеток, инфильтрирующих ткань опухоли, является плохим прогностическим признаком, определяющим быстрое прогрессирование заболевания. У пациенток, инфицированных ПВИ, под влиянием вирусных антигенов отмечены преобладание регуляторных Т-клеток и низкий уровень интерлейкина (ИЛ)-10.
Провоспалительные цитокины, в частности ИЛ-6 и фактор некроза опухоли α (ФНО-α), способствуют поддержанию хронического воспаления, активации ангиогенеза и пролиферации эпителиальных клеток. Повышенные уровни ИЛ-6 и ФНО-α ассоциированы с персистенцией ВПЧ-инфекции и прогрессированием CIN [8, 9].
Противовоспалительные цитокины, такие как ИЛ-4 и ИЛ-10, оказывают иммунорегуляторное действие, подавляя противоопухолевый клеточный иммунный ответ и способствуя формированию иммунной толерантности. Нарушение баланса между провоспалительными и противовоспалительными цитокинами рассматривается как один из ключевых механизмов прогрессирования предраковых заболеваний ШМ [10].
ФНО-α является другим потенциальным провоспалительным цитокином, который играет главную роль в воспалении и росте злокачественных новообразований. ФНО-α является ключевым проапоптотическим цитокином, участвующим в пролиферации и дифференцировке клеток. Несколько полиморфизмов в гене ФНО-α, который кодирует ФНО, были описаны в случаях ВПЧ-инфекции и неоплазии ШМ [11].
Таким образом, оценка цитокинового профиля с учетом уровней ИЛ-6, ФНО-α, ИЛ-4 и ИЛ-10 может использоваться в качестве дополнительного прогностического инструмента для стратификации риска прогрессирования предраковых поражений ШМ [8, 12].
Цель исследования – изучение возможностей прогнозирования развития предраковых заболеваний ШМ на основе провоспалительных и противовоспалительных цитокинов.
Материалы и методы
Методом проспективного исследования была обследована 131 женщина. Женщины были разделены на 3 группы: в 1-ю основную группу вошли 37 женщин с плоскоклеточными интраэпителиальными поражениями низкой степени (LSIL) без вируса папилломы человека (ВПЧ), во 2-ю – 41 женщина с LSIL+ВПЧ и в 3-ю – 53 женщины с ВПЧ и плоскоклеточными интраэпителиальными поражениями высокой степени (HSIL). Контрольную группу (КГ) составили 26 относительно здоровых женщин.
Для выполнения поставленных задач были использованы цитологическое исследование (ПАП-тест), кольпоскопия, ПЦР-диагностика (онкогенные типы ВПЧ, цитокинлар), а также методы статистического анализа и обработки данных.
Результаты
По возрасту наибольшую долю женщин в ретроспективной группе составили женщины в возрасте от 26 до 30 лет – 53 (31,2%). В КГ 10 (38,5%) практически здоровых женщин в возрасте 36 лет и старше. Большую часть LSIL-ВПЧ-отрицательных женщин составили 8 (42,1%) женщин в возрасте 26–30 лет. Средний возраст обследованных пациенток составил 27,98±0,98 года в группе LSIL-ВПЧ-отрицательных женщин, 35±1,21 года – в группе LSIL-ВПЧ-положительных, 37,72±1,9 года – в группе женщин с HSIL и 33,2±1,5 года – в КГ.

Диагноз эктопии ШМ, лейкоплакии и дисплазии ставили после сбора анамнеза на основании характерной клинической картины и лабораторно-инструментальных методов исследования – цитологии, кольпоскопии.
Цитологическое исследование проведено у 131 женщины с предраковыми заболеваниями ШМ. Среди обследованных женщин выявлены CIN I – 78 (59,5%), CIN II – 32 (24,4%) и CIN III – 21 (16%).
Всем пациенткам выполняли расширенную кольпоскопию, определяли локализацию и распространенность поражения полости матки, уровень других кольпоскопических признаков (наличие и степень ацетобелого эпителия, наличие мозаики или пунктации, уровень окраски с раствором Люголя и наличие йодотрицательных участков).
В группах с цервикальным LSIL и HSIL у 43 (32,8%) пациенток в этом исследовании наблюдались аномальные кольпоскопические проявления. Подробный анализ кольпоскопического изображения у 4 групп пациенток представлен в табл. 1.
Расширенный анализ кольпоскопического изображения (см. табл. 1) показал, что изменения эпителия ШМ встречались достоверно чаще у пациенток 1, 2 и 3-й групп. Тонкий ацетобелый эпителий выявлен у 18 (48,6%) пациенток 1-й группы, у 25 (60,9%) – 2-й и у 38 (71,6%) – 3-й, а в сравнительной группе – у 1 (3,8%) пациентки. У пациенток 1, 2 и 3-й групп по сравнению с 4-й группой достоверно больше выявилось признаков мозаики, пунктации, грубого ацетобелого эпителия и тонкого ацетобелого эпителия. Атипичные сосуды, йоднегативные участки с четкими границами чаще выявились у больных 1, 2 и 3-й групп.
При ацетобелом эпителии с мозаикой и пунктацией во 2-й группе преобладал ВПЧ 16 (43,9%), 31, 33 и 52 (14,6%), 18-го типа (35,1%), остальные типы онкогенов менее чем у 4,9%. В 3-й группе больных преобладал ВПЧ-16 (52,8%), 18 (37,7%), 52 (11,7%), 33 (5,9%), а остальные были менее 5,9%. При значительных и легких изменениях эпителия ШМ чаще встречались высшие высокоонкогенные генотипы ВПЧ (16, 31, 33, 52).
Сравнительный анализ результатов кольпоскопии у пациенток 1 и 2-й групп с пациентками группы сравнения показал, что пористые изменения эпителия ШМ (ацетобелый эпителий, мозаика, пунктация) достоверно чаще встречались у пациенток 1 и 2-й групп. Сравнительный анализ результатов кольпоскопии у пациенток 1 и 2-й групп не выявил статистических различий.
Результаты исследования провоспалительных и противовоспалительных цитокинов при предраке ШМ представлены в табл. 2.
Как видно из табл. 2, средняя концентрация ИЛ-10 у женщин КГ составила 13,2±0,2 пг/мл. Было обнаружено, что концентрации примерно в 2 раза выше в группе LSIL ВПЧ+ и в 2,4 раза выше в группе HSIL по сравнению с женщинами КГ (р<0,001).

У женщин с предраковым заболеванием ШМ средний уровень ИЛ-4 не был статистически значимым (р>0,05) в группе женщин с LSIL ВПЧ- по сравнению с КГ и был примерно в 1,6 раза выше в группе с LSIL ВПЧ+ и в 2 раза – в группе с HSIL (р<0,001).
Результаты исследования показали, что концентрация ИЛ-6 в крови женщин в группах LSIL ВПЧ- и LSIL ВПЧ+ достоверно не изменилась по сравнению с КГ (р>0,05), но в группе HSIL оказалась в 1,2 раза выше.
Средняя концентрация ФНО-α в группе женщин с LSIL ВПЧ- составила 6,3±0,12 пг/мл. Было обнаружено, что средняя концентрация ФНО-α примерно в 1,2 раза выше в группе LSIL ВПЧ+ и в 1,3 раза выше в группе HSIL по сравнению с женщинами КГ.
ROC-анализ проводился с использованием кривой ROC (receiver operating characteristic curve) для изучения возможности использования уровней гомоцистеина и цитокинов в качестве предикторов развития предраковых заболеваний и рака ШМ.
Результаты исследования взаимосвязи чувствительности и специфичности теста для определения показателей цитокинового профиля при диагностике CIN I представлены на рис. 1–4.
В этом исследовании AUC-ROC (рис. 2) площадь под кривой составляла 0,948. При построении ROC-кривой и анализе координат кривой диагностическая ценность для CIN I определена как ИЛ-10≥14,0 с чувствительностью 87,5% и специфичностью 80,0%. Площадь под кривой AUC-ROC (см. рис. 2) составила 0,959. При анализе кривой ROC было обнаружено, что ИЛ-4≥11,75 имеет диагностическую ценность для CIN I с чувствительностью 81,3% и специфичностью 85,0%.
 Значение ФНО-α составляет 0,875 для площади под кривой в исследовании AUC-ROC (см. рис. 3), что указывает на очень высокую диагностическую эффективность метода диагностики. При построении ROC-кривой и анализе координат кривой установлено, что ФНО-α≥5,75 имеет диагностическую значимость для CIN I с чувствительностью 87,5% и специфичностью 90,0%.
Значение ФНО-α составляет 0,875 для площади под кривой в исследовании AUC-ROC (см. рис. 3), что указывает на очень высокую диагностическую эффективность метода диагностики. При построении ROC-кривой и анализе координат кривой установлено, что ФНО-α≥5,75 имеет диагностическую значимость для CIN I с чувствительностью 87,5% и специфичностью 90,0%.Площадь под кривой AUC-ROC, показанной на рис. 4, составляет 0,967, что указывает на очень высокую диагностическую эффективность этого метода диагностики. При построении ROC-кривой и анализе координат кривой диагностическая ценность показателя ИЛ-10 для CIN II определена как ≥17,4 с чувствительностью 94,7% и специфичностью 87,5%.
В данном исследовании площадь под кривой AUC-ROC (рис. 5) равна 0,967, что свидетельствует об очень высокой диагностической эффективности данного метода диагностики. При построении ROC-кривой и анализе координат кривой диагностическая ценность показателя ИЛ-4 для CIN II оказалась ≥14,35 при чувствительности 89,5% и специфичности 81,2%.
Площадь под ROC-кривой уровня ФНО-α при диагностике CIN II составляет 0,924, что свидетельствует об очень высокой диагностической эффективности данного метода (рис. 6). При построении ROC-кривой и анализе координат кривой диагностическая значимость показателя ФНО-α для CIN II с чувствительностью 84,2% и специфичностью 81,2% определена как ФНО-α≥7,85.
Выводы
Проведенное исследование показало, что предраковые заболевания ШМ достоверно чаще выявляются у женщин репродуктивного возраста, при этом наиболее выраженные морфологические и кольпоскопические изменения характерны для пациенток с HSIL и ВПЧ-положительным статусом. Патологические кольпоскопические признаки (ацетобелый эпителий, мозаика, пунктация, йоднегативные зоны) значительно чаще встречались у женщин с LSIL и HSIL по сравнению с КГ.
Выявлена четкая ассоциация тяжести эпителиальных изменений с наличием высокоонкогенных генотипов ВПЧ, преимущественно 16, 18, 31, 33 и 52. Иммунологический анализ показал дисбаланс цитокинового профиля с повышением уровней противовоспалительных и провоспалительных цитокинов (ИЛ-10, ИЛ-4, ФНО-α), наиболее выраженный у пациенток с HSIL, что свидетельствует о прогрессировании патологического процесса и нарушении местного иммунного ответа.
При изучении полученных данных на основе ROC-кривой ИЛ-10≥14,0 был высокозначимым для CIN I с чувствительностью 87,5% и специфичностью 80,0% (AUC=0,948). Значение ИЛ-4 оказалось высоким для CIN II с чувствительностью 89,5% и специфичностью 81,2% при ИЛ-4≥14,35 (AUC=0,967). ФНО-α имеет диагностическое значение для CIN I с наибольшей чувствительностью 87,5% и специфичностью 90,0% при ФНО-α≥5,75.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Ихтиярова Гулчехра Акмаловна – д-р мед. наук, проф., зав. каф. акушерства и гинекологии №1 БухГосМИ. E-mail: ixtiyarova7272@mail.ru; ORCID: 0000-0002-2398-3711
Gulchekhra A. Ikhtiyarova – Dr. Sci. (Med.), Professor, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: ixtiyarova7272@mail.ru; ORCID: 0000-0002-2398-3711
Наврузова Нилуфар Орзижоновна – канд. мед. наук, ст. преподаватель каф. акушерства и гинекологии №1 БухГосМИ. E-mail: nilufar.navruzova.1988@gmail.com;
ORCID: 0000-0002-2817-8922
Nilufar O. Navruzova – Cand. Sci. (Med.), Senior Lecturer, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: nilufar.navruzova.1988@gmail.com; ORCID: 0000-0002-2817-8922
Каршиева Элнора Элбековна – базовый докторант ТашГМУ.
E-mail: karsiyevaelnora@gmail.com; ORCID: 0009-0009-4457-2813
Elnora E. Karshieva – Basic Doctoral Student, Tashkent State Medical University. E-mail: karsiyevaelnora@gmail.com; ORCID: 0009-0009-4457-2813
Оразов Мекан Рахимбердыевич – д-р мед. наук, проф., проф. каф. акушерства и гинекологии с курсом перинатологии Медицинского института ФГАОУ ВО РУДН. E-mail: omekan@mail.ru; ORCID: 0000-0002-1767-5536
Mekan R. Orazov – Dr. Sci. (Med.), Professor, Patrice Lumumba Peoples' Friendship University of Russia. E-mail: omekan@mail.ru; ORCID: 0000-0002-1767-5536
Каримова Гулрух Комиловна – канд. мед. наук, доц. каф. акушерства и гинекологии №1, БухГосМИ. E-mail: gulrukhkarimova9@gmail.ru; ORCID: 0000-0003-1931-1127
Gulrukh K. Karimova – Cand. Sci. (Med.), Associate Professor, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: gulrukhkarimova9@gmail.ru; ORCID: 0000-0003-1931-1127
Орипова Феруза Шопулатовна – д-р мед. наук, доц. каф. акушерства и гинекологии №1
БухГосМИ. E-mail: feruza_oripova@bsmi.uz; ORCID: 0000-0001-6719-7707
Feruza Sh. Oripova – Dr. Sci. (Med.), Associate Professor, Abu Ali ibn Sino Bukhara State Medical Institute. E-mail: feruza_oripova@bsmi.uz; ORCID: 0000-0001-6719-7707
Розикова Дилдора Кадировна – ассистент каф. акушерства и гинекологии №1 БухГосМИ.
E-mail: dili_4@mail.ru; ORCID: 0009-0005-3678-0701
Dildora K. Rozikova – Assistant, Abu Ali ibn Sino Bukhara State Medical Institute.
E-mail: dili_4@mail.ru; ORCID: 0009-0005-3678-0701
Ражабова Ойгул Исломовна – ассистент каф. фундаментальной медицины Азиатского международного университета. E-mail: oygul.rajabova.1997@gmail.com; ORCID: 0009-0005-5738-7853
Oygul I. Rajabova – Assistant, Asia International University.
E-mail: oygul.rajabova.1997@gmail.com; ORCID: 0009-0005-5738-7853
Поступила в редакцию: 19.01.2026
Поступила после рецензирования: 21.01.2026
Принята к публикации: 22.01.2026
Received: 19.01.2026
Revised: 21.01.2026
Accepted: 22.01.2026
Список исп. литературыСкрыть список1. Boccardo E, Lepique AP, Villa LL. The role of inflammation in HPV carcinogenesis. Carcinogenesis 2010;(31):1905-12. DOI: 10.1093/carcin/bgq176
2. Dahoud W, Michael CW, Gokozan H et al. Association of Bacterial Vaginosis and Human Papilloma Virus Infection With Cervical Squamous Intraepithelial Lesions. Am J Clin Pathol 2019;152(2):185-9. DOI: 10.1093/ajcp/aqz021
3. Zorzi M, Del Mistro A, Farruggio A et al. Use of a highrisk human papillomavirus DNA test as the primary test in a cervical cancer screening programme: a population-based cohort study. BJOG 2013;120(10):1260-7. DOI: 10.1111/1471-0528.12272
4. Лахно И.В. Лечение остроконечных кондилом: фокус на вагинальном дисбиозе. Репродуктивная эндокринология. 2016;28(1):30-2.
Lakhno I.V. Treatment of genital warts: focus on vaginal dysbiosis. Reproductive Endocrinology. 2016;28(1):30-2 (in Russian).
5. Bucchi L, Baldacchini F, Mancini S et al. Estimating the impact of an organised screening programme on cervical cancer incidence: a 26-year study from northern Italy. Int J Cancer 2018;144(5).
6. Chrysostomou AC, Stylianou DC, Constantinidou A, Kostrikis LG. Cervical Cancer Screening Programs in Europe: The Transition Towards HPV Vaccination and Population-Based HPV Testing. Viruses 2018;10(12). DOI: 10.3390/v10120729
7. Navruzova NO, Karshiyeva EE, Ikhtiyarova GA et al. Clinical and laboratory markers forecasting of cervical diseases and its prevention. Ann Romanian Soc Cell Biol 2021;25(4):13098-110.
8. Fernandes JV et al. The role of cytokines in HPV infection and cervical cancer progression. Cytokine Growth Factor Rev 2015;26(1):97-111.
9. Song D, Li H, Li H, Dai J. Effect of IL-6 and TNF-α on the progression of cervical intraepithelial neoplasia. Oncology Letters 2015;9(1):295-300.
10. Stabayeva L, Mergazina M, Kamyshanskiy Y et al. Myxoid Stromal Histophenotype Is Associated with High-Grade and Persistent Cervical Intraepithelial Neoplasia. Pathophysiology 2025;32(4):55.
11. Ротару Т.В., Ротару Л.И., Лапочкина Н.П. Генетическая предрасположенность при раке шейки матки. Акушерство, гинекология и репродукция. 2020;14(2):218-28.
Rotaru T.V., Rotaru L.I., Lapotchkina N.P. Genetic predisposition to cervical cancer. Obstetrics, Gynecology, and Reproduction. 2020;14(2):218-28 (in Russian).
12. Stanley M. Immune responses to human papillomavirus. Vaccine 2006;24(Suppl.1):S16-S22.
