Клинический разбор в общей медицине №02 2026
Far Eastern State Medical University, Khabarovsk, Russia
typ50@rambler.ru
Abstract
Heavy menstrual bleeding, classified as abnormal uterine bleeding, occurs, according to various sources, in 25–50% of women of reproductive age.
Aim. To study female students' awareness of menstrual blood loss patterns, its assessment, and its impact on their physical health.
Materials and Methods. Using a continuous observation method, we conducted a voluntary, anonymous online survey from March 17 to 22, 2025. The survey included 30 questions. A total of 53respondents responded. Since inclusion criteria for the study group included age between 18 and 25 years and complete completion of the survey, the sample consisted of 532 students, who were then divided into two comparison groups based on their year of study. The first comparison group included 278 junior-year students aged 18 to 20. The second comparison group included 254 female seniors aged 21 to 25 years.
Results. Analysis of the study results showed that 43.88% of respondents (aged 18 to 20 years) and 45.28% (aged 21 to 25 years) reported symptoms of sideropenic syndrome, while signs of hypoxic syndrome were detected in 218 (78.42%) and 186 (73.23%) respondents, respectively.
Conclusion. Analyzing our results, it is important to note that heavy menstrual bleeding, as a variant of abnormal uterine bleeding, is an important signal. Ignoring it can lead to missed opportunities for effective treatment of the underlying condition, which can negatively impact reproductive function.
Keywords: heavy menstrual bleeding, sideropenic syndrome, hypoxic syndrome, iron deficiency anemia.
For citation: Pestrikova T.Yu., Yurasova E.A., Kovalenko V.O. An interdisciplinary approach to the assessment of heavy menstrual bleeding in women of early reproductive age and its impact on the development of iron deficiency states. Clinical review for general practice. 2026; 7 (2): 12–17 (In Russ.). DOI: 10.47407/kr2026.7.02.00p4547
Oбильное менструальное кровотечение (ОМК), относящееся к категории аномальных маточных кровотечений (АМК), встречается, по разным данным, у 25–50% женщин репродуктивного возраста [1, 2]. ОМК определяется как избыточная менструальная кровопотеря (МКП), влияющая на физическое, эмоциональное, социальное и материальное благополучие женщины, может проявляться в качестве единственного симптома либо в сочетании с другими симптомами [3].
Важной проблемой, которой в последнее время уделяется все больше внимания, остается формирование дефицита железа у значительного числа молодых женщин с ОМК вплоть до развития железодефицитной анемии (ЖДА) примерно в 25% случаев [4, 5]. ЖДА является одним из самых распространенных заболеваний в мире и стоит на первом месте по частоте встречаемости у женщин детородного возраста [6, 7]. Распространенность анемии, в том числе ЖДА, зависит от многих причин: социально-экономических условий проживания, питания, кровотечений различной локализации [5].
Об актуальности проблемы свидетельствует провозглашенная недавно Комитетом по менструальным расстройствам Международной федерации акушеров и гинекологов (FIGO) инициатива, цель которой – повышение информированности пациенток, медицинской общественности и средств массовой информации о наличии прямой взаимосвязи между менструальными кровотечениями и дефицитом железа/развитием ЖДА для скорейшего решения этой злободневной проблемы на мировом уровне [8].
Материалы и методы
Методом сплошной выборки нами было проведено добровольное анонимное онлайн-анкетирование, которое длилось с 17 по 22 марта 2025 г. Анкетирование включало 30 вопросов. На вопросы анкеты ответили 532 респондентки. Поскольку критериями включения участниц опроса в группу исследования был возраст от 18 до 25 лет, а также полноценные ответы на вопросы анкеты, то по результатам отбора в выборку вошли 532 студентки, которые затем были распределены на две группы сравнения (ГС) соответственно курсу обучения. В ГС-1 вошли 278 студентки младших курсов в возрасте от 18 до 20 лет. В ГС-2 были включены 254 старшекурсницы в возрасте от 21 до 25 лет.
Для расчета МКП мы использовали параметры, по которым приблизительный объем менструальных выделений можно посчитать самостоятельно:
• скудные выделения – до 1 прокладки в сутки;
• умеренные выделения – 2–4 прокладки/тампона в сутки;
• обильные выделения – более 5 прокладок/тампонов в сутки.
Обычный тампон вмещает в среднем 10–12 мл крови и выделений, максимальная вместительность – 18 мл. Прокладки в среднем впитывают 14 мл крови, максимальная вместительность – около 20 мл. Средний объем чаши составляет 25–30 мл [9, 10].
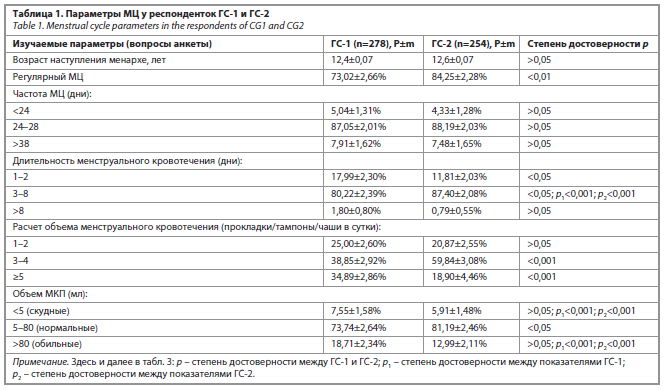
Оценка вариантов МКП осуществлялась в соответствии с рекомендациями FIGO (табл. 1) [11].
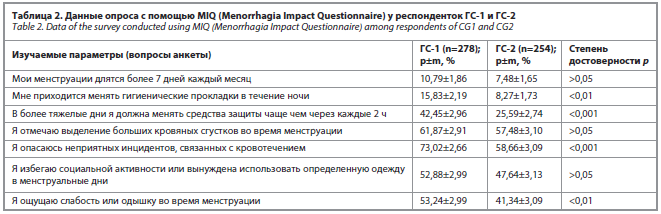
Наличие ОМК и их влияние на качество жизни оценивалось при помощи специального опросника MIQ (Menorrhagia Impact Questionnaire) [12].
Степень выраженности болевого синдрома оценивалась по 10-балльной визуальной аналоговой шкале (ВАШ) [13].
Нормальность распределения была рассчитана по критерию Колмогорова–Смирнова при помощи программы Statistica 10.0. Ни один показатель выборочной совокупности не был нормально распределен. Таким образом, различия между группами рассчитывались с помощью пакета прикладных программ Microsoft Office 2018 с использованием критериев χ2 и Краскела–Уоллиса и считались статистически значимыми при p<0,05.
Корреляционный анализ был проведен с использованием коэффициента ранговой корреляции Спирмена, а показатель силы связи между показателями был оценен по шкале Чеддока.
Результаты
Средний возраст в ГС-1 составил 18,9±0,04 года, а возраст начала менархе – 12,4±0,07. В ГС-2 аналогичное распределение было следующим: 22,1±0,05 и 12,6±0,07 года соответственно.
Как следует из данных табл. 1, регулярный менструальный цикл (МЦ), когда интервал от самого короткого до самого длинного МЦ был ≤9 дней, достоверно значимо встречался среди студенток ГС-2 (214 человек, 84,25%) по сравнению с ГС-1 (203 человека, 73,02%); p<0,01. В отношении продолжительности МЦ достоверных различий между группами получено не было (p>0,05). У большинства респонденток в обеих группах он находился в интервале 24–38 дней: ГС-1 – 242 (87,05%) человека, ГС-2 – 224 (88,19%).
Оценка продолжительности кровотечения во время менструаций показала, что в обеих группах преобладали менструации от 3 до 8 дней (p1<0,001; p2<0,001). Тем не менее следует отметить, что в ГС-1 (50 человек, 17,99%) достоверно чаще (p<0,05) менструальное кровотечение продолжалось в диапазоне от 1 до 2 дней по сравнению с данными ГС-2 (30 человек, 11,81%); см. табл. 1.
В ГС-1 респондентки указали, что они ежедневно во время менструации используют наибольшее количество средств защиты по сравнению с аналогичными данными ГС-2 (p<0,001); см. табл. 1.
Важным аспектом исследования было уточнение количества капель в прокладках, в результате чего было отмечено, что как в ГС-1 (52 человека, 18,71%), так и в ГС-2 (33 человека, 12,99%) респондентки вынуждены использовать средства защиты с 6–8 каплями (Супер+), однако достоверных различий между группами выявлено не было (p>0,05). Расчет объема менструального кровотечения (прокладки/тампоны/чаши в сутки) показал, что как скудные, так и обильные менструации в ГС-1 и ГС-2 встречались статистически значимо реже (p1<0,001; p2<0,001), чем менструации с нормальными параметрами кровопотери.
Нами были выявлены следующие корреляционные связи: с увеличением возраста респонденток (ГС-2) они утверждали, что в более тяжелые дни необходимость менять средства защиты чаще, т.е. каждые 2 ч (r=-0,20; p<0,05), у них была реже; МЦ имел регулярный характер (r=0,13; p<0,05); респондентки реже пользовались ежедневными прокладками Супер+ (r=-0,14; p<0,05) и чаще посещали гинеколога (r=0,17; p<0,05).
Согласно результатам ответов по опроснику MIQ, респондентки ГС-1 по сравнению с респондентками ГС-2 достоверно чаще (p<0,01) отмечали такие проявления, как смена средств защиты в тяжелые дни чаще чем через каждые 2 ч (118 человек, 42,25% vs. 65 человек, 25,59%), а также более частую смену прокладок в течение ночи (15,83% vs. 8,27% соответственно); p<0,01.
Они чаще опасались неприятных инцидентов, связанных с кровотечением, – 203 (73,02%) vs. 140 (58,66%), p<0,01, – и ощущали слабость или одышку во время менструации – 148 (53,24%) vs. 105 (41,34%), p<0,01 (табл. 2).
Из проявлений сидеропенического синдрома 43,88±2,98% респонденток ГС-1 и 45,28±3,12% ГС-2 отметили наличие изменений кожи (пигментации цвета кофе с молоком), слизистых оболочек (заеды в углу рта) и волос (ломкость, тусклость, раздваивание кончиков, алопеция, ранняя седина). Статистически значимые результаты были получены по изменению кожи и слизистых с преобладанием их в ГС-1 (p<0,05) по сравнению с ГС-2. В то же время в ГС-2 преобладали такие проявления, как изменения со стороны волос (p<0,05; табл. 3).
Полученные данные свидетельствуют о том, что число респонденток с проявлениями сидеропенического синдрома как в ГС-1 (p1<0,05), так и в ГС-2 (p2<0,05) было достоверно меньше по сравнению с его отсутствием.
При уменьшении продолжительности МЦ (<24 дней) респондентки чаще отмечали изменение обоняния (r=0,13; p<0,05) и вкуса (r=0,18; p<0,05). Среди респонденток 29 (5,42%) обращались за медицинской помощью (скорая медицинская помощь, вызов врача на дом, поликлиника) во время менструации (r=0,14; p<0,05). При увеличении длительности кровотечения (>8 дней) респондентки указывали на появление симптомов, характеризующих изменения на коже (r=0,13; p<0,05).
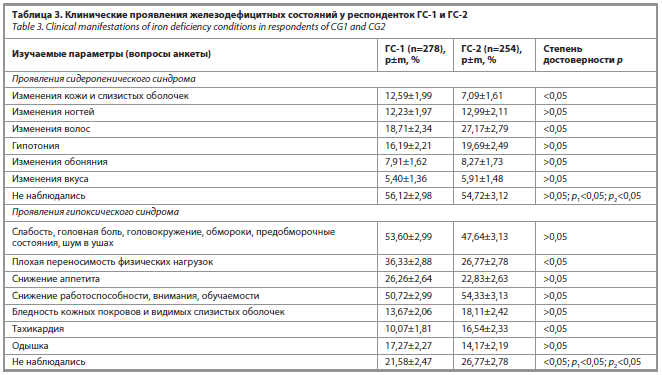
При определении клинических симптомов гипоксического синдрома была отмечена плохая переносимость физических нагрузок, которая чаще наблюдалась в ГС-1 по сравнению с ГС-2 (101 человек, 36,33% vs. 68 человек, 26,77%); p<0,05. Однако в ГС-2, по сравнению с ГС-1, чаще выявлено наличие тахикардии (42 человека, 16,54% vs. 28 человек, 10,07%; p<0,05); см. табл. 3.
Следовательно, респондентки с наличием симптомов гипоксического синдрома преобладали как в ГС-1 (p<0,05), так и в ГС-2 (p<0,05).
Степень выраженности боли во время менструации по ВАШ была достоверно выше в ГС-1 (5,9±0,13 балла) по сравнению с данными ГС-2, где средний балл был равен 5,3±0,13; p=0,01.
Корреляция между данными ВАШ и величиной МКП показала, что при увеличении возраста (ГС-2) сумма баллов по ВАШ уменьшалась (r=-0,14; p<0,05), а при усилении болевого синдрома по ВАШ увеличивалась частота смены гигиенических прокладок в течение ночи (r=0,22; p<0,01). Респондентки чаще отмечали сочетания болевых ощущений и выделений больших кровяных сгустков во время менструации (r=0,20; p<0,05). В период менструации девушки чаще избегали социальной активности, были вынуждены использовать определенную одежду (r=0,29; p<0,01). Респондентки чаще испытывали слабость или одышку во время менструации (r=0,38; p<0,01). У них чаще наблюдались такие симптомы, как слабость, головная боль, головокружение, обмороки, предобморочные состояния, шум в ушах (r=0,22; p<0,01).
Для купирования болевого симптома респондентки как ГС-1, так и ГС-2 использовали нестероидные противовоспалительные препараты (НПВП) – 112 (40,29%) vs. 103 (40,55%) человек – и спазмолитические средства. Хотя достоверных различий между использованием НПВП и спазмолитиками не было отмечено (p>0,05).
Респондентки ГС-2 (161 человек, 63,39%), в отличие от студенток ГС-1 (132, 51,97%), посещали гинеколога регулярно (1 раз в год; p<0,01) в соответствии с графиком профилактических осмотров.
В связи с верифицированным диагнозом ЖДА 27 (9,71%) студенток ГС-1 и 20 (7,87%) студенток ГС-2 (p>0,05) принимали препараты железа по назначению терапевта.
Таким образом, даже при МКП (кровопотеря >80 мл), которая была отмечена у 145 респонденток (27,26%) из общего числа опрошенных (532 респондентки), лишь 47 (8,83%) девушек, т.е. в 3 раза меньше, принимают препараты железа с профилактической целью (p<0,001).
Обсуждение
В последние годы сохранение репродуктивного здоровья становится одним из самых актуальных вопросов современной медицины, что связано с увеличением частоты бесплодных браков, а также проблем в сфере планирования семьи.
Несмотря на то, что в целом регулярность МЦ (ГС-1 – 73,02%; ГС-2 – 84,25%) среди опрошенных статистически значимо преобладала (p1<0,001; p2<0,001), по распространенности МКП при кровопотере >80 мл (145 человек, 27,26%) и при кровопотере 50–80 мл (260 человек, 48,87%) в суммарном выражении ГС-1 и ГС-2 МЦ нельзя однозначно отнести к варианту нормы. При этом 43,88% респонденток ГС-1 и 45,28% ГС-2 отметили у себя наличие симптомов сидеропенического синдрома, а признаки гипоксического синдрома были у 218 (78,42%) девушек ГС-1 и у 186 (73,23%) респонденток ГС-2.
В то же время, согласно опроснику MIQ, респондентки ГС-1, по сравнению с ГС-2, чаще ощущали признаки гипоксического синдрома: слабость или одышку во время менструации – 148 (53,24%) vs. 105 (41,34%) (p<0,01).
Следовательно, сочетание ОМК/МКП и симптомов ЖДА, по данным нашего исследования, находилось в интервале от 36,33 до 53,24% у опрошенных ГС-1 и от 26,77 до 45,28% в ГС-2, что зависело от характера задаваемых вопросов. Респондентки отметили, что им было проще отвечать на вопросы анкеты MIQ, чем на вопросы, касающиеся параметров МЦ.
По нашим данным, только 68 (24,46%) студенток ГС-1 и 61 (24,02%) студентка ГС-2 принимали препараты железа по назначению терапевта, т.е. препараты железа принимала каждая пятая девушка групп исследования, тогда как симптомы ЖДА были зафиксированы у каждой 3–2-й респондентки.
По мнению ряда исследователей, основными причинами развития ЖДА у женщин служат ОМК. Основными клиническими проявлениями ЖДА являются гипоксический и сидеропенический синдромы. Гипоксический синдром включает общие для всех анемий симптомы: бледность, усиленное сердцебиение, шум в ушах, головную боль, слабость. К проявлениям сидеропенического синдрома относятся извращения вкуса, сухость кожи, изменение ногтей, выпадение волос, ангулярный стоматит, жжение языка, диспептический синдром. Многообразие клинических симптомов железодефицита объясняется широким спектром метаболических нарушений, к которым приводит дисфункция железосодержащих и железозависимых ферментов [14].
В современную литературу включен ряд терминов, подчеркивающих проблему ОМК. Так, тяжелое менструальное кровотечение определяется как чрезмерная МКП>80 мл за цикл, что неблагоприятно влияет на физическую активность женщины, нарушает эмоциональное, социальное благополучие и качество жизни [15].
О тяжелом менструальном кровотечении следует говорить при наличии сгустков во время менструации ≥1 см в диаметре и необходимости частой смены подкладок или тампонов (чаще чем 1 раз в час) [16].
В нашем исследовании респондентки чаще отмечали сочетания болевых ощущений и выделений больших кровяных сгустков во время менструации (r=0,20; p<0,05). Корреляция между данными ВАШ и величиной МКП показала, что при усилении болевого синдрома по ВАШ увеличивалась частота смены гигиенических прокладок в течение ночи (r=0,22; p<0,01).
По данным ряда исследователей, для купирования болевого симптома во время менструации эффективно использование НПВП [17]. Для купирования болевого симптома респондентки как ГС-1, так и ГС-2 использовали НПВП: 112 (40,29%) vs. 103 (40,55%) человек. Респондентки отмечали, что НПВП они принимают самостоятельно и бесконтрольно.
По мнению ряда исследователей, при использовании НПВП нужно учитывать негативное воздействие этих препаратов на репродуктивную систему. Блокирование фермента циклооксигеназы и нарушение синтеза простагландинов приводит к отклонениям в овуляторном процессе, препятствуя разрушению зрелого фолликула. Особенно важно принимать во внимание данные эффекты у женщин, планирующих беременность [18, 19].
Анализ результатов нашего исследования показал, что несмотря на то, что респондентки ГС-1 (132 человека, 51,97%) и ГС-2 (161 человек, 63,39%) посещают гинеколога регулярно (1 раз в год) в соответствии с графиком профилактических осмотров для исключения патологии воспалительного генеза, они зачастую не осведомлены о характеристиках нормального МЦ, хотя и связывают наличие чрезмерной МКП с ухудшением общего самочувствия, снижением работоспособности, что наиболее характерно для девушек в возрасте от 18 до 20 лет.
Абсолютно неожиданным стало то, что девушки с ОМК/МКП не указали на прием транексамовой кислоты как средства, снижающего величину кровопотери. Транексамовую кислоту рекомендуется использовать у пациенток с АМК в качестве 1-й линии негормональной терапии для снижения объема кровопотери. Применение транексамовой кислоты в дозе 3 г/сут (в тяжелых случаях – до 4 г/сут) в течение 4 дней блокирует локальные фибринолитические процессы в эндометрии, снижает кровопотерю на 40–60% [20].
В нашем исследовании девушки активно пользовались НПВП с целью устранения болевого симптома. Следует отметить, что, по данным клинических рекомендаций, НПВП снижают уровень простагландинов путем ингибирования циклооксигеназы, что способствует сужению сосудов. Снижение кровопотери на НПВП составляет 30–40%. Лечение начинают с 1-го дня менструации или за несколько дней до, продолжают до остановки кровотечения согласно инструкции по применению, при отсутствии противопоказаний [21].
По полученным нами данным, только 29 (5,42%) респонденток обращались за медицинской помощью (скорая медицинская помощь, вызов врача на дом, поликлиника) во время менструации (r=0,14; p<0,05). Остальные девушки при посещении гинеколога ставят перед ним совершенно другие цели, в основном связанные с наличием патологических выделений из влагалища. Поэтому акцент с ОМК, сопровождающегося проявлениями ЖДА, смещается на более насущные проблемы, связанные с патологией гениталий воспалительного генеза.
Безусловно, врач-терапевт, к которому обращаются пациентки, верифицирует диагноз ЖДА на основе клинической симптоматики и результатов лабораторных исследований, но, как правило, в силу своей специфики он не уточняет отдельные моменты, связанные с ОМК. Кроме этого, пациентки обращаются к дерматологу/ стоматологу и т.д. по поводу наличия симптомов сидеропенического синдрома, ими также верифицируется соответствующий диагноз без учета первопричины, которой могут быть ОМК.
Анализируя полученные нами результаты, необходимо отметить, что АМК/ОМК – это важный сигнал, пренебрегая которым можно упустить шанс эффективного лечения заболевания, лежащего в их основе. Поэтому междисциплинарный подход, включающий четкий дифференциальный анализ состояния менструальной функции у пациенток репродуктивного возраста, позволит не только установить причину АМК/ОМК и сохранить репродуктивный потенциал молодежи, но и снизить у них частоту осложнений, связанных с наличием железодефицитных состояний.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки.
Conflict of interest. The authors declare that there is not conflict of interests.
Funding. The work was carried out without sponsorship.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Пестрикова Татьяна Юрьевна – д-р мед. наук, проф., зав. каф. акушерства и гинекологии ФГБОУ ВО ДВГМУ. E-mail: typ50@rambler.ru; ORCID: 0000-0003-0219-3400
Tatyana Yu. Pestrikova – Dr. Sci. (Med.), Professor, Far Eastern State Medical University.
E-mail: typ50@rambler.ru; ORCID: 0000-0003-0219-3400
Юрасова Елена Анатольевна – д-р мед. наук, проф. каф. акушерства и гинекологии ФГБОУ ВО ДВГМУ. E-mail: urasovaea@yandex.ru; ORCID: 0000-0002-7771-3549
Elena A. Yurasova – Dr. Sci. (Med.), Professor, Far Eastern State Medical University.
Е-mail: urasovaea@yandex.ru; ORCID: 0000-0002-7771-3549
Коваленко Владислав Олегович – ординатор каф. акушерства и гинекологии ФГБОУ ВО ДВГМУ. E-mail: spr1te2002@mail.ru; ORCID: 0009-0006-6190-7599
Vladislav O. Kovalenko – Resident, Far Eastern State Medical University.
E-mail: spr1te2002@mail.ru; ORCID: 0009-0006-6190-7599
Поступила в редакцию: 17.04.2025
Поступила после рецензирования: 14.05.2025
Принята к публикации: 26.06.2025
Received: 17.04.2025
Revised: 14.05.2025
Accepted: 26.06.2025
Клинический разбор в общей медицине №02 2026
Междисциплинарный подход к оценке обильных менструальных кровотечений у женщин раннего репродуктивного возраста и их влияние на развитие железодефицитных состояний
Номера страниц в выпуске:12-17
Аннотация
Обильное менструальное кровотечение, относящееся к категории аномальных маточных кровотечений, встречается, по разным данным, у 25–50% женщин репродуктивного возраста.
Цель. Изучить осведомленность студенток о вариантах менструальной кровопотери, ее оценке и влиянии на соматическое состояние.
Материалы и методы. Методом сплошного наблюдения нами было проведено добровольное анонимное онлайн-анкетирование, которое длилось с 17 по 22 марта 2025 г. Анкетирование включало 30 вопросов. На вопросы анкеты ответили 532 респондентки в возрасте от 18 до 25 лет.
Результаты. Анализ результатов исследования показал, что 43,88% респонденток (в возрасте от 18 до 20 лет) и 45,28% (в возрасте от 21 до 25 лет) отметили у себя наличие симптомов сидеропенического синдрома, а признаки гипоксического синдрома были выявлены соответственно у 218 (78,42%) и у 186 (73,23%) респонденток.
Заключение. Анализируя полученные нами результаты, необходимо отметить, что обильные менструальные кровотечения, как вариант аномального маточного кровотечения, – это важный сигнал, пренебрегая которым можно упустить шанс эффективного лечения заболевания, лежащего в их основе, что может оказать негативное влияние на реализацию репродуктивной функции.
Ключевые слова: обильное менструальное кровотечение, сидеропенический синдром, гипоксический синдром, железодефицитная анемия.
Для цитирования: Пестрикова Т.Ю., Юрасова Е.А., Коваленко В.О. Междисциплинарный подход к оценке обильных менструальных кровотечений у женщин раннего репродуктивного возраста и их влияние на развитие железодефицитных состояний. Клинический разбор в общей медицине. 2026; 7 (2): 12–17. DOI: 10.47407/kr2026.7.02.00p4547
Обильное менструальное кровотечение, относящееся к категории аномальных маточных кровотечений, встречается, по разным данным, у 25–50% женщин репродуктивного возраста.
Цель. Изучить осведомленность студенток о вариантах менструальной кровопотери, ее оценке и влиянии на соматическое состояние.
Материалы и методы. Методом сплошного наблюдения нами было проведено добровольное анонимное онлайн-анкетирование, которое длилось с 17 по 22 марта 2025 г. Анкетирование включало 30 вопросов. На вопросы анкеты ответили 532 респондентки в возрасте от 18 до 25 лет.
Результаты. Анализ результатов исследования показал, что 43,88% респонденток (в возрасте от 18 до 20 лет) и 45,28% (в возрасте от 21 до 25 лет) отметили у себя наличие симптомов сидеропенического синдрома, а признаки гипоксического синдрома были выявлены соответственно у 218 (78,42%) и у 186 (73,23%) респонденток.
Заключение. Анализируя полученные нами результаты, необходимо отметить, что обильные менструальные кровотечения, как вариант аномального маточного кровотечения, – это важный сигнал, пренебрегая которым можно упустить шанс эффективного лечения заболевания, лежащего в их основе, что может оказать негативное влияние на реализацию репродуктивной функции.
Ключевые слова: обильное менструальное кровотечение, сидеропенический синдром, гипоксический синдром, железодефицитная анемия.
Для цитирования: Пестрикова Т.Ю., Юрасова Е.А., Коваленко В.О. Междисциплинарный подход к оценке обильных менструальных кровотечений у женщин раннего репродуктивного возраста и их влияние на развитие железодефицитных состояний. Клинический разбор в общей медицине. 2026; 7 (2): 12–17. DOI: 10.47407/kr2026.7.02.00p4547
An interdisciplinary approach to the assessment of heavy menstrual bleeding in women of early reproductive age and its impact on the development of iron deficiency states
Tatyana Yu. Pestrikova, Elena A. Yurasova, Vladislav O. KovalenkoFar Eastern State Medical University, Khabarovsk, Russia
typ50@rambler.ru
Abstract
Heavy menstrual bleeding, classified as abnormal uterine bleeding, occurs, according to various sources, in 25–50% of women of reproductive age.
Aim. To study female students' awareness of menstrual blood loss patterns, its assessment, and its impact on their physical health.
Materials and Methods. Using a continuous observation method, we conducted a voluntary, anonymous online survey from March 17 to 22, 2025. The survey included 30 questions. A total of 53respondents responded. Since inclusion criteria for the study group included age between 18 and 25 years and complete completion of the survey, the sample consisted of 532 students, who were then divided into two comparison groups based on their year of study. The first comparison group included 278 junior-year students aged 18 to 20. The second comparison group included 254 female seniors aged 21 to 25 years.
Results. Analysis of the study results showed that 43.88% of respondents (aged 18 to 20 years) and 45.28% (aged 21 to 25 years) reported symptoms of sideropenic syndrome, while signs of hypoxic syndrome were detected in 218 (78.42%) and 186 (73.23%) respondents, respectively.
Conclusion. Analyzing our results, it is important to note that heavy menstrual bleeding, as a variant of abnormal uterine bleeding, is an important signal. Ignoring it can lead to missed opportunities for effective treatment of the underlying condition, which can negatively impact reproductive function.
Keywords: heavy menstrual bleeding, sideropenic syndrome, hypoxic syndrome, iron deficiency anemia.
For citation: Pestrikova T.Yu., Yurasova E.A., Kovalenko V.O. An interdisciplinary approach to the assessment of heavy menstrual bleeding in women of early reproductive age and its impact on the development of iron deficiency states. Clinical review for general practice. 2026; 7 (2): 12–17 (In Russ.). DOI: 10.47407/kr2026.7.02.00p4547
Oбильное менструальное кровотечение (ОМК), относящееся к категории аномальных маточных кровотечений (АМК), встречается, по разным данным, у 25–50% женщин репродуктивного возраста [1, 2]. ОМК определяется как избыточная менструальная кровопотеря (МКП), влияющая на физическое, эмоциональное, социальное и материальное благополучие женщины, может проявляться в качестве единственного симптома либо в сочетании с другими симптомами [3].
Важной проблемой, которой в последнее время уделяется все больше внимания, остается формирование дефицита железа у значительного числа молодых женщин с ОМК вплоть до развития железодефицитной анемии (ЖДА) примерно в 25% случаев [4, 5]. ЖДА является одним из самых распространенных заболеваний в мире и стоит на первом месте по частоте встречаемости у женщин детородного возраста [6, 7]. Распространенность анемии, в том числе ЖДА, зависит от многих причин: социально-экономических условий проживания, питания, кровотечений различной локализации [5].
Об актуальности проблемы свидетельствует провозглашенная недавно Комитетом по менструальным расстройствам Международной федерации акушеров и гинекологов (FIGO) инициатива, цель которой – повышение информированности пациенток, медицинской общественности и средств массовой информации о наличии прямой взаимосвязи между менструальными кровотечениями и дефицитом железа/развитием ЖДА для скорейшего решения этой злободневной проблемы на мировом уровне [8].
Материалы и методы
Методом сплошной выборки нами было проведено добровольное анонимное онлайн-анкетирование, которое длилось с 17 по 22 марта 2025 г. Анкетирование включало 30 вопросов. На вопросы анкеты ответили 532 респондентки. Поскольку критериями включения участниц опроса в группу исследования был возраст от 18 до 25 лет, а также полноценные ответы на вопросы анкеты, то по результатам отбора в выборку вошли 532 студентки, которые затем были распределены на две группы сравнения (ГС) соответственно курсу обучения. В ГС-1 вошли 278 студентки младших курсов в возрасте от 18 до 20 лет. В ГС-2 были включены 254 старшекурсницы в возрасте от 21 до 25 лет.
Для расчета МКП мы использовали параметры, по которым приблизительный объем менструальных выделений можно посчитать самостоятельно:
• скудные выделения – до 1 прокладки в сутки;
• умеренные выделения – 2–4 прокладки/тампона в сутки;
• обильные выделения – более 5 прокладок/тампонов в сутки.
Обычный тампон вмещает в среднем 10–12 мл крови и выделений, максимальная вместительность – 18 мл. Прокладки в среднем впитывают 14 мл крови, максимальная вместительность – около 20 мл. Средний объем чаши составляет 25–30 мл [9, 10].
Оценка вариантов МКП осуществлялась в соответствии с рекомендациями FIGO (табл. 1) [11].
Наличие ОМК и их влияние на качество жизни оценивалось при помощи специального опросника MIQ (Menorrhagia Impact Questionnaire) [12].
Степень выраженности болевого синдрома оценивалась по 10-балльной визуальной аналоговой шкале (ВАШ) [13].
Нормальность распределения была рассчитана по критерию Колмогорова–Смирнова при помощи программы Statistica 10.0. Ни один показатель выборочной совокупности не был нормально распределен. Таким образом, различия между группами рассчитывались с помощью пакета прикладных программ Microsoft Office 2018 с использованием критериев χ2 и Краскела–Уоллиса и считались статистически значимыми при p<0,05.

Корреляционный анализ был проведен с использованием коэффициента ранговой корреляции Спирмена, а показатель силы связи между показателями был оценен по шкале Чеддока.
Результаты
Средний возраст в ГС-1 составил 18,9±0,04 года, а возраст начала менархе – 12,4±0,07. В ГС-2 аналогичное распределение было следующим: 22,1±0,05 и 12,6±0,07 года соответственно.
Как следует из данных табл. 1, регулярный менструальный цикл (МЦ), когда интервал от самого короткого до самого длинного МЦ был ≤9 дней, достоверно значимо встречался среди студенток ГС-2 (214 человек, 84,25%) по сравнению с ГС-1 (203 человека, 73,02%); p<0,01. В отношении продолжительности МЦ достоверных различий между группами получено не было (p>0,05). У большинства респонденток в обеих группах он находился в интервале 24–38 дней: ГС-1 – 242 (87,05%) человека, ГС-2 – 224 (88,19%).
Оценка продолжительности кровотечения во время менструаций показала, что в обеих группах преобладали менструации от 3 до 8 дней (p1<0,001; p2<0,001). Тем не менее следует отметить, что в ГС-1 (50 человек, 17,99%) достоверно чаще (p<0,05) менструальное кровотечение продолжалось в диапазоне от 1 до 2 дней по сравнению с данными ГС-2 (30 человек, 11,81%); см. табл. 1.
В ГС-1 респондентки указали, что они ежедневно во время менструации используют наибольшее количество средств защиты по сравнению с аналогичными данными ГС-2 (p<0,001); см. табл. 1.
Важным аспектом исследования было уточнение количества капель в прокладках, в результате чего было отмечено, что как в ГС-1 (52 человека, 18,71%), так и в ГС-2 (33 человека, 12,99%) респондентки вынуждены использовать средства защиты с 6–8 каплями (Супер+), однако достоверных различий между группами выявлено не было (p>0,05). Расчет объема менструального кровотечения (прокладки/тампоны/чаши в сутки) показал, что как скудные, так и обильные менструации в ГС-1 и ГС-2 встречались статистически значимо реже (p1<0,001; p2<0,001), чем менструации с нормальными параметрами кровопотери.
Нами были выявлены следующие корреляционные связи: с увеличением возраста респонденток (ГС-2) они утверждали, что в более тяжелые дни необходимость менять средства защиты чаще, т.е. каждые 2 ч (r=-0,20; p<0,05), у них была реже; МЦ имел регулярный характер (r=0,13; p<0,05); респондентки реже пользовались ежедневными прокладками Супер+ (r=-0,14; p<0,05) и чаще посещали гинеколога (r=0,17; p<0,05).
Согласно результатам ответов по опроснику MIQ, респондентки ГС-1 по сравнению с респондентками ГС-2 достоверно чаще (p<0,01) отмечали такие проявления, как смена средств защиты в тяжелые дни чаще чем через каждые 2 ч (118 человек, 42,25% vs. 65 человек, 25,59%), а также более частую смену прокладок в течение ночи (15,83% vs. 8,27% соответственно); p<0,01.
Они чаще опасались неприятных инцидентов, связанных с кровотечением, – 203 (73,02%) vs. 140 (58,66%), p<0,01, – и ощущали слабость или одышку во время менструации – 148 (53,24%) vs. 105 (41,34%), p<0,01 (табл. 2).
Из проявлений сидеропенического синдрома 43,88±2,98% респонденток ГС-1 и 45,28±3,12% ГС-2 отметили наличие изменений кожи (пигментации цвета кофе с молоком), слизистых оболочек (заеды в углу рта) и волос (ломкость, тусклость, раздваивание кончиков, алопеция, ранняя седина). Статистически значимые результаты были получены по изменению кожи и слизистых с преобладанием их в ГС-1 (p<0,05) по сравнению с ГС-2. В то же время в ГС-2 преобладали такие проявления, как изменения со стороны волос (p<0,05; табл. 3).
Полученные данные свидетельствуют о том, что число респонденток с проявлениями сидеропенического синдрома как в ГС-1 (p1<0,05), так и в ГС-2 (p2<0,05) было достоверно меньше по сравнению с его отсутствием.
При уменьшении продолжительности МЦ (<24 дней) респондентки чаще отмечали изменение обоняния (r=0,13; p<0,05) и вкуса (r=0,18; p<0,05). Среди респонденток 29 (5,42%) обращались за медицинской помощью (скорая медицинская помощь, вызов врача на дом, поликлиника) во время менструации (r=0,14; p<0,05). При увеличении длительности кровотечения (>8 дней) респондентки указывали на появление симптомов, характеризующих изменения на коже (r=0,13; p<0,05).


При определении клинических симптомов гипоксического синдрома была отмечена плохая переносимость физических нагрузок, которая чаще наблюдалась в ГС-1 по сравнению с ГС-2 (101 человек, 36,33% vs. 68 человек, 26,77%); p<0,05. Однако в ГС-2, по сравнению с ГС-1, чаще выявлено наличие тахикардии (42 человека, 16,54% vs. 28 человек, 10,07%; p<0,05); см. табл. 3.
Следовательно, респондентки с наличием симптомов гипоксического синдрома преобладали как в ГС-1 (p<0,05), так и в ГС-2 (p<0,05).
Степень выраженности боли во время менструации по ВАШ была достоверно выше в ГС-1 (5,9±0,13 балла) по сравнению с данными ГС-2, где средний балл был равен 5,3±0,13; p=0,01.
Корреляция между данными ВАШ и величиной МКП показала, что при увеличении возраста (ГС-2) сумма баллов по ВАШ уменьшалась (r=-0,14; p<0,05), а при усилении болевого синдрома по ВАШ увеличивалась частота смены гигиенических прокладок в течение ночи (r=0,22; p<0,01). Респондентки чаще отмечали сочетания болевых ощущений и выделений больших кровяных сгустков во время менструации (r=0,20; p<0,05). В период менструации девушки чаще избегали социальной активности, были вынуждены использовать определенную одежду (r=0,29; p<0,01). Респондентки чаще испытывали слабость или одышку во время менструации (r=0,38; p<0,01). У них чаще наблюдались такие симптомы, как слабость, головная боль, головокружение, обмороки, предобморочные состояния, шум в ушах (r=0,22; p<0,01).
Для купирования болевого симптома респондентки как ГС-1, так и ГС-2 использовали нестероидные противовоспалительные препараты (НПВП) – 112 (40,29%) vs. 103 (40,55%) человек – и спазмолитические средства. Хотя достоверных различий между использованием НПВП и спазмолитиками не было отмечено (p>0,05).
Респондентки ГС-2 (161 человек, 63,39%), в отличие от студенток ГС-1 (132, 51,97%), посещали гинеколога регулярно (1 раз в год; p<0,01) в соответствии с графиком профилактических осмотров.
В связи с верифицированным диагнозом ЖДА 27 (9,71%) студенток ГС-1 и 20 (7,87%) студенток ГС-2 (p>0,05) принимали препараты железа по назначению терапевта.
Таким образом, даже при МКП (кровопотеря >80 мл), которая была отмечена у 145 респонденток (27,26%) из общего числа опрошенных (532 респондентки), лишь 47 (8,83%) девушек, т.е. в 3 раза меньше, принимают препараты железа с профилактической целью (p<0,001).
Обсуждение
В последние годы сохранение репродуктивного здоровья становится одним из самых актуальных вопросов современной медицины, что связано с увеличением частоты бесплодных браков, а также проблем в сфере планирования семьи.
Несмотря на то, что в целом регулярность МЦ (ГС-1 – 73,02%; ГС-2 – 84,25%) среди опрошенных статистически значимо преобладала (p1<0,001; p2<0,001), по распространенности МКП при кровопотере >80 мл (145 человек, 27,26%) и при кровопотере 50–80 мл (260 человек, 48,87%) в суммарном выражении ГС-1 и ГС-2 МЦ нельзя однозначно отнести к варианту нормы. При этом 43,88% респонденток ГС-1 и 45,28% ГС-2 отметили у себя наличие симптомов сидеропенического синдрома, а признаки гипоксического синдрома были у 218 (78,42%) девушек ГС-1 и у 186 (73,23%) респонденток ГС-2.
В то же время, согласно опроснику MIQ, респондентки ГС-1, по сравнению с ГС-2, чаще ощущали признаки гипоксического синдрома: слабость или одышку во время менструации – 148 (53,24%) vs. 105 (41,34%) (p<0,01).
Следовательно, сочетание ОМК/МКП и симптомов ЖДА, по данным нашего исследования, находилось в интервале от 36,33 до 53,24% у опрошенных ГС-1 и от 26,77 до 45,28% в ГС-2, что зависело от характера задаваемых вопросов. Респондентки отметили, что им было проще отвечать на вопросы анкеты MIQ, чем на вопросы, касающиеся параметров МЦ.
По нашим данным, только 68 (24,46%) студенток ГС-1 и 61 (24,02%) студентка ГС-2 принимали препараты железа по назначению терапевта, т.е. препараты железа принимала каждая пятая девушка групп исследования, тогда как симптомы ЖДА были зафиксированы у каждой 3–2-й респондентки.
По мнению ряда исследователей, основными причинами развития ЖДА у женщин служат ОМК. Основными клиническими проявлениями ЖДА являются гипоксический и сидеропенический синдромы. Гипоксический синдром включает общие для всех анемий симптомы: бледность, усиленное сердцебиение, шум в ушах, головную боль, слабость. К проявлениям сидеропенического синдрома относятся извращения вкуса, сухость кожи, изменение ногтей, выпадение волос, ангулярный стоматит, жжение языка, диспептический синдром. Многообразие клинических симптомов железодефицита объясняется широким спектром метаболических нарушений, к которым приводит дисфункция железосодержащих и железозависимых ферментов [14].
В современную литературу включен ряд терминов, подчеркивающих проблему ОМК. Так, тяжелое менструальное кровотечение определяется как чрезмерная МКП>80 мл за цикл, что неблагоприятно влияет на физическую активность женщины, нарушает эмоциональное, социальное благополучие и качество жизни [15].
О тяжелом менструальном кровотечении следует говорить при наличии сгустков во время менструации ≥1 см в диаметре и необходимости частой смены подкладок или тампонов (чаще чем 1 раз в час) [16].
В нашем исследовании респондентки чаще отмечали сочетания болевых ощущений и выделений больших кровяных сгустков во время менструации (r=0,20; p<0,05). Корреляция между данными ВАШ и величиной МКП показала, что при усилении болевого синдрома по ВАШ увеличивалась частота смены гигиенических прокладок в течение ночи (r=0,22; p<0,01).
По данным ряда исследователей, для купирования болевого симптома во время менструации эффективно использование НПВП [17]. Для купирования болевого симптома респондентки как ГС-1, так и ГС-2 использовали НПВП: 112 (40,29%) vs. 103 (40,55%) человек. Респондентки отмечали, что НПВП они принимают самостоятельно и бесконтрольно.
По мнению ряда исследователей, при использовании НПВП нужно учитывать негативное воздействие этих препаратов на репродуктивную систему. Блокирование фермента циклооксигеназы и нарушение синтеза простагландинов приводит к отклонениям в овуляторном процессе, препятствуя разрушению зрелого фолликула. Особенно важно принимать во внимание данные эффекты у женщин, планирующих беременность [18, 19].
Анализ результатов нашего исследования показал, что несмотря на то, что респондентки ГС-1 (132 человека, 51,97%) и ГС-2 (161 человек, 63,39%) посещают гинеколога регулярно (1 раз в год) в соответствии с графиком профилактических осмотров для исключения патологии воспалительного генеза, они зачастую не осведомлены о характеристиках нормального МЦ, хотя и связывают наличие чрезмерной МКП с ухудшением общего самочувствия, снижением работоспособности, что наиболее характерно для девушек в возрасте от 18 до 20 лет.
Абсолютно неожиданным стало то, что девушки с ОМК/МКП не указали на прием транексамовой кислоты как средства, снижающего величину кровопотери. Транексамовую кислоту рекомендуется использовать у пациенток с АМК в качестве 1-й линии негормональной терапии для снижения объема кровопотери. Применение транексамовой кислоты в дозе 3 г/сут (в тяжелых случаях – до 4 г/сут) в течение 4 дней блокирует локальные фибринолитические процессы в эндометрии, снижает кровопотерю на 40–60% [20].
В нашем исследовании девушки активно пользовались НПВП с целью устранения болевого симптома. Следует отметить, что, по данным клинических рекомендаций, НПВП снижают уровень простагландинов путем ингибирования циклооксигеназы, что способствует сужению сосудов. Снижение кровопотери на НПВП составляет 30–40%. Лечение начинают с 1-го дня менструации или за несколько дней до, продолжают до остановки кровотечения согласно инструкции по применению, при отсутствии противопоказаний [21].
По полученным нами данным, только 29 (5,42%) респонденток обращались за медицинской помощью (скорая медицинская помощь, вызов врача на дом, поликлиника) во время менструации (r=0,14; p<0,05). Остальные девушки при посещении гинеколога ставят перед ним совершенно другие цели, в основном связанные с наличием патологических выделений из влагалища. Поэтому акцент с ОМК, сопровождающегося проявлениями ЖДА, смещается на более насущные проблемы, связанные с патологией гениталий воспалительного генеза.
Безусловно, врач-терапевт, к которому обращаются пациентки, верифицирует диагноз ЖДА на основе клинической симптоматики и результатов лабораторных исследований, но, как правило, в силу своей специфики он не уточняет отдельные моменты, связанные с ОМК. Кроме этого, пациентки обращаются к дерматологу/ стоматологу и т.д. по поводу наличия симптомов сидеропенического синдрома, ими также верифицируется соответствующий диагноз без учета первопричины, которой могут быть ОМК.
Анализируя полученные нами результаты, необходимо отметить, что АМК/ОМК – это важный сигнал, пренебрегая которым можно упустить шанс эффективного лечения заболевания, лежащего в их основе. Поэтому междисциплинарный подход, включающий четкий дифференциальный анализ состояния менструальной функции у пациенток репродуктивного возраста, позволит не только установить причину АМК/ОМК и сохранить репродуктивный потенциал молодежи, но и снизить у них частоту осложнений, связанных с наличием железодефицитных состояний.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки.
Conflict of interest. The authors declare that there is not conflict of interests.
Funding. The work was carried out without sponsorship.
Список литературы доступен на сайте журнала https://klin-razbor.ru/
The list of references is available on the journal‘s website https://klin-razbor.ru/
Информация об авторах
Information about the authors
Пестрикова Татьяна Юрьевна – д-р мед. наук, проф., зав. каф. акушерства и гинекологии ФГБОУ ВО ДВГМУ. E-mail: typ50@rambler.ru; ORCID: 0000-0003-0219-3400
Tatyana Yu. Pestrikova – Dr. Sci. (Med.), Professor, Far Eastern State Medical University.
E-mail: typ50@rambler.ru; ORCID: 0000-0003-0219-3400
Юрасова Елена Анатольевна – д-р мед. наук, проф. каф. акушерства и гинекологии ФГБОУ ВО ДВГМУ. E-mail: urasovaea@yandex.ru; ORCID: 0000-0002-7771-3549
Elena A. Yurasova – Dr. Sci. (Med.), Professor, Far Eastern State Medical University.
Е-mail: urasovaea@yandex.ru; ORCID: 0000-0002-7771-3549
Коваленко Владислав Олегович – ординатор каф. акушерства и гинекологии ФГБОУ ВО ДВГМУ. E-mail: spr1te2002@mail.ru; ORCID: 0009-0006-6190-7599
Vladislav O. Kovalenko – Resident, Far Eastern State Medical University.
E-mail: spr1te2002@mail.ru; ORCID: 0009-0006-6190-7599
Поступила в редакцию: 17.04.2025
Поступила после рецензирования: 14.05.2025
Принята к публикации: 26.06.2025
Received: 17.04.2025
Revised: 14.05.2025
Accepted: 26.06.2025
Список исп. литературыСкрыть список1. Fraser IS, Mansour D, Breymann C et al. Prevalence of heavy menstrual bleeding and experiences of affected women in a European patient survey. Int J Gynecol Obstet 2015;128(3):196-200. DOI: 10.1016/j.ijgo.2014.09.027
2. Уварова Е.В., Сальникова И.А., Хащенко Е.П., Соколова А.П. Ключевые проблемы ведения подростков и молодых женщин с обильным менструальным кровотечением. Гинекология. 2021;23(4):370-6. DOI: 10.26442/20795696.2021.4.201065
Uvarova E.V., Salnikova I.A., Khaschenko E.P., Sokolova A.P. Key issues in the management of adolescents and young women with heavy menstrual bleeding. Gynecology. 2021; 23(4):370-6. DOI: 10.26442/20795696.2021.4.201065 (in Russian).
3. NICE. NG88: Heavy menstrual bleeding: assessment and management National Institute for Health and Clinical Excellence (NICE), 2018. Available at: https://www.nice.org.uk/guidance/ng88. Accessed: 06.08.2021.
4. Camaschella C. Iron deficiency. Blood 2019;(133):30-9. DOI: 10.1182/blood-2018-05-815944
5. Виноградова М.А. Анемия у женщин репродуктивного возраста: диагностика и коррекция железодефицита. Акушерство и гинекология. 2019;(6):140-5.
Vinogradova M.A. Anemia in women of reproductive age: diagnosis and correction of iron deficiency. Obstetrics and Gynecology. 2019;(6):140-5 (in Russian).
6. Vos T, Abajobir AA, Abate KH et al. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet 2017;(390):1211-59. DOI: 10.1016/S0140-6736 (17) 32154-2
7. Гончарова Е.В., Говорин А.В., Чистякова М.В. Особенности формирования анемической кардиомиопатии у пациентов с хронической железодефицитной анемией в условиях Забайкальского края. Дальневосточный медицинский журнал. 2014;(1):10-5.
Goncharova E.V., Govorin A.V., Chistyakova M.V. Features of the formation of anemic cardiomyopathy in patients with chronic iron deficiency anemia in the Trans-Baikal Territory. Far Eastern Medical Journal. 2014;(1):10-5 (in Russian).
8. Munro MG. Abnormal uterine bleeding: a well-travelled path to iron deficiency and anemia. Int J Gynecol Obstet 2020;(150):275-7. DOI: 10.1002/ijgo.13180
9. Hale GE, Manconi F, Luscombe G, Fraser IS. Quantitative Measurements of Menstrual Blood Loss in Ovulatory and Anovulatory Cycles in Middle- and Late-Reproductive Age and the Menopausal Transition. Obstet Gynecol 2010;115(2):249-56. DOI: 10.1097/AOG.0b013e3181ca4b3a
10. Schumacher U, Schumacher J, Mellinger U et al. Estimation of menstrual blood loss based on menstrual calendar and laboratory data. BMC Women's Health 2012;12(24). DOI: 10.1186/1472-6874-12-24
11. Манро М.Г., Бален А.Х., Чо С.Х. и др. Нарушения овуляции: классификация Международной федерации акушеров и гинекологов (FIGO). Проблемы репродукции. 2023;29(1):116-36.
Munro M.G., Balen A.H., Cho S.H. et al. Ovulation disorders: the International Federation of Gynecology and Obstetrics (FIGO) classification. Reproduction problems. 2023;29(1):116-36 (in Russian).
12. Bushnell DM, Martin ML, Moore KA et al. Menorrhagia Impact Questionnaire: assessing the influence of heavy menstrual bleeding on quality of life. Curr Med Res Opin 2010;26(12):2745-55. DOI: 10.1185/03007995.2010.532200
13. Морозов А.М., Жуков С.В., Беляк М.А. и др. О возможности оценивания болевого синдрома при помощи наиболее валидизированных шкал боли (обзор литературы). Вестник новых медицинских технологий. 2020;(2):62-8. DOI: 10.24411/1609-2163-2020-16663
Morozov A.M., Zhukov S.V., Belyak M.A. et al. On the possibility of assessing pain syndrome using the most validated pain scales (literature review). Bulletin of New Medical Technologies. 2020;(2):62-8. DOI: 10.24411/1609-2163-2020-16663 (in Russian).
14. Клинические рекомендации «Железодефицитная анемия». 2021. Утверждены Минздравом России.
Clinical guidelines “Iron deficiency anemia”. 2021. Approved by the Ministry of Health of the Russian Federation (in Russian).
15. Davies J, Kadir RA. Heavy menstrual bleeding: An update on management. Thromb Res 2017;151(Suppl.1):70-7.
16. James AH. Heavy menstrual bleeding: work-up and management. Hematology Am Soc Hematol Educ Program 2016;2016(1):236-42.
17. Пестрикова Т.Ю., Ермолаева К.А., Вербицкий А.И. Анализ психоэмоциональных характеристик у студенток высших учебных заведений, страдающих дисменореей. Клинический разбор в общей медицине. 2025;6(1):93-8. DOI: 10.47407/kr2024.6.1.00556
Pestrikova T.Yu., Ermolaeva K.A., Verbitsky A.I. Analysis of psychoemotional characteristics in female students of higher educational institutions suffering from dysmenorrhea. Clinical review for general practice. 2025;6(1):93-8. DOI: 10.47407/kr2024.6.1.00556 (in Russian).
18. Davis JS et al. Use of non-steroidal anti-inflammatory drugs in US adults: changes over time and by demographic. Open Heart 2017;4(1):550.
19. Weiss EA, Gandhi M. Preferential cyclooxygenase 2 inhibitors as a nonhormonal method of emergency contraception: a look at the evidence. J Pharm Pract 2016;29(2):160-4.
20. Lukes AS, Moore KA, Muse KN et al. Tranexamic acid treatment for heavy menstrual bleeding: a randomized controlled trial. Obstet Gynecol 2010;116(4):865-75.
21. Клинические рекомендации «Аномальные маточные кровотечения». 2021.
Clinical guidelines "Abnormal uterine bleeding". 2021 (in Russian).
