Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2013
Дименсиональный подход к диагностике заболеваний шизофренического спектра (психопатология аффективной и когнитивной составляющих) №04 2013
Номера страниц в выпуске:17-22
В рамках дименсиональной модели болезни рассматриваются психопатологические особенности аффективных и когнитивных нарушений при расстройствах шизофренического спектра. Представлены опорные дискриминирующие признаки, позволяющие разграничить феноменологически сходные нарушения аффективной и когнитивной составляющих клинической картины.
Резюме. В рамках дименсиональной модели болезни рассматриваются психопатологические особенности аффективных и когнитивных нарушений при расстройствах шизофренического спектра. Представлены опорные дискриминирующие признаки, позволяющие разграничить феноменологически сходные нарушения аффективной и когнитивной составляющих клинической картины.
Ключевые слова: ангедония, апатия, психическая анестезия, анергия, когнитивные нарушения, когнитивный дефицит.
Dimensional approach to the diagnosis of schizophrenic spectrum diseases (psychopathology of affective and cognitive components)
V.I.Krylov
Acad. I.P.Pavlov Saint Petersburg State Medical University
Summary. Within dimensional disease model considered psychopathological features of affective and cognitive impairments in schizophrenia spectrum disorders. Presented supporting discriminatory features that allow to distinguish phenomenologically similar disturbances of affective and cognitive components of the clinical picture.
Key words: anhedonia, anesthesia psychica dolorosa, apathy, anergy, cognitive disorders, cognitive defiency.
Дименсиональная модель болезни предполагает выделение в клинической картине шизофрении нескольких относительно самостоятельных автономных составляющих. Наиболее часто в качестве основных составляющих клинической картины наряду с продуктивной и негативной симптоматикой рассматриваются аффективные и когнитивные нарушения.
Как известно, дименсиональная модель болезни отрицает наличие четких границ между нормой и патологией, между отдельными диагностическими категориями. Концепция расстройств шизофренического спектра предполагает существование континуума расстройств, на одном полюсе которого находятся аномалии личности шизоидного типа, на другом – манифестные формы шизофрении.
Трудности дифференциальной диагностики во многом связаны с отсутствием абсолютно специфичных симптомов шизофрении. Ангедония, психическая анестезия, апатия являются общими симптомами заболеваний шизофренического и аффективного спектров. В связи с этим особое значение приобретает разграничение феноменологически сходных нарушений, выделение отличительных признаков симптоматики при шизофрении и аффективной патологии.
В настоящей публикации рассматриваются клинико-психопатологические особенности аффективных и когнитивных нарушений при расстройствах шизофренического спектра.
Депрессивные нарушения являются составной частью клинической картины шизофрении. Частота симптомов депрессии, по данным разных авторов, варьирует от 7 до 70% [1]. Депрессивные нарушения встречаются на различных этапах и при любом варианте течения шизофрении.
Развитие депрессивных нарушений в период экзацербации болезни в структуре сложного психопатологического синдрома традиционно рассматривается в качестве благоприятного прогностического признака. Напротив, возникновение депрессивной симптоматики вне связи с продуктивными симптомами расценивается как прогностически неблагоприятный признак.
Ангедония
В современной психиатрической литературе ангедония рассматривается в качестве самостоятельного психопатологического феномена, отражающего различную степень дефицитарности восприятия и переживания положительных эмоций (табл. 1). При этом способность к восприятию и переживанию негативных эмоций сохранена и даже усилена.

Существуют различные точки зрения по поводу положения феномена ангедонии в общей систематике психических нарушений. Ангедонию рассматривают в качестве особого варианта нарушения самосознания с «утратой осознавания эмоций и чувств» [2] либо относят к аффективным нарушениям [3].
Важное практическое значение имеет отграничение ангедонии от феноменологически сходных нарушений, отражающих дефицитарность эмоциональной сферы. В отличие от ангедонии психическая анестезия затрагивает сферу как положительных, так и отрицательных эмоций. При скорбном бесчувствии больной не испытывает ни положительных, ни отрицательных эмоций, тогда как при ангедонии утрачивается только переживание положительных эмоций радости и удовольствия.
Кроме того, анестетические нарушения более мучительны и тягостны. Как правило, присутствует переживание «необычности», «неестественности» состояния. Ангедонические нарушения менее тягостны, легче переносятся больными, переживание «необычности» и «неестественности» состояния отсутствует.
Ангедонические нарушения наблюдаются в клинической картине различных вариантов расстройств шизофренического спектра – при шизоидном расстройстве личности, шизотипическом расстройстве, манифестных формах шизофрении.
Ангедонию наряду с другими эмоциональными и волевыми нарушениями относят к ядерным, или основным симптомам шизофрении. Больные шизофренией с отчетливо выраженной дефицитарной симптоматикой обнаруживают более высокие показатели ангедонии в сравнении с больными без выраженных дефицитарных расстройств. В связи с этим ангедония при шизофрении рассматривается в качестве вторичного психопатологического феномена, производного от эмоционального уплощения [4]. Однако результаты других исследований показали относительную автономность ангедонии по отношению к облигатным эмоциональным симптомам шизофрении, отсутствие корреляции между выраженностью ангедонии и аффективным уплощением [5].
Определенное значение в развитии ангедонии у больных шизофренией имеет «доминирующая роль психотической интроверсии», «перераспределение внимания в отношении поглощенности психотическими переживаниями».
Наряду с сужением спектра эмоционального реагирования ангедония является одним из основных признаков депрессивных состояний различной психопатологической структуры и нозологической принадлежности [6].
Ангедония в структуре депрессии характеризуется «феноменологической универсальностью» и в то же время имеет специфические особенности в зависимости от тяжести состояния и характера доминирующего гипотимного аффекта. Для депрессивных состояний невротического и субпсихотического уровня со значительным удельным весом тревожного аффекта характерен парциальный вариант ангедонии, затрагивающий отдельные сферы жизнедеятельности. Тотальная ангедония, охватывающая весь спектр переживания положительных эмоций, отмечается при тяжелых психотических депрессиях с доминированием тоскливого либо апатического аффекта.
Ангедония при расстройствах аффективного спектра характеризуется транзиторностью, полной или частичной обратимостью. При аффективной патологии при достижении интермиссии показатели ангедонии нормализуются, тогда как катамнестическое наблюдение за больными шизофренией показывает, что нормализации показателей не происходит.
Психическая анестезия
Основное проявление деперсонализации – болезненная психическая анестезия (табл. 2). Болезненная психическая анестезия представляет собой сложный психопатологический симптом, который в равной мере может быть отнесен к деперсонализационным и сенсорным нарушениям [7].
Для характеристики степени выраженности нарушений используется понятие об объеме деперсонализационных нарушений с выделением локального, тотального и промежуточного диффузно-парциального вариантов [7]. При локальном варианте психической анестезии отмечается ослабление или утрата отдельных составляющих при тотальном варианте всего спектра эмоциональных переживаний. В рамках данного подхода ангедония может рассматриваться в качестве частного варианта локальной деперсонализации.
При болезненной психической анестезии отмечается переживание общей измененности, утраты эмоциональных, волевых, интеллектуальных качеств. Больные в равной степени переживают как утрату способности радоваться, испытывать чувство удовольствия, так и потерю способности к состраданию и сопереживанию. Особенно тяжело переживается утрата естественных чувств по отношению к наиболее близким людям. Многие больные отмечают «бессодержательный», «пустой», «механический» характер мышления, утрату чувственной насыщенности образов воспоминаний и представлений. Мучительно переживается угнетение витальных эмоций – голода, жажды, насыщения, отсутствие чувства телесного комфорта, утрата чувства сна.
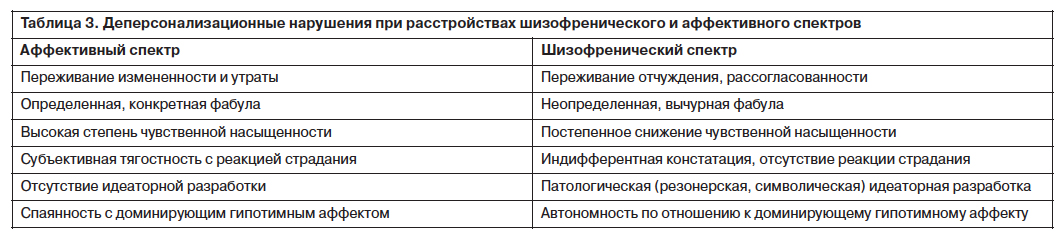
Деперсонализационные нарушения могут быть представлены в виде психопатологического континуума с учетом их нозологической принадлежности и прогностической значимости [8]. Один полюс континуума – нарушения в виде снижения эмоционального осознавания, притупления живости переживаний (деперсонализация измененности. – Прим. авт.), другой полюс – искажение эмоционального компонента осознавания в виде чувства автономности и расщепления психических процессов (деперсонализация отчуждения и деперсонализация расщепления. – Прим. авт.). Деперсонализационные нарушения первого типа наблюдаются при расстройствах аффективного, а второго типа – шизофренического спектров.
При расстройствах аффективного спектра нарушения самосознания имеют характер измененности или утраты, характеризуются чувственной насыщенностью, конкретностью (табл. 3). Идеаторная разработка не характерна.
В процессе развития и редукции депрессии сохраняется параллелизм выраженности деперсонализации с изменением выраженности гипотимного аффекта.
Степень выраженности анестетических нарушений при депрессии прямо пропорциональна глубине депрессивного сдвига настроения и обратно пропорциональна выраженности идеаторного торможения. В наиболее полном объеме анестетические нарушения представлены в клинической картине меланхолической депрессии с доминированием тоскливого аффекта. При апатической депрессии в содержании анестетических нарушений доминируют переживания, связанные с утратой спонтанной волевой активности. Наконец, при депрессиях со значительным удельным весом тревожного аффекта анестетические нарушения обычно ограничиваются ангедонией – утратой способности испытывать положительные эмоции.
При расстройствах шизофренического спектра деперсонализационные нарушения отличаются большим разнообразием феноменологических проявлений. Помимо деперсонализации измененности наблюдается деперсонализация утраты и отчуждения. В структуре анестетических нарушений преобладает идеаторный компонент. Характерной является тенденция к патологической (символической или резонерской) идеаторной разработке. По мере нарастания эмоционального притупления жалобы больных приобретают однообразный, монотонный характер. Деперсонализационные нарушения имеют автономный по отношению к аффекту характер. Анестетические симптомы могут сохраняться при полной редукции или инверсии аффекта.

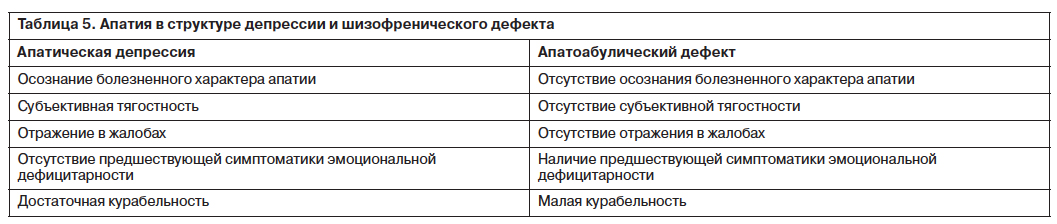
Как известно, апатический аффект может являться синдромообразующим элементом депрессивного состояния [6]. Отношение больных с апатической депрессией к болезненным нарушениям зависит от тяжести состояния. При относительно неглубоких депрессиях больные предъявляют жалобы на «равнодушие», «лень», «душевную вялость». Достаточно частыми являются жалобы на затруднения при выполнении физической и интеллектуальной нагрузки, «сонливость», «вялость». При более тяжелых депрессиях активные жалобы отсутствуют. Однако осознание болезненности состояния, как правило, сохраняется. Наличие у больных «изменившегося самоощущения», контрастирующего с доболезненным состоянием, отличает больных с апатической депрессией от больных с апато-абулическим дефектом [9]. Кроме того, апатия в структуре депрессии имеет транзиторный, преходящий характер, редуцируясь в процессе терапии антидепрессантами.
Эмоциональная дефицитарность при шизофрении нарастает постепенно (табл. 5). Эмоциональные нарушения, предшествующие развитию апатии, квалифицируются как эмоциональная монотонность, эмоциональное уплощение, эмоциональная холодность. Больные с апато-абулическим дефектом «не столько тяготятся своим состоянием, сколько мало им интересуются» [9]. Иначе говоря, «для больных с депрессией апатия – субъективная проблема, а для дефектных больных нет». В структуре дефекта апатия – стойкий, инертный, стабильный симптом, мало отвечающий на терапию не только антидепрессантами, но и антипсихотиками.
При проведении дифференциальной диагностики важно помнить, что апатия не является абсолютно специфичным симптомом, характерным для заболеваний шизофренического и аффективного спектра. При экзогенно-органических и эндогенно-органических заболеваниях головного мозга апатия наблюдается в структуре психоорганического синдрома. Развитие синдрома деменции с доминированием апатического аффекта наиболее характерно для атрофических (болезнь Пика) и травматических заболеваний головного мозга с преимущественным поражением лобной доли.
Наконец, развитие так называемого «апатического ступора» может быть связано с действием острого психотравмирующего фактора.
Анергия
При описании психического состояния больных с расстройствами шизофренического и аффективного спектров часто используются термины «анергия» и «адинамия», «анергическая и адинамическая депрессия», по существу являющиеся синонимами (табл. 6).
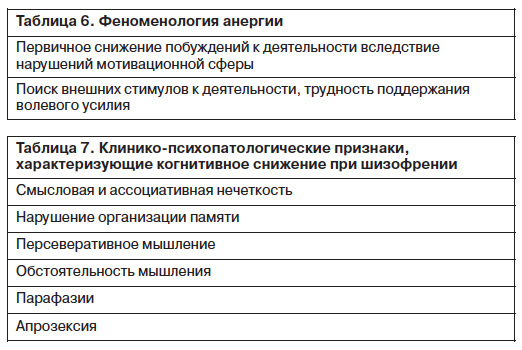
На первый план в клинической картине анергической депрессии выступают жалобы на затруднение или невозможность выполнения интеллектуальной или физической нагрузки при сохранности стремления и побуждения к деятельности. Жалобы, имитирующие астеническую симптоматику, связаны с трудностями субъективной дифференциации и вербализации болезненных переживаний [7]. Истинная истощаемость, характерная для астении, отсутствует.
При анергической депрессии выраженность болезненных нарушений подчиняется суточной ритмике, характерной для аффективных состояний. Направленный расспрос позволяет установить закономерные суточные колебания самочувствия и состояния с общим снижением физического тонуса и психической активности в первой половине дня.
В качестве автономной составляющей клинической картины шизофрении рассматриваются нарушения когнитивных процессов внимания, мышления, памяти. Основная роль в диагностике нарушений когнитивных функций при шизофрении отводится экспериментально-психологическому исследованию. Психопатологический и патопсихологический методы исследования нацелены на изучение различных уровней организации психической деятельности. Экспериментально-психологические методики ориентированы в первую очередь на диагностику нарушений течения основных психических процессов, имеющих следствием появление психопатологических симптомов и синдромов. Одну из основных задач нейропсихологического обследования составляет выявление и анализ состояния основных когнитивных функций, усиление, ослабление или искажение которых является причиной наблюдаемой в клинике психопатологической симптоматики.
Таким образом, психопатологические симптомы и синдромы являются конечными звеньями патогенетической цепочки, опосредованно отражая лежащие в их основе морфологические, нейрохимические, физиологические и нейропсихологические нарушения. В связи с этим, на наш взгляд, необходимо четкое разграничение понятий «когнитивные нарушения» и «нейрокогнитивный дефицит». Изучение и оценка нейрокогнитивного дефицита должна проводиться патопсихологическими методами, тогда как когнитивных нарушений – клинико-психопатологическим методом.
По результатам нейропсихологического исследования, когнитивный дефицит выявляется у 80–90% больных шизофренией. Когнитивный дефицит при шизофрении имеет генерализованный характер, затрагивая исполнительские функции, внимание, память. В структуре когнитивного дефицита выявляются инвариантные нарушения, стабильные на всем протяжении болезни, и вариативные, обнаруживающие изменения в динамике [1].
Единый стереотип динамики нарушений когнитивных функций отсутствует. В одних случаях наблюдается прогрессирующее ухудшение, в других – стабилизация состояния с сохранением базового уровня дефицита.
Несомненное значение для диагностики и прогноза болезни может иметь выделение нейропсихологических синдромов в зависимости от особенностей психопатологической картины болезни.
В рамках клинико-психопатологического подхода симптоматика нарушений когнитивных функций рассматривается в качестве одного из компонентов шизофренического дефекта. Шизофренический дефект трактуется как комбинация относительно специфических эмоционально-волевых и мало специфических псевдоорганических изменений при различных уровнях поражения психической деятельности. Псевдоорганический и параорганический варианты шизофренического дефекта наблюдаются при злокачественном прогредиентном течении болезни с дебютом в подростковом и юношеском возрасте.
В зависимости от преобладания в структуре исходного состояния эмоционально-волевых либо когнитивных нарушений выделяют тонический и органоидный варианты дефекта [10]. В качестве разновидностей органоидного дефекта выделяются апрозектический и дисмнестический варианты, а также вариант исходного состояния с преобладанием речевых нарушений.
Для характеристики психического состояния больных с органоидным типом дефекта используются как традиционная психопатологическая терминология, так и преимущественно описательные характеристики без их четкой психопатологической квалификации (табл. 7). К сожалению, традиционный понятийный аппарат клинической психопатологии не позволяет в полной мере охарактеризовать психическое состояние больных шизофренией с преобладанием когнитивных нарушений.
По-разному в рамках дименсиональной модели шизофрении трактуются формальные нарушения мышления. Одни авторы относят количественные нарушения мышления к позитивной либо негативной симптоматике [11, 12], другие авторы выделяют формальные нарушения мышления в качестве относительно автономной дименсиональной группы [13]. Существование разных точек зрения по данному вопросу во многом определяется клинической гетерогенностью формальных нарушений мышления.
В основе «позитивных нарушений формального мышления» лежит искажение психической деятельности. К «позитивным формальным нарушениям мышления» могут быть отнесены символическое, резонерское, разорванное, обстоятельное мышление. Основу «негативных нарушений формального мышления» составляет обеднение мыслительной деятельности. К «негативным нарушениям формального мышления» может быть отнесено персеверативное мышление, болезненно замедленное мышление.
Синдромальная и нозологическая квалификация психического состояния требует дифференциации дефицитарных и процессуальных формальных нарушений мышления [3]. Дефицитарные нарушения мышления характеризуются устойчивостью, стабильностью, не связаны с продуктивной галлюцинаторно-бредовой и аффективной симптоматикой. Процессуальные нарушения мышления динамичны, обратимы, обусловлены продуктивной галлюцинаторно-бредовой и аффективной симптоматикой.
В заключение хотелось бы отметить, что совершенствование понятийного аппарата с учетом современного уровня научных знаний – одна из актуальных задач клинической психиатрии.
Сведения об авторе
Крылов Владимир Иванович – д-р мед. наук, проф. каф. психиатрии СПбГМУ им. И.П.Павлова. E-mail: Krylov2056@yandex.ru
Ключевые слова: ангедония, апатия, психическая анестезия, анергия, когнитивные нарушения, когнитивный дефицит.
Dimensional approach to the diagnosis of schizophrenic spectrum diseases (psychopathology of affective and cognitive components)
V.I.Krylov
Acad. I.P.Pavlov Saint Petersburg State Medical University
Summary. Within dimensional disease model considered psychopathological features of affective and cognitive impairments in schizophrenia spectrum disorders. Presented supporting discriminatory features that allow to distinguish phenomenologically similar disturbances of affective and cognitive components of the clinical picture.
Key words: anhedonia, anesthesia psychica dolorosa, apathy, anergy, cognitive disorders, cognitive defiency.
Дименсиональная модель болезни предполагает выделение в клинической картине шизофрении нескольких относительно самостоятельных автономных составляющих. Наиболее часто в качестве основных составляющих клинической картины наряду с продуктивной и негативной симптоматикой рассматриваются аффективные и когнитивные нарушения.
Как известно, дименсиональная модель болезни отрицает наличие четких границ между нормой и патологией, между отдельными диагностическими категориями. Концепция расстройств шизофренического спектра предполагает существование континуума расстройств, на одном полюсе которого находятся аномалии личности шизоидного типа, на другом – манифестные формы шизофрении.
Трудности дифференциальной диагностики во многом связаны с отсутствием абсолютно специфичных симптомов шизофрении. Ангедония, психическая анестезия, апатия являются общими симптомами заболеваний шизофренического и аффективного спектров. В связи с этим особое значение приобретает разграничение феноменологически сходных нарушений, выделение отличительных признаков симптоматики при шизофрении и аффективной патологии.
В настоящей публикации рассматриваются клинико-психопатологические особенности аффективных и когнитивных нарушений при расстройствах шизофренического спектра.
Депрессивные нарушения являются составной частью клинической картины шизофрении. Частота симптомов депрессии, по данным разных авторов, варьирует от 7 до 70% [1]. Депрессивные нарушения встречаются на различных этапах и при любом варианте течения шизофрении.
Развитие депрессивных нарушений в период экзацербации болезни в структуре сложного психопатологического синдрома традиционно рассматривается в качестве благоприятного прогностического признака. Напротив, возникновение депрессивной симптоматики вне связи с продуктивными симптомами расценивается как прогностически неблагоприятный признак.
Ангедония
В современной психиатрической литературе ангедония рассматривается в качестве самостоятельного психопатологического феномена, отражающего различную степень дефицитарности восприятия и переживания положительных эмоций (табл. 1). При этом способность к восприятию и переживанию негативных эмоций сохранена и даже усилена.

Существуют различные точки зрения по поводу положения феномена ангедонии в общей систематике психических нарушений. Ангедонию рассматривают в качестве особого варианта нарушения самосознания с «утратой осознавания эмоций и чувств» [2] либо относят к аффективным нарушениям [3].
Важное практическое значение имеет отграничение ангедонии от феноменологически сходных нарушений, отражающих дефицитарность эмоциональной сферы. В отличие от ангедонии психическая анестезия затрагивает сферу как положительных, так и отрицательных эмоций. При скорбном бесчувствии больной не испытывает ни положительных, ни отрицательных эмоций, тогда как при ангедонии утрачивается только переживание положительных эмоций радости и удовольствия.
Кроме того, анестетические нарушения более мучительны и тягостны. Как правило, присутствует переживание «необычности», «неестественности» состояния. Ангедонические нарушения менее тягостны, легче переносятся больными, переживание «необычности» и «неестественности» состояния отсутствует.
Ангедонические нарушения наблюдаются в клинической картине различных вариантов расстройств шизофренического спектра – при шизоидном расстройстве личности, шизотипическом расстройстве, манифестных формах шизофрении.
Ангедонию наряду с другими эмоциональными и волевыми нарушениями относят к ядерным, или основным симптомам шизофрении. Больные шизофренией с отчетливо выраженной дефицитарной симптоматикой обнаруживают более высокие показатели ангедонии в сравнении с больными без выраженных дефицитарных расстройств. В связи с этим ангедония при шизофрении рассматривается в качестве вторичного психопатологического феномена, производного от эмоционального уплощения [4]. Однако результаты других исследований показали относительную автономность ангедонии по отношению к облигатным эмоциональным симптомам шизофрении, отсутствие корреляции между выраженностью ангедонии и аффективным уплощением [5].
Определенное значение в развитии ангедонии у больных шизофренией имеет «доминирующая роль психотической интроверсии», «перераспределение внимания в отношении поглощенности психотическими переживаниями».
Наряду с сужением спектра эмоционального реагирования ангедония является одним из основных признаков депрессивных состояний различной психопатологической структуры и нозологической принадлежности [6].
Ангедония в структуре депрессии характеризуется «феноменологической универсальностью» и в то же время имеет специфические особенности в зависимости от тяжести состояния и характера доминирующего гипотимного аффекта. Для депрессивных состояний невротического и субпсихотического уровня со значительным удельным весом тревожного аффекта характерен парциальный вариант ангедонии, затрагивающий отдельные сферы жизнедеятельности. Тотальная ангедония, охватывающая весь спектр переживания положительных эмоций, отмечается при тяжелых психотических депрессиях с доминированием тоскливого либо апатического аффекта.
Ангедония при расстройствах аффективного спектра характеризуется транзиторностью, полной или частичной обратимостью. При аффективной патологии при достижении интермиссии показатели ангедонии нормализуются, тогда как катамнестическое наблюдение за больными шизофренией показывает, что нормализации показателей не происходит.
Психическая анестезия
Основное проявление деперсонализации – болезненная психическая анестезия (табл. 2). Болезненная психическая анестезия представляет собой сложный психопатологический симптом, который в равной мере может быть отнесен к деперсонализационным и сенсорным нарушениям [7].
Для характеристики степени выраженности нарушений используется понятие об объеме деперсонализационных нарушений с выделением локального, тотального и промежуточного диффузно-парциального вариантов [7]. При локальном варианте психической анестезии отмечается ослабление или утрата отдельных составляющих при тотальном варианте всего спектра эмоциональных переживаний. В рамках данного подхода ангедония может рассматриваться в качестве частного варианта локальной деперсонализации.
При болезненной психической анестезии отмечается переживание общей измененности, утраты эмоциональных, волевых, интеллектуальных качеств. Больные в равной степени переживают как утрату способности радоваться, испытывать чувство удовольствия, так и потерю способности к состраданию и сопереживанию. Особенно тяжело переживается утрата естественных чувств по отношению к наиболее близким людям. Многие больные отмечают «бессодержательный», «пустой», «механический» характер мышления, утрату чувственной насыщенности образов воспоминаний и представлений. Мучительно переживается угнетение витальных эмоций – голода, жажды, насыщения, отсутствие чувства телесного комфорта, утрата чувства сна.
Деперсонализационные нарушения могут быть представлены в виде психопатологического континуума с учетом их нозологической принадлежности и прогностической значимости [8]. Один полюс континуума – нарушения в виде снижения эмоционального осознавания, притупления живости переживаний (деперсонализация измененности. – Прим. авт.), другой полюс – искажение эмоционального компонента осознавания в виде чувства автономности и расщепления психических процессов (деперсонализация отчуждения и деперсонализация расщепления. – Прим. авт.). Деперсонализационные нарушения первого типа наблюдаются при расстройствах аффективного, а второго типа – шизофренического спектров.
При расстройствах аффективного спектра нарушения самосознания имеют характер измененности или утраты, характеризуются чувственной насыщенностью, конкретностью (табл. 3). Идеаторная разработка не характерна.

В процессе развития и редукции депрессии сохраняется параллелизм выраженности деперсонализации с изменением выраженности гипотимного аффекта.
Степень выраженности анестетических нарушений при депрессии прямо пропорциональна глубине депрессивного сдвига настроения и обратно пропорциональна выраженности идеаторного торможения. В наиболее полном объеме анестетические нарушения представлены в клинической картине меланхолической депрессии с доминированием тоскливого аффекта. При апатической депрессии в содержании анестетических нарушений доминируют переживания, связанные с утратой спонтанной волевой активности. Наконец, при депрессиях со значительным удельным весом тревожного аффекта анестетические нарушения обычно ограничиваются ангедонией – утратой способности испытывать положительные эмоции.
При расстройствах шизофренического спектра деперсонализационные нарушения отличаются большим разнообразием феноменологических проявлений. Помимо деперсонализации измененности наблюдается деперсонализация утраты и отчуждения. В структуре анестетических нарушений преобладает идеаторный компонент. Характерной является тенденция к патологической (символической или резонерской) идеаторной разработке. По мере нарастания эмоционального притупления жалобы больных приобретают однообразный, монотонный характер. Деперсонализационные нарушения имеют автономный по отношению к аффекту характер. Анестетические симптомы могут сохраняться при полной редукции или инверсии аффекта.

Как известно, апатический аффект может являться синдромообразующим элементом депрессивного состояния [6]. Отношение больных с апатической депрессией к болезненным нарушениям зависит от тяжести состояния. При относительно неглубоких депрессиях больные предъявляют жалобы на «равнодушие», «лень», «душевную вялость». Достаточно частыми являются жалобы на затруднения при выполнении физической и интеллектуальной нагрузки, «сонливость», «вялость». При более тяжелых депрессиях активные жалобы отсутствуют. Однако осознание болезненности состояния, как правило, сохраняется. Наличие у больных «изменившегося самоощущения», контрастирующего с доболезненным состоянием, отличает больных с апатической депрессией от больных с апато-абулическим дефектом [9]. Кроме того, апатия в структуре депрессии имеет транзиторный, преходящий характер, редуцируясь в процессе терапии антидепрессантами.
Эмоциональная дефицитарность при шизофрении нарастает постепенно (табл. 5). Эмоциональные нарушения, предшествующие развитию апатии, квалифицируются как эмоциональная монотонность, эмоциональное уплощение, эмоциональная холодность. Больные с апато-абулическим дефектом «не столько тяготятся своим состоянием, сколько мало им интересуются» [9]. Иначе говоря, «для больных с депрессией апатия – субъективная проблема, а для дефектных больных нет». В структуре дефекта апатия – стойкий, инертный, стабильный симптом, мало отвечающий на терапию не только антидепрессантами, но и антипсихотиками.

При проведении дифференциальной диагностики важно помнить, что апатия не является абсолютно специфичным симптомом, характерным для заболеваний шизофренического и аффективного спектра. При экзогенно-органических и эндогенно-органических заболеваниях головного мозга апатия наблюдается в структуре психоорганического синдрома. Развитие синдрома деменции с доминированием апатического аффекта наиболее характерно для атрофических (болезнь Пика) и травматических заболеваний головного мозга с преимущественным поражением лобной доли.
Наконец, развитие так называемого «апатического ступора» может быть связано с действием острого психотравмирующего фактора.
Анергия
При описании психического состояния больных с расстройствами шизофренического и аффективного спектров часто используются термины «анергия» и «адинамия», «анергическая и адинамическая депрессия», по существу являющиеся синонимами (табл. 6).

На первый план в клинической картине анергической депрессии выступают жалобы на затруднение или невозможность выполнения интеллектуальной или физической нагрузки при сохранности стремления и побуждения к деятельности. Жалобы, имитирующие астеническую симптоматику, связаны с трудностями субъективной дифференциации и вербализации болезненных переживаний [7]. Истинная истощаемость, характерная для астении, отсутствует.
При анергической депрессии выраженность болезненных нарушений подчиняется суточной ритмике, характерной для аффективных состояний. Направленный расспрос позволяет установить закономерные суточные колебания самочувствия и состояния с общим снижением физического тонуса и психической активности в первой половине дня.
В качестве автономной составляющей клинической картины шизофрении рассматриваются нарушения когнитивных процессов внимания, мышления, памяти. Основная роль в диагностике нарушений когнитивных функций при шизофрении отводится экспериментально-психологическому исследованию. Психопатологический и патопсихологический методы исследования нацелены на изучение различных уровней организации психической деятельности. Экспериментально-психологические методики ориентированы в первую очередь на диагностику нарушений течения основных психических процессов, имеющих следствием появление психопатологических симптомов и синдромов. Одну из основных задач нейропсихологического обследования составляет выявление и анализ состояния основных когнитивных функций, усиление, ослабление или искажение которых является причиной наблюдаемой в клинике психопатологической симптоматики.
Таким образом, психопатологические симптомы и синдромы являются конечными звеньями патогенетической цепочки, опосредованно отражая лежащие в их основе морфологические, нейрохимические, физиологические и нейропсихологические нарушения. В связи с этим, на наш взгляд, необходимо четкое разграничение понятий «когнитивные нарушения» и «нейрокогнитивный дефицит». Изучение и оценка нейрокогнитивного дефицита должна проводиться патопсихологическими методами, тогда как когнитивных нарушений – клинико-психопатологическим методом.
По результатам нейропсихологического исследования, когнитивный дефицит выявляется у 80–90% больных шизофренией. Когнитивный дефицит при шизофрении имеет генерализованный характер, затрагивая исполнительские функции, внимание, память. В структуре когнитивного дефицита выявляются инвариантные нарушения, стабильные на всем протяжении болезни, и вариативные, обнаруживающие изменения в динамике [1].
Единый стереотип динамики нарушений когнитивных функций отсутствует. В одних случаях наблюдается прогрессирующее ухудшение, в других – стабилизация состояния с сохранением базового уровня дефицита.
Несомненное значение для диагностики и прогноза болезни может иметь выделение нейропсихологических синдромов в зависимости от особенностей психопатологической картины болезни.
В рамках клинико-психопатологического подхода симптоматика нарушений когнитивных функций рассматривается в качестве одного из компонентов шизофренического дефекта. Шизофренический дефект трактуется как комбинация относительно специфических эмоционально-волевых и мало специфических псевдоорганических изменений при различных уровнях поражения психической деятельности. Псевдоорганический и параорганический варианты шизофренического дефекта наблюдаются при злокачественном прогредиентном течении болезни с дебютом в подростковом и юношеском возрасте.
В зависимости от преобладания в структуре исходного состояния эмоционально-волевых либо когнитивных нарушений выделяют тонический и органоидный варианты дефекта [10]. В качестве разновидностей органоидного дефекта выделяются апрозектический и дисмнестический варианты, а также вариант исходного состояния с преобладанием речевых нарушений.
Для характеристики психического состояния больных с органоидным типом дефекта используются как традиционная психопатологическая терминология, так и преимущественно описательные характеристики без их четкой психопатологической квалификации (табл. 7). К сожалению, традиционный понятийный аппарат клинической психопатологии не позволяет в полной мере охарактеризовать психическое состояние больных шизофренией с преобладанием когнитивных нарушений.
По-разному в рамках дименсиональной модели шизофрении трактуются формальные нарушения мышления. Одни авторы относят количественные нарушения мышления к позитивной либо негативной симптоматике [11, 12], другие авторы выделяют формальные нарушения мышления в качестве относительно автономной дименсиональной группы [13]. Существование разных точек зрения по данному вопросу во многом определяется клинической гетерогенностью формальных нарушений мышления.
В основе «позитивных нарушений формального мышления» лежит искажение психической деятельности. К «позитивным формальным нарушениям мышления» могут быть отнесены символическое, резонерское, разорванное, обстоятельное мышление. Основу «негативных нарушений формального мышления» составляет обеднение мыслительной деятельности. К «негативным нарушениям формального мышления» может быть отнесено персеверативное мышление, болезненно замедленное мышление.
Синдромальная и нозологическая квалификация психического состояния требует дифференциации дефицитарных и процессуальных формальных нарушений мышления [3]. Дефицитарные нарушения мышления характеризуются устойчивостью, стабильностью, не связаны с продуктивной галлюцинаторно-бредовой и аффективной симптоматикой. Процессуальные нарушения мышления динамичны, обратимы, обусловлены продуктивной галлюцинаторно-бредовой и аффективной симптоматикой.
В заключение хотелось бы отметить, что совершенствование понятийного аппарата с учетом современного уровня научных знаний – одна из актуальных задач клинической психиатрии.
Сведения об авторе
Крылов Владимир Иванович – д-р мед. наук, проф. каф. психиатрии СПбГМУ им. И.П.Павлова. E-mail: Krylov2056@yandex.ru
Список исп. литературыСкрыть список1. Шмуклер А.Б. Проблемы шизофрении в современных исследованиях: достижения и дискуссионные вопросы. М., 2011.
2. Жмуров В.А. Психические нарушения. М., 2008.
3. Корзун Д.Н., Ткаченко А.А. Модели диагностики психических расстройств в судебно-психиатрической клинике. Соц. и клин. психиатрия. 2012; 22 (4): 83–90.
4. Romney D, Cardido CL. Anhedonia in depression and schizophrenia: a reexamination. J Nerv Ment Dis 2001; 189: 735–40.
5. Loas G, Noisette C, Legrand A. Сlinical characteristics of chronic schizophrenic patient presenting with severe anhedonia. 1996; 22 (5): 351–8.
6. Вертоградова О.П. Возможные подходы к типологии депрессий. Депрессия (психопатология, патогенез). Труды МНИИ психиатрии. М., 1980; с. 9–16.
7. Краснов В.Н. Расстройства аффективного спектра. М., 2011.
8. Циркин С.Ю. Аналитическая психопатология. М., 2005.
9. Смулевич А.Б., Дубницкая Э.Б., Тхостов А.Ш. и др. Психопатология депрессий (к построению типологической модели). Депрессии и коморбидные расстройства. Под ред. А.Б.Смулевича. М., 1997; с. 28–53.
10. Иванов М.В., Незнанов Н.Г. Негативные и когнитивные расстройства при эндогенных психозах: диагностика, клиника, терапия. СПб., 2008.
11. Andreasen NC. Negative symptoms in schizophrenia. Definition and reality. Arch Gen Psyhiat 1982; 39: 784–8.
12. Crow T. Molecular pathology of schizophrenia: more than one disease process. Br Med J 1980; 280: 66–8.
13. Tandon R, Nasrallah M, Keshavan MS. Schizjphrenia «just the facts». 4 Clinical features and conceptualization. Schiizoph Res 2009; 110: 1–23.


