Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№05 2004
Качество жизни больных шизофренией в процессе противорецидивной терапии №05 2004
В настоящее время главной лечебной задачей после купирования острых проявлений шизофрении является предупреждение ее повторного обострения, а основной метод предотвращения рецидивов состоит в назначении поддерживающей лекарственной терапии. Как правило, перед выпиской из стационара психиатр сообщает пациенту о необходимости дальнейшего приема психотропных средств в амбулаторных условиях. При этом как врач, так и пациент сталкиваются с определенными трудностями. Так, врач, обосновывая необходимость дальнейшего приема лекарственных препаратов, в первую очередь адресуется к их способности предупреждать развитие следующего приступа заболевания. Практикующий психиатр может рекомендовать или "неопределенно длительный" прием препаратов, или отталкиваться от известных международных стандартов, которые предписывают прием поддерживающей терапии в течение 2 лет после первого приступа и 5 лет после второго либо последующих приступов. Одновременно клиницист, как правило, опирается на совокупность известных диагностически благоприятных и диагностически неблагоприятных факторов, индивидуальное сочетание которых может повышать или понижать вероятность развития повторного приступа. Наряду с тем он не может гарантировать отсутствие рецидивов в будущем даже при условии систематического и длительного приема лекарственных средств пациентом. Невозможность абсолютно точного предсказания наличия или отсутствия рецидива в дальнейшей жизни больного подтверждается психиатрической практикой, где встречаются случаи как с одноприступным течением, так и с фактически непрерывным течением психоза.
Этим двум крайним вариантам динамики процесса могут соответствовать и две точки зрения клиницистов, сформулированные C.Harding (2001 г.). Первая из них предполагает рассмотрение жизни пациента как болезни с интервалами ремиссии. Другая точка зрения подразумевает отношение к пациенту как к человеку, жизнь которого – это работа, социальные взаимоотношения и только во вторую очередь потенциальные “всплески” эпизодов болезни. По мнению C.Harding, изменение первой точки зрения на вторую может способствовать сосредоточению терапевтических усилий не только на болезни как таковой, но и на личности пациента вне болезни. В этом случае исследование больного не сводится только к “скрупулезному и придирчивому, напоминающему часто допрос с пристрастием выискиванию мельчайших оттенков в психопатологической картине” (А.Л.Эпштейн, 1962), но и подразумевает изучение целостной личности пациента, холистический подход к которой отражен в концепции качества жизни (КЖ), связанного со здоровьем. По мнению А.А.Новика, Т.И.Ионовой (2002 г.), интегральная информация о физическом, психологическом, духовном и социальном аспектах болезни, выявленная с помощью шкал, методик и индексов КЖ, помогает установить субъективную важность всех сфер жизнедеятельности для каждого пациента. Тем самым врач, получая представление об общих закономерностях реакции больного, может выявить индивидуальные особенности реакции на патологический процесс. Кроме того, такая информация позволяет оценить эффективность лечения у конкретного пациента тем или иным лекарственным препаратом и рассматривать КЖ как один из важных критериев ремиссии и выздоровления. Практическая значимость изучения субъективных показателей КЖ больных шизофренией актуальна именно в ремиссионном периоде, из-за многочисленных и взаимосвязанных компонентов этих психопатологических структур: резидуальные продуктивные и негативные расстройства, симптоматика, привнесенная лекарственным воздействием; сохранившиеся или патологически измененные преморбидные свойства личности; компенсаторные образования и особенности реакции личности на болезнь и т.д. Эти нарушения также индивидуально связаны с семейными, межличностными, профессиональными и финансовыми условиями каждого пациента.
С целью выяснения динамики субъективных показателей КЖ больных шизофренией были изучены 43 пациента, получавшие поддерживающую психофармакотерапию на протяжении одного года. Наибольшую представленность имели пациенты с диагнозом параноидной шизофрении, протекающей эпизодически со стабильным или нарастающим дефектом (F20.0x1, F20.0x2). Все пациенты находились на этапе “дозревания” лекарственной ремиссии. Большее число больных (25 человек, 58,1%) получали в качестве базового препарата атипичный антипсихотик рисполепт в средней суточной дозе 3,3±0,8 мг. В меньшем числе случаев (18 человек, 41,9%) в качестве средств поддерживающей терапии применяли традиционные нейролептики. Для верификации клинических показателей о формировании ремиссии использовали шкалу PANSS. КЖ пациентов оценивали с помощью одновременного применения специализированной шкалы (КЖ-100) для больных эндогенными психозами (Г.В.Бурковский, А.П.Коцюбинский, Е.В.Левченко и соавт., 1999) и опросника ВОЗ КЖ-100 (Г.В.Бурковский, А.П.Коцюбинский, Е.В.Левченко и соавт., 1998). Оба опросника представляют собой субъективные шкалы, предназначенные для заполнения самими пациентами. Шкала ВОЗ КЖ-100 является инструментом, позволяющим оценивать КЖ широкого круга респондентов. Этот ядерный модуль ориентирован на измерение базовых параметров КЖ, которые являются общими и основными для всех людей. Опросник ВОЗ КЖ-100 (специфический модуль), являясь специализированной шкалой, предназначен для оценки КЖ больных эндогенными психозами. Одновременное применение двух модулей позволило оценить целостное восприятие больными шизофренией своего положения в жизни. Каждого пациента обследовали трижды: стартовое обследование (после выхода из психотического состояния), затем через 6 мес от стартового обследования (промежуточное обследование) и еще через 6 мес от промежуточного обследования (заключительное обследование).
Результаты исследования
Одновременное рассмотрение двух глобальных оценок полученных для специфического модуля и ядерного модуля, позволило выделить несколько видов динамики этих показателей.
Положительная динамика глобальных оценок обоих модулей была отмечена у 32% пациентов. Принципиальным моментом для этого вида изменений является то, что глобальные оценки того и другого модулей никогда не понижались при повторных обследованиях. Поскольку оценивались одновременно изменения средних глобальных оценок двух модулей – ядерного и специфического, то положительная динамика включала в себя две разновидности. Первая разновидность, условно обозначенная как “устойчиво положительная динамика”, заключалась в синхронном увеличении при каждом обследовании обеих глобальных оценок. Другая разновидность положительной динамики, которая может быть обозначена как “статично-положительная”, сводилась к тому, что увеличение глобальных оценок одного модуля между двумя обследованиями происходило при стабильности глобальных оценок другого. Для этого вида динамики верным являлось также то, что ни при одном обследовании не происходило снижения глобальных оценок специфического или ядерного модулей.
Отрицательная динамика глобальных оценок на протяжении всего года наблюдалась у 11% пациентов. Данная динамика, по аналогии со случаями положительной динамики показателей КЖ, тоже включала в себя “устойчиво-отрицательную” и “статично-отрицательную” разновидности.
Третий, “волнообразный”, вид динамики глобальных оценок встречался у 23% пациентов. Его особенность состояла в том, что ко второму обследованию у больных наблюдалось синхронное повышение глобальных оценок ядерного и специфического модулей с последующим, к моменту третьего заключительного обследования, синхронным снижением глобальных оценок. Такая “волнообразная” динамика встречалась и в другом варианте, когда ко второму обследованию происходит синхронное снижение глобальных оценок двух модулей, с последующим синхронным увеличением глобальных показателей к третьему обследованию.
Четвертым видом явилась “статичная” динамика. Такая разновидность была отмечена у 9% больных на протяжении года. При ней глобальные оценки обоих модулей опросника оставались практически неизменными на протяжении года, а минимальные колебания итоговых оценок не превысили по значению 3% от возможной разницы в баллах между минимальным и максимальным количеством баллов каждого модуля.
Последний вид, которую можно обозначить как “расходящуюся” динамику, встречался у 23% больных. При нем было определено несколько вариантов изменений глобальных оценок, но общим обстоятельством для них являлось то, что оценки каждого модуля при последующем обследовании обнаруживали различную направленность изменений относительно друг друга. Так, глобальные оценки ядерного модуля могли оставаться практически неизменными при втором и третьем обследованиях, а оценки специфического модуля могли увеличиваться или понижаться. В части случаев различная направленность изменений итоговых оценок встречалась только между первым и вторым или между вторым и третьем обследованиями. При “расходящейся” динамике были отмечены случаи, когда ко второму обследованию глобальная оценка специфического модуля увеличивалась, в то время как глобальная оценка ядерного модуля, наоборот, понижалась.
Таким образом, полученные данные продемонстрировали различную направленность изменений в субъективных показателях КЖ больных шизофренией при проведении поддерживающей психофармакотерапии. В нашем обследовании формирование того или иного вида динамики оценок опросника КЖ не было убедительно связано с характером противорецидивной терапии. Каждый из этих видов встречался с примерно одинаковой частотой как в подгруппе больных, получавших рисполепт, так и в подгруппе получавших традиционные нейролептики. Тем самым обнаруженное сосуществование наряду с положительным и других видов динамики свидетельствует о том, что соблюдение только двух важных условий достижения стабильной ремиссии – проведение рациональной психофармакотерапии и отсутствие рецидива психоза – не способно автоматически обеспечить устойчивый рост субъективных показателей КЖ больных шизофренией в амбулаторных условиях. Это обстоятельство является понятным следствием того, что на субъективные оценки КЖ каждого больного, несомненно, влияет большое количество других факторов. Более того, одинаковый фактор может различным образом сказываться на КЖ разных больных. Так, у одной больной отсутствие менструации вследствие приема традиционных нейролептиков могло существенно понизить ее самооценку, а у другой, наоборот, повышало субъективные показатели в ряде сфер жизнедеятельности. Этот пример, как и полученный целый ряд других, на первый взгляд парадоксальных, демонстрирующих роль субъективной значимости при оценке КЖ больного, может являться закономерным основанием для суждения о том, что любое лекарство, используемое в лечении, должно быть выбрано совместно больным шизофренией и врачом (S.Mayor, 2002).
Конечно, такое право больного на участие в выборе лекарств может иметь приоритет при других равных условиях, а субъективные показатели КЖ не должны подменять традиционных критериев выздоровления (Г.В.Бурковский, Е.В.Левченко, А.М.Беркман, 2004).
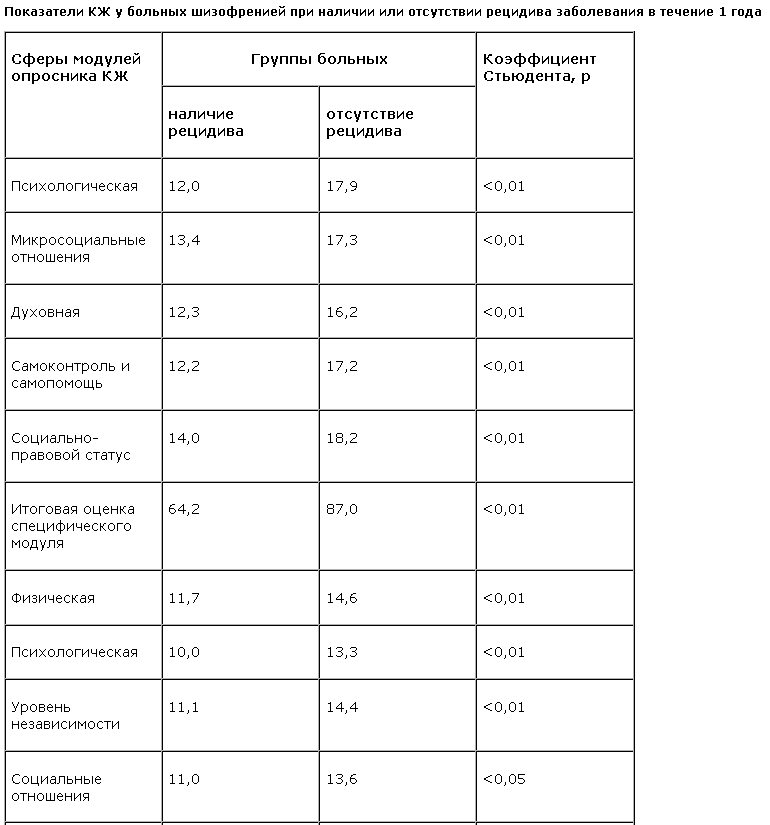

Как видно из приведенных в ней данных, группы больных различались на статистически значимом уровне по средним показателям для большинства сфер специфического и ядерного модулей опросника КЖ, а также по итоговым оценкам обоих модулей. Группа больных шизофренией, у которых впоследствии наблюдался рецидив психоза, не обнаружила достоверно более низких субъективных показателей только в двух сферах ядерного модуля – духовной и сфере окружающей среды.
Обращает на себя внимание, что самые низкие показатели у группы больных с рецидивами шизофрении были обнаружены в одной и той же сфере как специфического, так и ядерного модулей, а именно психологической. Средние оценки данной сферы в обоих модулях соответствовали плохому КЖ. Напротив, средние оценки психологических сфер того и другого модуля у подгруппы больных шизофренией, не имевших рецидива, являлись достаточно высокими и соответствовали высокому среднему уровню КЖ. Другие, наиболее низкие средние оценки у подгруппы рецидивировавших больных обнаружились также в сфере самоконтроля и самопомощи специфического модуля. Если принять во внимание данные M.Herz и C.Melville (1980 г.), установивших, что 70% больных шизофренией способны идентифицировать изменения своего самочувствия, которые свидетельствуют о начале рецидива психоза, то низкие оценки своего КЖ в пререцидивном периоде могут являться отражением ощущаемого неблагополучия. Показательным является то, что в это время пациенты наиболее низко оценивают свои способности справляться с болезненными переживаниями, контролировать свои поступки и самостоятельно справляться с симптомами психоза. Низкие оценки в психологической сфере свидетельствуют о пониженной способности больных в пререцидивном периоде адекватно оценивать окружающую действительность и правильно определять границы своего “я”, а также адекватно соотносить свои впечатления с объективной реальностью окружающего мира. Одни из самых низких субъективных оценок у рецидивировавших впоследствии больных в сфере самоконтроля и самопомощи демонстрируют и снижение способности к переработке своих отрицательных переживаний, к осуществлению необходимых действий для улучшения своего текущего состояния.
Приведенные содержательные характеристики оцениваемых низко сфер КЖ в пререцидивном периоде согласуются с субпсихотическими нарушениями, которые отмечаются в клинической картине больных шизофренией примерно за 2–4 нед до развертывания рецидива. С клинической точки зрения такие нарушения этого периода еще не имеют законченного феноменологического оформления и являются “эскизными набросками” симптомов острого психоза (Р.Я.Вовин, 1986). При обработке данных нами были установлены достоверно более низкие субъективные показатели в подавляющем большинстве сфер опросника КЖ у больных, впоследствии рецидивировавших, по сравнению с другими больными без признаков рецидивирования. На фоне низких оценок сфер специфического модуля выделяются самые низкие показатели в психологической сфере и в сфере самоконтроля и самопомощи. Поэтому наиболее низкие показатели уровня КЖ больных шизофренией именно в этих областях можно предварительно считать специфичными для пререцидивного периода или для промежутка времени, предшествующего экзацербации процесса.
Таким образом, в обнаруженных видах динамики показателей КЖ больных шизофренией в процессе противорецидивного лечения содержательным аспектом является то, что направленность и выраженность изменений субъективных показателей каждой субсферы должны сопоставляться с социально-средовыми условиями, психопатологической симптоматикой и лечебными воздействиями. Выяснение на этом пути индивидуальных закономерностей реагирования больного на психосоциальные, терапевтические и психопатологические факторы, тесно связанные с его повседневной жизнедеятельностью, внесет большую обоснованность в принятие врачебных решений и позволит оптимизировать тактику лечебных мероприятий на амбулаторном этапе. Достоверно более высокий уровень показателей для подавляющего большинства сфер КЖ у больных со стойкими ремиссиями по сравнению со случаями рецидивов психоза позволяет рассматривать фактор поддерживающей терапии атипичным антипсихотиком рисполептом в качестве одного из полноправных критериев стабильности и глубины состояний ремиссии при шизофрении.
Список исп. литературыСкрыть список1. Harding CM. (Хардинг К.М.). Оценка сложностей при установлении факта выздоровления у тяжело психически больных. Шизофрения: изучение спектра психозов. М.: Медицина, 2001; с. 171–88.
2. Эпштейн А.Л. К вопросу о сущности шизофрении. Шизофрения (Вопросы нозологии, патогенеза, клиники и анатомии). М., 1962; с. 182–98.
3. Новик А.А., Ионова Т.И. Руководство по исследованию качества жизни в медицине. СПб.: Нева, 2002.
4. Gardos G, Cole J. Maintenance antipsychotic therapy: is the cure worse than the disease ? Am J Psychiatry 1976; 133 (1): 32–6.
5. Valenstein M, Copeland L, Owen R et al. Delays in adopting evidence-based dosages of conventional antipsychotics. Psychiatr Serv 2001; 52 (9): 1242–4.
6. Любов Е.Б. Фармакоэпидемиологический и фармакоэкономический аспекты оказания психиатрической помощи больным шизофренией. Автореф. дисс. … д-ра мед. наук. М., 2002.
7. Schulz P, Steimer T. Psychotropic medication, psychiatric disorders and higher brain functions. Dial Clin Neurosci 2000; 2 (3): 177–81.
8. Свердлов Л.С. Лечение шизофрении как управление формированием и последующей динамикой ремиссии. Профилактическая и противорецидивная терапия психических заболеваний. Л., 1986; с. 17–24.
9. Семенов С.Ф., Могилина Н.П., Коган Р.Д. и др. Процессы компенсации и адаптации при нарушениях нервно-психической деятельности. Клинические, социальные и биологические аспекты компенсации и адаптации при нервно-психических заболеваниях. М., 1979; с. 10–20.
10. Fenton WS, Blyler SR, Heinssen RK. Determinants of medical compliance in schizophrenia: empirical and clinical findings. Schizophr Bull 1997; 23 (4): 637–51.
11. Бурковский Г.В., Кабанов М.М., Коцюбинский А.П. и др. Методология и проблемы создания и использования измерительных инструментов качества жизни психически больных. Психосоциальная реабилитация и качество жизни. СПб., 2001; с. 80–93.
12. Awad AG, Voruganti LN. Intervention research in psychosis: issues related to the assessment of quality of life. Schizophr Bull 2000; 26 (3): 557–64.
13. Hogan TP, Awad AG, Eastwood MR. A self-report scale predictive of drug compliance in schizophrenics: reliability and discriminative validity. Psychol Med 1983; 13 (1): 177–83.
14. Naber D, Walther A, Kirshere T et al. Subjective effects of neuroleptics predict compliance. Prediction of neuroleptic treatment outcome in schizophrenia: concepts and methods. Vienna, Springer-Verlag 1994; p. 469-73.
15. Awad AG, Hogan TP, Voruganti LN et al. Patients subjective experiences on antipsychotic medications: implications for outcome and quality of life. Int Clin Psychopharmacol 1995; 10 (Suppl. 3): 123-33.
16. Бурковский Г.В., Коцюбинский А.П., Левченко Е.В. и др. Специализированная шкала для определения качества жизни больных эндогенными психозами. СПб., 1999.
17. Бурковский Г.В., Коцюбинский А.П., Левченко Е.В. и др. Использование опросника качества жизни (версия ВОЗ) в психиатрической практике. СПб., 1998.
18. Mayor S. People with schizophrenia must have a say in their treatment. Br Med J 2002; 325 (7376): 1317.
19. Бурковский Г.В., Левченко Е.В., Беркман А.М. Об исследованиях здоровья и качества жизни. Обозр. психиатр. и мед. психол. 2004; 1: 27-8.
20. Вовин Р.Я. Динамика ремиссий при шизофрении и их рациональная психофармакотерапия. Профилактическая и противорецидивная терапия психических заболеваний. Л., 1986; с. 5-16.


