Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№06 2004
К вопросу о психосоматических заболеваниях в дерматологии №06 2004
В повседневной практике дерматолога встречается целый ряд хронических заболеваний, в возникновении/рецидивировании которых клинически очевидна роль психогенных воздействий. К ним в первую очередь относятся атопический дерматит, истинная экзема, псориаз, рецидивирующий простой герпес, хроническая крапивница, гнездная плешивость, красный плоский лишай, розацеа, витилиго и др. Детальное изучение патогенеза дерматозов (в частности, исследования обмена и функций нейропептидов, во многом предопределяющих течение патофизиологических процессов при атопическом дерматите, псориазе, рецидивирующем простом герпесе и ряде других дерматозов) позволяет объективизировать механизмы психогенного воздействия на кожный процесс.
В повседневной практике дерматолога встречается целый ряд хронических заболеваний, в возникновении/рецидивировании которых клинически очевидна роль психогенных воздействий. К ним в первую очередь относятся атопический дерматит, истинная экзема, псориаз, рецидивирующий простой герпес, хроническая крапивница, гнездная плешивость, красный плоский лишай, розацеа, витилиго и др.
Провоцирующая роль психогенных факторов при кожных заболеваниях издавна отмечалась врачами (см. обзорную публикацию в настоящем издании).
Традиционно в интерпретации патогенеза психосоматических дерматозов доминировало психоцентрическое направление, постулирующее психогенез как линейную модель формирования психосоматических болезней. К этому направлению принадлежат психологические (психоаналитические) концепции: концепция вегетативного невроза (Т.French, F.Alexander, 1941 г.), связывающая манифестацию психосоматических расстройств с актуализацией “бессознательных”, сформировавшихся в результате ретенции подавленных эмоциональных реакций конфликтов (в том числе семейных); концепция ре- и десоматизации, концепция психосоциального стресса, воздействие которого также интерпретируется в качестве основной причины возникновения психосоматических заболеваний.
Однако, как свидетельствуют данные современных исследований, большинство кожных заболеваний (атопический дерматит, псориаз и др.), традиционно относимых к психосоматическим, в своем развитии имеет прежде всего генетическую и иммунологическую основу. Психогенные же воздействия выступают в качестве звена в череде последовательных иммунологических событий и приводят к обострению дерматоза лишь в тесной связи с основными факторами патогенеза.
Детальное изучение патогенеза дерматозов (в частности, исследования обмена и функций нейропептидов, во многом предопределяющих течение патофизиологических процессов при атопическом дерматите, псориазе, рецидивирующем простом герпесе и ряде других дерматозов) позволяет объективизировать механизмы психогенного воздействия на кожный процесс. Полученные данные подтверждают значимую роль психических травм и неблагоприятных ситуаций в развитии и течении заболеваний, относимых к психосоматическим.
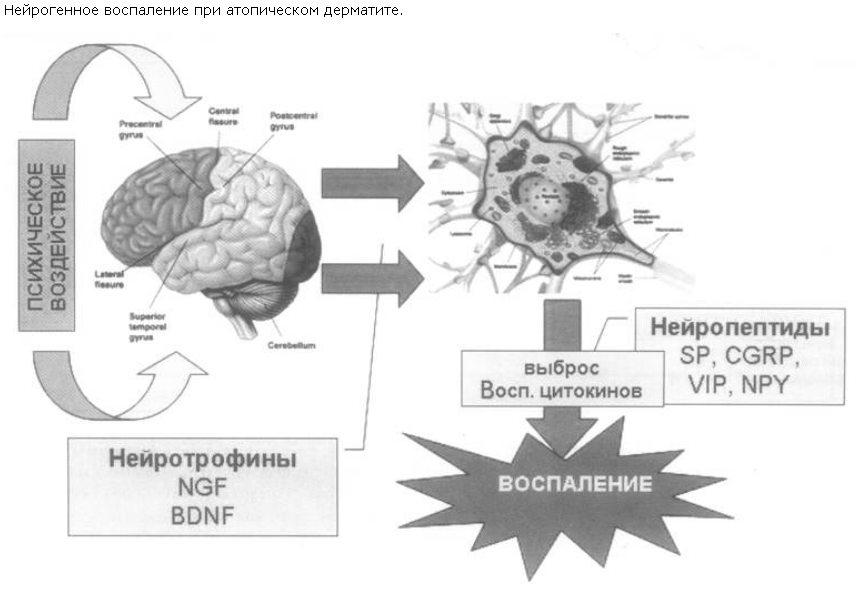
Так, по современным представлениям (E.Panconesi, G.Hautmann, 1996), при психогенном обострении атопического дерматита в схему иммуновоспалительного ответа включается стресс-индуцированная выработка регуляторных нейротрофинов и нейропептидов, что в конечном итоге ведет к нарушению продукции цитокинов и дисбалансу в системе клеточного иммунитета, провоцируя иммунное воспаление (см. рисунок).
При рецидивирующем простом герпесе затяжные гипотимические реакции могут приводить к снижению активности клеток-киллеров и ухудшению клеточно-опосредованных ответных реакций организма и в свою очередь ведут к нарушению контроля над иммунологическими процессами вирусной репликации и разрушению вирусных частиц (F.Cohen и соавт., 1999).
В эпидемиологическом плане интересны обширные исследования R.Griesеmer (1979 г.), обследовавшего 4576 больных с различными дерматозами. По данным автора, 76% лиц, страдающих дисгидротической экземой кистей, и 70% больных атопическим дерматитом отмечали первостепенную триггерную роль стрессогенного фактора. При этом “инкубационный (рефрактерный) период” между стрессорным воздействием и манифестацией дерматоза составлял около 2 дней до появления везикул в первом случае и иногда лишь секунды до появления первых признаков зуда во втором. Соответственно психические расстройства интерпретируются с позиций как этиологической, так и триггерной роли в манифестации/экзацербации дерматозов.
К этому выводу присоединяются Ю.К.Скрипкин и соавт. (1999 г.), также относящие психогенные воздействия (на фоне особой “невротической” конституции) к основным факторам риска манифестации и экзацербации кожного процесса при атопическом дерматите.
Очевидна роль психогенных воздействий и неблагоприятных ситуаций как факторов, провоцирующих манифестацию (44% наблюдений) или экзацербацию (81,3% наблюдений) заболевания, и на примере нашего исследования – выборка из 150 пациентов, страдающих атопическим дерматитом (А.Н.Львов, 2001). При этом наблюдалось сочетание нескольких типов психотравмирующих ситуаций. Среди психических травм, приводящих к рецидиву дерматологической патологии, значительное место принадлежало необратимым утратам, “ударам судьбы”: смерть или внезапная инвалидизация близких (33,9% наблюдений), длительная хроническая болезнь родственников, требующая ухода за ними (42,2% наблюдений). Существенный вклад в формирование атопического дерматита вносили психогении, возникающие по механизму “ключевого переживания”: неудачи в общественной жизни или служебной деятельности (снижение уровня доходов в семье, увольнение с работы и т.п. – 47,7% наблюдений; внутрисемейные и межличностные конфликты, зачастую приводящие к разводам, смене места жительства и т.п. – 58,7% наблюдений). Само по себе обострение кожного процесса явилось тяжелым психическим стрессом в 62,3% наблюдений. Таким образом, психогенно провоцированная экзацербация проявлений атопического дерматита, связанная с совокупностью социальных, ситуационных и нозогенных факторов, отмечалась более чем в половине наблюдений.
Психогенные воздействия различной степени выраженности при псориазе, приводящие к манифестации или обострению дерматоза, отмечаются у 25–60% пациентов (M.Gupta, A.Gupta, 1998), а интервал между стрессом и кожными проявлениями у 1/3 этих больных составляет 2–14 дней, у остальных 2/3 – не более 3 нед. При этом больные чаще, чем пациенты с крапивницей, истинной экземой, гнездной алопецией и др., связывают проявления дерматоза с психотравмирующей ситуацией (M.Al'Abadie и соавт., 1994).
У 25–50% больных розацеа отмечаются психические травмы, предшествующие развитию дерматоза (М.В.Черкасова, 1997; А.М.Лалаева и соавт., 2003). В.П.Адаскевич (2000 г.) указывает на стрессогенную провокацию обострений данного заболевания в 67% случаев.
Психогении играют важную роль в генезе гнездной алопеции – в 44,7% наблюдений (U.Gieler и соавт., 1995). Исследования K.Czubalski, E.Rudzki (1977 г.) показали, что рецидивы при хронической крапивнице провоцировались стрессогенными факторами у 77% пациентов. При этом “рефрактерный период” между психогенным воздействием и появлением первых признаков заболевания (зуд, волдыри) может занимать всего лишь несколько минут. Эти наблюдения дают основание некоторым авторам выделять в виде отдельной формы заболевания так называемую психогенную крапивницу (M.Gupta, A.Gupta, 1996).
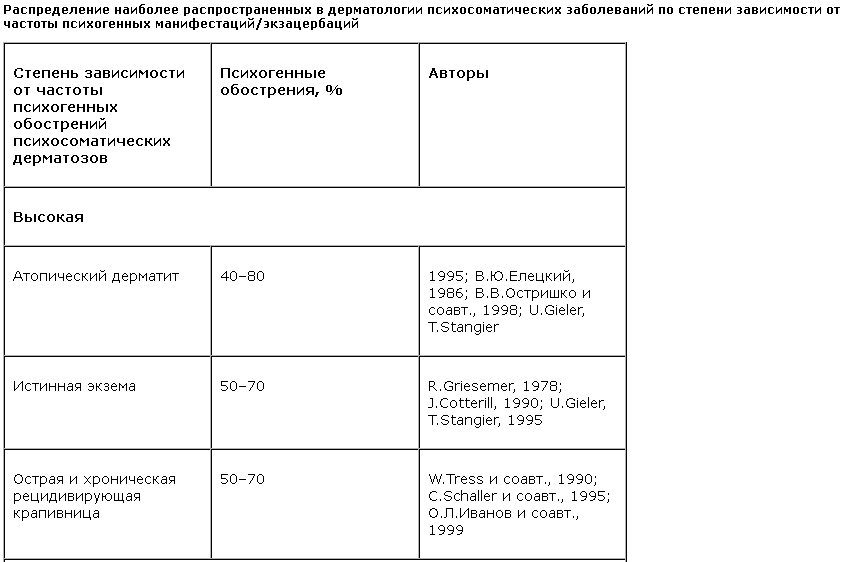
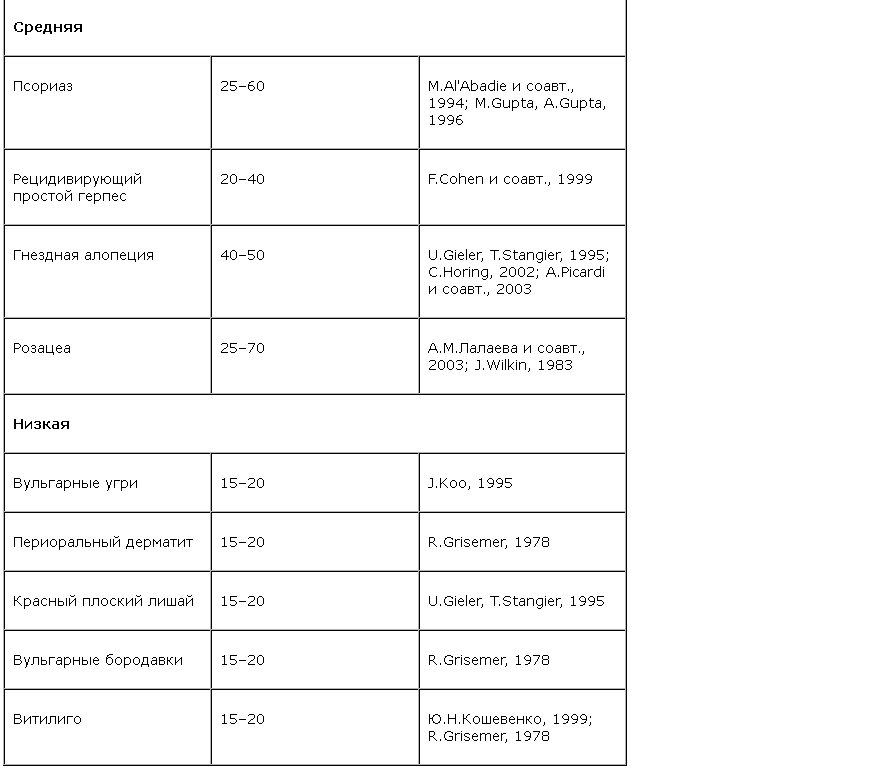
Закономерности развития дерматологических заболеваний, относимых к психосоматическим, как это видно из таблицы, в значительной части случаев сопряжены с психической травматизацией.
В заключение следует отметить, что у больных психосоматическими дерматозами отмечается весь спектр нозогенных реакций, аггравирующих течение болезни. Это происходит вследствие рецидивирующего, резко зудящего характера заболевания (атопический дерматит), его устойчивости к терапии, а также “интимной” (рецидивирующий простой генитальный герпес) или косметически значимой (гнездная алопеция, псориаз, розацеа, витилиго) локализации высыпаний. При этом кожная симптоматика и провоцированные ею психогении сами по себе обладают психотравмирующим воздействием, запуская прогредиентное торпидное течение заболевания с образованием новых волн обострений “внутри” рецидива и приводя к формированию так называемого порочного круга. Таким образом, психические расстройства тесно интегрируются в общую клиническую картину заболеваний кожи.
Провоцирующая роль психогенных факторов при кожных заболеваниях издавна отмечалась врачами (см. обзорную публикацию в настоящем издании).
Традиционно в интерпретации патогенеза психосоматических дерматозов доминировало психоцентрическое направление, постулирующее психогенез как линейную модель формирования психосоматических болезней. К этому направлению принадлежат психологические (психоаналитические) концепции: концепция вегетативного невроза (Т.French, F.Alexander, 1941 г.), связывающая манифестацию психосоматических расстройств с актуализацией “бессознательных”, сформировавшихся в результате ретенции подавленных эмоциональных реакций конфликтов (в том числе семейных); концепция ре- и десоматизации, концепция психосоциального стресса, воздействие которого также интерпретируется в качестве основной причины возникновения психосоматических заболеваний.
Однако, как свидетельствуют данные современных исследований, большинство кожных заболеваний (атопический дерматит, псориаз и др.), традиционно относимых к психосоматическим, в своем развитии имеет прежде всего генетическую и иммунологическую основу. Психогенные же воздействия выступают в качестве звена в череде последовательных иммунологических событий и приводят к обострению дерматоза лишь в тесной связи с основными факторами патогенеза.
Детальное изучение патогенеза дерматозов (в частности, исследования обмена и функций нейропептидов, во многом предопределяющих течение патофизиологических процессов при атопическом дерматите, псориазе, рецидивирующем простом герпесе и ряде других дерматозов) позволяет объективизировать механизмы психогенного воздействия на кожный процесс. Полученные данные подтверждают значимую роль психических травм и неблагоприятных ситуаций в развитии и течении заболеваний, относимых к психосоматическим.

Так, по современным представлениям (E.Panconesi, G.Hautmann, 1996), при психогенном обострении атопического дерматита в схему иммуновоспалительного ответа включается стресс-индуцированная выработка регуляторных нейротрофинов и нейропептидов, что в конечном итоге ведет к нарушению продукции цитокинов и дисбалансу в системе клеточного иммунитета, провоцируя иммунное воспаление (см. рисунок).
При рецидивирующем простом герпесе затяжные гипотимические реакции могут приводить к снижению активности клеток-киллеров и ухудшению клеточно-опосредованных ответных реакций организма и в свою очередь ведут к нарушению контроля над иммунологическими процессами вирусной репликации и разрушению вирусных частиц (F.Cohen и соавт., 1999).
В эпидемиологическом плане интересны обширные исследования R.Griesеmer (1979 г.), обследовавшего 4576 больных с различными дерматозами. По данным автора, 76% лиц, страдающих дисгидротической экземой кистей, и 70% больных атопическим дерматитом отмечали первостепенную триггерную роль стрессогенного фактора. При этом “инкубационный (рефрактерный) период” между стрессорным воздействием и манифестацией дерматоза составлял около 2 дней до появления везикул в первом случае и иногда лишь секунды до появления первых признаков зуда во втором. Соответственно психические расстройства интерпретируются с позиций как этиологической, так и триггерной роли в манифестации/экзацербации дерматозов.
К этому выводу присоединяются Ю.К.Скрипкин и соавт. (1999 г.), также относящие психогенные воздействия (на фоне особой “невротической” конституции) к основным факторам риска манифестации и экзацербации кожного процесса при атопическом дерматите.
Очевидна роль психогенных воздействий и неблагоприятных ситуаций как факторов, провоцирующих манифестацию (44% наблюдений) или экзацербацию (81,3% наблюдений) заболевания, и на примере нашего исследования – выборка из 150 пациентов, страдающих атопическим дерматитом (А.Н.Львов, 2001). При этом наблюдалось сочетание нескольких типов психотравмирующих ситуаций. Среди психических травм, приводящих к рецидиву дерматологической патологии, значительное место принадлежало необратимым утратам, “ударам судьбы”: смерть или внезапная инвалидизация близких (33,9% наблюдений), длительная хроническая болезнь родственников, требующая ухода за ними (42,2% наблюдений). Существенный вклад в формирование атопического дерматита вносили психогении, возникающие по механизму “ключевого переживания”: неудачи в общественной жизни или служебной деятельности (снижение уровня доходов в семье, увольнение с работы и т.п. – 47,7% наблюдений; внутрисемейные и межличностные конфликты, зачастую приводящие к разводам, смене места жительства и т.п. – 58,7% наблюдений). Само по себе обострение кожного процесса явилось тяжелым психическим стрессом в 62,3% наблюдений. Таким образом, психогенно провоцированная экзацербация проявлений атопического дерматита, связанная с совокупностью социальных, ситуационных и нозогенных факторов, отмечалась более чем в половине наблюдений.
Психогенные воздействия различной степени выраженности при псориазе, приводящие к манифестации или обострению дерматоза, отмечаются у 25–60% пациентов (M.Gupta, A.Gupta, 1998), а интервал между стрессом и кожными проявлениями у 1/3 этих больных составляет 2–14 дней, у остальных 2/3 – не более 3 нед. При этом больные чаще, чем пациенты с крапивницей, истинной экземой, гнездной алопецией и др., связывают проявления дерматоза с психотравмирующей ситуацией (M.Al'Abadie и соавт., 1994).
У 25–50% больных розацеа отмечаются психические травмы, предшествующие развитию дерматоза (М.В.Черкасова, 1997; А.М.Лалаева и соавт., 2003). В.П.Адаскевич (2000 г.) указывает на стрессогенную провокацию обострений данного заболевания в 67% случаев.
Психогении играют важную роль в генезе гнездной алопеции – в 44,7% наблюдений (U.Gieler и соавт., 1995). Исследования K.Czubalski, E.Rudzki (1977 г.) показали, что рецидивы при хронической крапивнице провоцировались стрессогенными факторами у 77% пациентов. При этом “рефрактерный период” между психогенным воздействием и появлением первых признаков заболевания (зуд, волдыри) может занимать всего лишь несколько минут. Эти наблюдения дают основание некоторым авторам выделять в виде отдельной формы заболевания так называемую психогенную крапивницу (M.Gupta, A.Gupta, 1996).
Закономерности развития дерматологических заболеваний, относимых к психосоматическим, как это видно из таблицы, в значительной части случаев сопряжены с психической травматизацией.


В заключение следует отметить, что у больных психосоматическими дерматозами отмечается весь спектр нозогенных реакций, аггравирующих течение болезни. Это происходит вследствие рецидивирующего, резко зудящего характера заболевания (атопический дерматит), его устойчивости к терапии, а также “интимной” (рецидивирующий простой генитальный герпес) или косметически значимой (гнездная алопеция, псориаз, розацеа, витилиго) локализации высыпаний. При этом кожная симптоматика и провоцированные ею психогении сами по себе обладают психотравмирующим воздействием, запуская прогредиентное торпидное течение заболевания с образованием новых волн обострений “внутри” рецидива и приводя к формированию так называемого порочного круга. Таким образом, психические расстройства тесно интегрируются в общую клиническую картину заболеваний кожи.
Список исп. литературыСкрыть список1. Адаскевич В. П. Акне и розацеа. Спб., 2000; 132.
2. Елецкий В.Ю. Пограничные психические расстройства у больных псориазом и нейродермитом. Дис. ... канд. мед. наук. М., 1986.
3. Иванов О.Л., Львов А.Н., Остришко В.В., Новоселов В.С., Колесников Д.Б. Психодерматология: история, проблемы, перспективы. Рос. журн. кож. и вен. бол. 1999; 1: 28–38.
4. Кошевенко Ю.Н. Психосоматические дерматозы в косметологической практике. Особенности клиники, патогенеза, лечения, профилактики и реабилитации. Рос. журн. кож. и вен. бол. 1999; 60–5.
5. Лалаева А.М., Данилов С.И., Пирятинская В.А., Грибанова Т.В. Современные представления о патогенезе и лечении розацеа. Клин. дерматол. и венерол. 2003; 2: 29–34.
6. Львов А.Н. Особенности психосоматического статуса у больных атопическим дерматитом и пути их комплексной коррекции. Дис. ... канд. мед. наук. М., 2001.
7. Остришко В.В., Иванов О.Л., Новоселов В.С., Колесников Д.Б. Диагностика и коррекция пограничных психических расстройств у больных атопическим дерматитом (часть I). Вестн. дерматол. и венерол. 1998; 2: 34–7.
8. Скрипкин Ю.К. Кожные и венерические болезни. М., 1995; т. 2: 88–96.
9. Черкасова М.В. Новое в патогенезе и лечении розацеа (клинико-эпидемиологические и иммунологические исследования). Дис. ... канд. мед. наук. М., 1997.
10. Al'Abadie M, Kent G, Gawkrodger D. The relationship between stress and the onset and exacerbation of psoriasis and other skin conditions. Br J Dermatol 1994; 130: 199–203.
11. Alexander F. Psychosomatic medicine. New York; Norton. 1950.
12. Brocq L, Jacquet L. Notes pour servir a l’histoire des neurodermatites. Ann Dermatol Syphiligraphie 1891; 97: 193.
13. Cohen F, Kemeney M et al. A. Persistent stress as a Predictor of Genital herpes Recurrence. Archiv inter med 1999; 159 (8): 2430–6.
14. Cotterill J. Psychophysiological aspects of eczema. Semin Dermatol 1990; 9: 216–9.
15. Czubalski K, Rudzki E. Neuropsychic factors in physical urticaria. Dermatologica 1977; 154: 1–4.
16. French T, Alexander F et al. Psychogenic Factors in Bronchial Asthma, Parts I and II. Psycosom Med Monographs IV, and II, Nos I and II. Washington, 1941.
17. Gieler U, Stangier U, Brahler E. Hauterkrankungen in psychologischer Sicht. Gottingen – Bern – Toronto – Seatle. 1995.
18. Griesemer R. Emotionally triggered disease in a dermatologic practice. Psychiatr Ann 1978; 8: 49–56.
19. Gupta M, Gupta A. Psychodermatology: An update. J Am Acad Dermatol 1996; 34 (6): 1030–46.
20. Gupta M, Gupta A. Depression and suicidal ideation in dermatology patients with acne, alopecia areata, atopic dermatitis and psoriasis. BJD 1998; 139: 846–50.
21. Horing C, Gieler U. Alopecia areata. Dermatol Psychosomatik 2002; 3: 196–7.
22. Koo J. The psychosocial impact of acne: patients' perceptions. J Am Acad Dermatol 1995; 32: 26–30.
23. Panconesi E, Hautmann G. Psychophysiology of stress in dermatology: the psychobiologic pattern of psychosomatics. Dermatol Clin 1996; 14: 399–422.
24. Picardi A, Pasquini P, Cattaruzza M et al. Psychosomatic Factors in First-Onset Alopecia Areata. Psychosomatics 2003; 44: 374–81.
25. Schaller C, Alberti L, Ruzicka T et al. Der Bedarf an psychosomatischer Versorgung in der Dermatologie. Zeitschrift Dermatol 1995; 181: 146–8.
26. Tress W, Manz R, Sollors-Mossler B. Epidemiologie in der Psychosomatischen Medizin. In: von Uexkull T, Adler R, Herrmann JM et al. (Hrsg.): Psychosomatische Medizin. 4. Auflage. Urban & Schwarzenberg, Munchen, Wien, Baltimore. 1990; 63–74.
27. Wilkin J. Rosacea. Int J Dermatol 1983; 22: 393–400.
17 декабря 2004
Количество просмотров: 2691


