Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№06 2004
Агорафобия и паническое расстройство с генерализацией тревоги: клиника и возможности терапии №06 2004
Тревожно-фобические расстройства (ТФР) относятся к числу психических нарушений, наиболее часто встречающихся в общемедицинской практике (А.Б.Смулевич и соавт., 1998; А.Б.Смулевич, 1999). Среди них особое внимание исследователей в последние несколько лет привлекает генерализованное тревожное расстройство (ГТР). Интерес к этому варианту ТФР обусловлен его затяжным течением, распространенностью в популяции, частой коморбидностью с другими психическими расстройствами, существенным влиянием на трудоспособность и качество жизни больных (М.Н.Богдан, 2003). Кроме того, ГТР совсем недавно (DSM-III) было выделено в отдельную диагностическую рубрику, а его дефиниция и диагностические признаки, на наш взгляд, остаются недостаточно определенными. Более того, среди исследователей нет общего мнения относительно места и значения этого расстройства среди других форм психической патологии. Встречается оценка ГТР в рамках отдельной нозологической единицы, в виде синдрома, этапа развития или исхода других нозологических форм, а также в качестве личностной особенности (М.Н.Богдан, 2003). Однако вне зависимости от концептуального подхода к диагностике перманентная тревога является частым психическим нарушением. Генерализация тревоги происходит у большинства пациентов, длительное время страдающих разными типами тревожных расстройств. За рубежом частое выявление ГТР у больных агорафобией (АФ) и паническим расстройством (ПР) обусловлено тем, что хроническая тревога у этих больных может быть связана не только с возможным сердечным приступом, но и с другими видами деятельности, такими как работа, учеба, или быть лишенной конкретной темы. Вследствие этого коморбидность ГТР и ПР, по данным разных исследователей, достигает 31,6–51,9%. При этом в случае присоединения АФ вероятность ГТР значительно возрастает – до 68,2% (Д.Кредитор, 1998). В соответствии с МКБ-10 при сочетании признаков ГТР с симптомами других тревожно-фобических нарушений следует применять рубрику F41.3 – “другие смешанные тревожные расстройства”.
В связи с этим нами проведено исследование особенностей развития перманентной тревоги у больных с затяжным течением самого часто встречающегося варианта ТФР – АФ с ПР. Изучались предикторы развития генерализованной тревоги у лиц, страдающих ПР; клинические особенности тревожно-фобической симптоматики и других коморбидных расстройств; анализировалось развитие психических нарушений до начала терапии и прослеживалась динамика болезни на фоне терапии; оценивалась эффективность комплексного лечения, включавшего применение селективного ингибитора обратного захвата серотонина – пароксетина (паксила).
Материал и методы
Из 42 обследованных нами больных АФ с ПР у 24 (57,1%) человек в среднем спустя год–полтора течения болезни тревога приобретала перманентный характер (так называемая “флоттирующая” тревога). В исследование включены 19 мужчин в возрасте от 26 до 55 лет (средний возраст 33±6,1 года), у которых тревожно-фобические нарушения длительное время соответствовали диагностическим критериям АФ с ПР (F40.01). При этом в течение последнего года перед включением в исследование ведущее место в клинической картине болезни стали занимать проявления ГТР (F41.1), а присутствие отдельных симптомов или подчас развернутой картины АФ и ПР позволяло применять диагностическую рубрику F41.3 (“другое смешанное тревожное расстройство”). В исследование не включали лиц, у которых ГТР было осложнено зависимостью от бензодиазепиновых транквилизаторов (всего 3 человека), а также 2 больных, которые принимали рекомендованное лечение менее 10 нед. Продолжительность болезни составляла от 2 до 12 лет (в среднем 4,5 года). Для оценки ее психопатологической структуры и особенностей развития использовали клинико-психопатологический и клинико-динамический методы.
Основой терапии стало применение наиболее мощного представителя селективного ингибитора обратного захвата серотонина – пароксетина (паксила). Препарат назначали в начальной дозе 20 мг в сутки с последующим ее повышением до 40 мг. Длительность терапии паксилом составляла от 10 нед до 24 мес. В состав лекарственной терапии входили также бензодиазепиновые транквилизаторы (феназепам или алпразолам в дозах до 4 мг в сутки), применявшиеся преимущественно первые 2–3 нед для купирования или предупреждения развития тревоги. В последующем производили их постепенную отмену. В тех случаях, когда еще до начала обследования больные имели длительный опыт лечения транквилизаторами (чаще всего самолечение), назначали седативный нейролептик хлорпротиксен в дозе до 100 мг в сутки.
Результаты клинического наблюдения дополняли оценкой по госпитальной шкале тревоги и депрессии (HADS), тесту Спилбергера–Ханина и адаптированному варианту шкалы “Global Assesment of Functioning Scale” (“GAF”) для изучения особенностей личностного и социального функционирования. Оценку по первым двум методикам проводили до начала терапии, через 2 и 4 нед, а также спустя 2,5 мес после начала лечения, уровень социального функционирования определяли до начала лечения и спустя 2,5 мес.
Результаты исследования
Все обследованные наряду с признаками ПР и АФ в прошлом или в текущее время не менее года до начала лечения испытывали постоянную тягостную тревогу, внутреннее напряжение и немотивированные опасения, касающиеся повседневных событий и проблем; неспособность расслабиться; чувство нервозности; рассеянность, трудность сосредоточения, а также трудности засыпания в связи с тревогой и озабоченностью возможными проблемами. 13 больных отмечали у себя чрезмерную чувствительность к неприятным стимулам, пугливость. Более половины пациентов (12 человек) жаловались на раздражительность, вспыльчивость. У 3 человек тревожные опасения адресовались к благополучию и безопасности близких. У них возникала обеспокоенность по поводу того, что кто-то из родственников заболеет или с ним случится несчастный случай. Среди постоянно существующих вегетативных нарушений все обследованные отмечали часто и беспричинно возникающую тахикардию, периодически усиливающийся дискомфорт в левой половине груди и эпизодическое чувство перебоев ритма сердца, которые появлялись не только в конкретных ситуациях, но и в полном покое, вне панических приступов. У 7 пациентов, у которых ранее среди проявлений панических приступов были выраженными симптомы психогенного диспноэ, были жалобы на почти постоянное ощущение неполноценности вдоха. Общим у пациентов было ощущение повышенной потливости; 13 человек отмечали легкое дрожание рук, усиливающееся при нарастании тревоги; у 5 больных имело место постоянное ощущение сухости во рту, что часто вело к полидипсии; у 5 пациентов длительное время присутствовало чувство кома в горле или затруднение глотания.
Кроме того, при длительном существовании генерализованной тревоги всегда отмечалось присоединение депрессивной симптоматики. При этом среднее значение подшкалы депрессии HADS оказалось равным 13,6±6,2 балла.
У больных с хроническим ГТР спустя несколько лет тревога субъективно ослабевала. Однако всегда сохранялась склонность к тревожному реагированию, мнительность, легкость формирования тревожных опасений, т.е. ослабление эгодистонических тревожных переживаний происходило на фоне усиления личностной тревожности. Этот клинический феномен подтверждался данными теста Спилбергера–Ханина: у пациентов с ранним этапом болезни и более яркими проявлениями ГТР отмечены несколько более высокие показатели шкалы реактивной тревожности (70,2±3,0 балла), чем у больных с многолетним течением ГТР и усилением тревожных черт характера (60,9±2,1 балла). Показатели шкалы личностной тревоги у них мало отличались (66,7 и 64,5 соответственно). Надо заметить, что тревожные черты характера в той или иной мере были свойственны всем обследованным еще до развития ТФР, но после длительного течения болезни клинически они значительно заострялись. Это признавали сами больные, особенно их родные и близкие.
При рассмотрении клиники становилось заметно, что больные с генерализованной тревогой представляют неоднородную группу. На основании взаимоотношений ГТР и АФ среди 19 обследованных были выделены две категории пациентов. Так, в первой группе, состоявшей из 7 (37%) человек, тревожные ожидания в основном не имели конкретного адреса. Продолжительность тревожно-фобической симптоматики у этих пациентов достигала от 2,5 до 7 лет (в среднем 3,5 года). Тревога существовала постоянно, волнообразно усиливаясь или ослабевая. Средние значения шкал ситуационной и личностной тревоги теста Спилбергера до лечения были равны 68,3±3,1 и 63,6±3,7 балла, а показатели подшкалы тревоги HADS – 18,1±3,9 балла. На фоне тревоги у 5 (26,3%) представителей этой группы продолжали внезапно возникать психовегетативные приступы (панические атаки). Полное исчезновение очерченных панических приступов имело место у 2 больных с более долгим течением болезни (более 3,5 года). Надо сказать, что у всех представителей данной группы с самого начала болезни, еще до генерализации тревоги, АФ не распространялась на большое число ситуаций. У них не наблюдалось развития панфобии с тяжелыми формами избегающего поведения,т.е. в структуре болезни доминировало паническое расстройство, а фобическая симптоматика была неразвернутой или умеренно выраженной. Следует заметить, что нам не приходилось наблюдать случаев чистого ПР без АФ и, наоборот, развития АФ без предшествующих панических атак. Несмотря на относительно невыраженную агорафобию, по мере усиления и закрепления постоянной тревоги у больных этой группы отмечено значительное снижение трудоспособности. Уровень социального функционирования, по данным GAF, у больных данной группы был равен 47,2 балла.
Вегетативно-соматический компонент панического расстройства, даже при уменьшении его остроты, у всех больных принимал постоянный характер, а его выраженность у 3 человек позволяла говорить о появлении признаков соматоформной вегетативной дисфункции (F45.3). Истероконверсионные нарушения в данной группе обследованных не наблюдали. Среди диагностических критериев многих тревожных и соматоформных расстройств присутствует требование исключать другие расстройства этого кластера. Между тем наш опыт показывает, что психопатологические симптомокомплексы, соответствующие признакам как ГТР, так и соматоформной вегетативной дисфункции, могут становиться этапами развития других видов ТФР, например длительного и особенно тяжелого панического расстройства (F41.01), и накладываться друг на друга. Поэтому для достоверной диагностики и выбора предпочтительного диагноза необходимы не только анализ признаков (симптомов), но и изучение динамики болезни. В этом случае возможно установление двух и даже более диагностических рубрик, а также оценка состояния либо по тому синдрому, который в наибольшей мере сейчас определяет дизадаптацию больного, либо вынесение в диагнозе на первое место расстройства, с которого начинался болезненный процесс.
Во второй группе, состоявшей из 12 (63%) больных с АФ, тревожные ожидания постепенно распространялись на все большее число конкретных ситуаций (все виды общественного транспорта, лифт, прогулки на улице и даже выход на лестничную площадку). Соприкосновение с этими пугающими обстоятельствами усиливало тревогу, принявшую со временем перманентный характер, и влекло за собой развитие панических приступов в конкретных условиях. Часто они уже не имели столь выраженной вегетативно-соматической составляющей. Однако у данной категории больных на первое место в клинической картине выходила АФ и тяжелые формы избегающего поведения. В последующем тревога у них также имела тенденцию к генерализации и выступала на первый план, но в отличие от больных первой группы она носила опредмеченный характер и ее выраженность была напрямую связана с обстановкой. Показатели шкалы реактивной и личностной тревоги теста Спилбергера–Ханина в начале исследования у этих пациентов в среднем были равны 67,0±3,4 и 66,8±4,3 балла соответственно. Средние значения подшкалы тревоги HADS у них равнялось 17±5,3, а подшкалы депрессии – 15,5±5,0 балла.
У больных АФ нередко присутствует истероконверсионная симптоматика. Однако у обследованных нами больных с развитием ГТР истероконверсионные нарушения наблюдались нечасто и не определяли тяжести состояния. Всего демонстративное поведение с проявлениями условной желательности болезни нами отмечены лишь у 4 (33,3%) больных с распространенной агорафобической симптоматикой и генерализованной тревогой. Уровень социального функционирования, по данным шкалы GAF, в группе больных с выраженной фобической симптоматикой оказался равен 43,5 балла, т.е. хуже, чем у обследованных с ГТР и незначительно выраженной АФ.
На фоне применявшейся терапии уменьшение тяжести тревожной симптоматики, как правило, отмечали уже в течение 1-й недели терапии. Положительная динамика на начальном этапе проявлялась уменьшением частоты и выраженности панических приступов и волнообразных колебаний тревоги, свойственных всем больным, а также улучшением скорости засыпания и увеличением длительности сна. Это происходило благодаря использованию высоких доз транквилизаторов и седативных нейролептиков. В первые 3–4 дня лечения дозы феназепама повышали до 3–5 мг в сутки, а хлопротиксена – до 100–125 мг. Суточную дозу паксила первые 5–7 дней ограничивали 20 мг. Большинство пациентов отмечали ослабление таких вегетативных проявлений ГТР, как тахикардия и перебои ритма сердца, а также чувство нехватки воздуха.
К концу 2-й недели уменьшение тревоги достигалось уже у всех лечившихся. При этом 12 больных замечали у себя значительное уменьшение или даже исчезновение обострений тревоги, 8 человек отмечали исчезновение пугливости. Несмотря на сохраняющуюся перманентную тревогу, в связи с заметным ее ослаблением у большинства обследованных улучшалось настроение. Длительность сна нормализовалась у 9 человек. Вместе с тем, так как начальный этап лечения характеризовался использованием высоких седативных препаратов, почти все больные испытывали слабость, рассеянность, сонливость в течение дня. Однако высокие дозы транквилизаторов обеспечивали также стойкий анксиолитический эффект и давали возможность повысить дозу паксила до 40–50 мг в сутки. Сохранялись положительная динамика и степени выраженности вегетативных нарушений. Так, 2 пациента сообщили об исчезновении в течение последних дней приступов тахикардии, трое говорили о значительном облегчении дыхания. Уже в конце 2-й недели лечения 4 обследованных признавали, что на фоне приема лекарств чувствуют себя лучше, чем когда-либо в течение последнего года. Позитивные изменения состояния больных ГТР подтверждались уменьшением средних значений подшкал тревоги и депрессии HADS до 16,4±5,2 и 11,8±4,5 балла соответственно. Средние показатели шкал реактивной и личностной тревожности теста Спилбергера–Ханина к концу второй недели стали равны 63,3±4,5 и 68,1±4,0 балла.
В течение 3–4 нед терапии в целом сохранялась умеренная положительная динамика. Большинство больных (16 человек) отмечали постепенное ослабление тревожной симптоматики. Закреплялось достигнутое ранее улучшение сна, практически все больные отмечали ускорение засыпания, увеличение его продолжительности и качества; 14 больных отмечали уменьшение раздражительности и пугливости. Параллельно ослаблению психических проявлений тревоги шло уменьшение вегетативной составляющей ГТР. Сердцебиение, перебои ритма сердца, гипергидроз становились менее выраженными. Несколько медленнее ослабевали проявления психогенного диспноэ. В этот период становилось более заметным отличие в темпе положительной динамики у лиц с ГТР с незначительными фобическими проявлениями и пациентов с выраженной АФ. У последних улучшение было менее заметным, тревога постоянно подкреплялась влиянием обстановки и ситуаций, в которых обычно развивались приступы. Каждая новая встреча с ситуацией, вызывающей страх, или только ожидание или представление этой ситуации влекли за собой обострение тревоги. Сохранялось избегающее поведение. У пациентов с конверсионными включениями, несмотря на объективное снижение генерализованной тревоги, жалобы на плохое самочувствие почти не уменьшались, а истерические симптомы в клинической картине болезни выходили на первый план. В конце 3-й недели на фоне улучшения состояния проводилось постепенное уменьшение суточной дозы транквилизаторов. В случае достижения терапевтически эффективной дозы паксила (обычно 40 мг в сутки) в конце 4-й недели переход на малые дозы транквилизаторов происходил без заметного усиления тревоги. К концу 4-й недели средние значения шкал реактивной и личностной тревоги теста Спилбергера–Ханина стали равны 57,0±3,7 и 62,5±3,7 балла, а подшкал тревоги и депрессии HADS – 14,0±4,2 и 9,2±5,0 балла соответственно.
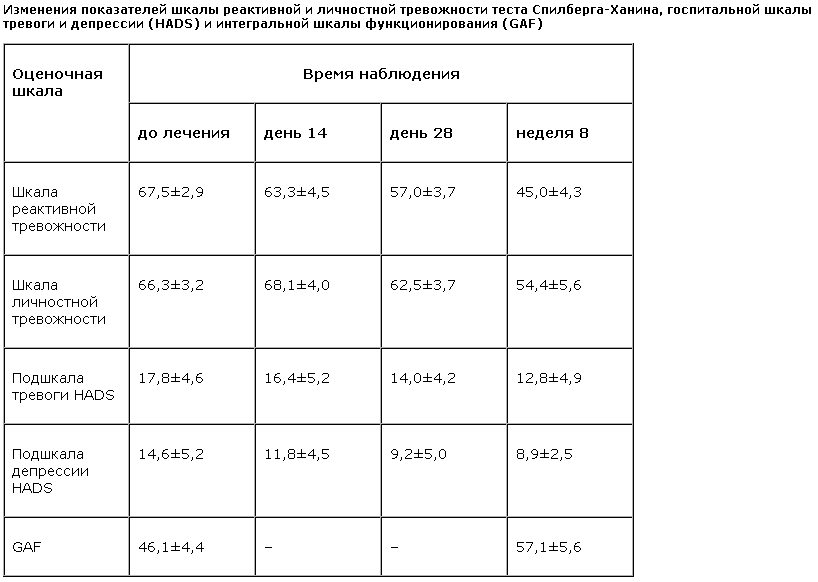
Только у 5 обследованных больных с тяжелыми проявлениями агорафобии, а также явной истероконверсионной симптоматикой после улучшения, наблюдавшегося в течение первых 3–4 нед, в дальнейшем положительной динамики практически не наблюдали.
Притом что полного устранения эмоциональных и вегетативных проявлений ГТР за 2,5 мес добиться не удавалось, на фоне проводимой терапии у большинства обследованных нами пациентов существенно повышалось качество социальной адаптации. В частности, 12 больных продолжали работать (причем 6 – по своей специальности), 8 из них возобновили работу после перерыва, связанного с болезнью. Только 2 человека вынуждены были перейти на сокращенный рабочий день или работать на дому. Пятеро больных в связи с сохраняющимися выраженными симптомами ГТР не работали, 2 жили на пособие по инвалидности, установленной еще до предпринятого нами лечения, 2 других были военными пенсионерами. Средний уровень социального функционирования в обследованной группе в конце исследования составил 57,1±5,6 балла.
Обсуждение
Проведенное исследование показало, что ГТР, как правило, сочетается с другой тревожно-фобической и соматоформной симптоматикой. В частности, ГТР часто развивается в случае прогредиентного течения АФ с ПР. Это дает основание считать, что оно является этапом развития или даже исходом АФ с ПР.
При трансформации пароксизмальной тревоги (ПР) в ГТР последнее на отдаленных этапах болезни определяет ее тяжесть и выраженность социальной дизадаптации. Однако по сравнению со случаями, когда тяжесть болезни определяется АФ (панфобией) и особенно истероконверсионной симптоматикой, у больных с ГТР отмечается более высокий уровень социального функционирования. Среди больных с генерализованной тревогой лица с незначительной фобической симптоматикой и избегающим поведением лучше адаптированы по сравнению с больными, имеющими более значительные проявления АФ.
У больных с диагностированным ГТР относительно редко наблюдается истероконверсионная симптоматика и ее выраженность незначительная. Скорее всего, это обусловлено тем, что выраженная истерическая симптоматика за счет присущих механизмов защиты ослабляет у больных тревогу. Кроме того, в случае наличия выраженных истероконверсионных расстройств они определяют тяжесть болезни и скрывают от диагноста тревожную симптоматику.
ГТР отличается от тревожных черт личности субъективно тягостным чувством тревоги, т.е. эгодистоническим характером переживаний.
Хроническое переживание тягостной тревоги определяет поиск больными способов облегчения своего состояния. Это обусловливает нередкое обращение их к алкоголю или самолечению транквилизаторами. Поэтому частым осложнением ГТР становится алкогольная и лекарственная зависимость.
Эффективность терапии ГТР оказалась ниже, чем при лечении неосложненных форм АФ с ПР. Однако прогноз лечения ГТР значительно лучше, чем при АФ, сочетающейся с истеро-конверсионной симптоматикой.
ГТР требует длительной терапии, использования высоких доз транквилизаторов на начальном этапе лечения. Однако следует избегать длительного применения бензодиазепиновых транквилизаторов, а в случае бесконтрольного их использования в анамнезе необходимо с самого начала для купирования острых симптомов тревоги и нормализации сна рекомендовать мягкие нейролептики с седативным действием.
В качестве основы комплексной терапии ГТР можно рекомендовать пароксетин (паксил). При использовании данного антидепрессанта уже к концу 1-го месяца лечения удается добиться ослабления проявлений ГТР у всех больных. В течение 2–3 мес лечения положительная динамика прослеживалась у 14 (73,7%) больных, причем значительное улучшение социального функционирования с восстановлением трудоспособности наблюдали у 12 (63,2%) обследованных.
Применение высоких доз паксила, которое необходимо в первые недели лечения, лишь в единичных случаях вызывало обычно легкие нежелательные симптомы, которые не требовали отмены терапии.
Список исп. литературыСкрыть список1. Богдан М.Н. Генерализованное тревожное расстройство: клиника, диагностика и лечение. Социальная и клин. психиатрия. 2003; 13 (3): 89–96.
2. Кредитор Д. Паническое расстройство и коморбидные состояния. Тревога и обсессии. Под ред А.Б.Смулевича. М., 1998; с. 66–75.
3. Литвинцев С.В., Резник А.М., Арбузов А.Л. и др. Комплексная терапия агорафобии с паническим расстройством. Психиатрия. 2003; 3 (03): 34–40.
4. Сергеев И.И., Шмилович А.А., Бородина Л.Г. Условия манифестации, клинико-динамические закономерности и феноменология фобических расстройств. Тревога и обсессии. Под ред А.Б.Смулевича. М., 1998; с. 79–96.
5. Смулевич А.Б. Пограничные психические нарушения. Руководство по психиатрии. Под ред. А.С.Тиганова. М.: Медицина, 1999; 2: 527–606.
6. Смулевич А.Б., Колюцкая Е.В., Иванов С.В. Обсессивно-фобические расстройства с паническими атаками и явлениями стойкой агорафобии (клиника, прогноз, терапия). Социальная и клин. психиатрия. 1998; 8 (4): 40–8.


