Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина

1. Лечению депрессий в общесоматической сети посвящено сравнительно мало исследований. Достаточно указать, что из 275 публикаций, касающихся эффективности антидепрессантов у больных аффективными (депрессивными) расстройствами, вошедших в 2002 г. в базу данных Medline, лишь в 26 (9%) сообщается о клиническом применении этих психотропных препаратов у пациентов общей практики.
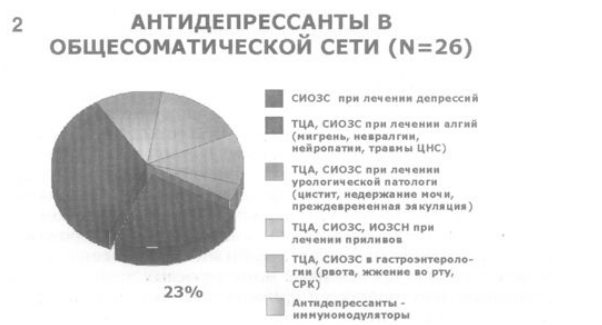
2. Из этих 26 исследований только в 6 анализируется психофармакотерапия депрессивных состояний. В остальных представлены данные о лечении трициклическими антидепрессантами (ТЦА) и селективными ингибиторами обратного захвата серотонина (СИОЗС) алгий, выступающих в пределах различных соматических и неврологических заболеваниях (болевая форма периферической диабетической нейропатии, мигрень, невралгии, травмы ЦНС и т.д.). Сообщается о применении ТЦА, СИОЗС, а также ингибиторов обратного захвата серотонина и норадреналина (ИОЗСН) для купирования приливов в менопаузе, ТЦА и СИОЗС – в терапии некоторых гастроэнтерологических расстройств (рвота, жжение во рту, синдром раздраженного кишечника).
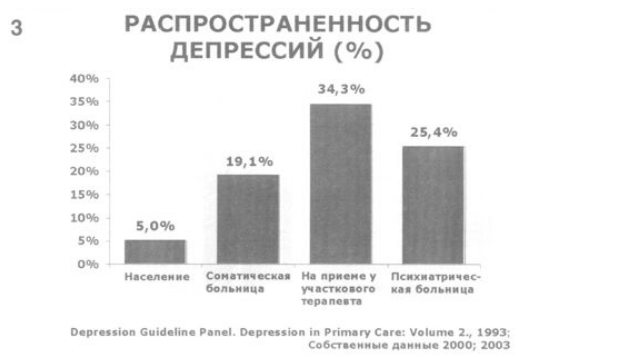
3. Вместе с тем распространенность депрессий общесоматической сети очень велика. Так, по клинической оценке доля пациентов, страдающих различными депрессивными состояниями (нозогенными, реактивными, эндогенными, соматогенными и т.д.), составляет в многопрофильной больнице 19,1%, что не намного меньше аналогичного показателя для психиатрического стационара (25,4%). Более того, на приеме у участкового терапевта пациенты с депрессиями встречаются еще чаще. Так, депрессивные состояния выявлены у 34,3% больных, обратившихся за медицинской помощью. Соответственно представляется актуальным хотя бы отчасти восполнить очевидный пробел в данных, касающихся психофармакотерапии депрессивных состояний в общесоматической сети.
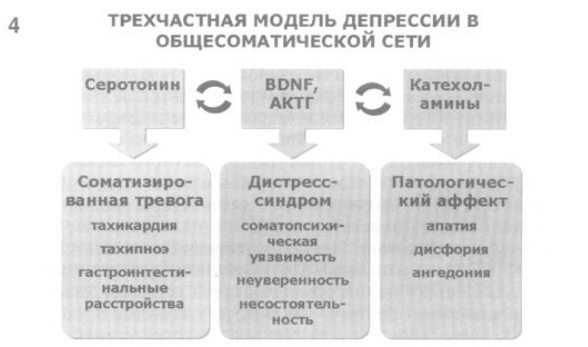
4. При этом в первую очередь необходимо затронуть проблему выбора антидепрессанта. Для ее решения может быть использована трехчастная модель депрессий в общесоматической сети. Эта модель, основанная на современных представлениях о патогенезе депрессивных состояний (C.Montano, M.B. Montano, 2002), позволяет сопоставить различные проявления аффективного (депрессивного) расстройства и соответствующие им нейрохимические процессы. Так, часто встречающаяся у больных депрессиями в общесоматической сети соматизированная тревога (проявляется тахикардией, потливостью, тахипноэ, гастроинтестинальными расстройствами, дискомфортом в грудной клетке) может отражать нарушение серотонинергических процессов в ЦНС. Психопатологические расстройства, описываемые в пределах патологической (преимущественно негативной) аффективности (апатия, ангедония, дисфория), вероятно, отражают дисбаланс катехоламинов (норадреналина, дофамина).
Третья составляющая клинической картины депрессий, наблюдающихся в общесоматической сети, – неспецифический дисстресс-синдром (повышенная уязвимость перед лицом различных стрессовых факторов, выраженная утомляемость, неуверенность в своих силах, ощущение собственной несостоятельности) может ассоциироваться с целым рядом взаимодействующих между собой патогенетических процессов. Причем некоторые из них “работают” по типу патологической обратной связи.
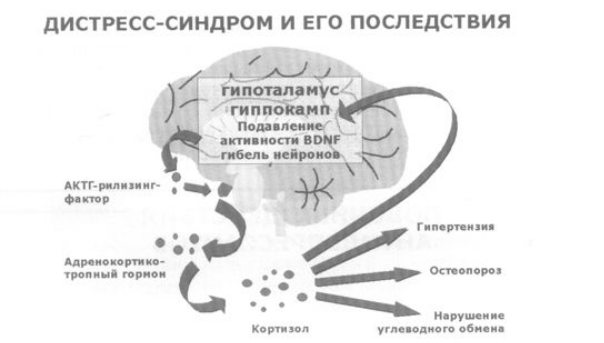
5. Так, вследствие нарушения обмена как серотонина, так и норадреналина с дофамином происходит “перенастройка” критически важных для функционирования нейронов генов. Одни из них перестают “выдавать команду” на синтез нейротрофических факторов (и в частности, так называемого нейротрофического фактора головного мозга – BDNF), необходимых для поддержания жизнедеятельности нейрональных клеток. Другие, напротив, активируют синтез рилизинг-факторов, предопределяющих, в частности, гиперреактивность гипоталамо-гипофизарно-надпочечниковой системы (гиперплазия надпочечников, гиперкортизолемия и т.д.). В свою очередь это приводит не только к повышению артериального давления, нарушению углеводного обмена, но и еще большему угнетению BDNF.
Представленная модель позволяет дифференцировать несколько различных подходов к назначению тимолептической терапии.
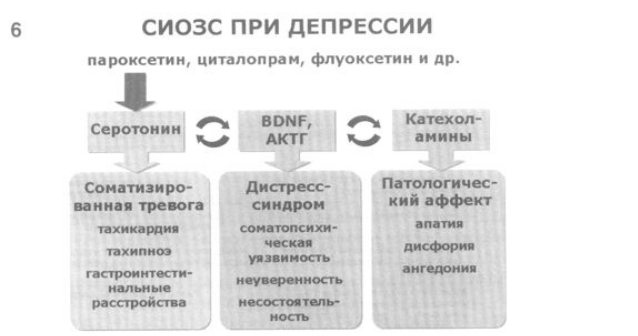
6. Один из них основан на применении СИОЗС (пароксетин, циталопрам, S-циталопрам, флувоксамин, сертралин, флуоксетин). Воздействие этих антидепрессантов первоначально направленно на нормализацию обмена серотонина, однако с учетом тесного перекрывания рассмотренных выше патогенетических процессов распространяется и на иные механизмы, определяющие манифестацию депрессии. Очевидно, что представленный подход к лечению депрессивных состояний в общемедицинской сети может быть особенно предпочтителен в случае преобладания в клинической картине аффективного (депрессивного) расстройства проявлений соматизированной тревоги над симптомами неспецифического дистресс-синдрома и патологического аффекта (соматизированные, ипохондрические и маскированные депрессии различной природы, соматизированные дистимии).
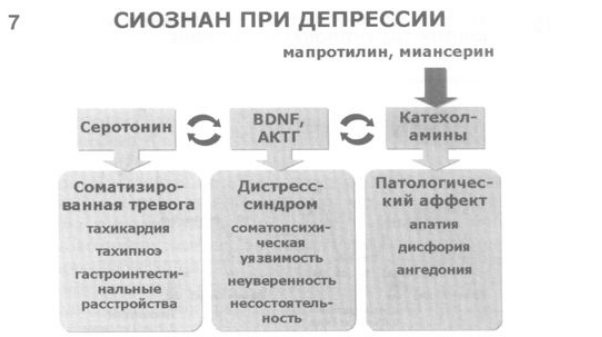
7. В основе другого подхода – применение селективных ингибиторов обратного захвата норадреналина/антагонистов норадреналина (СИОЗНАН – мапротилин, миансерин). Воздействие этих антидепрессантов первоначально направлено на нормализацию обмена катехоламинов, однако с учетом тесного перекрывания патогенетических процессов распространяется и на иные механизмы, определяющие манифестацию депрессии.
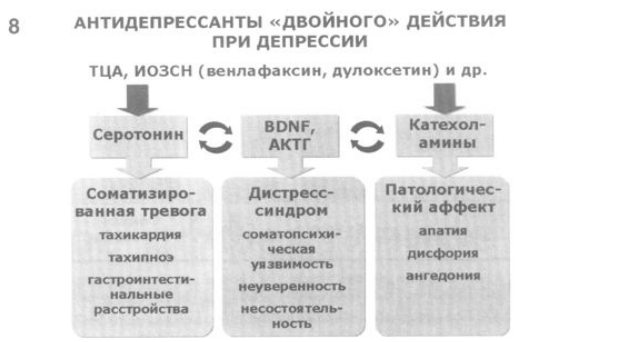
8. Третий подход основан на применении антидепрессантов “двойного” действия – ТЦА (амитриптилин, имипрамин и др.), ИОЗСН (венлафаксин, дулоксетин) и др. Воздействие этих антидепрессантов направленно на нормализацию обмена как серотонина, так и катехоламинов. В дальнейшем оно распространяется на нейротрофические процессы и гормональный дисбаланс. Очевидно, что анализируемый подход к лечению депрессивных состояний в общемедицинской сети может быть особенно предпочтителен в случае преобладания в клинической картине депрессивного состояния проявлений как соматизированной тревоги, так и патологического аффекта (эндогенные витальные, тревожные депрессии различной природы).
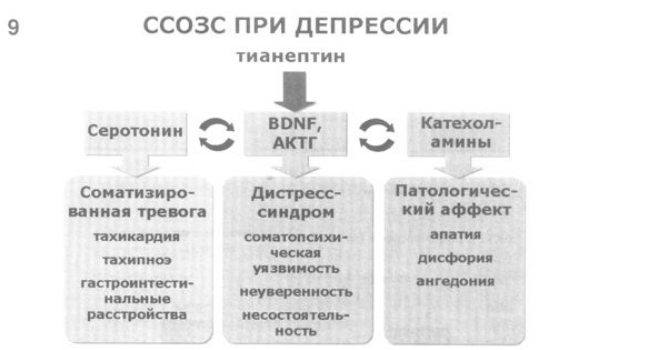
9. Наконец, четвертый подход основан на применении тианептина – единственного на настоящий момент антидепрессанта, чье тимолептическое воздействие, скорее всего, реализуется через центральную часть рассматриваемой модели – нейротрофические факторы и гипоталамо-гипофизарно-надпочечниковую систему.
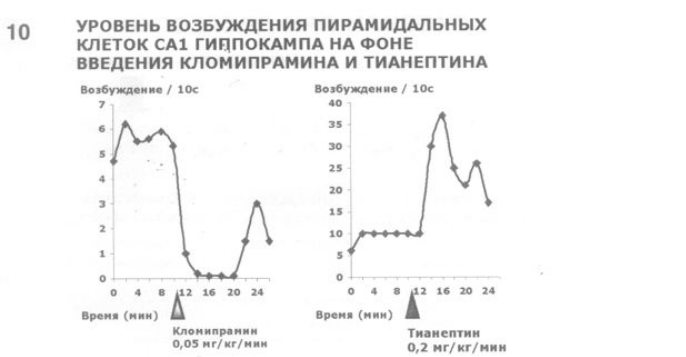
10. Так, в экспериментальных исследованиях показано, что тианептин в отличие от ТЦА (кломипрамин) повышает спонтанную активность пирамидальных клеток гиппокампа (CA1) (A.Magarinos и соавт., 1999), что наиболее вероятно связано с активацией BDNF.
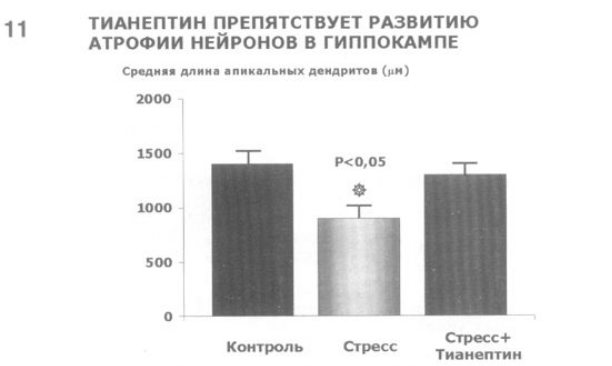
11. Установлено, что тианептин предотвращает у животных вызванную стрессом атрофию гиппокампа, тогда как ТЦА и СИОЗС (флуоксетин и пароксетин) такого действия не оказывают (A.Dresse, J.Scuvee-Moreau, 1988).
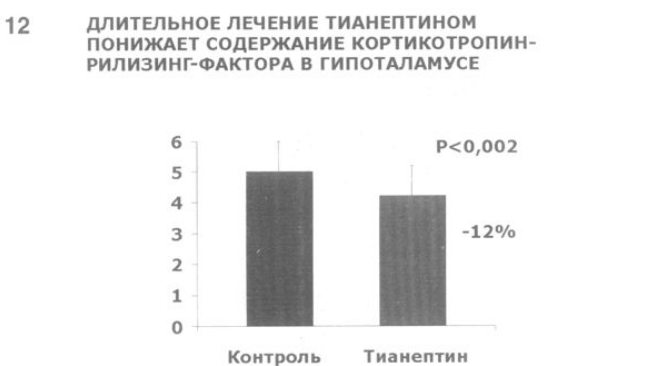
12. Продемонстрировано, что регулярное введение лабораторным животным тианептина в дозе 10 мг/кг в течение 2 нед вызывает достоверное (на 12%) понижение содержания КТРФ в гипоталамусе (C. Delbende и соавт., 1994).
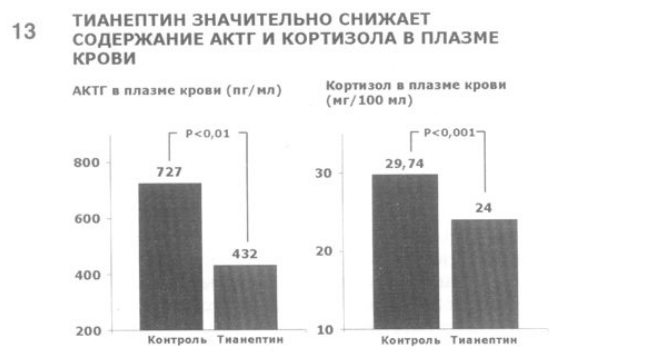
13. Наконец, установлено, что тианептин изменяет нейроэндокринную реакцию на стресс. У животных, не получающих этого препарата, после 30-минутной иммобилизации (распространенная экспериментальная модель стресса) в плазме крови резко повышается уровень АКТГ(с 41 до 727 пг/мл) и кортизола (с 2,3 до 29,7 нг/100 мл) (C. Delbende и соавт., 1991).
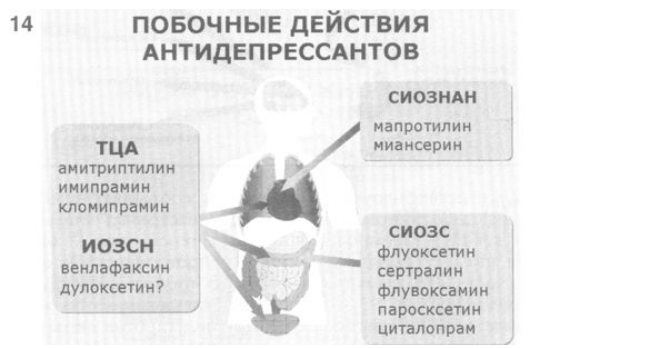
14. Еще один аспект проблемы выбора антидепрессанта для лечения депрессий в общемедицинской сети связан с переносимостью и безопасностью этих психотропных препаратов. Действительно, все антидепрессанты обладают теми или иными побочными эффектами. Так, при назначении большинства ТЦА, ИОЗСН, СИОЗНАН могут возникать неблагоприятные явления со стороны сердечно-сосудистой системы. ТЦА, ИОЗСН и СИОЗС ассоциируются с побочными эффектами в отношении желудочно-кишечного тракта. Наконец, ТЦА и ИОЗСН могут оказать неблагоприятное воздействие на систему мочевыделения.

15. Практически все антидепрессанты вступают в клинически значимые взаимодействия с медикаментозными средствами, использующимися при лечении соматической патологии. Приведем лишь несколько примеров, касающихся совместного назначения некоторые тимолептиков и кардиотропных препаратов. Так, совместное назначение ТЦА и центрального a-адреномиметика клонидина (клофелин) может не только привести и к усилению угнетающего действия на ЦНС, но и к уменьшению гипотензивного эффекта указанного кардиотропного препарата (вплоть до его извращения), по всей видимости, за счет подавления обратного захвата норадреналина и увеличения его содержания в синаптической щели, а также блокады обратного захвата молекул клонидина пресинаптической мембраной. Причем при внезапной отмене ТЦА может произойти резкое снижение АД за счет восстановления гипотензивного эффекта центральных a-адреномиметиков. При комбинации периферических a-адреноблокаторов (фентоламин, тропафен, индорамин, празозин) с ТЦА возможно усиление адренолитического эффекта вплоть до развития тяжелой гипотензивной реакции. Одновременное назначение ТЦА и b-адреноблокаторов также может привести к неблагоприятным последствиям. Так, ТЦА и пропранолол могут приводить к дизрегуляции АД (возникновение гипертонических кризов) за счет центрального взаимодействия. Имеются сообщения о высокой вероятности развития желудочковых аритмий при комбинации ТЦА и соталола.
При сочетании ТЦА с блокаторами кальциевых каналов (БКК) верапамилом и дилтиаземом возможны как фармакодинамические, так и фармакокинетические взаимодействия. В частности, на фоне назначения рассматриваемого сочетания препаратов отмечаются нарушения проводимости сердца. При этой же комбинации наблюдается повышение концентрации ТЦА в плазме крови, что может привести к развитию побочных действий антидепрессантов. Наконец, сочетание ТЦА и нифедипина приводит к увеличению содержания такого БКК в плазме крови с усилением его гипотензивного действия.

Весьма неблагоприятными могут быть эффекты комбинированного применения ТЦА и сердечных гликозидов. Так, при сочетании ТЦА и дигоксина возможно снижение насосной функции левого желудочка за счет угнетения периферических a1-адренорецепторов. Кроме того, при такой комбинации повышается вероятность возникновения аритмий сердца из-за увеличения времени внутрисердечного проведения.
Что касается клинических взаимодействий иных антидепрессантов и медикаментозных средств, применяющихся при лечении патологии сердечно-сосудистой системы, то мапротилин (СИОЗНАН) уменьшает гипотензивный эффект клонидина и гуанетидина, а также прессорный эффект вводимых парентерально симпатомиметиков прямого действия (адреналин, норадреналин, мезатон). Некоторые из СИОЗС (флуоксетин) за счет угнетения печеночного метаболизма пропранолола вызывают значительное повышение концентрации последнего в плазме крови, что приводит к дополнительному снижению числа сердечных сокращений и диастолического артериального давления при физической нагрузке, а также к развитию полной атриовентрикулярной блокады. Тот же СИОЗС и сертралин обладают неблагоприятными клинически значимыми взаимодействиями с антиаритмическими препаратами класса Ic. При одновременном приеме некоторых СИОЗС и препаратов наперстянки (дигоксин) повышается риск неблагоприятных эффектов последних.
Таким образом, выбор антидепрессанта для лечения депрессий в общемедицинской сети представляет собой сложную проблему. Для ее решения целесообразно учитывать клинические особенности депрессивного состояния, особенности патогенеза аффективного расстройства, а также переносимости и безопасности тимолептиков.
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№05 2003
Лечение депрессий в общесоматической сети №05 2003
Номера страниц в выпуске:190-193
Выбор антидепрессанта для лечения депрессий в общемедицинской сети представляет собой сложную проблему. Для ее решения целесообразно учитывать клинические особенности депрессивного состояния, особенности патогенеза аффективного расстройства, а также переносимости и безопасности тимолептиков.

1. Лечению депрессий в общесоматической сети посвящено сравнительно мало исследований. Достаточно указать, что из 275 публикаций, касающихся эффективности антидепрессантов у больных аффективными (депрессивными) расстройствами, вошедших в 2002 г. в базу данных Medline, лишь в 26 (9%) сообщается о клиническом применении этих психотропных препаратов у пациентов общей практики.

2. Из этих 26 исследований только в 6 анализируется психофармакотерапия депрессивных состояний. В остальных представлены данные о лечении трициклическими антидепрессантами (ТЦА) и селективными ингибиторами обратного захвата серотонина (СИОЗС) алгий, выступающих в пределах различных соматических и неврологических заболеваниях (болевая форма периферической диабетической нейропатии, мигрень, невралгии, травмы ЦНС и т.д.). Сообщается о применении ТЦА, СИОЗС, а также ингибиторов обратного захвата серотонина и норадреналина (ИОЗСН) для купирования приливов в менопаузе, ТЦА и СИОЗС – в терапии некоторых гастроэнтерологических расстройств (рвота, жжение во рту, синдром раздраженного кишечника).

3. Вместе с тем распространенность депрессий общесоматической сети очень велика. Так, по клинической оценке доля пациентов, страдающих различными депрессивными состояниями (нозогенными, реактивными, эндогенными, соматогенными и т.д.), составляет в многопрофильной больнице 19,1%, что не намного меньше аналогичного показателя для психиатрического стационара (25,4%). Более того, на приеме у участкового терапевта пациенты с депрессиями встречаются еще чаще. Так, депрессивные состояния выявлены у 34,3% больных, обратившихся за медицинской помощью. Соответственно представляется актуальным хотя бы отчасти восполнить очевидный пробел в данных, касающихся психофармакотерапии депрессивных состояний в общесоматической сети.

4. При этом в первую очередь необходимо затронуть проблему выбора антидепрессанта. Для ее решения может быть использована трехчастная модель депрессий в общесоматической сети. Эта модель, основанная на современных представлениях о патогенезе депрессивных состояний (C.Montano, M.B. Montano, 2002), позволяет сопоставить различные проявления аффективного (депрессивного) расстройства и соответствующие им нейрохимические процессы. Так, часто встречающаяся у больных депрессиями в общесоматической сети соматизированная тревога (проявляется тахикардией, потливостью, тахипноэ, гастроинтестинальными расстройствами, дискомфортом в грудной клетке) может отражать нарушение серотонинергических процессов в ЦНС. Психопатологические расстройства, описываемые в пределах патологической (преимущественно негативной) аффективности (апатия, ангедония, дисфория), вероятно, отражают дисбаланс катехоламинов (норадреналина, дофамина).
Третья составляющая клинической картины депрессий, наблюдающихся в общесоматической сети, – неспецифический дисстресс-синдром (повышенная уязвимость перед лицом различных стрессовых факторов, выраженная утомляемость, неуверенность в своих силах, ощущение собственной несостоятельности) может ассоциироваться с целым рядом взаимодействующих между собой патогенетических процессов. Причем некоторые из них “работают” по типу патологической обратной связи.

5. Так, вследствие нарушения обмена как серотонина, так и норадреналина с дофамином происходит “перенастройка” критически важных для функционирования нейронов генов. Одни из них перестают “выдавать команду” на синтез нейротрофических факторов (и в частности, так называемого нейротрофического фактора головного мозга – BDNF), необходимых для поддержания жизнедеятельности нейрональных клеток. Другие, напротив, активируют синтез рилизинг-факторов, предопределяющих, в частности, гиперреактивность гипоталамо-гипофизарно-надпочечниковой системы (гиперплазия надпочечников, гиперкортизолемия и т.д.). В свою очередь это приводит не только к повышению артериального давления, нарушению углеводного обмена, но и еще большему угнетению BDNF.
Представленная модель позволяет дифференцировать несколько различных подходов к назначению тимолептической терапии.

6. Один из них основан на применении СИОЗС (пароксетин, циталопрам, S-циталопрам, флувоксамин, сертралин, флуоксетин). Воздействие этих антидепрессантов первоначально направленно на нормализацию обмена серотонина, однако с учетом тесного перекрывания рассмотренных выше патогенетических процессов распространяется и на иные механизмы, определяющие манифестацию депрессии. Очевидно, что представленный подход к лечению депрессивных состояний в общемедицинской сети может быть особенно предпочтителен в случае преобладания в клинической картине аффективного (депрессивного) расстройства проявлений соматизированной тревоги над симптомами неспецифического дистресс-синдрома и патологического аффекта (соматизированные, ипохондрические и маскированные депрессии различной природы, соматизированные дистимии).

7. В основе другого подхода – применение селективных ингибиторов обратного захвата норадреналина/антагонистов норадреналина (СИОЗНАН – мапротилин, миансерин). Воздействие этих антидепрессантов первоначально направлено на нормализацию обмена катехоламинов, однако с учетом тесного перекрывания патогенетических процессов распространяется и на иные механизмы, определяющие манифестацию депрессии.

8. Третий подход основан на применении антидепрессантов “двойного” действия – ТЦА (амитриптилин, имипрамин и др.), ИОЗСН (венлафаксин, дулоксетин) и др. Воздействие этих антидепрессантов направленно на нормализацию обмена как серотонина, так и катехоламинов. В дальнейшем оно распространяется на нейротрофические процессы и гормональный дисбаланс. Очевидно, что анализируемый подход к лечению депрессивных состояний в общемедицинской сети может быть особенно предпочтителен в случае преобладания в клинической картине депрессивного состояния проявлений как соматизированной тревоги, так и патологического аффекта (эндогенные витальные, тревожные депрессии различной природы).

9. Наконец, четвертый подход основан на применении тианептина – единственного на настоящий момент антидепрессанта, чье тимолептическое воздействие, скорее всего, реализуется через центральную часть рассматриваемой модели – нейротрофические факторы и гипоталамо-гипофизарно-надпочечниковую систему.

10. Так, в экспериментальных исследованиях показано, что тианептин в отличие от ТЦА (кломипрамин) повышает спонтанную активность пирамидальных клеток гиппокампа (CA1) (A.Magarinos и соавт., 1999), что наиболее вероятно связано с активацией BDNF.

11. Установлено, что тианептин предотвращает у животных вызванную стрессом атрофию гиппокампа, тогда как ТЦА и СИОЗС (флуоксетин и пароксетин) такого действия не оказывают (A.Dresse, J.Scuvee-Moreau, 1988).

12. Продемонстрировано, что регулярное введение лабораторным животным тианептина в дозе 10 мг/кг в течение 2 нед вызывает достоверное (на 12%) понижение содержания КТРФ в гипоталамусе (C. Delbende и соавт., 1994).

13. Наконец, установлено, что тианептин изменяет нейроэндокринную реакцию на стресс. У животных, не получающих этого препарата, после 30-минутной иммобилизации (распространенная экспериментальная модель стресса) в плазме крови резко повышается уровень АКТГ(с 41 до 727 пг/мл) и кортизола (с 2,3 до 29,7 нг/100 мл) (C. Delbende и соавт., 1991).

14. Еще один аспект проблемы выбора антидепрессанта для лечения депрессий в общемедицинской сети связан с переносимостью и безопасностью этих психотропных препаратов. Действительно, все антидепрессанты обладают теми или иными побочными эффектами. Так, при назначении большинства ТЦА, ИОЗСН, СИОЗНАН могут возникать неблагоприятные явления со стороны сердечно-сосудистой системы. ТЦА, ИОЗСН и СИОЗС ассоциируются с побочными эффектами в отношении желудочно-кишечного тракта. Наконец, ТЦА и ИОЗСН могут оказать неблагоприятное воздействие на систему мочевыделения.

15. Практически все антидепрессанты вступают в клинически значимые взаимодействия с медикаментозными средствами, использующимися при лечении соматической патологии. Приведем лишь несколько примеров, касающихся совместного назначения некоторые тимолептиков и кардиотропных препаратов. Так, совместное назначение ТЦА и центрального a-адреномиметика клонидина (клофелин) может не только привести и к усилению угнетающего действия на ЦНС, но и к уменьшению гипотензивного эффекта указанного кардиотропного препарата (вплоть до его извращения), по всей видимости, за счет подавления обратного захвата норадреналина и увеличения его содержания в синаптической щели, а также блокады обратного захвата молекул клонидина пресинаптической мембраной. Причем при внезапной отмене ТЦА может произойти резкое снижение АД за счет восстановления гипотензивного эффекта центральных a-адреномиметиков. При комбинации периферических a-адреноблокаторов (фентоламин, тропафен, индорамин, празозин) с ТЦА возможно усиление адренолитического эффекта вплоть до развития тяжелой гипотензивной реакции. Одновременное назначение ТЦА и b-адреноблокаторов также может привести к неблагоприятным последствиям. Так, ТЦА и пропранолол могут приводить к дизрегуляции АД (возникновение гипертонических кризов) за счет центрального взаимодействия. Имеются сообщения о высокой вероятности развития желудочковых аритмий при комбинации ТЦА и соталола.
При сочетании ТЦА с блокаторами кальциевых каналов (БКК) верапамилом и дилтиаземом возможны как фармакодинамические, так и фармакокинетические взаимодействия. В частности, на фоне назначения рассматриваемого сочетания препаратов отмечаются нарушения проводимости сердца. При этой же комбинации наблюдается повышение концентрации ТЦА в плазме крови, что может привести к развитию побочных действий антидепрессантов. Наконец, сочетание ТЦА и нифедипина приводит к увеличению содержания такого БКК в плазме крови с усилением его гипотензивного действия.

Весьма неблагоприятными могут быть эффекты комбинированного применения ТЦА и сердечных гликозидов. Так, при сочетании ТЦА и дигоксина возможно снижение насосной функции левого желудочка за счет угнетения периферических a1-адренорецепторов. Кроме того, при такой комбинации повышается вероятность возникновения аритмий сердца из-за увеличения времени внутрисердечного проведения.
Что касается клинических взаимодействий иных антидепрессантов и медикаментозных средств, применяющихся при лечении патологии сердечно-сосудистой системы, то мапротилин (СИОЗНАН) уменьшает гипотензивный эффект клонидина и гуанетидина, а также прессорный эффект вводимых парентерально симпатомиметиков прямого действия (адреналин, норадреналин, мезатон). Некоторые из СИОЗС (флуоксетин) за счет угнетения печеночного метаболизма пропранолола вызывают значительное повышение концентрации последнего в плазме крови, что приводит к дополнительному снижению числа сердечных сокращений и диастолического артериального давления при физической нагрузке, а также к развитию полной атриовентрикулярной блокады. Тот же СИОЗС и сертралин обладают неблагоприятными клинически значимыми взаимодействиями с антиаритмическими препаратами класса Ic. При одновременном приеме некоторых СИОЗС и препаратов наперстянки (дигоксин) повышается риск неблагоприятных эффектов последних.
Таким образом, выбор антидепрессанта для лечения депрессий в общемедицинской сети представляет собой сложную проблему. Для ее решения целесообразно учитывать клинические особенности депрессивного состояния, особенности патогенеза аффективного расстройства, а также переносимости и безопасности тимолептиков.
26 сентября 2003
Количество просмотров: 2521


