Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№06 2013
Эпидемиология расстройств шизотипического спектра и некоторые показатели качества жизни больных* №06 2013
Номера страниц в выпуске:38-41
В течение двух последних десятилетий со времени введения Международной классификации болезней 10-го пересмотра (МКБ-10) одной из наиболее интересных и дискутабельных проблем является шизотипическое расстройство (F21), относящееся к эндогенной психической патологии, в понятие которого входят нарушения эмоций, поведения, мышления, напоминающие таковые при шизофрении, но при этом не достигающие соответствующей степени выраженности. Таким образом, состояния, соответствующие разным вариантам вялотекущей шизофрении, вынесены за пределы диагностической категории «Шизофрения» (F20), к которой относятся лишь психотические формы заболевания. В адаптированном для использования в нашей стране варианте МКБ-10 (1994 г.), а также в национальном руководстве «Психиатрия» указывается, что по критериям диагностики шизотипическое расстройство соответствует малопрогредиентной или вялотекущей шизофрении отечественной версии МКБ-9.
Резюме. Приведен анализ эпидемиологических данных и некоторых показателей социальной адаптации и качества жизни больных шизотипическим расстройством по данным психиатрического учета г. Москвы. Изучена распространенность данного типа патологии среди взрослого населения, а также среди детей и подростков по отношению к общему количеству учтенных больных психическими расстройствами, а также по отношению к заболеваниям шизофренического спектра. Изучены в сравнительно-возрастном аспекте показатели распространенности отдельных форм расстройств шизотипического спектра. В качестве объективных показателей социальной адаптации больных изучались: инвалидизация, семейное положение, образование, трудовая занятость, источники средств существования, условия проживания.
Ключевые слова: шизотипическое расстройство, эпидемиология, сравнительно-возрастной аспект, социальная адаптация, качество жизни.
Epidemiology of shizotypal spectrum disorders and some indicies of patients’ quality
of life (according to the data from moscow psychiatric follow-up service)
E.L.Usacheva1, O.F.Pankova2, R.O.Makarov2, M.A.Chumak2
1Scientific and Practical Centre for Child and Adolescent Mental Health
2The N.Pirogov's Russian National Research Medical University, Moscow, Russia
Summary. Here the analysis of epidemiological data and some indices of socioenvironmental adaptation and quality of life is presented for patients with schizotypal disorders according to the data from Moscow psychiatric follow-up service. Prevalence rate of such type disorders was investigated among adult population and also among children and adolescents in relation to total number of mental patients taken into account, and also in relation to disorders of schizotypal spectrum. Prevalence rate indices of certain forms of schizotypal spectrum disorders were investigated in comparative-age aspect. Disability, marital status, educational level, employment, sources of income and living environment were examined as objectives for socioenvironmental adaptation assessment.
Key words: schizotypal disorder, epidemiology, comparative-age aspect, socioenvironmental adaptation, quality of life.
Актуальность проблемы
В течение двух последних десятилетий со времени введения Международной классификации болезней 10-го пересмотра (МКБ-10) одной из наиболее интересных и дискутабельных проблем является шизотипическое расстройство (F21), относящееся к эндогенной психической патологии, в понятие которого входят нарушения эмоций, поведения, мышления, напоминающие таковые при шизофрении, но при этом не достигающие соответствующей степени выраженности. Таким образом, состояния, соответствующие разным вариантам вялотекущей шизофрении, вынесены за пределы диагностической категории «Шизофрения» (F20), к которой относятся лишь психотические формы заболевания. В адаптированном для использования в нашей стране варианте МКБ-10 (1994 г.), а также в национальном руководстве «Психиатрия» указывается, что по критериям диагностики шизотипическое расстройство соответствует малопрогредиентной или вялотекущей шизофрении отечественной версии МКБ-9.
В группу шизотипических расстройств, помимо не использовавшегося ранее шизотипического личностного расстройства, входят псевдоневротическая и псевдопсихопатическая формы шизофрении, латентная и «бедная симптомами» формы шизофрении, а также шизофреническая реакция. При этом подчеркивается, что последние варианты не рекомендуются для широкого использования, так как их трудно отграничить от простой формы шизофрении и шизоидной психопатии. Альтернативная точка зрения принадлежит одному из крупнейших отечественных специалистов в области малопрогредиентной шизофрении академику Российской академии медицинских наук А.Б.Смулевичу, считающему необходимым выделение вялотекущей шизофрении из полиморфной группы расстройств шизофренического спектра, объединяемых понятием «шизотипическое расстройство», что позволит обеспечить прогресс в исследованиях статики, закономерностей течения, исходов, диагностики и терапии этой формы эндогенного процесса.
В современной американской психиатрической классификации – Руководстве по диагностике и статистике психических расстройств (Diagnostic and Statistical Manual of Mental Disorders, fourth edition, text revision, DSM-IV-TM) в группу собственно шизофренических расстройств включены лишь параноидный, дезорганизованный (соответствует гебефренической шизофрении), кататонический, недифференцированный и резидуальный типы, а шизоаффективные и шизофреноподобные расстройства рассматриваются отдельно от шизофрении, простая и разные варианты малопрогредиентной шизофрении отнесены к расстройствам личности. В последних зарубежных публикациях, посвященных шизофрении, отмечается, что диагнозы шизотипического расстройства и дезорганизованной шизофрении (более широко – непараноидная шизофрения) стали клинической редкостью, уступая пространство для множества других, альтернативных (как правило, происходящих из контрольного списка) диагнозов, – например, пограничного расстройства личности, социальной фобии, обсессивно-компульсивного расстройства, дефицита внимания с гиперактивностью и т.д. (J.Parnas, 2012). Производимые в настоящее время ревизии двух основных классификаций психических расстройств (МКБ-11 и DSM-V), несмотря на имеющиеся противоречия и острые моменты, касающиеся клинической практики, отводят шизотипическому расстройству собственное место в группе расстройств шизофренического спектра.
В DSM-V оно возвращается из раздела специфических личностных расстройств. Дефиниция шизотипического расстройства в проекте МКБ-11 не претерпела существенных изменений (А.В.Павличенко, 2013).
Не меньшее значение наряду с вопросами дефиниции и диагностики шизотипических расстройств имеют эпидемиологические данные, отличающиеся крайней скудностью. За годы со времени выделения в МКБ-10 шизотипических расстройств не появилось самостоятельных исследований, посвященных этой проблематике. В изученной литературе преобладают ссылки на работы, посвященные изучению распространенности подобных расстройств еще в рамках вялотекущей шизофрении. Частота последней варьировала от 1,44 (П.А.Горбацевич, 1990) до 4,17 (Н.М.Жариков, Ю.И.Либерман, В.Г.Левит, 1977) случая на 1 тыс. населения. Среди всех учтенных больных шизофренией вялотекущая форма диагностировалась от 16,9–20,4 (Ю.И.Уланов, 1991) до 28,5–34,9% (В.С.Ястребов, 1987). По данным Н.М.Жарикова, среди взрослых больных в амбулаторной сети вялотекущая шизофрения имела место в 29% наблюдений, в стационаре – в 10% случаев.
В связи с изложенным целью настоящей работы явилось изучение эпидемиологических данных и некоторых показателей социальной адаптации и качества жизни больных расстройствами шизотипического спектра по данным психиатрического учета в условиях такого мегаполиса, как Москва. Основными задачами были:
Как видно из диаграммы (рис. 1), от общего количества учтенных больных психической патологией (483 792 человека) больные шизотипическим расстройством (F21) составили 4,11% (18 789) и 16,67% от всех больных расстройствами ши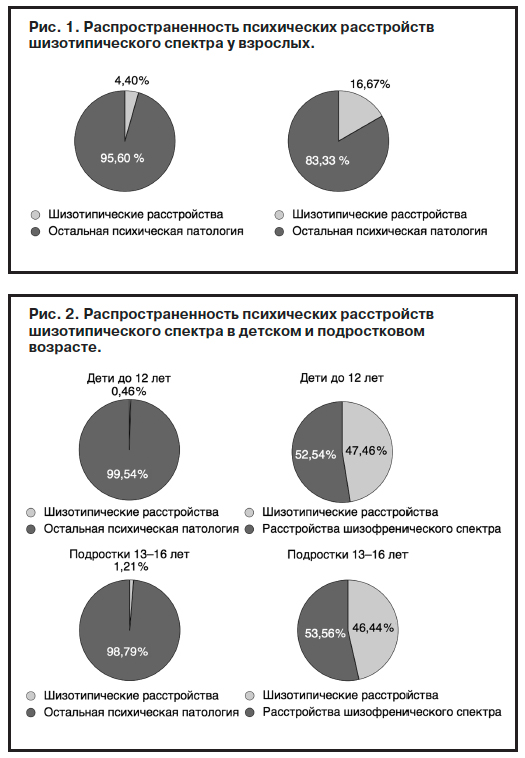 зофренического спектра (F2), что не противоречит литературным данным, касающимся данного вопроса (Психиатрия. Руководство для врачей. Под ред. А.С.Тиганова, 2012).
зофренического спектра (F2), что не противоречит литературным данным, касающимся данного вопроса (Психиатрия. Руководство для врачей. Под ред. А.С.Тиганова, 2012).
Распространенность расстройств шизотипического спектра среди детей (до 12 лет) и подростков (до 16 лет) отражена на другой диаграмме (рис. 2). Из 18 789 детей и подростков с психическими расстройствами диагноз шизотипического расстройства имели лишь 260 больных: дети – 84 (0,46%) человека, подростки до 16 лет – 176 (1,21%) человек. При этом шизотипическое расстройство занимало гораздо больший удельный вес по сравнению со взрослыми больными среди расстройств шизофренического спектра: 47,46% у детей и 46,44% у подростков. Несколько отличаются показатели среди больных детского и подросткового возраста, находившихся на лечении в психиатрическом стационаре: 3,32% от общего числа больных и 31,00% от числа больных расстройствами шизофренического спектра.
На рис. 3 графически представлены основные клинические варианты шизотипического расстройства в соответствии с МКБ-10 и их распространенность у взрослых, детей и подростков. Наиболее распространенными у взрослых больных являются псевдоневротическая (неврозоподобная) – 44,84% и псевдопсихопатическая (психопатоподобная) – 27,28% формы шизофрении. Реже всего выставлялся диагноз неуточненного шизотипического расстройства, шизофренической реакции и бедной симптомами шизофрении.
У детей и подростков в подавляющем числе случаев (70,66%) выставлялся диагноз шизотипического личностного расстройства. Данный факт можно с большой долей убедительности объяснить незрелостью личности и психики в целом в детско-подростковом возрасте, полиморфностью и рудиментарностью имеющихся расстройств, их динамичностью, что дает основание относить выявляемые расстройства именно к данной форме шизотипического расстройства. Неврозоподобные проявления гораздо чаще рассматриваются в рамках адаптационных, тревожных и обсессивно-компульсивного расстройств. Психопатоподобные нарушения преимущественно включаются в группу расстройств эмоций и поведения с началом, приходящимся на детский и подростковый возраст.
Помимо распространенности не менее значимой проблемой в изучении шизотипических расстройств являются качество жизни и социальная адаптация больных, включая трудоспособность. Этим вопросам посвящено в последние годы огромное количество публикаций как в России, так и за рубежом (Е.Б.Любов и соавт., 2012; A.Gustavsson и соавт., 2011; T.Insel и соавт., 2009). Данные, касающиеся течения и прогноза шизотипических расстройств, неоднозначны. Если ранее (Н.М.Жа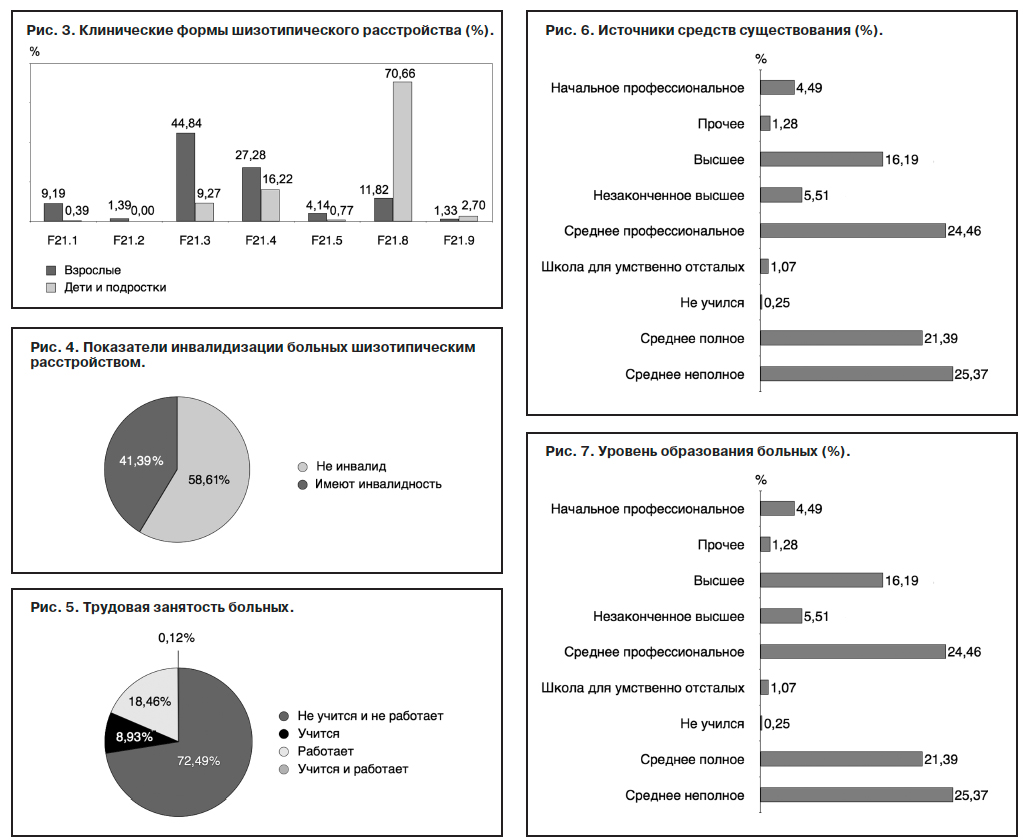 риков, 1977; А.Н.Попова, Л.М.Шмаонова, 1969) отмечалось, что около 80% больных вялотекущей шизофренией имеют благоприятный прогноз в плане социальной адаптации, то данные последних лет более пессимистичны. Несмотря на то что качество жизни – это сложное понятие, включающее субъективные и объективные параметры, оценки, отражающие разные стороны социального, физического и психического функционирования, существует ряд показателей, оценка которых имеет неоспоримое значение. К таким показателям, по нашему мнению, относятся инвалидизация, трудовая занятость, семейное положение, уровень образования, условия проживания. Анализ соответствующих показателей свидетельствует, что инвалидизация у больных шизотипическим расстройством (рис. 4) наступила в 41,39% наблюдений. Подавляющее большинство больных (85,89%) имели 2-ю группу инвалидности. Среди всех больных, имеющих инвалидность, 1,44% являлись инвалидами детства.
риков, 1977; А.Н.Попова, Л.М.Шмаонова, 1969) отмечалось, что около 80% больных вялотекущей шизофренией имеют благоприятный прогноз в плане социальной адаптации, то данные последних лет более пессимистичны. Несмотря на то что качество жизни – это сложное понятие, включающее субъективные и объективные параметры, оценки, отражающие разные стороны социального, физического и психического функционирования, существует ряд показателей, оценка которых имеет неоспоримое значение. К таким показателям, по нашему мнению, относятся инвалидизация, трудовая занятость, семейное положение, уровень образования, условия проживания. Анализ соответствующих показателей свидетельствует, что инвалидизация у больных шизотипическим расстройством (рис. 4) наступила в 41,39% наблюдений. Подавляющее большинство больных (85,89%) имели 2-ю группу инвалидности. Среди всех больных, имеющих инвалидность, 1,44% являлись инвалидами детства.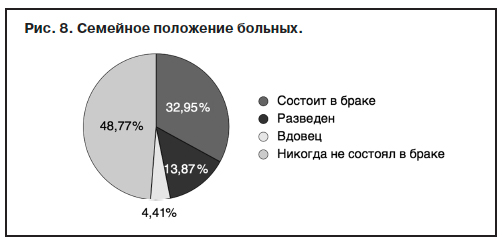
Также неблагоприятным является положение с трудовой занятостью больных, не имеющих инвалидности (рис. 5): не учатся и не работают – 12 221 (72,49%) человек, учатся – 1506 (8,93%), работают – 3112 (18,46%), у 1047 (6,22%) – умственный труд без снижения квалификации, у 142 (0,84%) – умственный труд со снижением квалификации, 2877 (17,10%) человек – находились на иждивении у отдельных лиц. В качестве источников средств существования (рис. 6) помимо социального пособия по инвалидности (42,42%) у 1496 (8,89%) больных был физический труд, 1047 (6,22%) человек являлись служащими. У других из оставшихся больных источником средств существования являлись пенсия по возрасту (11,99%), стипендия (0,87%), другие виды государственного обеспечения (1,55%) и пр.
Невысоким является уровень образования больных (рис. 7). Среди взрослого контингента около 50% больных имели среднее или неполное среднее образование. Высшее образование имели 1223 (16,19%) больных, неоконченное высшее – 416 (5,51%), среднее профессиональное – 1848 (24,46%), начальное профессиональное – 339 (4,49%), 80 (1,07%) обучались в школе для умственно отсталых.
Семейное положение больных также является неудовлетворительным (рис. 8). Состоят в браке лишь 32,95% больных, 48,77% больных никогда не состояли в браке, 13,87% – разведены. При этом в семье проживают 8446 (92,71%) человек, одинокими являются 664 (7,29%) больных.
Выводы
Сведения об авторах
Е.Л.Усачева – д-р мед. наук, дир. ГКУЗ Научно-практический центр психического здоровья детей и подростков Департамента здравоохранения г. Москвы
О.Ф.Панкова – канд. мед. наук, проф. каф. психиатрии и мед. психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России. E-mail: olgapank@yandex.ru
Р.О.Макаров – клин. ординатор каф. психиатрии и мед. психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России. E-mail: r.o.makarov@yandex.ru
М.А.Чумак – клин. ординатор каф. психиатрии и мед. психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России.
E-mail: max77m@mail.ru
Ключевые слова: шизотипическое расстройство, эпидемиология, сравнительно-возрастной аспект, социальная адаптация, качество жизни.
Epidemiology of shizotypal spectrum disorders and some indicies of patients’ quality
of life (according to the data from moscow psychiatric follow-up service)
E.L.Usacheva1, O.F.Pankova2, R.O.Makarov2, M.A.Chumak2
1Scientific and Practical Centre for Child and Adolescent Mental Health
2The N.Pirogov's Russian National Research Medical University, Moscow, Russia
Summary. Here the analysis of epidemiological data and some indices of socioenvironmental adaptation and quality of life is presented for patients with schizotypal disorders according to the data from Moscow psychiatric follow-up service. Prevalence rate of such type disorders was investigated among adult population and also among children and adolescents in relation to total number of mental patients taken into account, and also in relation to disorders of schizotypal spectrum. Prevalence rate indices of certain forms of schizotypal spectrum disorders were investigated in comparative-age aspect. Disability, marital status, educational level, employment, sources of income and living environment were examined as objectives for socioenvironmental adaptation assessment.
Key words: schizotypal disorder, epidemiology, comparative-age aspect, socioenvironmental adaptation, quality of life.
Актуальность проблемы
В течение двух последних десятилетий со времени введения Международной классификации болезней 10-го пересмотра (МКБ-10) одной из наиболее интересных и дискутабельных проблем является шизотипическое расстройство (F21), относящееся к эндогенной психической патологии, в понятие которого входят нарушения эмоций, поведения, мышления, напоминающие таковые при шизофрении, но при этом не достигающие соответствующей степени выраженности. Таким образом, состояния, соответствующие разным вариантам вялотекущей шизофрении, вынесены за пределы диагностической категории «Шизофрения» (F20), к которой относятся лишь психотические формы заболевания. В адаптированном для использования в нашей стране варианте МКБ-10 (1994 г.), а также в национальном руководстве «Психиатрия» указывается, что по критериям диагностики шизотипическое расстройство соответствует малопрогредиентной или вялотекущей шизофрении отечественной версии МКБ-9.
В группу шизотипических расстройств, помимо не использовавшегося ранее шизотипического личностного расстройства, входят псевдоневротическая и псевдопсихопатическая формы шизофрении, латентная и «бедная симптомами» формы шизофрении, а также шизофреническая реакция. При этом подчеркивается, что последние варианты не рекомендуются для широкого использования, так как их трудно отграничить от простой формы шизофрении и шизоидной психопатии. Альтернативная точка зрения принадлежит одному из крупнейших отечественных специалистов в области малопрогредиентной шизофрении академику Российской академии медицинских наук А.Б.Смулевичу, считающему необходимым выделение вялотекущей шизофрении из полиморфной группы расстройств шизофренического спектра, объединяемых понятием «шизотипическое расстройство», что позволит обеспечить прогресс в исследованиях статики, закономерностей течения, исходов, диагностики и терапии этой формы эндогенного процесса.
В современной американской психиатрической классификации – Руководстве по диагностике и статистике психических расстройств (Diagnostic and Statistical Manual of Mental Disorders, fourth edition, text revision, DSM-IV-TM) в группу собственно шизофренических расстройств включены лишь параноидный, дезорганизованный (соответствует гебефренической шизофрении), кататонический, недифференцированный и резидуальный типы, а шизоаффективные и шизофреноподобные расстройства рассматриваются отдельно от шизофрении, простая и разные варианты малопрогредиентной шизофрении отнесены к расстройствам личности. В последних зарубежных публикациях, посвященных шизофрении, отмечается, что диагнозы шизотипического расстройства и дезорганизованной шизофрении (более широко – непараноидная шизофрения) стали клинической редкостью, уступая пространство для множества других, альтернативных (как правило, происходящих из контрольного списка) диагнозов, – например, пограничного расстройства личности, социальной фобии, обсессивно-компульсивного расстройства, дефицита внимания с гиперактивностью и т.д. (J.Parnas, 2012). Производимые в настоящее время ревизии двух основных классификаций психических расстройств (МКБ-11 и DSM-V), несмотря на имеющиеся противоречия и острые моменты, касающиеся клинической практики, отводят шизотипическому расстройству собственное место в группе расстройств шизофренического спектра.
В DSM-V оно возвращается из раздела специфических личностных расстройств. Дефиниция шизотипического расстройства в проекте МКБ-11 не претерпела существенных изменений (А.В.Павличенко, 2013).
Не меньшее значение наряду с вопросами дефиниции и диагностики шизотипических расстройств имеют эпидемиологические данные, отличающиеся крайней скудностью. За годы со времени выделения в МКБ-10 шизотипических расстройств не появилось самостоятельных исследований, посвященных этой проблематике. В изученной литературе преобладают ссылки на работы, посвященные изучению распространенности подобных расстройств еще в рамках вялотекущей шизофрении. Частота последней варьировала от 1,44 (П.А.Горбацевич, 1990) до 4,17 (Н.М.Жариков, Ю.И.Либерман, В.Г.Левит, 1977) случая на 1 тыс. населения. Среди всех учтенных больных шизофренией вялотекущая форма диагностировалась от 16,9–20,4 (Ю.И.Уланов, 1991) до 28,5–34,9% (В.С.Ястребов, 1987). По данным Н.М.Жарикова, среди взрослых больных в амбулаторной сети вялотекущая шизофрения имела место в 29% наблюдений, в стационаре – в 10% случаев.
В связи с изложенным целью настоящей работы явилось изучение эпидемиологических данных и некоторых показателей социальной адаптации и качества жизни больных расстройствами шизотипического спектра по данным психиатрического учета в условиях такого мегаполиса, как Москва. Основными задачами были:
- изучение процентных показателей больных шизотипическим расстройством от общего числа зарегистрированных больных и от числа больных шизофренией;
- распределение больных по основным формам расстройств шизотипического спектра;
- распространенность больных по округам г. Москвы;
- изучение частоты шизотипического расстройства у детей и подростков;
- анализ некоторых показателей качества жизни больных.
Как видно из диаграммы (рис. 1), от общего количества учтенных больных психической патологией (483 792 человека) больные шизотипическим расстройством (F21) составили 4,11% (18 789) и 16,67% от всех больных расстройствами ши
 зофренического спектра (F2), что не противоречит литературным данным, касающимся данного вопроса (Психиатрия. Руководство для врачей. Под ред. А.С.Тиганова, 2012).
зофренического спектра (F2), что не противоречит литературным данным, касающимся данного вопроса (Психиатрия. Руководство для врачей. Под ред. А.С.Тиганова, 2012).
Распространенность расстройств шизотипического спектра среди детей (до 12 лет) и подростков (до 16 лет) отражена на другой диаграмме (рис. 2). Из 18 789 детей и подростков с психическими расстройствами диагноз шизотипического расстройства имели лишь 260 больных: дети – 84 (0,46%) человека, подростки до 16 лет – 176 (1,21%) человек. При этом шизотипическое расстройство занимало гораздо больший удельный вес по сравнению со взрослыми больными среди расстройств шизофренического спектра: 47,46% у детей и 46,44% у подростков. Несколько отличаются показатели среди больных детского и подросткового возраста, находившихся на лечении в психиатрическом стационаре: 3,32% от общего числа больных и 31,00% от числа больных расстройствами шизофренического спектра.
На рис. 3 графически представлены основные клинические варианты шизотипического расстройства в соответствии с МКБ-10 и их распространенность у взрослых, детей и подростков. Наиболее распространенными у взрослых больных являются псевдоневротическая (неврозоподобная) – 44,84% и псевдопсихопатическая (психопатоподобная) – 27,28% формы шизофрении. Реже всего выставлялся диагноз неуточненного шизотипического расстройства, шизофренической реакции и бедной симптомами шизофрении.
У детей и подростков в подавляющем числе случаев (70,66%) выставлялся диагноз шизотипического личностного расстройства. Данный факт можно с большой долей убедительности объяснить незрелостью личности и психики в целом в детско-подростковом возрасте, полиморфностью и рудиментарностью имеющихся расстройств, их динамичностью, что дает основание относить выявляемые расстройства именно к данной форме шизотипического расстройства. Неврозоподобные проявления гораздо чаще рассматриваются в рамках адаптационных, тревожных и обсессивно-компульсивного расстройств. Психопатоподобные нарушения преимущественно включаются в группу расстройств эмоций и поведения с началом, приходящимся на детский и подростковый возраст.
Помимо распространенности не менее значимой проблемой в изучении шизотипических расстройств являются качество жизни и социальная адаптация больных, включая трудоспособность. Этим вопросам посвящено в последние годы огромное количество публикаций как в России, так и за рубежом (Е.Б.Любов и соавт., 2012; A.Gustavsson и соавт., 2011; T.Insel и соавт., 2009). Данные, касающиеся течения и прогноза шизотипических расстройств, неоднозначны. Если ранее (Н.М.Жа
 риков, 1977; А.Н.Попова, Л.М.Шмаонова, 1969) отмечалось, что около 80% больных вялотекущей шизофренией имеют благоприятный прогноз в плане социальной адаптации, то данные последних лет более пессимистичны. Несмотря на то что качество жизни – это сложное понятие, включающее субъективные и объективные параметры, оценки, отражающие разные стороны социального, физического и психического функционирования, существует ряд показателей, оценка которых имеет неоспоримое значение. К таким показателям, по нашему мнению, относятся инвалидизация, трудовая занятость, семейное положение, уровень образования, условия проживания. Анализ соответствующих показателей свидетельствует, что инвалидизация у больных шизотипическим расстройством (рис. 4) наступила в 41,39% наблюдений. Подавляющее большинство больных (85,89%) имели 2-ю группу инвалидности. Среди всех больных, имеющих инвалидность, 1,44% являлись инвалидами детства.
риков, 1977; А.Н.Попова, Л.М.Шмаонова, 1969) отмечалось, что около 80% больных вялотекущей шизофренией имеют благоприятный прогноз в плане социальной адаптации, то данные последних лет более пессимистичны. Несмотря на то что качество жизни – это сложное понятие, включающее субъективные и объективные параметры, оценки, отражающие разные стороны социального, физического и психического функционирования, существует ряд показателей, оценка которых имеет неоспоримое значение. К таким показателям, по нашему мнению, относятся инвалидизация, трудовая занятость, семейное положение, уровень образования, условия проживания. Анализ соответствующих показателей свидетельствует, что инвалидизация у больных шизотипическим расстройством (рис. 4) наступила в 41,39% наблюдений. Подавляющее большинство больных (85,89%) имели 2-ю группу инвалидности. Среди всех больных, имеющих инвалидность, 1,44% являлись инвалидами детства.
Также неблагоприятным является положение с трудовой занятостью больных, не имеющих инвалидности (рис. 5): не учатся и не работают – 12 221 (72,49%) человек, учатся – 1506 (8,93%), работают – 3112 (18,46%), у 1047 (6,22%) – умственный труд без снижения квалификации, у 142 (0,84%) – умственный труд со снижением квалификации, 2877 (17,10%) человек – находились на иждивении у отдельных лиц. В качестве источников средств существования (рис. 6) помимо социального пособия по инвалидности (42,42%) у 1496 (8,89%) больных был физический труд, 1047 (6,22%) человек являлись служащими. У других из оставшихся больных источником средств существования являлись пенсия по возрасту (11,99%), стипендия (0,87%), другие виды государственного обеспечения (1,55%) и пр.
Невысоким является уровень образования больных (рис. 7). Среди взрослого контингента около 50% больных имели среднее или неполное среднее образование. Высшее образование имели 1223 (16,19%) больных, неоконченное высшее – 416 (5,51%), среднее профессиональное – 1848 (24,46%), начальное профессиональное – 339 (4,49%), 80 (1,07%) обучались в школе для умственно отсталых.
Семейное положение больных также является неудовлетворительным (рис. 8). Состоят в браке лишь 32,95% больных, 48,77% больных никогда не состояли в браке, 13,87% – разведены. При этом в семье проживают 8446 (92,71%) человек, одинокими являются 664 (7,29%) больных.
Выводы
- Проведенное исследование показало, что диагноз шизотипического расстройства у больных психической патологией в условиях такого мегаполиса, как Москва, является клинической реальностью. Показатели распространенности расстройств, верифицированных как шизотипические (16,67%), близки к показателям диагностировавшейся ранее вялотекущей шизофрении (25% от всех учтенных случаев шизофрении).
- Диагноз шизотипического расстройства у детей и подростков встречается гораздо реже, если учитывать общую популяцию больных психической патологией: 4,11% у взрослых, 0,46% у детей и 1,21% у подростков. Что же касается процентного соотношения шизотипического расстройства и расстройств шизофренического спектра в целом, то соотношение меняется: 16,67% у взрослых, 47,46% у детей и 46,44% у подростков, что свидетельствует о предпочтительности данного диагноза в детско-подростковом возрасте, когда характер имеющейся психопатологии и дальнейшая динамика заболевания еще недостаточно ясны.
- Отмечается существенное различие распространенности отдельных форм шизотипического расстройства во взрослом и детско-подростковом возрасте. Если у взрослых преобладали псевдоневротический (44,84%) и псевдопсихопатический (27,28%) типы, то у детей и подростков в подавляющем числе (70,66%) случаев выставлялся диагноз шизотипического личностного расстройства. Данный факт можно с большой долей убедительности объяснить незрелостью личности и психики в целом в детско-подростковом возрасте, полиморфностью и рудиментарностью имеющихся расстройств, их динамичностью, что дает основание относить выявляемые расстройства именно к данной форме шизотипического расстройства.
- В отличие от декларировавшихся ранее утверждений о благоприятном течении вялотекущих форм шизофрении проведенный анализ имеющегося положения больных, по официальным данным диспансерного учета, показал, что некоторые показатели качества их жизни не дают оснований говорить о социальном и экономическом благополучии больных шизотипическим расстройством. Выявленные показатели по существу не отличаются от таковых при шизофрении с относительно невысоким темпом прогредиентности. Разработка ранних критериев клинико-социального прогноза шизотипических расстройств представляет значительный научно-практический интерес, ибо она важна для адекватного решения широкого круга клинических, гуманитарных и социально-экономических задач.
Сведения об авторах
Е.Л.Усачева – д-р мед. наук, дир. ГКУЗ Научно-практический центр психического здоровья детей и подростков Департамента здравоохранения г. Москвы
О.Ф.Панкова – канд. мед. наук, проф. каф. психиатрии и мед. психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России. E-mail: olgapank@yandex.ru
Р.О.Макаров – клин. ординатор каф. психиатрии и мед. психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России. E-mail: r.o.makarov@yandex.ru
М.А.Чумак – клин. ординатор каф. психиатрии и мед. психологии ГБОУ ВПО РНИМУ им. Н.И.Пирогова Минздрава России.
E-mail: max77m@mail.ru
Список исп. литературыСкрыть список1. Гурович И.Я. Психическое здоровье населения и психиатрическая помощь в России. Психиатр. и психофармакотер. 2001; 1 (Прил.): 3–9.
2. Жариков Н.М. Эпидемиологические исследования в психиатрии. М.: Медицина, 1977.
3. Краснов В.Н. Шизофрения. В кн.: Психиатрия: национальное руководство. Под ред. Т.Б.Дмитриевой, В.Н.Краснова, Н.Г.Незнанова и др. М., 2009; с. 443–89.
4. Менделевич Б.Д. Заболеваемость психическими расстройствами и расстройствами поведения детского населения Российской Федерации. Электронный журнал «Социальные аспекты здоровья населения». 2009; 3.
5. Любов Е.Б., Ястребов В.С., Шевченко Л.С. и др. Экономическое бремя шизофрении в России. Соц. и клин. психиатрия. 2012; 22: 3.
6. Павличенко А.В. Будущие классификации психотических расстройств (по материалам конгресса ВПА в Праге, октябрь, 2012 г.). Психиатр. и психофармакотер. 2013; 15 (1): 67–72.
7. Психиатрия. Руководство для врачей. В 2 т. Под ред. А.С.Тиганова. М.: Медицина, 2012.
8. Смулевич А.Б. К психопатологической характеристике вялотекущей шизофрении. Журн. неврол. и психиатр. 2009; 109 (11): 5–15.
9. Шмаонова Л.М., Либерман Ю.И., Вроно М.Ш. Опыт эпидемиологического изучения детской шизофрении. Журн. невропатол. и психиатр. 1980; 80 (10): 1514–20.
10. Шмаонова Л.М., Либерман Ю.И., Ротштейн В.Г. Популяционные закономерности возникновения и течения эндогенных психозов как отражение их патогенеза. Журн. невропатол. и психиатр.1985; 85 (8): 1184–91.
11. Ястребов В.С. Психическое здоровье населения накануне третьего тысячелетия. Психиатр. и психофармакотер. 2001; 1 (Прил.): 12–5.
12. Gustavsson A, Svensson M, Jacobi F et al. Cost of disorders of the brain in Europe 2010. Eur Neuropsychopharmacol 2011; 21: 718–79.
13. Insel T, Schoenbaum M, Wang P. Components of the Economic Burden of Serious Mental Illness in the US. US Neurology 2009; 5 (1): 10–1.
14. World Health Organization. Summary report: Prevention of mental disorders – effective interventions and policy options. Geneva: World Health Organization, 2004.
15. Parnas J. The DSM-IV and the founding prototype of schizophrenia: Are we regressing to a pre-Kraepelinian nosology? Ed. by K.S.Kendler, J.Parnas. Philosophy and psychiatry II. Oxford: Oxford University Press, 2012; p. 237–59.


