Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№02 2014
Актуальные проблемы диагностики биполярного аффективного расстройства: акцент на смешанные состояния и вопросы прогноза (по материалам 26-го Конгресса Европейской коллегии нейропсихофармакологии) №02 2014
Номера страниц в выпуске:19-24
Настоящая публикация представляет собой обзор материалов 26-го конгресса Европейской коллегии нейропсихофармакологии (5–9 октября 2013 г., Барселона, Испания), посвященных некоторым актуальным проблемам биполярного аффективного расстройства: 1) концепции смешанных состояний; 2) коморбидности и исходам биполярного аффективного расстройства.
Резюме. Настоящая публикация представляет собой обзор материалов 26-го конгресса Европейской коллегии нейропсихофармакологии (5–9 октября 2013 г., Барселона, Испания), посвященных некоторым актуальным проблемам биполярного аффективного расстройства: 1) концепции смешанных состояний; 2) коморбидности и исходам биполярного аффективного расстройства.
Ключевые слова: биполярное аффективное расстройство, смешанные состояния, коморбидность, Конгресс Европейской коллегии нейропсихофармакологии 2013 г.
Advances in bipolar affective disorder: focus on mixed states, prognosis and management (according to the proceedings of the 26th Congress of European College of Neuropsychopharmacology)
A.V.Pavlichenko N.I.Pirogov Russian National Rresearch Medical University, Moscow
Summary. This publication provides an overview of plenary symposia and poster sessions of the 26th Congress of European College of Neuropsychopharmacology (October 5–9 2013, Barcelona, Spain) concerning some important issues bipolar affective disorder and includes: 1) the multidimensional perspective of bipolar mixed states; 2) outcomes and comorbidity.
Key words: bipolar affective disorder, mixed states, comorbidity, 2013 ECNP Congress.
Актуальность вопросов диагностики и лечения биполярного аффективного расстройства (БАР) на современном этапе знаний определяется в первую очередь некоторым смещением акцентов исследователей в изучении БАР в связи с введением Руководства по диагностике и статистике психических расстройств 5-го издания (Diagnostic and Statistical Manual of mental disorders – DSM-V), неудовлетворительными результатами лечения БАР и ростом коморбидных расстройств, которые утяжеляют прогноз и бремя заболевания в целом. Настоящая публикация представляет собой расширенный обзор и анализ основных докладов ведущих экспертов в области БАР и некоторых постерных сообщений, представленных на 26-м Конгрессе Европейской коллегии нейропсихофармакологии (European College of Neuropsychopharmacology – ECNP) в Барселоне и посвященных важным аспектам проблемы БАР: 1) концепции смешанных состояний (Andrea Fagiolini, Allan Young, Michael Berk); 2) коморбидности и исходам (Roger McIntyre, Eduard Vieta, Guy Goodwin).
Смешанные состояния как неотъемлемая часть маниакально-депрессивного психоза были выделены еще E.Kraepelin [23], который описал 6 типов смешанных состояний, включая «депрессивную или тревожную манию», а самих пациентов характеризовал как «неистово тревожных», обладающих «высоким уровнем раздражительности и ажитации».
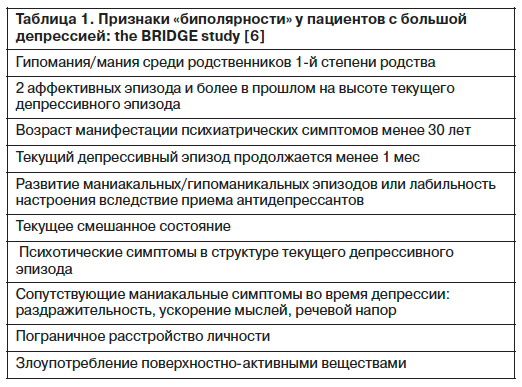
В DSM-III, так же как и в последующей версии американской классификации психических расстройств, был представлен категориальный подход к диагностике: для того чтобы определить смешанный эпизод, в психическом состоянии пациента должны одновременно присутствовать не менее 3 критериев мании и не менее 5 критериев депрессии, а само состояние должно продолжаться не менее 1 нед и приводить к выраженному снижению социального функционирования (DSM-IV, 1994). Подобная концептуализация смешанных состояний неоднократно подвергалась критике разными исследователями. Помимо этого предлагались альтернативные подходы к диагностике данных состояний [9, 12, 34]. В частности, вскоре после выхода DSM-III появились «Венские критерии» смешанных состояний, где последние описывались в рамках «эндогеноморфного циклотимического осевого синдрома» [9]. Позже были разработаны так называемые критерии «Pisa-San Diego», где смешанные состояния характеризовались «устойчивой нестабильностью различных аффективных симптомов разной полярности, которые часто сменяют друг друга без четкой закономерности», а для их диагностики было необходимо наличие не менее 2 из 5 симптомов эмоциональной нестабильности. В проведенном позже исследовании, использующем данные критерии [34], оказалось, что только 54% первоначальной выборки пациентов соответствовали критериям DSM-IV для смешанных состояний («дисфорическая смешанная мания»), оставшиеся же пациенты описывались в рамках «смешанных ажитированных психотических депрессивных состояний» с раздражительностью и скачкой идей (17,5%) или в рамках «непродуктивных заторможенных маний» с нерешительностью и усталостью (26%). Таким образом, при классическом («европейском») подходе смешанные состояния понимаются не просто как одновременное сосуществование противоположных аффективных симптомов, а как «экспансивно-раздражительная фаза» заболевания, внедряющаяся в депрессивный темперамент, или как меланхолические черты, внедряющиеся в гипертимный темперамент. Согласно так называемым критериям «Duke» [12] для диагностики смешанного биполярного эпизода необходимо наличие не менее 2 из 6 «дисфорических» симптомов (депрессивное настроение, ангедония, чувство вины, суицидальные мысли, усталость, тревога). В большом проспективном многонациональном исследовании (the BRIDGE Study), включающем 5635 пациентов c депрессивными состояниями, удалось выявить признаки «биполярности» в структуре многих депрессивных эпизодов (табл. 1) [6].
Доля депрессивных симптомов в структуре маниакальных эпизодов в работах последних лет колеблется от 31 [30] до 37% [1].
По-видимому, в настоящее время назрела насущная потребность в пересмотре критериев БАР в целом и смешанных состояний в частности, так как критерии DSM-IV и Международной классификации болезней 10-го пересмотра (МКБ-10) во многом не отражают клиническую реальность. Данная задача во многом была реализована в DSM-V.
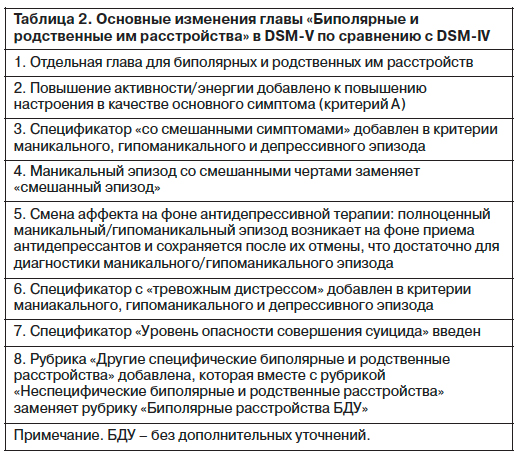
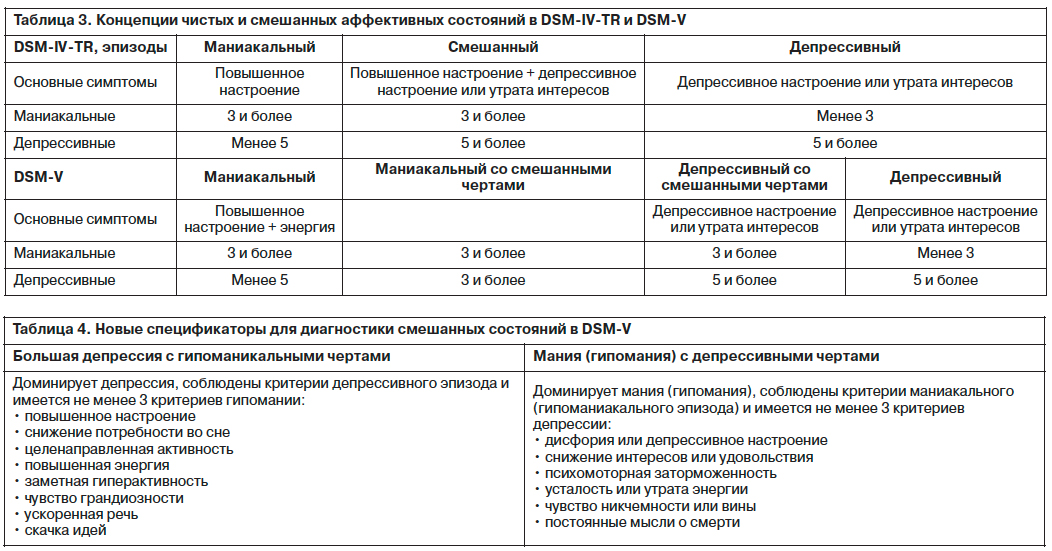
Основные изменения главы «Биполярные и родственные им состояния» в DSM-V по сравнению с DSM-IV представлены в двух таблицах (табл. 2 и 3).
Одним из признаков успеха предложенного в DSM-V подхода может являться тот факт, что согласованность заключений разных исследователей в отношении диагноза «биполярное расстройство I типа» (данные полевых исследований) является одной их самых высоких среди всех психиатрических расстройств (k=0,56) и превышает аналогичный показатель для шизофрении (k=0,46), биполярного расстройства II типа (k=0,40) и депрессии (k=0,28) [17].
Как уже отмечалось, в DSM-V вместо рубрики «смешанный эпизод» в критерии депрессивных и маниакальных эпизодов введен спецификатор «со смешанными чертами», который рекомендуется использовать при наличии не менее 3 симптомов противоположного полюса (табл. 4). В то же время ряд важных симптомов, которые могут встречаться как при депрессиях, так и при маниях, не был включен в критерии смешанных биполярных состояний (тревога, ажитация, раздражительность, инсомния). В ряде работ было показано, что высокие показатели тревоги приманиакальных состояниях ассоциируются с депрессий, а тревога является основным симптомом смешанных маниакальных эпизодов [1, 35]. И хотя тревога входила в перечень «смешанных» биполярных симптомов в первой версии DSM-V, в окончательной редакции она представлена не была. То же самое можно сказать в отношении таких распространенных симптомов, как возбуждение и раздражительность, которые не были включены в DSM-V из-за их низкой специфичности. Возбуждение (ажитация) при маниакальных состояниях проявляется в виде целенаправленной активности, связанной с раздражительностью и нетерпением, а при депрессивных состояниях – в виде тягостного внутреннего напряжения, приводящего к повышенной нецеленаправленной двигательной активности [12]. Раздражительность также является важным признаком смешанных маниакальных состояний. Так, в большом многоцентровом исследовании, включающем более 700 пациентов c БАР, изучалась симптоматика «маниакальных состояний с депрессивными чертами» (1-я группа) и «маний без депрессивных черт» (2-я группа) на основании онлайн-отчетов самих пациентов [13]. Было показано, что ощущение волнения (беспокойства) изолированно встречалось у 17 и 9% лиц соответственно; ощущение взбудораженности (раздражительности) – в 8 и 37% случаев соответственно. Совместно эти симптомы (волнение и раздражительность) наблюдались у 74% больных 1-й группы и 24% больных 2-й группы. Также были получены значительные различия между группами в отношении «классических» депрессивных симптомов: депрессивное настроение (96 и 47% соответственно), утрата интересов (68 и 6% соответственно), снижение чувства удовольствия (63 и 18% соответственно), низкая самооценка (73 и 15% соответственно).
Анализ публикаций, посвященный динамическим аспектам смешанных биполярных состояний, позволил выделить некоторые их тенденции (по сравнению с «чистыми» аффективными синдромами):
Клинические и прогностические аспекты БАР
Коморбидность
АР – гетерогенное психическое заболевание, коморбидность при котором является скорее правилом, чем исключением. Наиболее частыми коморбидными соматическими болезнями при БАР являются мигрень, разные болевые синдромы, диабет, ожирение и кардиоваскулярные заболевания, а среди психических расстройств преобладают расстройства личности, синдром дефицита внимания и гиперактивности, импульсивные расстройства, тревожные расстройства, пищевые расстройства и аддиктивные состояния [31]. Наличие коморбидных соматических расстройств при БАР ассоциируется с тенденцией болезни к хроническому течению, худшим прогнозом и большим бременем болезни в целом. В исследовании STEP-BD (Systematic Treatment Enhancement Program for Bipolar Disorder), включающем 4107 пациентов с БАР, было показано, что распространенность любых коморбидных состояний составляет 58,8%. Кроме того, в нем были выделены независимые переменные, существование которых связано с высокой коморбидностью. К ним, в частности, относят злоупотребление поверхностно-активными веществами, курение, более 10 аффективных эпизодов в анамнезе, начало в детском возрасте и сопутствующее тревожное расстройство. Эти данные позволяют сделать вывод, что коморбидные соматические состояния являются неотъемлемой характеристикой БАР [26]. БАР ассоциируется с более частым развитием метаболического синдрома (30–66%), чем он наблюдается в общей популяции (23,7%) [32]. Кроме того, недавно было показано, что риск развития БАР увеличивается в 2,6 раза у тех больных сахарным диабетом типа 2, которые не принимают или принимают нерегулярно оральные антидиабетические препараты [41]. В то же время прием метформина (сиофора, глюкофажа) снижает относительный риск (hazard ratio) развития БАР до 0,92, а синтетических гипогликемических средств класса sulfonylurea (глипизид, глибенез) – до 1,08. Совместное же применение обоих препаратов снижает риск развития БАР более чем в 2 раза (0,4)!
Анализ причин смерти при медицинских заболеваниях за десятилетие (1999–2009 гг.) показал, что уровень смертности при БАР, включая суициды, вырос за этот период на 69,2%, что было значительно выше, чем аналогичный показатель для рекуррентных депрессивных расстройств и заболеваний аффективного спектра в целом [33]. В другой работе было показано, что уровень смертности при БАР типа I (331 на 100,000) был в 3 раза выше, чем в популяции в целом, и он не зависел от того, принимали пациенты психотропные средства (кроме трициклических антидепрессантов) или нет [22]. Смертность от кардиологических заболеваний у пациентов с БАР (обоих типов) почти в 2 раза выше, чем в популяции [42]. В более раннем исследовании, которое продолжалось свыше 50 лет, сравнивались исходы и показатель смертности лиц с БАР, получающих лечение (1-я группа) во время обострений болезни (длительность терапии до 6 мес) и не получающих психотропных средств (2-я группа) [5]. Были получены достоверные различия между группами по уровню смертности (73 и 52% соответственно), по количеству завершенных суицидов (13 и 5%), а также по числу выздоровевших пациентов, которое определялось как отсутствие обострений в течение 5 лет (20 и 13%; различия недостоверны). Изученные группы не отличались между собой по таким показателям, как тенденция болезни к хроническому течению (15 и 16%) и средним показателям Шкалы общей оценки GAS (Global Assessment Scale) – 60% в обеих группах.
Одним из альтернативных способов изучения психических расстройств в целом и БАР в частности является привлечение современных технологий: еженедельное отправление пациентам коротких смс-сообщений или электронных писем с просьбой самостоятельно оценить состояние и отметить имеющиеся симптомы. Результаты, полученные в ходе подобного проспективного исследования больных с БАР, которое продолжалось 36 нед, в целом не отличались от данных, полученных в ходе традиционных, преимущественно ретроспективных исследований [11]. Оказалось, что депрессивные синдромы занимают 47,7%, смешанные – 8,8%, а маниакальные – 7,0% всего времени. При этом на протяжении 36,5% времени пациенты не обнаруживали отчетливых аффективных расстройств (субсиндромальные симптомы здесь не оценивались). Кроме того, лица с БАР I чаще, чем лица с БАР II находятся в депрессивном состоянии.
Утверждение психиатров прошлого о том, что существуют личностные особенности, предрасполагающие к развитию БАР, в настоящее время не получает однозначного подтверждения. Сложность изучаемой проблемы заключается в том, что помимо чисто психологических характеристик личности здесь следует учитывать и географическое положение страны (возможно, и другие показатели): то, что может считаться нормальным темпераментом в одних странах, в других может быть признаком, предрасполагающим к БАР. Одним из факторов, предрасполагающих к БАР, является наличие гипертимного характера [2]. Однако валидизация в Болгарии известного Самоопросника аффективных темпераментов (Temperament Evaluation of Memphis, Pisa, Paris and San Diego Autoquestionnaire – TEMPS-A) показала, что по сравнению со здоровыми у пациентов с БАР и рекуррентной депрессией были значительно более распространены депрессивный, циклотимный и тревожный характеры, в то время как гипертимный темперамент чаще встречался у здоровых [29]. Был сделан вывод, что наличие у жителей Болгарии гипертимного характера, с одной стороны, делает диагноз любого аффективного расстройства в будущем маловероятным, а с другой – значительно снижает риск развития суицидального поведения.
Еще одним важным прогностическим показателем развития БАР является длительность нелеченной болезни (ДНБ), которая определяется как период времени между первым аффективным эпизодом и началом адекватного фармакологического лечения. В ходе натуралистического пятилетнего катамнестического исследования, включающего 320 пациентов с БАР, было показано, что есть прямая корреляция между ДНБ, с одной стороны, и худшим прогнозом и числом завершенных суицидов, с другой. Так, лица, у которых ДНБ была более 2 лет, достоверно чаще, чем те, у кого ДНБ составляла менее 2 лет, совершали суицидальные попытки (24,2 и 12,3% соответственно); у них было большее число суицидальных попыток в пересчете на 1 больного (0,4 и 0,17 соответственно) и чаще встречались депрессивные состояния в прошлом [3].
Существующие алгоритмы терапии БАР подразумевают общие подходы для всех пациентов, игнорируя при этом многие клинические, патофизиологические и возрастные особенности лиц с БАР. В то же время для того, чтобы разработать план фармакологического и психосоциального лечения конкретного пациента, нужно принимать во внимание и периодически оценивать межприступные показатели, важнейшими из которых являются патологическая эмоциональная реактивность, сон и нарушение циркадных ритмов, а также уровень когнитивного снижения (табл. 5).

Было показано, что эутимные пациенты с БАР обладают повышенной чувствительностью по отношению к эмоциональным стимулам и не способны распределять их по степени важности в конкретный период времени. Есть мнение, что патология социально-эмоциональной регуляции является важнейшей характеристикой БАР [24]. Кроме того, недавно были обнаружены гены (CLOCK, ARNTL), работа которых крайне важна для регуляции сна и циркадных систем, имеющих в свою очередь также непосредственное отношение к БАР [28]. Известно, что у эутимных пациентов с БАР длительность ночного сна часто варьирует. Для них также характерна нестабильность циркадного ритма, сниженный или замедленный пик мелатонина и слабая связь циркадной системы с факторами внешней среды [27]. Таким образом, нарушения сна и циркадных ритмов следует особенно внимательно оценивать на разных этапах течения БАР и в случае необходимости корректировать для предотвращения рецидива заболевания.
Известно, что частота повторных приступов при БАР увеличивается в зависимости от числа предшествующих эпизодов болезни. Так, в одном большом исследовании, включающем всех больных с БАР (1106 больных), госпитализированных в Дании за пятилетний период (1994–1996 гг.), было показано, что риск обострений, приводящих к госпитализации, увеличивается в зависимости от числа предыдущих аффективных приступов для обоих полов. Кроме того, для мужчин, которые были стационированы в первый раз в связи с маниакальным (гипоманиакальным) эпизодом, риск обострения был значительно выше, чем для мужчин, которые впервые наблюдались в больнице по поводу депрессивного состояния. Для них риск рецидива увеличивался с 7,2 (после второго аффективного эпизода по сравнению с первым) до 38,5% для пациентов с 13 и более аффективными приступами в анамнезе. Женщины также чаще повторно лечились в больницах в тех случаях, когда первый приступ болезни был маниакальный, хотя у них эта разница не была такой значительной. Риск рецидива БАР значительно снижался в зависимости от возраста, когда развился первый эпизод (чем ниже возраст, тем выше вероятность рецидива), и увеличивался в зависимости от числа госпитализаций и предшествующих эпизодов: в 1,039 раза была выше вероятность обострения после второго эпизода болезни и в 2,38 раза, если их было больше 13. Кроме того, использование антидепрессантов из группы селективных ингибиторов обратного захвата серотонина, которые стали активно использоваться именно в этот период, существенно не повлияло на динамику болезни [21].
Заключение
Можно выделить основные изменения концепции БАР на современном этапе. Во-первых, все большее и большее место в работах последних лет занимает изучение смешанных биполярных эпизодов и субсиндромальных состояний, которые, с одной стороны, значительно утяжеляют прогноз заболевания, а с другой, плохо диагностируются практическими врачами. Последнее обстоятельство в немалой степени связано с тем, что ни в DSM-IV, ни в МКБ-10 они не представлены (субсиндромальные состояния) или порог их диагностики слишком высок (смешанные эпизоды). По-видимому, введение в DSM-V нового спецификатора «со смешанными чертами» будет способствовать распознаванию конкретного и очень распространенного синдрома, который следует более активно изучать в клинических исследованиях, а также разрабатывать подходы к его лечению. Кроме того, это может привести к тому, что практические врачи станут лучше оценивать симптомы противоположного знака и ставить правильный диагноз заболевания.
Во-вторых, становится очевидным, что результаты изучения разных аспектов БАР без учета коморбидных состояний (соматических и психических) во многом не соответствуют клинической реальности и не могут быть перенесены на большую часть пациентов, так как коморбидность при БАР превышает 50%. Кроме того, высокая частота наличия у лиц с БАР метаболического синдрома, значительное снижение риска развития БАР у больных сахарным диабетом, принимающих гипогликемические препараты, а также высокие показатели смертности при БАР свидетельствуют о том, что соматические факторы вносят существенный вклад в патогенез заболевания.
В-третьих, в будущем, по-видимому, важное место в диагностике БАР должно занять изучение разных показателей межприступного периода – в частности, особенностей когнитивного снижения, нарушения сна и эмоциональной реактивности пациентов. Коррекция этих показателей может привести не только к снижению частоты приступов, но и к улучшению исходов заболевания в целом. Данные о негенетических факторах, увеличивающих риск развития БАР (отличная успеваемость в школе, определенные личностные особенности, гендерные и географические характеристики), в настоящее время являются противоречивыми, хотя в совокупности они могут иметь некоторую диагностическую ценность.
В-четвертых, так как в последние годы наблюдается повсеместное снижение числа психиатрических коек, а уровень стигматизации психических расстройств остается высоким, то для привлечения пациентов с БАР к исследованиям и мониторинга их состояния, по-видимому, надо все больше и больше привлекать современные информационные технологии. Успешные результаты их использования, полученные лишь в единичных исследованиях, позволяют рекомендовать их к широкому использованию.
И, наконец, несмотря на очевидные успехи в диагностике БАР, лечение этого распространенного психического расстройства не может быть признано удовлетворительным. По мнению ведущего современного эксперта в области БАР профессора Виеты из Барселоны [40], для существенного улучшения прогноза и лечения лиц с БАР перед психиатрией стоят следующие актуальные задачи: 1) разработка классификации психических расстройств, основанной на патофизиологии; 2) развитие технологий для профилактики, диагностики и управления психическими расстройствами; 3) возможность предсказать эффект лечения (биомаркеры/стадии); 4) изменение системы представлений о развитии лекарственных препаратов; 5) психообразовательная работа о важности правильного образа жизни; 6) приоритетность исследований в области психического здоровья и помощи.
Ключевые слова: биполярное аффективное расстройство, смешанные состояния, коморбидность, Конгресс Европейской коллегии нейропсихофармакологии 2013 г.
Advances in bipolar affective disorder: focus on mixed states, prognosis and management (according to the proceedings of the 26th Congress of European College of Neuropsychopharmacology)
A.V.Pavlichenko N.I.Pirogov Russian National Rresearch Medical University, Moscow
Summary. This publication provides an overview of plenary symposia and poster sessions of the 26th Congress of European College of Neuropsychopharmacology (October 5–9 2013, Barcelona, Spain) concerning some important issues bipolar affective disorder and includes: 1) the multidimensional perspective of bipolar mixed states; 2) outcomes and comorbidity.
Key words: bipolar affective disorder, mixed states, comorbidity, 2013 ECNP Congress.
Актуальность вопросов диагностики и лечения биполярного аффективного расстройства (БАР) на современном этапе знаний определяется в первую очередь некоторым смещением акцентов исследователей в изучении БАР в связи с введением Руководства по диагностике и статистике психических расстройств 5-го издания (Diagnostic and Statistical Manual of mental disorders – DSM-V), неудовлетворительными результатами лечения БАР и ростом коморбидных расстройств, которые утяжеляют прогноз и бремя заболевания в целом. Настоящая публикация представляет собой расширенный обзор и анализ основных докладов ведущих экспертов в области БАР и некоторых постерных сообщений, представленных на 26-м Конгрессе Европейской коллегии нейропсихофармакологии (European College of Neuropsychopharmacology – ECNP) в Барселоне и посвященных важным аспектам проблемы БАР: 1) концепции смешанных состояний (Andrea Fagiolini, Allan Young, Michael Berk); 2) коморбидности и исходам (Roger McIntyre, Eduard Vieta, Guy Goodwin).
Смешанные биполярные состояния: эволюция концепции и современное состояние проблемы
Хотя БАР традиционно рассматривалось как эпизодическое состояние с четкими эпизодами мании, депрессии и эутимии, в настоящее время накапливается все больше данных о том, что это заболевание ассоциируется с хроническим течением и большинство эпизодов осложняется симптомами противоположного знака – даже в тех случаях, когда порог для диагностики смешанного биполярного состояния не достигается. Более того, для многих пациентов с БАР существование субсиндромальных симптомов противоположного полюса является скорее правилом, чем исключением.Смешанные состояния как неотъемлемая часть маниакально-депрессивного психоза были выделены еще E.Kraepelin [23], который описал 6 типов смешанных состояний, включая «депрессивную или тревожную манию», а самих пациентов характеризовал как «неистово тревожных», обладающих «высоким уровнем раздражительности и ажитации».
В DSM-III, так же как и в последующей версии американской классификации психических расстройств, был представлен категориальный подход к диагностике: для того чтобы определить смешанный эпизод, в психическом состоянии пациента должны одновременно присутствовать не менее 3 критериев мании и не менее 5 критериев депрессии, а само состояние должно продолжаться не менее 1 нед и приводить к выраженному снижению социального функционирования (DSM-IV, 1994). Подобная концептуализация смешанных состояний неоднократно подвергалась критике разными исследователями. Помимо этого предлагались альтернативные подходы к диагностике данных состояний [9, 12, 34]. В частности, вскоре после выхода DSM-III появились «Венские критерии» смешанных состояний, где последние описывались в рамках «эндогеноморфного циклотимического осевого синдрома» [9]. Позже были разработаны так называемые критерии «Pisa-San Diego», где смешанные состояния характеризовались «устойчивой нестабильностью различных аффективных симптомов разной полярности, которые часто сменяют друг друга без четкой закономерности», а для их диагностики было необходимо наличие не менее 2 из 5 симптомов эмоциональной нестабильности. В проведенном позже исследовании, использующем данные критерии [34], оказалось, что только 54% первоначальной выборки пациентов соответствовали критериям DSM-IV для смешанных состояний («дисфорическая смешанная мания»), оставшиеся же пациенты описывались в рамках «смешанных ажитированных психотических депрессивных состояний» с раздражительностью и скачкой идей (17,5%) или в рамках «непродуктивных заторможенных маний» с нерешительностью и усталостью (26%). Таким образом, при классическом («европейском») подходе смешанные состояния понимаются не просто как одновременное сосуществование противоположных аффективных симптомов, а как «экспансивно-раздражительная фаза» заболевания, внедряющаяся в депрессивный темперамент, или как меланхолические черты, внедряющиеся в гипертимный темперамент. Согласно так называемым критериям «Duke» [12] для диагностики смешанного биполярного эпизода необходимо наличие не менее 2 из 6 «дисфорических» симптомов (депрессивное настроение, ангедония, чувство вины, суицидальные мысли, усталость, тревога). В большом проспективном многонациональном исследовании (the BRIDGE Study), включающем 5635 пациентов c депрессивными состояниями, удалось выявить признаки «биполярности» в структуре многих депрессивных эпизодов (табл. 1) [6].

Доля депрессивных симптомов в структуре маниакальных эпизодов в работах последних лет колеблется от 31 [30] до 37% [1].
По-видимому, в настоящее время назрела насущная потребность в пересмотре критериев БАР в целом и смешанных состояний в частности, так как критерии DSM-IV и Международной классификации болезней 10-го пересмотра (МКБ-10) во многом не отражают клиническую реальность. Данная задача во многом была реализована в DSM-V.
Основные изменения главы «Биполярные и родственные им состояния» в DSM-V по сравнению с DSM-IV представлены в двух таблицах (табл. 2 и 3).


Одним из признаков успеха предложенного в DSM-V подхода может являться тот факт, что согласованность заключений разных исследователей в отношении диагноза «биполярное расстройство I типа» (данные полевых исследований) является одной их самых высоких среди всех психиатрических расстройств (k=0,56) и превышает аналогичный показатель для шизофрении (k=0,46), биполярного расстройства II типа (k=0,40) и депрессии (k=0,28) [17].
Как уже отмечалось, в DSM-V вместо рубрики «смешанный эпизод» в критерии депрессивных и маниакальных эпизодов введен спецификатор «со смешанными чертами», который рекомендуется использовать при наличии не менее 3 симптомов противоположного полюса (табл. 4). В то же время ряд важных симптомов, которые могут встречаться как при депрессиях, так и при маниях, не был включен в критерии смешанных биполярных состояний (тревога, ажитация, раздражительность, инсомния). В ряде работ было показано, что высокие показатели тревоги приманиакальных состояниях ассоциируются с депрессий, а тревога является основным симптомом смешанных маниакальных эпизодов [1, 35]. И хотя тревога входила в перечень «смешанных» биполярных симптомов в первой версии DSM-V, в окончательной редакции она представлена не была. То же самое можно сказать в отношении таких распространенных симптомов, как возбуждение и раздражительность, которые не были включены в DSM-V из-за их низкой специфичности. Возбуждение (ажитация) при маниакальных состояниях проявляется в виде целенаправленной активности, связанной с раздражительностью и нетерпением, а при депрессивных состояниях – в виде тягостного внутреннего напряжения, приводящего к повышенной нецеленаправленной двигательной активности [12]. Раздражительность также является важным признаком смешанных маниакальных состояний. Так, в большом многоцентровом исследовании, включающем более 700 пациентов c БАР, изучалась симптоматика «маниакальных состояний с депрессивными чертами» (1-я группа) и «маний без депрессивных черт» (2-я группа) на основании онлайн-отчетов самих пациентов [13]. Было показано, что ощущение волнения (беспокойства) изолированно встречалось у 17 и 9% лиц соответственно; ощущение взбудораженности (раздражительности) – в 8 и 37% случаев соответственно. Совместно эти симптомы (волнение и раздражительность) наблюдались у 74% больных 1-й группы и 24% больных 2-й группы. Также были получены значительные различия между группами в отношении «классических» депрессивных симптомов: депрессивное настроение (96 и 47% соответственно), утрата интересов (68 и 6% соответственно), снижение чувства удовольствия (63 и 18% соответственно), низкая самооценка (73 и 15% соответственно).
Анализ публикаций, посвященный динамическим аспектам смешанных биполярных состояний, позволил выделить некоторые их тенденции (по сравнению с «чистыми» аффективными синдромами):
- приступы смешанной структуры встречаются чаще, однако затяжные смешанные состояния реже [34];
- наличие смешанных эпизодов ассоциировано с тенденцией болезни к хроническому течению и худшему прогнозу [39];
- пациенты со смешанными состояниями хуже отвечают на фармакотерапию, в том числе на препараты лития [19, 36]. С другой же стороны, они чаще принимают антидепрессанты, особенно из группы селективных ингибиторов обратного захвата серотонина и норадреналина [39];
- у лиц с эпизодами смешанной структуры время достижения ремиссии, как правило, дольше, а длительность ремиссии короче [34, 37].
Клинические и прогностические аспекты БАР
Коморбидность
АР – гетерогенное психическое заболевание, коморбидность при котором является скорее правилом, чем исключением. Наиболее частыми коморбидными соматическими болезнями при БАР являются мигрень, разные болевые синдромы, диабет, ожирение и кардиоваскулярные заболевания, а среди психических расстройств преобладают расстройства личности, синдром дефицита внимания и гиперактивности, импульсивные расстройства, тревожные расстройства, пищевые расстройства и аддиктивные состояния [31]. Наличие коморбидных соматических расстройств при БАР ассоциируется с тенденцией болезни к хроническому течению, худшим прогнозом и большим бременем болезни в целом. В исследовании STEP-BD (Systematic Treatment Enhancement Program for Bipolar Disorder), включающем 4107 пациентов с БАР, было показано, что распространенность любых коморбидных состояний составляет 58,8%. Кроме того, в нем были выделены независимые переменные, существование которых связано с высокой коморбидностью. К ним, в частности, относят злоупотребление поверхностно-активными веществами, курение, более 10 аффективных эпизодов в анамнезе, начало в детском возрасте и сопутствующее тревожное расстройство. Эти данные позволяют сделать вывод, что коморбидные соматические состояния являются неотъемлемой характеристикой БАР [26]. БАР ассоциируется с более частым развитием метаболического синдрома (30–66%), чем он наблюдается в общей популяции (23,7%) [32]. Кроме того, недавно было показано, что риск развития БАР увеличивается в 2,6 раза у тех больных сахарным диабетом типа 2, которые не принимают или принимают нерегулярно оральные антидиабетические препараты [41]. В то же время прием метформина (сиофора, глюкофажа) снижает относительный риск (hazard ratio) развития БАР до 0,92, а синтетических гипогликемических средств класса sulfonylurea (глипизид, глибенез) – до 1,08. Совместное же применение обоих препаратов снижает риск развития БАР более чем в 2 раза (0,4)!
Анализ причин смерти при медицинских заболеваниях за десятилетие (1999–2009 гг.) показал, что уровень смертности при БАР, включая суициды, вырос за этот период на 69,2%, что было значительно выше, чем аналогичный показатель для рекуррентных депрессивных расстройств и заболеваний аффективного спектра в целом [33]. В другой работе было показано, что уровень смертности при БАР типа I (331 на 100,000) был в 3 раза выше, чем в популяции в целом, и он не зависел от того, принимали пациенты психотропные средства (кроме трициклических антидепрессантов) или нет [22]. Смертность от кардиологических заболеваний у пациентов с БАР (обоих типов) почти в 2 раза выше, чем в популяции [42]. В более раннем исследовании, которое продолжалось свыше 50 лет, сравнивались исходы и показатель смертности лиц с БАР, получающих лечение (1-я группа) во время обострений болезни (длительность терапии до 6 мес) и не получающих психотропных средств (2-я группа) [5]. Были получены достоверные различия между группами по уровню смертности (73 и 52% соответственно), по количеству завершенных суицидов (13 и 5%), а также по числу выздоровевших пациентов, которое определялось как отсутствие обострений в течение 5 лет (20 и 13%; различия недостоверны). Изученные группы не отличались между собой по таким показателям, как тенденция болезни к хроническому течению (15 и 16%) и средним показателям Шкалы общей оценки GAS (Global Assessment Scale) – 60% в обеих группах.
Структура аффективных приступов
В DSM-IV, так же как и в МКБ-10, установлен достаточно высокий порог для диагностики БАР. В результате субсиндромальные аффективные состояния, с которыми постоянно сталкиваются в своей работе разные специалисты сферы психического здоровья, не получили должного освещения в специальной литературе. Также в настоящее время становится все более и более очевидным, что подпороговые (субклинические) аффективные состояния являются одним из частых вариантов БАР. Так, в ходе натуралистического проспективного изучения около 300 больных с БАР на протяжении 18 мес были получены следующие данные относительно частоты встречаемости разных аффективных эпизодов [14]: субсиндромальные депрессивные симптомы (35%), депрессивные эпизоды (24%), гипоманиакальные эпизоды (16%), субсиндромальные гипоманиакальные симптомы (9%), маниакальные эпизоды (4%), смешанные эпизоды (7%), субсиндромальные смешанные симптомы (5%). С другой стороны, подпороговые аффективные симптомы, главным образом депрессивные, которые наблюдаются почти у 50% лиц с БАР после разрешения аффективного приступа, ассоциируются с функциональным снижением в нескольких сферах (работа, домашние обязанности, семейная жизнь, отношения с друзьями). Было показано, что общий уровень снижения функционирования при БАР без депрессивных симптомов (0–12 баллов согласно Опроснику депрессивных симптомов – Inventory of Depressive Symptomatology IDS-C) колеблется в пределах 20–40%; при БАР с субсиндромальными симптомами (13–27 баллов по IDS-C) оно достигает 60–80%, а при депрессивном эпизоде (28–62 баллов по IDS-C) превышает 80%. Кроме того, у пациентов с субсиндромальными симптомами значительно чаще, чем у лиц без депрессивных симптомов, отмечаются нарушения в таких сферах функционирования, как работа и семейная жизнь [4].Одним из альтернативных способов изучения психических расстройств в целом и БАР в частности является привлечение современных технологий: еженедельное отправление пациентам коротких смс-сообщений или электронных писем с просьбой самостоятельно оценить состояние и отметить имеющиеся симптомы. Результаты, полученные в ходе подобного проспективного исследования больных с БАР, которое продолжалось 36 нед, в целом не отличались от данных, полученных в ходе традиционных, преимущественно ретроспективных исследований [11]. Оказалось, что депрессивные синдромы занимают 47,7%, смешанные – 8,8%, а маниакальные – 7,0% всего времени. При этом на протяжении 36,5% времени пациенты не обнаруживали отчетливых аффективных расстройств (субсиндромальные симптомы здесь не оценивались). Кроме того, лица с БАР I чаще, чем лица с БАР II находятся в депрессивном состоянии.
Прогностические показатели
В последние годы не ослабевает поиск признаков, которые могли бы быть связаны с повышенным риском развития БАР. Чтобы проверить корреляцию между высоким IQ (intelligence quotient) в школе и развитием БАР в последующем, были проанализированы данные об успеваемости всех шведских подростков в возрасте 15–16 лет за десятилетний период (с 1988 по 1997 г.) и уровне госпитализаций в связи с БАР молодых людей в возрасте от 17 до 31 года с учетом поправки на внешние факторы (социально-экономические факторы, уровень образования родителей и др.). Оказалось, что мужчины, имеющие в школе отметки, имеют повышенный в 4,37 раза риск развития БАР в дальнейшем. С другой стороны, лица обоих полов, которые хуже всего учатся в школе, также обладают повышенным в 2,07 раза риском развития БАР [25].Утверждение психиатров прошлого о том, что существуют личностные особенности, предрасполагающие к развитию БАР, в настоящее время не получает однозначного подтверждения. Сложность изучаемой проблемы заключается в том, что помимо чисто психологических характеристик личности здесь следует учитывать и географическое положение страны (возможно, и другие показатели): то, что может считаться нормальным темпераментом в одних странах, в других может быть признаком, предрасполагающим к БАР. Одним из факторов, предрасполагающих к БАР, является наличие гипертимного характера [2]. Однако валидизация в Болгарии известного Самоопросника аффективных темпераментов (Temperament Evaluation of Memphis, Pisa, Paris and San Diego Autoquestionnaire – TEMPS-A) показала, что по сравнению со здоровыми у пациентов с БАР и рекуррентной депрессией были значительно более распространены депрессивный, циклотимный и тревожный характеры, в то время как гипертимный темперамент чаще встречался у здоровых [29]. Был сделан вывод, что наличие у жителей Болгарии гипертимного характера, с одной стороны, делает диагноз любого аффективного расстройства в будущем маловероятным, а с другой – значительно снижает риск развития суицидального поведения.
Еще одним важным прогностическим показателем развития БАР является длительность нелеченной болезни (ДНБ), которая определяется как период времени между первым аффективным эпизодом и началом адекватного фармакологического лечения. В ходе натуралистического пятилетнего катамнестического исследования, включающего 320 пациентов с БАР, было показано, что есть прямая корреляция между ДНБ, с одной стороны, и худшим прогнозом и числом завершенных суицидов, с другой. Так, лица, у которых ДНБ была более 2 лет, достоверно чаще, чем те, у кого ДНБ составляла менее 2 лет, совершали суицидальные попытки (24,2 и 12,3% соответственно); у них было большее число суицидальных попыток в пересчете на 1 больного (0,4 и 0,17 соответственно) и чаще встречались депрессивные состояния в прошлом [3].
Существующие алгоритмы терапии БАР подразумевают общие подходы для всех пациентов, игнорируя при этом многие клинические, патофизиологические и возрастные особенности лиц с БАР. В то же время для того, чтобы разработать план фармакологического и психосоциального лечения конкретного пациента, нужно принимать во внимание и периодически оценивать межприступные показатели, важнейшими из которых являются патологическая эмоциональная реактивность, сон и нарушение циркадных ритмов, а также уровень когнитивного снижения (табл. 5).

Было показано, что эутимные пациенты с БАР обладают повышенной чувствительностью по отношению к эмоциональным стимулам и не способны распределять их по степени важности в конкретный период времени. Есть мнение, что патология социально-эмоциональной регуляции является важнейшей характеристикой БАР [24]. Кроме того, недавно были обнаружены гены (CLOCK, ARNTL), работа которых крайне важна для регуляции сна и циркадных систем, имеющих в свою очередь также непосредственное отношение к БАР [28]. Известно, что у эутимных пациентов с БАР длительность ночного сна часто варьирует. Для них также характерна нестабильность циркадного ритма, сниженный или замедленный пик мелатонина и слабая связь циркадной системы с факторами внешней среды [27]. Таким образом, нарушения сна и циркадных ритмов следует особенно внимательно оценивать на разных этапах течения БАР и в случае необходимости корректировать для предотвращения рецидива заболевания.
Известно, что частота повторных приступов при БАР увеличивается в зависимости от числа предшествующих эпизодов болезни. Так, в одном большом исследовании, включающем всех больных с БАР (1106 больных), госпитализированных в Дании за пятилетний период (1994–1996 гг.), было показано, что риск обострений, приводящих к госпитализации, увеличивается в зависимости от числа предыдущих аффективных приступов для обоих полов. Кроме того, для мужчин, которые были стационированы в первый раз в связи с маниакальным (гипоманиакальным) эпизодом, риск обострения был значительно выше, чем для мужчин, которые впервые наблюдались в больнице по поводу депрессивного состояния. Для них риск рецидива увеличивался с 7,2 (после второго аффективного эпизода по сравнению с первым) до 38,5% для пациентов с 13 и более аффективными приступами в анамнезе. Женщины также чаще повторно лечились в больницах в тех случаях, когда первый приступ болезни был маниакальный, хотя у них эта разница не была такой значительной. Риск рецидива БАР значительно снижался в зависимости от возраста, когда развился первый эпизод (чем ниже возраст, тем выше вероятность рецидива), и увеличивался в зависимости от числа госпитализаций и предшествующих эпизодов: в 1,039 раза была выше вероятность обострения после второго эпизода болезни и в 2,38 раза, если их было больше 13. Кроме того, использование антидепрессантов из группы селективных ингибиторов обратного захвата серотонина, которые стали активно использоваться именно в этот период, существенно не повлияло на динамику болезни [21].
Заключение
Можно выделить основные изменения концепции БАР на современном этапе. Во-первых, все большее и большее место в работах последних лет занимает изучение смешанных биполярных эпизодов и субсиндромальных состояний, которые, с одной стороны, значительно утяжеляют прогноз заболевания, а с другой, плохо диагностируются практическими врачами. Последнее обстоятельство в немалой степени связано с тем, что ни в DSM-IV, ни в МКБ-10 они не представлены (субсиндромальные состояния) или порог их диагностики слишком высок (смешанные эпизоды). По-видимому, введение в DSM-V нового спецификатора «со смешанными чертами» будет способствовать распознаванию конкретного и очень распространенного синдрома, который следует более активно изучать в клинических исследованиях, а также разрабатывать подходы к его лечению. Кроме того, это может привести к тому, что практические врачи станут лучше оценивать симптомы противоположного знака и ставить правильный диагноз заболевания.
Во-вторых, становится очевидным, что результаты изучения разных аспектов БАР без учета коморбидных состояний (соматических и психических) во многом не соответствуют клинической реальности и не могут быть перенесены на большую часть пациентов, так как коморбидность при БАР превышает 50%. Кроме того, высокая частота наличия у лиц с БАР метаболического синдрома, значительное снижение риска развития БАР у больных сахарным диабетом, принимающих гипогликемические препараты, а также высокие показатели смертности при БАР свидетельствуют о том, что соматические факторы вносят существенный вклад в патогенез заболевания.
В-третьих, в будущем, по-видимому, важное место в диагностике БАР должно занять изучение разных показателей межприступного периода – в частности, особенностей когнитивного снижения, нарушения сна и эмоциональной реактивности пациентов. Коррекция этих показателей может привести не только к снижению частоты приступов, но и к улучшению исходов заболевания в целом. Данные о негенетических факторах, увеличивающих риск развития БАР (отличная успеваемость в школе, определенные личностные особенности, гендерные и географические характеристики), в настоящее время являются противоречивыми, хотя в совокупности они могут иметь некоторую диагностическую ценность.
В-четвертых, так как в последние годы наблюдается повсеместное снижение числа психиатрических коек, а уровень стигматизации психических расстройств остается высоким, то для привлечения пациентов с БАР к исследованиям и мониторинга их состояния, по-видимому, надо все больше и больше привлекать современные информационные технологии. Успешные результаты их использования, полученные лишь в единичных исследованиях, позволяют рекомендовать их к широкому использованию.
И, наконец, несмотря на очевидные успехи в диагностике БАР, лечение этого распространенного психического расстройства не может быть признано удовлетворительным. По мнению ведущего современного эксперта в области БАР профессора Виеты из Барселоны [40], для существенного улучшения прогноза и лечения лиц с БАР перед психиатрией стоят следующие актуальные задачи: 1) разработка классификации психических расстройств, основанной на патофизиологии; 2) развитие технологий для профилактики, диагностики и управления психическими расстройствами; 3) возможность предсказать эффект лечения (биомаркеры/стадии); 4) изменение системы представлений о развитии лекарственных препаратов; 5) психообразовательная работа о важности правильного образа жизни; 6) приоритетность исследований в области психического здоровья и помощи.
Список исп. литературыСкрыть список1. Akiskal HS. Gender, temperament, and the clinical picture in dysphoric mixed mania: findings from a French national study (EPIMAN). J Affect Disord 1998; 50 (2–3): 175–86.
2. Akiskal HS, Pinto O. The evolving bipolar spectrum. Prototypes I, II, III, and IV. Psychiatr Clin North Am 1999; 22 (3): 517–34.
3. Altamura AC et al. Duration of untreated illness and suicide in bipolar disorder: a naturalistic study. Eur Arch Psychiatry Clin Neurosci 2010; 260 (5): 385–91.
4. Altshuler LL et al. Subsyndromal depressive symptoms are associated with functional impairment in patients with bipolar disorder: results of a large, multisite study. J Clin Psychiatry 2006; 67 (10): 1551–60.
5. Angst J. The emerging epidemiology of hypomania and bipolar II disorder. J Affect Disord 1998; 50 (2–3): 143–51.
6. Angst J et al. Diagnostic criteria for bipolarity based on an international sample of 5,635 patients with DSM-IV major depressive episodes. Eur Arch Psychiatry Clin Neurosci 2012; 262 (1): 3–11.
7. Azorin JM Mixed states vs. pure mania in the French sample of the EMBLEM study: results at baseline and 24 months-European mania in bipolar longitudinal evaluation of medication. BMC Psychiatry 2009; 9: 33.
8. Baldessarini RJ et al. Dissimilar morbidity following initial mania versus mixed-states in type-I bipolar disorder. J Affect Disord 2010; 126 (1–2): 299–302.
9. Berner P. Simhandi Psychiatr Clin (Basel) 1983; 16: 245–53.
10. Berk M et al. Early intervention in bipolar disorders: opportunities and pitfalls. Med J Aust 2007; 187 (Suppl. 7): S11–4.
11. Bopp JM et al. The longitudinal course of bipolar disorder as revealed through weekly text messaging: a feasibility study. Bipolar Disord 2010; 12 (3): 327–34.
12. Cassidy F et al. Diagnostic depressive symptoms of the mixed bipolar episode. Psychol Med 2000; 30 (2): 403–11.
13. Cassidy F et al. A prospective study of inter-episode consistency of manic and mixed subtypes of bipolar disorder. J Affect Disord 2001; 67 (1–3): 181–5.
14. De Dios C et al. Time spent with symptoms in a cohort of bipolar disorder outpatients in Spain: a prospective, 18-month follow-up study. J Affect Disord 2010; 125 (1–3): 74–81.
15. Dell’Osso L et al. Psychotic and nonpsychotic bipolar mixed states: comparisons with manic and schizoaffective disorders. Eur Arch Psychiatry Clin Neurosci 1993; 243 (2): 75–81.
16. Dilsaver SC et al. The manic syndrome: factors which may predict a patient’s response to lithium, carbamazepine and valproate. J Psychiatry Neurosci 1993; 18 (2): 61–6.
17. Freedman R et al. The initial field trials of DSM-5: new blooms and old thorns. Am J Psychiatry 2013; 170 (1).
18. Goldberg JF et al. Manic symptoms during depressive episodes in 1,380 patients with bipolar disorder: findings from the STEP-BD. Am J Psychiatry 2009; 166 (2): 173–81.
19. Gonzales-Pinto A et al. Poor long-term prognosis in mixed bipolar patients: 10-year outcomes in the Vitoria prospective naturalistic study in Spain. J Clin Psychiatry 2011; 72 (5): 671–6.
20. Kapczinski F et al. The potential use of biomarkers as an adjunctive tool for staging bipolar disorder. Prog Neuropsychopharmacol Biol Psychiatry 2009; 33 (8): 1366–71.
21. Kessing LV et al. Course of illness in depressive and bipolar disorders. Naturalistic study, 1994–1999. Br J Psychiatry 2004; 185: 372–7.
22. Khan A et al. Comparative mortality risk in adult patients with schizophrenia, depression, bipolar disorder participating in psychopharmacology clinical trials. JAMA Psychiatry 2013; 70 (10): 1091–9.
23. Kraepelin E. Psychiatrie: Ein Lehrbuch fur Studierende und Aerzte. 6 Aufl. Leipzig: I.A.Barth, 1899.
24. Leboyer M et al. Bipolar disorder: new perspectives in health care and prevention. J Clin Psychiatry 2010; 71 (12): 1689–95.
25. MacCabe JH et al. Excellent school performance at age 16 and risk of adult bipolar disorder: national cohort study. Br J Psychiatry 2010; 196 (2): 109–15.
26. Magalhaes PV et al. Illness burden and medical comorbidity in the Systematic Treatment Enhancement Program for Bipolar Disorder. Acta Psychiatr Scand 2012; 125 (4): 303–8.
27. Mansour HA et al. Circadian phase variation in bipolar I disorder. Chronobiol Int 2005; 22 (3): 571–84.
28. Mansour HA et al. Association study of 21 circadian genes with bipolar I disorder, schizoaffective disorder, and schizophrenia. Bipolar Disord 2009; 11 (7): 701–10.
29. Marinova P et al. Is hyperttymic temperament an alarming sign. 2013 ECNP Congress. Poster P2.d.017.
30. McElroy SL. Understanding the complexity of bipolar mixed episodes. J Clin Psychiatry 2008; 69 (2): e06.
31. McIntyre RS et al. Comorbidity in bipolar disorder: a framework for rational treatment selection. Hum Psychopharmacol 2004; 19 (6): 369–86.
32. McIntyre RS et al. Bipolar disorder and metabolic syndrome: an international perspective. J Affect Disord 2010; 126 (3): 366–87.
33. Polednak AP. Trends in bipolar disorder or depression as a cause of death on death certificates of US residents, 1999–2009. Soc Psychiatry Psychiatr Epidemiol 2013; 48 (7): 1153–60.
34. Perugi G et al. Clinical subtypes of bipolar mixed states: validating a broader European definition in 143 cases. J Affect Disord 1997; 43 (3): 169–80.
35. Swann AC et al. Specificity of mixed affective states: clinical comparison of dysphoric mania and agitated depression. J Affect Disord 1993; 28 (2): 81–9.
36. Swann AC et al. Bipolar mixed states: an international society for bipolar disorders task force report of symptom structure, course of illness, and diagnosis. Am J Psychiatry 2013; 170 (1): 31–42.
37. Tohen M et al. Outcome in Mania. A 4-year prospective follow-up of 75 patients utilizing survival analysis. Arch Gen Psychiatry 1990; 47 (12): 1106–11.
38. Tohen M et al. The McLean-Harvard First-Episode Mania Study: prediction of recovery and first recurrence. Am J Psychiatry 2003; 160 (12): 2099–107.
39. Valenti M et al. Bipolar mixed episodes and antidepressants: a cohort study of bipolar I disorder patients. Bipolar Disord 2011; 13 (2): 145–54.
40. Vieta E. Bipolar Disorder in Clinical Practice. 3rd Ed CMG London.
41. Wahlqvist ML et al. Increased risk of affective disorders in type 2 diabetes is minimized by sulfonylurea and metformin combination: a population-based cohort study. BMC Med 2012; 10: 150.
42. Weiner M et al. Cardiovascular morbidity and mortality in bipolar


