Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№06 2012
Диагностика латентного течения и первого эпизода шизофрении (обзор зарубежной литературы) №06 2012
Номера страниц в выпуске:65-72
В статье представлен анализ выявленных в ходе ряда зарубежных исследований предикторов первого шизофренического психоза, а также симптомов первого психотического эпизода, коррелирующих с развитием шизофрении в катамнезе. Полученные на сегодняшний день данные имеют важное практическое значение, позволяя разрабатывать основы профилактической терапии эндогенного заболевания на самых ранних стадиях.
Резюме. В статье представлен анализ выявленных в ходе ряда зарубежных исследований предикторов первого шизофренического психоза, а также симптомов первого психотического эпизода, коррелирующих с развитием шизофрении в катамнезе. Полученные на сегодняшний день данные имеют важное практическое значение, позволяя разрабатывать основы профилактической терапии эндогенного заболевания на самых ранних стадиях.
Ключевые слова: шизофрения, предикторы, первый психотический эпизод.
Diagnosis of the latent period and first episode of schizophrenia (review of the literature)
V.E.Medvedev
Russian University of People’s Friendship, Moscow
Summary. In this paper we analyze predictors of first schizophrenia episode identified in recent studies. Also we pay attention on symptoms of first psychotic episode which correlate with later transition into schizophrenia. Contemporary data in this field are of great practical value – it allows to develop strategies of preventive therapy on early stages of schizophrenia.
Key words: schizophrenia, predictors, first psychotic episode.
На современном этапе развития психиатрии фокус внимания исследователей все чаще смещается от диагностики и лечения к определению и оценке факторов риска развития психического заболевания, предотвращения его манифестации и стратегий избегания его повторных экзацербаций [4, 6, 8, 64]. Во многих странах Западной Европы осуществляются проекты, посвященные доклинической идентификации и раннему лечению шизофрении и других психозов. Эти проекты основаны на данных о том, что нелеченная болезнь приобретает хронический характер, становится более социально инвалидизирующей и более резистентной к терапии [5, 19, 24, 57].
Как и в случае других комплексных заболеваний, исследования шизофрении в настоящее время сфокусированы на характеристике полигенетически обусловленной предиспозиции и уточнении ее влияния на формирование фенотипа [15]. При помощи методов молекулярной генетики, клеточной биологии, нейрофизиологии, структурной и функциональной визуализации головного мозга и нейропсихологии выявлены несколько индикаторов повышенного риска шизофрении. Однако установленные в настоящее время нейробиологические факторы риска шизофрении не обладают достаточной предиктивной силой для разработки и применения методов «селективной» профилактики у асимптоматических пациентов, находящихся в группе риска.
В процессе работы первых центров раннего распознавания и предотвращения шизофрении в Мельбурне и Колоне (Германия), открытых в середине 1990-х годов, а также других центров по всему миру при ретроспективном изучении раннего этапа течения первого эпизода психоза (ПЭП) показали, что манифестация болезни в 70–100% случаев предваряется продромальной стадией, продолжающейся от 5 до 6 лет [11, 54].
Длительность периода, на протяжении которого ПЭП протекает без лечения, коррелирует с отсроченной и неполной ремиссией, необходимостью длительного лечения, высоким риском обострения, низким комплаенсом, тяжелым бременем для семьи пациента, высоким риском депрессии и суицида, выраженным влиянием болезни на образовательный или трудовой статус пациента, большим риском злоупотребления препаратами и делинквентного поведения, значительным увеличением стоимости лечения [21, 46].
Полученные данные не только свидетельствуют в пользу как можно более раннего начала лечения ПЭП, но и ставят задачу по уменьшению частоты встречаемости психозов путем профилактики. В этом контексте малозаметные (непсихотические) аномалии субъективного восприятия (переживаний), такие как нарушения аффекта, перцепции, телесного опыта, когниции, волевой сферы и активности, оцениваются в качестве потенциальных предвестников шизофрении, а особые совокупности таких аномалий (базисные симптомы риска) объединяются с целью облегчения раннего распознавания болезни [27, 34, 48, 50, 59].
Базисные симптомы риска впервые операционализированы в Боннской шкале базисных симптомов (Bonn Scale for the Assessment of Basic Symptoms – BSABS). Позже путем дименсионального анализа были разработаны более короткие версии шкалы для взрослых и детей (Schizophrenia Proneness Instrument, Adult version – SPI-A и Child and Youth version – SPI-CY) [51, 53, 56]. Шкала BSABS позволяет оценить текущий статус больного, а SPI-A и SPI-CY – выраженность симптомов на основании наибольшей частоты возникновения на протяжении последних 3 мес.
На основании приведенных выше данных German Research Network on Schizophrenia для выявления «ранних состояний риска по развитию ПЭП и шизофрении» предложена постадийная модель клинического риска. Модель смены клинических стадий предполагает синдромальную последовательность развития ПЭП и шизофрении от неспецифических продромальных симптомов к предиктивным базисным симптомам, затем через стадии невыраженных позитивных симптомов и кратких ограниченных неустойчивых психотических симптомов (КОНПС) к «цветущим» (full-blown) психотическим симптомам [20, 54].
Прогнозирование шизофрении с использованием критериев базисных симптомов
В 2 масштабных исследованиях стадии болезни, предваряющей ПЭП (ретроспективное исследование шизофрении Возраст–Начало–Течение» (Age–Beginning–Course – ABC) [11], и Колонское исследование раннего распознавания шизофрении – CER [18] (длительное проспективное исследование с катамнестическим периодом около
10 лет) установлено, что самые ранние и наиболее частые симптомы, доминирующие в продромальный период шизофрении, являются неспецифическими и их невозможно отграничить от нарушений настроения, социального взаимодействия, активности и концентрации внимания в рамках аффективных расстройств.
В то же время в этих исследованиях обнаружено, что выявляемые более чем у 1/4 пациентов выраженные когнитивные нарушения (в виде регистрируемой самими пациентами патологии мышления, речи и процессов восприятия) обладают высокой специфичностью и высокой прогностической силой с незначительным числом ложноположительных результатов для шизофрении [9, 10, 16].
В исследовании CER 385 пациентов, предположительно находившихся в продромальной стадии шизофрении, наблюдались на протяжении 9,6 года (±7,6 года). У 20% пациентов, продемонстрировавших положительные результаты по инициальным критериям (минимум 1 из 66 базисных симптомов) и согласившихся на последующее наблюдение, шизофрения была диагностирована в течение 12 мес; еще у 17% – в течение 24 мес; еще у 13% – в течение 36 мес; через 4,5 года шизофрения была диагностирована у 70% таких пациентов. Таким образом, лишь у 30% пациентов шизофрения не была верифицирована за время наблюдения. Наличие/отсутствие как минимум одного базового симптома достоверно прогнозировало наличие/отсутствие шизофрении в 78,1% наблюдений. После последующего анализа были разработаны 2 частично перекрывающиеся группы критериев базовых симптомов для определения психического состояния риска по развитию в первую очередь шизофренического психоза (At Risk Mental State – ARMS) – табл. 1.
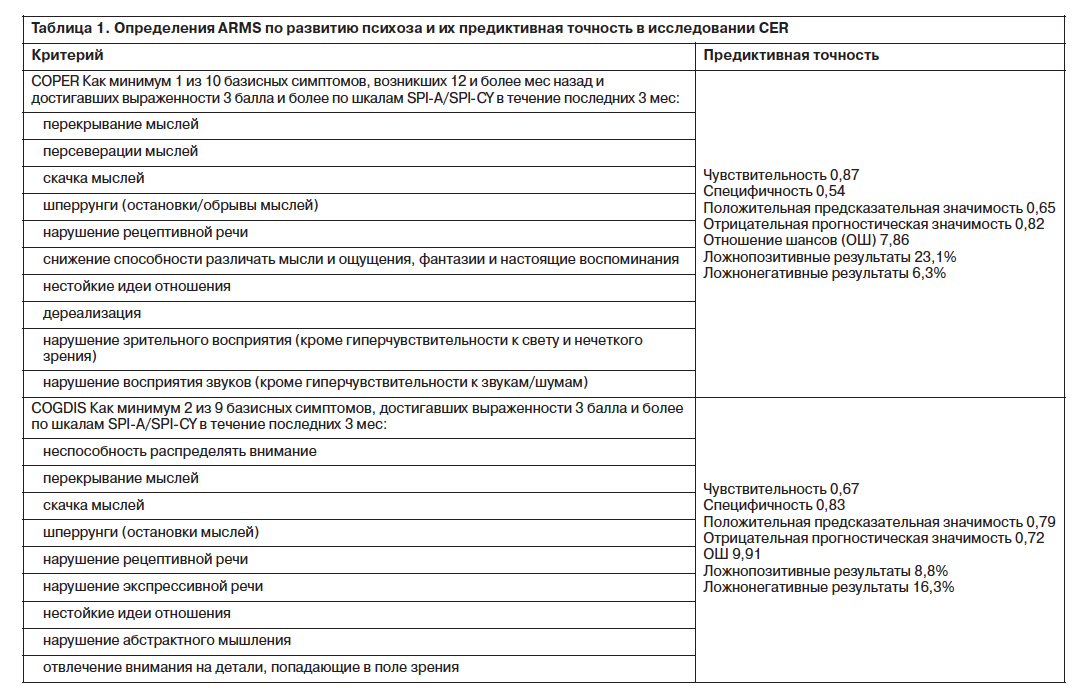
Первый критерий, состоящий из 10 когнитивно-перцептивных базисных симптомов (COPER – Cognitive-Perceptive Basic Symptoms), основан на данных, касающихся предиктивной точности индивидуальных базисных симптомов [18, 55]. Второй критерий основывается на методологическом повторном анализе тех же данных, в результате которого 9 когнитивных базисных симптомов неоднократно выбирались как наиболее предиктивно значимые. Этот кластер был назван «когнитивные нарушения» (Cognitive Disturbances – COGDIS). Частота развития ПЭП за период катамнестического наблюдения около 10 лет составила 65% для COPER и 79% для COGDIS. В большинстве случаев манифестация ПЭП происходила в первые 3 года после baseline.
Во втором проспективном исследовании [52], в котором использовалась SPI-A и проводилось катамнестическое наблюдение в течение 24 мес, у 38% из 146 пациентов, включенных в состоянии риска, психоз (преимущественно шизофренический) развился в течение 12,3 (±10,4) мес, согласно COPER.
Как следствие приведенных выше данных, предиктивные базисные симптомы были объединены в критерии для оценки риска в международных исследованиях по раннему распознаванию симптомов.
Прогнозирование шизофрении при помощи критериев очень высокого риска
Типичные для шизофрении позитивные симптомы (бред, галлюцинации, формальные нарушения мышления) в невыраженном или переходном виде часто первыми появляются в клинической картине инициальной продромальной фазы. Такие симптомы обеспечивают валидный прогноз трансформации в ПЭП за достаточно короткий срок. Эти симптомы были использованы в качестве критериев очень высокого риска (Ultra-High Risk Criteria – КОВР) [43, 65]. Несмотря на различия таких симптомов в разных исследованиях, обычно эти критерии состоят из трех элементов: невыраженные позитивные симптомы, КОНПС либо комбинация одного или более факторов риска (всегда включающая генетический риск) и функциональных отклонений в течение определенного (недавнего) периода времени.
Для определения КОВР разработаны шкалы CAARMS [66], SIPS, SOPS, COPS [22, 26]. С использованием КОВР проведены как минимум 15 исследований по прогнозированию развития шизофрении [20, 30]. Согласно опубликованным данным развитие ПЭП в течение 12 мес выявлено у 13–50% пациентов.
Прогнозирование шизофрении в период после ПЭП
В 5-летнем катамнестическом периоде Копенгагенского исследования продромальных стадий шизофрении [35] (155 пациентов моложе 40 лет) в качестве одной из предполагаемых основных характеристик типичного ядра шизофрении [36–38] изучались нарушения самовосприятия (Self-Disturbances – SD). SD включают в себя нестабильное ощущение своего существования и восприятия себя от первого лица (First Person Perspective), отсутствие базового чувства самоидентичности, нарушение тактильного восприятия, а также первазивные трудности узнавания знакомого и бездоказательное восприятие значения [10, 14, 38–40, 49].
Помимо оценки аномалий субъективного восприятия и их долгосрочной взаимосвязи с расстройствами шизофренического спектра, в исследовании тестировалась диагностическая стабильность (за 5-летний период наблюдения) расстройств шизофренического спектра после ПЭП с целью выявить клинико-психопатологические предикторы трансформации шизотипического расстройства в шизофрению [33, 34].
Больные в исследовании были объединены в 3 диагностические группы: шизофрения и все неаффективные и неорганические ПЭП (1-я группа); шизотипическое расстройство (2-я группа); и все остальные психические расстройства (3-я группа).
Для характеристики психопатологического профиля использовался дименсиональный подход: аномалии субъективного восприятия были также сгруппированы в 3 кластера: растерянность/замешательство (чувство отсутствия «включенности» в окружающий мир, отсутствие спонтанного «ухватывания/улавливания» здравого смысла, замешательство, отчуждение), расстройства самосознания «я» (аномалии пререфлексивного самосознания, т.е. осознания существования в качестве субъекта действия восприятия), сенсорные расстройства (различные непсихотические перцептивные аберрации, в основном визуально-акустические).
При катамнестическом обследовании через 5 лет было диагностировано 14 новых случаев расстройств шизофренического спектра. Логистический регрессивный анализ выявил, что предикторами последующей трансформации в расстройства шизофренического спектра являются большое количество баллов по шкалам растерянность/замешательство и расстройство самосознания «я». Пол, возраст и количество баллов по PANSS не являлись предикторами трансформации в расстройства шизофренического спектра. Полученные результаты согласуются с данными других количественных [18, 41, 45] и качественно-количественных исследований [27, 31, 33, 34, 62].
Практическое значение раннего прогнозирования шизофрении
Основной целью поиска и выделения базисных симптомов риска шизофрении является своевременное предупреждение развития манифестных форм заболевания (ПЭП, прогредиентное течение и т.д.) при помощи дифференцированных стратегий профилактики, имеющее целью избегание или возможное отсрочивание нарушения психосоциального функционирования, а также предотвращение или хотя бы отсрочивание или ослабление проявлений психоза [11, 54].
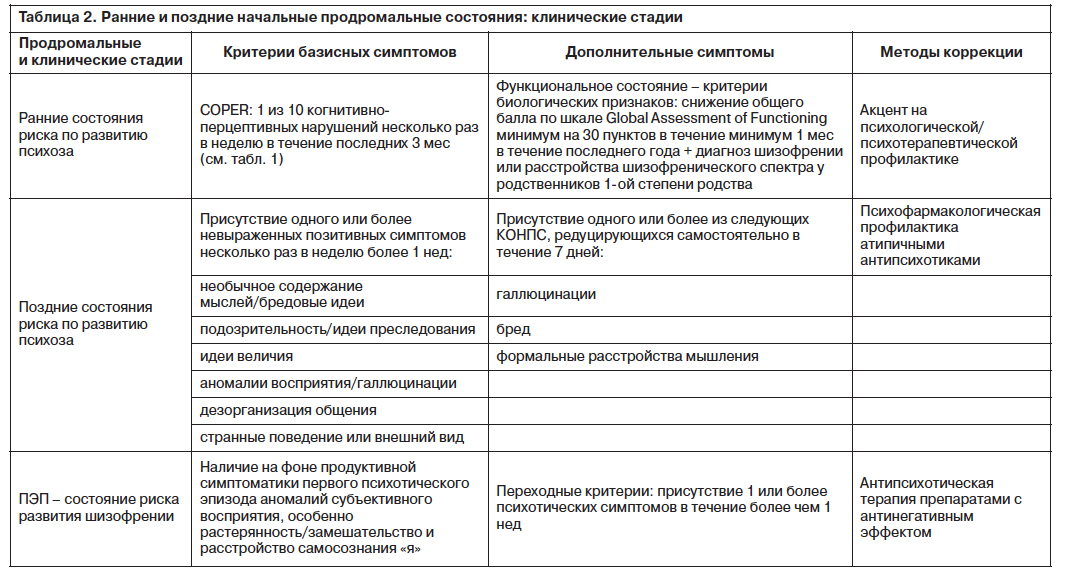
Универсальные или селективные меры предотвращения обращены в первую очередь на группу клинически здоровых индивидов, находящихся в группе риска [30]. Выборочная (по показаниям) профилактика может быть направлена на купирование базисных симптомов и симптомов ПЭП, коррелирующих с дальнейшим шизофреническим процессом (табл. 2). Даже на начальных стадиях, когда такие пациенты обращаются в амбулаторные учреждения соответствующего профиля, они должны расцениваться как требующие лечения.
В ряде международных интервенционных рандомизированных контролируемых исследований ученые пытались выяснить, могут ли и до какой степени могут быть достигнуты основные цели профилактической терапии
[1, 12, 23, 25, 28, 29, 42, 47]. В качестве превентивных методов использовались либо когнитивно-бихевиоральная терапия (КБТ), либо психофармакотерапия атипичными антипсихотиками (рисперидон, оланзапин, амисульприд).
Стадии риска в качестве временной величины впервые использовались в 2 интервенционных исследованиях German Research Network on Schizophrenia. В одном из исследований изучались ранние состояния риска по развитию психоза и в качестве превентивных мер использовалась КБТ [1, 12]. Другое исследование было разработано для
изучения поздних состояний риска по развитию психоза, и в качестве превентивных мер применялась терапия амисульпридом [47] (см. табл. 2).
По результатам работ авторы пришли к небесспорному заключению о том, что, когда развитие симптомов в инициальной продромальной стадии шизофрении соответствует представленному в табл. 2, имеет смысл с научной и особенно с этической точки зрения ограничиться психотерапевтической (психолого-коррекционной) интервенциями, которые хорошо переносятся и воспринимаются пациентами. С другой стороны, нельзя не согласиться с выводом о том, что при появлении первых стертых или транзиторных психотических симптомов представляется оправданным назначение хорошо переносимых антипсихотиков [7, 63].
Заключение
Анализ достижений зарубежных исследований последних 15 лет, посвященных улучшению прогнозирования и предотвращения шизофренических психозов и динамики шизофрении после ПЭП, свидетельствует о значительных достижениях в этой области. Однако, очевидно, что полученные этапные (промежуточные) результаты должны быть протестированы в клинической практике в свете упоминавшихся ранее целей современной профилактической медицины. Для такого комплексного заболевания с длительным течением и наследственной предрасположенностью, как шизофрения, риск-ориентированная профилактика может оказаться очень своевременной. При этом более существенное снижение заболеваемости может быть достигнуто при помощи селективных и универсальных методов профилактики. Таким образом, основанные на появлении отдельных симптомов (симптомокомплексов) прогнозирование и профилактика должны развиваться в направлении селективной профилактики среди лиц из группы риска без симптомов.
Также представляется актуальным продолжать исследования в направлении установления значимости факторов риска путем включения биологических факторов риска; индивидуализации оценки риска путем стратификации; выделения и включения субпсихотических состояний в диагностические системы. Все это требует проведения новых масштабных исследований с более длительным периодом катамнестического наблюдения. В таких исследованиях должны изучаться комбинации индикаторов риска, отобранные с целью увеличения предиктивных значений [18, 37]; необходимо изучение психосоциальных и фармакологических интервенций на протяжении более длительного периода [2, 3, 13, 20, 32, 44, 58, 60, 61].
Сведения об авторе
Медведев Владимир Эрнстович – канд. мед. наук, доц. каф. психиатрии, психотерапии и психосоматической патологии ФПКМР РУДН. E-mail: melkorcard@mail.ru
Ключевые слова: шизофрения, предикторы, первый психотический эпизод.
Diagnosis of the latent period and first episode of schizophrenia (review of the literature)
V.E.Medvedev
Russian University of People’s Friendship, Moscow
Summary. In this paper we analyze predictors of first schizophrenia episode identified in recent studies. Also we pay attention on symptoms of first psychotic episode which correlate with later transition into schizophrenia. Contemporary data in this field are of great practical value – it allows to develop strategies of preventive therapy on early stages of schizophrenia.
Key words: schizophrenia, predictors, first psychotic episode.
На современном этапе развития психиатрии фокус внимания исследователей все чаще смещается от диагностики и лечения к определению и оценке факторов риска развития психического заболевания, предотвращения его манифестации и стратегий избегания его повторных экзацербаций [4, 6, 8, 64]. Во многих странах Западной Европы осуществляются проекты, посвященные доклинической идентификации и раннему лечению шизофрении и других психозов. Эти проекты основаны на данных о том, что нелеченная болезнь приобретает хронический характер, становится более социально инвалидизирующей и более резистентной к терапии [5, 19, 24, 57].
Как и в случае других комплексных заболеваний, исследования шизофрении в настоящее время сфокусированы на характеристике полигенетически обусловленной предиспозиции и уточнении ее влияния на формирование фенотипа [15]. При помощи методов молекулярной генетики, клеточной биологии, нейрофизиологии, структурной и функциональной визуализации головного мозга и нейропсихологии выявлены несколько индикаторов повышенного риска шизофрении. Однако установленные в настоящее время нейробиологические факторы риска шизофрении не обладают достаточной предиктивной силой для разработки и применения методов «селективной» профилактики у асимптоматических пациентов, находящихся в группе риска.
В процессе работы первых центров раннего распознавания и предотвращения шизофрении в Мельбурне и Колоне (Германия), открытых в середине 1990-х годов, а также других центров по всему миру при ретроспективном изучении раннего этапа течения первого эпизода психоза (ПЭП) показали, что манифестация болезни в 70–100% случаев предваряется продромальной стадией, продолжающейся от 5 до 6 лет [11, 54].
Длительность периода, на протяжении которого ПЭП протекает без лечения, коррелирует с отсроченной и неполной ремиссией, необходимостью длительного лечения, высоким риском обострения, низким комплаенсом, тяжелым бременем для семьи пациента, высоким риском депрессии и суицида, выраженным влиянием болезни на образовательный или трудовой статус пациента, большим риском злоупотребления препаратами и делинквентного поведения, значительным увеличением стоимости лечения [21, 46].
Полученные данные не только свидетельствуют в пользу как можно более раннего начала лечения ПЭП, но и ставят задачу по уменьшению частоты встречаемости психозов путем профилактики. В этом контексте малозаметные (непсихотические) аномалии субъективного восприятия (переживаний), такие как нарушения аффекта, перцепции, телесного опыта, когниции, волевой сферы и активности, оцениваются в качестве потенциальных предвестников шизофрении, а особые совокупности таких аномалий (базисные симптомы риска) объединяются с целью облегчения раннего распознавания болезни [27, 34, 48, 50, 59].
Базисные симптомы риска впервые операционализированы в Боннской шкале базисных симптомов (Bonn Scale for the Assessment of Basic Symptoms – BSABS). Позже путем дименсионального анализа были разработаны более короткие версии шкалы для взрослых и детей (Schizophrenia Proneness Instrument, Adult version – SPI-A и Child and Youth version – SPI-CY) [51, 53, 56]. Шкала BSABS позволяет оценить текущий статус больного, а SPI-A и SPI-CY – выраженность симптомов на основании наибольшей частоты возникновения на протяжении последних 3 мес.
На основании приведенных выше данных German Research Network on Schizophrenia для выявления «ранних состояний риска по развитию ПЭП и шизофрении» предложена постадийная модель клинического риска. Модель смены клинических стадий предполагает синдромальную последовательность развития ПЭП и шизофрении от неспецифических продромальных симптомов к предиктивным базисным симптомам, затем через стадии невыраженных позитивных симптомов и кратких ограниченных неустойчивых психотических симптомов (КОНПС) к «цветущим» (full-blown) психотическим симптомам [20, 54].
Прогнозирование шизофрении с использованием критериев базисных симптомов
В 2 масштабных исследованиях стадии болезни, предваряющей ПЭП (ретроспективное исследование шизофрении Возраст–Начало–Течение» (Age–Beginning–Course – ABC) [11], и Колонское исследование раннего распознавания шизофрении – CER [18] (длительное проспективное исследование с катамнестическим периодом около
10 лет) установлено, что самые ранние и наиболее частые симптомы, доминирующие в продромальный период шизофрении, являются неспецифическими и их невозможно отграничить от нарушений настроения, социального взаимодействия, активности и концентрации внимания в рамках аффективных расстройств.
В то же время в этих исследованиях обнаружено, что выявляемые более чем у 1/4 пациентов выраженные когнитивные нарушения (в виде регистрируемой самими пациентами патологии мышления, речи и процессов восприятия) обладают высокой специфичностью и высокой прогностической силой с незначительным числом ложноположительных результатов для шизофрении [9, 10, 16].
В исследовании CER 385 пациентов, предположительно находившихся в продромальной стадии шизофрении, наблюдались на протяжении 9,6 года (±7,6 года). У 20% пациентов, продемонстрировавших положительные результаты по инициальным критериям (минимум 1 из 66 базисных симптомов) и согласившихся на последующее наблюдение, шизофрения была диагностирована в течение 12 мес; еще у 17% – в течение 24 мес; еще у 13% – в течение 36 мес; через 4,5 года шизофрения была диагностирована у 70% таких пациентов. Таким образом, лишь у 30% пациентов шизофрения не была верифицирована за время наблюдения. Наличие/отсутствие как минимум одного базового симптома достоверно прогнозировало наличие/отсутствие шизофрении в 78,1% наблюдений. После последующего анализа были разработаны 2 частично перекрывающиеся группы критериев базовых симптомов для определения психического состояния риска по развитию в первую очередь шизофренического психоза (At Risk Mental State – ARMS) – табл. 1.

Первый критерий, состоящий из 10 когнитивно-перцептивных базисных симптомов (COPER – Cognitive-Perceptive Basic Symptoms), основан на данных, касающихся предиктивной точности индивидуальных базисных симптомов [18, 55]. Второй критерий основывается на методологическом повторном анализе тех же данных, в результате которого 9 когнитивных базисных симптомов неоднократно выбирались как наиболее предиктивно значимые. Этот кластер был назван «когнитивные нарушения» (Cognitive Disturbances – COGDIS). Частота развития ПЭП за период катамнестического наблюдения около 10 лет составила 65% для COPER и 79% для COGDIS. В большинстве случаев манифестация ПЭП происходила в первые 3 года после baseline.
Во втором проспективном исследовании [52], в котором использовалась SPI-A и проводилось катамнестическое наблюдение в течение 24 мес, у 38% из 146 пациентов, включенных в состоянии риска, психоз (преимущественно шизофренический) развился в течение 12,3 (±10,4) мес, согласно COPER.
Как следствие приведенных выше данных, предиктивные базисные симптомы были объединены в критерии для оценки риска в международных исследованиях по раннему распознаванию симптомов.
Прогнозирование шизофрении при помощи критериев очень высокого риска
Типичные для шизофрении позитивные симптомы (бред, галлюцинации, формальные нарушения мышления) в невыраженном или переходном виде часто первыми появляются в клинической картине инициальной продромальной фазы. Такие симптомы обеспечивают валидный прогноз трансформации в ПЭП за достаточно короткий срок. Эти симптомы были использованы в качестве критериев очень высокого риска (Ultra-High Risk Criteria – КОВР) [43, 65]. Несмотря на различия таких симптомов в разных исследованиях, обычно эти критерии состоят из трех элементов: невыраженные позитивные симптомы, КОНПС либо комбинация одного или более факторов риска (всегда включающая генетический риск) и функциональных отклонений в течение определенного (недавнего) периода времени.
Для определения КОВР разработаны шкалы CAARMS [66], SIPS, SOPS, COPS [22, 26]. С использованием КОВР проведены как минимум 15 исследований по прогнозированию развития шизофрении [20, 30]. Согласно опубликованным данным развитие ПЭП в течение 12 мес выявлено у 13–50% пациентов.
Прогнозирование шизофрении в период после ПЭП
В 5-летнем катамнестическом периоде Копенгагенского исследования продромальных стадий шизофрении [35] (155 пациентов моложе 40 лет) в качестве одной из предполагаемых основных характеристик типичного ядра шизофрении [36–38] изучались нарушения самовосприятия (Self-Disturbances – SD). SD включают в себя нестабильное ощущение своего существования и восприятия себя от первого лица (First Person Perspective), отсутствие базового чувства самоидентичности, нарушение тактильного восприятия, а также первазивные трудности узнавания знакомого и бездоказательное восприятие значения [10, 14, 38–40, 49].
Помимо оценки аномалий субъективного восприятия и их долгосрочной взаимосвязи с расстройствами шизофренического спектра, в исследовании тестировалась диагностическая стабильность (за 5-летний период наблюдения) расстройств шизофренического спектра после ПЭП с целью выявить клинико-психопатологические предикторы трансформации шизотипического расстройства в шизофрению [33, 34].
Больные в исследовании были объединены в 3 диагностические группы: шизофрения и все неаффективные и неорганические ПЭП (1-я группа); шизотипическое расстройство (2-я группа); и все остальные психические расстройства (3-я группа).
Для характеристики психопатологического профиля использовался дименсиональный подход: аномалии субъективного восприятия были также сгруппированы в 3 кластера: растерянность/замешательство (чувство отсутствия «включенности» в окружающий мир, отсутствие спонтанного «ухватывания/улавливания» здравого смысла, замешательство, отчуждение), расстройства самосознания «я» (аномалии пререфлексивного самосознания, т.е. осознания существования в качестве субъекта действия восприятия), сенсорные расстройства (различные непсихотические перцептивные аберрации, в основном визуально-акустические).
При катамнестическом обследовании через 5 лет было диагностировано 14 новых случаев расстройств шизофренического спектра. Логистический регрессивный анализ выявил, что предикторами последующей трансформации в расстройства шизофренического спектра являются большое количество баллов по шкалам растерянность/замешательство и расстройство самосознания «я». Пол, возраст и количество баллов по PANSS не являлись предикторами трансформации в расстройства шизофренического спектра. Полученные результаты согласуются с данными других количественных [18, 41, 45] и качественно-количественных исследований [27, 31, 33, 34, 62].
Практическое значение раннего прогнозирования шизофрении
Основной целью поиска и выделения базисных симптомов риска шизофрении является своевременное предупреждение развития манифестных форм заболевания (ПЭП, прогредиентное течение и т.д.) при помощи дифференцированных стратегий профилактики, имеющее целью избегание или возможное отсрочивание нарушения психосоциального функционирования, а также предотвращение или хотя бы отсрочивание или ослабление проявлений психоза [11, 54].
Универсальные или селективные меры предотвращения обращены в первую очередь на группу клинически здоровых индивидов, находящихся в группе риска [30]. Выборочная (по показаниям) профилактика может быть направлена на купирование базисных симптомов и симптомов ПЭП, коррелирующих с дальнейшим шизофреническим процессом (табл. 2). Даже на начальных стадиях, когда такие пациенты обращаются в амбулаторные учреждения соответствующего профиля, они должны расцениваться как требующие лечения.

В ряде международных интервенционных рандомизированных контролируемых исследований ученые пытались выяснить, могут ли и до какой степени могут быть достигнуты основные цели профилактической терапии
[1, 12, 23, 25, 28, 29, 42, 47]. В качестве превентивных методов использовались либо когнитивно-бихевиоральная терапия (КБТ), либо психофармакотерапия атипичными антипсихотиками (рисперидон, оланзапин, амисульприд).
Стадии риска в качестве временной величины впервые использовались в 2 интервенционных исследованиях German Research Network on Schizophrenia. В одном из исследований изучались ранние состояния риска по развитию психоза и в качестве превентивных мер использовалась КБТ [1, 12]. Другое исследование было разработано для
изучения поздних состояний риска по развитию психоза, и в качестве превентивных мер применялась терапия амисульпридом [47] (см. табл. 2).
По результатам работ авторы пришли к небесспорному заключению о том, что, когда развитие симптомов в инициальной продромальной стадии шизофрении соответствует представленному в табл. 2, имеет смысл с научной и особенно с этической точки зрения ограничиться психотерапевтической (психолого-коррекционной) интервенциями, которые хорошо переносятся и воспринимаются пациентами. С другой стороны, нельзя не согласиться с выводом о том, что при появлении первых стертых или транзиторных психотических симптомов представляется оправданным назначение хорошо переносимых антипсихотиков [7, 63].
Заключение
Анализ достижений зарубежных исследований последних 15 лет, посвященных улучшению прогнозирования и предотвращения шизофренических психозов и динамики шизофрении после ПЭП, свидетельствует о значительных достижениях в этой области. Однако, очевидно, что полученные этапные (промежуточные) результаты должны быть протестированы в клинической практике в свете упоминавшихся ранее целей современной профилактической медицины. Для такого комплексного заболевания с длительным течением и наследственной предрасположенностью, как шизофрения, риск-ориентированная профилактика может оказаться очень своевременной. При этом более существенное снижение заболеваемости может быть достигнуто при помощи селективных и универсальных методов профилактики. Таким образом, основанные на появлении отдельных симптомов (симптомокомплексов) прогнозирование и профилактика должны развиваться в направлении селективной профилактики среди лиц из группы риска без симптомов.
Также представляется актуальным продолжать исследования в направлении установления значимости факторов риска путем включения биологических факторов риска; индивидуализации оценки риска путем стратификации; выделения и включения субпсихотических состояний в диагностические системы. Все это требует проведения новых масштабных исследований с более длительным периодом катамнестического наблюдения. В таких исследованиях должны изучаться комбинации индикаторов риска, отобранные с целью увеличения предиктивных значений [18, 37]; необходимо изучение психосоциальных и фармакологических интервенций на протяжении более длительного периода [2, 3, 13, 20, 32, 44, 58, 60, 61].
Сведения об авторе
Медведев Владимир Эрнстович – канд. мед. наук, доц. каф. психиатрии, психотерапии и психосоматической патологии ФПКМР РУДН. E-mail: melkorcard@mail.ru
Список исп. литературыСкрыть список1. Bechdolf A, Wagner M, Harrigan S et al. Preventing progression to first-episode psychosis in early initial prodromal states. Br J Psychiat 2012; 200 (1): 22–9.
2. Brockhaus-Dumke A, Schultze-Lutter F, Mueller R et al. Sensory gating in schizophrenia: P50 and N100 gating in antipsychotic-free subjects at risk, first-episode, and chronic patients. Biol Psychiat 2008; 64: 376–84.
3. Borgwardt SJ, McGuire PK, Aston J et al. Structural brain abnormalities in individuals with an at-risk mental state who later develop psychosis. Br J Psychiat 2007; 191 (Suppl. 51): 69–75.
4. Bundesministeriums for Gesundheit. Manahmen des Bundesministeriums for Gesundheit zur Umsetzung nationaler Gesundheitsziele. Berlin: Bundesministerium for Gesundheit 2007.
5. Cannon TD, Cornblatt B, McGorry P. The empirical status of the ultra high-risk (prodromal) research paradigm. Schizophr Bull 2007; 33: 661–4.
6. Commonwealth Department of Health and Aged Care. Promotion, prevention and early intervention for mental health – a monograph. Canberra: Commonwealth Department of Health and Aged Care 2000.
7. Cornblatt BA, Lencz T, Smith CW et al. Can antidepressants be used to treat the schizophrenia prodrome? Results of a prospective, naturalistic treatment study of adolescents. J Clin Psychiat 2007; 68: 546–57.
8. European Commission. Green Paper – Improving mental health of the population: towards a strategy on mental health for the EU. Brussels: European Commission 2005.
9. Gross G. The «basic» symptoms of schizophrenia. Br J Psychiat 1989; 7: 21–5.
10. Gross G, Huber G, Klosterkotter J et al. Bonner Skala fьr die Beurteilung von Basissymptomen (BSABS – Bonn Scale for the Assessment of Basic Symptoms). Berlin: Springer 1987.
11. Hafner H, Maurer K, Lцffler W et al. The ABC schizophrenia study: a preliminary overview of the results. Soc Psychiat Epid 1998; 33: 380–6.
12. Hafner H, Maurer K, Ruhrmann S et al. Early detection and secondary prevention of psychosis: facts and visions. Eur Arch Psychiat Clin Neurosci 2004; 254: 117–28.
13. Hampel H, Frank R, Broich K et al. Biomarkers for Alzheimer’s disease: academic, industry and regulatory perspectives. Nat Rev Drug Discov 2010; 9: 560–74.
14. Handest P, Parnas J. Clinical characteristics of first-admitted patients with ICD-10 schizotypal disorder. Br J Psychiat 2005; 187 (Suppl. 48): s49–54.
15. Harrison PJ, Weinberger DR. Schizophrenia genes, gene expression and neuropathology on the matter of their convergence. Mol Psychiat 2005; 10 (Suppl. 3): 40–68.
16. Huber G, Gross G. The concept of basic symptoms in schizophrenic and schizoaffective psychoses. Recent Prog Med 1989; 80: 646–52.
17. Klosterkotter J. The meaning of basic symptoms for the genesis of the schizophrenic nuclear syndrome. Jpn J Psychiat Neurol 1992; 46: 609–30.
18. Klosterkotter J, Hellmich M, Steinmeyer EM et al. Diagnosing schizophrenia in the initial prodromal phase. Arch Gen Psychiat 2001; 58: 158–64.
19. Klosterkotter J, Ruhrmann S, Schultze-Lutter F et al. The European Prediction of Psychosis Study (EPOS): integrating early recognition and intervention in Europe. World Psychiat 2005; 4: 161–7.
20. Klosterkotter J, Schultze-Lutter F, Bechdolf A, Ruhrmann S. Prediction and prevention of schizophrenia: what has been achieved and where to go next? World Psychiat 2011; 10: 165–74.
21. Marshall M, Lewis S, Lockwood A et al. Association between duration of untreated psychosis and outcome in cohorts of first-episode patients: a systematic review. Arch Gen Psychiat 2005; 62: 975–83.
22. McGlashan T, Walsh B, Woods S. The psychosis-risk syndrome. Handbook for diagnosis and follow-up. NY: Oxford University Press 2010.
23. McGlashan T, Zipursky RB, Perkins D et al. The PRIME North America randomized double-blind clinical trial of olanzapine vs placebo in patients at risk of being prodromally symptomatic for psychosis. Study rationale and design. Schizophr Res 2003; 61: 7–18.
24. McGorry PD, Killackey E, Yung A. Early intervention in psychosis: concepts, evidence and future directions. World Psychiat 2008; 7: 148–56.
25. McGorry PD, Yung AR, Phillips LJ et al. Randomized controlled trial of interventions designed to reduce the risk of progression to first-episode psychosis in a clinical sample with subthreshold symptoms. Arch Gen Psychiat 2002; 59: 921–8.
26. Miller TJ, McGlashan TH, Rosen JL et al. Prospective diagnosis of the initial prodrome for schizophrenia based on the structured interview for prodromal syndromes: preliminary evidence of interrater reliability and predictive validity. Am J Psychiat 2002; 159: 863–5.
27. Moller P, Husby R. The initial prodrome in schizophrenia: searching for naturalistic core dimensions of experience and behavior. Schizophr Bull 2000; 26: 217–32.
28. Morrison AP, French P, Walford L et al. Cognitive therapy for the prevention of psychosis in people at ultra-high risk. Br J Psychiat 2004; 185: 291–7.
29. Morrison AP, French P, Parker S et al. Three-year follow-up of a randomized controlled trial of cognitive therapy for the prevention of psychosis in people at ultrahigh risk. Schizophr Bull 2007; 33: 682–7.
30. Mrazek PJ, Haggerty RJ. Reducing risks for mental disorders: frontiers for preventive intervention research. Washington: National Academy Press 1994.
31. Nordentoft M, Thorup A, Petersen L et al. Transition rates from schizotypal disorder to psychotic disorder for first-contact patients included in the OPUS trial. A randomized clinical trial of integrated treatment and standard. Schizophr Res 2006; 83: 29–40.
32. Pantelis C, Velakoulis D, Wood SJ et al. Neuroimaging and emerging psychotic disorders: the Melbourne ultra-high risk studies. Int Rev Psychiat 2007; 19: 371–81.
33. Parnas J, Raballo A, Handest P et al. Self-experience in the early phases of schizophrenia: 5-year follow-up of the Copenhagen Prodromal Study. World Psychiat 2011; 10: 200–2044.
34. Parnas J, Jansson L, Sass LA et al. Self-experience in the prodromal phases of schizophrenia. Neurol Psychiat Brain Res 1998; 6: 97–106.
35. Parnas J, Cannon TD, Jacobsen B et al. Lifetime DSM-IIIR diagnostic outcomes in the offspring of schizophrenic mothers. Results from the Copenhagen High-Risk Study. Arch Gen Psychiat 1993; 50: 707–14.
36. Parnas J. From predisposition to psychosis: progression of symptoms in schizophrenia. Acta Psychiat Scand 1999; 99 (Suppl. 395): 20–9.
37. Parnas J. Genetics and psychopathology of spectrum phenotypes. Acta Psychiat Scand 2000; 101: 413–5.
38. Parnas J, Bovet P, Zahavi D. Schizophrenic autism: clinical phenomenology and pathogenetic implications. World Psychiat 2002; 1: 131–6.
39. Parnas J. The self and intentionality in the pre-psychotic stages of schizophrenia. A phenomenological study. In: D.Zahavi (ed). Exploring the self. Philosophical and psychopathological perspectives on self-experience. Amsterdam: John Benjamins 2000; p. 115–47.
40. Parnas J, Handest P, Jansson L et al. Anomalous subjective experience among first-admitted schizophrenia spectrum patients: empirical investigation. Psychopathol 2005; 38: 259–67.
41. Parnas J, Handest P, Saebye D et al. Anomalies of subjective experience in schizophrenia and psychotic bipolar illness. Acta Psychiat Scand 2003; 108: 126–33.
42. Phillips LJ, McGorry PD, Yuen HP et al. Medium-term follow-up of a randomized controlled trial of interventions for young people at ultra high risk of psychosis. Schizophr Res 2007; 96: 25–33.
43. Phillips LJ, Yung AR, McGorry PD. Identification of young people at risk of psychosis: validation of personal assessment and crisis evaluation clinic intake criteria. Aust NZ J Psychiat 2000; 34: s164–9.
44. Pukrop R, Schultze-Lutter F, Ruhrmann S et al. Neurocognitive functioning in subjects at risk for a first episode of psychosis compared with first- and multiple-episode schizophrenia. J Clin Exp Neuropsychiat 2006; 28: 1388–407.
45. Raballo A, Saebye D, Parnas J. Looking at the schizophrenia spectrum through the prism of self-disorders: an empirical study. Schizophr Bull 2011; 37: 344–51.
46. Ruhrmann S, Schultze-Lutter F, Klosterkotter J. Early detection and intervention in the initial prodromal phase of schizophrenia. Pharmacopsychiat 2003; 36 (Suppl. 3): s162–7.
47. Ruhrmann S, Schultze-Lutter F, Maier W et al. Pharmacological intervention in the initial prodromal phase of psychosis. Eur Psychiat 2005; 20: 1–6.
48. Ruhrmann S, Schultze-Lutter F, Salokangas RK et al. Prediction of psychosis in adolescents and young adults at high risk: results from the prospective European prediction of psychosis study. Arch Gen Psychiat 2010; 67: 241–51.
49. Sass LA, Parnas J. Schizophrenia, consciousness and the self. Schizophr Bull 2003; 29: 427–44.
50. Schultze-Lutter F. Subjective symptoms of schizophrenia in research and the clinic: the basic symptom concept. Schizophr Bull 2009; 35: 5–8.
51. Schultze-Lutter F, Addington J, Ruhrmann S et al. Schizophrenia Proneness Instrument, Adult version (SPI-A). Rome: Fioriti 2007.
52. Schultze-Lutter F, Klosterkotter J, Picker H et al. Predicting first episode psychosis by basic symptom criteria. Clin Neuropsychiat 2007; 4: 11–22.
53. Schultze-Lutter F, Koch E. Schizophrenia Proneness Instrument. Child & Youth version (SPI-CY). Rome: Fioriti 2010.
54. Schultze-Lutter F, Ruhrmann S, Berning J et al. Basic symptoms and ultrahigh risk criteria: symptom development in the initial prodromal state. Schizophr Bull 2010; 36: 182–91.
55. Schultze-Lutter F, Ruhrmann S, Klosterkotter J. Can schizophrenia be predicted phenomenologically? In: Johannessen JO, Martindale B, Cullberg J (eds). Evolving psychosis. Different stages, different treatments. London, Routledge 2006; p. 104–23.
56. Schultze-Lutter F, Steinmeyer EM, Ruhrmann S et al. The dimensional structure of self-reported «prodromal» disturbances in schizophrenia. Clin Neuropsychiat 2008; 5: 140–50.
57. Schultze-Lutter F, Ruhrmann S, Klosterkotter J. Early detection of psychosis – establishing a service for persons at risk. Eur Psychiat 2009; 24: 1–10.
58. Seidman LJ, Giuliano AJ, Meyer EC et al. Neuropsychology of the prodrome to psychosis in the NAPLS consortium: relationship to family history and conversion to psychosis. Arch Gen Psychiat 2010; 67: 578–88.
59. Simon AE, Dvorsky DN, Boesch J et al. Defining subjects at risk for psychosis: a comparison of two approaches. Schizophr Res 2006; 81: 83–90.
60. The European Network of Schizophrenia Networks for the Study of Gene-Environment Interactions (EU-GEI). Schizophrenia aetiology: do gene-environment interactions hold the key? Schizophr Res 2008; 102: 21–6.
61. Witthaus H, Kaufmann C, Bohner G et al. Gray matter abnormalities in subjects at ultra-high risk for schizophrenia and first-episode schizophrenic patients compared to healthy controls. Psychiat Res 2008; 173: 163–9.
62. Woods SW, Addington J, Cadenhead KS et al. Validity of the prodromal risk syndrome for first psychosis: findings from the North American Prodrome Longitudinal Study. Schizophr Bull 2009; 35: 894–908.
63. Woods SW, Tully EM, Walsh BC et al. Aripiprazole in the treatment of the psychosis prodrome. An open-label pilot study. Br J Psychiat 2007; 191 (Suppl. 51): 96–101.
64. World Health Organization. Prevention of mental disorders: effective interventions and policy options. Geneva: World Health Organization 2004.
65. Yung AR, Phillips LJ, McGorry PD et al. Prediction of psychosis. Br J Psychiat 1998; 172 (Suppl. 33): 14–20.
66. Yung AR, Yuen HP, McGorry PD et al. Mapping the onset of psychosis: the comprehensive assessment of at-risk mental states. Aust NZ J Psychiat 2005; 39: 964–71.
1 июня 2012
Количество просмотров: 2784


