Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№01 2012
Комплаенс-терапия (краткосрочная когнитивно-поведенческая методика) и соблюдение режима лечения у больных шизофренией №01 2012
Номера страниц в выпуске:9-16
Обсуждается проблема несоблюдения режима терапии больными шизофренией. Исследуется комплаенс-терапия – краткосрочная когнитивно-поведенческая методика улучшения соблюдения лечебных рекомендаций. Экспериментально-психологическое исследование, включающее опросник субъективной удовлетворенности лечением и методику «Копинг-тест», проводилось в динамике до и после проведения психотерапии. Комплаенс-терапия показала достаточно высокую эффективность у больных шизофренией при непосредственной оценке.
Резюме. Обсуждается проблема несоблюдения режима терапии больными шизофренией. Исследуется комплаенс-терапия – краткосрочная когнитивно-поведенческая методика улучшения соблюдения лечебных рекомендаций. Экспериментально-психологическое исследование, включающее опросник субъективной удовлетворенности лечением и методику «Копинг-тест», проводилось в динамике до и после проведения психотерапии. Комплаенс-терапия показала достаточно высокую эффективность у больных шизофренией при непосредственной оценке.
Ключевые слова: психотерапия, когнитивно-поведенческая психотерапия, комплаенс, комплаенс-терапия, шизофрения, удовлетворенность лечением, копинг-механизмы.
Compliance therapy (a short-term cognitive behavioral procedure) and treatment
compliance in schizophrenics
S.M.Babin1, A.V.Vasilyeva2, A.M.Shlafer3
1Orenburg Regional Clinical Mental Hospital №2; 2V.M.Bekhterev St.-Petersburg Psychoneurology Research
Institute; 3Lundbek Company, Moscow
Summary. The paper discusses treatment incompliance in patients with schizophrenia. Compliance therapy, a short-term cognitive behavioral procedure to improve treatment compliance, is studied. An experimental psychological study using the subjective treatment satisfaction questionnaire and a copy test was conducted over time before and after psychotherapy. Compliance therapy showed a rather high efficiency in direct estimation in patients with schizophrenia.
Key words: psychotherapy, cognitive behavioral psychotherapy, compliance, compliance therapy, schizophrenia, treatment satisfaction, copying mechanisms.
Введение
В 1974 г. в Index Medicus включен термин compliance (комплаенс) [1], что в клиническом аспекте означает меру (степень) соответствия поведения пациента медицинским (врачебным) рекомендациям по лечению болезни, в том числе и соблюдению лекарственного режима. Традиционно под комплаенсом подразумевают прежде всего следование больного лекарственным назначениям [18], хотя само это понятие может включать значительно более широкий спектр рекомендаций. Это становится все более актуальным в последнее время, учитывая расширяющийся интерес психиатрии к психотерапевтическим и психосоциальным воздействиям [7, 11, 17].
Если рассматривать не только внешний поведенческий компонент, но и мотивы комплаентности, то обнаруживается, что у части пациентов формальное следование рекомендациям не отражает их осознанное согласие выполнять врачебные назначения и возможность видеть личную пользу от соблюдения режима терапии. Для описания подобной ситуации вводится понятие «псевдокомплаентности», которое противопоставляется «истинной комплаентности» [15]. Некоторые авторы [24, 27] рекомендуют использовать выражение «приверженность терапии» – adherence (противопоставляя его термину «согласие с лечением» – concordance), возлагая тем самым ответственность за формирование лечебного союза на врача и делая упор на активной и самостоятельной готовности пациента лечиться, а не на вынужденной или пассивной позиции принятия терапевтических воздействий.
Высказывается мнение, что само понятие «комплаенс» наделено оттенком патернализма [6], поэтому для описания поведения пациентов в терапии был предложен целый ряд других терминов, подчеркивающих необходимость уважения точки зрения больного в отношении различных лечебных мероприятий и вмешательств и стремления к формированию партнерских отношений. В литературе приводятся и иные наименования – терапевтический альянс, рабочий альянс, согласие с медицинскими рекомендациями, приверженность терапии, терапевтическое сотрудничество, базовое доверие [12, 21], тем не менее, термин «комплаенс» остается на сегодняшний день наиболее распространенным в психиатрической профессиональной среде.
В литературе приводятся и иные наименования – терапевтический альянс, рабочий альянс, согласие с медицинскими рекомендациями, приверженность терапии, терапевтическое сотрудничество, базовое доверие [12, 21], тем не менее, термин «комплаенс» остается на сегодняшний день наиболее распространенным в психиатрической профессиональной среде.
По данным литературы, частота случаев несоблюдения схемы приема антипсихотических препаратов колеблется в пределах 11–80%. Имеются сообщения о том, что 48% пациентов не соблюдают лечебные рекомендации в течение первого года терапии и 74% – в течение первых 2 лет. Даже во время госпитализации, несмотря на то что сестринский персонал регулярно выдает лекарственные препараты в соответствующее время в течение дня, до 19% психически больных принимают лекарства нерегулярно [18].
Среди переменных, влияющих на комплаенс, выделяют [1, 4, 14] зависящие от:
1) врача и организации психиатрической помощи;
2) установок больного;
3) социально-демографических и психологических характеристик больного;
4) проявлений заболевания;
5) лечения;
6) микросоциального окружения пациента;
7) дефицита информации о лекарственных средствах.
Большинство исследователей сходятся во мнении, что основными группами факторов, определяющих комплаенс, являются: связанные с терапией, связанные с пациентом, включая как его психологические особенности, так и особенности заболевания, связанные с врачом, связанные с окружением больного [3, 18, 26]. Тем не менее следует подчеркнуть, что подобное разделение является условным, так как многие переменные взаимосвязанны.
Улучшение сотрудничества с пациентом затрагивает не только соблюдение им лекарственного режима, поэтому правильнее говорить о стратегиях улучшения терапевтического альянса в целом. В настоящее время отсутствует общепринятая классификация методов оптимизации комплаенса. В стратегиях улучшения соблюдения лекарственного режима выделяют фармакологические и альтернативные подходы [14], декларируют использование биомедицинской, поведенческой и образовательной моделей [4]. Предложена классификация индивидуально ориентированных методов формирования и оптимизации терапевтического сотрудничества больных шизофренией, основанная на различных предикторах нонкомплаенса [6]. Автором выделены 3 группы методов, направленные на:
2) усиление контроля над соблюдением больными режима терапии при невозможности формирования установки к лечению;
3) поддержание устойчивости сформированной установки больных на лечение.
В каждую группу включены различные методы как биологической, так и психологической (психосоциальной) направленности, что обеспечивает комплексность воздействия. Кроме того, предложены дифференцированные мероприятия оптимизации терапевтического сотрудничества в зависимости от того, ранним или поздним является нонкомплаенс [6].
Соответственно, с целью улучшения соблюдения пациентами режима лечения и снижения лекарственной нагрузки используются различные психосоциальные стратегии, включающие психообразование, семейную психотерапию, бихевиоральную психотерапию, психопедагогический и чисто дидактический подходы [18].
Психообразовательные программы являются одним из самых важных направлений в обучении и психосоциальном лечении больных с психической патологией и считаются едва ли не наиболее значимой частью психосоциального вмешательства в многогранной системе психосоциальной реабилитации [5, 8]. В большинство психообразовательных программ входит модуль управления медикаментозной терапией. При этом высказывается мнение, что только изолированное психиатрическое просвещение и дидактический подход имеют ограниченную эффективность [20]. Им противопоставляются интерактивные, структурированные методы когнитивно-поведенческой психотерапии в сочетании с психообразованием [23].
В Великобритании R.Kemp и соавт. [10] был разработан метод комплаенс-терапии, использующий когнитивно-бихевиоральный подход в сочетании с мотивационным интервьюированием и сфокусированный на повышении критического отношения к заболеванию и улучшении качества соблюдения лечебных рекомендаций. Комплаенс-терапия представляет собой краткосрочную психотерапию, проводимую в три стадии, каждая из которых предполагает 2–3 встречи длительностью до 1 ч, 2 раза в неделю. Через 3, 6 и 12 мес предлагаются дополнительные индивидуальные сеансы психотерапии. Преимущества комплаенс-терапии состоят в том, что для ее осуществления требуется мало времени, она является практичным и достаточно легко реализуемым вмешательством в реальных клинических условиях. Метод мало известен российским специалистам, хотя в рандомизированных контролируемых исследованиях получены данные о его эффективности [23]. В последние годы появляются публикации отечественных авторов, посвященные адаптации метода [2, 22].
Целью данного исследования были адаптация метода комплаенс-терапии и предварительная оценка его эффективности.
Материал и методы
Исследование проводилось в Оренбургской областной клинической психиатрической больнице №2 и в Санкт-Петербургском научно-исследовательском психоневрологическом институте им. В.М.Бехтерева у 90 пациентов с диагнозом F2х.х, которые относились к разделу Международной классификации болезней 10-го пересмотра (МКБ-10), включающему шизофрению, шизотипические и бредовые расстройства. Для включения в исследование пациенты должны были соответствовать следующим критериям:
1) соответствие выявленной клинической картины рубрике F2 МКБ-10;
2) находиться на этапе формирования ремиссии;
3) возрасту от 18 до 60 лет;
4) уровень образования – от среднего до высшего;
5) уровень интенсивности проводимой психофармакотерапии;
6) частота поддерживающих бесед с врачом.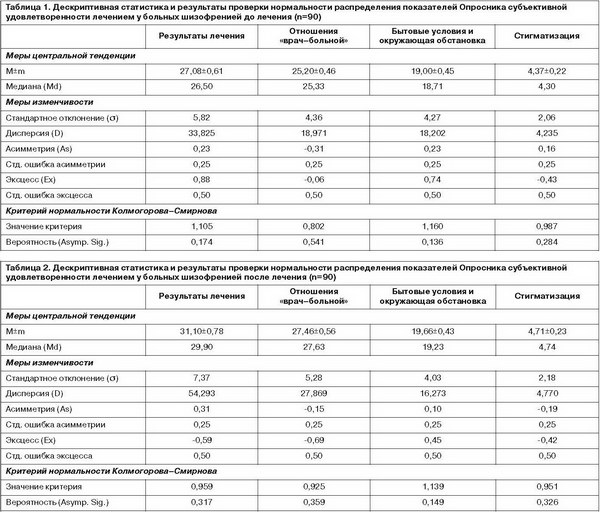
Следует особо подчеркнуть, что пациенты находились на этапе стационарного лечения, что подразумевает достаточно выраженный уровень психопатологических расстройств. В данном случае мы можем говорить лишь о начальном периоде формирования ремиссии или о формировании медикаментозной (терапевтической) ремиссии [16], или о ремиссии с выраженной остаточной симптоматикой [9]. Это положение полностью соответствует рекомендациям авторов методики комплаенс-терапии.
Критерии исключения пациентов из исследования: выраженная психопатологическая симптоматика, препятствующая психотерапевтическим интервенциям; глубокий дефект; сопутствующие органические заболевания центральной нервной системы и тяжелая соматическая патология в фазе декомпенсации.
Исследуемую группу составили больные параноидной формой шизофрении F20.0 – 79 (88%) человек и простой формой шизофрении F20.6 – 11 (12%) человек.
Комплаенс-терапия осуществлялась врачами-психотерапевтами преимущественно в форме индивидуальной терапии или в малых группах до 3–4 больных, 1–2 раза в неделю, всего до 6–8 сеансов, общая длительность психотерапевтического лечения – до 1 мес.
Использовались клинический, экспериментально-психологический и статистический методы исследования. Экспериментально-психологическое исследование проводилось в динамике на диагностическом этапе до проведения вмешательства и после комплаенс-терапии. Все полученные в работе результаты были обработаны различными статистическими методами по компьютерной программе SPSS 19.0. В частности, использовались: первичные описательные статистики – меры центральной тенденции [среднее (M) и медиана (Md)], меры изменчивости [стандартное отклонение (s), дисперсия (D), асимметрия (As) и эксцесс (Ex)]; проверка нормальности распределения проводилась с помощью критериев асимметрии и эксцесса, а также критерия нормальности Колмогорова–Смирнова; сравнение средних при соответствии нормальному распределению осуществлялось по t-критерию Стьюдента для зависимых (связных) выборок, при несоответствии – по Т-критерию Вилкоксона. Статистически значимыми принимались результаты при р<0,05. Экспериментально-психологические методы включали опросник субъективной удовлетворенности лечением и методику «Копинг-тест» [13, 25].
Результаты исследования
Распределение большинства значений переменных Опросника субъективной удовлетворенности лечением в 2 группах (до и после терапии) подчинено закону нормального распределения, согласно критериям асимметрии и эксцесса, а также критерию нормальности Колмогорова–Смирнова (табл. 1, 2), поэтому для сравнения значений до и после лечения использовался t-критерий Стьюдента для зависимых выборок (табл. 3).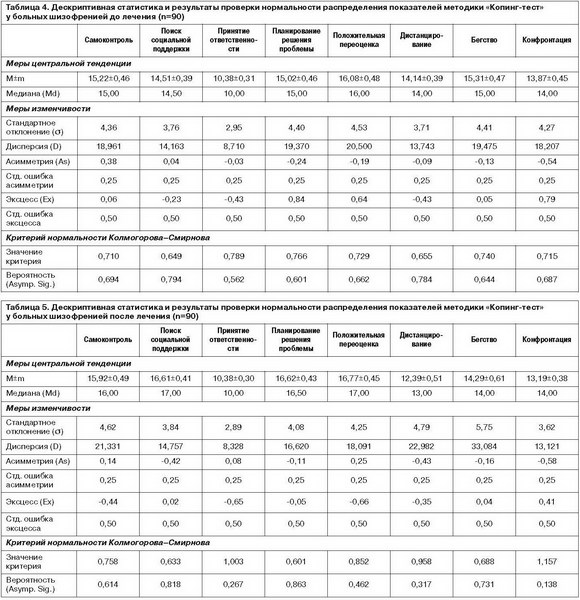
Статистически достоверные изменения средних значений Опросника субъективной удовлетворенности лечением после применения метода комплаенс-терапии у больных шизофренией отмечались по 2 субшкалам: «Результаты лечения» (t=-5,413; p=0) и «Отношения» врач–больной (t=-4,176; p=0).
Наиболее значительное повышение усредненных показателей наблюдалось по субшкале «Результаты лечения»: с 27,08±0,61 перед применением комплаенс-терапии до 31,10±0,78 – после.
Больные шизофренией отмечали у себя улучшение самочувствия, в том числе физического, появление ощущения бодрости и активности, во многом это было связано с устранением психопатологических жалоб. Многие из пациентов перед выпиской из стационара указывали на то, что результаты проведенного лечения совпали с их ожиданиями, что используемые лекарственные препараты не вызывали непереносимых побочных эффектов и в целом оказались высокоэффективны, что у них изменилось восприятие будущего в сторону большей оптимистичности.
Кроме того, обследованные больные были удовлетворены разрешением ряда психологических проблем, связанных с проявлениями психического заболевания: формирование навыков совладания с различными жизненными трудностями, лучшее понимание себя и других людей, что способствовало облегчению общения с окружающими. Большинство выказывали желание продолжить начатый курс лечения после выписки.
Субшкала «Отношения» «врач–больной» включает утверждения, оценивающие вклад лечащего врача в результат лечения, поэтому повышение ее показателей в процессе комплаенс-терапии (с 25,20±0,46 до 27,46±0,56 балла) свидетельствует о том, что больные шизофренией в основном были согласны с курсом проводимого доктором лечения и высоко оценили уровень его профессиональной компетентности. После проведенных интервенций многие пациенты выразили желание продолжить общение со своим лечащим доктором, и не только с целью уточнения аспектов приема медикаментов, но и для обсуждения планов на будущее, событий своей личной жизни, непосредственно не относящихся к лечению. В целом можно говорить о том, что у пациентов снизился уровень тревоги и страха перед психиатром, повысилась степень доверия к нему.
Отсутствие значимых различий между показателями субшкалы «Бытовые условия и окружающая обстановка» до и после комплаенс-терапии может быть обусловлено тем, что изменение восприятия больными инфраструктуры стационара и психологического климата в нем не являлось основной мишенью проводимых терапевтических вмешательств. Возможно, это также связано с тем, что условия большинства психиатрических стационаров не позволяют пациентам ощущать себя комфортно и не испытывать чувство оторванности от привычной домашней обстановки. Это обусловливает необходимость более внимательного отношения психиатрических служб к аспектам организации терапевтической среды в стационаре, включающим и возможность достаточно содержательного проведения свободного от лечебных мероприятий времени, и создание условий для общения между пациентами, и информационно-воспитательную работу со средним и младшим медицинским персоналом. Практически идентичные показатели субшкалы «Стигматизация» до и после комплаенс-терапии, вероятно, объясняются малым числом пунктов, образующих этот параметр.
Поскольку коррекция неадаптивного копинг-поведения больных шизофренией являлась одной из «мишеней» проводимой комплаенс-терапии, исследование эффективности данного способа лечения включало оценку изменений в структуре совладающего поведения.
Так как проверка нормальности распределения с помощью критериев асимметрии и эксцесса, а также критерия нормальности Колмогорова–Смирнова (табл. 4, 5) показала, что распределение большинства измеренных переменных методики «Копинг-тест» не отличается от нормального, для сравнения значений до и после лечения использовался t-критерий Стьюдента для зависимых выборок (табл. 6).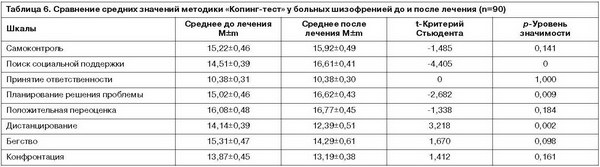
Наиболее значительные изменения средних значений в процессе лечения наблюдались по шкале «Поиск социальной поддержки» (t=-4,405; p=0). Данный вид копинг-стратегии предполагает стремление разрешить стрессовую ситуацию за счет привлечения социальных ресурсов, поиска информационной, эмоциональной и действенной поддержки.
Можно предполагать, что увеличение показателей (с 14,51±0,39 до 16,61±0,41) этого параметра методики «Копинг-тест» свидетельствует о том, что у больных шизофренией в ходе комплаенс-терапии уменьшаются аутистические формы снятия психического напряжения, вызываемого проблемными ситуациями (на что косвенным образом указывает и снижение средних значений по шкале «Дистанцирование»), и одновременно увеличивается стремление к расширению сферы межличностного взаимодействия.
Варианты копинг-поведения, составляющие содержание шкалы «Поиск социальной поддержки», предполагают обращение за помощью к специалистам, родственникам, друзьям и знакомым с целью получения необходимых сведений, позволяющих разрешить возникшую проблему (информационная составляющая), а также стремление получить сопереживание, утешение, поощрение (эмоциональная составляющая). Использование всех этих адаптивных для больных шизофренией форм совладающего поведения возрастает в процессе комплаенс-терапии. При этом полученные средние значения – 16,61±0,41 (при максимальных показателях 24 балла) – не позволяют говорить о том, что у обследованных пациентов возможна актуализация отрицательных сторон этой копинг-стратегии: развитие зависимой позиции и/или появление избыточных требований и ожиданий по отношению к окружающим людям.
Исходя из результатов исследования копинг-поведения больных шизофренией, приведенных в литературных источниках [19], именно редкое использование копинг-механизма «Поиск социальной поддержки» отличает пациентов описываемой нозологической группы от здоровых испытуемых, и, по мнению специалистов, психотерапевтические программы должны включать интервенции, направленные на увеличение частоты применения больными шизофренией этой копинг-стратегии. Таким образом, исследование эффективности краткосрочного курса комплаенс-терапии подтвердило, что описываемый способ лечения соответствует обозначенным рекомендациям.
После проведенного курса лечения у больных шизофренией достоверно увеличилась (с 15,02±0,46 до 16,62±0,43 балла) частота применения копинг-механизма «Планирование решения проблемы» (t=-2,682; p=0,009). Подобные изменения указывают на то, что обследованные пациенты в преодолении стрессовых ситуаций значительно чаще стали прибегать к целенаправленному анализу возникших обстоятельств и возможных вариантов поведения с учетом объективных обстоятельств, прошлого опыта и имеющихся ресурсов.
В процессе комплаенс-терапии у больных шизофренией статистически достоверно снизились средние значения копинг-механизма «Дистанцирование» (t=3,218; p=0,002).
В отличие от «Поиска социальной поддержки» и «Планирования решения проблемы» стратегия «Дистанцирование» является скорее субъективно-ориентированным стилем поведения в стрессе, поскольку это следствие эмоционального реагирования на ситуацию, не сопровождающееся конкретными действиями. Этот копинг-механизм проявляется в виде попыток не думать о проблеме вообще, забыть о ней, обесценить для себя ее значимость или смириться с тем, что случилось.
Снижение в процессе лечения показателей шкалы «Дистанцирование» у больных шизофренией (с 14,14±0,39 до 12,39±0,51) при одновременном повышении значений шкал «Поиск социальной поддержки» и «Планирование решения проблемы» можно расценить как тенденцию к смене эмоционально-ориентированных форм преодоления трудностей на инструментальные (путем преобразования внешней ситуации), что для пациентов с эндогенными заболеваниями является более конструктивным вариантом адаптации. Преморбидный стиль реагирования в стрессовых условиях (в том числе в ситуации болезни) больных шизофренией, много раз описанный в литературе, предполагает уменьшение психического дискомфорта за счет снижения степени аффективной вовлеченности, что увеличивает вероятность недооценки значимости проблем и потенциала действенного разрешения затруднительных ситуаций. Подобный паттерн поведения особенно неблагоприятен в условиях обострения, рецидива психического заболевания – недоучет своего состояния, важности регулярного приема психотропных лекарственных средств чреват многообразными осложнениями в дальнейшем течении и лечении болезни. В этой связи тенденция к более частому использованию проблемно-ориентированных копинг-механизмов, обозначившаяся в процессе проведения комплаенс-терапии, представляется весьма важным эффектом данного метода лечения. Однако краткосрочность и неспецифичность интервенций, по-видимому, является причиной, по которой изменение стиля совладающего со стрессом поведения произошло в неполной мере. Так, не было обнаружено статистически значимых различий средних значений до и после лечения по шкалам «Принятие ответственности» (t=0; p=1,000), «Положительная переоценка» (t=-1,338; p=0,184), «Конфронтация» (t=1,412; p=0,161), «Самоконтроль» (t=-1,485; p=0,141) и «Бегство» (t=1,670; p=0,098).
Таким образом, больные шизофренией в процессе терапии не стали в большей мере осознавать меру своей ответственности в возникновении и разрешении актуальных трудностей; у них также не уменьшилась частота использования копинг-поведения по типу уклонения: пассивность в решении проблем, отвлечение от негативных переживаний, погружение в фантазии, неоправданный оптимизм и т.п.; не увеличилось количество попыток справиться с отрицательными эмоциями за счет положительного переосмысления стрессовой ситуации, рассмотрения ее как стимула для личностного роста.
Отсутствие изменений по шкале «Самоконтроль» можно рассмотреть двояко: с одной стороны, позитивным является тот факт, что исследованные больные не стали больше стремиться к подавлению и сдерживанию эмоций, вызываемых состоянием фрустрации, с другой стороны, данная копинг-стратегия обеспечивает снижение импульсивности поведения, более планомерный и рациональный подход к решению трудностей.
Выводы
Комплаенс-терапия у больных шизофренией оказалась эффективной, о чем свидетельствуют статистически достоверные изменения по опроснику субъективной удовлетворенности лечением и методике «Копинг-тест». Результаты ЭПИ совпадают с оценкой, данной лечащими врачами-психиатрами.
Таким образом, в ходе комплаенс-терапии у больных шизофренией значительно увеличилась субъективная оценка качества проведенного лечения. Прежде всего у пациентов повысилась степень удовлетворенности результатами терапии, включающими снижение симптоматического неблагополучия и разрешение ряда психологических проблем, а также вырос уровень взаимопонимания с лечащим врачом.
В целом исследование эффективности комплаенс-терапии в контексте коррекции совладающего поведения показало, что у больных шизофренией наблюдалось значимое увеличение частоты использования таких копинг-механизмов, направленных на рациональный анализ проблемы, создание и выполнение плана разрешения трудной ситуации, как «Поиск социальной поддержки» и «Планирование решения проблемы», и уменьшение – «Дистанцирование». Пациенты, прошедшие терапию, стали лучше осознавать необходимость обращения за помощью к другим людям и самостоятельного анализа случившегося, а также неконструктивность игнорирования возникающих проблем и трудностей.
Адаптированная методика комплаенс-терапии, базирующаяся на когнитивно-поведенческой модели психотерапии и мотивационном интервьюировании, в качестве краткосрочного психотерапевтического вмешательства показала свою эффективность у больных шизофренией в стационарных условиях при непосредственной оценке. Необходимо проведение дополнительных исследований для изучения отдаленных результатов терапии.
В качестве иллюстрации приведем клиническое наблюдение.
Больной Н., 1988 г/р, 23 года. Анамнез: Родился в Санкт-Петербурге, единственный ребенок в семье, родители развелись, когда пациенту было 3 года. Мать по характеру строгая, категоричная, эмоционально холодная, отец, со слов пациента, имеет странности в поведении, служит в МВД, проходил медкомиссии, к психиатрам никогда не обращался. Наследственность отягощена алкоголизмом бабушки и дедушки. Перинатальные вредности отсутствовали; роды без осложнений. После развода родителей тянулся к отцу, который помогал материально и поддерживал сугубо формальные отношения с пациентом. С детства отличался развитым воображением, любил придумывать свои собственные игры. В школе были трудности социализации, чувствовал свою инаковость по отношению к сверстникам, любил смешить одноклассников, которые обычно не понимали шуток пациента, считали его странным, занимал позицию аутсайдера, близких друзей не имел. Интересовался компьютерами, закончил техникум по компьютерной специальности и работает системным администратором. Самостоятельно поступил на бюджетное заочное отделение истфака СПбГУ, с учебой справляется с трудом из-за трудностей сосредоточения, быстрой астенизации, выбор места учебы объяснить не может. Всегда был тревожным, мнительным, с трудом принимал решения даже в простых вопросах, к примеру, когда надо было выбрать одежду в магазине, совершал перепроверочные действия, опасаясь инфекции, чрезмерно заботился о личной гигиене, повторно мыл руки, относится к этому эго-синтонно, считая свои опасения оправданными.
Психический статус: ориентирован всесторонне правильно, бредовых идей не высказывает, в контакт вступает формально, отстраненно, аффект несколько уплощенный, монотонный, мышление аморфное с элементами резонерства, нецеленаправленное, имеются трудности сосредоточения, часто не может ответить конкретно на вопрос, настроение снижено с преобладанием апатии, ипохондричен, фиксирован на сенестопатических ощущениях, без опасных и суицидальных тенденций.
Результаты экспериментально-психологического исследования: отмечаются единичные случаи актуализации слабых признаков, тенденция к снижению уровня доступных операций при усложнении заданий (затрудненность обобщения и абстрагирования, тенденция к конкретности). Личности свойственны эмоциональное своеобразие, дисгармоничность, недостаточная зрелость, трудности межличностного общения.
Пациенту было назначено лечение сердолектом
16 мг/сут, спустя 3 нед от начала приема сердолекта состояние стало улучшаться, после предварительной беседы согласился принять участие в индивидуальных занятиях по комплаенс-терапии. Было проведено 6 психотерапевтических сессий на этапе стационарной терапии.
В результате терапии больной стал мягче, сгладились ипохондрические тенденции, редуцировались сенестопатические проявления, поведение и мышление упорядоченнее, значительно редуцировалась апато-депрессивная симптоматика, более осознанно стал относиться к приему препарата. В период катамнестического наблюдения, через 3 мес после выписки, были проведены несколько сессий комплаенс-терапии на амбулаторном этапе с целью закрепления проведенной терапии, при этом отмечалось нарастание объема деятельности, появились попытки ресоциализации, с определенными трудностями начал общение с коллегами по работе.
Сведения об авторах
Бабин Сергей Михайлович – д-р мед. наук, зав. областным психотерапевтическим центром Оренбургской областной клинической психиатрической больницы №2, гл. внештатный психотерапевт министерства здравоохранения Оренбургской области, вице-президент Российской психотерапевтической ассоциации (РПА). E-mail: orenopc@inbox.ru
Васильева Анна Владимировна – канд. мед. наук, вед. науч. сотр. отд-ния неврозов и психотерапии СПб НИПНИ
им. В.М.Бехтерева, сертифицированный психиатр-психоаналитик (DAP). E-mail: annavdoc@yahoo.com
Шлафер Александр Михайлович – врач-психиатр, ст. мед. представитель, представительство компании «Лундбек».
E-mail: alsh@lundbeck.com
Ключевые слова: психотерапия, когнитивно-поведенческая психотерапия, комплаенс, комплаенс-терапия, шизофрения, удовлетворенность лечением, копинг-механизмы.
Compliance therapy (a short-term cognitive behavioral procedure) and treatment
compliance in schizophrenics
S.M.Babin1, A.V.Vasilyeva2, A.M.Shlafer3
1Orenburg Regional Clinical Mental Hospital №2; 2V.M.Bekhterev St.-Petersburg Psychoneurology Research
Institute; 3Lundbek Company, Moscow
Summary. The paper discusses treatment incompliance in patients with schizophrenia. Compliance therapy, a short-term cognitive behavioral procedure to improve treatment compliance, is studied. An experimental psychological study using the subjective treatment satisfaction questionnaire and a copy test was conducted over time before and after psychotherapy. Compliance therapy showed a rather high efficiency in direct estimation in patients with schizophrenia.
Key words: psychotherapy, cognitive behavioral psychotherapy, compliance, compliance therapy, schizophrenia, treatment satisfaction, copying mechanisms.
Введение
В 1974 г. в Index Medicus включен термин compliance (комплаенс) [1], что в клиническом аспекте означает меру (степень) соответствия поведения пациента медицинским (врачебным) рекомендациям по лечению болезни, в том числе и соблюдению лекарственного режима. Традиционно под комплаенсом подразумевают прежде всего следование больного лекарственным назначениям [18], хотя само это понятие может включать значительно более широкий спектр рекомендаций. Это становится все более актуальным в последнее время, учитывая расширяющийся интерес психиатрии к психотерапевтическим и психосоциальным воздействиям [7, 11, 17].
Если рассматривать не только внешний поведенческий компонент, но и мотивы комплаентности, то обнаруживается, что у части пациентов формальное следование рекомендациям не отражает их осознанное согласие выполнять врачебные назначения и возможность видеть личную пользу от соблюдения режима терапии. Для описания подобной ситуации вводится понятие «псевдокомплаентности», которое противопоставляется «истинной комплаентности» [15]. Некоторые авторы [24, 27] рекомендуют использовать выражение «приверженность терапии» – adherence (противопоставляя его термину «согласие с лечением» – concordance), возлагая тем самым ответственность за формирование лечебного союза на врача и делая упор на активной и самостоятельной готовности пациента лечиться, а не на вынужденной или пассивной позиции принятия терапевтических воздействий.
Высказывается мнение, что само понятие «комплаенс» наделено оттенком патернализма [6], поэтому для описания поведения пациентов в терапии был предложен целый ряд других терминов, подчеркивающих необходимость уважения точки зрения больного в отношении различных лечебных мероприятий и вмешательств и стремления к формированию партнерских отношений.
 В литературе приводятся и иные наименования – терапевтический альянс, рабочий альянс, согласие с медицинскими рекомендациями, приверженность терапии, терапевтическое сотрудничество, базовое доверие [12, 21], тем не менее, термин «комплаенс» остается на сегодняшний день наиболее распространенным в психиатрической профессиональной среде.
В литературе приводятся и иные наименования – терапевтический альянс, рабочий альянс, согласие с медицинскими рекомендациями, приверженность терапии, терапевтическое сотрудничество, базовое доверие [12, 21], тем не менее, термин «комплаенс» остается на сегодняшний день наиболее распространенным в психиатрической профессиональной среде.
По данным литературы, частота случаев несоблюдения схемы приема антипсихотических препаратов колеблется в пределах 11–80%. Имеются сообщения о том, что 48% пациентов не соблюдают лечебные рекомендации в течение первого года терапии и 74% – в течение первых 2 лет. Даже во время госпитализации, несмотря на то что сестринский персонал регулярно выдает лекарственные препараты в соответствующее время в течение дня, до 19% психически больных принимают лекарства нерегулярно [18].
Среди переменных, влияющих на комплаенс, выделяют [1, 4, 14] зависящие от:
1) врача и организации психиатрической помощи;
2) установок больного;
3) социально-демографических и психологических характеристик больного;
4) проявлений заболевания;
5) лечения;
6) микросоциального окружения пациента;
7) дефицита информации о лекарственных средствах.
Большинство исследователей сходятся во мнении, что основными группами факторов, определяющих комплаенс, являются: связанные с терапией, связанные с пациентом, включая как его психологические особенности, так и особенности заболевания, связанные с врачом, связанные с окружением больного [3, 18, 26]. Тем не менее следует подчеркнуть, что подобное разделение является условным, так как многие переменные взаимосвязанны.
Улучшение сотрудничества с пациентом затрагивает не только соблюдение им лекарственного режима, поэтому правильнее говорить о стратегиях улучшения терапевтического альянса в целом. В настоящее время отсутствует общепринятая классификация методов оптимизации комплаенса. В стратегиях улучшения соблюдения лекарственного режима выделяют фармакологические и альтернативные подходы [14], декларируют использование биомедицинской, поведенческой и образовательной моделей [4]. Предложена классификация индивидуально ориентированных методов формирования и оптимизации терапевтического сотрудничества больных шизофренией, основанная на различных предикторах нонкомплаенса [6]. Автором выделены 3 группы методов, направленные на:
2) усиление контроля над соблюдением больными режима терапии при невозможности формирования установки к лечению;
3) поддержание устойчивости сформированной установки больных на лечение.
В каждую группу включены различные методы как биологической, так и психологической (психосоциальной) направленности, что обеспечивает комплексность воздействия. Кроме того, предложены дифференцированные мероприятия оптимизации терапевтического сотрудничества в зависимости от того, ранним или поздним является нонкомплаенс [6].
Соответственно, с целью улучшения соблюдения пациентами режима лечения и снижения лекарственной нагрузки используются различные психосоциальные стратегии, включающие психообразование, семейную психотерапию, бихевиоральную психотерапию, психопедагогический и чисто дидактический подходы [18].
Психообразовательные программы являются одним из самых важных направлений в обучении и психосоциальном лечении больных с психической патологией и считаются едва ли не наиболее значимой частью психосоциального вмешательства в многогранной системе психосоциальной реабилитации [5, 8]. В большинство психообразовательных программ входит модуль управления медикаментозной терапией. При этом высказывается мнение, что только изолированное психиатрическое просвещение и дидактический подход имеют ограниченную эффективность [20]. Им противопоставляются интерактивные, структурированные методы когнитивно-поведенческой психотерапии в сочетании с психообразованием [23].
В Великобритании R.Kemp и соавт. [10] был разработан метод комплаенс-терапии, использующий когнитивно-бихевиоральный подход в сочетании с мотивационным интервьюированием и сфокусированный на повышении критического отношения к заболеванию и улучшении качества соблюдения лечебных рекомендаций. Комплаенс-терапия представляет собой краткосрочную психотерапию, проводимую в три стадии, каждая из которых предполагает 2–3 встречи длительностью до 1 ч, 2 раза в неделю. Через 3, 6 и 12 мес предлагаются дополнительные индивидуальные сеансы психотерапии. Преимущества комплаенс-терапии состоят в том, что для ее осуществления требуется мало времени, она является практичным и достаточно легко реализуемым вмешательством в реальных клинических условиях. Метод мало известен российским специалистам, хотя в рандомизированных контролируемых исследованиях получены данные о его эффективности [23]. В последние годы появляются публикации отечественных авторов, посвященные адаптации метода [2, 22].
Целью данного исследования были адаптация метода комплаенс-терапии и предварительная оценка его эффективности.
Материал и методы
Исследование проводилось в Оренбургской областной клинической психиатрической больнице №2 и в Санкт-Петербургском научно-исследовательском психоневрологическом институте им. В.М.Бехтерева у 90 пациентов с диагнозом F2х.х, которые относились к разделу Международной классификации болезней 10-го пересмотра (МКБ-10), включающему шизофрению, шизотипические и бредовые расстройства. Для включения в исследование пациенты должны были соответствовать следующим критериям:
1) соответствие выявленной клинической картины рубрике F2 МКБ-10;
2) находиться на этапе формирования ремиссии;
3) возрасту от 18 до 60 лет;
4) уровень образования – от среднего до высшего;
5) уровень интенсивности проводимой психофармакотерапии;
6) частота поддерживающих бесед с врачом.


Следует особо подчеркнуть, что пациенты находились на этапе стационарного лечения, что подразумевает достаточно выраженный уровень психопатологических расстройств. В данном случае мы можем говорить лишь о начальном периоде формирования ремиссии или о формировании медикаментозной (терапевтической) ремиссии [16], или о ремиссии с выраженной остаточной симптоматикой [9]. Это положение полностью соответствует рекомендациям авторов методики комплаенс-терапии.
Критерии исключения пациентов из исследования: выраженная психопатологическая симптоматика, препятствующая психотерапевтическим интервенциям; глубокий дефект; сопутствующие органические заболевания центральной нервной системы и тяжелая соматическая патология в фазе декомпенсации.
Исследуемую группу составили больные параноидной формой шизофрении F20.0 – 79 (88%) человек и простой формой шизофрении F20.6 – 11 (12%) человек.
Комплаенс-терапия осуществлялась врачами-психотерапевтами преимущественно в форме индивидуальной терапии или в малых группах до 3–4 больных, 1–2 раза в неделю, всего до 6–8 сеансов, общая длительность психотерапевтического лечения – до 1 мес.
Использовались клинический, экспериментально-психологический и статистический методы исследования. Экспериментально-психологическое исследование проводилось в динамике на диагностическом этапе до проведения вмешательства и после комплаенс-терапии. Все полученные в работе результаты были обработаны различными статистическими методами по компьютерной программе SPSS 19.0. В частности, использовались: первичные описательные статистики – меры центральной тенденции [среднее (M) и медиана (Md)], меры изменчивости [стандартное отклонение (s), дисперсия (D), асимметрия (As) и эксцесс (Ex)]; проверка нормальности распределения проводилась с помощью критериев асимметрии и эксцесса, а также критерия нормальности Колмогорова–Смирнова; сравнение средних при соответствии нормальному распределению осуществлялось по t-критерию Стьюдента для зависимых (связных) выборок, при несоответствии – по Т-критерию Вилкоксона. Статистически значимыми принимались результаты при р<0,05. Экспериментально-психологические методы включали опросник субъективной удовлетворенности лечением и методику «Копинг-тест» [13, 25].
Результаты исследования
Распределение большинства значений переменных Опросника субъективной удовлетворенности лечением в 2 группах (до и после терапии) подчинено закону нормального распределения, согласно критериям асимметрии и эксцесса, а также критерию нормальности Колмогорова–Смирнова (табл. 1, 2), поэтому для сравнения значений до и после лечения использовался t-критерий Стьюдента для зависимых выборок (табл. 3).

Статистически достоверные изменения средних значений Опросника субъективной удовлетворенности лечением после применения метода комплаенс-терапии у больных шизофренией отмечались по 2 субшкалам: «Результаты лечения» (t=-5,413; p=0) и «Отношения» врач–больной (t=-4,176; p=0).
Наиболее значительное повышение усредненных показателей наблюдалось по субшкале «Результаты лечения»: с 27,08±0,61 перед применением комплаенс-терапии до 31,10±0,78 – после.
Больные шизофренией отмечали у себя улучшение самочувствия, в том числе физического, появление ощущения бодрости и активности, во многом это было связано с устранением психопатологических жалоб. Многие из пациентов перед выпиской из стационара указывали на то, что результаты проведенного лечения совпали с их ожиданиями, что используемые лекарственные препараты не вызывали непереносимых побочных эффектов и в целом оказались высокоэффективны, что у них изменилось восприятие будущего в сторону большей оптимистичности.
Кроме того, обследованные больные были удовлетворены разрешением ряда психологических проблем, связанных с проявлениями психического заболевания: формирование навыков совладания с различными жизненными трудностями, лучшее понимание себя и других людей, что способствовало облегчению общения с окружающими. Большинство выказывали желание продолжить начатый курс лечения после выписки.
Субшкала «Отношения» «врач–больной» включает утверждения, оценивающие вклад лечащего врача в результат лечения, поэтому повышение ее показателей в процессе комплаенс-терапии (с 25,20±0,46 до 27,46±0,56 балла) свидетельствует о том, что больные шизофренией в основном были согласны с курсом проводимого доктором лечения и высоко оценили уровень его профессиональной компетентности. После проведенных интервенций многие пациенты выразили желание продолжить общение со своим лечащим доктором, и не только с целью уточнения аспектов приема медикаментов, но и для обсуждения планов на будущее, событий своей личной жизни, непосредственно не относящихся к лечению. В целом можно говорить о том, что у пациентов снизился уровень тревоги и страха перед психиатром, повысилась степень доверия к нему.
Отсутствие значимых различий между показателями субшкалы «Бытовые условия и окружающая обстановка» до и после комплаенс-терапии может быть обусловлено тем, что изменение восприятия больными инфраструктуры стационара и психологического климата в нем не являлось основной мишенью проводимых терапевтических вмешательств. Возможно, это также связано с тем, что условия большинства психиатрических стационаров не позволяют пациентам ощущать себя комфортно и не испытывать чувство оторванности от привычной домашней обстановки. Это обусловливает необходимость более внимательного отношения психиатрических служб к аспектам организации терапевтической среды в стационаре, включающим и возможность достаточно содержательного проведения свободного от лечебных мероприятий времени, и создание условий для общения между пациентами, и информационно-воспитательную работу со средним и младшим медицинским персоналом. Практически идентичные показатели субшкалы «Стигматизация» до и после комплаенс-терапии, вероятно, объясняются малым числом пунктов, образующих этот параметр.
Поскольку коррекция неадаптивного копинг-поведения больных шизофренией являлась одной из «мишеней» проводимой комплаенс-терапии, исследование эффективности данного способа лечения включало оценку изменений в структуре совладающего поведения.
Так как проверка нормальности распределения с помощью критериев асимметрии и эксцесса, а также критерия нормальности Колмогорова–Смирнова (табл. 4, 5) показала, что распределение большинства измеренных переменных методики «Копинг-тест» не отличается от нормального, для сравнения значений до и после лечения использовался t-критерий Стьюдента для зависимых выборок (табл. 6).

Наиболее значительные изменения средних значений в процессе лечения наблюдались по шкале «Поиск социальной поддержки» (t=-4,405; p=0). Данный вид копинг-стратегии предполагает стремление разрешить стрессовую ситуацию за счет привлечения социальных ресурсов, поиска информационной, эмоциональной и действенной поддержки.
Можно предполагать, что увеличение показателей (с 14,51±0,39 до 16,61±0,41) этого параметра методики «Копинг-тест» свидетельствует о том, что у больных шизофренией в ходе комплаенс-терапии уменьшаются аутистические формы снятия психического напряжения, вызываемого проблемными ситуациями (на что косвенным образом указывает и снижение средних значений по шкале «Дистанцирование»), и одновременно увеличивается стремление к расширению сферы межличностного взаимодействия.
Варианты копинг-поведения, составляющие содержание шкалы «Поиск социальной поддержки», предполагают обращение за помощью к специалистам, родственникам, друзьям и знакомым с целью получения необходимых сведений, позволяющих разрешить возникшую проблему (информационная составляющая), а также стремление получить сопереживание, утешение, поощрение (эмоциональная составляющая). Использование всех этих адаптивных для больных шизофренией форм совладающего поведения возрастает в процессе комплаенс-терапии. При этом полученные средние значения – 16,61±0,41 (при максимальных показателях 24 балла) – не позволяют говорить о том, что у обследованных пациентов возможна актуализация отрицательных сторон этой копинг-стратегии: развитие зависимой позиции и/или появление избыточных требований и ожиданий по отношению к окружающим людям.
Исходя из результатов исследования копинг-поведения больных шизофренией, приведенных в литературных источниках [19], именно редкое использование копинг-механизма «Поиск социальной поддержки» отличает пациентов описываемой нозологической группы от здоровых испытуемых, и, по мнению специалистов, психотерапевтические программы должны включать интервенции, направленные на увеличение частоты применения больными шизофренией этой копинг-стратегии. Таким образом, исследование эффективности краткосрочного курса комплаенс-терапии подтвердило, что описываемый способ лечения соответствует обозначенным рекомендациям.
После проведенного курса лечения у больных шизофренией достоверно увеличилась (с 15,02±0,46 до 16,62±0,43 балла) частота применения копинг-механизма «Планирование решения проблемы» (t=-2,682; p=0,009). Подобные изменения указывают на то, что обследованные пациенты в преодолении стрессовых ситуаций значительно чаще стали прибегать к целенаправленному анализу возникших обстоятельств и возможных вариантов поведения с учетом объективных обстоятельств, прошлого опыта и имеющихся ресурсов.
В процессе комплаенс-терапии у больных шизофренией статистически достоверно снизились средние значения копинг-механизма «Дистанцирование» (t=3,218; p=0,002).
В отличие от «Поиска социальной поддержки» и «Планирования решения проблемы» стратегия «Дистанцирование» является скорее субъективно-ориентированным стилем поведения в стрессе, поскольку это следствие эмоционального реагирования на ситуацию, не сопровождающееся конкретными действиями. Этот копинг-механизм проявляется в виде попыток не думать о проблеме вообще, забыть о ней, обесценить для себя ее значимость или смириться с тем, что случилось.
Снижение в процессе лечения показателей шкалы «Дистанцирование» у больных шизофренией (с 14,14±0,39 до 12,39±0,51) при одновременном повышении значений шкал «Поиск социальной поддержки» и «Планирование решения проблемы» можно расценить как тенденцию к смене эмоционально-ориентированных форм преодоления трудностей на инструментальные (путем преобразования внешней ситуации), что для пациентов с эндогенными заболеваниями является более конструктивным вариантом адаптации. Преморбидный стиль реагирования в стрессовых условиях (в том числе в ситуации болезни) больных шизофренией, много раз описанный в литературе, предполагает уменьшение психического дискомфорта за счет снижения степени аффективной вовлеченности, что увеличивает вероятность недооценки значимости проблем и потенциала действенного разрешения затруднительных ситуаций. Подобный паттерн поведения особенно неблагоприятен в условиях обострения, рецидива психического заболевания – недоучет своего состояния, важности регулярного приема психотропных лекарственных средств чреват многообразными осложнениями в дальнейшем течении и лечении болезни. В этой связи тенденция к более частому использованию проблемно-ориентированных копинг-механизмов, обозначившаяся в процессе проведения комплаенс-терапии, представляется весьма важным эффектом данного метода лечения. Однако краткосрочность и неспецифичность интервенций, по-видимому, является причиной, по которой изменение стиля совладающего со стрессом поведения произошло в неполной мере. Так, не было обнаружено статистически значимых различий средних значений до и после лечения по шкалам «Принятие ответственности» (t=0; p=1,000), «Положительная переоценка» (t=-1,338; p=0,184), «Конфронтация» (t=1,412; p=0,161), «Самоконтроль» (t=-1,485; p=0,141) и «Бегство» (t=1,670; p=0,098).
Таким образом, больные шизофренией в процессе терапии не стали в большей мере осознавать меру своей ответственности в возникновении и разрешении актуальных трудностей; у них также не уменьшилась частота использования копинг-поведения по типу уклонения: пассивность в решении проблем, отвлечение от негативных переживаний, погружение в фантазии, неоправданный оптимизм и т.п.; не увеличилось количество попыток справиться с отрицательными эмоциями за счет положительного переосмысления стрессовой ситуации, рассмотрения ее как стимула для личностного роста.
Отсутствие изменений по шкале «Самоконтроль» можно рассмотреть двояко: с одной стороны, позитивным является тот факт, что исследованные больные не стали больше стремиться к подавлению и сдерживанию эмоций, вызываемых состоянием фрустрации, с другой стороны, данная копинг-стратегия обеспечивает снижение импульсивности поведения, более планомерный и рациональный подход к решению трудностей.
Выводы
Комплаенс-терапия у больных шизофренией оказалась эффективной, о чем свидетельствуют статистически достоверные изменения по опроснику субъективной удовлетворенности лечением и методике «Копинг-тест». Результаты ЭПИ совпадают с оценкой, данной лечащими врачами-психиатрами.
Таким образом, в ходе комплаенс-терапии у больных шизофренией значительно увеличилась субъективная оценка качества проведенного лечения. Прежде всего у пациентов повысилась степень удовлетворенности результатами терапии, включающими снижение симптоматического неблагополучия и разрешение ряда психологических проблем, а также вырос уровень взаимопонимания с лечащим врачом.
В целом исследование эффективности комплаенс-терапии в контексте коррекции совладающего поведения показало, что у больных шизофренией наблюдалось значимое увеличение частоты использования таких копинг-механизмов, направленных на рациональный анализ проблемы, создание и выполнение плана разрешения трудной ситуации, как «Поиск социальной поддержки» и «Планирование решения проблемы», и уменьшение – «Дистанцирование». Пациенты, прошедшие терапию, стали лучше осознавать необходимость обращения за помощью к другим людям и самостоятельного анализа случившегося, а также неконструктивность игнорирования возникающих проблем и трудностей.
Адаптированная методика комплаенс-терапии, базирующаяся на когнитивно-поведенческой модели психотерапии и мотивационном интервьюировании, в качестве краткосрочного психотерапевтического вмешательства показала свою эффективность у больных шизофренией в стационарных условиях при непосредственной оценке. Необходимо проведение дополнительных исследований для изучения отдаленных результатов терапии.
В качестве иллюстрации приведем клиническое наблюдение.
Больной Н., 1988 г/р, 23 года. Анамнез: Родился в Санкт-Петербурге, единственный ребенок в семье, родители развелись, когда пациенту было 3 года. Мать по характеру строгая, категоричная, эмоционально холодная, отец, со слов пациента, имеет странности в поведении, служит в МВД, проходил медкомиссии, к психиатрам никогда не обращался. Наследственность отягощена алкоголизмом бабушки и дедушки. Перинатальные вредности отсутствовали; роды без осложнений. После развода родителей тянулся к отцу, который помогал материально и поддерживал сугубо формальные отношения с пациентом. С детства отличался развитым воображением, любил придумывать свои собственные игры. В школе были трудности социализации, чувствовал свою инаковость по отношению к сверстникам, любил смешить одноклассников, которые обычно не понимали шуток пациента, считали его странным, занимал позицию аутсайдера, близких друзей не имел. Интересовался компьютерами, закончил техникум по компьютерной специальности и работает системным администратором. Самостоятельно поступил на бюджетное заочное отделение истфака СПбГУ, с учебой справляется с трудом из-за трудностей сосредоточения, быстрой астенизации, выбор места учебы объяснить не может. Всегда был тревожным, мнительным, с трудом принимал решения даже в простых вопросах, к примеру, когда надо было выбрать одежду в магазине, совершал перепроверочные действия, опасаясь инфекции, чрезмерно заботился о личной гигиене, повторно мыл руки, относится к этому эго-синтонно, считая свои опасения оправданными.
Психический статус: ориентирован всесторонне правильно, бредовых идей не высказывает, в контакт вступает формально, отстраненно, аффект несколько уплощенный, монотонный, мышление аморфное с элементами резонерства, нецеленаправленное, имеются трудности сосредоточения, часто не может ответить конкретно на вопрос, настроение снижено с преобладанием апатии, ипохондричен, фиксирован на сенестопатических ощущениях, без опасных и суицидальных тенденций.
Результаты экспериментально-психологического исследования: отмечаются единичные случаи актуализации слабых признаков, тенденция к снижению уровня доступных операций при усложнении заданий (затрудненность обобщения и абстрагирования, тенденция к конкретности). Личности свойственны эмоциональное своеобразие, дисгармоничность, недостаточная зрелость, трудности межличностного общения.
Пациенту было назначено лечение сердолектом
16 мг/сут, спустя 3 нед от начала приема сердолекта состояние стало улучшаться, после предварительной беседы согласился принять участие в индивидуальных занятиях по комплаенс-терапии. Было проведено 6 психотерапевтических сессий на этапе стационарной терапии.
В результате терапии больной стал мягче, сгладились ипохондрические тенденции, редуцировались сенестопатические проявления, поведение и мышление упорядоченнее, значительно редуцировалась апато-депрессивная симптоматика, более осознанно стал относиться к приему препарата. В период катамнестического наблюдения, через 3 мес после выписки, были проведены несколько сессий комплаенс-терапии на амбулаторном этапе с целью закрепления проведенной терапии, при этом отмечалось нарастание объема деятельности, появились попытки ресоциализации, с определенными трудностями начал общение с коллегами по работе.
Сведения об авторах
Бабин Сергей Михайлович – д-р мед. наук, зав. областным психотерапевтическим центром Оренбургской областной клинической психиатрической больницы №2, гл. внештатный психотерапевт министерства здравоохранения Оренбургской области, вице-президент Российской психотерапевтической ассоциации (РПА). E-mail: orenopc@inbox.ru
Васильева Анна Владимировна – канд. мед. наук, вед. науч. сотр. отд-ния неврозов и психотерапии СПб НИПНИ
им. В.М.Бехтерева, сертифицированный психиатр-психоаналитик (DAP). E-mail: annavdoc@yahoo.com
Шлафер Александр Михайлович – врач-психиатр, ст. мед. представитель, представительство компании «Лундбек».
E-mail: alsh@lundbeck.com
Список исп. литературыСкрыть список1. Аведисова А.С. Обзор современных концепций, приоритетных при психофармакотерапии больных с пограничными психическими расстройствами. Ч. 2. Концепции риск/польза, согласие, качество жизни. Рос. психиатр. журн. 2000; 4: 75–9.
2. Бабин С.М., Шлафер А.М., Сергеева Н.А. Комплаенс-терапия больных шизофренией. Медицинская психология в России: электронный науч. журн. 2011; 2. http://medpsy.ru
3. Банщиков Ф.Р. Комплаенс в психиатрии: реальность и перспективы. Обозрение психиатрии и мед. психологии им. В.М.Бехтерева. 2006; 4: 8–12.
4. Бугрова Е.И. Несоблюдение режима внебольничной психофармакотерапии больными шизофренией: социальные и экономические аспекты. Автореф. дис. … канд. мед. наук. М., 2007.
5. Гурович И.Я. Психосоциальная терапия и психосоциальная реабилитация в психиатрии. Под ред. И.Гурович, А.Шмуклер, Я.Сторожакова. М.: Медпрактика-М, 2004.
6. Данилов Д.С. Комплаенс в медицине и методы его оптимизации (клинические, психологические и психотерапевтические аспекты). Психиатр. и психофармакотер. 2008; 10 (1): 13–20.
7. Дмитриева Т.Б., Положий Б.С. Социальная психиатрия: современные представления и перспективы развития. Обозрение психиатрии и мед. психологии им. В.М.Бехтерева. 1994; 2: 39–49.
8. Еричев А.Н. Роль психообразовательных программ в системе реабилитации больных шизофренией. Соц. и клин. психиатрия. 2007; 17 (3): 43–7.
9. Зеневич Г.В. Ремиссии при шизофрении. Л.: Медицина, 1964.
10. Кемп Р. Комплаенс-терапия. Пер. с англ. Под ред. Р.Кемп, А.Девид, П.Хейворд. Обзор соврем. психиатрии. 2000; 5: 91–101.
11. Клиническая психология. Пер. с нем. Под ред. М.Перре, У.Бауман. СПб.: Питер, 2002.
12. Лапин И.П. Загрязненный русский язык в современном психологическом и научном лексиконе. Соц. и клин. психиатрия. 2002; 12 (1): 100–2.
13. Лутова Н.Б., Борцов А.В., Вид В.Д. Оценка субъективной удовлетворенности больного лечением в психиатрическом стационаре. Обозрение психиатрии и мед. психологии им. В.М.Бехтерева. 2007; 1–2.
14. Любов Е.Б. Проблема несоблюдения лекарственного режима в психиатрической практике. Соц. и клин. психиатрия. 2001; 11 (1): 89–101.
15. Морозова М.А., Рубашкина В.В., Бурминский Д.С., Бениашвили А.Г. Динамика качества комплаентности у больных шизофренией в ходе длительного сравнительного исследования атипичных и типичных антипсихотиков. Психиатр. и психофармакотер. 2008; 10 (6): 20–5.
16. Мосолов С.Н. Полвека нейролептической терапии: основные итоги и новые рубежи. Новые достижения в терапии психических заболеваний. М., 2002; с. 47–81.
17. Незнанов Н.Г. Качество жизни как мера оценки эффективности реабилитации больных. Под ред. Н.Незнанов, Н.Петрова. Психосоциальная реабилитация и качество жизни. Сб. науч. трудов. Т. 137. СПб.: НИПНИ им. В.М.Бехтерева, 2001; с. 301–11.
18. Незнанов Н.Г. Проблема комплаенса в клинической психиатрии. Под ред. Н.Незнанов, В.Вид. Психиатр. и психофармакол. 2004; 6 (4): 159–62.
19. Психообразовательные программы в системе реабилитации больных эндогенными психозами: пособие для врачей. НИПНИ им. В.М.Бехтерева. Под ред. А.Еричев, А.Коцюбинский, Н.Зуйкова. СПб., 2004.
20. Рид Д. Модели безумия: психологические, социальные и биологические подходы к пониманию шизофрении. Пер. с англ. Д.Рид, Л.Мошер, Р.Бенталл. Ставрополь, 2008.
21. Роут Ш. Психотерапия: искусство постигать природу. Пер. с англ. М.: Когито-Центр, 2002.
22. Рычкова О.В. Когнитивно-ориентированное направление в психотерапии и психосоциальной терапии больных шизофренией. Соц. и клин. психиатрия. 2007; 17 (4): 91–105.
23. Шизофрения. Пер. с англ. Под ред. М.Мэйа, Н.Сарториус. Киев: Сфера, 2005.
24. Fawcett J. Compliance: definitions and key issues. J Clin Psychiat 1995; 56 (1): 4–8.
25. Lazarus R. Stress, appraisal and coping. Ed.: R.Lazarus, S.Folkman. NY: Springer Pub 1984.
26. Oehl M, Hummer M, Fleischhacker WW. Compliance with antipsychotic treatment. Acta Psychiatrica Scandinavia 2000; 102 (407): 83–6.
27. Thompson C, Peveler RC, Stephenson D et al. Compliance with antidepressant medication in the treatment of major depressive disorder in primary care: a randomized comparison of fluoxetine and a tryciclic antidepressant. Am J Psychiat 2000; 157: 338–43.


