Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№05 2010
Новый подход к выбору терапии депрессивной инсомнии (результаты многоцентрового исследования РИТМ) №05 2010
Номера страниц в выпуске:9-13
Взаимосвязь симптоматики депрессий с десинхронизацией циркадианных колебаний в первую очередь проявляется в форме инсомнии1 [8–11, 14, 21, 27]. При изучении инсомнии, связанной с депрессивными расстройствами, выявлены множественные клинические нарушения: трудность засыпания, снижение эффективности сна (с учетом его продолжительности и глубины по отношению к общему времени, проведенному в кровати), увеличение числа и продолжительности пробуждений среди ночи и мучительные утренние пробуждения, а также корреляция между тяжестью депрессии и периодом бодрствования в ночное время.
Взаимосвязь симптоматики депрессий с десинхронизацией циркадианных колебаний в первую очередь проявляется в форме инсомнии1 [8–11, 14, 21, 27]. При изучении инсомнии, связанной с депрессивными расстройствами, выявлены множественные клинические нарушения: трудность засыпания, снижение эффективности сна (с учетом его продолжительности и глубины по отношению к общему времени, проведенному в кровати), увеличение числа и продолжительности пробуждений среди ночи и мучительные утренние пробуждения, а также корреляция между тяжестью депрессии и периодом бодрствования в ночное время [7, 15, 29]. Среди патофизиологических проявлений дизрегуляции сна2 при депрессивных расстройствах специалистами в области сомнологии также выделен ряд показателей, диагностическая и прогностическая значимость которых изучается. Согласно результатам метаанализа, при депрессиях наблюдают увеличение латентности сна, сокращение дельта-сна3, укорочение латентности и увеличение доли фазы быстрого сна4, увеличение плотности быстрого движения глаз, нарушение распределения медленноволнового сна (выраженная редукция 4-й стадии сна, на фоне которой часто отмечается увеличение поверхностных – 1-й и 2-й – стадий фазы медленного сна) и изменения взаимодействия с фазой быстрого сна в циклах сна, изменение числа и циклов сна, ухудшение показателя непрерывности сна с частыми пробуждениями в последнюю треть ночи и др. [2, 3, 20, 30]. Согласно результатам комплексных исследований проблемы, опирающихся не только на клинические/психометрические оценки, но и учитывающие полисомнографические аномалии, т.е. показатели инсомнии, которые можно вычислять с помощью методов полиграфии5, подтверждено, что отдельные нарушения, отражающие качество нормального сна, взаимосвязаны с тяжестью аффективных симптомокомплексов: соответственно, эти показатели инсомнии могут выступать в качестве биологических маркеров [5, 33, 34]6. В частности, на особые взаимоотношения между депрессивными нарушениями и аномалиями дельта-сна указывает то, что при выздоровлении эти показатели восстанавливаются одними из первых. Анализ динамики ряда полисомнографических показателей у депрессивных пациентов показал, что уменьшение пропорции и продолжительности дельта-сна связано с большим риском рецидивов депрессий и уменьшением продолжительности ремиссии при рекуррентных депрессиях7 [5, 20].
В рамках разработки стратегии терапии депрессий с проявлениями инсомнии8 изучается эффективность антидепрессантов с разным набором фармакологических свойств в отношении перечисленных аномалий архитектуры сна. С учетом важности проблемы депрессивной инсомнии и необходимости восстановления циркадианного ритма показано, что антидепрессанты не всегда улучшают сон в первые недели: улучшение сна (субъективное и объективное) часто отмечается только после 3–4 нед лечения [16, 17, 19, 28, 32]. Некоторые антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС), широко используемые при терапии депрессивных расстройств, в начале лечения дополнительно увеличивают латентность сна и сокращают его продолжительность, кроме того, могут увеличивать число и продолжительность ночных пробуждений в первые недели. Субъективное улучшение качества сна при лечении препаратами из группы СИОЗС, по данным аналоговых шкал, происходит медленно после 2–3 нед терапии [26, 17, 32].
Вместе с тем улучшение сна в короткие сроки после начала лечения является важной терапевтической задачей, как правило, способствующей повышению желания больных продолжать лечение. При этом медикаментозная седация с помощью ряда антидепрессантов других групп (амитриптилин, миртазапин, леривон) может иметь существенные отличия от естественного сна, что проявляется признаками поведенческой токсичности, снижающей работоспособность, уровень реакций и т.д.
В рамках комплексного подхода к решению проблемы инсомнии особое внимание уделяется новому антидепрессанту Вальдоксану (агомелатину), восстанавливающему сон не посредством седативного эффекта, а с помощью хронобиотических свойств, обеспечивающих редукцию инсомнии одновременно с ресинхронизацией циркадианных (суточных) ритмов. Оригинальный механизм действия Вальдоксана связан с тем, что препарат является агонистом церебральных мелатониновых рецепторов 1-го и 2-го подтипов и антагонистом 5-HT2C-серотониновых рецепторов9 [6, 18, 23, 31]. Изучение динамики электрофизиологических параметров сна на фоне применения Вальдоксана показывает наличие эффектов, быстро нормализующих распределение основных фаз сна в течение ночи (уже на 7–14-й день) и восстанавливающих дельта-сон без седативного воздействия [4, 24]. Позитивное влияние Вальдоксана на суточный ритм – цикл сон–бодрствование – определяется улучшением наряду с показателями ночного сна и субъективных параметров активности в дневное время (в первую очередь восстановлением чувства бодрости в утренние часы, отсутствие повышенной сонливости на протяжении дня и т.д.), что проявляется уменьшением фиксации на расстройствах сна и соответствующих жалоб.
Практически во всех рандомизированных контролированных исследованиях выявлены те или иные эффекты Вальдоксана, направленные на купирование инсомнии, в первую очередь ускорение засыпания [12, 22]. По данным одного из исследований, прием 25 мг Вальдоксана увеличивал длительность медленноволнового сна и нормализовал его периоды в течение ночи (p<0,05), не влияя при этом на фазу сна с быстрыми движениями глаз (REM-сон). В другом сравнительном исследовании, проведенном в 56 центрах Франции и Испании, был не только показан сопоставимый антидепрессивный эффект при приеме 25–50 мг Вальдоксана или 75–150 мг венлафаксина, но и, по данным опросника, уже после 1-й недели лечения Вальдоксаном существенно сокращался период засыпания (p<0,007) и повышалось качество сна (p<0,015) [13]. Это улучшение сохранялось на протяжении всего 6-недельного периода исследования и сопровождалось улучшением активности больных в дневные часы.
С целью получения дифференцированной оценки антиинсомнической эффективности нового антидепрессанта Вальдоксана в отношении нормализации циркадианных ритмов в условиях, приближенных к реалиям психиатрической практики, проведено его открытое несравнительное наблюдательное исследование в рамках стандартной 6-недельной терапии депрессивного эпизода в соответствии с рекомендованной инструкцией в амбулаторных или стационарных условиях психиатрической сети (ЛСР-000540/08 от 11.02.2008 г.). В соответствии с задачами исследования проведен прицельный анализ динамики улучшения сна и восстановления ролевой активности, включающий объективные и субъективные показатели, на фоне терапии агомелатином с применением гибкого режима дозирования.
Материал и методы
В исследование включены 283 завершивших терапию больных с депрессивными расстройствами, соответствующих следующим рубрикам МКБ-10:
С целью психометрической верификации улучшения сна и цикла сон–бодрствование использовали объективные данные шкалы депрессии по Гамильтону – HDRS-17 (индекс инсомнии, субшкалы ранняя, средняя, поздняя инсомния), а также 10 визуальных аналоговых шкал, объединенных для полной субъективной оценки сна LSEQ (Leeds) [25], которые включают разные аспекты трудностей засыпания, нарушений качества сна, проблемы пробуждения и отклонения в утренние часы и дневное время11.
Результаты проанализированы с учетом сравнительного анализа данных популяций пациентов-респондеров (РЕСП) с пациентами нонреспондерами, у которых не зарегистрирован стандартный терапевтический ответ (Н-РЕСП), а также пациентами-ремиттерами, т.е. достигшими полной ремиссии (РЕМ).
Результаты
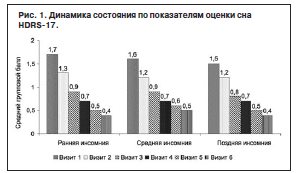
Для оценки терапевтической активности в отношении нарушений сна анализировали данные динамики состояния пациентов, полностью завершивших 6-недельный курс терапии Вальдоксаном. По всем исследованным параметрам обнаружена тенденция к улучшению начиная с первых дней терапии. Стартовые оценки инсомнии по HDRS-17 свидетельствовали о выраженности нарушений всех составляющих сна, особенно трудностей засыпания. На фоне лечения стартовый общий балл индекса инсомнии уменьшился с 4,8±1,4 до 1,3±1,4. Оценка динамики всех стандартных объективных показателей инсомнии (ранней, средней, поздней) по HDRS-17 показала аналогичное статистически значимое улучшение с очень большой степенью достоверности (р≤0,0001) уже на 1-й неделе терапии (особенно это касалось показателей, отражающих трудности засыпания и пробуждение в ночное время), со значениями, близкими к состоянию полной редукции симптоматики уже через 4 нед терапии (визит 5; рис. 1).
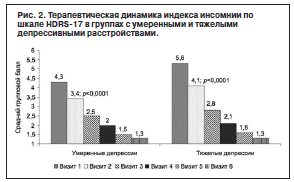
Несмотря на некоторые различия редукции нарушений сна в подгруппах умеренной и тяжелой депрессии, при сравнении динамики суммарного балла инсомнии и отдельных ее показателей достоверных различий между ними не выявлено. На рис. 2 показано, что согласно анализу результатов в каждой подгруппе достоверное улучшение (р≤0,0001) отмечается уже на 1-й неделе терапии.
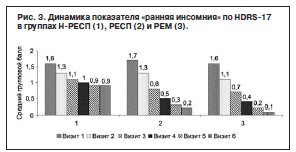
Сравнение динамики объективных критериев расстройств сна (ранняя, средняя и поздняя инсомния) в группах Н-РЕСП, РЕСП и РЕМ обнаружило межгрупповые различия уже на 2-й неделе терапии: группа Н-РЕСП по сравнению с группой РEM (р≤0,0001) и группой РЕСП (р≤0,01; рис. 3–5).
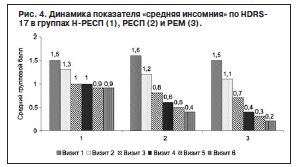
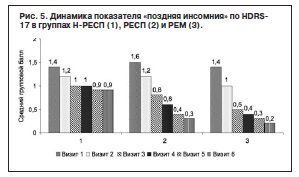
При сравнении исходных данных с показателями при завершении терапии обнаружено увеличение различий в изучаемых группах. В частности, при сравнении групп РЕСП и РEM выявлены различия по показателю «средняя инсомния» во время визита 4 (р≤0,05), которые увеличивались к концу терапии. При исследовании показателей «поздней инсомнии» обнаружены межгрупповые различия в динамике баллов группы Н-РЕСП на 2-й неделе терапии (визит 3) по сравнению с группой РЕМ (р≤0,0001) и с группой РЕСП (р≤0,05), нарастающие в ходе дальнейшей терапии.
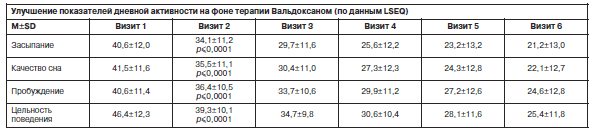
Исследование динамики субъективных характеристик сна, по данным шкалы LSEQ, подтвердило эффективность Вальдоксана в отношении нормализации циркадианных ритмов. Так, внутригрупповые баллы по субшкалам «засыпание» и «качество сна» LSEQ в ходе терапии статистически значимо снижались с очень большой степенью достоверности (р≤0,001) уже на 1-й неделе терапии во всех выборках (рис. 6, 7).
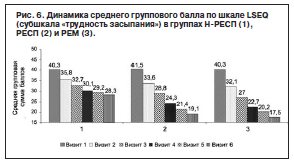
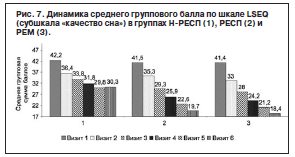
Сравнение динамики субъективных критериев расстройств сна («трудность засыпания» и «качество сна») в подгруппах с разным терапевтическим ответом обнаружило межгрупповые различия на 2-й неделе терапии: группа Н-РЕСП по сравнению с группой РEM (р≤0,01) и группой РЕСП (р≤0,05) с увеличением различий при сравнении по окончании терапии. При сравнении групп РЕСП и РEM выявлены различия по показателю «трудность засыпания» во время визита 4 (р≤0,05), на визите 5 они нивелировались и вновь достигли статистической значимости во время визита 6 (р≤0,05). Также обнаружены межгрупповые различия результатов групп по субшкале «пробуждение»: в группе Н-РЕСП по сравнению с РЕМ (р≤0,05) на 2-й неделе терапии (визит 3), по сравнению с РЕСП (р≤0,05) во время визита 4, различия в дальнейшем нарастали (рис. 8).
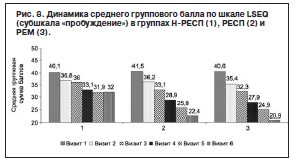
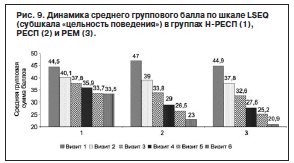
При этом статистически значимых различий в динамике по субшкале между выборками РЕСП, РЕM не выявлено. Аналогичные показатели получены при анализе субшкалы «цельность поведения»: обнаружены межгрупповые различия в динамике баллов в группе Н-РЕСП на 2-й неделе терапии (визит 3) по сравнению с обеими подгруппами (РЕM р≤0,0001; РЕСП р≤0,05); различия в дальнейшем увеличивались (рис. 9).
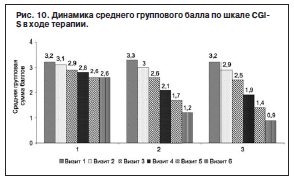
Обнаруженные различия в динамике нарушений сна в выделенных группах соответствуют данным комплексной оценки состояния по шкале CGI-S. При сравнении показателей тяжести состояния статистически значимое улучшение в группах РЕСП, РЕM достигалось на 1-й неделе терапии (визит 2; р≤0,0001), в группе Н-РЕСП – на 2-й неделе (визит 3; р≤0,001). Межгрупповое сравнение выборок Н-РЕСП, РЕСП, РЕM обнаружило различия в динамике баллов уже на 1-й неделе терапии для группы Н-РЕСП по сравнению с РЕM (р≤0,05) и на 2-й неделе (визит 3) по сравнению с РЕСП (р≤0,001), выявленные межгрупповые различия увеличивались в ходе терапии (рис. 10).
Обсуждение
Данные натуралистических исследований свидетельствуют о том, что некоторые антидепрессанты групп СИОЗС и селективных ингибиторов обратного захвата серотонина и норадреналина не только не купируют бессонницу полностью, но даже могут усугублять расстройства сна и нарушения циркадианного ритма (в целом или его отдельных составляющих), особенно в первые недели терапии [26]. Соответственно, при применении таких тимолептиков возникает необходимость комбинированного назначения седативных/снотворных средств [1, 19]. Согласно полученным в ряде исследований данным, препарат Вальдоксан имеет уникальное преимущество перед другими антидепрессантами и седативными средствами, связанное с эффектами улучшения в максимально короткие сроки объективных и субъективных (легче, быстрее, более сильное желание заснуть) параметров засыпания, быстрого восстановления качества сна и активности в дневное время [13].
Результаты натуралистического исследования РИТМ подтверждают отмеченную в других программах высокую эффективность при терапии депрессивных расстройств, в том числе с нарушениями сна и циркадианных ритмов. Дифференцированный анализ качественных и количественных характеристик цикла сон–бодрствование продемонстрировал равномерную (при разных показателях) быструю терапевтическую динамику нарушений сна: значимый эффект (достоверность различий не менее р≤0,05) отмечается уже на 1-й неделе терапии как у больных с умеренными расстройствами, так и у пациентов с тяжелой депрессией. Нормализация циркадианных ритмов соответствует комплексному улучшению состояния больных с депрессивными расстройствами, что подтверждается корреляцией между данными методик оценки сна и общей оценки состояния по шкале CGI-S. Существует группа больных с меньшей выраженностью терапевтического эффекта Вальдоксана в отношении депрессивных и инсомнических расстройств. К факторам, ухудшающим терапевтический прогноз по данным проведенного анализа, относятся следующие клинические особенности: значительная тяжесть депрессивного расстройства (рекуррентный депрессивный эпизод тяжелый, депрессивный эпизод тяжелый), маниакальное состояние в рамках биполярных аффективных расстройств, большая длительность расстройства и текущего эпизода.
1.Данные метаанализа свидетельствуют о том, что нарушения сна чаще проявляются при депрессиях, чем при других психических расстройствах [1, 6, 34].
2.У здорового человека сон начинается со стадий non-REM-сна. Первая стадия (засыпание, дремота, сомноленция) длится 5–10 мин. Затем наступает 2-я стадия (неглубокий, или легкий, сон), которая продолжается около 20 мин. Еще 30–45 мин приходится на период 3–4-й стадии. После этого спящий человек снова возвращается во 2-ю стадию, после которой возникает первый эпизод REM-сна, который имеет короткую продолжительность – около 5 мин. Вся эта последовательность называется циклом. Первый цикл имеет длительность 90–100 мин. Затем циклы повторяются, при этом уменьшается доля медленного сна и постепенно увеличивается доля REM-сна, последний эпизод которого в отдельных случаях может достигать 1 ч. У взрослого человека доля REM-фазы составляет около 20–25% общего времени сна. В среднем при полноценном здоровом сне отмечается 5 полных циклов. Установлены значительные колебания продолжительности 4-й стадии сна, связанные с возрастом, в частности существенное ее сокращение в период зрелости и особенно у пожилых людей. Последовательность смены стадий и их длительность удобно представлять в виде гипнограммы, которая наглядно отображает структуру сна пациента.
3.Дельта-ритм (delta-rhythm) определяется частотой менее 4 Гц.
4.Важнейшим показателем, отражающим величину потребности в фазе быстрого сна, считается его латентный период. Его сокращение при депрессиях давно привлекает внимание исследователей. Возможно, что этот феномен является вторичным по отношению к недостаточной длительности дельта-сна в I цикле сна. Выявлены различия, связанные с типологией, – его сокращение при эндогенных (первичных) депрессиях и отсутствие при психогенных.
5.Метод полисомнографии включает одновременный мониторинг разных показателей электроэнцефалограммы, электроокулограммы, электромиограммы, электрокардиограммы, а также ряда других показателей (дыхания, движения глаз, кровяного давления, насыщение кислорода, движения ног и др.).
6.Ограничения полисомнографии (без клинического метода) связаны с трудностями дифференциации по биологическим показателям подтипов депрессии (первичная, эндогенная, атипичная и др.), а также ряда других психических расстройств, сопровождающихся инсомнией.
7.Предполагается, что некоторые полисомнограические аномалии могут использоваться в качестве биологических маркеров предикции терапевтического ответа. Например, в исследованиях трициклических антидепрессантов и препаратов из группы СИОЗС показано, что короткий латентный период фазы быстрого сна до начала терапии коррелирует с положительным эффектом. Для респондеров при спектральном анализе электроэнцефалографии характерна высокая мощность дельта-волн и низкая мощность альфа-, бета- и тета-волн в течение всей ночи до начала терапии. Высокая плотность быстрых движений глаз до начала терапии может быть связана с неблагоприятным прогнозом, поэтому важно, насколько быстро наступает подавление этой активности в инициальном периоде терапии. Безусловно, требуется дальнейшее изучение биологических маркеров с учетом подтверждения результатов при применении антидепрессантов, относимых к разным группам. В настоящее время в связи с ограниченностью этих данных подобные стратегии прогноза редко используются в клинической практике.
8.Согласно клинико-эпидемиологическим исследованиям депрессивных расстройств нарушения сна отмечаются у 90% пациентов.
9.Коррекция проявлений инсомнии связана с восстановлением как функции серотонинового медиатора, нарушение которой имеет большое значение в организации дельта-сна и в инициации фазы быстрого сна, так и мелатонинергической системы, определяющей хронобиологию сна.
10.Подробности дизайна и характеристики материала исследования, а также его дизайн и схема лечения представлены в предыдущем сообщении. Исследование проведено в соответствии с единым протоколом программы РИТМ в 10 исследовательских центрах разных регионов РФ: НЦПЗ РАМН (Москва), ГНЦССП им. В.П.Сербского (Москва), ПКБ 1 (Москва), ГУ СПбНИПНИ им. В.М.Бехтерева, ГУ СПбНИПНИ им. В.М.Бехтерева, ГОУ ДПО ИГИУВ (Иркутск), ГОУ ВПО ИГМУ (Иркутск), КГМУ (Казань), НГМА (Нижний Новгород), НИИ ПЗ СО РАМН (Томск).
11.Полиграфическое исследование не проводилось в связи с ограниченными возможностями в условиях реальной клинической практики.
В рамках разработки стратегии терапии депрессий с проявлениями инсомнии8 изучается эффективность антидепрессантов с разным набором фармакологических свойств в отношении перечисленных аномалий архитектуры сна. С учетом важности проблемы депрессивной инсомнии и необходимости восстановления циркадианного ритма показано, что антидепрессанты не всегда улучшают сон в первые недели: улучшение сна (субъективное и объективное) часто отмечается только после 3–4 нед лечения [16, 17, 19, 28, 32]. Некоторые антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС), широко используемые при терапии депрессивных расстройств, в начале лечения дополнительно увеличивают латентность сна и сокращают его продолжительность, кроме того, могут увеличивать число и продолжительность ночных пробуждений в первые недели. Субъективное улучшение качества сна при лечении препаратами из группы СИОЗС, по данным аналоговых шкал, происходит медленно после 2–3 нед терапии [26, 17, 32].
Вместе с тем улучшение сна в короткие сроки после начала лечения является важной терапевтической задачей, как правило, способствующей повышению желания больных продолжать лечение. При этом медикаментозная седация с помощью ряда антидепрессантов других групп (амитриптилин, миртазапин, леривон) может иметь существенные отличия от естественного сна, что проявляется признаками поведенческой токсичности, снижающей работоспособность, уровень реакций и т.д.
В рамках комплексного подхода к решению проблемы инсомнии особое внимание уделяется новому антидепрессанту Вальдоксану (агомелатину), восстанавливающему сон не посредством седативного эффекта, а с помощью хронобиотических свойств, обеспечивающих редукцию инсомнии одновременно с ресинхронизацией циркадианных (суточных) ритмов. Оригинальный механизм действия Вальдоксана связан с тем, что препарат является агонистом церебральных мелатониновых рецепторов 1-го и 2-го подтипов и антагонистом 5-HT2C-серотониновых рецепторов9 [6, 18, 23, 31]. Изучение динамики электрофизиологических параметров сна на фоне применения Вальдоксана показывает наличие эффектов, быстро нормализующих распределение основных фаз сна в течение ночи (уже на 7–14-й день) и восстанавливающих дельта-сон без седативного воздействия [4, 24]. Позитивное влияние Вальдоксана на суточный ритм – цикл сон–бодрствование – определяется улучшением наряду с показателями ночного сна и субъективных параметров активности в дневное время (в первую очередь восстановлением чувства бодрости в утренние часы, отсутствие повышенной сонливости на протяжении дня и т.д.), что проявляется уменьшением фиксации на расстройствах сна и соответствующих жалоб.
Практически во всех рандомизированных контролированных исследованиях выявлены те или иные эффекты Вальдоксана, направленные на купирование инсомнии, в первую очередь ускорение засыпания [12, 22]. По данным одного из исследований, прием 25 мг Вальдоксана увеличивал длительность медленноволнового сна и нормализовал его периоды в течение ночи (p<0,05), не влияя при этом на фазу сна с быстрыми движениями глаз (REM-сон). В другом сравнительном исследовании, проведенном в 56 центрах Франции и Испании, был не только показан сопоставимый антидепрессивный эффект при приеме 25–50 мг Вальдоксана или 75–150 мг венлафаксина, но и, по данным опросника, уже после 1-й недели лечения Вальдоксаном существенно сокращался период засыпания (p<0,007) и повышалось качество сна (p<0,015) [13]. Это улучшение сохранялось на протяжении всего 6-недельного периода исследования и сопровождалось улучшением активности больных в дневные часы.
С целью получения дифференцированной оценки антиинсомнической эффективности нового антидепрессанта Вальдоксана в отношении нормализации циркадианных ритмов в условиях, приближенных к реалиям психиатрической практики, проведено его открытое несравнительное наблюдательное исследование в рамках стандартной 6-недельной терапии депрессивного эпизода в соответствии с рекомендованной инструкцией в амбулаторных или стационарных условиях психиатрической сети (ЛСР-000540/08 от 11.02.2008 г.). В соответствии с задачами исследования проведен прицельный анализ динамики улучшения сна и восстановления ролевой активности, включающий объективные и субъективные показатели, на фоне терапии агомелатином с применением гибкого режима дозирования.
Материал и методы
В исследование включены 283 завершивших терапию больных с депрессивными расстройствами, соответствующих следующим рубрикам МКБ-10:
• депрессивный эпизод, умеренный (F32.1) или тяжелый без психотических симптомов (F32.2) – 25,4% (72 наблюдения);Анализ результатов проведен как в общей выборке (n=283), так и дифференцировано в подгруппах с депрессивными расстройствами выраженной (n=104) и умеренной тяжести (n=179).
• рекуррентное депрессивное расстройство, умеренный или тяжелый депрессивный эпизод (F33.1,F33.2) – 66,8% (189 наблюдений);
• биполярное аффективное расстройство (F31), умеренный или тяжелый депрессивный эпизод (F31.3, F31.4) – 7,8% (22 наблюдения).
С целью психометрической верификации улучшения сна и цикла сон–бодрствование использовали объективные данные шкалы депрессии по Гамильтону – HDRS-17 (индекс инсомнии, субшкалы ранняя, средняя, поздняя инсомния), а также 10 визуальных аналоговых шкал, объединенных для полной субъективной оценки сна LSEQ (Leeds) [25], которые включают разные аспекты трудностей засыпания, нарушений качества сна, проблемы пробуждения и отклонения в утренние часы и дневное время11.
Результаты проанализированы с учетом сравнительного анализа данных популяций пациентов-респондеров (РЕСП) с пациентами нонреспондерами, у которых не зарегистрирован стандартный терапевтический ответ (Н-РЕСП), а также пациентами-ремиттерами, т.е. достигшими полной ремиссии (РЕМ).
Результаты
Для оценки терапевтической активности в отношении нарушений сна анализировали данные динамики состояния пациентов, полностью завершивших 6-недельный курс терапии Вальдоксаном. По всем исследованным параметрам обнаружена тенденция к улучшению начиная с первых дней терапии. Стартовые оценки инсомнии по HDRS-17 свидетельствовали о выраженности нарушений всех составляющих сна, особенно трудностей засыпания. На фоне лечения стартовый общий балл индекса инсомнии уменьшился с 4,8±1,4 до 1,3±1,4. Оценка динамики всех стандартных объективных показателей инсомнии (ранней, средней, поздней) по HDRS-17 показала аналогичное статистически значимое улучшение с очень большой степенью достоверности (р≤0,0001) уже на 1-й неделе терапии (особенно это касалось показателей, отражающих трудности засыпания и пробуждение в ночное время), со значениями, близкими к состоянию полной редукции симптоматики уже через 4 нед терапии (визит 5; рис. 1).
Несмотря на некоторые различия редукции нарушений сна в подгруппах умеренной и тяжелой депрессии, при сравнении динамики суммарного балла инсомнии и отдельных ее показателей достоверных различий между ними не выявлено. На рис. 2 показано, что согласно анализу результатов в каждой подгруппе достоверное улучшение (р≤0,0001) отмечается уже на 1-й неделе терапии.



Сравнение динамики объективных критериев расстройств сна (ранняя, средняя и поздняя инсомния) в группах Н-РЕСП, РЕСП и РЕМ обнаружило межгрупповые различия уже на 2-й неделе терапии: группа Н-РЕСП по сравнению с группой РEM (р≤0,0001) и группой РЕСП (р≤0,01; рис. 3–5).



При сравнении исходных данных с показателями при завершении терапии обнаружено увеличение различий в изучаемых группах. В частности, при сравнении групп РЕСП и РEM выявлены различия по показателю «средняя инсомния» во время визита 4 (р≤0,05), которые увеличивались к концу терапии. При исследовании показателей «поздней инсомнии» обнаружены межгрупповые различия в динамике баллов группы Н-РЕСП на 2-й неделе терапии (визит 3) по сравнению с группой РЕМ (р≤0,0001) и с группой РЕСП (р≤0,05), нарастающие в ходе дальнейшей терапии.
Исследование динамики субъективных характеристик сна, по данным шкалы LSEQ, подтвердило эффективность Вальдоксана в отношении нормализации циркадианных ритмов. Так, внутригрупповые баллы по субшкалам «засыпание» и «качество сна» LSEQ в ходе терапии статистически значимо снижались с очень большой степенью достоверности (р≤0,001) уже на 1-й неделе терапии во всех выборках (рис. 6, 7).


Сравнение динамики субъективных критериев расстройств сна («трудность засыпания» и «качество сна») в подгруппах с разным терапевтическим ответом обнаружило межгрупповые различия на 2-й неделе терапии: группа Н-РЕСП по сравнению с группой РEM (р≤0,01) и группой РЕСП (р≤0,05) с увеличением различий при сравнении по окончании терапии. При сравнении групп РЕСП и РEM выявлены различия по показателю «трудность засыпания» во время визита 4 (р≤0,05), на визите 5 они нивелировались и вновь достигли статистической значимости во время визита 6 (р≤0,05). Также обнаружены межгрупповые различия результатов групп по субшкале «пробуждение»: в группе Н-РЕСП по сравнению с РЕМ (р≤0,05) на 2-й неделе терапии (визит 3), по сравнению с РЕСП (р≤0,05) во время визита 4, различия в дальнейшем нарастали (рис. 8).


При этом статистически значимых различий в динамике по субшкале между выборками РЕСП, РЕM не выявлено. Аналогичные показатели получены при анализе субшкалы «цельность поведения»: обнаружены межгрупповые различия в динамике баллов в группе Н-РЕСП на 2-й неделе терапии (визит 3) по сравнению с обеими подгруппами (РЕM р≤0,0001; РЕСП р≤0,05); различия в дальнейшем увеличивались (рис. 9).

Обнаруженные различия в динамике нарушений сна в выделенных группах соответствуют данным комплексной оценки состояния по шкале CGI-S. При сравнении показателей тяжести состояния статистически значимое улучшение в группах РЕСП, РЕM достигалось на 1-й неделе терапии (визит 2; р≤0,0001), в группе Н-РЕСП – на 2-й неделе (визит 3; р≤0,001). Межгрупповое сравнение выборок Н-РЕСП, РЕСП, РЕM обнаружило различия в динамике баллов уже на 1-й неделе терапии для группы Н-РЕСП по сравнению с РЕM (р≤0,05) и на 2-й неделе (визит 3) по сравнению с РЕСП (р≤0,001), выявленные межгрупповые различия увеличивались в ходе терапии (рис. 10).
Обсуждение
Данные натуралистических исследований свидетельствуют о том, что некоторые антидепрессанты групп СИОЗС и селективных ингибиторов обратного захвата серотонина и норадреналина не только не купируют бессонницу полностью, но даже могут усугублять расстройства сна и нарушения циркадианного ритма (в целом или его отдельных составляющих), особенно в первые недели терапии [26]. Соответственно, при применении таких тимолептиков возникает необходимость комбинированного назначения седативных/снотворных средств [1, 19]. Согласно полученным в ряде исследований данным, препарат Вальдоксан имеет уникальное преимущество перед другими антидепрессантами и седативными средствами, связанное с эффектами улучшения в максимально короткие сроки объективных и субъективных (легче, быстрее, более сильное желание заснуть) параметров засыпания, быстрого восстановления качества сна и активности в дневное время [13].
Результаты натуралистического исследования РИТМ подтверждают отмеченную в других программах высокую эффективность при терапии депрессивных расстройств, в том числе с нарушениями сна и циркадианных ритмов. Дифференцированный анализ качественных и количественных характеристик цикла сон–бодрствование продемонстрировал равномерную (при разных показателях) быструю терапевтическую динамику нарушений сна: значимый эффект (достоверность различий не менее р≤0,05) отмечается уже на 1-й неделе терапии как у больных с умеренными расстройствами, так и у пациентов с тяжелой депрессией. Нормализация циркадианных ритмов соответствует комплексному улучшению состояния больных с депрессивными расстройствами, что подтверждается корреляцией между данными методик оценки сна и общей оценки состояния по шкале CGI-S. Существует группа больных с меньшей выраженностью терапевтического эффекта Вальдоксана в отношении депрессивных и инсомнических расстройств. К факторам, ухудшающим терапевтический прогноз по данным проведенного анализа, относятся следующие клинические особенности: значительная тяжесть депрессивного расстройства (рекуррентный депрессивный эпизод тяжелый, депрессивный эпизод тяжелый), маниакальное состояние в рамках биполярных аффективных расстройств, большая длительность расстройства и текущего эпизода.
1.Данные метаанализа свидетельствуют о том, что нарушения сна чаще проявляются при депрессиях, чем при других психических расстройствах [1, 6, 34].
2.У здорового человека сон начинается со стадий non-REM-сна. Первая стадия (засыпание, дремота, сомноленция) длится 5–10 мин. Затем наступает 2-я стадия (неглубокий, или легкий, сон), которая продолжается около 20 мин. Еще 30–45 мин приходится на период 3–4-й стадии. После этого спящий человек снова возвращается во 2-ю стадию, после которой возникает первый эпизод REM-сна, который имеет короткую продолжительность – около 5 мин. Вся эта последовательность называется циклом. Первый цикл имеет длительность 90–100 мин. Затем циклы повторяются, при этом уменьшается доля медленного сна и постепенно увеличивается доля REM-сна, последний эпизод которого в отдельных случаях может достигать 1 ч. У взрослого человека доля REM-фазы составляет около 20–25% общего времени сна. В среднем при полноценном здоровом сне отмечается 5 полных циклов. Установлены значительные колебания продолжительности 4-й стадии сна, связанные с возрастом, в частности существенное ее сокращение в период зрелости и особенно у пожилых людей. Последовательность смены стадий и их длительность удобно представлять в виде гипнограммы, которая наглядно отображает структуру сна пациента.
3.Дельта-ритм (delta-rhythm) определяется частотой менее 4 Гц.
4.Важнейшим показателем, отражающим величину потребности в фазе быстрого сна, считается его латентный период. Его сокращение при депрессиях давно привлекает внимание исследователей. Возможно, что этот феномен является вторичным по отношению к недостаточной длительности дельта-сна в I цикле сна. Выявлены различия, связанные с типологией, – его сокращение при эндогенных (первичных) депрессиях и отсутствие при психогенных.
5.Метод полисомнографии включает одновременный мониторинг разных показателей электроэнцефалограммы, электроокулограммы, электромиограммы, электрокардиограммы, а также ряда других показателей (дыхания, движения глаз, кровяного давления, насыщение кислорода, движения ног и др.).
6.Ограничения полисомнографии (без клинического метода) связаны с трудностями дифференциации по биологическим показателям подтипов депрессии (первичная, эндогенная, атипичная и др.), а также ряда других психических расстройств, сопровождающихся инсомнией.
7.Предполагается, что некоторые полисомнограические аномалии могут использоваться в качестве биологических маркеров предикции терапевтического ответа. Например, в исследованиях трициклических антидепрессантов и препаратов из группы СИОЗС показано, что короткий латентный период фазы быстрого сна до начала терапии коррелирует с положительным эффектом. Для респондеров при спектральном анализе электроэнцефалографии характерна высокая мощность дельта-волн и низкая мощность альфа-, бета- и тета-волн в течение всей ночи до начала терапии. Высокая плотность быстрых движений глаз до начала терапии может быть связана с неблагоприятным прогнозом, поэтому важно, насколько быстро наступает подавление этой активности в инициальном периоде терапии. Безусловно, требуется дальнейшее изучение биологических маркеров с учетом подтверждения результатов при применении антидепрессантов, относимых к разным группам. В настоящее время в связи с ограниченностью этих данных подобные стратегии прогноза редко используются в клинической практике.
8.Согласно клинико-эпидемиологическим исследованиям депрессивных расстройств нарушения сна отмечаются у 90% пациентов.
9.Коррекция проявлений инсомнии связана с восстановлением как функции серотонинового медиатора, нарушение которой имеет большое значение в организации дельта-сна и в инициации фазы быстрого сна, так и мелатонинергической системы, определяющей хронобиологию сна.
10.Подробности дизайна и характеристики материала исследования, а также его дизайн и схема лечения представлены в предыдущем сообщении. Исследование проведено в соответствии с единым протоколом программы РИТМ в 10 исследовательских центрах разных регионов РФ: НЦПЗ РАМН (Москва), ГНЦССП им. В.П.Сербского (Москва), ПКБ 1 (Москва), ГУ СПбНИПНИ им. В.М.Бехтерева, ГУ СПбНИПНИ им. В.М.Бехтерева, ГОУ ДПО ИГИУВ (Иркутск), ГОУ ВПО ИГМУ (Иркутск), КГМУ (Казань), НГМА (Нижний Новгород), НИИ ПЗ СО РАМН (Томск).
11.Полиграфическое исследование не проводилось в связи с ограниченными возможностями в условиях реальной клинической практики.
Список исп. литературыСкрыть список1. Доклад Рабочей группы CINP на основе обзора доказательных данных. Терапия антидепрессантами и другие методы лечения депрессивных расстройств. М., 2008: 43–135.
2. Левин Я.И. Современная сомнология. Психические расстройства в общей медицине. М., 2007; 4: 61–72.
3. Мосолов С.Н. Сравнительные полисомнографические характеристики больных биполярными фазно протекающими психозами с частыми («быстрые циклы») и редкими обострениями. Соц. и клин. психиатр. 1992; 3: 20–9.
4. Armstrong SM, McNulty OM, Guardiola-Lemaitre B et al. Successful use of S20098 and melatonin in an animal model of delayed sleep-phase syndrome (DSPS). Pharmacol Biochem Behav 1993; 46: 45–9.
5. Boivin DB. Influence of sleep-wake and circadian rhythm disturbances in psychiatric disorders. J Psychiatry Neurosci 2000; 25: 446–58.
6. Bourin M, Mocaer E, Porsolt R. Antidepressant-like activity of S 20098 (agomelatine) in the forced swimming test in rodents: involvement of melatonin and serotonin receptors. J Psychiatry Neurosci 2004; 29: 126–33.
7. Fahndrich E, Haug HJ. Diurnal variation of mood in psychiatric patients of different nosological groups. Neuropsychobiol, 1998, 20: 141–4.
8. Ford DE, Kamerow DB. Epidemiological study of sleep disturbances and psychiatric disorders: an opportunity for prevention? JAMA 1989; 262: 1479–84.
9. Goodwin G, Rouillon F, Emsley R. Eur Neuropsychopharmacol 2008; 18 (suppl4): S338.
10. Jindal RD, Thase ME. Treatment of insomnia associated with clinical depression. Sleep Med Rev 2004; 8: 19–30.
11. Kasper S, Laiglé L, Bayle F. Eur Neuropsychopharmacol 2008; 18 (suppl. 4): S336.
12. Kennedy SH, Emsley R. Placebo-controlled trial of agomelatine in the treatment of major depressive disorder. Eur Neuropsychopharmacol 2006; 16: 93–100.
13. Lemoine P, Guilleminault C, Alvarez E. Improvement in subjective sleep in major depressive disorder with a novel antidepressant, agomelatine: randomized, double-blind comparison with venlafaxine. J Clin Psychiatry 2007; 68: 1723–32.
14. Loo H, Hale A, D\'haenen H. Determination of the dose of agomelatine, a melatonergic agonist and selective 5-НТ2С antagonist, in the treatment of major depressive disorder: a placebocontrolled dose range study. Int J Clin Psychopharmacol 2002; 17: 239–47.
15. Lustberg L, Reynolds CF. Depression and insomnia: questions of cause and effect. Sleep Med Rev 2000; 4: 253–62.
16. Mann JJ. The medical management of depression. N Engl J Med 2005; 353: 1819–34.
17. Mayers AG, Baldwin DS. Antidepressants and their effect on sleep. Hum Psychopharmacol 2005; 20: 533–59.
18. Millan MJ, Gobert A, Lejeune F et al. The novel melatonin agonist agomelatine (S20098) is an antagonist at 5-hydroxytryptamine2c receptors, blockade of which enhances the activity of frontocortical dopaminergic and adrenergic pathways. J Pharmacol Exp Ther 2003; 306: 954–64.
19. Mouret J, Lemoine P, Minuit MP et al. Effects of trazodone on the sleep of depressed subjects: a polygraphic study. Psychopharmacology (Berl) 1988; 95 (suppl.): S37–43.
20. Nutt D, Wilson S, Paterson L. Sleep disorders as core symptoms of depression. Dialogs in clinical neuroscience 2008; 10: 329–36.
21. Ohayon MM, Roth T. Place of chronic insomnia in the course of depressive and anxiety disorders. J Psychiatr Res 2003; 37: 9–15.
22. Olié JP, Emsley R.. Confirmed clinical efficacy of agomelatine (25–50 mg) in major depression: two randomized, doubl-blind, placebo-controlled studies. Eur Neuropsychopharmacol 15: 416.
23. Olie JР, Kasper S. Efficacy of agomelatine, а МТ1/МТ2-receptor agonist with 5-HT2C antagonistic properties, in major depressive disorder. Int J Neuropsychopharmacol 2007; 10 (5): 661–73.
24. Quera-Salva MA, Vanier B, Laredo J et al. Major depressive disorder, sleep EEG and agomelatine: an open-label study. Int J Neuropsychopharmacol 2007; 10: 691–6.
25 Parrott AC, Hindmarch I. Factor analysis of a sleep evaluation questionnaire. Psychol Med 1978; 8: 325–9.
26. Rascati K. Drug utilization review of concomitant use of specific serotonin reuptake inhibitors or clomipramine with antianxiety/sleep medications. Clin Ther 1995; 17: 786–90.
27. Reynolds CF 3rd. Sleep and affective disorders: a minireview. Psychiatr Clin North Am 1987; 10: 583–91.
28. Rosenberg RP. Sleep maintenance insomnia: strengths and weakness of current pharmacologic therapies. Ann Clin Psychiat 2006; 18: 49–56.
29. Spoormaker VI, van den Bout J. Depression and anxiety complaints: relations with sleep disturbances. Eur Psychiat 2005; 20: 243–5.
30. Staner L, Cornette F, Maurice D et al. Sleep microstructure around sleep onset differentiates major depressive insomnia from primary insomnia. J Sleep Res 2003; 12: 319–30.
31. Van Reeth O, Weibel L, Olivares E et al. Melatonin or a melatonin agonist corrects age-related changes in circadian response to environmental stimulus. Am J Physiol Regul Integr Comp Physiol 2001; 280: R1582–91.
32.Wilson S, Argyropoulos S. Antidepressants and sleep: a qualitative review of the literature. Drugs 2005; 65: 927–47.
33.Winokur A, Gary KA, Rodner S et al. Depression, sleep physiology, and antidepressant drugs. Depress Anxiety 2001; 14: 19–28.
34. Wirz-Justice A. Diurnal variation of depressive symptoms. Dialogs in clinical neuroscience 2008; 10: 337–44.


