Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№06 2014
Эффективность терапии сертралином больных шизофренией с депрессивной симптоматикой в период лекарственной ремиссии №06 2014
Номера страниц в выпуске:36-43
Проведен анализ результатов исследований, свидетельствующих об эффективности применения сертралина у больных шизофренией с симптомами депрессии в период лекарственной ремиссии. Приведено описание клинического наблюдения эффективности терапии сертралином больного вялотекущей шизофренией (шизотипическим расстройством) с депрессивной симптоматикой периода неполной лекарственной ремиссии. Сделан вывод о рациональности применения сертралина для лечения больных шизофренией с депрессией в период лекарственной ремиссии.
Резюме. Проведен анализ результатов исследований, свидетельствующих об эффективности применения сертралина у больных шизофренией с симптомами депрессии в период лекарственной ремиссии. Приведено описание клинического наблюдения эффективности терапии сертралином больного вялотекущей шизофренией (шизотипическим расстройством) с депрессивной симптоматикой периода неполной лекарственной ремиссии. Сделан вывод о рациональности применения сертралина для лечения больных шизофренией с депрессией в период лекарственной ремиссии.
Ключевые слова: антидепрессанты, селективные ингибиторы обратного захвата серотонина, сертралин, шизофрения, депрессия, лекарственная ремиссия.
Sertraline therapy efficacy for schizophrenic patients with depressive symptoms during therapeutic remission
D.S.Danilov1,2, D.O.Magomedova3
1S.S.Korsakov Clinic of Psychiatry, the University Clinical Hospital №3, I.M.Sechenov First Moscow State Medical University, Ministry of Health of Russia;
2Mental Health Research, Education and Clinical Center, I.M.Sechenov First Moscow State Medical University, Ministry of Health of Russia;
3Department of Psychiatry and Narcology, I.M.Sechenov First Moscow State Medical University, Ministry of Health of Russia
Summary. There is analysis presented of studies results indicating the sertraline efficacy for schizophrenia patients with depression during the period of therapeutic remission. The clinical observation description is presented showing the sertraline therapy effectiveness for patient with sluggish schizophrenia (schizotypal disorder) with depressive symptoms during period of incomplete therapeutic remission. The conclusion is made about the rationality of sertraline usage for the treatment of schizophrenic patients with depression during the period of therapeutic remission.
Key words: antidepressants, selective serotonin reuptake inhibitors, sertraline, schizophrenia, depression, therapeutic remission.
Практика применения антидепрессантов (в комбинации с нейролептиками) для ослабления депрессивной симптоматики у больных шизофренией традиционна для отечественной и зарубежной психиатрии. Результаты исследования, проведенного в России, показывают, что антидепрессанты используются в 50% случаев заболевания [2]. Данные, полученные в исследовании французских психиатров, свидетельствуют, что антидепрессанты применяются у 51% больных [13]. Исследователи из США сообщают об использовании антидепрессантов более чем в 30% случаев болезни [37]. Широкая практика терапии антидепрессантами (в комбинации с нейролептиками) обусловлена высокой распространенностью депрессивной симптоматики у больных шизофренией, которая, по разным оценкам, составляет от 25 до 60% [43, 44].
В настоящее время при лечении шизофрении из всех групп антидепрессантов наиболее часто предпочтение отдается селективным ингибиторам обратного захвата серотонина (СИОЗС). Это связано не только с распространенной точкой зрения о сопоставимости силы их лечебных эффектов с силой лечебных эффектов других антидепрессантов при более благоприятном общем профиле переносимости, но и с данными о большей безопасности их применения именно при шизофрении. Неоднократно отмечалась вероятность усиления тяжести продуктивных (особенно психотических) расстройств у больных шизофренией при лечении трициклическими антидепрессантами [17, 25, 29]. Накопленный к настоящему времени опыт свидетельствует, что при применении СИОЗС риск обострения заболевания минимален [9]. Благоприятный общий профиль переносимости этой группы антидепрессантов (особенно отсутствие холинолитического и адренолитического действия) определяет низкую вероятность «суммирования» их побочных эффектов с побочными эффектами антипсихотических средств, которые применяются в качестве основной терапии шизофрении.
Анализ данных литературы свидетельствует об опыте лечения шизофрении всеми представителями СИОЗС. Однако число исследований неравнозначно для разных средств (табл. 1).
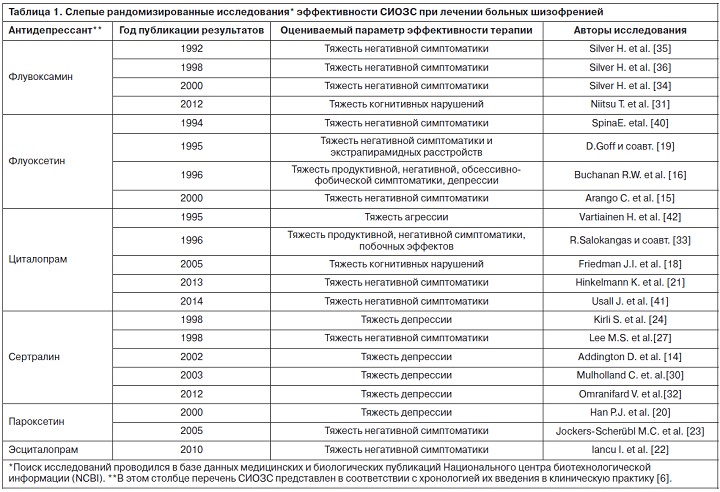
В 2006 г. французские исследователи сделали вывод, что наиболее внушительный опыт лечения больных шизофренией, состояние которых определяется депрессией, накоплен только в отношении сертралина [28]. За последние годы число исследований эффективности терапии разными СИОЗС увеличилось
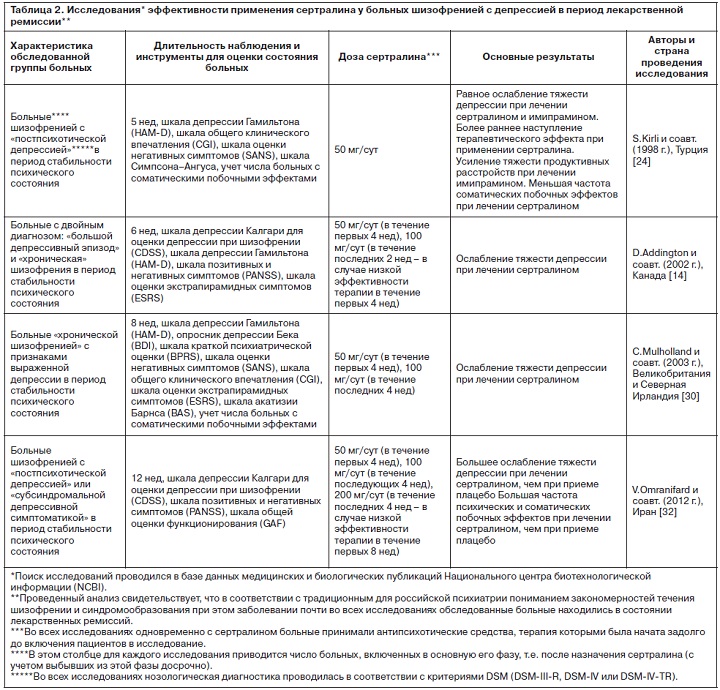
(в том числе за счет расширения числа исследований, в которых изучалась эффективность терапии в отношении различных проявлений шизофрении, а не только депрессивной симптоматики). Однако внимание исследователей по-прежнему в большей степени сосредоточено на оценке эффективности терапии сертралином. В рамках настоящей статьи представлены результаты зарубежных исследований, спланированных и проведенных с учетом принципов доказательной медицины, посвященных оценке эффективности этого серотонинергического антидепрессанта при лечении больных шизофренией, состояние которых определяется депрессивной симптоматикой (табл. 2).
Первое исследование эффективности терапии сертралином у больных шизофренией с депрессивной симптоматикой было проведено в 1998 г. [24]. Турецкие психиатры сравнивали эффективность применения сертралина и имипрамина у больных шизофренией с «постпсихотической депрессией»1. До начала исследования все больные принимали нейролептики и корректоры антихолинергического действия. В дополнение к этой терапии им назначалось плацебо с целью исключения из исследования случаев ослабления симптомов депрессии в результате плацебо-эффекта. Пациенты, у которых в течение 10 дней его приема тяжесть депрессии снижалась более чем на 50% (при оценке по шкале депрессии Гамильтона), в исследование не включались. После завершения плацебо-периода в результате рандомизации были сформированы 2 группы больных, сопоставимые по демографическим и клиническим характеристикам, а также по особенностям схемы антипсихотической терапии и терапии корректорами. Больным 1-й группы назначался сертралин в дозе 50 мг/сут
(в сочетании с нейролептиками и корректорами). Пациенты 2-й группы принимали имипрамин в дозе 150 мг/сут (в сочетании с нейролептиками и корректорами). Длительность наблюдения составила 5 нед. Тяжесть депрессии оценивалась по шкале депрессии Гамильтона (HAM-D).
Динамическое наблюдение показало, что в обеих группах больных отмечалось ослабление тяжести депрессии. Однако терапия сертралином приводила к более быстрому улучшению их состояния, чем лечение имипрамином. При приеме сертралина статистически значимые различия среднего балла шкалы депрессии Гамильтона (по сравнению с исходным уровнем) выявлялись через 2 нед (р<0,05), тогда как при применении имипрамина – через
4 нед наблюдения (р<0,05)2. Редукция среднего балла по шкале депрессии Гамильтона на 50% или более от исходного уровня (этот показатель обычно рассматривается в качестве порогового критерия терапевтического эффекта при лечении антидепрессантами) в обеих группах достигалась через 4 нед лечения. Через 5 нед наблюдения ослабление тяжести депрессии при лечении сертралином и имипрамином становилось сопоставимым. Важно, что при приеме имипрамина было отмечено 2 (10%) случая развития психотической симптоматики, хотя в течение
2 лет до начала исследования состояние этих больных оставалось стабильным. Случаев обострения психоза при лечении сертралином не наблюдалось. Одновременно в группе больных, принимавших сертралин, были значительно менее выражены соматические побочные эффекты терапии.
В результате проведенного исследования авторы пришли к заключению о сопоставимой эффективности сертралина и имипрамина при лечении больных шизофренией, состояние которых определяется симптоматикой «постпсихотической депрессии». К преимуществам терапии сертралином они отнесли раннее наступление терапевтического эффекта, отсутствие риска развития обострения шизофрении и более благоприятный профиль соматотропной переносимости.
В 2002 г. канадские психиатры опубликовали данные исследования, в котором изучалась эффективность сертралина при лечении больных «хронической» шизофренией и шизоаффективным психозом [14]. В исследование были отобраны пациенты, состояние которых наряду с признаками шизофрении соответствовало критериям «большой депрессии». Психическое состояние всех больных было «стабильным» перед началом исследования, а его тяжесть была такова, что лечение проводилось амбулаторно. Все больные принимали только нейролептики без изменения их доз. В течение недели до начала исследования им назначалась терапия антихолинергическими средствами с целью исключения случаев нейролептической депрессии. После этого периода больные принимали сертралин в дозе 50 мг/сут (в сочетании с нейролептиками и корректорами). Через 4 нед в случае недостаточного ослабления тяжести депрессии доза могла повышаться до 100 мг/сут. Длительность наблюдения составила 6 нед. Динамическая оценка тяжести депрессии проводилась при помощи шкалы Калгари (CDSS) – инструмента, специально разработанного для оценки выраженности депрессии у больных шизофренией, и шкалы депрессии Гамильтона (HAM-D).
В процессе терапии сертралином было отмечено ослабление тяжести депрессии. Средний балл шкалы Калгари у больных, принимавших сертралин, снизился с 14,8 до 8,63. Сходные результаты были получены при оценке состояния больных по шкале депрессии Гамильтона. Число респондеров (снижение тяжести депрессии по крайней мере на 50% от исходного уровня) составило около 43% (при оценке тяжести депрессии по шкале Калгари) и около 29% (при оценке тяжести депрессии по шкале депрессии Гамильтона). Важно, что в процессе наблюдения не было отмечено случаев усиления тяжести продуктивных расстройств.
Результаты проведенного исследования свидетельствуют об эффективности и безопасности терапии сертралином больных «хронической» шизофренией в период стабильности их психического состояния, определяющегося депрессивной симптоматикой. Авторы допускают, что применение более высокой дозы сертралина, чем та, которая была использована в проведенном исследовании (100 мг/сут), может сопровождаться развитием более выраженного терапевтического эффекта.
Североирландские психиатры в 2003 г. опубликовали результаты исследования эффективности сертралина у больных «хронической» шизофренией [30]. Психическое состояние всех пациентов было стабильным в течение полугода до начала исследования. Наряду с симптомами шизофрении оно определялось выраженной депрессивной симптоматикой. В течение 2 мес до начала исследования больные принимали только нейролептики и антихолинергические средства в неизменных дозах. После начала исследования в дополнение к основной терапии им назначался сертралин в дозе 50 мг/сут (в течение 4 нед), а затем в дозе 100 мг/сут (также в течение 4 нед). Исследование длилось 8 нед. Оценка выраженности депрессивной симптоматики осуществлялась одновременно при помощи нескольких стандартизированных инструментов.
1В соответствии с традиционным для российской психиатрии пониманием закономерностей течения шизофрении и механизмов синдромообразования при этом заболевании состояние обследованных больных соответствовало критериям лекарственной ремиссии. Такая квалификация состояния также справедлива в отношении больных, составивших материал всех исследований, результаты которых будут приведены ниже.
2Познакомить читателя с точными количественными результатами невозможно, поскольку бóльшая их часть приведена авторами этого исследования в графическом виде.
3Познакомить читателя со значениями величин стандартного отклонения или доверительного интервала невозможно, поскольку авторами этого исследования они не приведены.
На основании результатов проведенного исследования его авторы пришли к заключению об эффективности терапии сертралином больных «хронической шизофренией», психическое состояние которых «стабильно» и определяется депрессивной симптоматикой. Неизменность при лечении сертралином тяжести негативной и экстрапирамидной симптоматики свидетельствует об «истинности» антидепрессивного эффекта терапии.
Об эффективности сертралина при лечении депрессии у больных шизофренией свидетельствуют результаты исследования, опубликованные в 2012 г. иранскими психиатрами [32]. Они обследовали больных шизофренией, состояние которых соответствовало критериям «постпсихотической депрессии». Состояние всех больных было стабильным в течение 1 мес до начала исследования. Все они принимали антипсихотические средства в неизменных дозах. Перед началом наблюдения проводилась рандомизация больных, в результате которой были сформированы 2 группы. Обе группы были сопоставимы по демографическим, социальным и клиническим характеристикам. Больным 1-й группы назначался сертралин (в комбинации с нейролептиками) в дозе 50 мг/сут с ее повышением до 100 мг/сут через 4 нед наблюдения. Если через 8 нед эффективность терапии оценивалась как недостаточная, доза сертралина повышалась до 200 мг/сут. Больные 2-й группы принимали плацебо (в сочетании с нейролептиками). Наблюдение продолжалось 12 нед. Эффективность терапии оценивалась при помощи шкалы Калгари (CDSS) и шкалы общей оценки функционирования (GAF).
Динамическая оценка показала, что 12-недельная терапия сертралином приводила к ослаблению тяжести депрессии. Ее выраженность по шкале Калгари составляла 12,2±3,45, 10,6±2,7 и 9,2±2,7 балла – исходно, через 8 и
12 нед наблюдения. Статистически значимые различия по сравнению с исходным уровнем отмечались через 12 нед терапии (р<0,05). При приеме плацебо выраженность депрессивной симптоматики практически не менялась. Терапия сертралином приводила к более выраженному улучшению состояния больных, чем применение плацебо. Тяжесть депрессии по шкале Калгари через 12 нед наблюдения составила 9,2±2,7 и 11,8±2,6 балла (р=0,001) в 1 и 2-й группах. Несмотря на различие динамики депрессивной симптоматики у больных, принимавших сертралин и плацебо, при оценке по общей шкале функционирования различий между группами не наблюдалось. Также между группами не было выявлено различий тяжести экстрапирамидных проявлений нейролептического синдрома.
Подводя итоги результатам исследования, его авторы делают заключение об эффективности терапии сертралином больных шизофренией с «постпсихотической депрессией». Они настаивают на надежности полученных данных в связи с применением специальных инструментов (шкала Калгари для оценки депрессии при шизофрении), позволяющих отграничить депрессивную симптоматику от иных расстройств, имитирующих ее (негативные симптомы, психические проявления нейролептического синдрома). Отсутствие различий между группами при оценке «функционирования» больных авторы объясняют тем, что использованные инструменты недостаточно чувствительны для выявления произошедших изменений, которые «были клинически очевидными».
Обобщение результатов исследований, проведенных в настоящее время, свидетельствует об эффективности сертралина при лечении больных шизофренией, состояние которых определяется депрессивной симптоматикой в период лекарственной ремиссии. Важно, что методика этих исследований (одновременная оценка динамики тяжести депрессии, негативных и экстрапирамидных расстройств, оценка тяжести депрессии по шкале депрессии Калгари при шизофрении, исключение из исследований больных с психическими проявлениями нейролептического синдрома и др.) позволяет нивелировать возможность искажения их результатов из-за известных методологических сложностей [1, 10] разграничения депрессивной симптоматики, негативных расстройств и психических проявлений нейролептического синдрома.
К сожалению, представленные результаты пока не позволяют судить о зависимости эффективности терапии от особенностей психопатологической структуры депрессивного синдрома6 и генеза7 депрессии у больных шизофренией. Остается надеяться, что эти вопросы будут разрешены в дальнейших исследованиях.
Важно, что данные, полученные в результате проведенных исследований, свидетельствуют об отсутствии различий переносимости и безопасности терапии комбинацией сертралина и нейролептиками и антипсихотической монотерапии. Это наблюдение справедливо в отношении спектра и выраженности неврологических расстройств, психических и соматических проявлений нейролептического синдрома. Особенно необходимо отметить, что ни у одного больного, принимавшего сертралин, не было отмечено развития обострения психотической симптоматики. С теоретических позиций благоприятный профиль переносимости и безопасности комбинированной терапии сертралином и нейролептиками объясняется отсутствием их прямого фармакодинамического и фармакокинетического взаимодействия [26, 27, 38, 39]. Например, экспериментальные данные свидетельствуют о незначительном влиянии сертралина (по сравнению с другими СИОЗС) на систему цитохрома Р-450.
В завершение обсуждения вопроса оценки эффективности сертралина при лечении больных шизофренией, состояние которых определяется депрессивной симптоматикой, целесообразно привести описание одного клинического наблюдения. Оно свидетельствует не только об эффективности терапии сертралином у больного шизофренией в период лекарственной ремиссии, но и о различии эффективности применения сертралина и флуоксетина.
Наследственная отягощенность психическими заболеваниями не выявляется. Родился вторым ребенком от нормально протекавшей беременности. В раннем детстве развивался без особенностей. Ходил в детский сад. Рос «добрым» и «послушным». Читать и считать научился до школы. В школу пошел в 7 лет. Учился прилежно. Среди сверстников было несколько друзей. Хорошо рисовал, занимался в художественной школе. Посещал секции карате и волейбола, студию бальных танцев. Много читал, любил приключенческие романы. В 15 лет увлекся экстремальным велосипедным спортом. Занимал призовые места на городских соревнованиях.
До 10 лет страдал ночным энурезом. К врачам не обращались, состояние обошлось само. До 12 лет боялся темноты, засыпал только с включенным светом. В 13 лет появились опасения: выключил ли утюг, свет и газ, закрыл ли дверь. Возвращался домой и перепроверял. В 15 лет снизилась успеваемость. Был претендентом на золотую медаль, но получить ее не смог. Окончил школу «с четверками».
В 17 лет поступил в строительный вуз на вечернее отделение. Подрабатывал официантом в кафе. Был освобожден от службы в армии в связи с язвенной болезнью. Учиться «не нравилось», и через год (18 лет) перевелся в художественный вуз. Продолжил обучение на дневном отделении. Вскоре его оставил. Еще через год (19 лет) поступил на заочное отделение филологического вуза. Сейчас числится на 5-м курсе.
В 17 лет появились опасения за жизнь родных, что совпало с гибелью дяди в автокатастрофе. Возникали мысли, что отец «может упасть и умереть», «на мать нападут грабители». В 19 лет появился страх, что в метро его случайно столкнут с платформы, отходил в ее центр. Стали возникать мысли, что сам может броситься на рельсы. Боролся с ними. Пытался уйти дальше от «опасного места». Стал размышлять: «что лучше – быть хорошим или веселым?».
Продолжал размышления: «если быть веселым – значит, не обязательно хорошим, а хорошим – значит, не обязательно веселым».
Когда больному было 20 лет, умер его отец. Со слов матери, это событие внешне перенес спокойно. Сам больной рассказывает, что внутренне переживал утрату, но «старался не проявлять чувств». Стал опасаться за свое здоровье. Возникали состояния, когда испытывал страх умереть от сердечного приступа. Появились мысли, что может нанести повреждения себе и окружающим острыми предметами. Боролся с ними. Прятал ножи и карандаши. Своими переживаниями ни с кем не делился. Несмотря на такое состояние, продолжал учиться, рисовал, занимался экстремальным велосипедным спортом. Во время трюков «становилось легче», «мысли отступали».
В 22 года состояние еще более ухудшилось. Много лежал. Перестал общаться с родными. О своих переживаниях им не рассказывал. В это время с помощью матери и сестры впервые обратился к психиатру по месту жительства.
Амбулаторно принимал алпразолам и мапротилин8, но без эффекта.
В июле 2012 г. (22 года) впервые был госпитализирован в психиатрический стационар федерального подчинения с диагнозом «обсессивно-компульсивное расстройство». При поступлении: «страхи острых предметов, карандашей», «боится выходить из дома или оставаться один», «беспокоят навязчивые воспоминания о негативных моментах жизни на высоте страхов, опасения потерять над собой контроль и причинить вред», «настроение снижено», «трудно заснуть». Лечился в отделении общего типа в течение 3 мес. Получал терапию кветиапином 300 мг/сут, пароксетином 50 мг/сут9, транквилизаторами и корректорами. Состояние улучшилось: «редуцировалась тревога, купировались обсессивно-компульсивные расстройства». Отмечалось легкое возникновение экстрапирамидной симптоматики при приеме кветиапина. Продолжил лечение в режиме дневного стационара еще в течение 2 мес. Принимал кветиапин до 300 мг/сут, пароксетин до
60 мг/сут, кломипрамин до 100 мг/сут10, транквилизаторы и корректоры. В конце декабря 2012 г. (22 года) при очередном осмотре «сообщил, что беспокоят суицидальные мысли», «представляет, как повесится в лесу», но «готов продолжить жить из чувства долга». Для продолжения лечения был переведен в психиатрический стационар по месту жительства. Лечился в течение 12 дней с диагнозом «обсессивно-компульсивное расстройство». Принимал рисперидон 4 мг/сут, миртазапин 30 мг/сут, кломипрамин
50 мг/сут11. Во время лечения «закатывались глаза», «руки дрожали». Был выписан по настоянию матери.
После выписки проживал дома. Наблюдался психиатром амбулаторно. Принимал рисперидон 4 мг/сут, миртазапин 30 мг/сут, кломипрамин 50 мг/сут. Несмотря на лечение, «опасался нанести самоповреждения», «настроение оставалось сниженным», «потерял веру в излечение». В это время читал медицинскую литературу, пытаясь «понять, что происходит». Весной 2013 г. (23 года) рисперидон был отменен. Назначен кветиапин12. Состояние еще более ухудшилось.
В апреле 2013 г. (23 года) был повторно стационирован в районную психиатрическую больницу с диагнозом «шизотипическое расстройство». При поступлении: «скован», «грустен», «тревожен», «боится острых предметов», «просыпаясь утром, думает о том, что опять бессмысленный день», «ком в горле», «душа болит», «делится мыслями о суициде, которые помимо воли мучают его». Лечился в течение
2 мес. Получал терапию трифлуоперазином до 12 мг/сут, рисперидоном до 4 мг/сут, оланзапином до 10 мг/сут, кломипрамином до 150 мг/сут13, транквилизаторами и корректорами. После приема лекарств «ломило тело». На фоне лечения (по наблюдению врачей) психическое состояние несколько улучшилось: «суицидальные мысли дезактуализировались, стал более активным». Однако позже сам больной говорил, что состояние не менялось, скрывал от врачей свои переживания. Был выписан.
После выписки недолго принимал оланзапин 15 мг/сут, кломипрамин 175 мг/сут и корректоры. Однако лечиться быстро прекратил, так как лекарства «не помогали». Все время проводил дома. Учиться не мог. Заниматься велосипедным спортом и рисованием совсем перестал.
В сентябре 2013 г. (23 года) обратился в Клинику психиатрии им. С.С.Корсакова. Был госпитализирован с диагнозом «шизотипическое расстройство (вялотекущая шизофрения) с депрессивным аффектом, неврозоподобной симптоматикой и нарушениями стройности мышления». При поступлении: входит настороженно. Выражение лица страдальческое, хотя в ответ на шутку улыбается. Теребит пальцы рук. Говорит тихо. Сразу начинает рассказывать о «мыслях о суициде». Заявляет, что ему: «надоело бороться с собой, принимать лекарства, ведь можно за 2 мин с помощью повешения отмучиться один раз». Говорит, что обдумывает, как лучше это сделать. Рассказывает, что «все вокруг стало темным, грязным», «ощущение, что положили в гроб и не могу выбраться». Обращает внимание на «тяжесть», «распирание» в груди. Описывает ощущение измененности себя и окружающего: «стал другим – плохим», «не чувствую эмоций к близким», «раздражительный», «замкнутый», «краски поблекли, не чувствую вкуса пищи». Рассказывает, что постоянно сомневается, выключил ли дома свет, газ, воду, что возвращается, чтобы проверить. Удается узнать, что возникает «путаница мыслей», «трудно сосредоточиться», «мысли обрываются». Описывает, что раньше было много страхов: боялся, что упадет на рельсы, что его толкнут прохожие, что сам не выдержит и прыгнет вниз, бросится под машину или общественный транспорт, боялся ножей и карандашей. Говорит, что сейчас эти страхи полностью прошли. Просит врачей о помощи, хотя добавляет, что в лечение не верит, так как раньше оно не помогало. При психологическом обследовании: нарушения мышления по эндогенному типу (искажение логики суждений, соскальзывания, неравномерность уровня обобщения с опорой на малосущественные признаки). Находился в стационаре в течение 3 мес. Принимал терапию клозапином 200 мг/сут, флуоксетином 20 мг/сут14, корректорами (в связи с развитием легких проявлений экстрапирамидной симптоматики).
4Здесь и далее авторами исследования приводится величина стандартного отклонения.
5Здесь и далее авторами исследования приводится величина стандартного отклонения.
6Отечественными психиатрами описаны различные варианты структуры депрессивного синдрома у больных шизофренией в период лекарственной ремиссии [5, 7, 11, 12].
7Неоднократно обсуждалось, что депрессии, развивающиеся у больных шизофренией в период лекарственной ремиссии («постпсихотические депрессии»), неоднородны по своей природе. Указывается на возможность их эндогенного происхождения и на значение психогенного фактора (например, реакции личности на болезнь) [3, 4, 8, 11].
8Применялись препараты Алпразолам и Лудиомил.
9Применялись препараты Сероквель и Паксил.
10Применялись препараты Сероквель, Паксил и Анафранил.
11Применялись препараты Рисполепт, Миртазонал и Анафранил.
12Применялся препарат Сероквель.
13Применялись препараты Трифтазин, Риссет, Заласта и Анафранил.
14Применялись препараты Азалептин и Флуоксетин.
После выписки проживал дома с матерью и сестрой.
В течение 8 мес принимал терапию клозапином 200 мг/сут, флуоксетином 20 мг/сут, корректорами. Навязчивые опасения, размышления и суицидальные мысли более не появлялись. Однако по-прежнему по утрам чувствовал «подавленность» и «тяжесть в груди». В это время суток «все делал с трудом, через силу, заставлял себя». Такое состояние обходилось в течение нескольких часов. С этого времени становился активным, «почти таким, как до болезни». Каждый день с приятелями ездил на площадку экстремального велосипедного спорта, исполнял сложные трюки. Охотно гулял. Много читал. Рисовал. Помогал матери по хозяйству. Однако к учебе в вузе не вернулся.
В августе 2014 г. (24 года) был повторно амбулаторно осмотрен в Клинике психиатрии им. С.С.Корсакова с диагнозом «шизотипическое расстройство (вялотекущая шизофрения). Неполная лекарственная ремиссия. Апатическая субдепрессия». При осмотре: одет аккуратно. Спокоен. Улыбается врачам. Беседует с доверием и теплотой. Благодарит за помощь. Описывает утреннюю подавленность, которая возникает «не каждый день». Рассказывает, что в такие периоды ощущает «апатию», «ничего не хочется делать», «мрачновато». Добавляет, что эти состояния нельзя сравнить с теми, которые были год назад: «сейчас гораздо легче». Говорит, что мысли о суициде не появляются. О навязчивых мыслях говорит как о давно прошедшем: «почти о них забыл». Считает свое состояние стабильным в течение последнего полугода. Доволен им, но спрашивает врачей, нельзя ли избавить его от утренней «апатии».
После осмотра флуоксетин был отменен. Назначен сертралин15 100 мг/сут. Продолжил принимать клозапин
200 мг/сут. После изменения терапии состояние больного улучшилось в течение 3 мес. При очередном осмотре в Клинике психиатрии им. С.С.Корсакова: спокоен. Улыбается. Говорит, что утренняя «подавленность совсем исчезла». Рассказывает: «просыпаюсь бодрый, в хорошем настроении», «мрачных мыслей нет», «после того, как проснулся, сразу могу что-то делать». Суточных колебаний настроения не описывает. Лишь добавляет, что «иногда трудно сосредоточиться», «это мешает читать». Хочет продолжить обучение в вузе. Просит мать поехать с ним в вуз, чтобы выяснить, что нужно сделать, чтобы продолжить учиться.
В описанном наблюдении обращает внимание явление терапевтической резистентности психопатологической симптоматики к терапии психотропными средствами. Применение антипсихотических средств (трифлуоперазин, рисперидон, оланзапин, кветиапин) и антидепрессантов (кломипрамин, мапротилин, миртазапин, пароксетин) в различных сочетаниях в течение года было фактически неэффективным. Значительное улучшение состояния больного было достигнуто лишь при применении комбинации клозапина и флуоксетина. Однако 8-месячная терапия этими средствами не привела к формированию полной лекарственной ремиссии. Отмечалось сохранение депрессивной симптоматики в виде апатической субдепрессии в утренние часы. Отмена флуоксетина и назначение сертралина привели к дальнейшему улучшению состояния больного в течение 3 мес с полным исчезновением признаков депрессивного аффекта, что, вероятно, связано с большей эффективностью сертралина (по сравнению с эффективностью флуоксетина) при тяжелых депрессиях [45]. Обращает внимание хорошая переносимость больными комбинации клозапина и сертралина, несмотря на то, что прежняя терапия различными атипичными нейролептиками и антидепрессантами сопровождалась развитием субъективно тягостной симптоматики нейролептического синдрома.
Таким образом, результаты проведенных исследований и представленного клинического наблюдения свидетельствуют об эффективности и хорошей переносимости терапии сертралином (в комбинации с нейролептиками) у больных шизофренией, состояние которых определяется депрессивной симптоматикой в период лекарственной ремиссии. Полученные данные позволяют рекомендовать широкое применение сертралина для лечения этой группы больных. Перспективным направлением для дальнейших научных исследований представляется изучение эффективности терапии сертралином в зависимости от психопатологических особенностей депрессии в период лекарственной ремиссии шизофрении.
Сведения об авторах
Данилов Дмитрий Сергеевич – д-р мед. наук, зав. отд-нием Клиники психиатрии им. С.С.Корсакова УКБ №3 ГБОУ ВПО Первый МГМУ им. И.М.Сеченова, вед. науч. сотр. НОКЦ Психическое здоровье ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России. E-mail: clinica2001@inbox.ru
Магомедова Диана Олеговна – очный аспир. каф. психиатрии и наркологии лечебного фак. ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России
15Применялись препараты Азалептин и Золофт.
Ключевые слова: антидепрессанты, селективные ингибиторы обратного захвата серотонина, сертралин, шизофрения, депрессия, лекарственная ремиссия.
Sertraline therapy efficacy for schizophrenic patients with depressive symptoms during therapeutic remission
D.S.Danilov1,2, D.O.Magomedova3
1S.S.Korsakov Clinic of Psychiatry, the University Clinical Hospital №3, I.M.Sechenov First Moscow State Medical University, Ministry of Health of Russia;
2Mental Health Research, Education and Clinical Center, I.M.Sechenov First Moscow State Medical University, Ministry of Health of Russia;
3Department of Psychiatry and Narcology, I.M.Sechenov First Moscow State Medical University, Ministry of Health of Russia
Summary. There is analysis presented of studies results indicating the sertraline efficacy for schizophrenia patients with depression during the period of therapeutic remission. The clinical observation description is presented showing the sertraline therapy effectiveness for patient with sluggish schizophrenia (schizotypal disorder) with depressive symptoms during period of incomplete therapeutic remission. The conclusion is made about the rationality of sertraline usage for the treatment of schizophrenic patients with depression during the period of therapeutic remission.
Key words: antidepressants, selective serotonin reuptake inhibitors, sertraline, schizophrenia, depression, therapeutic remission.
Практика применения антидепрессантов (в комбинации с нейролептиками) для ослабления депрессивной симптоматики у больных шизофренией традиционна для отечественной и зарубежной психиатрии. Результаты исследования, проведенного в России, показывают, что антидепрессанты используются в 50% случаев заболевания [2]. Данные, полученные в исследовании французских психиатров, свидетельствуют, что антидепрессанты применяются у 51% больных [13]. Исследователи из США сообщают об использовании антидепрессантов более чем в 30% случаев болезни [37]. Широкая практика терапии антидепрессантами (в комбинации с нейролептиками) обусловлена высокой распространенностью депрессивной симптоматики у больных шизофренией, которая, по разным оценкам, составляет от 25 до 60% [43, 44].
В настоящее время при лечении шизофрении из всех групп антидепрессантов наиболее часто предпочтение отдается селективным ингибиторам обратного захвата серотонина (СИОЗС). Это связано не только с распространенной точкой зрения о сопоставимости силы их лечебных эффектов с силой лечебных эффектов других антидепрессантов при более благоприятном общем профиле переносимости, но и с данными о большей безопасности их применения именно при шизофрении. Неоднократно отмечалась вероятность усиления тяжести продуктивных (особенно психотических) расстройств у больных шизофренией при лечении трициклическими антидепрессантами [17, 25, 29]. Накопленный к настоящему времени опыт свидетельствует, что при применении СИОЗС риск обострения заболевания минимален [9]. Благоприятный общий профиль переносимости этой группы антидепрессантов (особенно отсутствие холинолитического и адренолитического действия) определяет низкую вероятность «суммирования» их побочных эффектов с побочными эффектами антипсихотических средств, которые применяются в качестве основной терапии шизофрении.
Анализ данных литературы свидетельствует об опыте лечения шизофрении всеми представителями СИОЗС. Однако число исследований неравнозначно для разных средств (табл. 1).

В 2006 г. французские исследователи сделали вывод, что наиболее внушительный опыт лечения больных шизофренией, состояние которых определяется депрессией, накоплен только в отношении сертралина [28]. За последние годы число исследований эффективности терапии разными СИОЗС увеличилось
(в том числе за счет расширения числа исследований, в которых изучалась эффективность терапии в отношении различных проявлений шизофрении, а не только депрессивной симптоматики). Однако внимание исследователей по-прежнему в большей степени сосредоточено на оценке эффективности терапии сертралином. В рамках настоящей статьи представлены результаты зарубежных исследований, спланированных и проведенных с учетом принципов доказательной медицины, посвященных оценке эффективности этого серотонинергического антидепрессанта при лечении больных шизофренией, состояние которых определяется депрессивной симптоматикой (табл. 2).

Первое исследование эффективности терапии сертралином у больных шизофренией с депрессивной симптоматикой было проведено в 1998 г. [24]. Турецкие психиатры сравнивали эффективность применения сертралина и имипрамина у больных шизофренией с «постпсихотической депрессией»1. До начала исследования все больные принимали нейролептики и корректоры антихолинергического действия. В дополнение к этой терапии им назначалось плацебо с целью исключения из исследования случаев ослабления симптомов депрессии в результате плацебо-эффекта. Пациенты, у которых в течение 10 дней его приема тяжесть депрессии снижалась более чем на 50% (при оценке по шкале депрессии Гамильтона), в исследование не включались. После завершения плацебо-периода в результате рандомизации были сформированы 2 группы больных, сопоставимые по демографическим и клиническим характеристикам, а также по особенностям схемы антипсихотической терапии и терапии корректорами. Больным 1-й группы назначался сертралин в дозе 50 мг/сут
(в сочетании с нейролептиками и корректорами). Пациенты 2-й группы принимали имипрамин в дозе 150 мг/сут (в сочетании с нейролептиками и корректорами). Длительность наблюдения составила 5 нед. Тяжесть депрессии оценивалась по шкале депрессии Гамильтона (HAM-D).
Динамическое наблюдение показало, что в обеих группах больных отмечалось ослабление тяжести депрессии. Однако терапия сертралином приводила к более быстрому улучшению их состояния, чем лечение имипрамином. При приеме сертралина статистически значимые различия среднего балла шкалы депрессии Гамильтона (по сравнению с исходным уровнем) выявлялись через 2 нед (р<0,05), тогда как при применении имипрамина – через
4 нед наблюдения (р<0,05)2. Редукция среднего балла по шкале депрессии Гамильтона на 50% или более от исходного уровня (этот показатель обычно рассматривается в качестве порогового критерия терапевтического эффекта при лечении антидепрессантами) в обеих группах достигалась через 4 нед лечения. Через 5 нед наблюдения ослабление тяжести депрессии при лечении сертралином и имипрамином становилось сопоставимым. Важно, что при приеме имипрамина было отмечено 2 (10%) случая развития психотической симптоматики, хотя в течение
2 лет до начала исследования состояние этих больных оставалось стабильным. Случаев обострения психоза при лечении сертралином не наблюдалось. Одновременно в группе больных, принимавших сертралин, были значительно менее выражены соматические побочные эффекты терапии.
В результате проведенного исследования авторы пришли к заключению о сопоставимой эффективности сертралина и имипрамина при лечении больных шизофренией, состояние которых определяется симптоматикой «постпсихотической депрессии». К преимуществам терапии сертралином они отнесли раннее наступление терапевтического эффекта, отсутствие риска развития обострения шизофрении и более благоприятный профиль соматотропной переносимости.
В 2002 г. канадские психиатры опубликовали данные исследования, в котором изучалась эффективность сертралина при лечении больных «хронической» шизофренией и шизоаффективным психозом [14]. В исследование были отобраны пациенты, состояние которых наряду с признаками шизофрении соответствовало критериям «большой депрессии». Психическое состояние всех больных было «стабильным» перед началом исследования, а его тяжесть была такова, что лечение проводилось амбулаторно. Все больные принимали только нейролептики без изменения их доз. В течение недели до начала исследования им назначалась терапия антихолинергическими средствами с целью исключения случаев нейролептической депрессии. После этого периода больные принимали сертралин в дозе 50 мг/сут (в сочетании с нейролептиками и корректорами). Через 4 нед в случае недостаточного ослабления тяжести депрессии доза могла повышаться до 100 мг/сут. Длительность наблюдения составила 6 нед. Динамическая оценка тяжести депрессии проводилась при помощи шкалы Калгари (CDSS) – инструмента, специально разработанного для оценки выраженности депрессии у больных шизофренией, и шкалы депрессии Гамильтона (HAM-D).
В процессе терапии сертралином было отмечено ослабление тяжести депрессии. Средний балл шкалы Калгари у больных, принимавших сертралин, снизился с 14,8 до 8,63. Сходные результаты были получены при оценке состояния больных по шкале депрессии Гамильтона. Число респондеров (снижение тяжести депрессии по крайней мере на 50% от исходного уровня) составило около 43% (при оценке тяжести депрессии по шкале Калгари) и около 29% (при оценке тяжести депрессии по шкале депрессии Гамильтона). Важно, что в процессе наблюдения не было отмечено случаев усиления тяжести продуктивных расстройств.
Результаты проведенного исследования свидетельствуют об эффективности и безопасности терапии сертралином больных «хронической» шизофренией в период стабильности их психического состояния, определяющегося депрессивной симптоматикой. Авторы допускают, что применение более высокой дозы сертралина, чем та, которая была использована в проведенном исследовании (100 мг/сут), может сопровождаться развитием более выраженного терапевтического эффекта.
Североирландские психиатры в 2003 г. опубликовали результаты исследования эффективности сертралина у больных «хронической» шизофренией [30]. Психическое состояние всех пациентов было стабильным в течение полугода до начала исследования. Наряду с симптомами шизофрении оно определялось выраженной депрессивной симптоматикой. В течение 2 мес до начала исследования больные принимали только нейролептики и антихолинергические средства в неизменных дозах. После начала исследования в дополнение к основной терапии им назначался сертралин в дозе 50 мг/сут (в течение 4 нед), а затем в дозе 100 мг/сут (также в течение 4 нед). Исследование длилось 8 нед. Оценка выраженности депрессивной симптоматики осуществлялась одновременно при помощи нескольких стандартизированных инструментов.
1В соответствии с традиционным для российской психиатрии пониманием закономерностей течения шизофрении и механизмов синдромообразования при этом заболевании состояние обследованных больных соответствовало критериям лекарственной ремиссии. Такая квалификация состояния также справедлива в отношении больных, составивших материал всех исследований, результаты которых будут приведены ниже.
2Познакомить читателя с точными количественными результатами невозможно, поскольку бóльшая их часть приведена авторами этого исследования в графическом виде.
3Познакомить читателя со значениями величин стандартного отклонения или доверительного интервала невозможно, поскольку авторами этого исследования они не приведены.
На основании результатов проведенного исследования его авторы пришли к заключению об эффективности терапии сертралином больных «хронической шизофренией», психическое состояние которых «стабильно» и определяется депрессивной симптоматикой. Неизменность при лечении сертралином тяжести негативной и экстрапирамидной симптоматики свидетельствует об «истинности» антидепрессивного эффекта терапии.
Об эффективности сертралина при лечении депрессии у больных шизофренией свидетельствуют результаты исследования, опубликованные в 2012 г. иранскими психиатрами [32]. Они обследовали больных шизофренией, состояние которых соответствовало критериям «постпсихотической депрессии». Состояние всех больных было стабильным в течение 1 мес до начала исследования. Все они принимали антипсихотические средства в неизменных дозах. Перед началом наблюдения проводилась рандомизация больных, в результате которой были сформированы 2 группы. Обе группы были сопоставимы по демографическим, социальным и клиническим характеристикам. Больным 1-й группы назначался сертралин (в комбинации с нейролептиками) в дозе 50 мг/сут с ее повышением до 100 мг/сут через 4 нед наблюдения. Если через 8 нед эффективность терапии оценивалась как недостаточная, доза сертралина повышалась до 200 мг/сут. Больные 2-й группы принимали плацебо (в сочетании с нейролептиками). Наблюдение продолжалось 12 нед. Эффективность терапии оценивалась при помощи шкалы Калгари (CDSS) и шкалы общей оценки функционирования (GAF).
Динамическая оценка показала, что 12-недельная терапия сертралином приводила к ослаблению тяжести депрессии. Ее выраженность по шкале Калгари составляла 12,2±3,45, 10,6±2,7 и 9,2±2,7 балла – исходно, через 8 и
12 нед наблюдения. Статистически значимые различия по сравнению с исходным уровнем отмечались через 12 нед терапии (р<0,05). При приеме плацебо выраженность депрессивной симптоматики практически не менялась. Терапия сертралином приводила к более выраженному улучшению состояния больных, чем применение плацебо. Тяжесть депрессии по шкале Калгари через 12 нед наблюдения составила 9,2±2,7 и 11,8±2,6 балла (р=0,001) в 1 и 2-й группах. Несмотря на различие динамики депрессивной симптоматики у больных, принимавших сертралин и плацебо, при оценке по общей шкале функционирования различий между группами не наблюдалось. Также между группами не было выявлено различий тяжести экстрапирамидных проявлений нейролептического синдрома.
Подводя итоги результатам исследования, его авторы делают заключение об эффективности терапии сертралином больных шизофренией с «постпсихотической депрессией». Они настаивают на надежности полученных данных в связи с применением специальных инструментов (шкала Калгари для оценки депрессии при шизофрении), позволяющих отграничить депрессивную симптоматику от иных расстройств, имитирующих ее (негативные симптомы, психические проявления нейролептического синдрома). Отсутствие различий между группами при оценке «функционирования» больных авторы объясняют тем, что использованные инструменты недостаточно чувствительны для выявления произошедших изменений, которые «были клинически очевидными».
Обобщение результатов исследований, проведенных в настоящее время, свидетельствует об эффективности сертралина при лечении больных шизофренией, состояние которых определяется депрессивной симптоматикой в период лекарственной ремиссии. Важно, что методика этих исследований (одновременная оценка динамики тяжести депрессии, негативных и экстрапирамидных расстройств, оценка тяжести депрессии по шкале депрессии Калгари при шизофрении, исключение из исследований больных с психическими проявлениями нейролептического синдрома и др.) позволяет нивелировать возможность искажения их результатов из-за известных методологических сложностей [1, 10] разграничения депрессивной симптоматики, негативных расстройств и психических проявлений нейролептического синдрома.
К сожалению, представленные результаты пока не позволяют судить о зависимости эффективности терапии от особенностей психопатологической структуры депрессивного синдрома6 и генеза7 депрессии у больных шизофренией. Остается надеяться, что эти вопросы будут разрешены в дальнейших исследованиях.
Важно, что данные, полученные в результате проведенных исследований, свидетельствуют об отсутствии различий переносимости и безопасности терапии комбинацией сертралина и нейролептиками и антипсихотической монотерапии. Это наблюдение справедливо в отношении спектра и выраженности неврологических расстройств, психических и соматических проявлений нейролептического синдрома. Особенно необходимо отметить, что ни у одного больного, принимавшего сертралин, не было отмечено развития обострения психотической симптоматики. С теоретических позиций благоприятный профиль переносимости и безопасности комбинированной терапии сертралином и нейролептиками объясняется отсутствием их прямого фармакодинамического и фармакокинетического взаимодействия [26, 27, 38, 39]. Например, экспериментальные данные свидетельствуют о незначительном влиянии сертралина (по сравнению с другими СИОЗС) на систему цитохрома Р-450.
В завершение обсуждения вопроса оценки эффективности сертралина при лечении больных шизофренией, состояние которых определяется депрессивной симптоматикой, целесообразно привести описание одного клинического наблюдения. Оно свидетельствует не только об эффективности терапии сертралином у больного шизофренией в период лекарственной ремиссии, но и о различии эффективности применения сертралина и флуоксетина.
Клинический случай
Больной Т., 1990 года рожденияНаследственная отягощенность психическими заболеваниями не выявляется. Родился вторым ребенком от нормально протекавшей беременности. В раннем детстве развивался без особенностей. Ходил в детский сад. Рос «добрым» и «послушным». Читать и считать научился до школы. В школу пошел в 7 лет. Учился прилежно. Среди сверстников было несколько друзей. Хорошо рисовал, занимался в художественной школе. Посещал секции карате и волейбола, студию бальных танцев. Много читал, любил приключенческие романы. В 15 лет увлекся экстремальным велосипедным спортом. Занимал призовые места на городских соревнованиях.
До 10 лет страдал ночным энурезом. К врачам не обращались, состояние обошлось само. До 12 лет боялся темноты, засыпал только с включенным светом. В 13 лет появились опасения: выключил ли утюг, свет и газ, закрыл ли дверь. Возвращался домой и перепроверял. В 15 лет снизилась успеваемость. Был претендентом на золотую медаль, но получить ее не смог. Окончил школу «с четверками».
В 17 лет поступил в строительный вуз на вечернее отделение. Подрабатывал официантом в кафе. Был освобожден от службы в армии в связи с язвенной болезнью. Учиться «не нравилось», и через год (18 лет) перевелся в художественный вуз. Продолжил обучение на дневном отделении. Вскоре его оставил. Еще через год (19 лет) поступил на заочное отделение филологического вуза. Сейчас числится на 5-м курсе.
В 17 лет появились опасения за жизнь родных, что совпало с гибелью дяди в автокатастрофе. Возникали мысли, что отец «может упасть и умереть», «на мать нападут грабители». В 19 лет появился страх, что в метро его случайно столкнут с платформы, отходил в ее центр. Стали возникать мысли, что сам может броситься на рельсы. Боролся с ними. Пытался уйти дальше от «опасного места». Стал размышлять: «что лучше – быть хорошим или веселым?».
Продолжал размышления: «если быть веселым – значит, не обязательно хорошим, а хорошим – значит, не обязательно веселым».
Когда больному было 20 лет, умер его отец. Со слов матери, это событие внешне перенес спокойно. Сам больной рассказывает, что внутренне переживал утрату, но «старался не проявлять чувств». Стал опасаться за свое здоровье. Возникали состояния, когда испытывал страх умереть от сердечного приступа. Появились мысли, что может нанести повреждения себе и окружающим острыми предметами. Боролся с ними. Прятал ножи и карандаши. Своими переживаниями ни с кем не делился. Несмотря на такое состояние, продолжал учиться, рисовал, занимался экстремальным велосипедным спортом. Во время трюков «становилось легче», «мысли отступали».
В 22 года состояние еще более ухудшилось. Много лежал. Перестал общаться с родными. О своих переживаниях им не рассказывал. В это время с помощью матери и сестры впервые обратился к психиатру по месту жительства.
Амбулаторно принимал алпразолам и мапротилин8, но без эффекта.
В июле 2012 г. (22 года) впервые был госпитализирован в психиатрический стационар федерального подчинения с диагнозом «обсессивно-компульсивное расстройство». При поступлении: «страхи острых предметов, карандашей», «боится выходить из дома или оставаться один», «беспокоят навязчивые воспоминания о негативных моментах жизни на высоте страхов, опасения потерять над собой контроль и причинить вред», «настроение снижено», «трудно заснуть». Лечился в отделении общего типа в течение 3 мес. Получал терапию кветиапином 300 мг/сут, пароксетином 50 мг/сут9, транквилизаторами и корректорами. Состояние улучшилось: «редуцировалась тревога, купировались обсессивно-компульсивные расстройства». Отмечалось легкое возникновение экстрапирамидной симптоматики при приеме кветиапина. Продолжил лечение в режиме дневного стационара еще в течение 2 мес. Принимал кветиапин до 300 мг/сут, пароксетин до
60 мг/сут, кломипрамин до 100 мг/сут10, транквилизаторы и корректоры. В конце декабря 2012 г. (22 года) при очередном осмотре «сообщил, что беспокоят суицидальные мысли», «представляет, как повесится в лесу», но «готов продолжить жить из чувства долга». Для продолжения лечения был переведен в психиатрический стационар по месту жительства. Лечился в течение 12 дней с диагнозом «обсессивно-компульсивное расстройство». Принимал рисперидон 4 мг/сут, миртазапин 30 мг/сут, кломипрамин
50 мг/сут11. Во время лечения «закатывались глаза», «руки дрожали». Был выписан по настоянию матери.
После выписки проживал дома. Наблюдался психиатром амбулаторно. Принимал рисперидон 4 мг/сут, миртазапин 30 мг/сут, кломипрамин 50 мг/сут. Несмотря на лечение, «опасался нанести самоповреждения», «настроение оставалось сниженным», «потерял веру в излечение». В это время читал медицинскую литературу, пытаясь «понять, что происходит». Весной 2013 г. (23 года) рисперидон был отменен. Назначен кветиапин12. Состояние еще более ухудшилось.
В апреле 2013 г. (23 года) был повторно стационирован в районную психиатрическую больницу с диагнозом «шизотипическое расстройство». При поступлении: «скован», «грустен», «тревожен», «боится острых предметов», «просыпаясь утром, думает о том, что опять бессмысленный день», «ком в горле», «душа болит», «делится мыслями о суициде, которые помимо воли мучают его». Лечился в течение
2 мес. Получал терапию трифлуоперазином до 12 мг/сут, рисперидоном до 4 мг/сут, оланзапином до 10 мг/сут, кломипрамином до 150 мг/сут13, транквилизаторами и корректорами. После приема лекарств «ломило тело». На фоне лечения (по наблюдению врачей) психическое состояние несколько улучшилось: «суицидальные мысли дезактуализировались, стал более активным». Однако позже сам больной говорил, что состояние не менялось, скрывал от врачей свои переживания. Был выписан.
После выписки недолго принимал оланзапин 15 мг/сут, кломипрамин 175 мг/сут и корректоры. Однако лечиться быстро прекратил, так как лекарства «не помогали». Все время проводил дома. Учиться не мог. Заниматься велосипедным спортом и рисованием совсем перестал.
В сентябре 2013 г. (23 года) обратился в Клинику психиатрии им. С.С.Корсакова. Был госпитализирован с диагнозом «шизотипическое расстройство (вялотекущая шизофрения) с депрессивным аффектом, неврозоподобной симптоматикой и нарушениями стройности мышления». При поступлении: входит настороженно. Выражение лица страдальческое, хотя в ответ на шутку улыбается. Теребит пальцы рук. Говорит тихо. Сразу начинает рассказывать о «мыслях о суициде». Заявляет, что ему: «надоело бороться с собой, принимать лекарства, ведь можно за 2 мин с помощью повешения отмучиться один раз». Говорит, что обдумывает, как лучше это сделать. Рассказывает, что «все вокруг стало темным, грязным», «ощущение, что положили в гроб и не могу выбраться». Обращает внимание на «тяжесть», «распирание» в груди. Описывает ощущение измененности себя и окружающего: «стал другим – плохим», «не чувствую эмоций к близким», «раздражительный», «замкнутый», «краски поблекли, не чувствую вкуса пищи». Рассказывает, что постоянно сомневается, выключил ли дома свет, газ, воду, что возвращается, чтобы проверить. Удается узнать, что возникает «путаница мыслей», «трудно сосредоточиться», «мысли обрываются». Описывает, что раньше было много страхов: боялся, что упадет на рельсы, что его толкнут прохожие, что сам не выдержит и прыгнет вниз, бросится под машину или общественный транспорт, боялся ножей и карандашей. Говорит, что сейчас эти страхи полностью прошли. Просит врачей о помощи, хотя добавляет, что в лечение не верит, так как раньше оно не помогало. При психологическом обследовании: нарушения мышления по эндогенному типу (искажение логики суждений, соскальзывания, неравномерность уровня обобщения с опорой на малосущественные признаки). Находился в стационаре в течение 3 мес. Принимал терапию клозапином 200 мг/сут, флуоксетином 20 мг/сут14, корректорами (в связи с развитием легких проявлений экстрапирамидной симптоматики).
4Здесь и далее авторами исследования приводится величина стандартного отклонения.
5Здесь и далее авторами исследования приводится величина стандартного отклонения.
6Отечественными психиатрами описаны различные варианты структуры депрессивного синдрома у больных шизофренией в период лекарственной ремиссии [5, 7, 11, 12].
7Неоднократно обсуждалось, что депрессии, развивающиеся у больных шизофренией в период лекарственной ремиссии («постпсихотические депрессии»), неоднородны по своей природе. Указывается на возможность их эндогенного происхождения и на значение психогенного фактора (например, реакции личности на болезнь) [3, 4, 8, 11].
8Применялись препараты Алпразолам и Лудиомил.
9Применялись препараты Сероквель и Паксил.
10Применялись препараты Сероквель, Паксил и Анафранил.
11Применялись препараты Рисполепт, Миртазонал и Анафранил.
12Применялся препарат Сероквель.
13Применялись препараты Трифтазин, Риссет, Заласта и Анафранил.
14Применялись препараты Азалептин и Флуоксетин.
После выписки проживал дома с матерью и сестрой.
В течение 8 мес принимал терапию клозапином 200 мг/сут, флуоксетином 20 мг/сут, корректорами. Навязчивые опасения, размышления и суицидальные мысли более не появлялись. Однако по-прежнему по утрам чувствовал «подавленность» и «тяжесть в груди». В это время суток «все делал с трудом, через силу, заставлял себя». Такое состояние обходилось в течение нескольких часов. С этого времени становился активным, «почти таким, как до болезни». Каждый день с приятелями ездил на площадку экстремального велосипедного спорта, исполнял сложные трюки. Охотно гулял. Много читал. Рисовал. Помогал матери по хозяйству. Однако к учебе в вузе не вернулся.
В августе 2014 г. (24 года) был повторно амбулаторно осмотрен в Клинике психиатрии им. С.С.Корсакова с диагнозом «шизотипическое расстройство (вялотекущая шизофрения). Неполная лекарственная ремиссия. Апатическая субдепрессия». При осмотре: одет аккуратно. Спокоен. Улыбается врачам. Беседует с доверием и теплотой. Благодарит за помощь. Описывает утреннюю подавленность, которая возникает «не каждый день». Рассказывает, что в такие периоды ощущает «апатию», «ничего не хочется делать», «мрачновато». Добавляет, что эти состояния нельзя сравнить с теми, которые были год назад: «сейчас гораздо легче». Говорит, что мысли о суициде не появляются. О навязчивых мыслях говорит как о давно прошедшем: «почти о них забыл». Считает свое состояние стабильным в течение последнего полугода. Доволен им, но спрашивает врачей, нельзя ли избавить его от утренней «апатии».
После осмотра флуоксетин был отменен. Назначен сертралин15 100 мг/сут. Продолжил принимать клозапин
200 мг/сут. После изменения терапии состояние больного улучшилось в течение 3 мес. При очередном осмотре в Клинике психиатрии им. С.С.Корсакова: спокоен. Улыбается. Говорит, что утренняя «подавленность совсем исчезла». Рассказывает: «просыпаюсь бодрый, в хорошем настроении», «мрачных мыслей нет», «после того, как проснулся, сразу могу что-то делать». Суточных колебаний настроения не описывает. Лишь добавляет, что «иногда трудно сосредоточиться», «это мешает читать». Хочет продолжить обучение в вузе. Просит мать поехать с ним в вуз, чтобы выяснить, что нужно сделать, чтобы продолжить учиться.
В описанном наблюдении обращает внимание явление терапевтической резистентности психопатологической симптоматики к терапии психотропными средствами. Применение антипсихотических средств (трифлуоперазин, рисперидон, оланзапин, кветиапин) и антидепрессантов (кломипрамин, мапротилин, миртазапин, пароксетин) в различных сочетаниях в течение года было фактически неэффективным. Значительное улучшение состояния больного было достигнуто лишь при применении комбинации клозапина и флуоксетина. Однако 8-месячная терапия этими средствами не привела к формированию полной лекарственной ремиссии. Отмечалось сохранение депрессивной симптоматики в виде апатической субдепрессии в утренние часы. Отмена флуоксетина и назначение сертралина привели к дальнейшему улучшению состояния больного в течение 3 мес с полным исчезновением признаков депрессивного аффекта, что, вероятно, связано с большей эффективностью сертралина (по сравнению с эффективностью флуоксетина) при тяжелых депрессиях [45]. Обращает внимание хорошая переносимость больными комбинации клозапина и сертралина, несмотря на то, что прежняя терапия различными атипичными нейролептиками и антидепрессантами сопровождалась развитием субъективно тягостной симптоматики нейролептического синдрома.
Таким образом, результаты проведенных исследований и представленного клинического наблюдения свидетельствуют об эффективности и хорошей переносимости терапии сертралином (в комбинации с нейролептиками) у больных шизофренией, состояние которых определяется депрессивной симптоматикой в период лекарственной ремиссии. Полученные данные позволяют рекомендовать широкое применение сертралина для лечения этой группы больных. Перспективным направлением для дальнейших научных исследований представляется изучение эффективности терапии сертралином в зависимости от психопатологических особенностей депрессии в период лекарственной ремиссии шизофрении.
Сведения об авторах
Данилов Дмитрий Сергеевич – д-р мед. наук, зав. отд-нием Клиники психиатрии им. С.С.Корсакова УКБ №3 ГБОУ ВПО Первый МГМУ им. И.М.Сеченова, вед. науч. сотр. НОКЦ Психическое здоровье ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России. E-mail: clinica2001@inbox.ru
Магомедова Диана Олеговна – очный аспир. каф. психиатрии и наркологии лечебного фак. ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России
15Применялись препараты Азалептин и Золофт.
Список исп. литературыСкрыть список1. Аддингтон Д. Депрессия при шизофрении. Соц. и клин. психиатрия. 2006; 16 (2): 5–9.
2. Андрусенко М.П., Морозова М.А. Комбинированное использование антидепрессантов и нейролептиков при аффективных расстройствах и шизофрении: показания к назначению, побочные эффекты и осложнения. Психиатр. и психофармакотер. 2001; 3 (1): 4–9.
3. Будза В.Г., Антохин Е.Ю. Проблема депрессии при шизофрении (обзор 2): типология и течение постшизофренических депрессий. Психиатр. и психофармакотер. 2014; 16 (2): 47–53.
4. Будза В.Г., Антохин Е.Ю. Проблема депрессии при шизофрении (обзор – сообщение первое): возможные механизмы. Психиатр. и психофармакотер. 2014; 16 (1): 53–62.
5. Вишневская О.А. Особенности депрессии в период ремиссии шизофрении и социальное функционирование больных. Автореф. дис. ... канд. мед. наук. СПб., 2013.
6. Данилов Д.С. От флуоксетина до эсциталопрама: сорокалетняя история селективных ингибиторов обратного захвата серотонина и их значение для клинической практики на современном этапе развития психофармакотерапии депрессий. Дневник психиатра. 2014; 2: 4–7.
7. Кинкулькина М.А. Депрессии при различных психических расстройствах (клиника и лечение). Автореф. дис. ... д-ра мед. наук. М., 2007.
8. Конева О.В. Постшизофреническая депрессия: клинические, реабилитационные и адаптационные аспекты. Автореф. дис. ... канд. мед. наук. Томск, 2009.
9. Мазо Г.Э., Бубнова Ю.С. Депрессия при шизофрении: диагностика и терапия. Журн. неврол. и психиатр. им. С.С.Корсакова. 2013; 113 (3): 90–3.
10. Цыганков Б.Д., Овсянников С.А., Ханнанова А.Н. Методологические подходы к оценке негативной симптоматики при шизофрении в процессе психофармакотерапии. Журн. неврол. и психиатр. им. С.С.Корсакова. 2009; 109 (11): 101–6.
11. Чайка Ю.Ю. Типология и динамика постшизофренических депрессий. Український вісник психоневрології 1999; 7 (3): 130–4.
12. Шумская К.Н. Постшизофренические депрессии (психопатологические особенности и вопросы типологии, клинические подходы, терапевтические особенности). Автореф. дис. ... канд. мед. наук. М., 1999.
13. Acquaviva E, Gasquet I, Falissard B. Psychotropic combination in schizophrenia. Europ J Clin Pharmacol 2005; 61: 855–61.
14. Addington D, Addington J, Patten S et al. Double-blind, placebo-controlled comparison of the efficacy of sertraline as treatment for a major depressive episode in patients with remitted schizophrenia.
J Clin Psychopharmacol 2002; 22 (1): 20–5.
15. Arango C, Kirkpatrick B, Buchanan RW. Fluoxetine as an adjunct to conventional antipsychotic treatment of schizophrenia patients with residual symptoms. J Nerv Ment Dis 2000; 188: 50–3.
16. Buchanan RW, Kirkpatrick B, Bryant N et al. Fluoxetine augmentation of clozapine treatment in patients with schizophrenia. Am
J Psychiat 1996; 153 (12): 1625–7.
17. Dufresne RL, Kass DJ, Becker RE. Bupropion and thiothixene vs. placebo and thiothixene in the treatment of depression in schizophrenia. Drug Development Research 1988; 12: 259–66.
18. Friedman JI, Ocampo R, Elbaz Z et al. The effect of сitalopram adjunctive treatment added to atypical antipsychotic medications for cognitive performance in patients with schizophrenia. J Clin Psychopharmacol 2005; 25 (3): 237–42.
19. Goff DC, Midha KK, Sarid-Segal O et al. A placebo-controlled trial of fluoxetine added to neuroleptic in patients with schizophrenia. Psychopharmacol (Berl) 1995; 117 (4): 417–23.
20. Han PJ, Paik YS, Oh SW et al. The effect of paroxetine in chronic schizophrenic in patients with depressive symptoms: a double-blind placebo-controlled study. J Korean Neuropsychiatric Association 2000; 39 (4): 774–86.
21. Hinkelmann K, Yassouridis A, Kellner M et al. No effects of antidepressants on negative symptoms in schizophrenia. J Clin Psychopharmacol 2013; 33 (5): 686–90.
22. Iancu I, Tschernihovsky E, Bodner E et al. Escitalopram in the treatment of negative symptoms in patients with chronic schizophrenia: a randomized double-blind placebo-controlled trial. Psychiat Research 2010; 179 (1): 19–23.
23. Jockers-Scherübl MC, Bauer A, Godemann F et al. Negative symptoms of schizophrenia are improved by the addition of paroxetine to neuroleptics: a double-blind placebo-controlled study. International Clin Psychopharmacol 2005; 20 (1): 27–31.
24. Kirli S, Caliskan M. A comparative study of sertraline versus imipramine in postpsychotic depressive disorder of schizophrenia. Schizophrenia Research 1998; 33 (1–2): 103–11.
25. Kramer MS, Vogel WH, Di Johnson C et al. Antidepressants in «depressed» schizophrenic in patients. A controlled trial. Arch Gen Psychiat 1989; 46 (10): 922–8.
26. Lee MS, Han CS, You YW et al. Co-administration of sertraline and haloperidol. Psychiat Clin Neurosciences 1998; 52 (Suppl.): 193–8.
27. Lee MS, Kim YK, Lee SK et al. A double-blind study of adjunctive sertraline in haloperidol-stabilized patients with chronic schizophrenia. J Clin Psychopharmacol 1998; 18 (5): 399–403.
28. Micallef J, Fakra E, Blin O. Use of antidepressant drugs in schizophrenic patients with depression (article in French). Encephale 2006; 32 (2 Pt. 1): 263–9.
29. Moller HJ, von Zerssen D. Depression in schizophrenia. In: Handbook of studies on schizophrenia. Part 1 (eds. G.Burrows, T.Norman, G.Rubinstein). Amsterdam: Elsevier Science Publishers 1986;
pp. 183–91.
30. Mulholland C, Lynch G, King DJ et al. A double-blind, placebo-controlled trial of sertraline for depressive symptoms in patients with stable, chronic schizophrenia. J Psychopharmacol 2003; 17 (1): 107–12.
31. Niitsu T, Fujisaki M, Shiina A et al. A randomized, double-blind, placebo-controlled trial of fluvoxamine in patients with schizophrenia: a preliminary study. J Clin Psychopharmacol 2012; 32 (5): 593–601.
32. Omranifard V, Hosseini GM, Sharbafchi MR et al. Sertraline as an add on treatment for depressive symptoms in stable schizophrenia: a double-blind randomized controlled trial. J Research Med Sciences 2012; Special Issue (1): 1–7.
33. Salokangas RK, Saarijärvi S, Taiminen T et al. Citalopram as an adjuvant in chronic schizophrenia: a double-blind placebo-controlled study. Acta Psychiatrica Scandinavica 1996; 94 (3): 175–80.
34. Silver H, Barash I, Aharon N et al. Fluvoxamine augmentation of antipsychotics improves negative symptoms in psychotic chronic schizophrenic patients: a placebo-controlled study. Internat Clin Psychopharmacol 2000; 15 : 257–61.
35. Silver H, Nassar A. Fluvoxamine improves negative symptoms in treated chronic schizophrenia: an add-on double-blind, placebo-controlled study. Biolog Psychiat 1992; 31 (7): 698–704.
36. Silver H, Shmugliakov N. Augmentation with fluvoxamine but not maprotiline improves negative symptoms in treated schizophrenia: evidence for a specific serotonergic effect from a double-blind study.
J Clin Psychopharmacol 1998; 18 (3): 208–11.
37. Siris SG, Addington D, Azorin J et al. Depression in schizophrenia: recognition and management in the USA. Schizophrenia Research 2001; 47 (2–3): 185–97.
38. Spina E, Avenoso A, Salemi M et al. Plasma concentrations of clozapine and its major metabolites during combined treatment with paroxetine or sertraline. Pharmacopsychiat 2000; 33 (6): 213–7.
39. Spina E, D'Arrigo C, Migliardi G et al. Plasma risperidone concentrations during combined treatment with sertraline. Therapeutic Drug Monitoring 2004; 26 (4): 386–90.
40. Spina E, de Domenico P, Ruello C et al. Adjunctive fluoxetine in the treatment of negative symptoms in chronic schizophrenic patients. Internat Clin Psychopharmacol 1994; 9 (4): 281–5.
41. Usall J, López-Carrilero R, Iniesta R et al. Double-blind, placebo-controlled study of the efficacy of reboxetine and citalopram as adjuncts to atypical antipsychotics for negative symptoms of schizophrenia. J Clin Psychiat 2014; 75 (6): 608–15.
42. Vartiainen H, Tiihonen J, Putkonen A et al. Citalopram, a selective serotonin reuptake inhibitor, in the treatment of aggression in schizophrenia. Acta Psychiatrica Scandinavica 1995; 91 (5): 348–51.
43. Барроус Г.Д., Норман Т.Р. Аффективные расстройства при шизофрении. В кн.: Шизофрения. Изучение спектра психозов. Под ред. Р.Дж.Энсилл, С.Холлидей, Дж.Хигенботтэм. Пер. с англ. М.: Медицина, 2001; с. 223–32.
44. Уильямс Р. Депрессия у больных шизофренией. В кн.: Шизофрения. Изучение спектра психозов. Под ред. Р.Дж.Энсилл, С.Холлидей, Дж.Хигенботтэм. Пер. с англ. М.: Медицина, 2001;
с. 247–62.
45. Feiger AD, Flament MF, Boyer P et al. Sertraline versus fluoxetine in the treatment of major depression: a combined analysis of five double-blind comparator studies. Int Clin Psychopharmacol 2003; 18 (4): 203–10.


