Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2012
Опыт применения препарата Сероквель Пролонг у больных параноидной шизофренией в условиях дневного стационара психоневрологического диспансера №04 2012
Номера страниц в выпуске:46-51
Были изучены 28 пациентов параноидной шизофренией, получавшие Сероквель Пролонг в условиях дневного стационара ПНД. Наилучший результат получен при лечении аффективно-бредовых приступов, нарушении мышления, наименьший – при терапии возбуждения и псевдогаллюцинаторных расстройств. На фоне лечения улучшилось социальное функционирование больных, особенно в сфере межличностного общения.
Резюме. Были изучены 28 пациентов параноидной шизофренией, получавшие Сероквель Пролонг в условиях дневного стационара ПНД. Наилучший результат получен при лечении аффективно-бредовых приступов, нарушении мышления, наименьший – при терапии возбуждения и псевдогаллюцинаторных расстройств. На фоне лечения улучшилось социальное функционирование больных, особенно в сфере межличностного общения.
Ключевые слова: шизофрения, терапия шизофрении, Сероквель Пролонг, дневной стационар.
Experience with Seroquel Prolong in patients with paranoid schizophrenia in the daytime hospital of a psychoneurology dispensary
N.N.Petrova, O.A.Vishnevskaya, A.N.Gvozdetsky
Department of Psychiatry and Narcology, Medical Faculty, Saint Petersburg State University
Saint Petersburg Psychoneurology Dispensary Eight
Summary. Twenty-eight patients with paranoid schizophrenia receiving Seroquel Prolong in the daytime hospital of a psychoneurology dispensary were studied. The best result was obtained in the treatment of affective-delusional episodes and thought disorders and the worse one was in the therapy of agitation and pseudohallucinatory disorders. The treatment improved patients’ social functioning, in the sphere of interpersonal communication in particular.
Key words: schizophrenia, therapy for schizophrenia, Seroquel Prolong, daytime hospital.
Введение
Шизофрения представляет собой центральную проблему в психиатрии на протяжении многих десятилетий, что обусловлено как ее высокой распространенностью в общей популяции (около 1%), так и значительным экономическим ущербом, который связан с социально-трудовой дезадаптацией и инвалидизацией больных [8].
Считается, что значительная часть больных с расстройствами шизофренического спектра могут получать лечение во внебольничных условиях, вне отрыва от привычного социального окружения [1, 6]. Современные требования, предъявляемые к антипсихотическому препарату, – это сочетание высокой эффективности, в том числе в отношении острых или подострых проявлений психоза, с его хорошей переносимостью, без сопровождающего терапевтический эффект тормозящего, угнетающего социальное функционирование действия, тем самым способствующее ресоциализации пациента [2]. В ряде исследований было показано, что в отличие от классических нейролептиков отсутствие или незначительная выраженность побочных явлений, сохранность субъективного благополучия при терапии атипичными нейролептиками способствуют улучшению комплаенса и качества жизни пациентов [15, 16, 20].
В настоящее время остается актуальной задача совершенствования терапии больных шизофренией на этапе ремиссии с учетом социального функционирования, структуры психической патологии и их качества жизни [3–5].
В задачи исследования входило изучение особенностей психического состояния и социального функционирования больных параноидной шизофренией на фоне терапии новым атипичным антипсихотиком Сероквелем Пролонг во внебольничной клинической практике.
Материалы и методы
Исследование продолжительностью 8 нед проводилось на базе Психоневрологического диспансера №8. В исследовании участвовали 30 больных в возрасте от 18 до 65 лет, в том числе 19 женщин и 11 мужчин, страдающих параноидной шизофренией с эпизодическим типом течения (F20.01 и F20.02 по Международной классификации болезней 10-го пересмотра). Все пациенты состояли на динамическом диспансерном наблюдении. Пациенты с обострением заболевания проходили лечение в дневном стационаре диспансера, а затем наблюдались на участках. Обострению заболевания предшествовал период ремиссии не менее 6 мес.
Регулярную поддерживающую терапию традиционными нейролептиками (галоперидол до 10 мг/сут, трифтазин до 10 мг/сут, аминазин до 75 мг/сут в сочетании с циклодолом) до поступления в дневной стационар получали
12 (40%) пациентов. Нерегулярную поддерживающую терапию отметили у 14 (45%) пациентов (периодический прием традиционных нейролептиков и феназепама в связи с жалобами на расстройства сна, напряжение, тревогу, усиление слуховых псевдогаллюцинаций); 4 (15%) пациента до поступления в дневной стационар терапии не получали. Побочные явления (экстрапирамидная симптоматика, акатизия) наблюдались у 60% обследованных больных.
Больным, включенным в исследование, назначался атипичный антипсихотик Сероквель Пролонг. Показаниями для назначения препарата явились: острые и подострые состояния аффективно-бредовой (маниакально-бредовое и депрессивно-параноидное состояние), параноидной и галлюцинаторно-параноидной структуры, а также состояния неполной ремиссии с эпизодическими псевдогаллюцинаторными расстройствами, отрывочным персекуторным бредом, ипохондрическими и депрессивными переживаниями. В исследование не включались пациенты с декомпенсированными соматическими заболеваниями.
Кветиапин – атипичный антипсихотик, показавший свою эффективность в отношении широкого круга расстройств, включая позитивную и негативную симптоматику, когнитивные и аффективные расстройства [11–14, 21–23]. Установлен хороший профиль безопасности и переносимости препарата [11–14, 21–23]. Необходимость сохранения клинических преимуществ кветиапина в сочетании с желанием улучшить соблюдение предписанного режима терапии путем упрощения схемы приема препарата способствовали разработке кветиапина фумарата длительного высвобождения, принимаемого 1 раз в день при возможности достижения терапевтической дозы на 2-й день лечения [18]. В отечественных работах подчеркивается эффективность препарата Сероквель Пролонг для лечения обострения шизофрении, влияние не только на продуктивную и негативную симптоматику, но и на депрессивные симптомы [7, 9, 10].
На начальном этапе препарат назначался в качестве монотерапии. Предшествующая антипсихотическая терапия отменялась за 24 ч до назначения Сероквеля Пролонг. Для лечения ажитации, психомоторного возбуждения в первые 6 дней исследования допускалось назначение феназепама в инъекционной форме (до 4 мг в день). Сероквель Пролонг назначался 1 раз в сутки перорально в дозах 300 мг, 400 мг, 600 мг (доза достигалась на 2-й день лечения), 800 мг в день (на 3-и сутки терапии). В исследовании использовались клинико-психопатологический и психометрический методы: шкала PANSS, шкала депрессии Калгари, шкалы побочных действий нейролептиков BARS и SAS; шкала повседневного и социального функционирования (PSP). Оценка динамики психопатологической симптоматики по шкале PANSS проводилась по шкалам позитивной симптоматики, негативной симптоматики, шкале общих психопатологических синдромов. Для оценки влияния Сероквеля Пролонг на независимые структурные элементы шкалы PANSS был проведен дополнительный анализ в соответствии с 5-факторной моделью шизофрении (с определением средних значений по кластерам анергии, нарушения мышления, возбуждения, параноидного поведения и депрессии) [17]. При использовании шкалы PSP измерялась степень затруднения в 4 основных областях функционирования: а) социально-полезная деятельность, включая работу и учебу; б) личные и социальные взаимоотношения; в) самообслуживание; г) беспокоящее и агрессивное поведение. Уровень нарушения функционирования оценивался по степени выраженности в основных областях. Затем выбирался соответствующий 10-балльный интервал и выставлялся заключительный балл PSP [19]. Для удобства оценки степени выраженности нарушения в основных областях функционирования проводилась градация от 0 (отсутствие нарушения) до 5 (очень сильное нарушение).
Оценка по шкалам проводилась в 3 этапа: до начала терапии Сероквелем Пролонг, через 4 нед и через 8 нед. Оценка по шкале PSP проводилась до начала терапии и через 8 нед. Переносимость лечения оценивалась при ежедневном осмотре пациентов. При обработке первичных данных использовались следующие математические методы: оценка на нормальное распределение выборки по каждой шкале критерием согласия Колмогорова– Смирнова, сравнение зависимых выборок с помощью непараметрического критерия Фридмана, оценка средних значений с помощью t-критерия Стьюдента. Достоверность различий (p) определялась по тесту Фридмана (расширение теста Вилкоксона для случая наличия более чем двух зависимых выборок), позволяющему оценить наличие различий у одной и той же выборки во времени. Достоверность различий (p), определенная таким методом, показана в табл. 1–3.
Результаты
Закончили курс лечения 28 пациентов в возрасте 44,75±5,33 года с давностью заболевания 16,50±4,01 года. Количество перенесенных приступов – более 6, частота обострений в большинстве (83,3%) наблюдений – 1 раз в 2 года и реже. У 2 пациентов в течение всего периода терапии проводилась комбинированная терапия, включающая совместное применение Сероквеля Пролонг и нормотимиков (депакин 900–1800 мг/сут) в связи с выраженностью аффективной симптоматики (маниакально-бредовое, депрессивно-параноидное состояние).
Из представленных в табл. 1 данных следует, что в результате лечения с применением Сероквеля Пролонг произошла значительная положительная динамика психического состояния больных по всем доменам психопатологической симптоматики, причем уже к концу 1-го месяца терапии.
Для изучения влияния Сероквеля Пролонг на отдельные проявления шизофрении был проведен анализ редукции рейтинга баллов по подшкалам PANSS (см. рисунок). По данным российских авторов, критерием хорошего терапевтического эффекта считается снижение рейтинга баллов по шкале PANSS более чем на 20% [7]. Как видно из рисунка, наибольшая эффективность в процессе терапии Сероквелем Пролонг обнаружена в отношении негативных симптомов шизофрении (редукция рейтинга 81%), анергии (редукция рейтинга 77%), нарушения мышления (редукция рейтинга 70%). Несколько меньшая, но также высокая эффективность установлена в отношении общих психопатологических синдромов (редукция рейтинга 64%), параноидного поведения (редукция рейтинга 62%) и позитивной симптоматики (редукция рейтинга 60%). Наименее выраженной оказалась эффективность препарата в отношении возбуждения (редукция рейтинга 48%). Редукция рейтинга в отношении кластера депрессии составила 50%.
На основании клинических данных можно было выделить два варианта динамики депрессии и других процессуальных нарушений при терапии Сероквелем Пролонг. При первом варианте в процессе терапии происходила постепенная параллельная редукция как параноидной, так и аффективной составляющей психопатологического симптомокомплекса (депрессивно-параноидные приступы). При втором варианте у пациентов на начальном этапе не было зарегистрировано депрессивных расстройств, в клинической картине преобладала галлюцинаторно-параноидная симптоматика. В дальнейшем на фоне терапии Сероквелем Пролонг происходило «расслоение» синдрома. На фоне нивелирования бреда и галлюцинаций проявлялись депрессивные нарушения. Редукция продуктивной симптоматики опережала уменьшение депрессивных нарушений и в дальнейшем, что соответствует литературным данным [7]. Динамика депрессии в процессе терапии Сероквелем Пролонг представлена в табл. 2.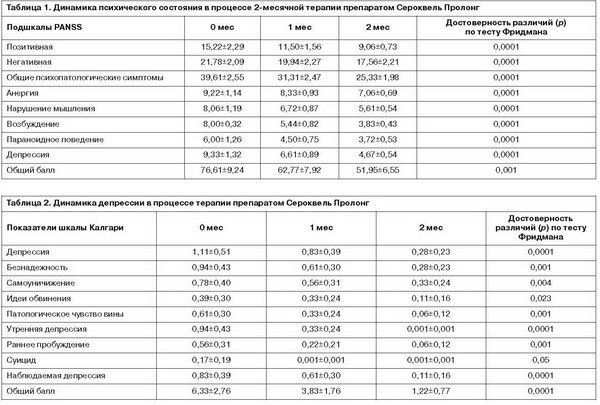 Исходно депрессия в среднем по группе не превышала умеренной степени выраженности по шкале Калгари.
Исходно депрессия в среднем по группе не превышала умеренной степени выраженности по шкале Калгари.
К концу 2-го месяца терапии отмечалась значительная редукция депрессивных расстройств до степени незначительно выраженных и не оказывающих влияния на поведение пациентов. Следует отметить неравномерный характер редукции депрессивных расстройств по отдельным параметрам. Так, в первую очередь (к концу 1-го месяца терапии) происходила редукция по таким параметрам, как утренняя депрессия, раннее пробуждение, патологическое чувство вины, суицидные мысли. Значительное снижение по таким параметрам, как собственно депрессия, безнадежность, самоуничижение, идеи обвинения, происходило лишь к концу 2-го месяца терапии. Полученные результаты свидетельствуют об эффективности Сероквеля Пролонг в отношении депрессии в структуре шизофрении.
У 3 пациентов в течение 1-го месяца терапии к Сероквелю Пролонг добавлялись типичные нейролептики: галоперидол 10 мг/сут, трифтазин 10 мг/сут. Присоединение типичных нейролептиков было обусловлено выраженностью галлюцинаторно-параноидной симптоматики, наличием вербальных псевдогаллюцинаций.
Во всех 28 наблюдениях отмечена полная комплаентность больных – соблюдение режима предписанной терапии Сероквелем Пролонг. Переносимость препарата была хорошей: большинство побочных эффектов было легкой или умеренной степени вне зависимости от дозы Сероквеля Пролонг.
В процессе 2-месячной терапии Сероквелем Пролонг не было отмечено нарастание указанных нежелательных явлений, напротив, наблюдалось значительное снижение побочных эффектов, отмечавшихся ранее, что подтверждает его хорошую переносимость.
Двое пациентов из числа включенных в исследование отказались от приема препарата в течение первых 3 дней терапии в дозе 300 мг/сут (монотерапия Сероквелем Пролонг) в связи с побочными действиями – возникновением судорог в икроножных мышцах, общей ригидностью скелетной мускулатуры, выраженной сонливостью – в одном случае; слабостью, головокружением – во втором. У этих пациентов в прошлом отмечены выраженные побочные действия на фоне приема типичных нейролептиков (экстрапирамидный синдром, мышечная ригидность, артериальная гипотензия) и низкая комплаентность.
Итоговый балл по шкале PSP до начала терапии Сероквелем Пролонг составлял 54,5±4,43, что соответствовало наличию значительных затруднений в областях социально полезной деятельности, включая работу и учебу, отношений с близкими и прочих социальных отношений, самообслуживании. К концу 2-месячной терапии Сероквелем Пролонг итоговый балл по шкале PSP составил 64,06±4,52 (p<0,05). Этот показатель соответствует наличию заметных, но не достигающих значительного уровня нарушений в одной или нескольких областях функционирования. Структура социального функционирования на фоне терапии Сероквелем Пролонг, определяемая в средних рангах по критерию Фридмана, представлена в табл. 4.
Из представленных в табл. 4 данных видно, что исходно наиболее выраженные затруднения отмечались в сфере межличностных отношений, в том числе и с близкими пациентов. На фоне терапии получены достоверно значимые различия, свидетельствующие об улучшении функционирования в этой сфере. Достоверные результаты, демонстрирующие положительную динамику, получены также в области социально полезной деятельности, профессиональной сфере. Отмечено значительное снижение нарушений и в поведенческой сфере, касающееся агрессивного поведения.
Выводы
Полученные в исследовании данные подтверждают эффективность Сероквеля Пролонг при лечении обострений параноидной шизофрении с эпизодическим типом течения, преимущественно при аффективно-бредовых приступах. Получены достоверные результаты, демонстрирующие положительное влияние Сероквеля Пролонг на депрессивные расстройства в рамках шизофрении. К симптомам-мишеням терапии Сероквелем Пролонг представляется возможным отнести расстройства сна, аффективное напряжение, тревогу, депрессию, манию, тесно связанные с параноидными идеями. Наибольшую эффективность Сероквель Пролонг проявил в отношении негативных симптомов шизофрении, анергии, нарушении мышления. Наименьшая эффективность препарата установлена в отношении возбуждения и псевдогаллюцинаторных расстройств. Сероквель Пролонг может быть рекомендован как препарат выбора при плохой переносимости типичных нейролептиков. В целом клинически эффективные дозы Сероквеля Пролонг являются хорошо переносимыми, что с учетом простого режима приема препарата способствует большей приверженности лечению больных шизофренией. Сочетанный прием Сероквеля Пролонг и типичных нейролептиков позволяет значительно снизить терапевтическую дозу последних, приводя к более быстрому купированию галлюцинаторно-бредовой симптоматики в рамках приступа параноидной шизофрении, с последующей отменой типичных нейролептиков. Таким образом, снижается риск возникновения экстрапирамидных расстройств и нейролептической депрессии. В исследовании показано улучшение социального функционирования больных параноидной шизофренией на фоне терапии Сероквелем Пролонг, особенно в сфере межличностного общения. Результаты исследования свидетельствуют об эффективности Сероквеля Пролонг как препарата для стабилизирующей и противорецидивной терапии параноидной шизофрении.
К симптомам-мишеням терапии Сероквелем Пролонг представляется возможным отнести расстройства сна, аффективное напряжение, тревогу, депрессию, манию, тесно связанные с параноидными идеями. Наибольшую эффективность Сероквель Пролонг проявил в отношении негативных симптомов шизофрении, анергии, нарушении мышления. Наименьшая эффективность препарата установлена в отношении возбуждения и псевдогаллюцинаторных расстройств. Сероквель Пролонг может быть рекомендован как препарат выбора при плохой переносимости типичных нейролептиков. В целом клинически эффективные дозы Сероквеля Пролонг являются хорошо переносимыми, что с учетом простого режима приема препарата способствует большей приверженности лечению больных шизофренией. Сочетанный прием Сероквеля Пролонг и типичных нейролептиков позволяет значительно снизить терапевтическую дозу последних, приводя к более быстрому купированию галлюцинаторно-бредовой симптоматики в рамках приступа параноидной шизофрении, с последующей отменой типичных нейролептиков. Таким образом, снижается риск возникновения экстрапирамидных расстройств и нейролептической депрессии. В исследовании показано улучшение социального функционирования больных параноидной шизофренией на фоне терапии Сероквелем Пролонг, особенно в сфере межличностного общения. Результаты исследования свидетельствуют об эффективности Сероквеля Пролонг как препарата для стабилизирующей и противорецидивной терапии параноидной шизофрении.
Клинический случай
Больная С. 56 лет. Наследственность психопатологически не отягощена. Единственный ребенок в семье. Раннее развитие без особенностей. Воспитывалась в неполной семье. После окончания 8 классов поступила в медицинское училище, затем работала медсестрой. Два года служила в Афганистане, затем работала в детсадике. Имеет 2-ю группу инвалидности с 1993 г. В разводе, детей нет. В настоящее время проживает вместе с матерью в отдельной квартире. Отношения с матерью конфликтные, обусловленные сохраняющейся бредовой симптоматикой. В прошлом переносила пневмонию, хронический бронхит, простудные заболевания.
Психические расстройства у больной развились остро в 1992 г., когда во время службы в Афганистане вдруг стала утрачивать интерес к окружающему, резко ограничила круг общения. Стала высказывать бредовые идеи преследования, развились элементы синдрома Кандинского–Клерамбо. Стала подозрительной, чувствовала враждебность врачей, персонала, больных. Считала их виновными в летальных исходах пациентов госпиталя, в котором работала. Писала письма нелепого содержания, была растерянна, тревожна. По возвращении домой была впервые госпитализирована в психиатрическую больницу (ПБ), где в течение 2,5 мес лечилась трифтазином, галоперидолом, модитеном-депо. В последующем перенесла 8 приступов галлюцинаторно-бредовой структуры. Проходила лечение в условиях ПБ и дневного стационара психоневрологического диспансера (ПНД). Отмечались плохая переносимость типичных нейролептиков, выраженные экстрапирамидные побочные действия, требующие назначения высоких доз корректоров. В периоды ремиссий сохранялись остаточная параноидная симптоматика, эпизодические слуховые псевдогаллюцинации. От поддерживающей терапии быстро отказывалась. Предыдущее обострение заболевания в 2009 г. По поводу галлюцинаторно-параноидной симптоматики в ПБ впервые был назначен препарат инвега в дозе 6 мг/сут. Однако от последующего приема препарата после выписки отказалась, мотивируя это сохраняющимися побочными эффектами (мышечная скованность, неусидчивость, слабость). В ремиссии периодически назначался галоперидол, от которого также быстро отказывалась. За месяц до настоящего обострения получила инъекцию модитена-депо (25 мг). В дневной стационар поступила в связи с бессонницей, аффективным напряжением, возбуждением, актуализацией бредовых идей воздействия в адрес матери, слуховыми псевдогаллюцинациями. При поступлении в дневной стационар была возбуждена, вела себя неадекватно. Поведение определялось интенсивными слуховыми псевдогаллюцинациями, параноидным бредом. От госпитализации в ПБ отказалась. С момента поступления в дневной стационар получала терапию препаратом Сероквель Пролонг по схеме: с 350 мг/сут 1-кратно в 1-й день до 800 мг/сут к 3-му дню терапии. В течение первых 3 дней терапии для купирования психомоторного возбуждения был назначен аминазин 50 мг внутримышечно в сочетании с феназепамом внутримышечно 2 мг. На фоне терапии отмечена положительная динамика. В первые 2 нед терапии прошли напряженность, подозрительность, аффективное напряжение, упорядочилось поведение, что позволило продолжить терапию в условиях дневного стационара. Отсутствие побочных экстрапирамидных эффектов значительно повысило приверженность пациентки терапии. Редукция продуктивной симптоматики (бред, псевдогаллюцинации) происходила медленнее, чем при терапии типичными нейролептиками, была отчетливой к концу 8-й недели терапии. Однако несмотря на сохраняющуюся продуктивную симптоматику больная соблюдала режим, стала проявлять интерес к общению с пациентами. Вовлекалась в реабилитационный процесс, принимала активное участие в работе группы арттерапии. Нормализовался сон. Перестала проявлять агрессию в адрес матери. Соблюдала социально приемлемые нормы поведения. После лечения в дневном стационаре пациентка была выписана под наблюдение участкового психиатра ПНД и в течение года продолжает принимать Сероквель Пролонг в дозе 600 мг/сут, сохраняя состояние устойчивой ремиссии.
Предыдущее обострение заболевания в 2009 г. По поводу галлюцинаторно-параноидной симптоматики в ПБ впервые был назначен препарат инвега в дозе 6 мг/сут. Однако от последующего приема препарата после выписки отказалась, мотивируя это сохраняющимися побочными эффектами (мышечная скованность, неусидчивость, слабость). В ремиссии периодически назначался галоперидол, от которого также быстро отказывалась. За месяц до настоящего обострения получила инъекцию модитена-депо (25 мг). В дневной стационар поступила в связи с бессонницей, аффективным напряжением, возбуждением, актуализацией бредовых идей воздействия в адрес матери, слуховыми псевдогаллюцинациями. При поступлении в дневной стационар была возбуждена, вела себя неадекватно. Поведение определялось интенсивными слуховыми псевдогаллюцинациями, параноидным бредом. От госпитализации в ПБ отказалась. С момента поступления в дневной стационар получала терапию препаратом Сероквель Пролонг по схеме: с 350 мг/сут 1-кратно в 1-й день до 800 мг/сут к 3-му дню терапии. В течение первых 3 дней терапии для купирования психомоторного возбуждения был назначен аминазин 50 мг внутримышечно в сочетании с феназепамом внутримышечно 2 мг. На фоне терапии отмечена положительная динамика. В первые 2 нед терапии прошли напряженность, подозрительность, аффективное напряжение, упорядочилось поведение, что позволило продолжить терапию в условиях дневного стационара. Отсутствие побочных экстрапирамидных эффектов значительно повысило приверженность пациентки терапии. Редукция продуктивной симптоматики (бред, псевдогаллюцинации) происходила медленнее, чем при терапии типичными нейролептиками, была отчетливой к концу 8-й недели терапии. Однако несмотря на сохраняющуюся продуктивную симптоматику больная соблюдала режим, стала проявлять интерес к общению с пациентами. Вовлекалась в реабилитационный процесс, принимала активное участие в работе группы арттерапии. Нормализовался сон. Перестала проявлять агрессию в адрес матери. Соблюдала социально приемлемые нормы поведения. После лечения в дневном стационаре пациентка была выписана под наблюдение участкового психиатра ПНД и в течение года продолжает принимать Сероквель Пролонг в дозе 600 мг/сут, сохраняя состояние устойчивой ремиссии.
Сведения об авторе
Петрова Наталия Николаевна – д-р мед. наук, зав. каф. психиатрии и наркологии медицинского факультета
Санкт-Петербургского государственного университета. E-mail: petrova_nn@mail.ru
Ключевые слова: шизофрения, терапия шизофрении, Сероквель Пролонг, дневной стационар.
Experience with Seroquel Prolong in patients with paranoid schizophrenia in the daytime hospital of a psychoneurology dispensary
N.N.Petrova, O.A.Vishnevskaya, A.N.Gvozdetsky
Department of Psychiatry and Narcology, Medical Faculty, Saint Petersburg State University
Saint Petersburg Psychoneurology Dispensary Eight
Summary. Twenty-eight patients with paranoid schizophrenia receiving Seroquel Prolong in the daytime hospital of a psychoneurology dispensary were studied. The best result was obtained in the treatment of affective-delusional episodes and thought disorders and the worse one was in the therapy of agitation and pseudohallucinatory disorders. The treatment improved patients’ social functioning, in the sphere of interpersonal communication in particular.
Key words: schizophrenia, therapy for schizophrenia, Seroquel Prolong, daytime hospital.
Введение
Шизофрения представляет собой центральную проблему в психиатрии на протяжении многих десятилетий, что обусловлено как ее высокой распространенностью в общей популяции (около 1%), так и значительным экономическим ущербом, который связан с социально-трудовой дезадаптацией и инвалидизацией больных [8].
Считается, что значительная часть больных с расстройствами шизофренического спектра могут получать лечение во внебольничных условиях, вне отрыва от привычного социального окружения [1, 6]. Современные требования, предъявляемые к антипсихотическому препарату, – это сочетание высокой эффективности, в том числе в отношении острых или подострых проявлений психоза, с его хорошей переносимостью, без сопровождающего терапевтический эффект тормозящего, угнетающего социальное функционирование действия, тем самым способствующее ресоциализации пациента [2]. В ряде исследований было показано, что в отличие от классических нейролептиков отсутствие или незначительная выраженность побочных явлений, сохранность субъективного благополучия при терапии атипичными нейролептиками способствуют улучшению комплаенса и качества жизни пациентов [15, 16, 20].
В настоящее время остается актуальной задача совершенствования терапии больных шизофренией на этапе ремиссии с учетом социального функционирования, структуры психической патологии и их качества жизни [3–5].
В задачи исследования входило изучение особенностей психического состояния и социального функционирования больных параноидной шизофренией на фоне терапии новым атипичным антипсихотиком Сероквелем Пролонг во внебольничной клинической практике.
Материалы и методы
Исследование продолжительностью 8 нед проводилось на базе Психоневрологического диспансера №8. В исследовании участвовали 30 больных в возрасте от 18 до 65 лет, в том числе 19 женщин и 11 мужчин, страдающих параноидной шизофренией с эпизодическим типом течения (F20.01 и F20.02 по Международной классификации болезней 10-го пересмотра). Все пациенты состояли на динамическом диспансерном наблюдении. Пациенты с обострением заболевания проходили лечение в дневном стационаре диспансера, а затем наблюдались на участках. Обострению заболевания предшествовал период ремиссии не менее 6 мес.
Регулярную поддерживающую терапию традиционными нейролептиками (галоперидол до 10 мг/сут, трифтазин до 10 мг/сут, аминазин до 75 мг/сут в сочетании с циклодолом) до поступления в дневной стационар получали
12 (40%) пациентов. Нерегулярную поддерживающую терапию отметили у 14 (45%) пациентов (периодический прием традиционных нейролептиков и феназепама в связи с жалобами на расстройства сна, напряжение, тревогу, усиление слуховых псевдогаллюцинаций); 4 (15%) пациента до поступления в дневной стационар терапии не получали. Побочные явления (экстрапирамидная симптоматика, акатизия) наблюдались у 60% обследованных больных.
Больным, включенным в исследование, назначался атипичный антипсихотик Сероквель Пролонг. Показаниями для назначения препарата явились: острые и подострые состояния аффективно-бредовой (маниакально-бредовое и депрессивно-параноидное состояние), параноидной и галлюцинаторно-параноидной структуры, а также состояния неполной ремиссии с эпизодическими псевдогаллюцинаторными расстройствами, отрывочным персекуторным бредом, ипохондрическими и депрессивными переживаниями. В исследование не включались пациенты с декомпенсированными соматическими заболеваниями.
Кветиапин – атипичный антипсихотик, показавший свою эффективность в отношении широкого круга расстройств, включая позитивную и негативную симптоматику, когнитивные и аффективные расстройства [11–14, 21–23]. Установлен хороший профиль безопасности и переносимости препарата [11–14, 21–23]. Необходимость сохранения клинических преимуществ кветиапина в сочетании с желанием улучшить соблюдение предписанного режима терапии путем упрощения схемы приема препарата способствовали разработке кветиапина фумарата длительного высвобождения, принимаемого 1 раз в день при возможности достижения терапевтической дозы на 2-й день лечения [18]. В отечественных работах подчеркивается эффективность препарата Сероквель Пролонг для лечения обострения шизофрении, влияние не только на продуктивную и негативную симптоматику, но и на депрессивные симптомы [7, 9, 10].
На начальном этапе препарат назначался в качестве монотерапии. Предшествующая антипсихотическая терапия отменялась за 24 ч до назначения Сероквеля Пролонг. Для лечения ажитации, психомоторного возбуждения в первые 6 дней исследования допускалось назначение феназепама в инъекционной форме (до 4 мг в день). Сероквель Пролонг назначался 1 раз в сутки перорально в дозах 300 мг, 400 мг, 600 мг (доза достигалась на 2-й день лечения), 800 мг в день (на 3-и сутки терапии). В исследовании использовались клинико-психопатологический и психометрический методы: шкала PANSS, шкала депрессии Калгари, шкалы побочных действий нейролептиков BARS и SAS; шкала повседневного и социального функционирования (PSP). Оценка динамики психопатологической симптоматики по шкале PANSS проводилась по шкалам позитивной симптоматики, негативной симптоматики, шкале общих психопатологических синдромов. Для оценки влияния Сероквеля Пролонг на независимые структурные элементы шкалы PANSS был проведен дополнительный анализ в соответствии с 5-факторной моделью шизофрении (с определением средних значений по кластерам анергии, нарушения мышления, возбуждения, параноидного поведения и депрессии) [17]. При использовании шкалы PSP измерялась степень затруднения в 4 основных областях функционирования: а) социально-полезная деятельность, включая работу и учебу; б) личные и социальные взаимоотношения; в) самообслуживание; г) беспокоящее и агрессивное поведение. Уровень нарушения функционирования оценивался по степени выраженности в основных областях. Затем выбирался соответствующий 10-балльный интервал и выставлялся заключительный балл PSP [19]. Для удобства оценки степени выраженности нарушения в основных областях функционирования проводилась градация от 0 (отсутствие нарушения) до 5 (очень сильное нарушение).
Оценка по шкалам проводилась в 3 этапа: до начала терапии Сероквелем Пролонг, через 4 нед и через 8 нед. Оценка по шкале PSP проводилась до начала терапии и через 8 нед. Переносимость лечения оценивалась при ежедневном осмотре пациентов. При обработке первичных данных использовались следующие математические методы: оценка на нормальное распределение выборки по каждой шкале критерием согласия Колмогорова– Смирнова, сравнение зависимых выборок с помощью непараметрического критерия Фридмана, оценка средних значений с помощью t-критерия Стьюдента. Достоверность различий (p) определялась по тесту Фридмана (расширение теста Вилкоксона для случая наличия более чем двух зависимых выборок), позволяющему оценить наличие различий у одной и той же выборки во времени. Достоверность различий (p), определенная таким методом, показана в табл. 1–3.
Результаты
Закончили курс лечения 28 пациентов в возрасте 44,75±5,33 года с давностью заболевания 16,50±4,01 года. Количество перенесенных приступов – более 6, частота обострений в большинстве (83,3%) наблюдений – 1 раз в 2 года и реже. У 2 пациентов в течение всего периода терапии проводилась комбинированная терапия, включающая совместное применение Сероквеля Пролонг и нормотимиков (депакин 900–1800 мг/сут) в связи с выраженностью аффективной симптоматики (маниакально-бредовое, депрессивно-параноидное состояние).
Из представленных в табл. 1 данных следует, что в результате лечения с применением Сероквеля Пролонг произошла значительная положительная динамика психического состояния больных по всем доменам психопатологической симптоматики, причем уже к концу 1-го месяца терапии.
Для изучения влияния Сероквеля Пролонг на отдельные проявления шизофрении был проведен анализ редукции рейтинга баллов по подшкалам PANSS (см. рисунок). По данным российских авторов, критерием хорошего терапевтического эффекта считается снижение рейтинга баллов по шкале PANSS более чем на 20% [7]. Как видно из рисунка, наибольшая эффективность в процессе терапии Сероквелем Пролонг обнаружена в отношении негативных симптомов шизофрении (редукция рейтинга 81%), анергии (редукция рейтинга 77%), нарушения мышления (редукция рейтинга 70%). Несколько меньшая, но также высокая эффективность установлена в отношении общих психопатологических синдромов (редукция рейтинга 64%), параноидного поведения (редукция рейтинга 62%) и позитивной симптоматики (редукция рейтинга 60%). Наименее выраженной оказалась эффективность препарата в отношении возбуждения (редукция рейтинга 48%). Редукция рейтинга в отношении кластера депрессии составила 50%.
На основании клинических данных можно было выделить два варианта динамики депрессии и других процессуальных нарушений при терапии Сероквелем Пролонг. При первом варианте в процессе терапии происходила постепенная параллельная редукция как параноидной, так и аффективной составляющей психопатологического симптомокомплекса (депрессивно-параноидные приступы). При втором варианте у пациентов на начальном этапе не было зарегистрировано депрессивных расстройств, в клинической картине преобладала галлюцинаторно-параноидная симптоматика. В дальнейшем на фоне терапии Сероквелем Пролонг происходило «расслоение» синдрома. На фоне нивелирования бреда и галлюцинаций проявлялись депрессивные нарушения. Редукция продуктивной симптоматики опережала уменьшение депрессивных нарушений и в дальнейшем, что соответствует литературным данным [7]. Динамика депрессии в процессе терапии Сероквелем Пролонг представлена в табл. 2.
 Исходно депрессия в среднем по группе не превышала умеренной степени выраженности по шкале Калгари.
Исходно депрессия в среднем по группе не превышала умеренной степени выраженности по шкале Калгари.
К концу 2-го месяца терапии отмечалась значительная редукция депрессивных расстройств до степени незначительно выраженных и не оказывающих влияния на поведение пациентов. Следует отметить неравномерный характер редукции депрессивных расстройств по отдельным параметрам. Так, в первую очередь (к концу 1-го месяца терапии) происходила редукция по таким параметрам, как утренняя депрессия, раннее пробуждение, патологическое чувство вины, суицидные мысли. Значительное снижение по таким параметрам, как собственно депрессия, безнадежность, самоуничижение, идеи обвинения, происходило лишь к концу 2-го месяца терапии. Полученные результаты свидетельствуют об эффективности Сероквеля Пролонг в отношении депрессии в структуре шизофрении.
У 3 пациентов в течение 1-го месяца терапии к Сероквелю Пролонг добавлялись типичные нейролептики: галоперидол 10 мг/сут, трифтазин 10 мг/сут. Присоединение типичных нейролептиков было обусловлено выраженностью галлюцинаторно-параноидной симптоматики, наличием вербальных псевдогаллюцинаций.
Во всех 28 наблюдениях отмечена полная комплаентность больных – соблюдение режима предписанной терапии Сероквелем Пролонг. Переносимость препарата была хорошей: большинство побочных эффектов было легкой или умеренной степени вне зависимости от дозы Сероквеля Пролонг.

В процессе 2-месячной терапии Сероквелем Пролонг не было отмечено нарастание указанных нежелательных явлений, напротив, наблюдалось значительное снижение побочных эффектов, отмечавшихся ранее, что подтверждает его хорошую переносимость.
Двое пациентов из числа включенных в исследование отказались от приема препарата в течение первых 3 дней терапии в дозе 300 мг/сут (монотерапия Сероквелем Пролонг) в связи с побочными действиями – возникновением судорог в икроножных мышцах, общей ригидностью скелетной мускулатуры, выраженной сонливостью – в одном случае; слабостью, головокружением – во втором. У этих пациентов в прошлом отмечены выраженные побочные действия на фоне приема типичных нейролептиков (экстрапирамидный синдром, мышечная ригидность, артериальная гипотензия) и низкая комплаентность.
Итоговый балл по шкале PSP до начала терапии Сероквелем Пролонг составлял 54,5±4,43, что соответствовало наличию значительных затруднений в областях социально полезной деятельности, включая работу и учебу, отношений с близкими и прочих социальных отношений, самообслуживании. К концу 2-месячной терапии Сероквелем Пролонг итоговый балл по шкале PSP составил 64,06±4,52 (p<0,05). Этот показатель соответствует наличию заметных, но не достигающих значительного уровня нарушений в одной или нескольких областях функционирования. Структура социального функционирования на фоне терапии Сероквелем Пролонг, определяемая в средних рангах по критерию Фридмана, представлена в табл. 4.
Из представленных в табл. 4 данных видно, что исходно наиболее выраженные затруднения отмечались в сфере межличностных отношений, в том числе и с близкими пациентов. На фоне терапии получены достоверно значимые различия, свидетельствующие об улучшении функционирования в этой сфере. Достоверные результаты, демонстрирующие положительную динамику, получены также в области социально полезной деятельности, профессиональной сфере. Отмечено значительное снижение нарушений и в поведенческой сфере, касающееся агрессивного поведения.
Выводы
Полученные в исследовании данные подтверждают эффективность Сероквеля Пролонг при лечении обострений параноидной шизофрении с эпизодическим типом течения, преимущественно при аффективно-бредовых приступах. Получены достоверные результаты, демонстрирующие положительное влияние Сероквеля Пролонг на депрессивные расстройства в рамках шизофрении.
 К симптомам-мишеням терапии Сероквелем Пролонг представляется возможным отнести расстройства сна, аффективное напряжение, тревогу, депрессию, манию, тесно связанные с параноидными идеями. Наибольшую эффективность Сероквель Пролонг проявил в отношении негативных симптомов шизофрении, анергии, нарушении мышления. Наименьшая эффективность препарата установлена в отношении возбуждения и псевдогаллюцинаторных расстройств. Сероквель Пролонг может быть рекомендован как препарат выбора при плохой переносимости типичных нейролептиков. В целом клинически эффективные дозы Сероквеля Пролонг являются хорошо переносимыми, что с учетом простого режима приема препарата способствует большей приверженности лечению больных шизофренией. Сочетанный прием Сероквеля Пролонг и типичных нейролептиков позволяет значительно снизить терапевтическую дозу последних, приводя к более быстрому купированию галлюцинаторно-бредовой симптоматики в рамках приступа параноидной шизофрении, с последующей отменой типичных нейролептиков. Таким образом, снижается риск возникновения экстрапирамидных расстройств и нейролептической депрессии. В исследовании показано улучшение социального функционирования больных параноидной шизофренией на фоне терапии Сероквелем Пролонг, особенно в сфере межличностного общения. Результаты исследования свидетельствуют об эффективности Сероквеля Пролонг как препарата для стабилизирующей и противорецидивной терапии параноидной шизофрении.
К симптомам-мишеням терапии Сероквелем Пролонг представляется возможным отнести расстройства сна, аффективное напряжение, тревогу, депрессию, манию, тесно связанные с параноидными идеями. Наибольшую эффективность Сероквель Пролонг проявил в отношении негативных симптомов шизофрении, анергии, нарушении мышления. Наименьшая эффективность препарата установлена в отношении возбуждения и псевдогаллюцинаторных расстройств. Сероквель Пролонг может быть рекомендован как препарат выбора при плохой переносимости типичных нейролептиков. В целом клинически эффективные дозы Сероквеля Пролонг являются хорошо переносимыми, что с учетом простого режима приема препарата способствует большей приверженности лечению больных шизофренией. Сочетанный прием Сероквеля Пролонг и типичных нейролептиков позволяет значительно снизить терапевтическую дозу последних, приводя к более быстрому купированию галлюцинаторно-бредовой симптоматики в рамках приступа параноидной шизофрении, с последующей отменой типичных нейролептиков. Таким образом, снижается риск возникновения экстрапирамидных расстройств и нейролептической депрессии. В исследовании показано улучшение социального функционирования больных параноидной шизофренией на фоне терапии Сероквелем Пролонг, особенно в сфере межличностного общения. Результаты исследования свидетельствуют об эффективности Сероквеля Пролонг как препарата для стабилизирующей и противорецидивной терапии параноидной шизофрении.
Клинический случай
Больная С. 56 лет. Наследственность психопатологически не отягощена. Единственный ребенок в семье. Раннее развитие без особенностей. Воспитывалась в неполной семье. После окончания 8 классов поступила в медицинское училище, затем работала медсестрой. Два года служила в Афганистане, затем работала в детсадике. Имеет 2-ю группу инвалидности с 1993 г. В разводе, детей нет. В настоящее время проживает вместе с матерью в отдельной квартире. Отношения с матерью конфликтные, обусловленные сохраняющейся бредовой симптоматикой. В прошлом переносила пневмонию, хронический бронхит, простудные заболевания.
Психические расстройства у больной развились остро в 1992 г., когда во время службы в Афганистане вдруг стала утрачивать интерес к окружающему, резко ограничила круг общения. Стала высказывать бредовые идеи преследования, развились элементы синдрома Кандинского–Клерамбо. Стала подозрительной, чувствовала враждебность врачей, персонала, больных. Считала их виновными в летальных исходах пациентов госпиталя, в котором работала. Писала письма нелепого содержания, была растерянна, тревожна. По возвращении домой была впервые госпитализирована в психиатрическую больницу (ПБ), где в течение 2,5 мес лечилась трифтазином, галоперидолом, модитеном-депо. В последующем перенесла 8 приступов галлюцинаторно-бредовой структуры. Проходила лечение в условиях ПБ и дневного стационара психоневрологического диспансера (ПНД). Отмечались плохая переносимость типичных нейролептиков, выраженные экстрапирамидные побочные действия, требующие назначения высоких доз корректоров. В периоды ремиссий сохранялись остаточная параноидная симптоматика, эпизодические слуховые псевдогаллюцинации. От поддерживающей терапии быстро отказывалась.
 Предыдущее обострение заболевания в 2009 г. По поводу галлюцинаторно-параноидной симптоматики в ПБ впервые был назначен препарат инвега в дозе 6 мг/сут. Однако от последующего приема препарата после выписки отказалась, мотивируя это сохраняющимися побочными эффектами (мышечная скованность, неусидчивость, слабость). В ремиссии периодически назначался галоперидол, от которого также быстро отказывалась. За месяц до настоящего обострения получила инъекцию модитена-депо (25 мг). В дневной стационар поступила в связи с бессонницей, аффективным напряжением, возбуждением, актуализацией бредовых идей воздействия в адрес матери, слуховыми псевдогаллюцинациями. При поступлении в дневной стационар была возбуждена, вела себя неадекватно. Поведение определялось интенсивными слуховыми псевдогаллюцинациями, параноидным бредом. От госпитализации в ПБ отказалась. С момента поступления в дневной стационар получала терапию препаратом Сероквель Пролонг по схеме: с 350 мг/сут 1-кратно в 1-й день до 800 мг/сут к 3-му дню терапии. В течение первых 3 дней терапии для купирования психомоторного возбуждения был назначен аминазин 50 мг внутримышечно в сочетании с феназепамом внутримышечно 2 мг. На фоне терапии отмечена положительная динамика. В первые 2 нед терапии прошли напряженность, подозрительность, аффективное напряжение, упорядочилось поведение, что позволило продолжить терапию в условиях дневного стационара. Отсутствие побочных экстрапирамидных эффектов значительно повысило приверженность пациентки терапии. Редукция продуктивной симптоматики (бред, псевдогаллюцинации) происходила медленнее, чем при терапии типичными нейролептиками, была отчетливой к концу 8-й недели терапии. Однако несмотря на сохраняющуюся продуктивную симптоматику больная соблюдала режим, стала проявлять интерес к общению с пациентами. Вовлекалась в реабилитационный процесс, принимала активное участие в работе группы арттерапии. Нормализовался сон. Перестала проявлять агрессию в адрес матери. Соблюдала социально приемлемые нормы поведения. После лечения в дневном стационаре пациентка была выписана под наблюдение участкового психиатра ПНД и в течение года продолжает принимать Сероквель Пролонг в дозе 600 мг/сут, сохраняя состояние устойчивой ремиссии.
Предыдущее обострение заболевания в 2009 г. По поводу галлюцинаторно-параноидной симптоматики в ПБ впервые был назначен препарат инвега в дозе 6 мг/сут. Однако от последующего приема препарата после выписки отказалась, мотивируя это сохраняющимися побочными эффектами (мышечная скованность, неусидчивость, слабость). В ремиссии периодически назначался галоперидол, от которого также быстро отказывалась. За месяц до настоящего обострения получила инъекцию модитена-депо (25 мг). В дневной стационар поступила в связи с бессонницей, аффективным напряжением, возбуждением, актуализацией бредовых идей воздействия в адрес матери, слуховыми псевдогаллюцинациями. При поступлении в дневной стационар была возбуждена, вела себя неадекватно. Поведение определялось интенсивными слуховыми псевдогаллюцинациями, параноидным бредом. От госпитализации в ПБ отказалась. С момента поступления в дневной стационар получала терапию препаратом Сероквель Пролонг по схеме: с 350 мг/сут 1-кратно в 1-й день до 800 мг/сут к 3-му дню терапии. В течение первых 3 дней терапии для купирования психомоторного возбуждения был назначен аминазин 50 мг внутримышечно в сочетании с феназепамом внутримышечно 2 мг. На фоне терапии отмечена положительная динамика. В первые 2 нед терапии прошли напряженность, подозрительность, аффективное напряжение, упорядочилось поведение, что позволило продолжить терапию в условиях дневного стационара. Отсутствие побочных экстрапирамидных эффектов значительно повысило приверженность пациентки терапии. Редукция продуктивной симптоматики (бред, псевдогаллюцинации) происходила медленнее, чем при терапии типичными нейролептиками, была отчетливой к концу 8-й недели терапии. Однако несмотря на сохраняющуюся продуктивную симптоматику больная соблюдала режим, стала проявлять интерес к общению с пациентами. Вовлекалась в реабилитационный процесс, принимала активное участие в работе группы арттерапии. Нормализовался сон. Перестала проявлять агрессию в адрес матери. Соблюдала социально приемлемые нормы поведения. После лечения в дневном стационаре пациентка была выписана под наблюдение участкового психиатра ПНД и в течение года продолжает принимать Сероквель Пролонг в дозе 600 мг/сут, сохраняя состояние устойчивой ремиссии.
Сведения об авторе
Петрова Наталия Николаевна – д-р мед. наук, зав. каф. психиатрии и наркологии медицинского факультета
Санкт-Петербургского государственного университета. E-mail: petrova_nn@mail.ru
Список исп. литературыСкрыть список1. Гурович И.Я., Шмуклер А.Б. Первый психотический эпизод (проблемы и психиатрическая помощь). М., 2010.
2. Гурович И.Я., Шмуклер А.Б., Дороднова А.С. и др. Ресоциализирующий эффект антипсихотиков в комплексной терапии больных с впервые возникшими психотическими состояниями. Соц. и клин. психиатрия. 2011; 21 (1): 43–8.
3. Гурович И.Я., Сторожакова Я.А., Шмуклер А.Б. Психосоциальное лечебно-реабилитационное направление в психиатрии. Соц. и клин. психиатрия. 2004; 14 (1): 81–6.
4. Гурович И.Я., Шмуклер А.Б., Сторожакова Я.А. Психосоциальная терапия и психосоциальная реабилитация в психиатрии. М.: Медпрактика, 2004.
5. Гурович И.Я., Шашкова Н.Г., Висневская Л.Я., Худавердиев В.В. Особенности клиники и социальной реабилитации больных шизофренией на этапе стабилизации (по материалам амбулаторной практики). Шизофрения и расстройства шизофренического спектра. М., 1999; с. 77–96.
6. Дороднова А.С. Клинико-социальные и организационные аспекты помощи больным шизофренией и расстройствами шизофренического спектра. Автореф. дис. … канд. мед. наук. М., 2006.
7. Мазо Г.Э. Влияние терапии Сероквелем на депрессивную симптоматику в структуре шизофрении. Психиатр. и психофармакотер. 2003; 5 (6): 259–62.
8. Мосолов С.Н., Александровский Ю.А., Вовин Р.Я. и др. Новый атипичный антипсихотик Сероквель: результаты российских клинических испытаний. Психиатр. и психофармакотер. 2003; 5 (2): 1–8.
9. Мосолов С.Н., Кузавкова М.В., Калинин В.В. и др. Анализ влияния атипичных антипсихотиков на 5-факторную модель шизофрении. Соц. и клин. психиатрия. 2003; 13 (3): 45–52.
10. Поздеева Е.А. Сероквель Пролонг и качество жизни пациентов (обзор-реферат). Психиатр. и психофармакотер. 2010; 1.
11. Arvanitis LA, Miller BG. The Seroquel Trial 13 study group. Multiple fixed doses of Seroquel (quetiapine) in patients with acute exacerbation of schizophrenia: a comparison with haloperidol and placebo. Biol Psychiat 1997; 42: 233–46.
12. Borison RL, Arvanitis LA, Miller BG. The US Seroquel Study Group. ICI 204 636 an atypical antipsychotic: efficacy and safety in a multicenter, placebo-controlled trial in patients with schizophrenia. J Clin Psychopharmacol 1996; 16: 158–69.
13. De Nayer A, Windhager E, Irmansyah et al. Efficacy and tolerability of quetiapine in patients with schizophrenia switched from other antipsychotics. Int J Psychiat Clin Pract 2003; 7: 59–66.
14. Emsley R, Oosthuizen P. The new and evolving pharmacotherapy of schizophrenia. Psychiat Clin North Am 2003; 26: 141–63.
15. Haan L de, Weisfelt M, Dingemans M et al. Psychometric properties of the subjective well-being under neuroleptics seale and subjective deficit syndrome scale. Psychopharmacol 2002; 162 (1): 24–8.
16. Karow A, Naber D. Subjective well-being and quality of life under atypical antipsychotic treatment. Psychopharmacol 2002; 162 (1): 3–10.
17. Lindenmayer JP, Grochovski S, Hyman RB. Five factor model of schizophrenia: replication across samples. Schizoph Res 1995; 14: 229–34.
18. Meulien D, Huizar K, Brecher M. Safety and tolerability of once-daily extended release quetiapine fumaratein acute schizophrenia: pooled data from randomized, double-blind, placebo-controlled studies. Hum Psychopharmacol 2010; 25: 103–15.
19. Morosini P-L, Magliano L et al. Acta Psychiatrica Scandinavica 2000; 101: 323–9.
20. Naber D, Moritz S, Lamber M et al. Improvement of schizophrenic patients subjective well-being under atypical antipsychotic drugs. Schizophr Res 2001; 50 (1–2): 79–88.
21. Purdon SE, Malla A, Labelle A, Lit W. Neuropsychological change in patients with schizophrenia after treatment with quetiapine or haloperidol. J Psychiat Neurosci 2001; 26: 137–49.
22. Sajatovic M, Mullen JA, Sweitzer DE. Efficacy of quetiapine and risperidone against depressive symptoms in outpatients with psychosis. J Clin Psychiat 2002; 63: 1156–63.
23. Velligan DI, Prihoda TJ, Sui D et al. The effectiveness of quetiapine vs conventional antipsychotics in improving cognitive and functional outcomes in standard treatment settings. J Clin Psychiat 2003; 64: 524–31.
1 апреля 2012
Количество просмотров: 2715


