Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№03 2013
Ипохондрическая симптоматика поздних депрессий: частота возникновения, психопатологическая характеристика и нозологическая квалификация №03 2013
Номера страниц в выпуске:9-17
Депрессии позднего возраста являются значимой медицинской и социальной проблемой во всем мире. Актуальность данной проблемы продолжает увеличиваться одновременно с ростом числа пожилых людей в мировой популяции и заболеваемости депрессиями во всех возрастных группах.
Резюме. Исследование ипохондрических депрессий (включая депрессивно-ипохондрические синдромы у больных позднего возраста) в настоящее время является непростой задачей. В соответствии с критериями актуальной Международной классификации болезней 10-го пересмотра депрессивные и ипохондрические состояния необходимо квалифицировать как отдельные расстройства, практически не связанные друг с другом. В русскоязычной литературе авторы используют понятие ипохондрической депрессии, соответствующее старым отечественным нозологическим классификациям. Большинство авторов подчеркивают специфичность ипохондрической симптоматики для депрессий позднего возраста. Проведенный в нашем исследовании сравнительный клинико-психопатологический анализ ипохондрических поздних депрессий и поздних депрессий без ипохондрии показал следующие результаты. Ипохондрия – типичная симптоматика депрессий позднего возраста (выявляется у 79,7% больных). Поздние депрессии без ипохондрии представлены достаточно однородной группой, преимущественно включающей больных с депрессивными фазами биполярного аффективного расстройства. Для этой группы также характерны: ранний возраст начала заболевания, длительное благоприятное течение с короткими фазами и полноценными интермиссиями, депрессивный синдром с типичной простой структурой (тоскливая, меланхолическая депрессия).
Ключевые слова: депрессия, поздний возраст, ипохондрия, депрессивно-ипохондрический синдром, ипохондрическая депрессия.
Hypochondriacal symptoms in late-life depression: frequency of occurrence,
psychopathological characteristics and nosology qualification
N.N.Ivanets, M.A.Kinkulkina, T.I.Avdeeva
I.M.Sechenov First Moscow State Medical University, Department of Psychiatry and Addiction
Summary. The study of hypochondriacal depression (including depressive-hypochondriacal syndromes in old age patients) is currently a challenge. In accordance with the criteria of the current International Classification of Diseases (ICD-10) depressive and hypochondriacal states should be qualifyed as separate disorders, almost unrelated to each other. In Russian literature the authors use the notion of hypochondriacal depression corresponding to the old domestic nosological classifications. Most authors emphasize the specificity of hypochondriacal symptoms for late-life depression. We conducted a comparative analysis of clinical and psychopathological features in late-life hypochondriacal depressions and in late-life depressions without hypochondria. The following results were showed. Hypochondria is a typical symptom for late-life depression (was diagnosed in 79.7% of patients). Late-life depressions without hypochondria are sufficiently homogeneous group, mainly consisting of patients with depressive phases of bipolar disorder. This group is also characterized by early age of onset of the disease, long-term favorable course with short phases and high-grade intermission, depressive syndrome with typical simple structure (the dreary, melancholic depression).
Key words: depression, later age, hypochondria, hypochondriac-depressive syndrome, hypochondriacal depression.
Введение
Депрессии позднего возраста являются значимой медицинской и социальной проблемой во всем мире. Актуальность данной проблемы продолжает увеличиваться одновременно с ростом числа пожилых людей в мировой популяции и заболеваемости депрессиями во всех возрастных группах [1–4].
Подробное исследование психопатологии аффективных расстройств позднего возраста решает теоретические задачи уточнения классификации данных заболеваний и имеет практическое значение для совершенствования диагностики аффективной патологии у больных позднего возраста. Полиморфная структура и атипичность симптоматики аффективных расстройств позднего возраста усложняют задачи исследователей и оставляют ряд вопросов открытыми для научных дискуссий. Одним из приоритетных вопросов остается описание и определение значения ипохондрической симптоматики в психопатологической структуре поздних депрессий.
Существуют значительные разногласия в понимании содержания и клинической роли симптомов ипохондрии при различных психических расстройствах. Взаимоотношение ипохондрии и депрессии является одним из наиболее сложных и дискутируемых вопросов.
Традиционное определение ипохондрии включает: стойкое убеждение в наличии соматического заболевания вопреки аргументированным врачебным разубеждениям и отрицательным данным объективного медицинского обследования, утрированное внимание к своему здоровью, часто со своеобразной интерпретацией нормальных или патологических телесных ощущений [3, 5–9].
Многие авторы рассматривают ипохондрию как независимый симптом, встречающийся в рамках различных психических заболеваний и психопатологических синдромов. Симптомы депрессии в структуре таких синдромов занимают подчиненное положение, рассматриваются в основном как реактивное (психогенное) снижение настроения, вызванное ипохондрическими переживаниями. Наличие депрессии, по мнению данных авторов, не определяет выбор психофармакотерапии и не влияет на прогноз [3, 5, 6, 10–12].
Понятие ипохондрии в Международной классификации болезней 10-го пересмотра (МКБ-10) базируется на аналогичных принципах. Ипохондрическое расстройство (раздел F45.2) может включать депрессию в качестве необлигатного симптома. В критериях диагностики депрессивных расстройств (раздел F3) симптомы ипохондрии отсутствуют [13].
Принцип жесткого классификационного разделения ипохондрии и депрессии приводит к дополнительным сложностям при планировании и интерпретации результатов научных исследований. Акцент на одном из симптомов приводит к неоправданному ужесточению критериев включения в исследование либо к игнорированию значительной части результатов при обработке материала.
При изучении ипохондрических расстройств авторы вынуждены исключать (или существенно занижать тяжесть) проявлений депрессий из клинических описаний. Обоснование назначения и схемы применения антидепрессантов базируется на их противотревожных и антифобических свойствах, эффективность тимоаналептического действия не включается в оценку результатов психофармакотерапии. При описании симптоматики депрессий в соответствии с критериями МКБ-10 использование термина «ипохондрия» требует постановки второго диагноза, что также осложняет задачи исследователя. Для формального удержания выборки в границах аффективной патологии авторы вынуждены исключать из клинических описаний симптомы ипохондрии.
В результате включение и описание депрессивно-ипохондрических состояний в рамках соматоформных расстройств (F45) принципиально искажаеют клинические данные; квалификация в рамках депрессивных расстройств (F3) резко обедняет информативность диагностики.
С момента принятия МКБ-10 по настоящее время в литературе практически не встречаются термины «ипохондрическая депрессия», «депрессивно-ипохондрический синдром» и не сформулированы общепринятые синонимы их обозначения (при этом существование депрессивно-ипохондрического синдрома как психопатологического феномена практически общепризнано).
В русскоязычных публикациях проблема научного взаимопонимания частично преодолевается использованием традиционной терминологии отечественных нозологических классификаций психических расстройств. Данный подход имеет собственные недостатки. Отсутствие строгих критериев диагностики приводит к несовпадению определений одного синдрома или нозологии, предлагаемых разными авторами.
Ипохондрические депрессии в классификации А.Б.Смулевича и соавт. (2007 г.) относятся к типичным вариантам депрессивного синдрома: с преобладанием позитивной аффективности и усилением одной из облигатных составляющих. Являясь облигатным компонентом депрессивного синдрома, ипохондрия существенно не изменяет клиническую картину депрессий и не влияет на эффективность терапии [3]. В классификации «Руководства по психиатрии» под редакцией А.С.Тиганова (1999 г.) депрессия с ипохондрией относятся к группе «сложных» депрессивных синдромов, ипохондрические идеи имеют сверхценный или бредовой регистр, обязательно наличие дополнительных симптомов (сенестопатий) [7]. В зарубежной литературе, напротив, сенестопатии не упоминаются в качестве отдельного симптома при описании депрессий. Наиболее часто все соматические симптомы соматоформных, ипохондрических, депрессивных расстройств обобщают термином «medically unexplained symptoms» (MUS – симптомы, не имеющие соматической почвы), что затрудняет психопатологическую квалификацию описываемых расстройств [12]. В.Н.Краснов и соавт. (2011 г.) рассматривают обсессивную и сверхценную ипохондрию как типичные симптомы патологии мышления при эндогенных депрессиях. Депрессии с ипохондрическим бредом авторы считают более типичными для шизофрении [6].
В отечественной и зарубежной литературе существуют разные мнения о возрастной специфичности ипохондрических депрессий. Большинство авторов считают ипохондрическую симптоматику типичным проявлением депрессий позднего возраста. Ипохондрические симптомы присутствуют у 30–95% больных поздними депрессиями, при депрессиях молодого и среднего возраста ипохондрия встречается значительно реже – в 1–30% случаев [1, 2, 4, 9, 14–17].
По мнению других авторов, депрессивно-ипохондрический синдром не обнаруживает возрастной специфичности [3, 5, 6, 10–12].
Целью исследования являлось комплексное изучение ипохондрической симптоматики при депрессиях позднего возраста с проведением сравнительного клинико-психопатологического анализа поздних депрессий с ипохондрическими симптомами и без симптомов ипохондрии.
Материалы и методы исследования
В исследование было включено 276 больных (все женщины) в возрасте от 50 до 82 лет (средний возраст 61,1±8,0 лет), поступивших на стационарное лечение в Клинику психиатрии им. С.С.Корсакова УКБ №3 ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ с симптоматикой депрессий различного генеза. По критериям МКБ-10 заболевания соответствовали рубрикам: биполярное аффективное расстройство (F31.3–F31.5); рекуррентное депрессивное расстройство (F33.1–F33.3); депрессивный эпизод (F32.1–F32.3); дистимия (F34.1); органическое депрессивное расстройство (F06.3); хроническое бредовое расстройство (F22.8) – только больные с преобладанием в статусе депрессивной симптоматики [13].
В исследование не включались больные: деменцией умеренной и тяжелой степени, наркоманией и алкоголизмом; шизофренией; с острыми галлюцинаторно-бредовыми психозами и острой соматической патологией. Все больные были обследованы соматически и неврологически, проводились нейропсихологическое обследование, нейровизуализация (компьютерная или магнитно-резонансная томография головного мозга).
Для оценки состояния больных использовались клинико-психопатологический метод и стандартизированные психометрические шкалы: шкала Монтгомери–Асберга для оценки депрессий (MADRS); шкала оценки когнитивных функций (MMSE); Гериатрическая шкала депрессии (GDS-15) [13, 15, 18].
Основные клинико-демографические характеристики больных, включенных в исследование, приведены в табл. 1.
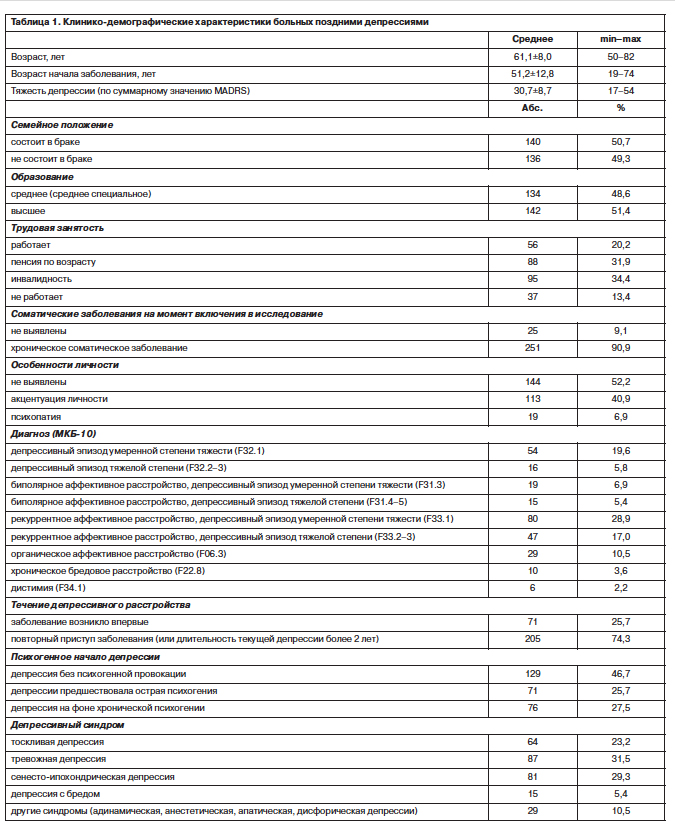
Все больные, включенные в исследование, были разделены на 2 группы: группа депрессий с ипохондрическими симптомами и группа депрессий без ипохондрии. Результаты психопатологической, синдромальной и нозологической квалификации больных каждой группы включались в сравнительный анализ клинических характеристик выделенных групп. Обработка результатов проводилась с использованием стандартных методов статистического анализа, рекомендованных для медико-биологических исследований [19].
Результаты исследования и обсуждение
Изучение психопатологической структуры депрессий у больных, включенных в исследование, показало, что симптомы ипохондрии встречаются при большинстве поздних депрессий: у 220 (79,7%) больных выявлены ипохондрические симптомы; значительно меньшая часть поздних депрессий не включала симптомы ипохондрии – 56 (20,3%) больных. Полученный результат соответствует большинству данных литературы, оценивающих распространенность ипохондрической симптоматики при поздних депрессиях в пределах 30–95% [2, 4, 9, 14, 16, 17].
Тематика ипохондрических переживаний у больных поздними депрессиями была достаточно разнообразной. Часто отмечались страхи наличия определенных заболеваний (онкологической патологии с разной локализацией «опухоли», гипертонической болезни, сахарного диабета, панкреатита, цистита) или их осложнений (инфаркта, инсульта, диабетической гангрены). Другие больные испытывали менее дифференцированные страхи заболеваний («болезнь сердца», «болезнь желудка», «болезнь кишечника», «неврология», «заражение инфекцией»). Страхи «внезапно задохнуться», «потерять сознание» обычно встречались в сочетании с агорафобией, часто сопровождались сильной тревогой, протекающей в форме пароксизмов с соматовегетативными симптомами. Часть больных опасалась наличия «неизвестной» или «нераспознанной» болезни», «внезапной смерти» от неуточненной причины. Многие больные высказывали опасения, что у них развиваются тяжелые необратимые психические расстройства: наиболее часто «слабоумие», реже – «сумасшествие», «психоз». Некоторые больные опасались, что у них развивается «лекарственная зависимость».
Ипохондрические жалобы нередко включали соматовегетативные симптомы депрессии. Наиболее часто отмечались жалобы на тахикардию, ощущения перебоев в сердце (следствие снижения порога чувствительности к физиологическим колебаниям сердечного ритма), повышение артериального давления (АД), запоры, тошноту, снижение аппетита, ксеростомию. Согласно определению ипохондрии данные жалобы относились к ипохондрическим, только если они сопровождались интеллектуальной переработкой с формированием собственной завершенной концепции отдельного заболевания (обсессивной, сверхценной, бредовой), патологической фиксацией внимания на этих ощущениях и недоверием к информации о принадлежности данных симптомов к депрессии и их полной обратимости. Больные без интеллектуальной переработки соматовегетативных симптомов депрессии включались в группу «без ипохондрии».
Среди больных с ипохондрией у 86,4% встречались патологические ощущения в форме сенестопатий, что значительно превышает среднюю распространенность сенестопатий при депрессиях молодого возраста, по данным литературы [2, 3, 5–7, 10, 14, 18, 20].
Сенестопатии носили полиморфный характер, локализовались в разных частях тела («в груди», «в голове», «в животе», «в ногах»), могли охватывать «весь организм», мигрировать по телу. Наиболее часто встречались: псевдоалгические расстройства (боли с необычными характеристиками – загрудинные, головные, в спине, в тазовой области); ощущения «тяжести», «стеснения», «давления», «пульсации», «спазмов», «холода», «пустоты» в разных областях тела; более необычные ощущения «усыхания», «перекатывания», «вращения», «переливания», «гниения», «кипения». У части больных объектность переживаний достигала уровня висцеральных (реже тактильных, обонятельных и вкусовых) галлюцинаций: «камень», «бактерии», «опухоль» (с четким ощущением локализации и границ), паразиты (черви, насекомые). Депрессии с нигилистическим бредом сопровождались висцеральными и эндоскопическими галлюцинациями в виде «полного исчезновения», «распада» внутренних органов, ощущения себя «мертвецом», «разложившимся трупом».
У некоторых больных сенестопатии являлись преобладающими жалобами, симптомы собственно депрессии беспокоили значительно меньше. В данных случаях депрессивный синдром квалифицировался как сенесто-ипохондрический. В других случаях сенестопатии дополняли клиническую картину депрессий, но не являлись ведущим симптомом, депрессивные синдромы квалифицировались на основании других психопатологических признаков.
В качестве типичных особенностей ипохондрии при поздних депрессиях можно отметить незавершенность и противоречивость ипохондрических концепций, полиморфное сочетание симптомов, часто лишенное логических закономерностей. У некоторых больных ипохондрия включала переплетение отрывочных идей обсессивного и бредового уровня. Встречалось одновременное существование патологических идей разнонаправленной тематики: ипохондрической, персекуторной («малого размаха»), (гипо-)маниакальной (оздоровления, социальных преобразований), нигилистической, псевдодементной и типичной депрессивной (виновности, самоуничижения). Грубые противоречия в построении ипохондрических концепций игнорировались больными, (включая непсихотические депрессии) наличием частичной критики и сохранностью интеллекта. Выраженный полиморфизм симптоматики создавал сложности при диагностике и затруднял подбор адекватной психофармакотерапии.
Представим несколько клинических иллюстраций ипохондрических поздних депрессий.
Больная В. 54 лет: депрессия тяжелой степени, эндогенной этиологии развилась впервые в жизни. Высказывала ипохондрические идеи в рамках бреда Котара («кишечник ссыхается, спадается», «я вижу, как при дефекации из меня выходит микрофлора»). Одновременно больная считала, что она овладела (сначала по литературе, а затем и самостоятельно) новыми методами лечения онкологических болезней. Рассказывала, что «вылечила у четырех женщин рак шейки матки неразбавленным медным купоросом». Настойчиво предлагала в отделении свою помощь в нетрадиционном оздоровлении и лечении больных и персонала. Интеллект и память не снижены. Критика к депрессии – формальная (пассивно соглашается принимать лекарственную терапию), к ипохондрии – неверная (просит обследовать и лечить заболевание кишечника), к оздоровительным идеям – отсутствует. Психопатологические феномены депрессии, ипохондрии и идей оздоровления присутствуют у больной одновременно и относительно независимо друг от друга, что требует пристального внимания при назначении психофармакотерапии.
Больная Ч. 70 лет: клинически очерченная депрессия развилась впервые в жизни. В 68 лет диагностирована гипертоническая болезнь. В течение последних 3 мес появились навязчивые страхи развития инфаркта, инсульта; боялась пропустить повышение АД; измеряла АД и пульс каждые несколько минут. Тяжесть депрессии умеренная, выраженная тревога. В процессе лечения антидепрессантами (миансерин до 45 мг/сут) нормализовалось настроение, редуцировалась тревога, значительно реже проверяла АД и пульс. После 4-й недели терапии состояние внезапно изменилось: резко усилилась тревога, стала подозрительной, считала, что ей сообщают неверные сведения о соматическом состоянии, ее тонометр «в отделении подменили на сломанный – стал показывать неправильно». Утверждала, что анализы и кардиограмма в ее истории болезни «поддельные», чтобы «скрыть тяжесть состояния», возможно «смертельную болезнь». Стала замечать «пропажи» личных вещей, обвиняла больных и персонал в «воровстве». Терапия была скорректирована (доза миансерина снижена до 7,5 мг/сут, добавлен рисперидон в дозе 3 мг/сут). Настроение нормализовалось, патологические идеи дезактуализировались. Из литературы известно, что прием антидепрессантов осложняется развитием психоза в молодом возрасте обычно только при использовании мощных тимоаналептиков (трициклических антидепрессантов) у больных шизофренией (вызывают обострение эндогенного заболевания). В данном случае больная, вероятно, поступила в клинику в субпсихотическом состоянии в рамках возрастного органического заболевания центральной нервной системы или инволюционного психоза. Первично был диагностирован тревожно-депрессивный синдром с обсессивной ипохондрией. В отличие от молодых больных применение антидепрессанта с умеренным тимоаналептическим эффектом спровоцировало обострение психоза: депрессия сменилась подозрительностью, ипохондрические идеи приобрели бредовой характер, тематика бреда расширилась – появились идеи ущерба.
Ипохондрические идеи при тревожно-ажитированных психотических поздних депрессиях по типу «инволюционной меланхолии» обычно существуют в виде отрывочных, незавершенных умозаключений, без идеаторной разработки, высказываются в форме речевых стереотипий. Вербальный контакт с пациентами затруднен ажитацией или «тревожным ступором». Типична резистентность к терапии.
Больная Е. 71 года: тяжелая депрессия в течение последнего года. Сознание ясное, моторно несколько заторможена, амимична. С монотонными интонациями повторяет несколько жалоб в форме незавершенных фраз, на уточняющие вопросы не отвечает или повторяет жалобы: «я тяжело больна и могу умереть в любой момент», «у меня рожа или сап, я заразна», «катастрофически падает зрение», «развивается маразм», «страшно похудела и теперь нет никакой одежды», «я вся разваливаюсь, стала инвалидом». Интеллект и память проверить не удается, вопросы игнорирует. Критика отсутствует. Соматическое и неврологическое состояние без патологии. На фоне терапии (амитриптилин в сочетании с антипсихотиками) стала несколько спокойнее. Содержание и характер жалоб без изменений: «все здоровье потеряно».
Больная А. 74 лет: депрессия развилась впервые в жизни, депрессивный синдром умеренной тяжести. При осмотре – крайне эмоционально лабильна, плаксива. Жалуется на головные боли, головокружения, сильный страх «потери памяти и слабоумия». В беседе элементы фиксационной и ретроградной амнезии, замечает свои ошибки, плачет: «У меня пропала память, я слабоумна, что теперь делать?» Соматическое и неврологическое состояние без патологии, АД 110/70 мм рт. ст. Магнитно-резонансная томография головного мозга: единичные очаги гиперинтенсивности 1–2 мм в белом веществе. На фоне терапии тианептином в дозе 37,5 мг/сут в течение 2 нед настроение улучшилось, значительно снизилась эмоциональная лабильность. С удивлением сообщает врачу: «Я практически все вспомнила, не понимаю, разве слабоумие можно вылечить?» Выполнила когнитивные тесты без ошибок. Полностью критична.
При ипохондрических поздних депрессиях встречается своеобразный вариант динамики состояния с многолетним «застыванием» психопатологической симптоматики. При длительном существовании сенестопатий без изменения интенсивности и локализации ощущений некоторые больные «привыкают» и «перестают обращать внимание» на данные симптомы. Такую динамику нельзя назвать формированием критики (симптомы остаются психотическими), скорее это вариант «инкапсуляции» психоза с остановкой прогрессирования.
Больная С. 56 лет: в течение 4 последних лет страдает тревожной депрессией безремиссионного течения (отказывалась от лечения после 1–2 нед приема антидепрессантов – «не помогали»). Впервые появились необычные ощущения
3 года назад: «под кожей головы, шеи и верхней части спины пробегают поползни», «такие круглые, по полсантиметра, с ножками»; «пробегали» до 10 раз в день. Сначала «испугалась, не понимала, что это такое, спрашивала, и никто не мог объяснить». В течение 3 лет ощущения не усиливались, возникали реже (1 раз в 2–3 дня) и постепенно перестали пугать, «привыкла». Уверена, что это «не паразиты» и «не галлюцинации», самостоятельно на них не жалуется, просит вылечить только «от плохого настроения и тревоги».
Реже с аналогичной динамикой «инкапсуляции» при поздних депрессиях может протекать ипохондрический бред.
Больная М. 72 лет: около 2 лет назад развилась психогенная депрессия (конфликт с родственниками), после нормализации ситуации настроение оставалось подавленным. К врачам не обращалась. Состояние ухудшалось, снизился аппетит, появились длительные запоры, после чего больная «поняла», что «пища в кишечнике застаивается и гниет», и практически перестала есть. В течение 6 мес похудела с 85 до
40 кг. Появились мысли, что больна раком кишечника, диабетом, стала ограничивать себя в воде. Состояние сохранялось без динамики в течение 6 мес. После длительных сомнений родственники доставили больную к психиатру. В стационаре проводилось лечение антидепрессантами и антипсихотиками в течение нескольких месяцев. Больная принимала пищу под наблюдением персонала или родственников. Ежедневно высказывала одну жалобу: «У меня нет стула уже год» – с нейтральной внешней эмоциональной окраской. Затем неожиданно сообщила: «У меня появились зрительные галлюцинации – я видела, что сходила в туалет, но этого не может быть –
я точно знаю, что у меня стула не было много месяцев и быть не может». Далее ежедневно жаловалась на аналогичные «зрительные галлюцинации». Противоречий в своих высказываниях не замечала, критика отсутствовала. Поведение стало спокойным, начала самостоятельно принимать пищу, соблюдала личную гигиену, выходила на прогулки в сопровождении родственников. Данный случай можно оценить как редкий вариант остановки динамики и «инкапсуляции» бреда Котара.
Ипохондрия с конверсионной окраской симптомов встречается при поздних депрессиях у больных с демонстративным преморбидом на фоне органического возрастного заострения личностных черт.
Больная Г. 77 лет: страдает рекуррентной депрессией с 27 лет. Текущая депрессия умеренной тяжести. До госпитализации требовала от дочери полного ухода за собой и обслуживания, при отказе собирала вещи, обещала «уйти из дома и умереть на улице: «я вам не нужна», «я вас объедаю». При первичном осмотре и во время нахождения в стационаре предъявляет много жалоб, подчеркивая особенную тяжесть психического и соматического состояния: «памяти совсем нет» (отказалась выполнять тесты на память и интеллект, но в процессе беседы излагала анамнестические данные, запоминала и воспроизводила текущую информацию без ошибок), «совсем не сплю», «совсем не могу есть» (объективно сон и аппетит в норме). Ежедневно жаловалась на боли в сердце, животе, голове; требовала измерений АД, пульса, температуры тела каждые 10–15 мин; настаивала на повторении анализов, исследований. В течение госпитализации неоднократно проконсультирована врачами разных специальностей в экстренном порядке. Предъявляла лечащему врачу и консультантам хаотичный набор жалоб, постоянно меняющихся, без стремления к систематизации к концепции какого-либо заболевания. Регулярно говорила врачам и персоналу: «Про меня все забыли, никто не лечит, а я могу умереть».
Развитие ипохондрии на фоне начальных явлений возрастного органического поражения центральной нервной системы и легкого когнитивного снижения сопровождалось упрощением, обеднением и стереотипизацией ипохондрических симптомов.
Больная К. 70 лет: текущая депрессия умеренной тяжести. Около 20 лет страдает гипертонической болезнью, регулярно принимает рекомендованную антигипертензивную терапию. С начала лечения стала склонна прислушиваться к здоровью, беспокоили головокружения, «слабость ног». Год назад перенесла преходящее нарушение мозгового кровообращения. Жалобы на головокружения, «шатание», «ватность ног», «утомляемость», страх «упасть в ванной или на кухне». При уточняющих вопросах повторяет все жалобы практически дословно. Словарный запас несколько обеднен, абстрагирование затруднено. Память снижена на текущие и прошлые события, носит с собой толстую тетрадь с записями. Критика формальная. На фоне лечения настроение улучшилось, когнитивная сфера без динамики.
Ипохондрические страхи развития «психоза», «сумасшествия», «потери контроля над мыслями, поведением» считаются типичными симптомами шизофрении, обычно отражают явления «малых» идеаторных автоматизмов и субъективное восприятие нарушения ассоциативного процесса у больных шизофренией. Ипохондрия со страхом «сумасшествия» в нашем исследовании имела аффективное происхождение и отмечалась при поздних депрессиях тяжелой степени с выраженной тревогой.
Больная Г. 51 года: с 32 лет рекуррентные эндогенные депрессии длительностью 1–3 мес сменялись периодами нормального самочувствия продолжительностью до нескольких лет. Наблюдалась у психиатров стационарно и амбулаторно, получала психофармакотерапию. Между обострениями заболевания продуктивно работала, занималась домашними делами, воспитывала ребенка (замужем с 26 лет, дочь 22 лет). Текущая депрессия тяжелой степени, преобладает тоскливая и анестетическая симптоматика. Жалуется на «полное бесчувствие к себе и окружающему миру», «физическое ощущение страха в животе», «круговорот мыслей», «потерю памяти», «страх сойти с ума», «внезапно умереть», «пустую голову», «обрывки мыслей». После лечения трициклическими антидепрессантами парентерально в высоких дозах в комбинации с нормотимиками и антипсихотиками состояние больной полностью нормализовалось. Настроение ровное, эмоциональные реакции в норме; признаков «личностного сдвига» нет («мой обычный характер»). Интеллект и память в пределах нормы. У данной больной «эндогенная» окраска ипохондрии (страх «сойти с ума», «пустая голова») не являлись симптомами шизофрении, а отражали тяжесть тревоги и депрессии. Данный случай напоминает о возможности ошибочной диагностики шизофрении при неправильной трактовке ипохондрических симптомов поздних депрессий.
Сравнение поздних депрессий с наличием и отсутствием симптомов ипохондрии по основным клинико-анамнестическим показателям выявило межгрупповые отличия, представленные в табл. 2–4.
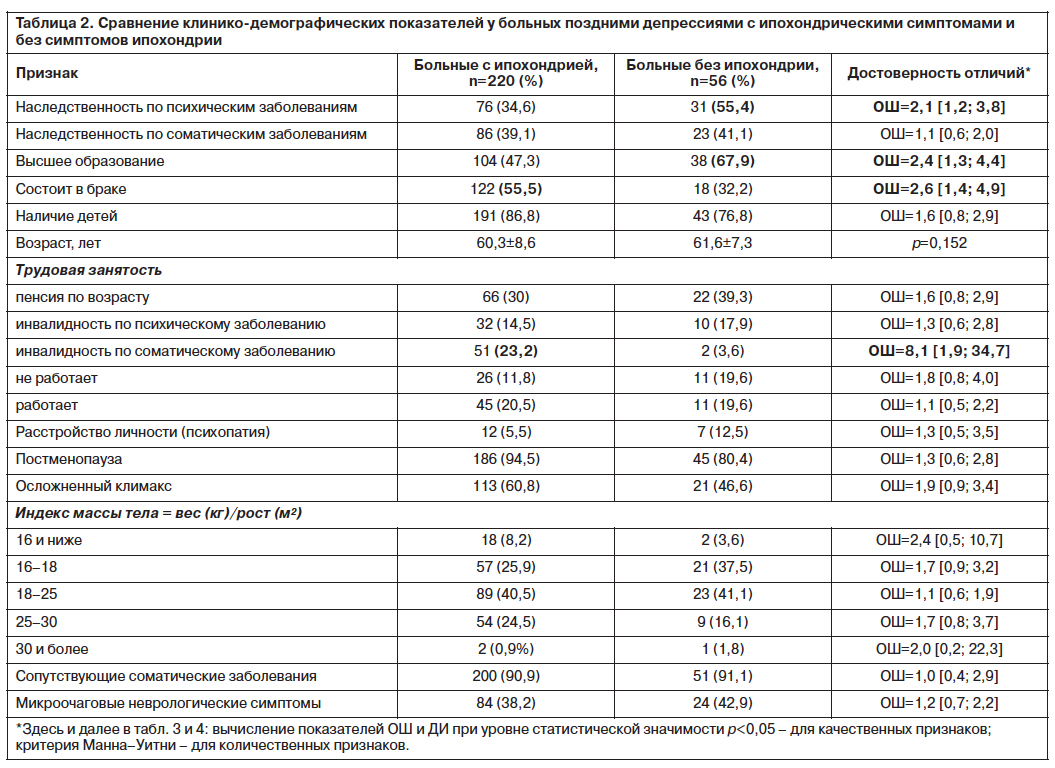
Изучение анамнеза жизни (см. табл. 2) у больных поздними депрессиями с ипохондрией и без ипохондрии показало незначительное число достоверных отличий. Больные без ипохондрической симптоматики в среднем имели более высокий уровень образования: высшее образование получили 67,9% больных поздними депрессиями без ипохондрии и 43,7% больных с ипохондрией. Аналогичные данные были получены и в нескольких аналогичных исследованиях. Авторы предполагают, что хорошее образование и высокий интеллект являются препятствием для соматизации психопатологических симптомов депрессии и развития ипохондрии [4, 11, 17, 21, 22].
Больные с ипохондрической симптоматикой на момент обследования чаще состояли в браке, чем больные группы сравнения (55,5 и 32,2% соответственно).
У больных поздними депрессиями с ипохондрической симптоматикой значительно чаще к моменту обследования была установлена инвалидность по соматическому заболеванию (23,2 и 3,6% соответственно; отношение шансов – ОШ 8,1; доверительный интервал – ДИ 1,9; 34,7). По данным литературы, ипохондрия чаще развивается при большей соматической отягощенности депрессивных больных [2–5, 9, 11]. Изучение взаимосвязей ипохондрии и объективных показателей соматического здоровья в рамках нашего исследования не выявило достоверной прямой корреляции тяжести соматической заболеваемости с возникновением и тяжестью ипохондрии у больных поздними депрессиями.
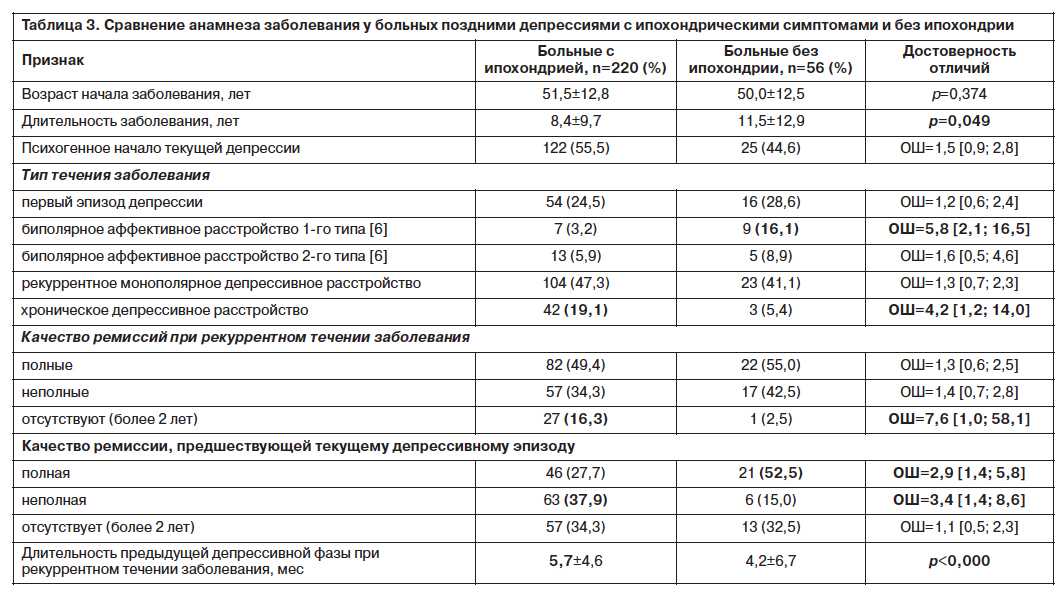
Сравнительный анализ анамнезов заболеваний (см. табл. 3) показал, что ипохондрические поздние депрессии чаще развиваются в рамках рекуррентного депрессивного расстройства (монополярное течение), при большей длительности предыдущих приступов и плохом качестве ремиссий или при хронической депрессии. Поздние депрессии без ипохондрии наиболее часто являлись очередной депрессивной фазой биполярного аффективного расстройства. Общая продолжительность аффективного заболевания у больных без ипохондрии была несколько выше.
Первый эпизод депрессии, по данным литературы, несколько чаще сопровождается ипохондрической симптоматикой из-за фиксации внимания больных на непривычных для них ощущениях психического и соматовегетативного нездоровья [3, 5, 8, 14]. С другой стороны, ипохондрическая симптоматика в первую очередь приводит больных на прием к интернистам, обращение к психиатру происходит иногда после многих лет повторных обследований, отрицающих соматическую патологию. Этим может объясняться приблизительно равная доля больных с первым эпизодом депрессии в сравниваемых малых группах: часть больных с первым эпизодом ипохондрической депрессии в позднем возрасте еще «не дошла» до психиатра.
При сравнении тяжести поздних депрессий, протекающих с ипохондрией и без (клинически и по MADRS), достоверных отличий выявлено не было (рис. 1). Сопоставление по распределению синдромов выявило достоверные отличия между сравниваемыми группами (рис. 2). Больные с сенесто-ипохондрическим синдромом закономерно целиком вошли в группу с ипохондрической симптоматикой и составили приблизительно 1/3 (36,8%) всех поздних депрессий с ипохондрической симптоматикой. Достоверно реже симптомы ипохондрии включались в структуру тоскливых и адинамических депрессий позднего возраста. У больных без ипохондрии синдром тоскливой депрессии встречался в 35,7% случаев, адинамической – в 7,1% (20,0 и 0,9% в группе с ипохондрической симптоматикой соответственно). Тревожно-депрессивный синдром выявлялся при ипохондрических поздних депрессиях и у больных без ипохондрии практически с одинаковой частотой и отмечался приблизительно у 1/3 больных в каждой группе.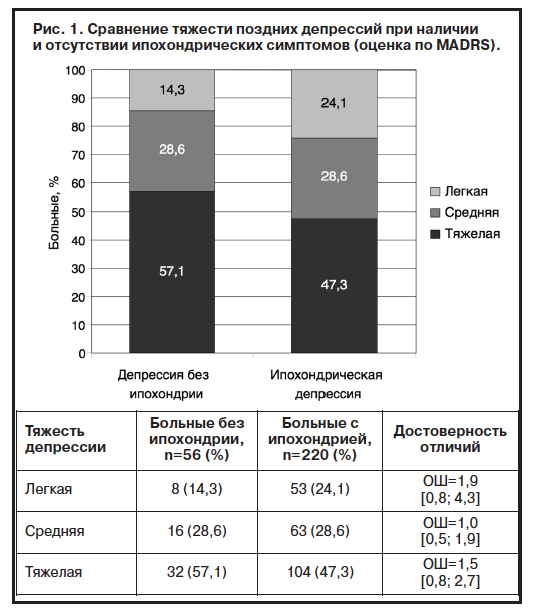
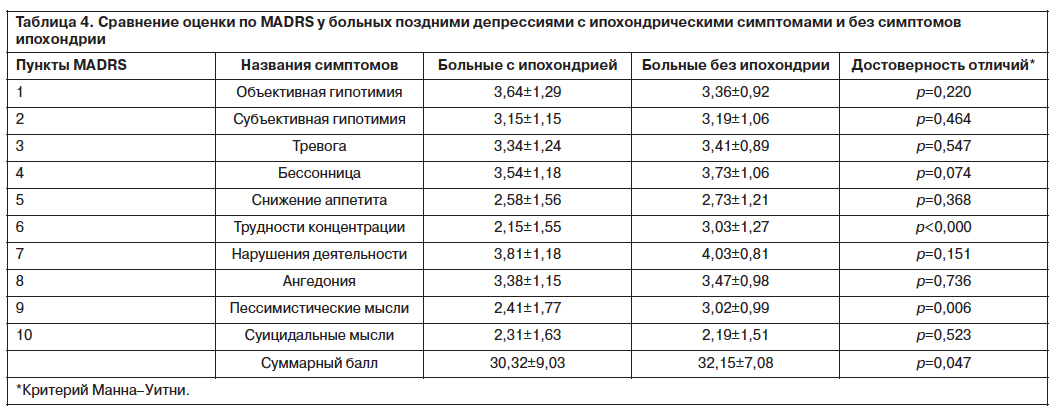
Оценка тяжести отдельных симптомов по MADRS показала, что суммарное значение MADRS при поздних депрессиях у больных без ипохондрической симптоматики несколько выше за счет большей тяжести симптомов 6 и 9 («снижение концентрации внимания» и «пессимистические мысли»), на уровне тенденции – за счет симптома 4 («бессонница») (см. табл. 4).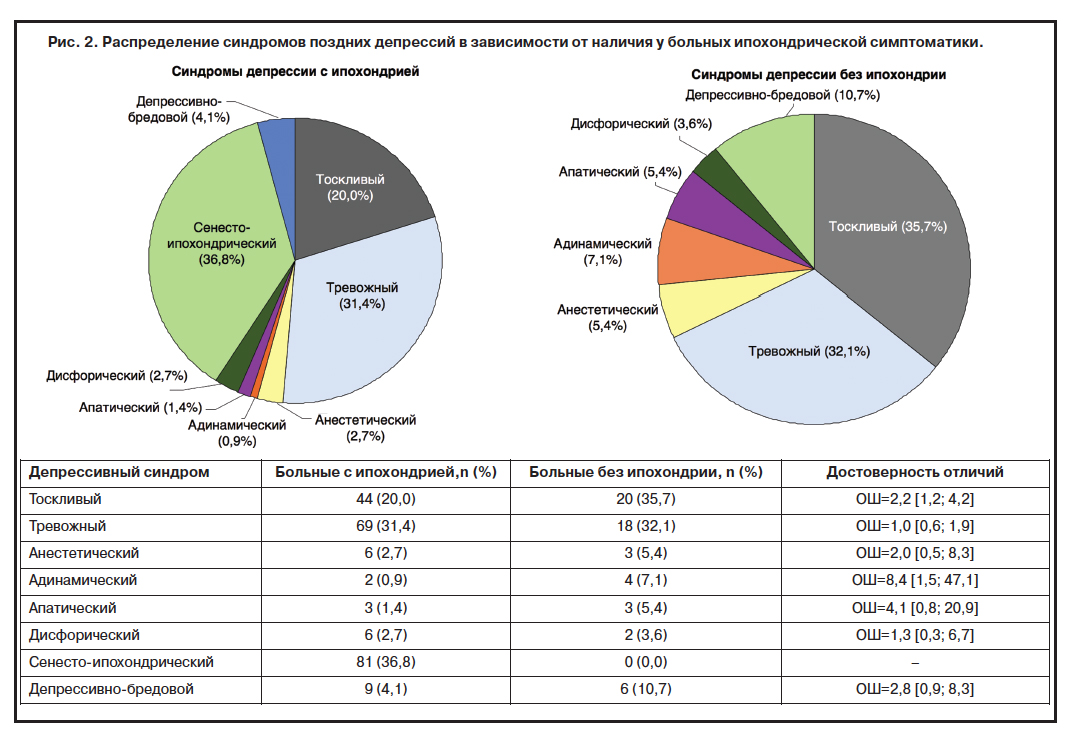
В результате проведенного исследования установлено, что поздние депрессии без ипохондрической симптоматики представляют собой отдельную группу расстройств, достоверно отличающуюся от поздних депрессий с ипохондрическими симптомами по многим клинико-анамнестическим признакам. Суммирование выявленных признаков показывает, что в позднем возрасте развитие депрессии без ипохондрии наиболее вероятно у следующих больных:
Заключение
Анализ тематической литературы показал, что в настоящее время большинство авторов рассматривают ипохондрию и депрессию как отдельные, не связанные между собой симптомы и синдромы. В соответствии с критериями
МКБ-10 депрессивно-ипохондрическое состояние необходимо квалифицировать либо как ипохондрическое, либо как депрессивное. Большинство русскоязычных источников использует отечественную нозологическую классификацию, в которой присутствует понятие ипохондрической депрессии. Содержание определения ипохондрической депрессии не полностью совпадает у разных авторов, но специфичность депрессивно-ипохондрического синдрома для позднего возраста отмечена практически во всех источниках. Проведенный в нашем исследовании сравнительный клинико-психопатологический анализ ипохондрических поздних депрессий и депрессий, протекающих без ипохондрии, выявил следующее. Ипохондрическая симптоматика – типичный компонент депрессий позднего возраста. Отсутствие ипохондрии при поздних депрессиях встречается преимущественно у больных, длительно страдающих биполярным аффективным расстройством и переносящих очередную депрессивную фазу с типичной синдромальной структурой (простая тоскливая депрессия).
Сведения об авторах
Иванец Николай Николаевич – чл.-кор. Российской академии медицинских наук, д-р мед. наук, проф., зав. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ. E-mail: nivanets@mail.ru
Кинкулькина Марина Аркадьевна – д-р мед. наук, проф. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова Минздрава РФ. E-mail: kinkulkina@gmail.com
Авдеева Татьяна Ивановна – канд. мед. наук, доц. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ. E-mail: t.i.avdeeva@gmail.com
Ключевые слова: депрессия, поздний возраст, ипохондрия, депрессивно-ипохондрический синдром, ипохондрическая депрессия.
Hypochondriacal symptoms in late-life depression: frequency of occurrence,
psychopathological characteristics and nosology qualification
N.N.Ivanets, M.A.Kinkulkina, T.I.Avdeeva
I.M.Sechenov First Moscow State Medical University, Department of Psychiatry and Addiction
Summary. The study of hypochondriacal depression (including depressive-hypochondriacal syndromes in old age patients) is currently a challenge. In accordance with the criteria of the current International Classification of Diseases (ICD-10) depressive and hypochondriacal states should be qualifyed as separate disorders, almost unrelated to each other. In Russian literature the authors use the notion of hypochondriacal depression corresponding to the old domestic nosological classifications. Most authors emphasize the specificity of hypochondriacal symptoms for late-life depression. We conducted a comparative analysis of clinical and psychopathological features in late-life hypochondriacal depressions and in late-life depressions without hypochondria. The following results were showed. Hypochondria is a typical symptom for late-life depression (was diagnosed in 79.7% of patients). Late-life depressions without hypochondria are sufficiently homogeneous group, mainly consisting of patients with depressive phases of bipolar disorder. This group is also characterized by early age of onset of the disease, long-term favorable course with short phases and high-grade intermission, depressive syndrome with typical simple structure (the dreary, melancholic depression).
Key words: depression, later age, hypochondria, hypochondriac-depressive syndrome, hypochondriacal depression.
Введение
Депрессии позднего возраста являются значимой медицинской и социальной проблемой во всем мире. Актуальность данной проблемы продолжает увеличиваться одновременно с ростом числа пожилых людей в мировой популяции и заболеваемости депрессиями во всех возрастных группах [1–4].
Подробное исследование психопатологии аффективных расстройств позднего возраста решает теоретические задачи уточнения классификации данных заболеваний и имеет практическое значение для совершенствования диагностики аффективной патологии у больных позднего возраста. Полиморфная структура и атипичность симптоматики аффективных расстройств позднего возраста усложняют задачи исследователей и оставляют ряд вопросов открытыми для научных дискуссий. Одним из приоритетных вопросов остается описание и определение значения ипохондрической симптоматики в психопатологической структуре поздних депрессий.
Существуют значительные разногласия в понимании содержания и клинической роли симптомов ипохондрии при различных психических расстройствах. Взаимоотношение ипохондрии и депрессии является одним из наиболее сложных и дискутируемых вопросов.
Традиционное определение ипохондрии включает: стойкое убеждение в наличии соматического заболевания вопреки аргументированным врачебным разубеждениям и отрицательным данным объективного медицинского обследования, утрированное внимание к своему здоровью, часто со своеобразной интерпретацией нормальных или патологических телесных ощущений [3, 5–9].
Многие авторы рассматривают ипохондрию как независимый симптом, встречающийся в рамках различных психических заболеваний и психопатологических синдромов. Симптомы депрессии в структуре таких синдромов занимают подчиненное положение, рассматриваются в основном как реактивное (психогенное) снижение настроения, вызванное ипохондрическими переживаниями. Наличие депрессии, по мнению данных авторов, не определяет выбор психофармакотерапии и не влияет на прогноз [3, 5, 6, 10–12].
Понятие ипохондрии в Международной классификации болезней 10-го пересмотра (МКБ-10) базируется на аналогичных принципах. Ипохондрическое расстройство (раздел F45.2) может включать депрессию в качестве необлигатного симптома. В критериях диагностики депрессивных расстройств (раздел F3) симптомы ипохондрии отсутствуют [13].
Принцип жесткого классификационного разделения ипохондрии и депрессии приводит к дополнительным сложностям при планировании и интерпретации результатов научных исследований. Акцент на одном из симптомов приводит к неоправданному ужесточению критериев включения в исследование либо к игнорированию значительной части результатов при обработке материала.
При изучении ипохондрических расстройств авторы вынуждены исключать (или существенно занижать тяжесть) проявлений депрессий из клинических описаний. Обоснование назначения и схемы применения антидепрессантов базируется на их противотревожных и антифобических свойствах, эффективность тимоаналептического действия не включается в оценку результатов психофармакотерапии. При описании симптоматики депрессий в соответствии с критериями МКБ-10 использование термина «ипохондрия» требует постановки второго диагноза, что также осложняет задачи исследователя. Для формального удержания выборки в границах аффективной патологии авторы вынуждены исключать из клинических описаний симптомы ипохондрии.
В результате включение и описание депрессивно-ипохондрических состояний в рамках соматоформных расстройств (F45) принципиально искажаеют клинические данные; квалификация в рамках депрессивных расстройств (F3) резко обедняет информативность диагностики.
С момента принятия МКБ-10 по настоящее время в литературе практически не встречаются термины «ипохондрическая депрессия», «депрессивно-ипохондрический синдром» и не сформулированы общепринятые синонимы их обозначения (при этом существование депрессивно-ипохондрического синдрома как психопатологического феномена практически общепризнано).
В русскоязычных публикациях проблема научного взаимопонимания частично преодолевается использованием традиционной терминологии отечественных нозологических классификаций психических расстройств. Данный подход имеет собственные недостатки. Отсутствие строгих критериев диагностики приводит к несовпадению определений одного синдрома или нозологии, предлагаемых разными авторами.
Ипохондрические депрессии в классификации А.Б.Смулевича и соавт. (2007 г.) относятся к типичным вариантам депрессивного синдрома: с преобладанием позитивной аффективности и усилением одной из облигатных составляющих. Являясь облигатным компонентом депрессивного синдрома, ипохондрия существенно не изменяет клиническую картину депрессий и не влияет на эффективность терапии [3]. В классификации «Руководства по психиатрии» под редакцией А.С.Тиганова (1999 г.) депрессия с ипохондрией относятся к группе «сложных» депрессивных синдромов, ипохондрические идеи имеют сверхценный или бредовой регистр, обязательно наличие дополнительных симптомов (сенестопатий) [7]. В зарубежной литературе, напротив, сенестопатии не упоминаются в качестве отдельного симптома при описании депрессий. Наиболее часто все соматические симптомы соматоформных, ипохондрических, депрессивных расстройств обобщают термином «medically unexplained symptoms» (MUS – симптомы, не имеющие соматической почвы), что затрудняет психопатологическую квалификацию описываемых расстройств [12]. В.Н.Краснов и соавт. (2011 г.) рассматривают обсессивную и сверхценную ипохондрию как типичные симптомы патологии мышления при эндогенных депрессиях. Депрессии с ипохондрическим бредом авторы считают более типичными для шизофрении [6].
В отечественной и зарубежной литературе существуют разные мнения о возрастной специфичности ипохондрических депрессий. Большинство авторов считают ипохондрическую симптоматику типичным проявлением депрессий позднего возраста. Ипохондрические симптомы присутствуют у 30–95% больных поздними депрессиями, при депрессиях молодого и среднего возраста ипохондрия встречается значительно реже – в 1–30% случаев [1, 2, 4, 9, 14–17].
По мнению других авторов, депрессивно-ипохондрический синдром не обнаруживает возрастной специфичности [3, 5, 6, 10–12].
Целью исследования являлось комплексное изучение ипохондрической симптоматики при депрессиях позднего возраста с проведением сравнительного клинико-психопатологического анализа поздних депрессий с ипохондрическими симптомами и без симптомов ипохондрии.
Материалы и методы исследования
В исследование было включено 276 больных (все женщины) в возрасте от 50 до 82 лет (средний возраст 61,1±8,0 лет), поступивших на стационарное лечение в Клинику психиатрии им. С.С.Корсакова УКБ №3 ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ с симптоматикой депрессий различного генеза. По критериям МКБ-10 заболевания соответствовали рубрикам: биполярное аффективное расстройство (F31.3–F31.5); рекуррентное депрессивное расстройство (F33.1–F33.3); депрессивный эпизод (F32.1–F32.3); дистимия (F34.1); органическое депрессивное расстройство (F06.3); хроническое бредовое расстройство (F22.8) – только больные с преобладанием в статусе депрессивной симптоматики [13].
В исследование не включались больные: деменцией умеренной и тяжелой степени, наркоманией и алкоголизмом; шизофренией; с острыми галлюцинаторно-бредовыми психозами и острой соматической патологией. Все больные были обследованы соматически и неврологически, проводились нейропсихологическое обследование, нейровизуализация (компьютерная или магнитно-резонансная томография головного мозга).
Для оценки состояния больных использовались клинико-психопатологический метод и стандартизированные психометрические шкалы: шкала Монтгомери–Асберга для оценки депрессий (MADRS); шкала оценки когнитивных функций (MMSE); Гериатрическая шкала депрессии (GDS-15) [13, 15, 18].
Основные клинико-демографические характеристики больных, включенных в исследование, приведены в табл. 1.

Все больные, включенные в исследование, были разделены на 2 группы: группа депрессий с ипохондрическими симптомами и группа депрессий без ипохондрии. Результаты психопатологической, синдромальной и нозологической квалификации больных каждой группы включались в сравнительный анализ клинических характеристик выделенных групп. Обработка результатов проводилась с использованием стандартных методов статистического анализа, рекомендованных для медико-биологических исследований [19].
Результаты исследования и обсуждение
Изучение психопатологической структуры депрессий у больных, включенных в исследование, показало, что симптомы ипохондрии встречаются при большинстве поздних депрессий: у 220 (79,7%) больных выявлены ипохондрические симптомы; значительно меньшая часть поздних депрессий не включала симптомы ипохондрии – 56 (20,3%) больных. Полученный результат соответствует большинству данных литературы, оценивающих распространенность ипохондрической симптоматики при поздних депрессиях в пределах 30–95% [2, 4, 9, 14, 16, 17].
Тематика ипохондрических переживаний у больных поздними депрессиями была достаточно разнообразной. Часто отмечались страхи наличия определенных заболеваний (онкологической патологии с разной локализацией «опухоли», гипертонической болезни, сахарного диабета, панкреатита, цистита) или их осложнений (инфаркта, инсульта, диабетической гангрены). Другие больные испытывали менее дифференцированные страхи заболеваний («болезнь сердца», «болезнь желудка», «болезнь кишечника», «неврология», «заражение инфекцией»). Страхи «внезапно задохнуться», «потерять сознание» обычно встречались в сочетании с агорафобией, часто сопровождались сильной тревогой, протекающей в форме пароксизмов с соматовегетативными симптомами. Часть больных опасалась наличия «неизвестной» или «нераспознанной» болезни», «внезапной смерти» от неуточненной причины. Многие больные высказывали опасения, что у них развиваются тяжелые необратимые психические расстройства: наиболее часто «слабоумие», реже – «сумасшествие», «психоз». Некоторые больные опасались, что у них развивается «лекарственная зависимость».
Ипохондрические жалобы нередко включали соматовегетативные симптомы депрессии. Наиболее часто отмечались жалобы на тахикардию, ощущения перебоев в сердце (следствие снижения порога чувствительности к физиологическим колебаниям сердечного ритма), повышение артериального давления (АД), запоры, тошноту, снижение аппетита, ксеростомию. Согласно определению ипохондрии данные жалобы относились к ипохондрическим, только если они сопровождались интеллектуальной переработкой с формированием собственной завершенной концепции отдельного заболевания (обсессивной, сверхценной, бредовой), патологической фиксацией внимания на этих ощущениях и недоверием к информации о принадлежности данных симптомов к депрессии и их полной обратимости. Больные без интеллектуальной переработки соматовегетативных симптомов депрессии включались в группу «без ипохондрии».
Среди больных с ипохондрией у 86,4% встречались патологические ощущения в форме сенестопатий, что значительно превышает среднюю распространенность сенестопатий при депрессиях молодого возраста, по данным литературы [2, 3, 5–7, 10, 14, 18, 20].
Сенестопатии носили полиморфный характер, локализовались в разных частях тела («в груди», «в голове», «в животе», «в ногах»), могли охватывать «весь организм», мигрировать по телу. Наиболее часто встречались: псевдоалгические расстройства (боли с необычными характеристиками – загрудинные, головные, в спине, в тазовой области); ощущения «тяжести», «стеснения», «давления», «пульсации», «спазмов», «холода», «пустоты» в разных областях тела; более необычные ощущения «усыхания», «перекатывания», «вращения», «переливания», «гниения», «кипения». У части больных объектность переживаний достигала уровня висцеральных (реже тактильных, обонятельных и вкусовых) галлюцинаций: «камень», «бактерии», «опухоль» (с четким ощущением локализации и границ), паразиты (черви, насекомые). Депрессии с нигилистическим бредом сопровождались висцеральными и эндоскопическими галлюцинациями в виде «полного исчезновения», «распада» внутренних органов, ощущения себя «мертвецом», «разложившимся трупом».
У некоторых больных сенестопатии являлись преобладающими жалобами, симптомы собственно депрессии беспокоили значительно меньше. В данных случаях депрессивный синдром квалифицировался как сенесто-ипохондрический. В других случаях сенестопатии дополняли клиническую картину депрессий, но не являлись ведущим симптомом, депрессивные синдромы квалифицировались на основании других психопатологических признаков.
В качестве типичных особенностей ипохондрии при поздних депрессиях можно отметить незавершенность и противоречивость ипохондрических концепций, полиморфное сочетание симптомов, часто лишенное логических закономерностей. У некоторых больных ипохондрия включала переплетение отрывочных идей обсессивного и бредового уровня. Встречалось одновременное существование патологических идей разнонаправленной тематики: ипохондрической, персекуторной («малого размаха»), (гипо-)маниакальной (оздоровления, социальных преобразований), нигилистической, псевдодементной и типичной депрессивной (виновности, самоуничижения). Грубые противоречия в построении ипохондрических концепций игнорировались больными, (включая непсихотические депрессии) наличием частичной критики и сохранностью интеллекта. Выраженный полиморфизм симптоматики создавал сложности при диагностике и затруднял подбор адекватной психофармакотерапии.
Представим несколько клинических иллюстраций ипохондрических поздних депрессий.
Больная В. 54 лет: депрессия тяжелой степени, эндогенной этиологии развилась впервые в жизни. Высказывала ипохондрические идеи в рамках бреда Котара («кишечник ссыхается, спадается», «я вижу, как при дефекации из меня выходит микрофлора»). Одновременно больная считала, что она овладела (сначала по литературе, а затем и самостоятельно) новыми методами лечения онкологических болезней. Рассказывала, что «вылечила у четырех женщин рак шейки матки неразбавленным медным купоросом». Настойчиво предлагала в отделении свою помощь в нетрадиционном оздоровлении и лечении больных и персонала. Интеллект и память не снижены. Критика к депрессии – формальная (пассивно соглашается принимать лекарственную терапию), к ипохондрии – неверная (просит обследовать и лечить заболевание кишечника), к оздоровительным идеям – отсутствует. Психопатологические феномены депрессии, ипохондрии и идей оздоровления присутствуют у больной одновременно и относительно независимо друг от друга, что требует пристального внимания при назначении психофармакотерапии.
Больная Ч. 70 лет: клинически очерченная депрессия развилась впервые в жизни. В 68 лет диагностирована гипертоническая болезнь. В течение последних 3 мес появились навязчивые страхи развития инфаркта, инсульта; боялась пропустить повышение АД; измеряла АД и пульс каждые несколько минут. Тяжесть депрессии умеренная, выраженная тревога. В процессе лечения антидепрессантами (миансерин до 45 мг/сут) нормализовалось настроение, редуцировалась тревога, значительно реже проверяла АД и пульс. После 4-й недели терапии состояние внезапно изменилось: резко усилилась тревога, стала подозрительной, считала, что ей сообщают неверные сведения о соматическом состоянии, ее тонометр «в отделении подменили на сломанный – стал показывать неправильно». Утверждала, что анализы и кардиограмма в ее истории болезни «поддельные», чтобы «скрыть тяжесть состояния», возможно «смертельную болезнь». Стала замечать «пропажи» личных вещей, обвиняла больных и персонал в «воровстве». Терапия была скорректирована (доза миансерина снижена до 7,5 мг/сут, добавлен рисперидон в дозе 3 мг/сут). Настроение нормализовалось, патологические идеи дезактуализировались. Из литературы известно, что прием антидепрессантов осложняется развитием психоза в молодом возрасте обычно только при использовании мощных тимоаналептиков (трициклических антидепрессантов) у больных шизофренией (вызывают обострение эндогенного заболевания). В данном случае больная, вероятно, поступила в клинику в субпсихотическом состоянии в рамках возрастного органического заболевания центральной нервной системы или инволюционного психоза. Первично был диагностирован тревожно-депрессивный синдром с обсессивной ипохондрией. В отличие от молодых больных применение антидепрессанта с умеренным тимоаналептическим эффектом спровоцировало обострение психоза: депрессия сменилась подозрительностью, ипохондрические идеи приобрели бредовой характер, тематика бреда расширилась – появились идеи ущерба.
Ипохондрические идеи при тревожно-ажитированных психотических поздних депрессиях по типу «инволюционной меланхолии» обычно существуют в виде отрывочных, незавершенных умозаключений, без идеаторной разработки, высказываются в форме речевых стереотипий. Вербальный контакт с пациентами затруднен ажитацией или «тревожным ступором». Типична резистентность к терапии.
Больная Е. 71 года: тяжелая депрессия в течение последнего года. Сознание ясное, моторно несколько заторможена, амимична. С монотонными интонациями повторяет несколько жалоб в форме незавершенных фраз, на уточняющие вопросы не отвечает или повторяет жалобы: «я тяжело больна и могу умереть в любой момент», «у меня рожа или сап, я заразна», «катастрофически падает зрение», «развивается маразм», «страшно похудела и теперь нет никакой одежды», «я вся разваливаюсь, стала инвалидом». Интеллект и память проверить не удается, вопросы игнорирует. Критика отсутствует. Соматическое и неврологическое состояние без патологии. На фоне терапии (амитриптилин в сочетании с антипсихотиками) стала несколько спокойнее. Содержание и характер жалоб без изменений: «все здоровье потеряно».
Больная А. 74 лет: депрессия развилась впервые в жизни, депрессивный синдром умеренной тяжести. При осмотре – крайне эмоционально лабильна, плаксива. Жалуется на головные боли, головокружения, сильный страх «потери памяти и слабоумия». В беседе элементы фиксационной и ретроградной амнезии, замечает свои ошибки, плачет: «У меня пропала память, я слабоумна, что теперь делать?» Соматическое и неврологическое состояние без патологии, АД 110/70 мм рт. ст. Магнитно-резонансная томография головного мозга: единичные очаги гиперинтенсивности 1–2 мм в белом веществе. На фоне терапии тианептином в дозе 37,5 мг/сут в течение 2 нед настроение улучшилось, значительно снизилась эмоциональная лабильность. С удивлением сообщает врачу: «Я практически все вспомнила, не понимаю, разве слабоумие можно вылечить?» Выполнила когнитивные тесты без ошибок. Полностью критична.
При ипохондрических поздних депрессиях встречается своеобразный вариант динамики состояния с многолетним «застыванием» психопатологической симптоматики. При длительном существовании сенестопатий без изменения интенсивности и локализации ощущений некоторые больные «привыкают» и «перестают обращать внимание» на данные симптомы. Такую динамику нельзя назвать формированием критики (симптомы остаются психотическими), скорее это вариант «инкапсуляции» психоза с остановкой прогрессирования.
Больная С. 56 лет: в течение 4 последних лет страдает тревожной депрессией безремиссионного течения (отказывалась от лечения после 1–2 нед приема антидепрессантов – «не помогали»). Впервые появились необычные ощущения
3 года назад: «под кожей головы, шеи и верхней части спины пробегают поползни», «такие круглые, по полсантиметра, с ножками»; «пробегали» до 10 раз в день. Сначала «испугалась, не понимала, что это такое, спрашивала, и никто не мог объяснить». В течение 3 лет ощущения не усиливались, возникали реже (1 раз в 2–3 дня) и постепенно перестали пугать, «привыкла». Уверена, что это «не паразиты» и «не галлюцинации», самостоятельно на них не жалуется, просит вылечить только «от плохого настроения и тревоги».
Реже с аналогичной динамикой «инкапсуляции» при поздних депрессиях может протекать ипохондрический бред.
Больная М. 72 лет: около 2 лет назад развилась психогенная депрессия (конфликт с родственниками), после нормализации ситуации настроение оставалось подавленным. К врачам не обращалась. Состояние ухудшалось, снизился аппетит, появились длительные запоры, после чего больная «поняла», что «пища в кишечнике застаивается и гниет», и практически перестала есть. В течение 6 мес похудела с 85 до
40 кг. Появились мысли, что больна раком кишечника, диабетом, стала ограничивать себя в воде. Состояние сохранялось без динамики в течение 6 мес. После длительных сомнений родственники доставили больную к психиатру. В стационаре проводилось лечение антидепрессантами и антипсихотиками в течение нескольких месяцев. Больная принимала пищу под наблюдением персонала или родственников. Ежедневно высказывала одну жалобу: «У меня нет стула уже год» – с нейтральной внешней эмоциональной окраской. Затем неожиданно сообщила: «У меня появились зрительные галлюцинации – я видела, что сходила в туалет, но этого не может быть –
я точно знаю, что у меня стула не было много месяцев и быть не может». Далее ежедневно жаловалась на аналогичные «зрительные галлюцинации». Противоречий в своих высказываниях не замечала, критика отсутствовала. Поведение стало спокойным, начала самостоятельно принимать пищу, соблюдала личную гигиену, выходила на прогулки в сопровождении родственников. Данный случай можно оценить как редкий вариант остановки динамики и «инкапсуляции» бреда Котара.
Ипохондрия с конверсионной окраской симптомов встречается при поздних депрессиях у больных с демонстративным преморбидом на фоне органического возрастного заострения личностных черт.
Больная Г. 77 лет: страдает рекуррентной депрессией с 27 лет. Текущая депрессия умеренной тяжести. До госпитализации требовала от дочери полного ухода за собой и обслуживания, при отказе собирала вещи, обещала «уйти из дома и умереть на улице: «я вам не нужна», «я вас объедаю». При первичном осмотре и во время нахождения в стационаре предъявляет много жалоб, подчеркивая особенную тяжесть психического и соматического состояния: «памяти совсем нет» (отказалась выполнять тесты на память и интеллект, но в процессе беседы излагала анамнестические данные, запоминала и воспроизводила текущую информацию без ошибок), «совсем не сплю», «совсем не могу есть» (объективно сон и аппетит в норме). Ежедневно жаловалась на боли в сердце, животе, голове; требовала измерений АД, пульса, температуры тела каждые 10–15 мин; настаивала на повторении анализов, исследований. В течение госпитализации неоднократно проконсультирована врачами разных специальностей в экстренном порядке. Предъявляла лечащему врачу и консультантам хаотичный набор жалоб, постоянно меняющихся, без стремления к систематизации к концепции какого-либо заболевания. Регулярно говорила врачам и персоналу: «Про меня все забыли, никто не лечит, а я могу умереть».
Развитие ипохондрии на фоне начальных явлений возрастного органического поражения центральной нервной системы и легкого когнитивного снижения сопровождалось упрощением, обеднением и стереотипизацией ипохондрических симптомов.
Больная К. 70 лет: текущая депрессия умеренной тяжести. Около 20 лет страдает гипертонической болезнью, регулярно принимает рекомендованную антигипертензивную терапию. С начала лечения стала склонна прислушиваться к здоровью, беспокоили головокружения, «слабость ног». Год назад перенесла преходящее нарушение мозгового кровообращения. Жалобы на головокружения, «шатание», «ватность ног», «утомляемость», страх «упасть в ванной или на кухне». При уточняющих вопросах повторяет все жалобы практически дословно. Словарный запас несколько обеднен, абстрагирование затруднено. Память снижена на текущие и прошлые события, носит с собой толстую тетрадь с записями. Критика формальная. На фоне лечения настроение улучшилось, когнитивная сфера без динамики.
Ипохондрические страхи развития «психоза», «сумасшествия», «потери контроля над мыслями, поведением» считаются типичными симптомами шизофрении, обычно отражают явления «малых» идеаторных автоматизмов и субъективное восприятие нарушения ассоциативного процесса у больных шизофренией. Ипохондрия со страхом «сумасшествия» в нашем исследовании имела аффективное происхождение и отмечалась при поздних депрессиях тяжелой степени с выраженной тревогой.
Больная Г. 51 года: с 32 лет рекуррентные эндогенные депрессии длительностью 1–3 мес сменялись периодами нормального самочувствия продолжительностью до нескольких лет. Наблюдалась у психиатров стационарно и амбулаторно, получала психофармакотерапию. Между обострениями заболевания продуктивно работала, занималась домашними делами, воспитывала ребенка (замужем с 26 лет, дочь 22 лет). Текущая депрессия тяжелой степени, преобладает тоскливая и анестетическая симптоматика. Жалуется на «полное бесчувствие к себе и окружающему миру», «физическое ощущение страха в животе», «круговорот мыслей», «потерю памяти», «страх сойти с ума», «внезапно умереть», «пустую голову», «обрывки мыслей». После лечения трициклическими антидепрессантами парентерально в высоких дозах в комбинации с нормотимиками и антипсихотиками состояние больной полностью нормализовалось. Настроение ровное, эмоциональные реакции в норме; признаков «личностного сдвига» нет («мой обычный характер»). Интеллект и память в пределах нормы. У данной больной «эндогенная» окраска ипохондрии (страх «сойти с ума», «пустая голова») не являлись симптомами шизофрении, а отражали тяжесть тревоги и депрессии. Данный случай напоминает о возможности ошибочной диагностики шизофрении при неправильной трактовке ипохондрических симптомов поздних депрессий.
Сравнение поздних депрессий с наличием и отсутствием симптомов ипохондрии по основным клинико-анамнестическим показателям выявило межгрупповые отличия, представленные в табл. 2–4.



Изучение анамнеза жизни (см. табл. 2) у больных поздними депрессиями с ипохондрией и без ипохондрии показало незначительное число достоверных отличий. Больные без ипохондрической симптоматики в среднем имели более высокий уровень образования: высшее образование получили 67,9% больных поздними депрессиями без ипохондрии и 43,7% больных с ипохондрией. Аналогичные данные были получены и в нескольких аналогичных исследованиях. Авторы предполагают, что хорошее образование и высокий интеллект являются препятствием для соматизации психопатологических симптомов депрессии и развития ипохондрии [4, 11, 17, 21, 22].
Больные с ипохондрической симптоматикой на момент обследования чаще состояли в браке, чем больные группы сравнения (55,5 и 32,2% соответственно).
У больных поздними депрессиями с ипохондрической симптоматикой значительно чаще к моменту обследования была установлена инвалидность по соматическому заболеванию (23,2 и 3,6% соответственно; отношение шансов – ОШ 8,1; доверительный интервал – ДИ 1,9; 34,7). По данным литературы, ипохондрия чаще развивается при большей соматической отягощенности депрессивных больных [2–5, 9, 11]. Изучение взаимосвязей ипохондрии и объективных показателей соматического здоровья в рамках нашего исследования не выявило достоверной прямой корреляции тяжести соматической заболеваемости с возникновением и тяжестью ипохондрии у больных поздними депрессиями.
Сравнительный анализ анамнезов заболеваний (см. табл. 3) показал, что ипохондрические поздние депрессии чаще развиваются в рамках рекуррентного депрессивного расстройства (монополярное течение), при большей длительности предыдущих приступов и плохом качестве ремиссий или при хронической депрессии. Поздние депрессии без ипохондрии наиболее часто являлись очередной депрессивной фазой биполярного аффективного расстройства. Общая продолжительность аффективного заболевания у больных без ипохондрии была несколько выше.
Первый эпизод депрессии, по данным литературы, несколько чаще сопровождается ипохондрической симптоматикой из-за фиксации внимания больных на непривычных для них ощущениях психического и соматовегетативного нездоровья [3, 5, 8, 14]. С другой стороны, ипохондрическая симптоматика в первую очередь приводит больных на прием к интернистам, обращение к психиатру происходит иногда после многих лет повторных обследований, отрицающих соматическую патологию. Этим может объясняться приблизительно равная доля больных с первым эпизодом депрессии в сравниваемых малых группах: часть больных с первым эпизодом ипохондрической депрессии в позднем возрасте еще «не дошла» до психиатра.
При сравнении тяжести поздних депрессий, протекающих с ипохондрией и без (клинически и по MADRS), достоверных отличий выявлено не было (рис. 1). Сопоставление по распределению синдромов выявило достоверные отличия между сравниваемыми группами (рис. 2). Больные с сенесто-ипохондрическим синдромом закономерно целиком вошли в группу с ипохондрической симптоматикой и составили приблизительно 1/3 (36,8%) всех поздних депрессий с ипохондрической симптоматикой. Достоверно реже симптомы ипохондрии включались в структуру тоскливых и адинамических депрессий позднего возраста. У больных без ипохондрии синдром тоскливой депрессии встречался в 35,7% случаев, адинамической – в 7,1% (20,0 и 0,9% в группе с ипохондрической симптоматикой соответственно). Тревожно-депрессивный синдром выявлялся при ипохондрических поздних депрессиях и у больных без ипохондрии практически с одинаковой частотой и отмечался приблизительно у 1/3 больных в каждой группе.

Оценка тяжести отдельных симптомов по MADRS показала, что суммарное значение MADRS при поздних депрессиях у больных без ипохондрической симптоматики несколько выше за счет большей тяжести симптомов 6 и 9 («снижение концентрации внимания» и «пессимистические мысли»), на уровне тенденции – за счет симптома 4 («бессонница») (см. табл. 4).

В результате проведенного исследования установлено, что поздние депрессии без ипохондрической симптоматики представляют собой отдельную группу расстройств, достоверно отличающуюся от поздних депрессий с ипохондрическими симптомами по многим клинико-анамнестическим признакам. Суммирование выявленных признаков показывает, что в позднем возрасте развитие депрессии без ипохондрии наиболее вероятно у следующих больных:
- страдающих биполярным аффективным расстройством с короткой продолжительностью депрессивных фаз и ремиссиями высокого качества;
- длительно болеющих аффективным заболеванием (с молодого возраста);
- имеющих более высокий уровень образования (высокий интеллект и хорошее образование способствуют правильному разделению аффективных и соматических симптомов при формировании внутренней картины болезни, препятствуют соматизации психопатологических симптомов);
- с депрессиями простой и типичной синдромальной структуры (тоскливая, адинамическая).
Заключение
Анализ тематической литературы показал, что в настоящее время большинство авторов рассматривают ипохондрию и депрессию как отдельные, не связанные между собой симптомы и синдромы. В соответствии с критериями
МКБ-10 депрессивно-ипохондрическое состояние необходимо квалифицировать либо как ипохондрическое, либо как депрессивное. Большинство русскоязычных источников использует отечественную нозологическую классификацию, в которой присутствует понятие ипохондрической депрессии. Содержание определения ипохондрической депрессии не полностью совпадает у разных авторов, но специфичность депрессивно-ипохондрического синдрома для позднего возраста отмечена практически во всех источниках. Проведенный в нашем исследовании сравнительный клинико-психопатологический анализ ипохондрических поздних депрессий и депрессий, протекающих без ипохондрии, выявил следующее. Ипохондрическая симптоматика – типичный компонент депрессий позднего возраста. Отсутствие ипохондрии при поздних депрессиях встречается преимущественно у больных, длительно страдающих биполярным аффективным расстройством и переносящих очередную депрессивную фазу с типичной синдромальной структурой (простая тоскливая депрессия).
Сведения об авторах
Иванец Николай Николаевич – чл.-кор. Российской академии медицинских наук, д-р мед. наук, проф., зав. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ. E-mail: nivanets@mail.ru
Кинкулькина Марина Аркадьевна – д-р мед. наук, проф. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ
им. И.М.Сеченова Минздрава РФ. E-mail: kinkulkina@gmail.com
Авдеева Татьяна Ивановна – канд. мед. наук, доц. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ. E-mail: t.i.avdeeva@gmail.com
Список исп. литературыСкрыть список1. Гаврилова С.И. Современное состояние и перспективы развития отечественной геронтопсихиатрии. Соц. и клин. психиатрия. 2006; 3: 5–11.
2. Калын Я.Б. Психическое здоровье населения пожилого и старческого возраста (клинико-эпидемиологическое исследование): автореф. дис. … д-ра мед. наук. М., 2001.
3. Смулевич А.Б. Депрессии в общей медицине. М.: Медицинское информационное агентство, 2007.
4. Creed F, Barsky A. A systematic review of the epidemiology of somatisation disorder and hypochondriasis. J Psychosom Res 2004; 56 (4): 391–408.
5. Волель Б.А. Небредовая ипохондрия при соматических, психических заболеваниях и расстройствах личности: автореф. дис. … д-ра мед. наук. М., 2009.
6. Краснов В.H. Расстройства аффективного спектра. М.: Практическая медицина, 2011.
7. Руководство по психиатрии. Под ред. А.С.Тиганов. Т. 1. М.: Медицина, 1999.
8. Gureje O, Ustun TB, Simon GE. The syndrome of hypochondriasis: a cross-national study in primary care. Psychol Med 1997; 27: 1001–10.
9. Thomas P, Hazif-Thomas C, Pareaud M. Hypochondriasis and somatisation in elderly. Article in French. Rev Prat 2008; 58 (18): 1977–81.
10. Hybels CF, Blazer DG, Pieper CF et al. Profiles of depressive symptoms in older adults diagnosed with major depression: latent cluster analysis. Am J Geriatr Psychiatry 2009; 17 (5): 387–96.
11. Noyes R, Stuart S, Watson DB, Langbehn DR. Distinguishing between hypochondriasis and somatization disorder: a review of the existing literature. Psychother Psychosom 2006; 75 (5): 270–81.
12. van Ravenzwaaij J, Olde Hartman T, van Ravesteijn H et al. Explanatory models of medically unexplained symptoms: a qualitative analysis of the literature. Ment Health Fam Med 2010; 7 (4): 223–31.
13. Чуркин А.А., Мартюшин А.Н. Практическое руководство по применению МКБ-10 в психиатрии и наркологии. М., 2010.
14. Одарченко С.С. Непсихотические психические расстройства позднего возраста. Автореф. дис. … д-ра мед. наук. Томск, 2009.
15. Blazer D, Steffens DC. The American Psychiatric Publishing Textbook of Geriatric Psychiatry. Am Psych Pub 2009; 4.
16. Bouldoires T, Jacolot C. Pain as a symptom of depression in the elderly. Article in French. Soins Gerontol 2011; 91: 35–8.
17. Buchalter EN, Lantz MS. Somatization disorder in the older adult: when the problems are in the body and the mind. Clin. Geriatr. 2002; 10 (3): 32–6.
18. Small GW. Differential diagnoses and assessment of depression in elderly patients. J Clin Psychiatry 2009; 70 (12): e47.
19. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. М.: Медиа Сфера, 2002.
20. Диков С.Ю. Соматовегетативные расстройства при депрессиях с разным типом ведущего аффекта. Автореф. дис. … канд. мед. наук. М., 2009.
21. Chang-Quan H, Zheng-Rong W, Yong-Hong L et al. Education and risk for late life depression: a meta-analysis of published literature. Int J Psychiatry Med 2010; 40 (1): 109–24.
22. Rief W, Hessel A, Brachler E. Somatization symptoms and hypo-chondriacal features in the general population. Psychosom Med 2001; 63: 595–602.
23. Longley SL, Calamari JE, Wu K, Wade M. Anxiety as a context for understanding associations between hypochondriasis, obsessive-compulsive, and panic attack symptoms. Behav Ther 2010; 41 (4): 461–74.
24. Sajatovic M, Bingham CR, Campbell EA, Fletcher DF. Bipolar disorder in older adult inpatients. J Nerv Ment Dis 2005; 193: 417–9.

