Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№05 2004
Практика использования антидепрессантов при лечении депрессий в психиатрии и общемедицинской сети (обзор результатов фармакоэпидемиологических исследований) №05 2004
Современные фармакоэпидемиологические исследования антидепрессантов (тимолептиков) все чаще переходят от анализа частоты назначений отдельных препаратов или их групп (трициклические антидепрессанты – ТЦА, селективные ингибиторы обратного захвата серотонина – СИОЗС, ингибиторы обратного захвата серотонина и норадреналина – ИОЗСН и т.д.) к изучению существующей практики использования всего этого класса психотропных средств при лечении разных психических расстройств, в первую очередь депрессий.
Современные фармакоэпидемиологические исследования антидепрессантов (тимолептиков) все чаще переходят от анализа частоты назначений отдельных препаратов или их групп (трициклические антидепрессанты – ТЦА, селективные ингибиторы обратного захвата серотонина – СИОЗС, ингибиторы обратного захвата серотонина и норадреналина – ИОЗСН и т.д.) [1–3] к изучению существующей практики использования всего этого класса психотропных средств при лечении разных психических расстройств, в первую очередь депрессий. При этом реализуется две основные стратегии научного поиска. Первая из них основывается на опросе психиатров и врачей общемедицинской сети. В ходе такого опроса выясняют мнение практикующих специалистов о распространенности депрессий. Уточняются взгляды психиатров и врачей общемедицинской сети на эффективность, переносимость и безопасность тимолептиков. Несмотря на простоту и доступность указанной стратегии, ее результаты отличает неточность количественных показателей: частоты назначений отдельных препаратов, их дозировок и т.д.
Вторая стратегия базируется на непосредственном клинико-эпидемиологическом изучении распространенности, нозологической и/или синдромальной структуры депрессивных состояний, наборе применяющихся при их лечении антидепрессантов, их дозировок. Ее предпочтительность связана с высокой точностью и достоверностью полученных результатов. Именно эта стратегия научного поиска последовательно реализуется в последние годы сотрудниками отделения по изучению пограничной психической патологии и психосоматических расстройств (рук. – акад. РАМН А.Б.Смулевич) НЦПЗ РАМН.
Проведено изучение депрессивных расстройств и практики применения антидепрессантов в Психиатрической клинического больнице №1 им. Н.А.Алексеева (главный врач – доктор мед. наук, проф. В.Н.Козырев) Департамента здравоохранения Москвы [4]. Всего обследовано 966 больных (492 мужчины, 504 женщины, средний возраст 51,2±0,5 года). Несмотря на то что в изученной репрезентативной выборке преобладали пациенты, страдающие шизофренией, шизотипическим и бредовым расстройством (588 наблюдений), распространенность депрессивных состояний преимущественно эндогенной природы достигает 29,8%. Причем чаще всего отмечаются депрессии с бредом, тревожные и ипохондрические депрессивные синдромы (27, 26, 23% соответственно).
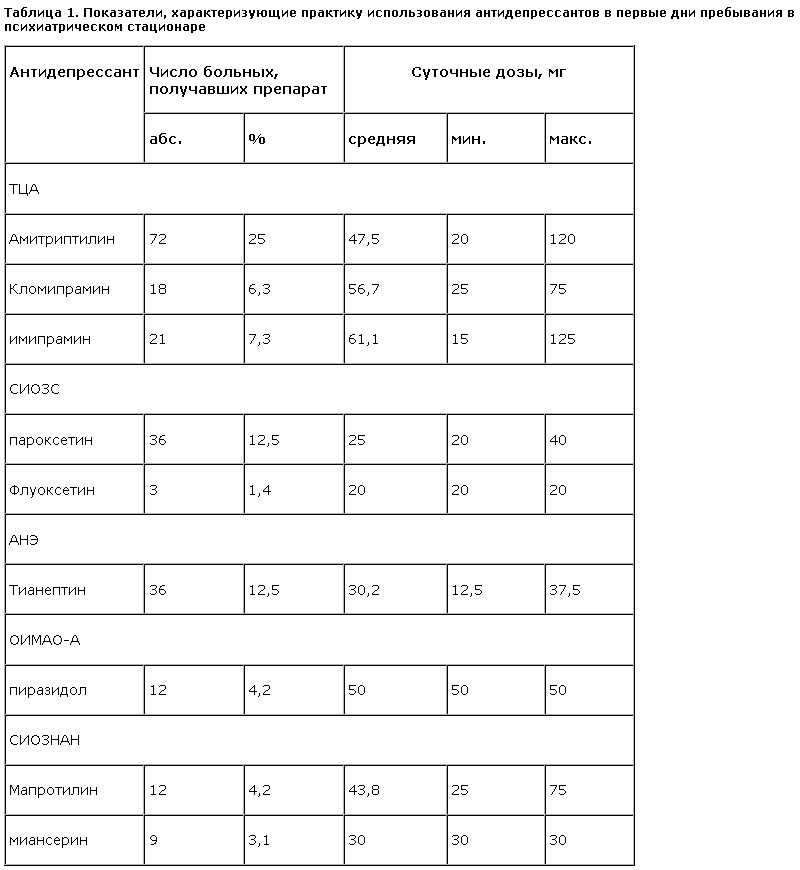
В ходе исследования установлено, что к 7–10-му дню после стационирования лишь 76,5% больных с депрессиями получали антидепрессанты. Среди чаще всего используемых групп тимолептиков: ТЦА – 38,6% от всех пациентов с депрессивными состояниями, СИОЗС – 13,8%, тимолептики с нейропротективным эффектом – АНЭ – 12,5% (табл. 1).
Практика назначений антидепрессантов не претерпевала существенных изменений к 30–40-му дню пребывания пациентов в стационаре. Так, лишь несколько возрастала (с 76,5 до 82,3%) доля больных с депрессиями, которые получали антидепрессанты, и увеличились средние суточные дозы (табл. 2).
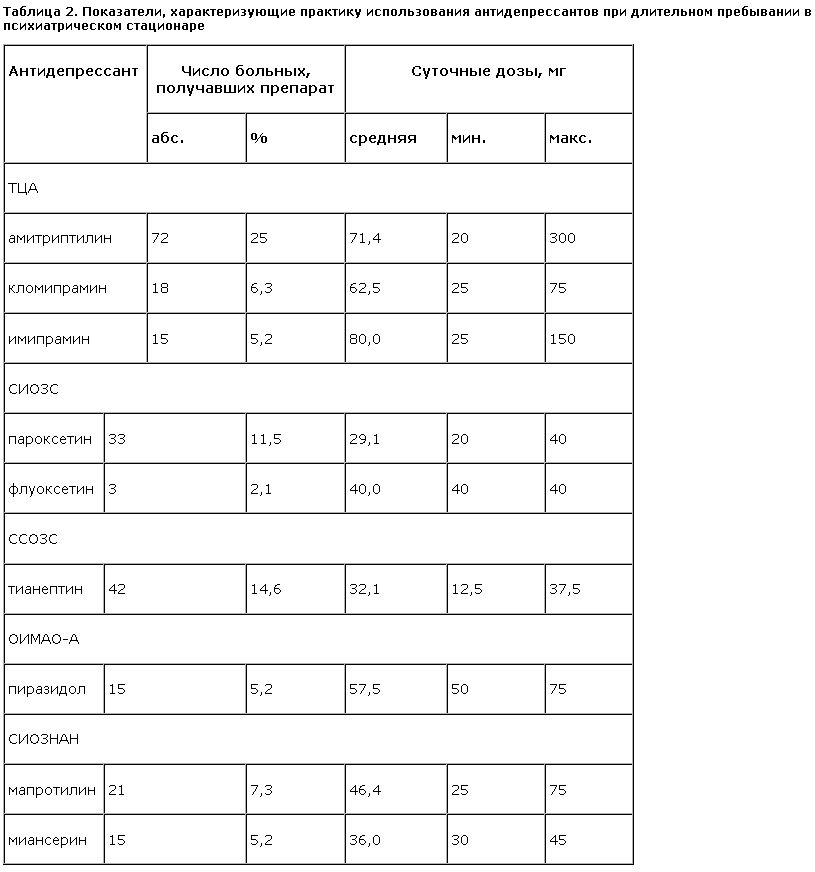
При этом у АНЭ и СИОЗС они стали близки к рекомендуемым. Однако суточные дозы ТЦА и некоторых других препаратов (мапротилин, пиразидол) все же оставались весьма низкими. Среди чаще всего используемых групп тимолептиков остались: ТЦА (36,5%), АНЭ (14,6%), СИОЗС (13,7%). Остальные (ОИМАО-А, СИОЗНАН) по-прежнему назначались гораздо реже (5–7%). Среди чаще всего используемых препаратов вновь оказались амитриптилин (25%), тианептин (14,6%), пароксетин (11,5%). Наиболее востребованными вновь были антидепрессанты с седативным эффектом (амитриптилин, пароксетин, миансерин). Эти тимолептики получают 41,7% больных с депрессиями. Антидепрессанты со сбалансированным действием (кломипрамин, тианептин, пиразидол, мапротилин) и активирующим эффектом (имипрамин, флуоксетин) назначаются реже (33,4 и 7,3% соответственно).
Особенности лечения депрессивных состояний в амбулаторно-поликлинических и стационарных учреждениях общемедицинской сети изучены в ходе реализации программы КОМПАС (Клинико-эпидемиОлогическая програМма изучения деПрессии в практике врАчей общеСоматического профиля) [8]. Всего в программу включен 10 541 пациент (6559 женщин, 3982 мужчины, средний возраст 48,3±0,16 года), наблюдающийся терапевтами, кардиологами и неврологами в поликлиниках, больницах, госпиталях, городских, областных и республиканских диспансерах, клинических отделениях научно-исследовательских центров в 35 городах России.
Из числа лиц с эпидемиологическим диагнозом депрессии в амбулаторной практике (набравших более 18 баллов по шкале депрессий Центра эпидемиологических исследований) лечение получали 72,2% больных [9]. Однако применялись, как правило, не традиционные антидепрессанты, а медикаментозные средства растительного происхождения (валериана, зверобой, ново-пассит и др. – 53,7% от всех назначений) и транквилизаторы (36,3% от всех назначений). Тимолептики принимали лишь 8,7% больных депрессиями. Во многом аналогичные данные получены и для пациентов с эпидемиологическим диагнозом депрессивного состояния, наблюдающиеся в стационаре. Однако все рассматриваемые показатели оказались ниже. Так, психофармакотерапию получали лишь 60,3% больных. При этом 41,9% принимали седативные медикаментозные средства растительного происхождения, 30,5% – транквилизаторы, 8,6% – антидепрессанты.
В плане анализа сложившейся практики лечения депрессивных состояний важно, что, хотя их распространенность среди больных, наблюдающихся различными специалистами (терапевтами, кардиологами и неврологами), достоверно не различалась, психофармакотерапию чаще назначали неврологи (67,2; 67,8 и 74,0% соответственно). Причем специалисты этого профиля, в два раза чаще отдавали предпочтение антидепрессантам (7,2; 6,5 и 14,1% соответственно).
Суммируя представленные данные, можно прийти к заключению, что практика использования антидепрессантов в целом соотносится с психопатологической структурой депрессий. Так, в психиатрическом стационаре, где преобладают тяжелые эндогенные депрессии, чаще всего применяются ТЦА, традиционно рассматривающиеся в ряду наиболее эффективных тимолептиков [5]. В общемедицинской сети, где превалируют легкие депрессивные состояния, антидепрессанты используются реже. Их зачастую заменяют препаратами растительного происхождения и транквилизаторами, по крайней мере некоторые из них (зверобой, ново-пассит, производные бензодиазепина), судя по данным литературы [5, 10], могут использоваться при лечении субсиндромальных депрессий.
Очевидно, что на выбор препаратов значительное влияние оказывает и синдромальная структура аффективных (депрессивных) расстройств. Так, преобладание в психиатрическом стационаре бредовых, тревожных и ипохондрических депрессий делает вполне оправданным преимущественное использование антидепрессантов с седативным эффектом (амитриптилин, пароксетин, миансерин). Широкое применение растительных препаратов и транквилизаторов в общемедицинской сети, возможно, связано с оценкой превалирующих в структуре депрессивного состояния тревожно-ипохондрических и соматовегетативных расстройств в качестве психопатологически самостоятельных.
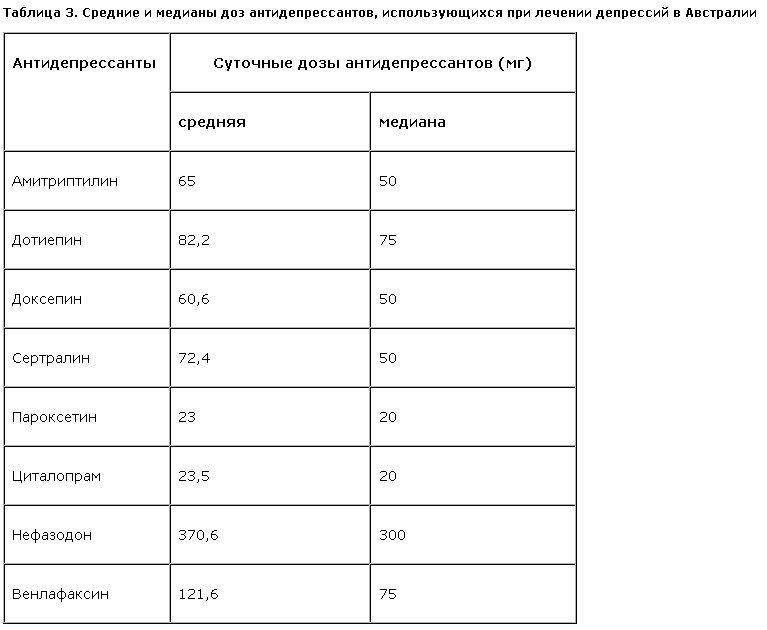
Подробный анализ ограничительной тактики использования антидепрессантов выходит за рамки настоящей публикации. Тем не менее некоторые результаты исследования позволяют выдвинуть предположение о том, что одним из факторов, способствующих возникновению рассматриваемой ситуации, является та роль, которая придается практикующими специалистами проблеме безопасности и переносимости антидепрессантов. Действительно, наиболее востребованные в связи с тяжестью депрессий в психиатрическом стационаре ТЦА используются в очень низких дозах, что вполне соотносится со значительным количеством ассоциирующихся с ними неблагоприятных явлений [14]. Рассматриваемое предположение становится еще более вероятным, если учесть, что второе–третье место по частоте назначений в психиатрической больнице занимают тианептин и пароксетин. Спектр терапевтической активности первого из этих препаратов распространяется не столько на тяжелые депрессии, требующие стационарного лечения, сколько на более легкие расстройства депрессивного спектра (субсиндромальные и нозогенные депрессии, дистимии и т.д.). Вместе с тем тианептин отличают высокие показатели переносимости и безопасности [5, 15]. Хотя спектр терапевтической активности пароксетина шире, чем у тианептина [4], в аспекте рассматриваемой проблемы более важно, что этот препарат, судя по данным некоторых исследований, наряду с циталопрамом относят к СИОЗС, лечение которыми ассоциируется с наименьшим числом побочных эффектов [16].
Очевидно, что возможность развития неблагоприятных явлений, связанных с приемом тимолептиков, не менее значима и для врачей общесоматической сети. При этом очень вероятно, что их опасения “подкрепляются” недостаточной информированностью об антидепрессантах. Во всяком случае, неврологи, в силу своей специальности более знакомые со свойствами психотропных препаратов, гораздо чаще, чем кардиологи и терапевты, назначают тимолептики.
Рассматриваемое предположение находит прямое подтверждение в данных некоторых зарубежных исследований, оценивающих значимость для практикующего специалиста эффективность, переносимость и безопасность антидепрессанта [16]. Так, сообщается, что более половины врачей не верят в то, что один тимолептик может быть эффективнее другого [16]. Напротив, по данным некоторых авторов, наиболее важным предиктором частоты назначения того или иного антидепрессанта является его переносимость [16]. Указывается, что в этой ситуации определенными преимуществами пользуются некоторые СИОЗС (циталопрам, пароксетин) и тианептин [16]. Наконец, в некоторых исследованиях подчеркивается, что из-за сомнений в безопасности тимолептиков в современной практике лечения даже так называемых больших депрессий антидепрессанты нередко заменяют на транквилизаторы [11].
Анализ представленных данных позволяет не только оценить сложившуюся практику использования антидепрессантов, но и сформулировать вероятностный прогноз того, как будут “восприняты” новые препараты из рассматриваемого класса психотропных средств, которые еще только проходят клинические испытания или находятся на стадии регистрации. Исходя из результатов проведенных исследований в психиатрическом стационаре определяется высокая потребность в тимолептиках, сопоставимых с ТЦА по эффективности, но превосходящих их по безопасности и переносимости. На выбор препарата практикующими врачами в общемедицинской сети в первую очередь будет влиять информация о побочных эффектах антидепрессанта. Как в психиатрическом стационаре, так и в общей практике известными преимуществами, вероятно, будут пользоваться антидепрессанты с седативным и противотревожным эффектом. Наконец, значительное преимущество в общемедицинской сети может получить тимолептик, терапевтическая активность которого распространяется на соматизированные (соматовегетативные) проявления депрессий.
Вторая стратегия базируется на непосредственном клинико-эпидемиологическом изучении распространенности, нозологической и/или синдромальной структуры депрессивных состояний, наборе применяющихся при их лечении антидепрессантов, их дозировок. Ее предпочтительность связана с высокой точностью и достоверностью полученных результатов. Именно эта стратегия научного поиска последовательно реализуется в последние годы сотрудниками отделения по изучению пограничной психической патологии и психосоматических расстройств (рук. – акад. РАМН А.Б.Смулевич) НЦПЗ РАМН.
Проведено изучение депрессивных расстройств и практики применения антидепрессантов в Психиатрической клинического больнице №1 им. Н.А.Алексеева (главный врач – доктор мед. наук, проф. В.Н.Козырев) Департамента здравоохранения Москвы [4]. Всего обследовано 966 больных (492 мужчины, 504 женщины, средний возраст 51,2±0,5 года). Несмотря на то что в изученной репрезентативной выборке преобладали пациенты, страдающие шизофренией, шизотипическим и бредовым расстройством (588 наблюдений), распространенность депрессивных состояний преимущественно эндогенной природы достигает 29,8%. Причем чаще всего отмечаются депрессии с бредом, тревожные и ипохондрические депрессивные синдромы (27, 26, 23% соответственно).
В ходе исследования установлено, что к 7–10-му дню после стационирования лишь 76,5% больных с депрессиями получали антидепрессанты. Среди чаще всего используемых групп тимолептиков: ТЦА – 38,6% от всех пациентов с депрессивными состояниями, СИОЗС – 13,8%, тимолептики с нейропротективным эффектом – АНЭ – 12,5% (табл. 1).

Практика назначений антидепрессантов не претерпевала существенных изменений к 30–40-му дню пребывания пациентов в стационаре. Так, лишь несколько возрастала (с 76,5 до 82,3%) доля больных с депрессиями, которые получали антидепрессанты, и увеличились средние суточные дозы (табл. 2).

При этом у АНЭ и СИОЗС они стали близки к рекомендуемым. Однако суточные дозы ТЦА и некоторых других препаратов (мапротилин, пиразидол) все же оставались весьма низкими. Среди чаще всего используемых групп тимолептиков остались: ТЦА (36,5%), АНЭ (14,6%), СИОЗС (13,7%). Остальные (ОИМАО-А, СИОЗНАН) по-прежнему назначались гораздо реже (5–7%). Среди чаще всего используемых препаратов вновь оказались амитриптилин (25%), тианептин (14,6%), пароксетин (11,5%). Наиболее востребованными вновь были антидепрессанты с седативным эффектом (амитриптилин, пароксетин, миансерин). Эти тимолептики получают 41,7% больных с депрессиями. Антидепрессанты со сбалансированным действием (кломипрамин, тианептин, пиразидол, мапротилин) и активирующим эффектом (имипрамин, флуоксетин) назначаются реже (33,4 и 7,3% соответственно).
Особенности лечения депрессивных состояний в амбулаторно-поликлинических и стационарных учреждениях общемедицинской сети изучены в ходе реализации программы КОМПАС (Клинико-эпидемиОлогическая програМма изучения деПрессии в практике врАчей общеСоматического профиля) [8]. Всего в программу включен 10 541 пациент (6559 женщин, 3982 мужчины, средний возраст 48,3±0,16 года), наблюдающийся терапевтами, кардиологами и неврологами в поликлиниках, больницах, госпиталях, городских, областных и республиканских диспансерах, клинических отделениях научно-исследовательских центров в 35 городах России.
Из числа лиц с эпидемиологическим диагнозом депрессии в амбулаторной практике (набравших более 18 баллов по шкале депрессий Центра эпидемиологических исследований) лечение получали 72,2% больных [9]. Однако применялись, как правило, не традиционные антидепрессанты, а медикаментозные средства растительного происхождения (валериана, зверобой, ново-пассит и др. – 53,7% от всех назначений) и транквилизаторы (36,3% от всех назначений). Тимолептики принимали лишь 8,7% больных депрессиями. Во многом аналогичные данные получены и для пациентов с эпидемиологическим диагнозом депрессивного состояния, наблюдающиеся в стационаре. Однако все рассматриваемые показатели оказались ниже. Так, психофармакотерапию получали лишь 60,3% больных. При этом 41,9% принимали седативные медикаментозные средства растительного происхождения, 30,5% – транквилизаторы, 8,6% – антидепрессанты.
В плане анализа сложившейся практики лечения депрессивных состояний важно, что, хотя их распространенность среди больных, наблюдающихся различными специалистами (терапевтами, кардиологами и неврологами), достоверно не различалась, психофармакотерапию чаще назначали неврологи (67,2; 67,8 и 74,0% соответственно). Причем специалисты этого профиля, в два раза чаще отдавали предпочтение антидепрессантам (7,2; 6,5 и 14,1% соответственно).
Суммируя представленные данные, можно прийти к заключению, что практика использования антидепрессантов в целом соотносится с психопатологической структурой депрессий. Так, в психиатрическом стационаре, где преобладают тяжелые эндогенные депрессии, чаще всего применяются ТЦА, традиционно рассматривающиеся в ряду наиболее эффективных тимолептиков [5]. В общемедицинской сети, где превалируют легкие депрессивные состояния, антидепрессанты используются реже. Их зачастую заменяют препаратами растительного происхождения и транквилизаторами, по крайней мере некоторые из них (зверобой, ново-пассит, производные бензодиазепина), судя по данным литературы [5, 10], могут использоваться при лечении субсиндромальных депрессий.
Очевидно, что на выбор препаратов значительное влияние оказывает и синдромальная структура аффективных (депрессивных) расстройств. Так, преобладание в психиатрическом стационаре бредовых, тревожных и ипохондрических депрессий делает вполне оправданным преимущественное использование антидепрессантов с седативным эффектом (амитриптилин, пароксетин, миансерин). Широкое применение растительных препаратов и транквилизаторов в общемедицинской сети, возможно, связано с оценкой превалирующих в структуре депрессивного состояния тревожно-ипохондрических и соматовегетативных расстройств в качестве психопатологически самостоятельных.

Подробный анализ ограничительной тактики использования антидепрессантов выходит за рамки настоящей публикации. Тем не менее некоторые результаты исследования позволяют выдвинуть предположение о том, что одним из факторов, способствующих возникновению рассматриваемой ситуации, является та роль, которая придается практикующими специалистами проблеме безопасности и переносимости антидепрессантов. Действительно, наиболее востребованные в связи с тяжестью депрессий в психиатрическом стационаре ТЦА используются в очень низких дозах, что вполне соотносится со значительным количеством ассоциирующихся с ними неблагоприятных явлений [14]. Рассматриваемое предположение становится еще более вероятным, если учесть, что второе–третье место по частоте назначений в психиатрической больнице занимают тианептин и пароксетин. Спектр терапевтической активности первого из этих препаратов распространяется не столько на тяжелые депрессии, требующие стационарного лечения, сколько на более легкие расстройства депрессивного спектра (субсиндромальные и нозогенные депрессии, дистимии и т.д.). Вместе с тем тианептин отличают высокие показатели переносимости и безопасности [5, 15]. Хотя спектр терапевтической активности пароксетина шире, чем у тианептина [4], в аспекте рассматриваемой проблемы более важно, что этот препарат, судя по данным некоторых исследований, наряду с циталопрамом относят к СИОЗС, лечение которыми ассоциируется с наименьшим числом побочных эффектов [16].
Очевидно, что возможность развития неблагоприятных явлений, связанных с приемом тимолептиков, не менее значима и для врачей общесоматической сети. При этом очень вероятно, что их опасения “подкрепляются” недостаточной информированностью об антидепрессантах. Во всяком случае, неврологи, в силу своей специальности более знакомые со свойствами психотропных препаратов, гораздо чаще, чем кардиологи и терапевты, назначают тимолептики.
Рассматриваемое предположение находит прямое подтверждение в данных некоторых зарубежных исследований, оценивающих значимость для практикующего специалиста эффективность, переносимость и безопасность антидепрессанта [16]. Так, сообщается, что более половины врачей не верят в то, что один тимолептик может быть эффективнее другого [16]. Напротив, по данным некоторых авторов, наиболее важным предиктором частоты назначения того или иного антидепрессанта является его переносимость [16]. Указывается, что в этой ситуации определенными преимуществами пользуются некоторые СИОЗС (циталопрам, пароксетин) и тианептин [16]. Наконец, в некоторых исследованиях подчеркивается, что из-за сомнений в безопасности тимолептиков в современной практике лечения даже так называемых больших депрессий антидепрессанты нередко заменяют на транквилизаторы [11].
Анализ представленных данных позволяет не только оценить сложившуюся практику использования антидепрессантов, но и сформулировать вероятностный прогноз того, как будут “восприняты” новые препараты из рассматриваемого класса психотропных средств, которые еще только проходят клинические испытания или находятся на стадии регистрации. Исходя из результатов проведенных исследований в психиатрическом стационаре определяется высокая потребность в тимолептиках, сопоставимых с ТЦА по эффективности, но превосходящих их по безопасности и переносимости. На выбор препарата практикующими врачами в общемедицинской сети в первую очередь будет влиять информация о побочных эффектах антидепрессанта. Как в психиатрическом стационаре, так и в общей практике известными преимуществами, вероятно, будут пользоваться антидепрессанты с седативным и противотревожным эффектом. Наконец, значительное преимущество в общемедицинской сети может получить тимолептик, терапевтическая активность которого распространяется на соматизированные (соматовегетативные) проявления депрессий.
Список исп. литературыСкрыть список1. Barbui C, Campomori A,V.D'Avanzo B et al Antidepressant drug use in Italy since the introduction of SSRIs: national trends, regional differences and impact on suicide rates Soc Psychiatry Psychiatr Epidemiol 1999; 34: 152-6.
2. Furst J, Kocmur M. Use of psychiatric drugs in Slovenia in comparison to Scandinavian countries. Pharmacoepidemiol Drug Saf 2003 Jul-Aug; 12 (5): 399-403.
3. Kairuz T, Truter I, Hugo J, Foxcroft C. Prescribing patterns of tricyclic and selective serotonin reuptake inhibitor antidepressants among a sample of adolescents and young adults. Pharmacoepidemiol Drug Saf. 2003 Jul-Aug; 12 (5): 379-82.
4. Козырев В.Н., Смулевич А.Б., Дробижев М.Ю., Краева Г.К., Кубраков М.А. Психотропные средства, применяемые в психиатрическом стационаре (фармакоэпидемиологические аспекты) Журн. неврол. и психиатр. им. С.С.Корсакова. 2003; 103 (11): 25-32.
5. Смулевич А.Б. Депрессия при соматических и психических заболеваниях. М.: ООО "Медицинское информационное агенство" 2003.
6. World Health Organization Collaborating Centre for Drug Statistics Methodology. ATC Index with DDDs, 2001. Oslo: WHO, 2000.
7. Смулевич А.Б., Сыpкин А.Л., Козыpев В.Н., Дpобижев М.Ю. Психофаpмакотеpапия и проблема организации психиатрической помощи в соматическом стационаре. Клин. мед. 2000; 10: 22-28.
8. Оганов Р.Г., Ольбинская Л.И., Смулевич А.Б., Дробижев М.Ю., Шальнова С.А., Погосова Г.В. Депрессии и расстройства депрессивного спектра в общемедицинской практике. Результаты программы КОМПАС. Кардиология. 2004; 1: 48-54.
9. Андрющенко А.В., Дробижев М.Ю., Добровольский А.В. Сравнительная оценка шкал CES-D, BDI и HADS(d) в диагностике депрессий в общемедицинской практике. Журн. неврол. и психиатр. им. С.С.Корсакова. 2003; 103 (5): 11-8.
10. Friede M, Henneicke von Zepelin HH, Freudenstein J. Differential therapy of mild to moderate depressive episodes (ICD-10 F 32.0; F 32.1) with St. John's wort. Pharmacopsychiatry. 2001 Jul; 34 (Suppl. 1): S38-41.
11. Psychotropic drug utilization in Europe: results from the European Study of the Epidemiology of Mental Disorders (ESEMeD) project Acta Psychiatr Scand 2004; 109 (Suppl. 420): 55-64.
12. Balestrieri M, Carta MG, Leonetti S et al. Recognition of depression and appropriateness of antidepressant treatment in Italian primary care. Soc Psychiatry Psychiatr Epidemiol 2004; 39: 171-6.
13. McManus P, Mant A, Mitchell P et al. Use of antidepressants by general practitioners and psychiatrists in Australia. Australian and New Zealand Journal of Psychiatry 2003; 37: 184-9.
14. Smith GC, Clarke DM, Handrinos D, Trauer T. Adverse reactions to antidepressants in consultation-liaison psychiatry inpatients. Psychosomatics 2002 May-Jun; 43 (3): 228-33.
15. Wagstaff AJ, Ormrod D, Spencer CM. Tianeptine. Review of its Use in Depressive Disorders.CNS Drugs 2001; 15 (3): 231-59.
16. Depont F, Rambelomanana S, Puil S. Le, Begaud B, Verdoux H, Moore N. Antidepressants: psychiatrists' opinions and clinical practice. Acta Psychiatr Scand 2003; 108: 24-31.
17. Petersen T, Dording C, Neault NB et al. A survey of prescribing practices in the treatment of depression. Prog Neuropsychopharmacol Biol Psychiatry 2002 Jan; 26 (1): 177-87.


