Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№01 2003
Терапия сертралином (золофтом) коморбидных тревожно-депрессивных расстройств у больных хроническим посттравматическим стрессовым расстройством №01 2003
Проблема терапии посттравматических стрессовых расстройств (ПТСР) неотделима от проблемы терапии коморбидных ПТСР-состояний, в частности таких, как депрессивные (N.Breslau, R.Kessler, H.Chilcoat и соавт., 1998) и тревожные расстройства (N.Breslau, G.Davis, P.Andreski и соавт., 1991). Многочисленные данные литературы свидетельствуют об особой значимости появления симптомов депрессии после острой психотравмы для формирования в последующем хронических вариантов ПТСР, а также указывают на существенное место в симптоматологии ПТСР собственно симптомов тревоги и депрессии (R.Kessler, A.Sonnega, E.Bromet, 1995). В этой связи становится актуальной и практически важной оценка терапевтической эффективности сертралина (золофта) как одного из представителей группы серотонинергических антидепрессантов (селективных ингибиторов обратного захвата серотонина – СИОЗС), рекомендованного FDA в США для лечения хронических вариантов ПТСР (L.Gulpepper, 2000; D.Stein, S.Seedat, G.van der Linden и соавт., 2000). Данное положение особенно актуально для случаев хронического ПТСР, выявленных впервые в жизни в амбулаторно-поликлинической практике. Помимо эффективного воздействия на симптомы ПТСР и коморбидные им симптомы тревоги и депрессии в данных случаях требуется сохранение уровня социального функционирования больных, что и обеспечивает назначение сертралина (золофта).
Длительность терапии золофтом составила 8 нед. Суточная доза препарата с учетом хронического течения ПТСР составила 100 мг. Дозу препарата титровали от 25 мг в сутки (первые 3 дня) до 100 мг к концу 2-й недели лечения, с увеличением дозировки золофта на 25 мг каждые 3–4 дня. С 15-го дня терапии и до окончания 8-недельного курса суточная дозировка золофта составляла 100 мг, что считается адекватным при терапии ПТСР, когда отчетливо прослеживается улучшение на фоне лечения большими суточными дозами, чем в обычной клинической практике (В.М.Волошин, 2000). Золофт назначали в сочетании с карбамазепином (300–500 мг в сутки), что, как известно, не усиливает влияние карбамазепина на когнитивную и психомоторную функции (результаты испытаний на здоровых добровольцах).
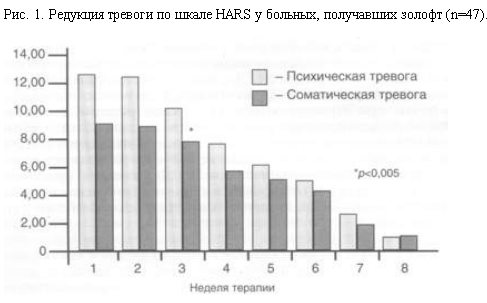
Анализ терапевтической редукции тревожных расстройств по шкале тревоги Гамильтона (HARS) показал, что статистически значимая терапевтическая редукция психической и соматической тревоги начиналась с 3-й недели терапии, тогда как 50% редукция баллов отмечена только с 5-й недели лечения (рис. 1). Психическая тревога в целом по группе значительно преобладала над соматической, и закономерности редукции симптоматики в обоих случаях были сопоставимы и значимы с 3-й и 5-й неделей лечения.
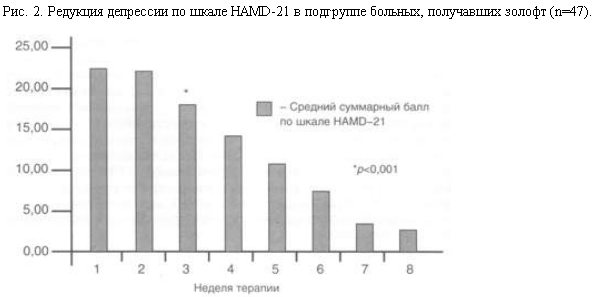
Редукция симптомов депрессии по шкале HAMD отражена на рис. 2.
Как видно, изначальная выраженность депрессивной симптоматики в 22 балла статистически значимо уменьшалась, так же как и в группе тревоги, с 3-й недели лечения, к 5-й неделе терапии можно было говорить о 50% редукции симптоматики, а к 7–8-й неделе терапии отмечен полный регресс депрессивного синдрома, что не позволяло говорить даже о незавершенном, частично редуцированном депрессивном симптомокомплексе.
Найденные закономерности терапевтической редукции тревожной и депрессивной симптоматики у больных хроническим ПТСР свидетельствуют о единстве в данных случаях симптомов тревоги и депрессии в рамках депрессивных симптомокомплексов.
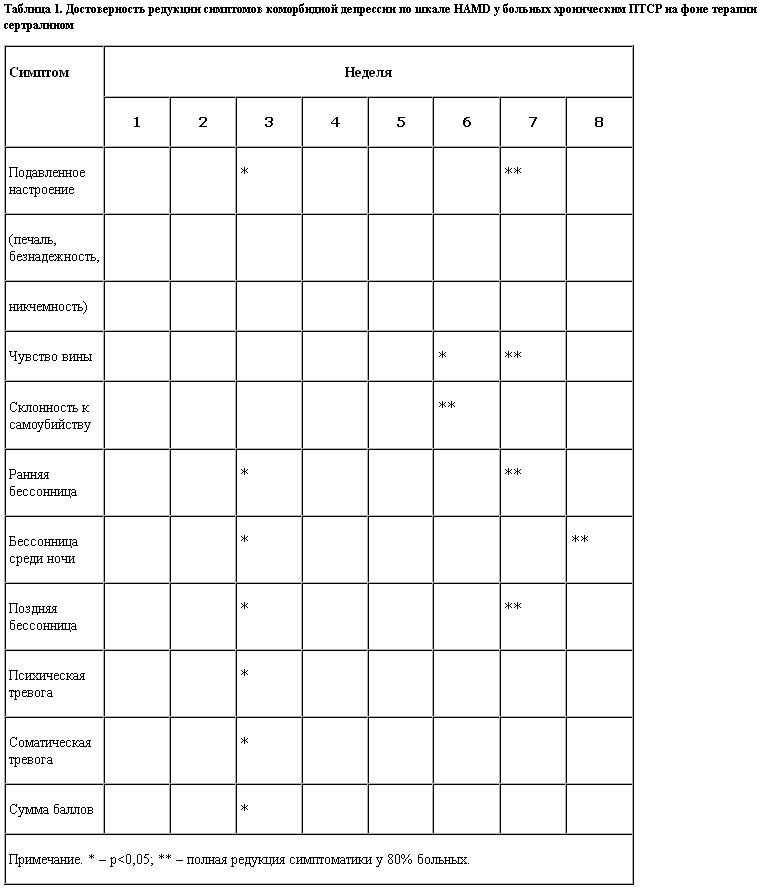
Следующим этапом анализа терапевтической редукции симптомов тревоги и депрессии стал этап оценки основных депрессивных симптомов по шкале Гамильтона (HAMD), таких как подавленное настроение, чувство вины, ранняя, поздняя бессонница и бессонница среди ночи, суицидальные мысли, психическая и соматическая тревога. Как следует из табл. 1, отмеченные симптомы депрессии начинают статистически значимо редуцироваться с 3-й недели терапии, но почти полной редукции подвергаются в разные сроки.
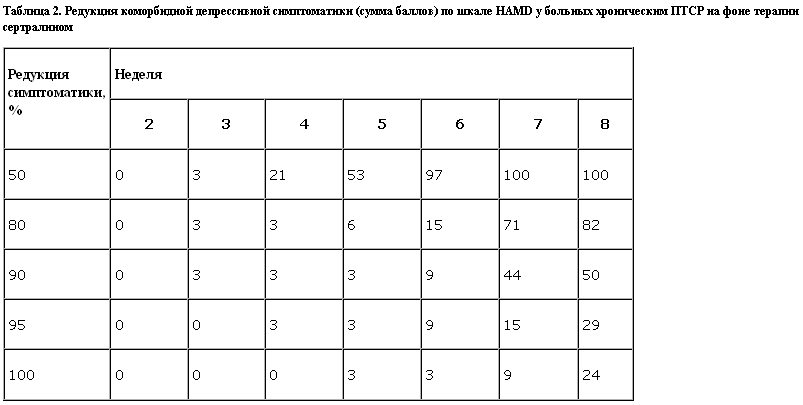
При анализе редукции суммарного балла депрессивной шкалы Гамильтона выяснилось (табл. 2), что к 8-й неделе терапии у 100% больных отмечена 50% редукция симптоматики, у 80% больных (или 4/5) редукция депрессивных симптомов составила 80%, у 50% больных – 90%, а у 24% – 100%.
Статистическая достоверность редукции симптомов тревоги отражена в табл. 3. Практически все симптомы тревожной депрессии начинают редуцироваться с 3-й недели терапии, но полный регресс депрессивного настроения наступает к 7-й неделе лечения, а тревожная окраска депрессивного аффекта, переживание чувства напряжения, диссомнические расстройства, соматическая тревога нивелируются только лишь к 8-й неделе лечения.
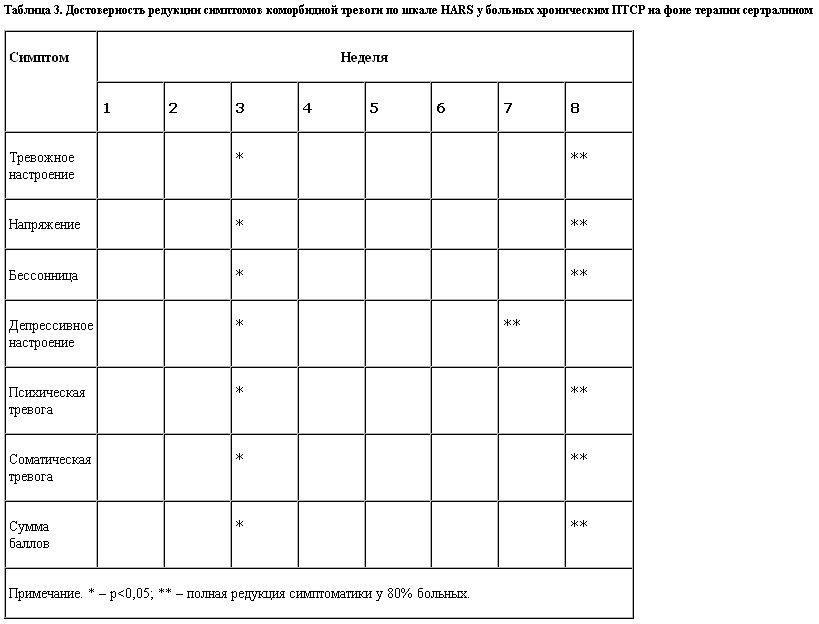
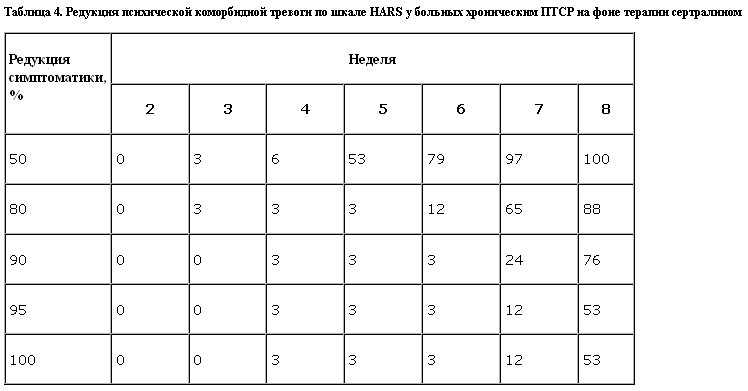
К концу терапевтического курса (8 нед) практически у всех 47 больных отмечена редукция тревожных и депрессивных симптомов до степени, не позволяющей оценить симптомы тревоги и депрессии к концу терапии как редуцированные или неполные симптомокомплексы.
Обратная динамика симптомов тревоги и депрессии в случаях соматической и психической тревоги характеризуется гармоничностью и соразмерностью, но по группе в целом отмечается более поздняя (к 7-й неделе терапии) редукция чувства вины, ночных пробуждений, собственно тревожного и депрессивного настроения.
Анализ терапевтической динамики коморбидных тревожно-депрессивных симптомов по шкале CGI показал, что 1-я неделя терапии характеризуется отсутствием улучшений с побочными эффектами и без таковых, за исключением 2% лиц, у которых отмечено начало положительной динамики симптоматики. К концу 1-го месяца лечения у 53% больных отмечено умеренное улучшение без побочных (49%) и с незначительными побочными (4%) эффектами. В 45% наблюдений улучшение было незначительным и без побочных эффектов от лечения, а у 2% больных незначительное улучшение сопровождалось легкими, но не нарушающими качества жизни побочными симптомами.
К завершению терапевтического курса (8-я неделя лечения) показатели шкалы общего клинического впечатления в 85% случаев характеризовались как выраженное улучшение без побочных эффектов и в 15% наблюдений – как умеренное улучшение, но также без побочных симптомов лечения.
Ни в одном из 47 наблюдений не было отказа от терапии, что объясняется хорошей переносимостью сертралина и титрованием суточной дозы препарата.
Побочные эффекты на фоне терапии сертралином отмечены в 21% случаев (сонливость, легкая тошнота, преходящие головные боли), но все они обнаруживались в 1-ю неделю лечения и к концу 7–10-го дня самостоятельно редуцировались без дополнительных лекарственных назначений. Некоторые пациенты (4%) отмечали в течение месяца незначительное уменьшение массы тела и появление более быстрого насыщения, чем ранее, что определялось ими как побочное действие препарата. На самом деле указанные симптомы являются одним из проявлений широкого терапевтического эффекта препарата, а не его побочными эффектами. В самом деле, на фоне появления быстрого насыщения не отмечено снижения пищевого влечения как такового, не было также и уменьшения массы тела, позволившего бы оценить данный феномен как депрессивную потерю массы тела, а главное, к концу 1-го месяца лечения не было прежнего депрессивного аффекта, ангедонии, пессимистической оценки будущего и других симптомов депрессии, отмечавшихся в начале терапии. Появление быстрого чувства насыщения и некоторое уменьшение массы тела не являются побочными эффектами препарата, а отражают широту его терапевтического эффекта и поливалентность действия.
Таким образом, анализ терапевтической динамики тревожных и депрессивных расстройств у больных хроническим ПТСР в общесоматической поликлинической практике показал, что сертралин является препаратом выбора при терапии симптомов тревоги и депрессии у данного контингента пациентов.
Сбалансированное анксиолитическое и тимоаналептическое действие сертралина позволяет эффективно применять его при тревожно-депрессивных переживаниях в рамках различных типов хронических ПТСР.

