Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№01 2009
От рандомизированных и обсервационных исследований к пониманию эффективности психофармакотерапии №01 2009
Номера страниц в выпуске:15-18
Более чем пятидесятилетняя история развития психофармакологии позволяет многим исследователям сделать достаточно пессимистический вывод о том, что удивительная так называемая золотая декада психофармакологии (1950–1960-е годы), когда в практику психиатров последовательно были введены антипсихотики, антидепрессанты, транквилизаторы, литий, не повторится. Возможно это и так, но в отличие от скачкообразного развития психофармакологии тех лет в настоящее время мы наблюдаем ее эволюцию, сопровождающуюся появлением новых направлений и дисциплин, в свою очередь оказывающих непосредственное влияние на психиатрическую теорию и практику.
Более чем пятидесятилетняя история развития психофармакологии позволяет многим исследователям сделать достаточно пессимистический вывод о том, что удивительная так называемая золотая декада психофармакологии (1950–1960-е годы), когда в практику психиатров последовательно были введены антипсихотики, антидепрессанты, транквилизаторы, литий, не повторится. Возможно это и так, но в отличие от скачкообразного развития психофармакологии тех лет в настоящее время мы наблюдаем ее эволюцию, сопровождающуюся появлением новых направлений и дисциплин, в свою очередь оказывающих непосредственное влияние на психиатрическую теорию и практику. Более того, психотропные препараты стали наиболее востребованными в медицине и настолько часто используются в общесоматической практике, что нам предстоит только догадываться, какое влияние в будущем будет оказывать психиатрическое мышление на врачей-непсихиатров. С одной стороны, результатом кратковременных обучающих программ для соматологов, посвященных, как правило, диагностике одного психического расстройства и применению одного соответствующего препарата, несомненно, будет являться шаблонное обезличенное его назначение без учета всех особенностей состояния больного. С другой стороны, даже такие ограниченные временем программы и положительные результаты терапии психотропным препаратом должны заставить врачей общей практики при диагностике состояния больного сопоставлять данные лабораторных и других обследований с оценкой их психического состояния и с уровнем функционирования в целом, что несомненно будет способствовать более адекватной терапии значительного числа пациентов с психическими расстройствами, наблюдающихся в общесоматической практике.

В поступательном развитии изучения психотропных препаратов последних лет можно выделить два основных направления (рис. 1). Первое, появившееся почти сразу после начала их применения, – это изучение общих закономерностей действия психофармакологических средств. В рамках этого направления созданы классификации психотропных препаратов (по химическому строению, фармакологическому действию, клиническому применению). Благодаря ставшему известным механизму действия нейролептиков, антидепрессантов, анксиолитиков (основные нейробиологические основы которого существенно не изменились) изучен патогенез многих психопатологических расстройств (депрессивных, тревожных и др.) и заболеваний (шизофрении и др.), стандартизирована терапия психических болезней, создана типология психофармакологических эффектов (быстрые и медленные). Изучение новых психотропных препаратов, а также сравнение их с уже существующими, также проходит при анализе общих закономерностей их действия.
Второе направление в изучении психотропных препаратов, которое только в последние годы стало предметом пристального внимания, направлено на анализ не общих закономерностей, а особенностей их действия у конкретного больного. В рамках этого направления исследуются совсем иные проблемы – выделение и анализ роли предикторов эффективности и переносимости терапии, проблемы лекарственной резистентности психических расстройств, вопросы терапевтического прогноза и индивидуализации терапевтического воздействия, анализ роли неспецифических факторов терапии. Это направление часто рассматривается в рамках концепции индивидуальной чувствительности к психотропным средствам.

Этим и можно объяснить тот факт, что опыт исследователей в области психофармакологии, имеющих дело в основном с итогами рандомизированных испытаний какого-либо лекарственного препарата и анализом статистических данных, часто различается (иногда диаметрально) от опыта врачей-клиницистов, имеющих дело с лечением этим же препаратом конкретного пациента. Нередко следствием этого является недоверие, с которым воспринимают психиатры-лечебники данные, приводимые психофармакологом о каком-либо новом психотропном препарате.
Между тем понимание разных, но не противоречащих, а дополняющих друг друга целей и методик проведения рандомизированных и обсервационных исследований обеспечивает получение взаимодополняющих данных об эффектах психотропного препарата и эффективности терапии в целом.
Результаты рандомизированных контролируемых исследований (РКИ), хотя и являющихся «золотым стандартом» качества доказательств эффективности определенного психотропного препарата, ограничены для использования. Они не обеспечивают прямого подтверждения клинической эффективности (как правильно лечить больного на практике) в противоположность статистической эффективности (как правильно работает препарат в идеальных условиях). Стандартизированные шкалы, применяемые для оценки действия психотропных препаратов, позволяют в большей степени выявить общие закономерности действия психофармакологических средств (фиксированные дни обследования, клишированная оценка и т.д.). Эти методы позволяют выделить группы респондеров и нонреспондеров, но не ответить на вопрос, почему конкретный больной оказался в той или иной группе. Большинство РКИ проводится в относительно короткий период, тогда как для разработки терапевтических рекомендаций требуются данные, полученные в результате продолжительных исследований. Использование строгих критериев включения/исключения в РКИ означает, что больные, принимающие препарат, с меньшей вероятностью отражают ту популяцию пациентов, которая встречается в клинической практике. РКИ дороги и в большинстве случаев проводятся при изучении действия препарата у небольшого числа больных (десятки, редко более 300 человек), тогда как врач в клинической практике может наблюдать сотни и тысячи пациентов при терапии каким-либо препаратом. Незначительное число тщательно отобранных больных и «стерильные» условия, в которых проводятся РКИ (чаще всего стационарные), пассивная роль больного в лечебном процессе сводят на нет то значительное число внезапных жизненных событий, происходящих у большинства больных в обычной терапевтической практике (чаще полустационарной, амбулаторной) и, без сомнения, имеющих терапевтическую значимость. Парадокс заключается в том, что чем лучше, с точки зрения качественной клинической практики, проведено исследование психотропного препарата, тем ниже возможность экстраполяции его результатов на клиническую практику.
Для того чтобы дополнить РКИ, важно обратиться к другому типу данных, полученных в результате обсервационных (не экспериментальных) исследований, целью которых является не анализ общих закономерностей, а выявление особенностей использования психотропного препарата у конкретного больного. После падения догмата о возрастающей эффективности психотропных препаратов эти исследования стали наиболее востребованными. Рассмотрение в таком аспекте терапевтического результата привело к обсуждению наследственно-биологических проблем, вопросов о предрасположенности и его происхождении, о темпераменте и характере, о телесной обусловленности и далее к исследованию средовых и эндогенных факторов, снижающих сопротивление организма.
Натуралистические исследования имеют разный дизайн, чаще всего наблюдающийся в рутинной практике. Они, как правило, превосходят по длительности РКИ и часто включают катамнестическую оценку результатов лечения. В этих исследованиях терапия является открытой, так как пристрастия врача при начальном выборе психотропного препарата определенного класса и последующее терапевтическое наблюдение с изменением доз, режима приема и т.д. с определенной вероятностью влияют на результат лечения. В целом натуралистическое использование психотропных препаратов сфокусировано в большей степени на клинической составляющей терапевтического процесса (на стадии заболевания, коморбидности, улучшении социального функционирования и т.д.) или на экономии (выгоде) лечения, чем на эффективности конкретного лекарственного препарата.

Результаты оценки обсервационных исследований позволили сформулировать представление о многокомпонентности понятия «терапевтическая эффективность», в основе которого лежит представление о том, что эффективность при назначении психотропных препаратов достигается не только за счет так называемого чистого действия препарата, а является комплексным результатом, включающим ряд взаимодействующих факторов (рис. 2). Одним из основных составляющих лечебного эффекта является чистый эффект психотропного препарата, обусловленный его сугубо нейробиологическим воздействием на организм человека. Второй составляющей является спонтанное течение болезни, которое привносит в общий терапевтический эффект трудно вычленяемый, но совершенно очевидный вклад, связанный с возможностью спонтанного выздоровления или ремиссии (тенденция к саногенезу), с колебанием состояния в течение определенного времени, со скрытой биполярностью. Большой удельный вес в терапевтическую эффективность привносят так называемые неспецифические, т.е. не обусловленные определенным (выявленным к настоящему времени) нейробиологическим механизмом, факторы терапии. Они включают большое число социально-психологических и личностно-психологических параметров, определяющих как состояние больного, так и результат терапевтического воздействия. К социально-психологическим факторам относятся позитивные или «нейтрализующие» события жизни, поддержка социального окружения, контакт с профессионалом-психиатром, харизматический облик врача, условия, в которых проводится лечение и многое другое. Личностно-психологические факторы, в большей степени биологически детерминированные и задействованные в патопластическом оформлении клинического состояния, также участвуют в реализации терапевтического эффекта. К ним следует относить прежде всего личностно-конституциональные характеристики пациента, особенности его реагирования, а также уровень алекситимии, внутреннюю картину заболевания, копинг-стратегии, мотивацию, фактор ожидания, механизмы психологической защиты и др. Роль этих факторов намного значительнее, чем принято думать.
Терапевтические эффекты плацебо, представляющие собой результат действия неспецифических факторов (прежде всего личностно-психологических), подчеркивают чрезвычайную важность их учета в оценке лечебного воздействия, а высокие показатели плацебо-эффекта, достигающие при некоторых психических расстройствах и по некоторым данным 70%, позволяют представить объем личностно-психологических факторов в общем терапевтическом результате и, возможно, вычленить их. При этом применение плацебо в качестве контроля при оценке эффективности психотропного препарата (например, во время РКИ) во многом позволяет свести на нет роль неспецифических социально-психологических факторов, что обеспечивается унифицированностью методических приемов проведения терапии (тот же врач, кабинет, режим дозирования и количество таблеток и др.). Однако использование плацебо может представлять и другой более важный интерес, если рассматривать плацебо-эффект как уникальную экспериментальную комплексную модель для изучения индивидуальной чувствительности к психотропным препаратам и предикции лекарственного терапевтического ответа.

Возможно, речь идет не о реактивности в целом, а о чувствительности определенных симптомов к действию как препарата, так и плацебо. Это подтверждается результатами анализа степени редукции отдельных депрессивных симптомов, совпадающей при терапии плацебо и психотропным препаратом (антидепрессантом).
Если вновь обратиться к двум видам проведения клинических исследований с целью оценки эффективности психофармакотерапии, то можно сделать вывод о том, что РКИ направлены на выявление и выделение из указанных составляющих чистого эффекта лекарственного средства. Такую возможность предоставляет применение в качестве контроля плацебо, действие которого объясняется неспецифическими факторами терапии. Обсервационные исследования преследуют более широкие цели. Оценка эффективности терапии в этих случаях представляет собой амальгаму, состоящую из результатов влияния специфических и неспецифических факторов, а также спонтанного течения заболевания. Причем вычленение каждой из этих составляющих является целью разных исследований (рис. 3).
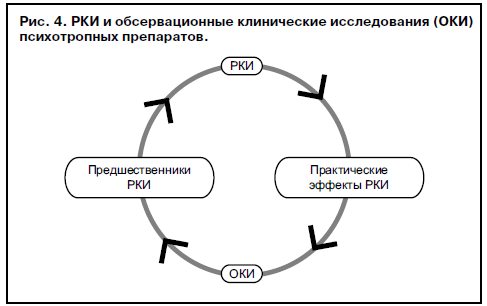
Однако если рассматривать «жизненный цикл» психотропного препарата от его клинических испытаний до широкого применения в терапевтической практике, то противопоставление РКИ и обсервационных исследований стирается, и они начинают вытупать в качестве методической основы для поддержания (а иногда продления) этого жизненного цикла (рис. 4).
Так, результатом РКИ является научное обоснование применения лекарственного препарата в клинической практике, что стимулирует проведение обсервационных исследований, в результате которых нередко обнаруживаются новые эффекты препарата (предшественники РКИ), которые в свою очередь способствуют проведению повторных РКИ с целью регистрации психотропного препарата по новым показаниям.
Представление о выделенных четырех составляющих терапевтического эффекта (чистый эффект, спонтанное течение болезни, неспецифические социопсихологические и неспецифические личностно-психологические эффекты) позволяет объяснить возможность достижения положительных терапевтических результатов при применении не только лекарственного средства, но и психотерапии, учитывая тот факт, что общий эффект в этих случаях реализуется с помощью разнонаправленных методов лечения, отличающихся по мишеням терапевтического воздействия (чистый эффект или неспецифические факторы лечения; рис. 5).

Таким образом, понимание целей и задач, достоинств и недостатков и связанных с ними ограничений применения РКИ и обсервационных исследований повышает вероятность получения более надежных данных об эффективности, переносимости, преимуществах определенного психотропного препарата и клинических мишенях при его использовании. Кроме того, представление о многокомпонентности терапевтического эффекта, достигаемого при лечении конкретного больного, позволяет более дифференцированно подходить к выбору терапевтического воздействия и объяснить его возможности в достижении лечебных целей. Дистанцирование и учет фармакодинамических и неспецифических личностных факторов обеспечивает понимание эффективности сочетанной модели оказания терапевтической помощи больным с психическими расстройствами, сочетающей фармако- и психотерапию.

В поступательном развитии изучения психотропных препаратов последних лет можно выделить два основных направления (рис. 1). Первое, появившееся почти сразу после начала их применения, – это изучение общих закономерностей действия психофармакологических средств. В рамках этого направления созданы классификации психотропных препаратов (по химическому строению, фармакологическому действию, клиническому применению). Благодаря ставшему известным механизму действия нейролептиков, антидепрессантов, анксиолитиков (основные нейробиологические основы которого существенно не изменились) изучен патогенез многих психопатологических расстройств (депрессивных, тревожных и др.) и заболеваний (шизофрении и др.), стандартизирована терапия психических болезней, создана типология психофармакологических эффектов (быстрые и медленные). Изучение новых психотропных препаратов, а также сравнение их с уже существующими, также проходит при анализе общих закономерностей их действия.
Второе направление в изучении психотропных препаратов, которое только в последние годы стало предметом пристального внимания, направлено на анализ не общих закономерностей, а особенностей их действия у конкретного больного. В рамках этого направления исследуются совсем иные проблемы – выделение и анализ роли предикторов эффективности и переносимости терапии, проблемы лекарственной резистентности психических расстройств, вопросы терапевтического прогноза и индивидуализации терапевтического воздействия, анализ роли неспецифических факторов терапии. Это направление часто рассматривается в рамках концепции индивидуальной чувствительности к психотропным средствам.

Этим и можно объяснить тот факт, что опыт исследователей в области психофармакологии, имеющих дело в основном с итогами рандомизированных испытаний какого-либо лекарственного препарата и анализом статистических данных, часто различается (иногда диаметрально) от опыта врачей-клиницистов, имеющих дело с лечением этим же препаратом конкретного пациента. Нередко следствием этого является недоверие, с которым воспринимают психиатры-лечебники данные, приводимые психофармакологом о каком-либо новом психотропном препарате.
Между тем понимание разных, но не противоречащих, а дополняющих друг друга целей и методик проведения рандомизированных и обсервационных исследований обеспечивает получение взаимодополняющих данных об эффектах психотропного препарата и эффективности терапии в целом.
Результаты рандомизированных контролируемых исследований (РКИ), хотя и являющихся «золотым стандартом» качества доказательств эффективности определенного психотропного препарата, ограничены для использования. Они не обеспечивают прямого подтверждения клинической эффективности (как правильно лечить больного на практике) в противоположность статистической эффективности (как правильно работает препарат в идеальных условиях). Стандартизированные шкалы, применяемые для оценки действия психотропных препаратов, позволяют в большей степени выявить общие закономерности действия психофармакологических средств (фиксированные дни обследования, клишированная оценка и т.д.). Эти методы позволяют выделить группы респондеров и нонреспондеров, но не ответить на вопрос, почему конкретный больной оказался в той или иной группе. Большинство РКИ проводится в относительно короткий период, тогда как для разработки терапевтических рекомендаций требуются данные, полученные в результате продолжительных исследований. Использование строгих критериев включения/исключения в РКИ означает, что больные, принимающие препарат, с меньшей вероятностью отражают ту популяцию пациентов, которая встречается в клинической практике. РКИ дороги и в большинстве случаев проводятся при изучении действия препарата у небольшого числа больных (десятки, редко более 300 человек), тогда как врач в клинической практике может наблюдать сотни и тысячи пациентов при терапии каким-либо препаратом. Незначительное число тщательно отобранных больных и «стерильные» условия, в которых проводятся РКИ (чаще всего стационарные), пассивная роль больного в лечебном процессе сводят на нет то значительное число внезапных жизненных событий, происходящих у большинства больных в обычной терапевтической практике (чаще полустационарной, амбулаторной) и, без сомнения, имеющих терапевтическую значимость. Парадокс заключается в том, что чем лучше, с точки зрения качественной клинической практики, проведено исследование психотропного препарата, тем ниже возможность экстраполяции его результатов на клиническую практику.
Для того чтобы дополнить РКИ, важно обратиться к другому типу данных, полученных в результате обсервационных (не экспериментальных) исследований, целью которых является не анализ общих закономерностей, а выявление особенностей использования психотропного препарата у конкретного больного. После падения догмата о возрастающей эффективности психотропных препаратов эти исследования стали наиболее востребованными. Рассмотрение в таком аспекте терапевтического результата привело к обсуждению наследственно-биологических проблем, вопросов о предрасположенности и его происхождении, о темпераменте и характере, о телесной обусловленности и далее к исследованию средовых и эндогенных факторов, снижающих сопротивление организма.
Натуралистические исследования имеют разный дизайн, чаще всего наблюдающийся в рутинной практике. Они, как правило, превосходят по длительности РКИ и часто включают катамнестическую оценку результатов лечения. В этих исследованиях терапия является открытой, так как пристрастия врача при начальном выборе психотропного препарата определенного класса и последующее терапевтическое наблюдение с изменением доз, режима приема и т.д. с определенной вероятностью влияют на результат лечения. В целом натуралистическое использование психотропных препаратов сфокусировано в большей степени на клинической составляющей терапевтического процесса (на стадии заболевания, коморбидности, улучшении социального функционирования и т.д.) или на экономии (выгоде) лечения, чем на эффективности конкретного лекарственного препарата.

Результаты оценки обсервационных исследований позволили сформулировать представление о многокомпонентности понятия «терапевтическая эффективность», в основе которого лежит представление о том, что эффективность при назначении психотропных препаратов достигается не только за счет так называемого чистого действия препарата, а является комплексным результатом, включающим ряд взаимодействующих факторов (рис. 2). Одним из основных составляющих лечебного эффекта является чистый эффект психотропного препарата, обусловленный его сугубо нейробиологическим воздействием на организм человека. Второй составляющей является спонтанное течение болезни, которое привносит в общий терапевтический эффект трудно вычленяемый, но совершенно очевидный вклад, связанный с возможностью спонтанного выздоровления или ремиссии (тенденция к саногенезу), с колебанием состояния в течение определенного времени, со скрытой биполярностью. Большой удельный вес в терапевтическую эффективность привносят так называемые неспецифические, т.е. не обусловленные определенным (выявленным к настоящему времени) нейробиологическим механизмом, факторы терапии. Они включают большое число социально-психологических и личностно-психологических параметров, определяющих как состояние больного, так и результат терапевтического воздействия. К социально-психологическим факторам относятся позитивные или «нейтрализующие» события жизни, поддержка социального окружения, контакт с профессионалом-психиатром, харизматический облик врача, условия, в которых проводится лечение и многое другое. Личностно-психологические факторы, в большей степени биологически детерминированные и задействованные в патопластическом оформлении клинического состояния, также участвуют в реализации терапевтического эффекта. К ним следует относить прежде всего личностно-конституциональные характеристики пациента, особенности его реагирования, а также уровень алекситимии, внутреннюю картину заболевания, копинг-стратегии, мотивацию, фактор ожидания, механизмы психологической защиты и др. Роль этих факторов намного значительнее, чем принято думать.
Терапевтические эффекты плацебо, представляющие собой результат действия неспецифических факторов (прежде всего личностно-психологических), подчеркивают чрезвычайную важность их учета в оценке лечебного воздействия, а высокие показатели плацебо-эффекта, достигающие при некоторых психических расстройствах и по некоторым данным 70%, позволяют представить объем личностно-психологических факторов в общем терапевтическом результате и, возможно, вычленить их. При этом применение плацебо в качестве контроля при оценке эффективности психотропного препарата (например, во время РКИ) во многом позволяет свести на нет роль неспецифических социально-психологических факторов, что обеспечивается унифицированностью методических приемов проведения терапии (тот же врач, кабинет, режим дозирования и количество таблеток и др.). Однако использование плацебо может представлять и другой более важный интерес, если рассматривать плацебо-эффект как уникальную экспериментальную комплексную модель для изучения индивидуальной чувствительности к психотропным препаратам и предикции лекарственного терапевтического ответа.

Возможно, речь идет не о реактивности в целом, а о чувствительности определенных симптомов к действию как препарата, так и плацебо. Это подтверждается результатами анализа степени редукции отдельных депрессивных симптомов, совпадающей при терапии плацебо и психотропным препаратом (антидепрессантом).
Если вновь обратиться к двум видам проведения клинических исследований с целью оценки эффективности психофармакотерапии, то можно сделать вывод о том, что РКИ направлены на выявление и выделение из указанных составляющих чистого эффекта лекарственного средства. Такую возможность предоставляет применение в качестве контроля плацебо, действие которого объясняется неспецифическими факторами терапии. Обсервационные исследования преследуют более широкие цели. Оценка эффективности терапии в этих случаях представляет собой амальгаму, состоящую из результатов влияния специфических и неспецифических факторов, а также спонтанного течения заболевания. Причем вычленение каждой из этих составляющих является целью разных исследований (рис. 3).

Однако если рассматривать «жизненный цикл» психотропного препарата от его клинических испытаний до широкого применения в терапевтической практике, то противопоставление РКИ и обсервационных исследований стирается, и они начинают вытупать в качестве методической основы для поддержания (а иногда продления) этого жизненного цикла (рис. 4).
Так, результатом РКИ является научное обоснование применения лекарственного препарата в клинической практике, что стимулирует проведение обсервационных исследований, в результате которых нередко обнаруживаются новые эффекты препарата (предшественники РКИ), которые в свою очередь способствуют проведению повторных РКИ с целью регистрации психотропного препарата по новым показаниям.
Представление о выделенных четырех составляющих терапевтического эффекта (чистый эффект, спонтанное течение болезни, неспецифические социопсихологические и неспецифические личностно-психологические эффекты) позволяет объяснить возможность достижения положительных терапевтических результатов при применении не только лекарственного средства, но и психотерапии, учитывая тот факт, что общий эффект в этих случаях реализуется с помощью разнонаправленных методов лечения, отличающихся по мишеням терапевтического воздействия (чистый эффект или неспецифические факторы лечения; рис. 5).

Таким образом, понимание целей и задач, достоинств и недостатков и связанных с ними ограничений применения РКИ и обсервационных исследований повышает вероятность получения более надежных данных об эффективности, переносимости, преимуществах определенного психотропного препарата и клинических мишенях при его использовании. Кроме того, представление о многокомпонентности терапевтического эффекта, достигаемого при лечении конкретного больного, позволяет более дифференцированно подходить к выбору терапевтического воздействия и объяснить его возможности в достижении лечебных целей. Дистанцирование и учет фармакодинамических и неспецифических личностных факторов обеспечивает понимание эффективности сочетанной модели оказания терапевтической помощи больным с психическими расстройствами, сочетающей фармако- и психотерапию.

