Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№03 2009
Дерпессия и сердечно-сосудистая патология №03 2009
Введение
Несмотря на то что связь депрессии с сердечно-сосудистыми заболеваниями и смертностью давно считается общепризнанной, лишь немногим более 15 лет были начаты систематические исследования по этой проблеме. Начиная с 1990-х годов постепенно нарастает количество эпидемиологических данных о повышении риска сердечнососудистых заболеваний (ССЗ) и смертности в отдаленном катамнезе соматически здоровых лиц с депрессией на момент инициальной оценки. В середине 1990-х годов были получены первые достоверные подтверждения того, что депрессия после инфаркта миокарда (ИМ) связана с повышенным уровнем сердечно-сосудистой смертности в постинфарктном периоде. Эти данные убедительно свидетельствуют о том, что депрессия соотносится с неблагоприятным течением ССЗ. С другой стороны, установлено, что сердечно-сосудистая патология способствует манифестации, экзацербации и хронификации депрессии при участии целого ряда факторов, включая психогенные (соматические заболевания – так называемые нозогенные депрессии) и соматогенные (цереброваскулярная патология, последствия хирургического лечения и побочные эффекты соматотропной фармакотерапии ССЗ). В связи с этим очевидно, что соотношения между депрессией и ССЗ являются очень сложными и, по всей видимости, двунаправленными, а решение вопроса о механизмах такой связи не может иметь простого ответа, а требует учета большого количества разнообразных факторов.
Депрессия как фактор риска ССЗ
Значимое влияние депрессии на риск сердечно-сосудистой смертности впервые было показано в середине 1970-х годов в исследовании датских эпидемиологов, обнаруживших повышение уровня кардиальной смертности у пациентов, страдающих маниакально-депрессивным заболеванием, в сравнении с общей популяцией (A.Weeke, 1979). В последующем эти данные были воспроизведены во многих исследованиях. Причем, как было со временем установлено, повышение риска сердечно-сосудистой смертности у лиц с депрессивными расстройствами нельзя объяснить только поведенческими факторами, обусловленными депрессией, такими как, например, курение, погрешности в диете, дефицит физической активности и пр.
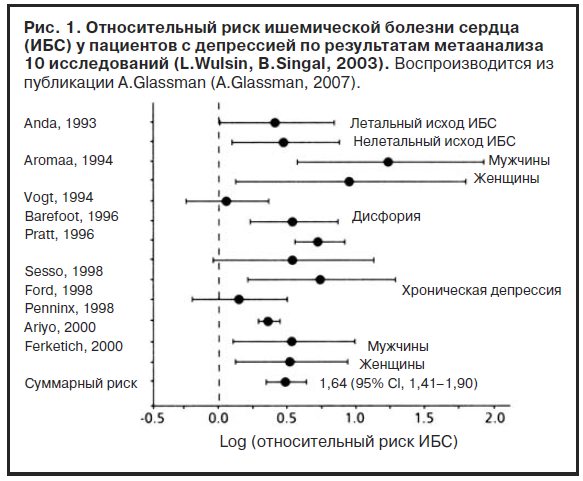
Об этом свидетельствуют результаты выполненного L.Wulsin и B.Singal метаанализа данных 10 масштабных исследований с введением поправки на сердечно-сосудистые факторы риска (L.Wulsin, B.Singal, 2003) (рис. 1). Во всех 10 исследованиях подтверждено повышение частоты ИБС у пациентов с депрессией, причем в 7 работах различия были статистически достоверными. Кроме того, следует отметить, что повышение риска ИБС отмечается как при большой депрессии, так при малой депрессии и не зависит от пола (см. рис. 1). Дополнительные доказательства негативного влияния депрессии на прогноз сердечно-сосудистой патологии, в первую очередь ИБС, были получены в серии исследований выживаемости после ИМ в зависимости от развитиядепрессии в постинфарктном периоде, начавшиеся с работы R.Carney и соавт. (R.Carney и соавт., 1988). В результате подробного анализа 17 исследований, предусматривающих оценку связи между депрессией, развившейся в постинфарктном периоде, и смертностью после ИМ (длительность проспективного катамнестического наблюдения от 4 мес до 10 лет), опубликованного D.Bush (2005 г.), установлена высокая согласованность результатов этих работ, свидетельствующих о примерно 3-кратном повышении уровня смертности у больных депрессией. В последующих работах были получены дополнительные подтверждения повышенной смертности после ИМ в случае развития депрессии в постинфарктном периоде (S.Grace и соавт., 2005; C.Marzari и соавт., 2005), включая повышенную частоту летальных исходов вследствие застойной сердечной недостаточности (W.Jiang и соавт., 2002) и ишемического инсульта (T.Ohira и соавт., 2001; R.Robinson, 2003).
Интерпретируя приведенные данные, можно было бы предположить, что установленная в эпидемиологических исследованиях связь между депрессией и неблагоприятным течением ИБС объясняется в первую очередь кардиальными факторами. Действительно, как было показано в многочисленных клинических исследованиях, сердечнососудистая патология является значимым фактором повышенного риска развития депрессий. В этой связи следует отметить серию исследований, выполненных под руководством акад. РАМН А.Б.Смулевича (А.Б.Смулевич и соавт., 2005), в которых показана высокая частота нозогенных депрессивных состояний, развивающихся в связи с обстоятельствами сердечно-сосудистой патологии (семантика диагноза, субъективно тяжелые соматические симптомы, ограничения в активности и пр.), преимущественно характеризующихся кратковременностью (хотя возможно и хроническое течение в рамках, например, дистимического расстройства) и тенденцией к значительной редукции по мере улучшения соматического состояния. В этих работах наряду с детальной клинической характеристикой психических расстройств, включая депрессивные состояния, коморбидных сердечно-сосудистой патологии (ИБС, гипертоническая болезнь, сердечные аритмии и др.), показано, что наряду с конституциональным предрасположением к аффективной патологии выраженность сердечно-сосудистой патологии непосредственно связана как с вероятностью развития, так и с тяжестью депрессивной симптоматики. Иными словами, как, например, в случае ИБС, более тяжелое течение ССЗ может одновременно быть причиной как повышенной смертности, так и увеличения частоты и выраженностидепрессии в постинфарктном периоде. Однако данное предположение не позволяет полностью объяснить установленные корреляции между депрессией и неблагоприятным исходом заболеваний сердца и сосудов. Так, в эпидемиологических исследованиях, отобранных для цитированного выше метаанализ L.Wulsin и B.Singal (2003 г.), включались изначально соматически здоровые лица молодого возраста, страдающие депрессией, и предусматривались преимущественно длительные сроки катамнестического наблюдения, что позволяет исключить вероятность того, что выявленная связь между депрессией и заболеваниями сердца объясняется всего лишь депрессивной реакцией пациента на симптомы кардиальной патологии. Соответственно, представляется полностью обоснованным поиск иных, более сложных этиопатогенетических факторов, соучаствующих в развитии и динамике ССЗ и депрессивных расстройств.
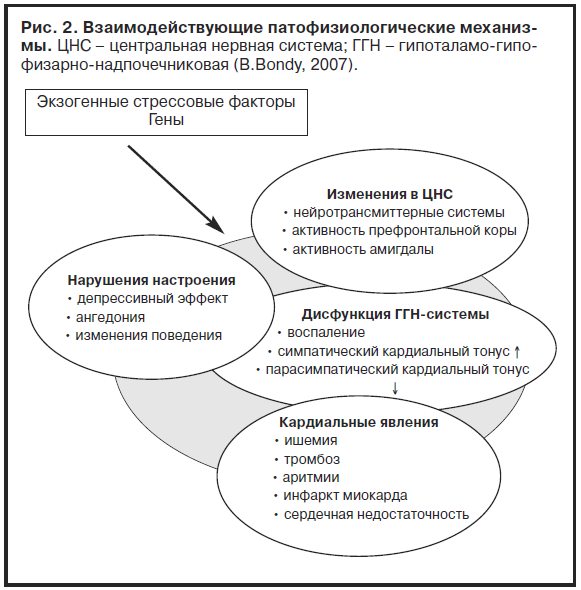
Сегодня предполагается целый ряд прямых и опосредованных механизмов взаимодействия депрессии и ССЗ (рис. 2). В числе таких потенциальных механизмов рассматривается гиперактивность норадренергической и гипоталамо-гипофизарно-надпочечниковой (ГГН) систем, редукция вариабельности сердечного ритма, ишемия миокарда и желудочковая нестабильность в ответ на психологический стресс, а также связанная с депрессией повышенная активность тромбоцитов и усиление обусловленного воспалением атерогенеза (D.Musselman и соавт., 1998; R.Carney и соавт., 1999). Связь между иммунными, вегетативными, нейроэндокринными и нейротрансмиттерными процессами является многонаправленной; психологические факторы действуют на нейроэндокринные, нейротрансмиттерные и иммунную системы и наоборот, в результате оказывая влияние на предрасположенность к аффективной и сердечно-сосудистой патологии (B.Bondy, 2007). Дополнительное влияние может быть обусловлено общими для обоих расстройств факторами риска, такими как курение, снижение физической активности, метаболические нарушения или кардиотоксические эффекты антидепрессантов (H.Lett и соавт., 2004).
Поскольку все эти пути и даже реакции на стимулы окружающей среды регулируются генетически, то предполагается наличие общей генетической предрасположенности, лежащей в основе наблюдаемой ассоциации между депрессией и ССЗ (J.McCaffery и соавт., 2006). Такое предположение подкрепляется предварительными данными, полученными в единственном из опубликованных на сегодня исследований, в котором изучалась связь между депрессивными симптомами, артериальной гипертензией и заболеваниями сердца в мужских моно- и дизиготных близнецовых парах с целью уточнения генетических и/или средовых эффектов (J.Scherrer и соавт., 2003). В этом исследовании показано, что заболевания сердца и артериальная гипертензия достоверно связаны с симптомами депрессии, на основании чего авторы приходят к выводу, что сочетание заболеваний сердца и депрессии на протяжении жизни наиболее адекватно объясняется значительным генетическим вкладом, а не общими средовыми факторами.
Серотонинергические пути
На современном этапе в качестве наиболее перспективного предмета исследований взаимодействия депрессии и сердечно-сосудистой патологии рассматриваются изменения в серотонинергических системах. Хорошо известно, что нейротрансмиттер серотонин (5-НТ, 5-гидрокси-триптамин) играет ключевую роль в патогенезе депрессии (именно серотонину отводится центральное место в так называемой моноаминергической теории депрессии), а влияние на активность серотонина является значимым компонентом механизма действия большинства используемых в современной клинической практике антидепрессантов. Наряду с этим серотонин (5-HT) играет ключевую роль во многих психологических и физиологических процессах, включая регуляцию аппетита, настроения, тревоги, когнитивных функций и состояние бодрствования, а также сократительной способности гладкой мускулатуры сосудов и агрегации тромбоцитов (W.Kroeze и соавт., 2002). В исследованиях депрессии выявлено множество аномальных изменений в функции обратного захвата 5-HT и переносчика 5-HT, связывания 5-HT с центральными (головной мозг) и периферическими рецепторами (P.Hrdina и соавт., 1995; C.Stockmeier, 2003), а также нарушения активации тромбоцитов (C.Nemeroff, D.Musselman, 2000). Более того, снижение серотонинергической функции в центральной нервной системе (ЦНС) сопряжено с нарушениями реакции ГГН-системы на стресс, которые приводят к повышению риска ИБС и смертности (R.Williams и соавт.,2001). Учитывая ключевую роль 5-HT в физиологических и психологических процессах, в последние годы предпринимается все больше исследований генов, кодирующих серотонинергические пути. Предметом большинства исследований в этом направлении является один участок полиморфизма в гене 5-HTT, расположенный в промотерном регионе и обнаруживающий вариации удаления/вставки 44 bp с образованием короткого (S) и длинного (L) аллелей – 5-HTT-связанный промотерный регион – 5-HTTLPR (K.Lesch и соавт., 1994). Хотя до настоящего времени не было выполнено ни одного специального исследования генетической ассоциации между ССЗ и депрессией, тем не менее убедительные свидетельства роли 5-HTTLPR как локуса предрасположенности к депрессии и сердечно-сосудистой патологии можно воспринимать в качестве доказательства общего механизма развития этих расстройств и, следовательно, обоснования теоретического интереса к роли 5-HT-переносчика. Данные о том, что разные аллели в рамках данного полиморфизма связаны с разными расстройствами (а именно сопряженность аллеля S с депрессией и тревожными личностнымичертами и связь аллеля L с сосудистой патологией и атеросклерозом) хотя и представляются противоречивыми, но могут объясняться сложностью этиологии обоих расстройств. Сложные формы клинической патологии имеют полифакторное происхождение, включая участие нескольких генов с малыми эффектами в сочетании с факторами внешней среды. Соответственно, взаимодействие нескольких генов, особенно тех, которые вносят вклад в риск развития одного расстройства, может повышать предрасположенность к обоим расстройствам. Одним из примеров такой закономерности может служить аллель S, который способен повышать риск кардиальных явлений через влияние на эмоции, индуцируя тем самым каскад последовательных реакций на стресс, которые в свою очередь оказывают негативное влияние на функции сосудов и сердца.
Иммунная система
В контексте предполагаемой связи аффективных расстройств с воспалительными процессами наибольшее внимание уделяется повышению уровней провоспалительных цитокинов (интерлейкины – IL-1 и IL-6, фактор некроза опухоли – TNF-) при депрессии. IL-1 и IL-6 стимулируют секрецию кортикотропин-рилизинг-гормона (КРГ), что приводит к повышению выброса адренокортикотропного гормона (АКТГ) и глюкокортикоидов, а также наряду с TNF-вызывают глубокие изменения в периферических и центральных (головной мозг) серотонинергических системах, поскольку повышают внеклеточные концентрации 5-HT в разных регионах головного мозга и регулируют активность переносчика серотонина – 5-HTT (B.Bondy, 2007). В контексте сердечно-сосудистой патологии считается, что воспаление играет важную роль в большинстве стадий атеросклероза – от инициального накопления лейкоцитов до формирования атеросклеротических бляшек (P.Libby, P.Ridker, 2004). В результате воздействия проатеросклеротических факторов на эндотелий развивается хроническое воспаление с последующим повышением Cреактивного белка, адгезивных молекул и провоспалительных цитокинов TNF-и IL-6 (R.Ross, 1999; D.Fishman и соавт., 2000). Известно, что экспрессия и функция цитокинов в значительной степени генетически детерминированы, однако пока выполнены лишь единичные генетические исследования их связи с ССЗ у пациентов, страдающих депрессией. В соответствии с опубликованными данными о замещении IL-1BC на T в позиции -511 (C-511T) предполагается, что -511C-аллель чаще встречается среди пациентов с дистимией (S.Fertuzinhos, 2004) и может быть связан с тяжестью депрессивных симптомов (Y.Yu и соавт., 2003; M.McCulley и соавт., 2004). В аспекте полиморфизма гена TNF-показано, что -308A-аллель, который связан с повышенной воспалительной реакцией после кардиохирургического вмешательства (H.Tomasdottir и соавт., 2003), предположительно оказывает влияние и на депрессивные симптомы (T.Jun и соавт., 2003). Исследований генов других маркеров воспаления при депрессии пока не проводилось (B.Bondy, 2007).
Ангиотензинпревращающий фермент
Ангиотензинпревращающий фермент (АПФ) представляет собой связанную с мембраной эндопептидазу. АПФ участвует в метаболизме множества малых пептидов, таких как генерация ангиотензина II или брадикинина, которые играют важную роль в регуляции сосудистого тонуса и кардиальной функции. Кроме того, ангиотензин II оказывает провоспалительное действие на сосудистую стенку, индуцируя выработку IL-6 и адгезивных молекул, тем самым усиливая сосудистое воспаление, а также усугубляя дисфункцию эндотелия и способствуя процессу атерогенеза (A.Brasier и соавт., 2002). Однако эффекты этого фермента не ограничиваются сосудами, поскольку ренин-ангиотензиновая система (РАС), представленная в ЦНС, оказывает множественные эффекты на разные системы (M.Kramer и соавт., 1998). В соответствии с данными современных исследований установлено умеренное повышение риска ИМ в связи с генотипом АПФ DD в большинстве популяций, особенно у населения Японии (D.Moskowitz, 2002). Получены предварительные данные о том, что одна и та же аллельная комбинация двух генов – генотип АПФ ID/DD и генотип G-протеина (G3 TT) – одновременно связана и с повышением риска ИМ, и с предрасположенностью к депрессии, что может служить одним из объяснений коморбидности депрессии с ССЗ (C.Naber и соавт., 2000; B.Bondy, 2007). Также получены данные, позволяющие предположить, что единично-нуклеотидный полиморфизм (SNP) в промотерном регионе АПФ-гена (rs4291) может быть общим патофизиологическии звеном депрессии и сердечно-сосудистой патологии (B.Bondy, 2007).
Влияние терапии депрессии на риск смертности от ССЗ
В контексте подтвержденной тесной связи между депрессией и кардиальной смертностью возникает закономерный вопрос о возможности редукции уровня сердечно-сосудистой смертности за счет успешной терапии депрессии. Исследования по данной проблеме ограничены. Одним из наиболее крупных исследований в этом направлении было исследование ENRICHD (Enhancing Recovery in Coronary Heart Disease), в котором оценивали способность когнитивно-поведенческой терапии (КПТ) обеспечить снижение смертности у пациентов после ИМ в сравнении со стандартными методами помощи таким больным. Показано, что КПТ обеспечивает умеренную редукцию депрессии, но не оказывает влияния на смертность. Однако по результатам отдельного анализа подгруппы пациентов с депрессией, получавших терапию антидепрессантами (20% от общей выборки из 1853 пациентов) выявлена статистически достоверная (42%) редукция комбинированного показателя смертности или повторного ИМ (L.Berkman и соавт., 2003). Дополнительные доказательства такой возможности были получены в масштабном рандомизированном с плацебо-контролем исследовании антидепрессанта сертралина в терапии большого депрессивного расстройства (БДР) у пациентов, госпитализированных по поводу ИМ или нестабильной стенокардии – Sertraline Antidepressant Heart Attack Randomized Trial; SADHART (A.Glassman и соавт., 2002). Наряду с достижением главной цели – подтверждение клинической эффективности и безопасности – в исследовании SADHART было обнаружено снижение риска смертности и повторного ИМ, что согласуется с данными цитированного выше исследования ENRICHD. По аналогии с результатами исследования SADHART предположение о способности антидепрессантов класса селективных ингибиторов обратного захвата серотонина (СИОЗС) оказывать благоприятное влияние на течение ССЗ, в другом исследовании быловыявлено снижение угрожающих жизни явлений при терапии СИОЗС пациентов, перенесших инсульт (A.Rasmussen и соавт., 2003). В совокупности данные трех приведенных масштабных исследований, несмотря на определенные методологические недостатки, содержат убедительные доказательства того, что СИОЗС могут редуцировать заболеваемость и смертность после ИМ. В то же время применение трициклических антидепрессантов (ТЦА) сопряжено с противоположными эффектами. Так, в исследовании H.Cohen и соавт. (2000 г.) показано, что лица, получающие ТЦА, в 2 раза чаще госпитализируются с диагнозом ИМ в сравнении с лицами, которым не назначались антидепрессанты. В свою очередь у субъектов, получавших СИОЗС, повышения риска ИМ не отмечено. В последующем эти данные, свидетельствующие о благоприятном эффекте СИОЗС, были воспроизведены в 4 из 5 эпидемиологических исследований, в которых проводилась оценка таких показателей (W.Sauer и соавт., 2001; W.Sauer и соавт., 2003; R.Schlienger и соавт., 2004; T.Monster и соавт., 2004; L.Tata и соавт., 2005). Наряду с СИОЗС в числе современных антидепрессантов, эффективных и безопасных в терапии депрессивных расстройств при ССЗ, отдельного внимания заслуживает серотонинергический антидепрессант тианептин (Коаксил). По результатам целого ряда исследований тианептин обеспечивает эффективную терапию депрессивных и тревожно-депрессивных расстройств у пациентов с ССЗ как в условиях кардиологического стационара, так и в амбулаторной практике (J.Guelfi и соавт., 1992; М.Ю.Дробижев, А.Л.Сыркин, М.Г.Полтавская и соавт., 2000; А.Б.Смулевич и соавт., 2005; Е.А.Григорьева и соавт., 2006, и др.). При этом установлен очень благоприятный профиль переносимости и безопасности Коаксила, включая нейтральность в отношении функций сердечно-сосудистой системы. Применение Коаксила у пациентов с ССЗ не сопровождается изменениями в параметрах электрокардиограммы, результатах нагрузочных проб, частоте и ритме сердечных сокращений, показателях артериального давления. К дополнительным преимуществам Коаксила следует отнести минимальный риск взаимодействия с другими лекарственными средствами, включая практически все кардиотропные препараты и другие медикаменты, использующиеся в кардиологической практике.
Заключение
Таким образом, получены убедительные доказательства того, что депрессия связана с повышением риска ССЗ и кардиальной смерти. В исследованиях, выполненных на больших выборках соматически здоровых субъектов с контролем всех известных сердечно-сосудистых факторов риска, показано, что ССЗ чаще развиваются у субъектов с депрессией, выявленной при инициальной оценке. Кроме того, после развития ИБС субъекты с депрессией характеризуются более высоким риском кардиальной заболеваемости и смертности. Причем повышение такого риска отмечается при депрессивных состояниях любой степени тяжести, но обнаруживает прямую зависимость от выраженности депрессивных состояний. Наряду с повышением риска ССЗ у пациентов с депрессией также выявляется повышенный риск ишемического инсульта, а после перенесенного инсульта депрессия обнаруживает связь с повышенным риском соматических осложнений и смерти. В то же время установлено, что связь между депрессией и заболеваниями сердца может быть двунаправленной. Большинство депрессий, наблюдаемых после ИМ, начинается задолго до коронарного явления. Однако у значительного числа пациентов первая депрессия развивается после коронарного явления. У большинства таких пациентов депрессия спонтанно редуцируется, однако у одной трети наблюдается низкий эффект стандартной терапии, даже несмотря на то, что эта депрессия – первая в жизни и обычно легкой степени. В связи с этим представляются актуальными дальнейшие исследования в этом направлении, включая уточнение связи резистентных депрессий с сосудистыми и возрастными факторами. Механизмы взаимодействий депрессии и сердечно-сосудистой патологии пока окончательно не установлены. Накопленные на сегодня данные свидетельствуют о возможном соучастии аномальных изменений в нейротрансмиттерных системах, процессов воспаления, гормональных дисфункций и других факторов в этиопатогенезе рассматриваемых форм психической и соматической патологии на разных уровнях, вплоть до генетических и молекулярных. Также требует уточнения вопрос о возможности улучшения клинического прогноза у больных с ССЗ, страдающих депрессией, за счет терапии антидепрессантами. Полученные на сегодня данные, подтверждающие такое предположение, пока ограничены и недостаточны для вынесения окончательного суждения, что определяет необходимость специальных исследований.
Список исп. литературыСкрыть список1. Смулевич А.Б., Сыркин А.Л., Дробижев М.Ю., Иванов С.В. Психокардиология. М., 2005.
2. Berkman LF, Blumenthal J, Burg M et al. Effects of treating depression and low perceived social support on clinical events after myocardial infarction: the Enhancing Recovery in Coronary Heart Disease Patients (EN-RICHD)
Randomized Trial. JAMA 2003; 289: 3106–16.
3. Bondy B. Common genetic factors for depression and cardiovascular disease. Dialogues Clin Neurosci 2007; 9: 19–28.
4. Brasier AR, Recinos A, Eledrisi MS. Vascular inflammation and the reninangiotensin system. Arterioscler Thromb Vase Biol 2002; 22: 1257–66.
5. Bush DE. Post-Myocardial Infarction Depression. Evidence report/technology assessment, no. 123. Ref Type: Serial (Book, Monograph). 5-1-2005.
Rockville, Md: AHRQ publication, US Department of Health and Human Services; 2005.
6. Carney RM, Freedland KE, Veith RC et al. Major depression, heart rate, and plasma norepinephrine in patients with coronary heart disease. Biol Psychiat 1999; 45: 458–63.
7. Carney RM, Rich MW, Freedland KE et al. Major depressive disorder predicts cardiac events in patients with coronary artery disease. Psychosom Med 1988; 50: 627–33.
8. Cohen HW, Gibson G, Alderman MH. Excess risk of myocardial infarction in patients treated with antidepressant medications: association with use of tricyclic agents. Am J Med 2000; 108: 2–8.
9. Fertuzinhos SM, Oliveira JR, Nishimura AL et al. Analysis of IL-1 alpha, IL1beta, and IL-1RA [correction of IL-RA] polymorphisms in dysthymia. J Mol Neurosci 2004; 22: 251–6.
10. Fishman D, Faulds G, Jeffery R et al. The effect of novel polymorphisms in the interleukin-6 (IL-6) gene on IL-6 transcription and plasma IL-6 levels, and an association with systemic- onset juvenile chronic arthritis. J Clin
Invest 2000; 102: 1369–76.
11. Glassman AH. Depression and cardiovascular comorbidity. Dialogues Clin Neurosci 2007; 9: 9–17.
12. Glassman AH, O'Connor CM, Califf RM et al. Sertraline treatment of major depression in patients with acute Ml or unstable angina. JAMA 2002; 288: 701–9.
13. Grace SL, Abbey SE, Kapral MK et al. Effect of depression on five-year mortality after an acute coronary syndrome. Am J Cardiol 2005; 96: 1179–85.
14. Hrdina PD, Bakish D, Chudzik J et al. Serotonergic markers in platelets of patients with major depression: upregulation of 5-HT2 receptors. J Psychiat Neurosci 1995; 20: 11–9.
15. Jiang W, Hasselblad V, Krishnan RR, O'Connor CM. Patients with CHF and depression have greater risk of mortality and morbidity than patients without depression. J Am Coll Cardiol 2002; 39: 919–21.
16. Jun TY, Pae CU, Hoon H et al. Possible association between -G308A tumour necrosis factor-alpha gene polymorphism and major depressive disorder in the Korean population. Psychiatr Genet 2003; 13: 179–81.
17. Kramer MS, Cutler N, Feighner J et al. Distinct mechanism for antidepressant activity by blockade of central sub-stance P receptors. Science 1998; 281: 1640–5.
18. Kroeze WK, Kristiansen K, Roth BL. Molecular biology of serotonin receptors structure and function at the molecular level. Curr Top Med Chem 2002; 2: 507–28.


