Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина




Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№01 2016
Клинические особенности депрессий при биполярном аффективном расстройстве №01 2016
Номера страниц в выпуске:40-45
Цель: изучить клинико-психопатологические особенности депрессий при биполярном аффективном расстройстве (БАР).
Материалы и методы: обследованы 100 депрессивных больных, среди них 25 – с БАР 1-го типа (БАР I), 37 – с БАР 2-го типа (БАР II), 38 – с рекуррентным депрессивным расстройством – РДР (группа сравнения). Состояние пациентов оценивалось в соответствии с диагностическими критериями аффективных расстройств по Международной классификации болезней 10-го пересмотра и Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition (DSM-5) с использованием специально разработанного опросника.
Результаты: БАР I манифестирует в достоверно более раннем возрасте, склонно к более частым, но менее длительным обострениям, чаще имеет тенденцию к континуальному течению, сопровождается более выраженным снижением социальной адаптации больных, чем РДР. Для БАР I более характерен гипертимный преморбид, для РДР – тревожный. Наследственность при БАР I чаще отягощена аффективными заболеваниями, шизофренией и алкоголизмом. При РДР высока коморбидность с психосоматическими заболеваниями, при БАР I – c обменными нарушениями и злоупотреблением психоактивными веществами. Ухудшение состояния при БАР I обычно наблюдается в зимнее время; при РДР – в осенне-весеннее. Самочувствие пациентов во всех группах ухудшалось в утренние часы. Тревожный аффект в структуре депрессии преобладал у биполярных пациентов, тоскливый – у рекуррентных. При БАР I достоверно чаще, чем при РДР, выявлялось снижение интересов. Ангедония, анестезия чувств, заниженная самооценка, идеи самообвинения, замедление мышления и отсутствие сил во всех группах были выражены примерно одинаково. При БАР чаще, чем при РДР, встречались «атипичные» нарушения сна (гиперсомния) и аппетита (усиление), отмечался более высокий уровень психомоторной заторможенности и суицидальной активности, были менее характерны соматические симптомы. Группа БАР II по большинству критериев демонстрировала средние показатели между группами БАР I и РДР.
Заключение: выявленные особенности депрессий при БАР по сравнению с РДР позволят проводить более точную дифференциальную диагностику, а следовательно, и более адекватное лечение аффективных расстройств.
Ключевые слова: аффективные расстройства, биполярное аффективное расстройство, рекуррентное депрессивное расстройство, расстройства биполярного спектра, депрессия, клинические особенности.
Цель: изучить клинико-психопатологические особенности депрессий при биполярном аффективном расстройстве (БАР).
Материалы и методы: обследованы 100 депрессивных больных, среди них 25 – с БАР 1-го типа (БАР I), 37 – с БАР 2-го типа (БАР II), 38 – с рекуррентным депрессивным расстройством – РДР (группа сравнения). Состояние пациентов оценивалось в соответствии с диагностическими критериями аффективных расстройств по Международной классификации болезней 10-го пересмотра и Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition (DSM-5) с использованием специально разработанного опросника.
Результаты: БАР I манифестирует в достоверно более раннем возрасте, склонно к более частым, но менее длительным обострениям, чаще имеет тенденцию к континуальному течению, сопровождается более выраженным снижением социальной адаптации больных, чем РДР. Для БАР I более характерен гипертимный преморбид, для РДР – тревожный. Наследственность при БАР I чаще отягощена аффективными заболеваниями, шизофренией и алкоголизмом. При РДР высока коморбидность с психосоматическими заболеваниями, при БАР I – c обменными нарушениями и злоупотреблением психоактивными веществами. Ухудшение состояния при БАР I обычно наблюдается в зимнее время; при РДР – в осенне-весеннее. Самочувствие пациентов во всех группах ухудшалось в утренние часы. Тревожный аффект в структуре депрессии преобладал у биполярных пациентов, тоскливый – у рекуррентных. При БАР I достоверно чаще, чем при РДР, выявлялось снижение интересов. Ангедония, анестезия чувств, заниженная самооценка, идеи самообвинения, замедление мышления и отсутствие сил во всех группах были выражены примерно одинаково. При БАР чаще, чем при РДР, встречались «атипичные» нарушения сна (гиперсомния) и аппетита (усиление), отмечался более высокий уровень психомоторной заторможенности и суицидальной активности, были менее характерны соматические симптомы. Группа БАР II по большинству критериев демонстрировала средние показатели между группами БАР I и РДР.
Заключение: выявленные особенности депрессий при БАР по сравнению с РДР позволят проводить более точную дифференциальную диагностику, а следовательно, и более адекватное лечение аффективных расстройств.
Ключевые слова: аффективные расстройства, биполярное аффективное расстройство, рекуррентное депрессивное расстройство, расстройства биполярного спектра, депрессия, клинические особенности.
natuvina@yandex.ru
Для цитирования: Тювина Н.А., Коробкова И.Г. Клинические особенности депрессий при биполярном аффективном расстройстве. Психиатрия и психофармакотерапия. 2016; 18 (1): 40–45.
Clinical features of depression in bipolar affective disorder
N.A.Tyuvina, I.G.Korobkova
I.M.Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation. 119991, Russian Federation, Moscow, ul. Trubetskaia, d. 8, str. 2
Aims: to learn the clinical and psychopathological features of depression in bipolar affective disorder (BAD).
Materials and methods: we examined 100 depressed patients, including those 25 – with BAD I, 37 – with BAD II, 38 – with major depressive disorder – MDD (the comparison group). The condition of patients was evaluated in accordance with diagnostic criteria for affective disorders according to International Classification of Diseases 10th edition and Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition (DSM-5) using a specially developed questionnaire.
Results: BAD I is characterized by a significantly earlier age of onset, is prone to more frequent, but less prolonged exacerbations, more often tends to continual flow and is accompanied by a more pronounced reduction in social adaptation of patients than MDD. In BAD I hyperthymic premorbid is more typical, whereas patients with MDD usually have anxious personal characteristics. Patients with BAD I more often have positive family history of affective illnesses, schizophrenia and alcoholism. In MDD there is high comorbidity with psychosomatic disorders, whereas in BAD – with metabolic diseases and substance abuse. Exacerbations in BAD I usually occur in winter; MDD is characterized by “classical” autumn-spring seasonality of exacerbations; in all groups there was a “typical” diurnal dynamic of the mood state with the deterioration in the morning hours. Anxiety was more typical for bipolar patients, whereas melancholy – for those with MDD. In BAD I there was detected significantly more frequently lowering of interest. Anhedonia, psychic anesthesia, low self-esteem, ideas of self-reproach, slow thinking and lack of energy in all groups were expressed about the same. In BAD more often than in MDD, “atypical” disturbances of sleep (hypersomnia) and appetite (increased) were presented. Also in bipolar patients it was observed a higher level of psychomotor retardation and suicidal activity; somatic symptoms were less common. Group of patients with BAD II for most of the criteria showed average performance between groups of BAD I and MDD.
Conclusions: characteristics of depression in BAD, in comparison with MDD, will allow for a more accurate differential diagnosis and more adequate treatment of affective disorders.
Key words: affective disorders, bipolar affective disorder, major depressive disorder, bipolar spectrum disorders, depression, clinical
features.
natuvina@yandex.ru
For citation: Tyuvina N.A., Korobkova I.G. Clinical features of depression in bipolar affective disorder. Psychiatry and Psychopharmaco-
therapy. 2016; 18 (1): 40–45.
История изучения расстройств настроения насчитывает более 2000 лет. Первые описания аффективных расстройств – как депрессий, так и маний – были сделаны еще в древности [1], однако выделение маниакально-депрессивного психоза (МДП) как отдельной нозологии относят ко второй половине XIX в.: характерная периодичность аффективных нарушений, а также относительно благоприятный прогноз заболевания позволили E.Kraepelin (1896 г.) поместить МДП на один из полюсов разработанной им дихотомической классификации эндогенных психозов, тогда как на другом полюсе оказалась dementia praecox (шизофрения по современной классификации), приводящая к характерным стойким изменениям личности и имеющая менее благоприятный прогноз [1]. Автор придерживался точки зрения, что МДП как заболевание является единой нозологической единицей, включающей депрессивные состояния, простую манию и циркулярный психоз. Таким образом, согласно этой модели, диагностические критерии МДП включали состояния, которые по современной классификации относятся как к рекуррентному депрессивному расстройству (РДР), так и спектру биполярных аффективных расстройств (БАР). Разработанная E.Kraepelin модель МДП получила широкое распространение и господствовала в психиатрии вплоть до 1960-х годов.
Следующим важным этапом стало предложенное в 1957 г. K.Leonhard [2] разделение МДП на биполярный (при наличии как депрессивных, так и маниакальных фаз) и униполярный (при наличии аффективных фаз только одной полярности) типы течения. Разграничение биполярных и монополярных аффективных психозов нашло подтверждение и развитие в ряде последующих исследований. Различия монополярной и биполярной форм расстройств настроения касаются как клинико-психопатологических проявлений, общеклинического и социально-трудового прогноза, так и особенностей купирующей и поддерживающей терапии [1, 3–5].
Это разделение было закреплено и в современных диагностических руководствах: Американском руководстве по диагностике и статистике психических расстройств 5-го пересмотра (Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition – DSM-5) и Международной классификации болезней 10-го пересмотра (МКБ-10). Примечательно, что в DSM-5 в отличие от предыдущей версии Американской классификации – DSM-IV расстройства биполярного спектра вынесены в отдельную главу и помещены между главой расстройств шизофренического спектра и других психотических состояний и главой депрессивных расстройств, включающей рекуррентные формы аффективных нарушений. Таким образом, в актуальной версии Американского руководства было закреплено промежуточное положение БАР, которое включает собственно аффективную симптоматику и нередко сопровождается психотическими проявлениями. С клинической точки зрения, разделение БАР и РДР очень важно для выбора оптимальной терапевтической тактики, так как у пациентов хотя бы с одним маниакальным/гипоманиакальным эпизодом в анамнезе терапия последующих депрессивных фаз должна проводиться с учетом существующего риска развития очередной мании [6].
Следующей важной вехой было выделение в 1976 г. D.Dunner и соавт. [6, 7] среди больных БАР группы пациентов с БАР II, у которых развернутые депрессивные состояния чередовались с гипоманиями, не требовавшими госпитализации. В ряде исследований, не только клинических, но и генетических, показано, что БАР II является самостоятельным заболеванием с крайне низкой вероятностью перехода в БАР I [8].
Долгое время спорным оставалось положение циклотимии. E.Kraepelin рассматривал ее как «циклотимический темперамент, из которого вырастает МДП [9] и отделял от группы аффективных психозов. Ю.В.Каннабих (1914 г.) считал циклотимию непсихотической формой фазно протекающих аффективных заболеваний, а П.Б.Ганнушкин (1933 г.) придерживался позиции, более близкой крепелиновской, помещая циклотимию в ряд психопатий [6]. Последующие проспективные исследования показали, что примерно у 1/3 личностей циклотимического круга со временем развиваются более длительные и выраженные гипомании, сопровождающиеся злоупотреблением наркотиками/алкоголем и нарушениями закона, а также все более тяжелые и продолжительные депрессии, что можно расценить как лабильно-раздражительный вариант биполярного расстройства [3]. Исследования семей таких больных выявили большое число личностей циклоидного круга среди их детей и других близких родственников [10, 11].
Наконец, начиная с конца XX в., все большее распространение получают концепции расстройств биполярного спектра, предложенные отдельно друг от друга H.Akiskal (1983 г.) и J.Klerman (1987 г.). H.Akiskal [12] предложил следующий вариант классификации: БАР I – развернутые мании и депрессии; БАР Is – депрессии с пролонгированной гипоманией; БАР II – депрессии с эпизодами гипомании; БАР IIs – циклотимия; БАР III – гипомания, вызванная приемом антидепрессантов; БАР IIIs – гипомания и/или депрессия, вызванная приемом психоактивных веществ; БАР IV – депрессия у лиц с гипертимным темпераментом; БАР V – рекуррентные депрессии с дисфорическими гипоманиями; БАР VI – депрессии позднего возраста со смешанными чертами, прогрессирующие в синдром, подобный деменции.
Классификация, предложенная J.Klerman [12]: БАР I – чередование маний и депрессий; БАР II – чередование гипоманий и депрессий; БАР III – циклотимия; БАР IV – индуцированные антидепрессантами и аутохтонные монополярные гипомании; БАР V – депрессии у больных, чьи родственники страдают БАР; БАР VI – монополярные мании у лиц, чьи родственники имеют отчетливо биполярные приступы.
В соответствии с указанными данными DSM-5 БАР I и БАР II отнесены к разным диагностическим категориям, тем самым закреплены различия в их клинической картине, течении, наследственной предрасположенности и как следствие – лечении. В МКБ-10, которая используется для диагностики психических заболеваний в России и странах Европы, БАР определяется единой рубрикой F31.
Помимо определенных сложностей в классификации заболевания ряд противоречий и разногласий существует и в оценке клинической картины депрессивных состояний при БАР. Многие исследователи отмечают, что депрессия в рамках БАР имеет свои особенности, отличающие ее от таковой при РДР. При наличии этих признаков в структуре депрессивного приступа нельзя исключить возможность биполярного течения заболевания. Депрессия при БАР не всегда соответствует критериям типичного депрессивного эпизода (F32) по МКБ-10, такие депрессии ближе к атипичным, выделенным в DSM-IV [4]. Для них характерны высокий уровень психомоторной заторможенности и тяжести в теле [13, 14], лабильность эмоций, гиперфагия, сопровождающаяся увеличением массы тела, и гиперсомния [13–16]. При биполярном расстройстве чаще развиваются депрессии с психотическими симптомами и больше выраженность суицидальных тенденций [17]. Раздражительность, даже без выраженного снижения настроения, при депрессии сочетается с депрессивными идеями, особенно у подростков и пожилых [16]. Депрессия при БАР чаще характеризуется семейным анамнезом расстройства и более ранним возрастом начала заболевания (до 25 лет) [18, 19]. Кроме того, тревога и страх чаще встречаются при депрессии в рамках БАР, тогда как при рекуррентной депрессии в большей мере отмечаются печаль, бессонница, когнитивные и соматические жалобы [20]. В то же время более поздние сравнительные исследования показали высокую частоту тоскливого аффекта в структуре депрессии при БАР [21]. БАР можно заподозрить при развитии у женщин тяжелой послеродовой депрессии [4, 22, 23]. Депрессия в рамках БАР имеет тенденцию к более быстрому развитию симптоматики, большую частоту (примерно вдвое выше) и меньшую длительность [24] по сравнению с таковой при РДР [25, 26]. Депрессия при БАР характеризуется более выраженной сезонностью, чем униполярная депрессия, при этом депрессивные эпизоды чаще развиваются в зимнее время [23]. Для биполярного расстройства характерны и более выраженные суточные колебания состояния с ухудшением в утренние часы, в том числе и ранняя утренняя бессонница [27]. Наконец, потенциально полезным маркером БАР может считаться слабый ответ депрессивной симптоматики на монотерапию антидепрессантами [28].
В итоге существующие противоречия в оценке депрессии при БАР приводят к ошибкам диагностики, а те, в свою очередь, – к выбору неверной тактики терапии. Именно этим большинство исследователей объясняют патоморфоз заболевания и все более частое появление быстроциклических и континуальных форм течения БАР, плохо поддающихся терапии [29–32]. Все это приводит к более высокой частоте обострений заболевания, ухудшению общеклинического и социально-трудового прогноза и снижению качества жизни пациентов [6, 7, 29]. Таким образом, актуальность темы определяется необходимостью более точной дифференциальной диагностики аффективных расстройств с целью улучшить оказание помощи таким больным.
Цель настоящего исследования – изучение клинико-психопатологических особенностей депрессий в рамках БАР I и БАР II.
Материалы и методы
Исследование проводилось в амбулаторных и стационарных условиях психиатрической клиники им. С.С.Корсакова ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова» Минздрава России с 2013 по 2015 г.
Критериями включения в исследование являлись: наличие текущего депрессивного эпизода в рамках БАР I, БАР II и РДР (группа сравнения); наличие письменного информированного согласия пациента на участие в исследовании; возраст больных от 18 до 65 лет; как мужской, так и женский пол; отсутствие декомпенсированной тяжелой соматической патологии. Критериями исключения были: депрессивное состояние в рамках других нозологий (депрессии при шизофрении, органические и соматогенные депрессии, реактивные депрессивные состояния); нежелание или неспособность пациента подписать информированное согласие на участие в исследовании; беременность, кормление грудью.
Были обследованы 100 депрессивных больных женского (n=46) и мужского (n=54) пола, среди них с БАР I – 17 мужчин и 8 женщин, с БАР II – 25 мужчин и 12 женщин, с РДР (группа сравнения) – 12 мужчин и 26 женщин соответственно.
Оценка состояния больных проводилась в соответствии с диагностическими критериями аффективных расстройств по МКБ-10 и DSM-5 с использованием специально разработанного опросника.
Статистическая обработка полученных данных проводилась с применением программы IBM SPSS Statistics.
Результаты и обсуждение

Общая социально-демографическая характеристика выборки представлена в табл. 1.
Группы были неоднородны по половому составу: среди биполярных больных преобладали мужчины, тогда как в группе РДР было достоверно больше женщин. Группа пациентов РДР была «старше» по сравнению с БАР I. Средний возраст начала заболевания у лиц с БАР I был достоверно ниже по сравнению с больными рекуррентной депрессией (19,5±0,7 и 37,9±1,6 года соответственно). Обострения у биполярных пациентов происходили достоверно чаще, чем у пациентов с РДР (среднее количество перенесенных эпизодов – 11,2±1,6 и 3,9±0,4 соответственно), при этом 28,0% (7 человек) соответствующей выборки имели тенденцию к формированию континуального течения заболевания. Депрессии были менее продолжительными в группе БАР I по сравнению с группой РДР (3,5±0,8 и 5,5±1,3 мес соответственно), однако эти различия не достигали статистической значимости (р=0,508). Обращает на себя внимание более низкий уровень социальной адаптации биполярных больных 1-го типа по сравнению с пациентами, страдающими РДР как в семейной, так и профессиональной сфере. Группа больных БАР II по всем указанным критериям демонстрировала средние показатели между БАР I и РДР.
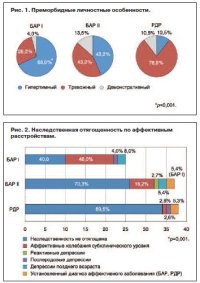
В структуре преморбидных личностных особенностей (рис. 1) у обследованных пациентов из всех трех групп встречались гипертимные, тревожные и демонстративные черты.

При этом в группе БАР I достоверно преобладал гипертимный преморбид (68,0% больных), тогда как в группе РДР – тревожный (79,0%). В группе БАР II гипертимные и тревожные преморбидные личностные черты встречались с одинаковой частотой (по 43,2% соответственно).
Наследственность пациентов с БАР I достоверно чаще была отягощена по аффективной патологии (рис. 2) по сравнению с двумя другими группами пациентов (60,0; 29,7 и 10,5% соответственно), особенно за счет мягких субклинических форм расстройств настроения (48,0; 16,2 и 2,6% соответственно).
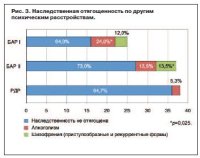
Среди родственников биполярных больных также достоверно чаще встречались приступообразные и рекуррентные формы шизофрении и алкоголизм (рис. 3).
Исследование коморбидности аффективных расстройств с соматической патологией показало, что для биполярных больных в целом характерен более низкий уровень сочетанных заболеваний внутренних органов по сравнению с пациентами, страдающими РДР (табл. 2).
При этом у рекуррентных пациентов наиболее часто выявлялись заболевания половой сферы, желудочно-кишечного тракта (ЖКТ) и сердечно-сосудистой системы. В группе испытуемых с БАР I достоверно чаще встречались лишь обменные заболевания (28,0; 10,8 и 2,6% соответственно); р=0,010. Сердечно-сосудистая патология среди обследованных больных была представлена гипертонической болезнью, ишемической болезнью сердца (в том числе перенесенными острыми инфарктами миокарда), врожденными сердечными пороками. Обменные заболевания включали ожирение разной степени, метаболический синдром. Среди заболеваний органов ЖКТ встречались хронический гастрит и гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, хронический холецистит, панкреатит, гепатит, желчнокаменная болезнь, псевдомембранозный колит, дивертикулез кишечника, синдром раздраженного кишечника. Заболевания легких были представлены бронхиальной астмой, а также частыми острыми респираторными вирусными инфекциями и пневмониями. Неврологические заболевания включали мигрень, вегетососудистую дистонию, вертебро-базилярную недостаточность, невралгию тройничного нерва. Среди заболеваний половой сферы встречались хронический простатит и эректильная дисфункция у мужчин; дисфункция яичников, миома матки, хронический аднексит, эндометриоз, бесплодие, привычное невынашивание беременности, частые внематочные беременности, тяжелый или ранний климакс у женщин. Кожные заболевания были представлены псориазом, нейродермитом, аллергическими кожными высыпаниями.
Биполярные больные были более склонны к сочетанному злоупотреблению алкоголем (32,0; 24,3 и 15,8% соответственно) и наркотиками (24,0; 0,0 и 5,3% соответственно); р=0,003.
Ухудшения состояния при БАР I чаще случались в зимнее время («темное» время года) – 68,0% соответствующей выборки, тогда как для больных РДР была более характерна «классическая» осенне-весенняя сезонность обострений – 81,6% соответствующей выборки (р<0,001). Группа пациентов с БАР II занимала по этому показателю промежуточное положение между БАР I и РДР, демонстрируя примерно одинаковую частоту обоих вариантов сезонности ухудшений состояния.

Во всех трех группах большинство больных отмечали ухудшение самочувствия в утренние часы, однако доля больных с «типичной» суточной динамикой состояния в группе БАР II была несколько ниже по сравнению с двумя другими группами (84,0; 62,2 и 86,8% соответственно); р=0,037.
В структуре депрессивного состояния у всех обследованных пациентов в целом преобладал тревожный аффект, однако в группе пациентов с БАР II тревога отмечалась относительно чаще, чем в двух других группах (56,0; 75,5 и 52,6% соответственно), хотя эти различия не достигали границ статистической достоверности (р=0,065). Тоскливое настроение достоверно чаще регистрировалось у испытуемых из группы РДР (12,0; 10,8 и 39,5% соответственно); р=0,003. Жалобы на апатию были более характерны для биполярных больных 1-го типа (32,0; 13,5 и 7,9% соответственно); р=0,030.
Частота основных симптомов депрессии у обследованных пациентов представлена в табл. 3. При БАР I по сравнению с двумя другими группами достоверно чаще отмечалось снижение интересов (100,0; 81,1 и 73,7% соответственно); р=0,023. Такие депрессивные симптомы, как ангедония и снижение самооценки, во всех трех группах были представлены примерно одинаково. Проявления анестезии чувств были более характерны для пациентов с РДР, однако эти различия не достигали границ статистической достоверности (р=0,106). Идеи самообвинения (в представленной выборке – сверхценного характера), замедление мышления и отсутствие сил чаще регистрировались у биполярных больных, однако эти различия также не достигали статистической значимости (р=0,479; р=0,193 и р=0,114 соответственно).
Нарушения сна у больных, включенных в исследование, были представлены трудностями при засыпании частыми ночными пробуждениями с ощущением поверхностности, отсутствия полноценной глубины ночного сна, ранними утренними пробуждениями и гиперсомнией (повышенной сонливостью). При этом ранние утренние пробуждения достоверно чаще беспокоили пациентов из группы РДР (20,0; 27,0 и 52,6% соответственно; р=0,013), тогда как многие больные БАР I отмечали атипичные нарушения сна по типу гиперсомнии (48,0; 8,1 и 7,9% соответственно); р<0,001. Пациенты из группы БАР II были более других склонны жаловаться на трудности при засыпании (40,0; 62,2; 44,7% соответственно; р=0,164) и частые ночные пробуждения (44,0; 64,9; 55,3% соответственно; р=0,266), однако эти различия между группами не были статистически значимы.

Во всех трех группах пациенты были более склонны к снижению аппетита и массы тела (76,0; 67,6 и 84,2% соответственно). Среди биполярных больных обеих групп сравнительно чаще, чем при РДР, отмечались атипичные проявления в виде усиления аппетита и повышения массы тела (24,0; 32,4 и 15,8% соответственно), однако эти различия не достигали границ статистической достоверности (р=0,241).
В отношении изменения либидо различий между группами не было: подавляющее большинство испытуемых из всех трех групп отмечали выраженное снижение сексуального влечения (96,0; 91,9 и 94,7% соответственно).
Суицидальная активность, проявляющаяся суицидальными мыслями, намерениями и попытками, в представленной выборке достоверно чаще отмечалась у больных из группы БАР I по сравнению с группой рекуррентных больных. Пациенты, страдающие БАР II, занимали промежуточное положение по данному показателю (76,0; 40,5 и 13,2% соответственно); р<0,001.

У биполярных больных 1-го типа регистрировался отчетливо более высокий уровень психомоторной заторможенности по сравнению с двумя другими группами пациентов (80,0; 43,2 и 44,7% соответственно); р=0,008.
Соматические проявления депрессии (табл. 4) в исследуемой выборке были представлены жалобами со стороны сердечно-сосудистой системы (учащение пульса, колебания артериального давления, неприятные ощущения в области сердца) и ЖКТ (тошнота, рвота, изжога, неприятные или болевые ощущения в области желудка или кишечника, запоры/поносы), симптомокомплексом панических атак, кожными высыпаниями, а также многочисленными неприятными ощущениями в разных частях тела, сопровождающимися ипохондрической фиксацией

пациентов на своем соматическом состоянии.
Для больных БАР I соматические симптомы в структуре депрессии были менее характерны, тогда как при БАР II и РДР пациенты жаловались на физическое неблагополучие сравнительно часто (44,0; 81,1 и 65,8% соответственно); р=0,006. При этом наиболее часто соматические жалобы были представлены симптомокомплексом панических атак, которые достоверно чаще отмечались у пациентов с БАР II по сравнению с двумя другими группами (20,0; 37,8 и 10,5% соответственно); р=0,013. Сравнительно часто выявлялись также жалобы со стороны сердечно-сосудистой системы, однако различия между группами по данному показателю не достигали границ статистической значимости (8,0; 21,6 и 26,3%, соответственно); р=0,138.
Таким образом, выявленные в результате проведенного исследования особенности: преморбидные черты личности пациентов, более ранний возраст начала заболевания, половая предпочтительность, особенности течения заболевания (длительность приступов, их частота и сезонность, склонность к континуальному течению), более низкий уровень профессиональной и семейной адаптации больных, меньшая уязвимость в плане психосоматических заболеваний, но большая склонность к злоупотреблению психоактивными веществами, а также психопатологические проявления самой депрессии при БАР по сравнению с РДР позволят проводить более точную дифференциальную диагностику, а следовательно, и более адекватное лечение аффективных расстройств.
Сведения об авторе
Тювина Нина Аркадьевна – проф. каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова. E-mail: natuvina@yandex.ru
Коробкова Ирина Григорьевна – аспирант каф. психиатрии и наркологии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова. E-mail: korobkova_i@inbox.ru
Список исп. литературыСкрыть список1. Angst J, Marneros A. Bipolarity from ancient to modern times: conception, birth and rebirth. J Affect Disord 2001; 67: 3–19.
2. Дмитриева Т.Б., Краснов В.Н., Незнанов Н.Г. и др. Психиатрия: национальное руководство. М.: ГЭОТАР-Медиа, 2009;
c. 509–10. / Dmitrieva T.B., Krasnov V.N., Neznanov N.G. i dr. Psikhiatriia: natsional'noe rukovodstvo. M.: GEOTAR-Media, 2009; s. 509–10. [in Russian]
3. Akiskal HS, Khani MK, Scott-Strauss A. Cyclothymic temperamental disorders. Psychiatry Clin North Am 1979; 2: 527–54.
4. Bowden CL. A different depression: clinical distinctions between bipolar and unipolar depression. J Affect Disord 2005; 84 (2–3): 117–25.
5. Kahn DA, Carpenter D, Docherty JP, Frances A. The Expert Consensus Guideline Series: Treatment of Bipolar Disorder. J Clin Psychiatry 1996; 57 (Suppl. 12A).
6. Тювина Н.А., Смирнова В.Н. Биполярное аффективное расстройство: особенности течения и поддерживающая фармакотерапия. Неврология, нейропсихиатрия, психосоматика. 2013; 1: 87–95. / Tiuvina N.A., Smirnova V.N. Bipoliarnoe affektivnoe rasstroistvo: osobennosti techeniia i podderzhivaiushchaia farmakoterapiia. Nevrologiia, neiropsikhiatriia, psikhosomatika. 2013; 1: 87–95. [in Russian]
7. Мосолов С.Н. Биполярное аффективное расстройство: диагностика и терапия. М.: МЕДпресс-информ, 2008. / Mosolov S.N. Bipoliarnoe affektivnoe rasstroistvo: diagnostika i terapiia. M.: MEDpress-inform, 2008. [in Russian]
8. Coryell W, Endicott J, Maser JD et al. Long-term stability of polarity distinctions in the affective disorders. Am J Psychiatry 1995; 152 (3): 385–90.
9. Akiskal HS. Dysthymia and cyclothymia in psychiatric practice a century after Kraepelin. J Affect Dis 2001; 62: 17–31.
10. Gershon FS, Hamovit J, Guroff JJ et al. A family study of schizoaffective, bipolar I, bipolar II, unipolar and norm control probands. Arch Gen Psychiatry 1982; 39: 1157–67.
11. Richards R, Kinney DK, Lunde I et al. Creativity in manic-depressives, cyclothymes, their normal relatives and control subjects. J Abnorm Psychol 1988; 97: 281–8.
12. Akiskal HS, Pinto O. The evolving bipolar spectrum: prototypes I, II, III and IV. Psychiatry Clin North Am 1999; 22: 517–34.
13. Benazzi F. Atypical depression in private practice depressed outpatients: a 203-case study. Compr Psychiatry 1999; 40 (1): 80–3.
14. Benazzi F. Prevalence of bipolar II disorder in atypical depression. Eur Arch Psychiatry Clin Neurosci 1999; 249 (2): 62–5.
15. Benazzi F. Depression with DSM-IV atypical features: a marker for bipolar II disorder. Eur Arch Psychiatry Clin Neurosci 2000; 250: 53–5.
16. Mitchell PB, Wilhelm K, Parker G et al. The clinical features of bipolar depression: a comparison with matched major depressive disorder patients. J Clin Psychiatry 2001; 62 (3): 212–6; quiz 217.
17. Bowden CL. Strategies to reduce misdiagnosis of bipolar depression. Psychiatr Serv 2001; 52 (1): 51–5.
18. Corwell W. Bipolar II disorder: The importance of hypomania. Washington DC: American Psychiatric Publishing, 1999.
19. Manning JS, Haykal RF, Connor PD, Akiskal HS. On the nature of depressive and anxious states in a family practice setting: the high prevalence of bipolar II and related disorders in a cohort followed longitudinally. Compr Psychiatry 1997; 38 (2): 102–8.
20. Perlis RH, Brown E, Baker RW et al. Clinical features of bipolar depression versus major depressive disorder in large multicenter trials. Am J Psychiatry 2006; 163: 225–31.
21. Parker G, McCraw S, Hadzi-Pavlovic D et al. Bipolar depression: prototypically melancholic in its clinical features. J Affect Disord 2013; 147 (1–3): 331–7.
22. Robling SA, Paykel ES, Dunn VJ et al. Long-term outcome of severe puerperal psychiatric illness: a 23 year follow-up study. Psychol Med 2000; 30: 1263–71.
23. Whybrow PC. A mood apart: Depression, mania and other afflictions of the self. New York: Harper Collins, 1997.
24. Ghaemi SN, Ko JY, Goodwin FK. The bipolar spectrum and the antidepressant view of the world. J Psychiatr Pract 2001; 7: 287–97.
25. Goodwin FK, Jamison К. Manic-Depressive Illness. New York: Oxford University Press, 1990.
26. Perris C. A study of bipolar (manic-depressive) and unipolar recurrent depressive psychoses. Introduction. Acta Psychiatr Scand Suppl 1966; 194: 9–14.
27. Motovsky B, Pecenak J. Psychopathological characteristics of bipolar and unipolar depression – potential indicators of bipolarity. Psychiatr Danub 2013; 25 (1): 34–9.
28. Berk M, Berk L, Moss K et al. Diagnosing bipolar disorder: how can we do it better? Med J Aust 2006; 184 (9): 459–62.
29. Altshuler LL, Post RM, Leverich GS et al. Antidepressant-induced mania and cycle acceleration: a controversy revisited. Am J Psychiatry 1995; 152 (8): 1130–8.
30. Leibenluft E. Women with bipolar illness: Clinical and research issues. Am J Psychiatry 1996; 153: 163–73.
31. Tondo L, Hennen J, Baldessarini RJ. Rapid-cycling bipolar disorder: effects of long-term treatments. Acta Psychiatr Scand 2003; 108 (1): 4–14.
32. Wehr TA, Goodwin FK. Can antidepressants cause mania and worsen the course of affective illness? Am J Psychiatry 1987; 144 (11): 1403–11.
