Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
 Результаты исследования продемонстрировали эффективность антидепрессивной терапии с назначением агомелатина в среднетерапевтической дозе как в отношении собственно депрессии, так и в отношении когнитивных нарушений и снижения ИМТ.
Результаты исследования продемонстрировали эффективность антидепрессивной терапии с назначением агомелатина в среднетерапевтической дозе как в отношении собственно депрессии, так и в отношении когнитивных нарушений и снижения ИМТ.
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2016
Сравнительный анализ динамики когнитивных показателей и индекса массы тела у пациентов с депрессией и расстройствами пищевого поведения №04 2016
Номера страниц в выпуске:28-31
Цель исследования – сравнительный анализ динамики когнитивных показателей и индекса массы тела (ИМТ) у пациентов с депрессией и расстройствами пищевого поведения в процессе терапии агомелатином. Выборка была разделена на 2 группы: 1-я – пациенты с депрессией и ИМТ, превышающим 25 баллов; 2-я – с описанными диагнозами и коморбидным расстройством пищевого поведения булимического типа. Показано, что наличие расстройства пищевого поведения значимо влияет на клиническую картину депрессии, утяжеляя ее, а также ухудшает когнитивные показатели и осложняет снижение ИМТ.
Ключевые слова: расстройства пищевого поведения, когнитивные показатели, большой депрессивный эпизод, индекс массы тела, агомелатин.
Цель исследования – сравнительный анализ динамики когнитивных показателей и индекса массы тела (ИМТ) у пациентов с депрессией и расстройствами пищевого поведения в процессе терапии агомелатином. Выборка была разделена на 2 группы: 1-я – пациенты с депрессией и ИМТ, превышающим 25 баллов; 2-я – с описанными диагнозами и коморбидным расстройством пищевого поведения булимического типа. Показано, что наличие расстройства пищевого поведения значимо влияет на клиническую картину депрессии, утяжеляя ее, а также ухудшает когнитивные показатели и осложняет снижение ИМТ.
Ключевые слова: расстройства пищевого поведения, когнитивные показатели, большой депрессивный эпизод, индекс массы тела, агомелатин.
mirairina@yandex.ru
Для цитирования: Махортова И.С., Ширяев О.Ю., Цыганков Б.Д. Сравнительный анализ динамики когнитивных показателей и индекса массы тела у пациентов с депрессией и расстройствами пищевого поведения. Психиатрия и психофармакотерапия. 2016; 18 (4): 28–31.
Comparative analysis of cognitive characteristics and BMI dynamics in patients with depression and eating disorders
I.S.Makhortova1, O.Yu.Shiriaev2, B.D.Tsygankov3
1LLC «LION-MED». 394052, Russian Federation, Voronezh, Matrosova, d. 127;
2Voronezh State Medical University him. N.N.Burdenko of the Ministry of Health of the Russian Federation. 394036, Russian Federation, Voronezh, ul. Studencheskaia, d. 10;
3A.I.Evdokimov Moscow State Medical and Dental University of the Ministry of Health of the Russian Federation. 127473, Russian Federation, Moscow, ul. Delegatskaia, d. 20, str. 1
The objective of the investigation is to evaluate the dynamics of cognitive characteristics and body mass index (BMI) in patients with depression and eating disorders in the process of treatment with agomelatine. The sample was divided into two groups. The first – included individuals with depression and high BMI and the second – with co-morbid eating disorders of bulimic type. The results show that presence of an eating disorder influences clinical significance and the level of depression, decreases cognitive characteristics of patients and complicates loosing weight.
Key words: eating disorders, cognitive characteristics, major depressive episode, body mass index, agomelatine.
mirairina@yandex.ru
For citation: Makhortova I.S., Shiriaev O.Yu., Tsygankov B.D. Comparative analysis of cognitive characteristics and BMI dynamics in patients with depression and eating disorders. Psychiatry and Psychopharmacotherapy. 2016; 18 (4): 28–31.

Ожирение является сложной мультифакториальной и мультидисциплинарной проблемой, ассоциированной со множеством коморбидных расстройств. К таким нарушениям относятся определенные типы онкологии, сахарный диабет типа 2, сердечно-сосудистые заболевания, а также депрессия [1–3]. По подсчетам Всемирной организации здравоохранения повышенная масса тела (индекс массы тела – ИМТ от 25 до 29) наблюдается у 1,5 млрд человек. Клинически значимое ожирение (ИМТ>30) – у 200 млн мужчин и 300 млн женщин [4]. К 2013 г. частота ожирения возросла до 28% взрослого населения во всем мире [5].
Депрессия, в свою очередь, имеет огромную распространенность и социальную значимость [6]. В общей популяции вероятность заболеть депрессией составляет примерно 16% [7].
Данные исследований свидетельствуют о наличии клинически значимых когнитивных нарушений у пациентов с депрессией, которые являются фактором, определяющим низкий комплаенс и более негативный прогноз терапии [8]. Несмотря на убедительность данных о наличии когнитивных расстройств у пациентов, страдающих депрессией, обследование познавательной сферы не нашло широкого применения в клинической практике, возможно, из-за сложностей обследования когнитивного статуса. Также часто на практике жалобы на когнитивное снижение не соответствуют данным объективного обследования с использованием психометрических инструментов. Тем не менее имеются данные о том, что именно когнитивные показатели являются наиболее надежными показателями тяжести депрессии и их анализ может быть использован в качестве критерия эффективности терапии [6].
Депрессия и ожирение являются одними из наиболее часто сочетаемых состояний [9]. При этом их коморбидность взаимно отягощает клиническую картину и прогноз обоих расстройств [10]. Показано также, что ожирение само по себе независимо от депрессии приводит к нарушению когнитивной сферы пациентов [8]. Это дает основание для тщательного изучения общих механизмов патогенеза и взаимодействия данных заболеваний.
Имеются данные о недостаточности исследований по контролю промежуточных переменных, обусловливающих тяжесть ожирения [11]. К этим переменным можно отнести расстройства пищевого поведения (РПП), приводящие к повышению массы тела, такие как нервная булимия, синдром пищевых кутежей, синдром ночной еды [12]. Показано также, что пищевые нарушения почти в 90% случаев сопутствуют депрессии, а также имеют общие патогенетические механизмы [13–16].
При этом в терапии депрессии и сопутствующего расстройства приема пищи авторы рекомендуют антидепрессанты различных фармакологических групп [17]. Показано, что терапия антидепрессантами эффективна в отношении РПП и депрессии, а также оказывает влияние на массу тела пациентов [18]. В частности, агомелатин (Вальдоксан) – препарат с мелатонинергическим механизмом действия – в исследованиях демонстрирует не только высокую антидепрессивную эффективность, но и способность редуцировать проявления РПП [19, 20].
Целью настоящего исследования явился сравнительный анализ динамики когнитивных показателей и ИМТ у пациентов с депрессией и РПП в процессе терапии.
Материалы и методы

Выборку составили пациенты мужского и женского пола – n=52 (15 мужчин и 37 женщин), обратившиеся за консультацией по поводу избыточной массы тела. Средний возраст составил 33,67±2,31 года. На основании жалоб, данных анамнеза и клинико-психопатологического обследования у всех пациентов был диагностирован «большой депрессивный эпизод» (БДЭ), согласно критериям Международной классификации болезней 10-го пересмотра, из них было поставлено 23 первичных диагноза. На основании жалоб и данных объективного осмотра сделано заключение о наличии избыточной массы тела.
Критериями исключения из исследования были: наличие патологии эндокринной системы (нарушение функции щитовидной железы, сахарный диабет и резистентность к инсулину, нарушение функции гипофиза и надпочечников), психических расстройств (шизофрения, биполярное расстройство, деменции, нарушения психического развития), черепно-мозговой травмы, нейроинфекции в анамнезе, тяжелой неконтролируемой соматической патологии, беременности, климактерического синдрома у женщин, любых нарушений, ограничивающих подвижность пациентов (переломы костей, остеоартроз и т.д.); период кормления грудью; прием препаратов, влияющих на массу тела (гормональные препараты, нейролептики, антидепрессанты и т.д.).
В работе применялись клинико-психопатологический и экспериментально-психологический методы исследования. В ходе беседы были выявлены основные жалобы, краткие анамнестические сведения, проведено обследование с использованием опросников. Выраженность депрессии оценивалась с помощью шкалы депрессии Гамильтона (HADS), выраженность когнитивных нарушений – с помощью Монреальской шкалы оценки когнитивных функций (MoCA).
Выборка пациентов была разделена на 2 группы: 1-я (БДЭ + высокий ИМТ – вИМТ) – пациенты с диагнозом БДЭ и ИМТ, превышающим 25 баллов; 2-я (БДЭ+ вИМТ+РПП) – с описанными диагнозами и коморбидными РПП булимического типа (нервная булимия, синдром пищевых кутежей, синдром ночной еды). Заключение о наличии нарушения пищевого поведения было сделано на основе клинического обследования пациента и соответствия клинической картины критериям диагностики.
После первичного обследования пациентам был назначен агомелатин в среднетерапевтических дозах (25 и 50 мг/сут на ночь). Оценка проводилась после 7, 14, 30 дней лечения и через 2 мес (D7, D14, D30 и D60 соответственно). На протяжении всего периода исследования пациенты принимали назначенную терапию. Выбывших из исследования по причине непереносимости не было. ИМТ высчитывался при обращении и через 2 мес после начала терапии.
Результаты

В таблице представлены данные анализа общих показателей пациентов исследуемой группы.
В результате анализа исходных данных установлено, что пациенты из группы БДЭ+вИМТ+РПП были достоверно моложе, чем пациенты из группы БДЭ+вИМТ, а также длительность БДЭ у них была достоверно меньше. По остальным показателям статистически значимых отличий между группами выявлено не было.
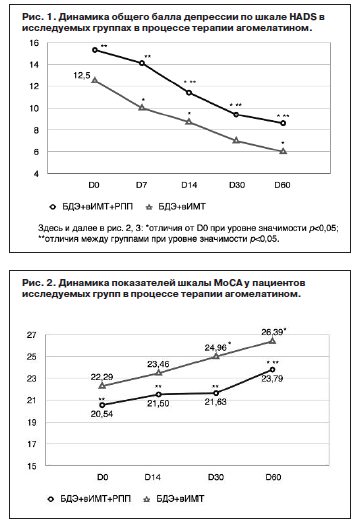
Далее на рис. 1 представлены данные динамики показателей депрессии у пациентов исследуемых групп.
До начала терапии выраженность депрессии была достоверно выше в группе БДЭ+вИМТ+РПП. Эти отличия сохранялись на протяжении всего периода лечения вплоть до D60 (см. рис. 1).
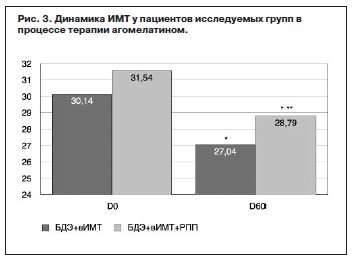
При этом статистически достоверный антидепрессивный эффект на фоне применения агомелатина в группе БДЭ+вИМТ развивался уже к 1-й неделе, в группе БДЭ+ИМТ+РПП – ко 2-й неделе. Далее на рис. 2 представлены данные анализа динамики шкалы MoCA у пациентов исследуемых групп в процессе терапии.
По данным, полученным с использованием шкалы MoCA, показатели когнитивных функций в группе БДЭ+вИМТ+РПП до начала терапии были достоверно ниже, чем в сравниваемой подгруппе. Это соотношение сохранялось на протяжении всего периода лечения (см. рис. 2). При этом достоверное улучшение когнитивных функций на фоне терапии агомелатиномбыло продемонстрировано к D30 в группе БДЭ+ИМТ и D60 в группе БДЭ+вИМТ+РПП.
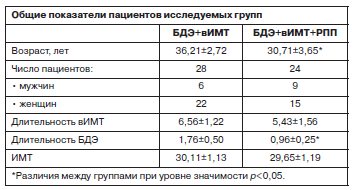
На рис. 3 представлены данные динамики ИМТ в исследованных группах. Как видно из представленных данных, достоверных отличий между группами на период включения по показателю ИМТ не отмечалось. В процессе терапии агомелатином к D60 достоверное снижение ИМТ наблюдалось в обеих группах. Кроме того, стоит отметить, что на D60 появились отличия между группами: ИМТ пациентов в группе БДЭ+вИМТ+РПП оказался достоверно выше, чем в группе БДЭ+вИМТ (см. рис. 3).
Выводы
 Результаты исследования продемонстрировали эффективность антидепрессивной терапии с назначением агомелатина в среднетерапевтической дозе как в отношении собственно депрессии, так и в отношении когнитивных нарушений и снижения ИМТ.
Результаты исследования продемонстрировали эффективность антидепрессивной терапии с назначением агомелатина в среднетерапевтической дозе как в отношении собственно депрессии, так и в отношении когнитивных нарушений и снижения ИМТ.
В группе пациентов с депрессией и вИМТ агомелатин демонстрирует значимую эффективность уже с 1-й недели терапии, в отношении когнитивных показателей – через 30 дней. В группе с депрессией, вИМТ и РПП положительная динамика наступает позже – ко 2-й неделе в отношении депрессии и через 2 мес – в отношении когнитивных показателей.
Достоверная динамика показателей ИМТ наблюдается в обеих группах.
Несмотря на то что терапия агомелатином демонстрирует свою эффективность как в отношении общего балла депрессии, так и в отношении снижения массы тела и когнитивных показателей в обеих группах (в сравнении с D0), значения этих показателей достоверно отличаются при межгрупповом анализе. Выраженность депрессии и снижения когнитивных показателей остается более значимой у пациентов с БДЭ и РПП на протяжении всего периода лечения (включая D60), а выраженность ИМТ достигает уровня значимости к D60.
Таким образом, наличие РПП серьезно влияет на клиническую картину депрессии, утяжеляя ее, ухудшая когнитивные показатели и осложняя снижение ИМТ.
Проведенное исследование обосновывает необходимость разработки новых алгоритмов терапии пациентов с депрессией и вИМТ, учитывающих сопутствующие РПП и когнитивные нарушения. На наш взгляд, новые стратегии с применением агомелатина (Вальдоксан) позволят повысить эффективность терапии данной группы пациентов.
Сведения об авторах
Махортова Ирина Сергеевна – канд. мед. наук, врач-психотерапевт ООО «ЛИОН-МЕД». E-mail: mirairina@yandex.ru
Ширяев Олег Юрьевич – д-р мед. наук, проф., зав. каф. психиатрии с наркологией ГБОУ ВПО ВГМУ им. Н.Н.Бурденко. E-mail: shiryaevou2009@yandex.ru
Цыганков Борис Дмитриевич – д-р мед. наук, проф., зав. каф. психиатрии, наркологии и психотерапии ГБОУ ВПО МГМСУ им. А.И.Евдокимова. E-mail: boristsygankov@yahoo.com
Список исп. литературыСкрыть список1. Flegal KM, Graubard BI, Williamson DF, Gail MH. Excess deaths associated with underweight, overweight, and obesity. JAMA 2005; 293: 1861–7.
2. Hu FB, Manson JE, Stampfer MJ et al. Diet, lifestyle, and the risk of type 2 diabetes mellitus in women. N Engl J Med 2001; 345: 790–7.
3. Peeters A, Barendregt JJ, Willekens F et al. Obesity in adulthood and its consequences for life expectancy: a life-table analysis. Ann Intern Med 2003; 138 (1): 24–32.
4. World Health Organization. Obesity and overweight. WHO Fact Sheet No 311.
5. Smith KB, Smith MS. Obesity Statistics Prim Care Clin Office Pract 2015; 14.
6. Mathers CD, Loncar D. Projections of global mortality and burden of disease from 2002 to 2030. PLoS Med 2006; 3: e442.
7. Kessler RC, Berglund P, Demler O et al. The epidemiology of major depressive disorder: results from the National Comorbidity Survey Replication (NCS-R). JAMA 2003; 289: 3095–3105.
8. Restivo MR, McKinnon MC, Frey BN et al. Effect of obesity on cognition in adults with and without a mood disorder: study design and methods. BMJ Open 2016; 6.
9. Pan A, Sun Q, Czernichow Set al. Bidirectional association between depression and obesity in middle-aged and older women. Int J Obesity 2012; 36: 595–602.
10. Mezuk B, Eaton WW, Albrecht S, Golden SH. Depression and type 2 diabetes over the lifespan: a meta-analysis. Diabetes Care 2008; 31: 2383–90.
11. Wit L de, Luppino F, van Straten Aet al. Depression and obesity: a meta-analysis of community-based studies. PsychiatryRes 2010; 178: 230–5.
12. Бобровский А.В., Мазо Г.Э., Колотильщикова Е.А., Чехлатый Е.И. Является ли приступообразное переедание самостоятельным заболеванием? Соц. и клин. психиатрия. 2015; 25 (3): 84–92. / Bobrovskii A.V., Mazo G.E., Kolotil'shchikova E.A., Chekhlatyi E.I. Iavliaetsia li pristupoobraznoe pereedanie samostoiatel'nym zabolevaniem? Sots. i klin. psikhiatriia. 2015; 25 (3): 84–92. [in Russian]
13. Артемьева М.С., Ковалева И.А., Коган Б.М. и др. Экскреция катехоламинов у пациентов с нарушениями пищевого поведения. Журн. неврологии и психиатрии им. C.C.Корсакова. 2015; 115 (9): 36–40. Artem'eva M.S., Kovaleva I.A., Kogan B.M. i dr. Ekskretsiia katekholaminov u patsientov s narusheniiami pishchevogo povedeniia. Zhurn. nevrologii i psikhiatrii im. C.C.Korsakova. 2015; 115 (9): 36–40. [in Russian]
14. Брюхин А.Е., Онегина Е.Ю. Аффективные нарушения у пациентов с нервной анорексией и нервной булимией. Журн. неврологии и психиатрии им. C.C.Корсакова. 2011; 111 (1): 21–6. / Briukhin A.E., Onegina E.Iu. Affektivnye narusheniia u patsientov s nervnoi anoreksiei i nervnoi bulimiei. Zhurn. nevrologii i psikhiatrii im. C.C.Korsakova. 2011; 111 (1): 21–6. [in Russian]
15. Махортова И.С., Цыганков Б.Д., Ширяев О.Ю. Коррекция синдрома ночной еды у пациентов с тревожно-депрессивными расстройствами. Психические расстройства в общей медицине. 2013; 3: 36–9. / Makhortova I.S., Tsygankov B.D., Shiriaev O.Iu. Korrektsiia sindroma nochnoi edy u patsientov s trevozhno-depressivnymi rasstroistvami. Mental Disorders in General Medicine. 2013; 3: 36–9. [in Russian]
16. Fagundo AB, de la Torre R, Jiménez-Murcia S et al. Executive functions profile in extreme eating/weight conditions: from anorexia nervosa to obesity. PLoS ONE 2012; 7.
17. Wagner R, MacCaughelty C, Rufino K et al. Effectivenes of a track-based model for treating eating disorders in a general psychiatric hospital. Bull Menninger Clin 2016; 80 (1).
18. Махортова И.С., Цыганков Б.Д., Ширяев О.Ю., Куташов В.А. Сравнительный анализ индекса массы тела у пациентов с различными формами синдрома ночной еды. Душевное здоровье населения на границе Европы и Азии. Материалы 5-й международной научно-практической конференции. Оренбург, 2015; с. 84. / Makhortova I.S., Tsygankov B.D., Shiriaev O.Iu., Kutashov V.A. Sravnitel'nyi analiz indeksa massy tela u patsientov s razlichnymi formami sindroma nochnoi edy. Dushevnoe zdorov'e naseleniia na granitse Evropy i Azii. Materialy 5-i mezhdunarodnoi nauchno-prakticheskoi konferentsii. Orenburg, 2015; s. 84. [in Russian]
19. Гушанская Е.В., Фролова В.И., Медведев В.Э. Терапия тревожной депрессии (опыт применения Вальдоксана). Психиатрия и психофармакотерапия. 2015; 17 (1): 10–4. / Gushanskaia E.V., Frolova V.I., Medvedev V.E. Terapiia trevozhnoi depressii (opyt primeneniia Val'doksana). Psychiatry and Psychoparmacotherapy. 2015; 17 (1): 10–4. [in Russian]
20. Makhortova I.S., Tsygankov B.D., Shiryaev O.U. Treatment of night eating syndrome in patients with major depressive disorder. Eur Neuropsychopharmacology. J Eur College Neuropsychopharmacology 2015; 25 (Suppl. 2): 390.
21. Nilsson J, Thomas AJ, Stevens LH et al. The interrelationship between attentional and executive deficits in major depressive disorder. Acta Psychiatr Scand 2016.
10 августа 2016
Количество просмотров: 5927


