Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Department of Psychiatry and Psychosomatics of N.V. Sklifosovskiy Institute of Clinical Medicine and S.S. Korsakov Clinic of Psychiatry of University Clinical Hospital №3, I.M. Sechenov First Moscow State Medical University (Sechenov University)
Abstract
This long-term clinical observation presents a patient with juvenile continuous paranoid schizophrenia manifesting as paraphrenic syndrome and «brutal» suicidal attempts. Standard antipsychotic therapy administered during multiple hospitalizations and outpatient management proved ineffective. Significant and sustained reduction of productive symptoms was achieved only with a combination of clozapine and haloperidol or clozapine and zuclopenthixol at average maintenance and maximum recommended doses. This case demonstrates the possibility of overcoming treatment resistance in a schizophrenic patient through combined therapy with clozapine and typical antipsychotics.
Key words: paranoid schizophrenia, therapeutic resistance, combination antipsychotic therapy, clozapine, haloperidol, zuclopenthixol, typical antipsychotics.
For citation: A.V. Kalach. Efficacy of clozapine in combination with haloperidol or zuclopenthixol in patient with juvenile-onset uninterrupted paranoid treatment-resistant schizophrenia. Psychiatry and psychopharmacotherapy. 2025; 3: 46–51. DOI: 10.62202/2075-1761-2025-27-3-46-51
Несмотря на большое число предложенных подходов, проблема терапевтической резистентности при шизофрении до сих пор не решена. По самым последним данным, в настоящее время среди впервые заболевших пациентов резистентность к терапии достигает 20-30%, а по мере прогрессирования заболевания может увеличиваться до 60% [13, 15, 26, 27 и другие]. Поэтому вопрос преодоления терапевтической резистентности продолжает активно изучаться психиатрами в разных регионах мира [12, 15-18, 22, 29, 31, 32 и многие другие]. Ситуация сложности преодоления терапевтической резистентности связана не только с тем, что предложенные подходы не всегда эффективны (касается психофармакотерапевтических и непсихофармакотерапевтических методов), но и из-за недостаточной оснащенности некоторых психиатрических учреждений, которая необходима для их использования (в основном касается непсихофармакотерапевтических методов – ЭСТ, ТМС, плазмаферез, форсированная инсулинокоматозная терапия и т.д.). В таких учреждениях надежда на преодоление терапевтической резистентности возлагается только на лекарственную терапию.
Наш коллектив накопил ряд данных об эффективности применения у больных шизофренией, резистентных к стандартной антипсихотической терапии, комбинации типичных и атипичных нейролептиков (в средних терапевтических и максимально допустимых дозах). Некоторые данные были опубликованы ранее [2, 4, 8]. В настоящей статье представлено описание еще одного такого случая – эффективности лечения сочетанием клозапина и галоперидола или зуклопентиксола пациента с юношеской непрерывной параноидной шизофренией, резистентного к стандартной антипсихотической терапии, психическое состояние которого определялось парафренным синдромом и «брутальными» суицидальными попытками.
Тогда впервые лечился в частной психиатрической клинике 3 недели. Какие лекарства получал – неизвестно. Был выписан с рекомендацией приема кветиапина (доза неизвестна). После выписки сразу перестал принимать лекарства. Через две недели состояние ухудшилось. Перестал спать, был агрессивным, злобным, ходил взад-вперед, разговаривал сам с собой, говорил про «Бога-Абсолюта».
Был госпитализирован в муниципальную психиатрическую больницу. Лечился с диагнозом «Острое полиморфное психотическое расстройство с симптомами шизофрении (F23.1)». В отделении был напряжен, высказывал идеи о том, что врач может быть «сотрудником ФСБ». Называл себя «ясновидящим» и «мессией, который должен спасти мир от “Темного сына”», говорил, что «владеет НЛП и остро чувствует гипноз: по первому каналу агенты, засланные Америкой, гипнотизируют население». Больным себя не считал. Отказывался от прохождения обследований, с медицинским персоналом был груб, но с удовольствием рассказывал о своих «способностях». Находился в больнице два месяца. Получал галоперидол, кветиапин, карипразин, окскарбазепин, бромдигидрохлорфенилбензодиазепин, корректоры (дозы и последовательность назначения лекарств в выписном эпикризе не отражены). Был выписан с улучшением (по данным выписного эпикриза). «Продуктивной симптоматики, агрессивных и суицидальных тенденций не выявлялось». Был спокоен и «формально критичен к перенесенному состоянию».
После выписки посещал психиатра амбулаторно. Сначала вел себя правильно. Однако спустя 2 месяца стал тревожным. Рассказал, что все это время продолжал слышать «голоса» и скрывал это. В течение следующих 10 месяцев продолжал наблюдаться психиатром амбулаторно. В течение 6 месяцев лечился карипразином 6 мг/сут, кветиапином 400 мг/сут, окскарбазепином 600 мг/сут, затем 2 месяца оланзапином 10 мг/сут, галоперидолом 5 мг/сут и корректорами, затем 2 недели зипрасидоном 80 мг/сут, оланзапином 5 мг/сут и корректорами, затем 2 недели зипрасидоном 120 мг/сут и корректорами. Терапия менялась в связи с тем, что психическое состояния оставалось неустойчивым. Через 10 месяцев амбулаторного лечения состояние резко ухудшилось – ему 20 лет. Стал напряженным, не спал двое суток. Совершил попытку суицида: нанес себе ранения в области сосудов шеи и проникающее ранение живота. Объяснил свой поступок тем, что «его хотят убить и расчленить масоны, хотят убить девушку, с которой он общается телепатически, поэтому нужно убить себя и спасти ее». Был экстренно прооперирован в хирургическом стационаре. Находился там неделю. Сразу после выписки внутримышечно был введен зуклопентиксола деканоат 200 мг. Через несколько дней был стационирован в федеральное психиатрическое учреждение. Лечился с диагнозом «Шизофрения параноидная непрерывная. Обострение. Парафренный синдром. Суицидальная попытка. (F20.006)». При поступлении говорил неразборчиво, неуместно улыбался. Сообщил, что «слышит голоса внутри головы». Объяснил, что это «темные и светлые масоны». Рассказал, что «заключил договор с Аббадоном – демоном ада, который обещал власть и обманул», «сейчас идет война на тонком уровне». Называл себя «Богом, Отцом Всевышним», «грядущим царем России», «Мессией», утверждал, что «может убивать масонов, просматривая их через третий глаз». «Вспомнил», что во время нахождения в психиатрической больнице «масоны управляли его рукой и головой». О суицидальной попытке рассказывал с улыбкой, сожалел формально. Объяснил: «боялся, что масоны могут меня убить, пытался убить себя, чтобы спасти девушку – Мессию, Матерь Мира, с которой общаюсь при помощи телепатии». На момент осмотра суицидальные мысли и намерения отрицал. В отделении получал комбинированную терапию клозапином 400 мг/сут, галоперидолом 30 мг/сут, корректорами. Находился в стационаре чуть более 3 месяцев. Состояние улучшилось. Перед выпиской был спокоен. «Голоса» слышал реже, с удовольствием сообщал, что «восстанавливается аура». Критика к состоянию не сформировалась. Со слов матери и сестры, «такого хорошего состояния не было» за все время болезни.
После выписки дома продолжил лечиться клозапином 400 мг/сут, галоперидолом 30 мг/сут, корректорами. Наблюдался психиатром амбулаторно. Психическое состояние оставалось стабильным. Был спокоен. Говорил, что голоса появляются редко. Описывал, что «аура очищается». Доза галоперидола была снижена до 20 мг/сут, остальные лекарства принимал по-прежнему. Через 1,5 месяца усилились «голоса».
Спустя 3,5 месяца после последней выписки вновь был госпитализирован в федеральную психиатрическую клинику с диагнозом «Шизофрения непрерывная параноидная. Обострение. Парафренный синдром. Выраженное эмоционально-волевое снижение (F20.006)» – ему 21 год. При поступлении выражение лица менялось мало. Сказал, что слышит «злые и добрые голоса», которые «борются между собой». Хвалился, что «аура очистилась на 85%», но не захотел рассказать, почему это произошло. Находился в стационаре 1 месяц. Терапия сначала не менялась. Спустя неделю стал очень напряженным. Говорил, что «темные масоны стали активнее». Просил сделать ему «оберег из бумаги и ниток». Доза клозапина была увеличена до 600 мг/сут, остальные лекарства принимал по-прежнему. Состояние улучшилось. Был спокоен. Меньше говорил о «темных и светлых масонах». Рассказывал, что «голоса слабее, не беспокоят».
После выписки в течение 1,5 лет амбулаторно осматривался психиатром. Принимал клозапин 600 мг/сут, галоперидол 20 мг/сут, корректоры. Со временем доза клозапина была снижена до 500 мг/сут. Психическое состояние оставалось довольно устойчивым. Редко жаловался на усиление «голосов». В такие моменты становился тревожным, начинал искать в интернете «ясновидящих». Эти состояния быстро обходились после однократных приемов бромдигидрохлорфенилбензодиазепина до 1 мг/сут. Через полгода после выписки стал социально активнее. Ходил в гости к соседям по поселку. Начал заниматься спортом. Был благодушен, даже весел. Следил за внешним видом. Увлекся медитацией. Создал канал на Ютубе, «чтобы помогать людям познать себя». Спустя 1,5 года после прошлой выписки вновь был госпитализирован в федеральное психиатрическое учреждение для динамического наблюдения с диагнозом «Шизофрения непрерывная параноидная. Период вне обострения. Парафренный синдром. Выраженное эмоционально-волевое снижение. (F20.004)». Вел себя спокойно. Улыбался. Был благодушен. Очень охотно и с удовольствием общался на темы, не связанные с болезнью и переживаниями. На вопросы о своем состоянии отвечал кратко: «Не хочу рассказывать», «не могу сформулировать», «могу сказать только, что было плохо». Говорил: «аура практически очистилась». Делился: «Я приехал в клинику, чтобы выздороветь, и планирую тут лежать, пока не станет хорошо». Находился в стационаре чуть больше месяца. Продолжалось лечение клозапином 500 мг/сут, доза галоперидола была снижена до 17,5 мг/сут, корректорами. За время пребывания в клинике состояние было стабильным, вел себя правильно. Был благодушен. Говорил, что «выздоровел на 99,9%». По-прежнему был убежден, что может «помогать людям», предлагал врачам «закодировать их от курения». Каждый день показывал им свой канал на Ютубе, где были размещены ролики религиозного и «целительного» содержания. Хвалился, что увеличивается число подписчиков. Был выписан домой с рекомендацией приема клозапина 500 мг/сут, галоперидола 17,5 мг/сут, корректоров.
Наблюдался участковым психиатром в течение 1,5 лет.
В федеральное психиатрическое учреждение в этот период не обращался. В течение года психическое состояние было устойчивым. Дома помогал родным по хозяйству. Записывал на диктофон «треки в жанре рэп и инди-поп», рисовал маслом «портреты и женскую натуру с фотографий». Вместе с матерью успешно лепил из глины изделия на продажу. Через год после выписки начал ходить в тренажерный зал. В это время доза галоперидола была постепенно снижена участковым психиатром до 5 мг/сут, остальные лекарства принимал по-прежнему.
Вскоре стал навязчив к соседям по поселку с необычными разговорами, в т.ч. по телефону. Многие его «заблокировали». Подходил на улице к незнакомым людям, пытаясь завязать разговор. Через полгода после этого – ему 24 года – был вновь госпитализирован в федеральное психиатрическое учреждение с диагнозом «Шизофрения непрерывная параноидная. Обострение. Парафренный синдром. Эмоционально-волевое снижение по эндогенному типу. (F20.006)». При поступлении отказался пожать руку врачу, объяснив, что «так надо». Высказывал идеи о том, что в будущем станет «известным музыкантом», а его картины будут «продавать за миллионы долларов». В отделении получал терапию клозапином 500 мг/сут, доза галоперидола была повышена до 20 мг/сут, корректорами. Через несколько дней рассказал, что ему «приходит информация свыше», что он может «общаться с богом Абсолютом» и «видеть ауру людей». Называл себя «Мессией». Говорил: «я двигаю планету в область высоких вибраций». Предлагал медицинскому персоналу снять крестики, потому что без них они «почувствуют себя лучше». Рассказывал им про «демона табака» и других демонов, предлагал помочь бросить курить. Временами высказывал опасения, что его «могут убить демоны». Закрывался в палате. Потом объяснял, что занимается «благими делами». Категорически отказывался от инъекций и забора крови для анализов, объяснил это тем, что «на игле останется кровь». Во время беседы отказывался садиться на стул, не объясняя причины. Находился на лечении около 1,5 месяцев. Состояние несколько улучшилось. Был спокоен. Стал доступнее в рассказе о своих переживаниях. О бредовых идеях рассказывал подробно, но без прежнего эмоционального напора. Стал беседовать сидя, но перед тем, как сесть на стул, несколько секунд держал ладонь над сиденьем. Объяснял, что «проверяет ауру». Соглашался на забор крови для анализов и инъекции только с условием, если шприцы и иглы будут сломаны, а потом сожжены по разработанному им плану. Объяснил, что «игла контактирует с кровью и происходит подпись контракта с Яхве, который желает зла всему человечеству». Был выписан домой по настоянию матери с рекомендацией приема клозапина 500 мг/сут, галоперидола 20 мг/сут, корректоров.
Дома ничем не занимался, подолгу лежал в кровати. Молился, «читал мантры». Искал в интернете «магов», просил мать с их помощью связаться с его «возлюбленной», чтобы «вернуть часть своей души». Часто просыпался посреди ночи, бродил по дому, заходил в комнату матери и включал свет. Стал выбрасывать стеклянные чайники, просил мать не пользоваться ножом без его присутствия и сам ел только ложкой. Объяснял свое поведение словом «кровь». Иногда совсем отказывался есть. Несколько раз ломал компьютер, вытаскивал из своего телефона батарею и сим-карту. Через 2 месяца после выписки совершил попытку суицида: нанес себе поверхностные ранения в области сосудов шеи и предплечья. Объяснил матери, что «пытался перерезать сонную артерию», потому что его «хотят убить темные». На порезы были наложены швы. Доза галоперидола амбулаторно была увеличена до 45 мг/сут, остальные лекарства принимал по-прежнему. Через несколько дней ушел из дома, никого не предупредив. Мать обнаружила его возле местной школы. Сказал ей, что «хотел покончить с собой, бросившись под машину», «но не стал этого делать, потому что мог не умереть, а остаться инвалидом».
Был госпитализирован в федеральное психиатрическое учреждение с диагнозом «Шизофрения непрерывная параноидная. Затянувшееся обострение. Парафренный синдром. Суицидальные попытки. (F20.006)». При поступлении был тревожен. Говорил с напором. Описывал, что чувствует себя «очень плохо», при этом нецензурно бранился. Объяснял: «Темные из Лос-Анджелеса хотят завладеть моей силой, чтобы самим жить и уничтожить мир. Эти ублюдки хотят убить меня. Я с ними борюсь. Защищаю этот мир от них, но сил не хватает». Называл себя «Господом», «Мессией», «Дьяволом» и «Сыном Одина». О суицидальных попытках говорил: «я жалею, что пытался совершить суицид, потому что моя душа попала бы не в рай, и не в ад, а в бездну». Отвечая на вопросы врача, часто замолкал, двигая нижней челюстью из стороны в сторону или закатывая глаза, что-то шептал. После этого говорил: «Стало полегче. О чем мы говорили?» Был навязчив к врачам и медицинскому персоналу с разговорами на религиозные темы, предложениями научить «молиться и читать мантры». От инъекций и забора крови для анализов категорически отказывался, даже несмотря на заверения в том, что иглы и шприцы будут утилизированы особым образом, о котором он просил во время прошлой госпитализации. Лечился клозапином 600 мг/сут, галоперидолом
55 мг/сут и корректорами в течение 1,5 месяцев. Состояние стало улучшаться. Затем галоперидол был заменен на зуклопентиксол 60 мг/сут, затем лечился клозапином
600 мг/сут и зуклопентиксола деканоатом 400 мг/сут 1 раз в 2 недели и корректорами. Состояние постепенно значительно улучшилось. Стал спокоен. Был благодушен. Не был навязчив к врачам и медицинскому персоналу с разговорами. После уговоров наконец согласился сдать анализы крови. В дальнейшем уже без уговоров планово сдавал анализы крови и соглашался на инъекции. Не просил, чтобы иглы и шприцы «сжигали». Сам не начинал рассуждать на религиозные и эзотерические темы. Изредка в разговоре упоминал, что он – «далекий потомок бога Одина», «мудрец». Был выписан домой через 1,5 месяца стабильного психического состояния на терапии клозапином 600 мг/сут, зуклопентиксола деканоатом 200 мг/сут 1 раз в 2 недели, корректорами. К моменту готовности этой статьи период катамнестического наблюдения в домашних условиях – 6 месяцев. Принимает прежнюю терапию. Психическое состояние остается стабильным, без деструктивного поведения.
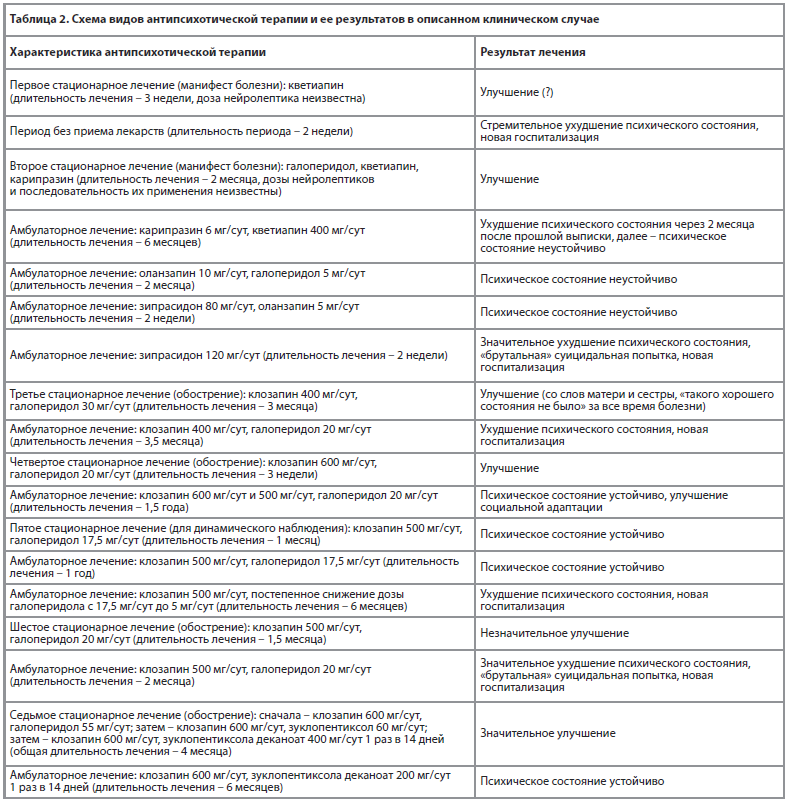
Представленное клиническое наблюдение свидетельствует о том, что при резистентной шизофрении продуктивная симптоматика может ослабевать при комбинированной терапии клозапином и типичными нейролептиками галоперидолом или зуклопентиксолом. В описанном случае только такое лечение позволяло нивелировать проявления психоза и добиться длительной устойчивости психического состояния пациента. Это проявлялось в виде значимого ослабления проявлений парафренного синдрома и его трансформации в галлюцинаторно-параноидный симптомокомплекс, некоторой консолидации мышления, устранения «брутального» суицидального поведения и даже улучшения социальной адаптации. Использование других антипсихотических средств у пациента было малоэффективным (таблица 2). Обращает внимание, что у представленного больного улучшение состояния достигалось только при применении средних терапевтических и максимально допустимых доз клозапина и типичных нейролептиков, а снижение их доз приводило к актуализации парафренных бредовых переживаний, нарушений ассоциативного процесса и «брутального» суицидального поведения.
Полученные данные об эффективности комбинированной терапии клозапином и галоперидолом или зуклопентиксолом дополняют результаты некоторых прежних наблюдений, свидетельствующих о пользе применения при резистентной шизофрении сочетания клозапина и типичных нейролептиков [2, 20, 23, 30 и другие]. В ближайшем будущем наш коллектив планирует опубликовать еще несколько клинических наблюдений эффективности такой терапии. Возможно, она найдет применение в психиатрических учреждениях, которые не оснащены специальной медицинской аппаратурой, необходимой для проведения непсихофармакотерапевтических методов преодоления резистентности (ЭСТ, ТМС, плазмаферез, форсированная инсулинокоматозная терапия и т.д.).
Сведения об авторе:
Калач Анастасия Владимировна – клинический ординатор кафедры психиатрии и психосоматики Института клинической медицины им. Н.В. Склифосовского (база прохождения клинической ординатуры – третье отделение клиники психиатрии им. С.С. Корсакова Университетской клинической больницы №3 – телеграм-канал – https://t.me/from_Danilov) ФГАОУ ВО Первый Московский государственный медицинский университет им. И.М. Сеченова (Сеченовский Университет) Минздрава России; e-mail: k.anastasia2919@gmail.com; ORCID: 0009-0008-5466-8950.
Автор выражает благодарность доктору медицинских наук, заведующему третьим отделением клиники психиатрии им. С.С. Корсакова Университетской клинической больницы №3 ФГАОУ ВО Первый Московский государственный медицинский университет им. И.М. Сеченова (Сеченовский университет) Минздрава России Дмитрию Сергеевичу Данилову за идею для настоящей статьи и научное редактирование ее рукописи.
Дата поступления: 12.05.2025
Received: 12.05.2025
Принята к печати: 02.06.2025
Accepted: 02.06.2025
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№03 2025
Эффективность применения комбинированной терапии клозапином и галоперидолом или клозапином и зуклопентиксолом у пациента с юношеской непрерывной параноидной шизофренией, резистентной к стандартной антипсихотической терапии №03 2025
Номера страниц в выпуске:46-51
Резюме
Представлено длительное клиническое наблюдение пациента с юношеской непрерывной параноидной шизофренией, проявляющейся парафренным синдромом и «брутальными» суицидальными попытками. Проводимая при неоднократных госпитализациях и амбулаторном наблюдении стандартная антипсихотическая терапия оказалась малоэффективной. Значимое и устойчивое ослабление продуктивной симптоматики достигалось только при использовании комбинации клозапина и галоперидола или клозапина и зуклопентиксола в средних терапевтических и максимально допустимых дозах. Описанный случай демонстрирует возможность преодоления терапевтической резистентности у больного шизофренией при применении комбинированной терапии клозапином и типичными антипсихотическими средствами.
Ключевые слова: шизофрения параноидная, терапевтическая резистентность, комбинированная антипсихотическая терапия, клозапин, галоперидол, зуклопентиксол, типичные антипсихотические средства.
Для цитирования: А.В. Калач. Эффективность применения комбинированной терапии клозапином и галоперидолом или клозапином и зуклопентиксолом у пациента с юношеской непрерывной параноидной шизофренией, резистентной к стандартной антипсихотической терапиий. Психиатрия и психофармакотерапия. 2025; 3: 46–51. DOI: 10.62202/2075-1761-2025-27-3-46-51
Представлено длительное клиническое наблюдение пациента с юношеской непрерывной параноидной шизофренией, проявляющейся парафренным синдромом и «брутальными» суицидальными попытками. Проводимая при неоднократных госпитализациях и амбулаторном наблюдении стандартная антипсихотическая терапия оказалась малоэффективной. Значимое и устойчивое ослабление продуктивной симптоматики достигалось только при использовании комбинации клозапина и галоперидола или клозапина и зуклопентиксола в средних терапевтических и максимально допустимых дозах. Описанный случай демонстрирует возможность преодоления терапевтической резистентности у больного шизофренией при применении комбинированной терапии клозапином и типичными антипсихотическими средствами.
Ключевые слова: шизофрения параноидная, терапевтическая резистентность, комбинированная антипсихотическая терапия, клозапин, галоперидол, зуклопентиксол, типичные антипсихотические средства.
Для цитирования: А.В. Калач. Эффективность применения комбинированной терапии клозапином и галоперидолом или клозапином и зуклопентиксолом у пациента с юношеской непрерывной параноидной шизофренией, резистентной к стандартной антипсихотической терапиий. Психиатрия и психофармакотерапия. 2025; 3: 46–51. DOI: 10.62202/2075-1761-2025-27-3-46-51
Efficacy of clozapine in combination with haloperidol or zuclopenthixol in patient with juvenile-onset uninterrupted paranoid treatment-resistant schizophrenia
A.V. KalachDepartment of Psychiatry and Psychosomatics of N.V. Sklifosovskiy Institute of Clinical Medicine and S.S. Korsakov Clinic of Psychiatry of University Clinical Hospital №3, I.M. Sechenov First Moscow State Medical University (Sechenov University)
Abstract
This long-term clinical observation presents a patient with juvenile continuous paranoid schizophrenia manifesting as paraphrenic syndrome and «brutal» suicidal attempts. Standard antipsychotic therapy administered during multiple hospitalizations and outpatient management proved ineffective. Significant and sustained reduction of productive symptoms was achieved only with a combination of clozapine and haloperidol or clozapine and zuclopenthixol at average maintenance and maximum recommended doses. This case demonstrates the possibility of overcoming treatment resistance in a schizophrenic patient through combined therapy with clozapine and typical antipsychotics.
Key words: paranoid schizophrenia, therapeutic resistance, combination antipsychotic therapy, clozapine, haloperidol, zuclopenthixol, typical antipsychotics.
For citation: A.V. Kalach. Efficacy of clozapine in combination with haloperidol or zuclopenthixol in patient with juvenile-onset uninterrupted paranoid treatment-resistant schizophrenia. Psychiatry and psychopharmacotherapy. 2025; 3: 46–51. DOI: 10.62202/2075-1761-2025-27-3-46-51
Введение
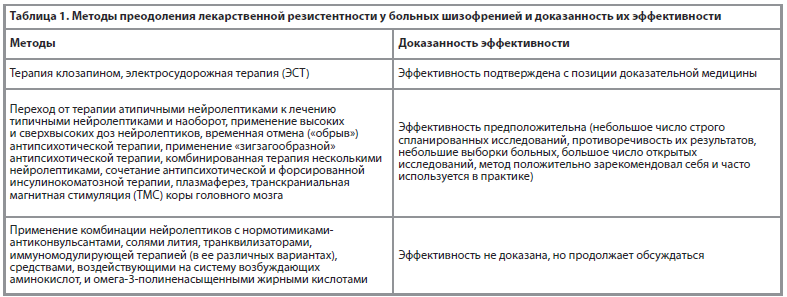
Вопрос преодоления терапевтической резистентности при шизофрении изучался в огромном числе исследований. Их результаты обобщены в современных систематических обзорах, метаанализах и простых обзорах литературы [1, 3, 7, 13, 14, 19, 32-34, 37 и многие другие]. На основании полученных данных предложены разные методы решения проблемы. Их можно разделить на 2 группы: психофармакотерапевтические (основаны на использовании лекарств и изменении схемы лекарственной терапии) и непсихофармакотерапевтические (основаны на использовании нелекарственных процедур, которые обычно не применяются для лечения нерезистентных больных) методы (таблица 1).
Несмотря на большое число предложенных подходов, проблема терапевтической резистентности при шизофрении до сих пор не решена. По самым последним данным, в настоящее время среди впервые заболевших пациентов резистентность к терапии достигает 20-30%, а по мере прогрессирования заболевания может увеличиваться до 60% [13, 15, 26, 27 и другие]. Поэтому вопрос преодоления терапевтической резистентности продолжает активно изучаться психиатрами в разных регионах мира [12, 15-18, 22, 29, 31, 32 и многие другие]. Ситуация сложности преодоления терапевтической резистентности связана не только с тем, что предложенные подходы не всегда эффективны (касается психофармакотерапевтических и непсихофармакотерапевтических методов), но и из-за недостаточной оснащенности некоторых психиатрических учреждений, которая необходима для их использования (в основном касается непсихофармакотерапевтических методов – ЭСТ, ТМС, плазмаферез, форсированная инсулинокоматозная терапия и т.д.). В таких учреждениях надежда на преодоление терапевтической резистентности возлагается только на лекарственную терапию.
Наш коллектив накопил ряд данных об эффективности применения у больных шизофренией, резистентных к стандартной антипсихотической терапии, комбинации типичных и атипичных нейролептиков (в средних терапевтических и максимально допустимых дозах). Некоторые данные были опубликованы ранее [2, 4, 8]. В настоящей статье представлено описание еще одного такого случая – эффективности лечения сочетанием клозапина и галоперидола или зуклопентиксола пациента с юношеской непрерывной параноидной шизофренией, резистентного к стандартной антипсихотической терапии, психическое состояние которого определялось парафренным синдромом и «брутальными» суицидальными попытками.
Клиническое наблюдение
Больной М., 2000 г.р. Заболел в 19 лет. Стал увлекаться эзотерикой. Уходил из дома в лес и возвращался грязный. Начал говорить, что вторая жена отца и девушка брата «колдуют», что няня младшей сестры «колдует», «наводит порчу», заявлял, что «таких, как она, надо сжигать». Сжигал свою одежду и документы, чтобы «снять порчу». Рассказывал, что слышит внутри головы «голоса темных и светлых масонов», которые «хотят его убить».Тогда впервые лечился в частной психиатрической клинике 3 недели. Какие лекарства получал – неизвестно. Был выписан с рекомендацией приема кветиапина (доза неизвестна). После выписки сразу перестал принимать лекарства. Через две недели состояние ухудшилось. Перестал спать, был агрессивным, злобным, ходил взад-вперед, разговаривал сам с собой, говорил про «Бога-Абсолюта».
Был госпитализирован в муниципальную психиатрическую больницу. Лечился с диагнозом «Острое полиморфное психотическое расстройство с симптомами шизофрении (F23.1)». В отделении был напряжен, высказывал идеи о том, что врач может быть «сотрудником ФСБ». Называл себя «ясновидящим» и «мессией, который должен спасти мир от “Темного сына”», говорил, что «владеет НЛП и остро чувствует гипноз: по первому каналу агенты, засланные Америкой, гипнотизируют население». Больным себя не считал. Отказывался от прохождения обследований, с медицинским персоналом был груб, но с удовольствием рассказывал о своих «способностях». Находился в больнице два месяца. Получал галоперидол, кветиапин, карипразин, окскарбазепин, бромдигидрохлорфенилбензодиазепин, корректоры (дозы и последовательность назначения лекарств в выписном эпикризе не отражены). Был выписан с улучшением (по данным выписного эпикриза). «Продуктивной симптоматики, агрессивных и суицидальных тенденций не выявлялось». Был спокоен и «формально критичен к перенесенному состоянию».
После выписки посещал психиатра амбулаторно. Сначала вел себя правильно. Однако спустя 2 месяца стал тревожным. Рассказал, что все это время продолжал слышать «голоса» и скрывал это. В течение следующих 10 месяцев продолжал наблюдаться психиатром амбулаторно. В течение 6 месяцев лечился карипразином 6 мг/сут, кветиапином 400 мг/сут, окскарбазепином 600 мг/сут, затем 2 месяца оланзапином 10 мг/сут, галоперидолом 5 мг/сут и корректорами, затем 2 недели зипрасидоном 80 мг/сут, оланзапином 5 мг/сут и корректорами, затем 2 недели зипрасидоном 120 мг/сут и корректорами. Терапия менялась в связи с тем, что психическое состояния оставалось неустойчивым. Через 10 месяцев амбулаторного лечения состояние резко ухудшилось – ему 20 лет. Стал напряженным, не спал двое суток. Совершил попытку суицида: нанес себе ранения в области сосудов шеи и проникающее ранение живота. Объяснил свой поступок тем, что «его хотят убить и расчленить масоны, хотят убить девушку, с которой он общается телепатически, поэтому нужно убить себя и спасти ее». Был экстренно прооперирован в хирургическом стационаре. Находился там неделю. Сразу после выписки внутримышечно был введен зуклопентиксола деканоат 200 мг. Через несколько дней был стационирован в федеральное психиатрическое учреждение. Лечился с диагнозом «Шизофрения параноидная непрерывная. Обострение. Парафренный синдром. Суицидальная попытка. (F20.006)». При поступлении говорил неразборчиво, неуместно улыбался. Сообщил, что «слышит голоса внутри головы». Объяснил, что это «темные и светлые масоны». Рассказал, что «заключил договор с Аббадоном – демоном ада, который обещал власть и обманул», «сейчас идет война на тонком уровне». Называл себя «Богом, Отцом Всевышним», «грядущим царем России», «Мессией», утверждал, что «может убивать масонов, просматривая их через третий глаз». «Вспомнил», что во время нахождения в психиатрической больнице «масоны управляли его рукой и головой». О суицидальной попытке рассказывал с улыбкой, сожалел формально. Объяснил: «боялся, что масоны могут меня убить, пытался убить себя, чтобы спасти девушку – Мессию, Матерь Мира, с которой общаюсь при помощи телепатии». На момент осмотра суицидальные мысли и намерения отрицал. В отделении получал комбинированную терапию клозапином 400 мг/сут, галоперидолом 30 мг/сут, корректорами. Находился в стационаре чуть более 3 месяцев. Состояние улучшилось. Перед выпиской был спокоен. «Голоса» слышал реже, с удовольствием сообщал, что «восстанавливается аура». Критика к состоянию не сформировалась. Со слов матери и сестры, «такого хорошего состояния не было» за все время болезни.
После выписки дома продолжил лечиться клозапином 400 мг/сут, галоперидолом 30 мг/сут, корректорами. Наблюдался психиатром амбулаторно. Психическое состояние оставалось стабильным. Был спокоен. Говорил, что голоса появляются редко. Описывал, что «аура очищается». Доза галоперидола была снижена до 20 мг/сут, остальные лекарства принимал по-прежнему. Через 1,5 месяца усилились «голоса».
Спустя 3,5 месяца после последней выписки вновь был госпитализирован в федеральную психиатрическую клинику с диагнозом «Шизофрения непрерывная параноидная. Обострение. Парафренный синдром. Выраженное эмоционально-волевое снижение (F20.006)» – ему 21 год. При поступлении выражение лица менялось мало. Сказал, что слышит «злые и добрые голоса», которые «борются между собой». Хвалился, что «аура очистилась на 85%», но не захотел рассказать, почему это произошло. Находился в стационаре 1 месяц. Терапия сначала не менялась. Спустя неделю стал очень напряженным. Говорил, что «темные масоны стали активнее». Просил сделать ему «оберег из бумаги и ниток». Доза клозапина была увеличена до 600 мг/сут, остальные лекарства принимал по-прежнему. Состояние улучшилось. Был спокоен. Меньше говорил о «темных и светлых масонах». Рассказывал, что «голоса слабее, не беспокоят».
После выписки в течение 1,5 лет амбулаторно осматривался психиатром. Принимал клозапин 600 мг/сут, галоперидол 20 мг/сут, корректоры. Со временем доза клозапина была снижена до 500 мг/сут. Психическое состояние оставалось довольно устойчивым. Редко жаловался на усиление «голосов». В такие моменты становился тревожным, начинал искать в интернете «ясновидящих». Эти состояния быстро обходились после однократных приемов бромдигидрохлорфенилбензодиазепина до 1 мг/сут. Через полгода после выписки стал социально активнее. Ходил в гости к соседям по поселку. Начал заниматься спортом. Был благодушен, даже весел. Следил за внешним видом. Увлекся медитацией. Создал канал на Ютубе, «чтобы помогать людям познать себя». Спустя 1,5 года после прошлой выписки вновь был госпитализирован в федеральное психиатрическое учреждение для динамического наблюдения с диагнозом «Шизофрения непрерывная параноидная. Период вне обострения. Парафренный синдром. Выраженное эмоционально-волевое снижение. (F20.004)». Вел себя спокойно. Улыбался. Был благодушен. Очень охотно и с удовольствием общался на темы, не связанные с болезнью и переживаниями. На вопросы о своем состоянии отвечал кратко: «Не хочу рассказывать», «не могу сформулировать», «могу сказать только, что было плохо». Говорил: «аура практически очистилась». Делился: «Я приехал в клинику, чтобы выздороветь, и планирую тут лежать, пока не станет хорошо». Находился в стационаре чуть больше месяца. Продолжалось лечение клозапином 500 мг/сут, доза галоперидола была снижена до 17,5 мг/сут, корректорами. За время пребывания в клинике состояние было стабильным, вел себя правильно. Был благодушен. Говорил, что «выздоровел на 99,9%». По-прежнему был убежден, что может «помогать людям», предлагал врачам «закодировать их от курения». Каждый день показывал им свой канал на Ютубе, где были размещены ролики религиозного и «целительного» содержания. Хвалился, что увеличивается число подписчиков. Был выписан домой с рекомендацией приема клозапина 500 мг/сут, галоперидола 17,5 мг/сут, корректоров.
Наблюдался участковым психиатром в течение 1,5 лет.
В федеральное психиатрическое учреждение в этот период не обращался. В течение года психическое состояние было устойчивым. Дома помогал родным по хозяйству. Записывал на диктофон «треки в жанре рэп и инди-поп», рисовал маслом «портреты и женскую натуру с фотографий». Вместе с матерью успешно лепил из глины изделия на продажу. Через год после выписки начал ходить в тренажерный зал. В это время доза галоперидола была постепенно снижена участковым психиатром до 5 мг/сут, остальные лекарства принимал по-прежнему.
Вскоре стал навязчив к соседям по поселку с необычными разговорами, в т.ч. по телефону. Многие его «заблокировали». Подходил на улице к незнакомым людям, пытаясь завязать разговор. Через полгода после этого – ему 24 года – был вновь госпитализирован в федеральное психиатрическое учреждение с диагнозом «Шизофрения непрерывная параноидная. Обострение. Парафренный синдром. Эмоционально-волевое снижение по эндогенному типу. (F20.006)». При поступлении отказался пожать руку врачу, объяснив, что «так надо». Высказывал идеи о том, что в будущем станет «известным музыкантом», а его картины будут «продавать за миллионы долларов». В отделении получал терапию клозапином 500 мг/сут, доза галоперидола была повышена до 20 мг/сут, корректорами. Через несколько дней рассказал, что ему «приходит информация свыше», что он может «общаться с богом Абсолютом» и «видеть ауру людей». Называл себя «Мессией». Говорил: «я двигаю планету в область высоких вибраций». Предлагал медицинскому персоналу снять крестики, потому что без них они «почувствуют себя лучше». Рассказывал им про «демона табака» и других демонов, предлагал помочь бросить курить. Временами высказывал опасения, что его «могут убить демоны». Закрывался в палате. Потом объяснял, что занимается «благими делами». Категорически отказывался от инъекций и забора крови для анализов, объяснил это тем, что «на игле останется кровь». Во время беседы отказывался садиться на стул, не объясняя причины. Находился на лечении около 1,5 месяцев. Состояние несколько улучшилось. Был спокоен. Стал доступнее в рассказе о своих переживаниях. О бредовых идеях рассказывал подробно, но без прежнего эмоционального напора. Стал беседовать сидя, но перед тем, как сесть на стул, несколько секунд держал ладонь над сиденьем. Объяснял, что «проверяет ауру». Соглашался на забор крови для анализов и инъекции только с условием, если шприцы и иглы будут сломаны, а потом сожжены по разработанному им плану. Объяснил, что «игла контактирует с кровью и происходит подпись контракта с Яхве, который желает зла всему человечеству». Был выписан домой по настоянию матери с рекомендацией приема клозапина 500 мг/сут, галоперидола 20 мг/сут, корректоров.
Дома ничем не занимался, подолгу лежал в кровати. Молился, «читал мантры». Искал в интернете «магов», просил мать с их помощью связаться с его «возлюбленной», чтобы «вернуть часть своей души». Часто просыпался посреди ночи, бродил по дому, заходил в комнату матери и включал свет. Стал выбрасывать стеклянные чайники, просил мать не пользоваться ножом без его присутствия и сам ел только ложкой. Объяснял свое поведение словом «кровь». Иногда совсем отказывался есть. Несколько раз ломал компьютер, вытаскивал из своего телефона батарею и сим-карту. Через 2 месяца после выписки совершил попытку суицида: нанес себе поверхностные ранения в области сосудов шеи и предплечья. Объяснил матери, что «пытался перерезать сонную артерию», потому что его «хотят убить темные». На порезы были наложены швы. Доза галоперидола амбулаторно была увеличена до 45 мг/сут, остальные лекарства принимал по-прежнему. Через несколько дней ушел из дома, никого не предупредив. Мать обнаружила его возле местной школы. Сказал ей, что «хотел покончить с собой, бросившись под машину», «но не стал этого делать, потому что мог не умереть, а остаться инвалидом».
Был госпитализирован в федеральное психиатрическое учреждение с диагнозом «Шизофрения непрерывная параноидная. Затянувшееся обострение. Парафренный синдром. Суицидальные попытки. (F20.006)». При поступлении был тревожен. Говорил с напором. Описывал, что чувствует себя «очень плохо», при этом нецензурно бранился. Объяснял: «Темные из Лос-Анджелеса хотят завладеть моей силой, чтобы самим жить и уничтожить мир. Эти ублюдки хотят убить меня. Я с ними борюсь. Защищаю этот мир от них, но сил не хватает». Называл себя «Господом», «Мессией», «Дьяволом» и «Сыном Одина». О суицидальных попытках говорил: «я жалею, что пытался совершить суицид, потому что моя душа попала бы не в рай, и не в ад, а в бездну». Отвечая на вопросы врача, часто замолкал, двигая нижней челюстью из стороны в сторону или закатывая глаза, что-то шептал. После этого говорил: «Стало полегче. О чем мы говорили?» Был навязчив к врачам и медицинскому персоналу с разговорами на религиозные темы, предложениями научить «молиться и читать мантры». От инъекций и забора крови для анализов категорически отказывался, даже несмотря на заверения в том, что иглы и шприцы будут утилизированы особым образом, о котором он просил во время прошлой госпитализации. Лечился клозапином 600 мг/сут, галоперидолом
55 мг/сут и корректорами в течение 1,5 месяцев. Состояние стало улучшаться. Затем галоперидол был заменен на зуклопентиксол 60 мг/сут, затем лечился клозапином
600 мг/сут и зуклопентиксола деканоатом 400 мг/сут 1 раз в 2 недели и корректорами. Состояние постепенно значительно улучшилось. Стал спокоен. Был благодушен. Не был навязчив к врачам и медицинскому персоналу с разговорами. После уговоров наконец согласился сдать анализы крови. В дальнейшем уже без уговоров планово сдавал анализы крови и соглашался на инъекции. Не просил, чтобы иглы и шприцы «сжигали». Сам не начинал рассуждать на религиозные и эзотерические темы. Изредка в разговоре упоминал, что он – «далекий потомок бога Одина», «мудрец». Был выписан домой через 1,5 месяца стабильного психического состояния на терапии клозапином 600 мг/сут, зуклопентиксола деканоатом 200 мг/сут 1 раз в 2 недели, корректорами. К моменту готовности этой статьи период катамнестического наблюдения в домашних условиях – 6 месяцев. Принимает прежнюю терапию. Психическое состояние остается стабильным, без деструктивного поведения.
Обсуждение
В последние десятилетия активно обсуждается вопрос возможности преодоления терапевтической резистентности при шизофрении при помощи использования комбинации нескольких антипсихотических средств. Обычно изучается эффективность комбинированной терапии клозапином (нейролептиком, лечение которым наиболее эффективно в отношении продуктивной симптоматики [5, 9, 10]) и другими атипичными (чаще) и типичными (реже) антипсихотическими средствами [2, 6, 21-23, 25, 35-37 и другие]. Однако полученные результаты противоречивы и пока не позволяют точно определить ценность комбинированной терапии при резистентной продуктивной симптоматике. Отмечается, что необходимо продолжение проведения таких исследований [19, 24-26, 28 и другие].Представленное клиническое наблюдение свидетельствует о том, что при резистентной шизофрении продуктивная симптоматика может ослабевать при комбинированной терапии клозапином и типичными нейролептиками галоперидолом или зуклопентиксолом. В описанном случае только такое лечение позволяло нивелировать проявления психоза и добиться длительной устойчивости психического состояния пациента. Это проявлялось в виде значимого ослабления проявлений парафренного синдрома и его трансформации в галлюцинаторно-параноидный симптомокомплекс, некоторой консолидации мышления, устранения «брутального» суицидального поведения и даже улучшения социальной адаптации. Использование других антипсихотических средств у пациента было малоэффективным (таблица 2). Обращает внимание, что у представленного больного улучшение состояния достигалось только при применении средних терапевтических и максимально допустимых доз клозапина и типичных нейролептиков, а снижение их доз приводило к актуализации парафренных бредовых переживаний, нарушений ассоциативного процесса и «брутального» суицидального поведения.
Полученные данные об эффективности комбинированной терапии клозапином и галоперидолом или зуклопентиксолом дополняют результаты некоторых прежних наблюдений, свидетельствующих о пользе применения при резистентной шизофрении сочетания клозапина и типичных нейролептиков [2, 20, 23, 30 и другие]. В ближайшем будущем наш коллектив планирует опубликовать еще несколько клинических наблюдений эффективности такой терапии. Возможно, она найдет применение в психиатрических учреждениях, которые не оснащены специальной медицинской аппаратурой, необходимой для проведения непсихофармакотерапевтических методов преодоления резистентности (ЭСТ, ТМС, плазмаферез, форсированная инсулинокоматозная терапия и т.д.).

Сведения об авторе:
Калач Анастасия Владимировна – клинический ординатор кафедры психиатрии и психосоматики Института клинической медицины им. Н.В. Склифосовского (база прохождения клинической ординатуры – третье отделение клиники психиатрии им. С.С. Корсакова Университетской клинической больницы №3 – телеграм-канал – https://t.me/from_Danilov) ФГАОУ ВО Первый Московский государственный медицинский университет им. И.М. Сеченова (Сеченовский Университет) Минздрава России; e-mail: k.anastasia2919@gmail.com; ORCID: 0009-0008-5466-8950.
Автор выражает благодарность доктору медицинских наук, заведующему третьим отделением клиники психиатрии им. С.С. Корсакова Университетской клинической больницы №3 ФГАОУ ВО Первый Московский государственный медицинский университет им. И.М. Сеченова (Сеченовский университет) Минздрава России Дмитрию Сергеевичу Данилову за идею для настоящей статьи и научное редактирование ее рукописи.
Дата поступления: 12.05.2025
Received: 12.05.2025
Принята к печати: 02.06.2025
Accepted: 02.06.2025
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Список исп. литературыСкрыть список1) Данилов Д.С. Терапевтическая резистентность при шизофрении и биологические методы ее преодоления. Журнал неврологии и психиатрии им. С.С. Корсакова. 2008; Т 108 (10): 81-86.
2) Данилов Д.С. Возможность формирования ремиссии высокого качества при длительном хроническом течении шизофрении. Журнал неврологии и психиатрии им. С.С. Корсакова. 2008; 108 (11): 80-85.
3) Данилов Д.С. Купирующая терапия обострений непрерывной параноидной шизофрении (эффективность клозапина, рисперидона, оланзапина, кветиапина и типичных нейролептиков и ее зависимость от клинических особенностей заболевания). Сибирский вестник психиатрии и наркологии. 2010; 3 (60): 82-88.
4) Данилов Д.С. Терапия шизофрении (атипичные нейролептики и индивидуальная организация лечебного процесса). М.: Миклош. 2010, 320 с.
5) Данилов Д.С. Применение клозапина при лечении шизофрении. Москва, Новокузнецк: Издание ОАО «Органика». 2010, 48с.
6) Данилов Д.С., Тюльпин Ю.Г. Лечение шизофрении. М.: Медицинское информационное агентство. 2010, 276 с.
7) Данилов Д.С., Морозова В.Д. Оптимизация лечебного процесса у больных шизофренией, резистентных к антипсихотической терапии. Российский психиатрический журнал. 2010; 4: 75-83.
8) Данилов Д.С. Эффективность терапии шизофрении атипичными нейролептиками (значение различных клинико-социальных факторов). Диссертация доктора медицинских наук. М. 2011, 439 с.
9) Данилов Д.С. Атипичный нейролептик клозапин (азалептин): спектр терапевтических эффектов и повторная оценка эффективности при лечении шизофрении. Социальная и клиническая психиатрия. 2011; 21 (4): 58-63.
10) Данилов Д.С. Клозапин (азалептин): терапевтические возможности при лечении шизофрении. Современная терапия психических расстройств. 2012; 2: 18-24.
11) Данилов Д.С., Морозова В.Д., Лукьянова Т.В. Терапевтическая резистентность и методы ее преодоления. Сборник тезисов Всероссийской юбилейной научно-практической конференции с международным участием «Актуальные проблемы психиатрии». М.: Издательство Первого МГМУ имени И.М. Сеченова. 2012: с. 162-164.
12) Кайдан М.А. Шизофрения, резистентная к антипсихотической терапии (психопатологические особенности, возможности преодоления резистентности). Диссертация кандидата медицинских наук. М. 2025, 153 с.
13) Малин Д.И. Современный взгляд на эффективность электросудорожной терапии в лечении больных шизофренией. Современная терапия психических расстройств. 2024; 2: 14–21. doi 10.21265/PSYPH. 2024.31.31.002
14) Мосолов С.Н., Цукарзи Э.Э., Оленева Е.В., Алфимов П.В. Современные методы преодоления терапевтической резистентности при шизофрении. В кн.: Биологические методы терапии психических расстройств. Доказательная медицина – клинической практике (ред. С.Н. Мосолов). М.: Социально-политическая мысль. 2012: c. 102-117.
15) Помыткин А.Н. Клинико-биологические аспекты терапевтического ответа на ритмическую транскраниальную магнитную стимуляцию при резистентной шизофрении. Диссертация кандидата медицинских наук. М. 2023, 250 с.
16) Помыткин А.Н., Тихонов Д.В., Каледа В.Г. Аугментация терапии резистентной шизофрении методом ритмической транскраниальной магнитной стимуляции. Журнал неврологии и психиатрии им. С.С. Корсакова. 2023; 123 (8): 107-114. doi: 10.17116/jnevro2023123081107
17) Становая В.В., Гусейнова З.Т., Иванов М.В., Бигдай Е.В. Феномен терапевтической резистентности при лечении шизофрении: возможности современной диагностики и методов противорезистентных воздействий. Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. 2023; 57 (4): 120-130. doi: 10.31363/2313-7053-2023-893
18) Anand R., Turolla A., Chinellato G. et al. Effect of evenamide, a glutamate inhibitor, in patients with treatment-resistant schizophrenia (TRS): final, 1-year results from a phase 2, open-label, rater-blinded, randomized, international clinical trial. Int J Neuropsychopharmacol. 2024; 28 (1): pyae061. doi: 10.1093/ijnp/pyae061
19) Barber S., Olotu U., Corsi M., Cipriani A. Clozapine combined with different antipsychotic drugs for treatment-resistant schizophrenia. Cochrane Database Syst Rev. 2017; 3 (3): CD006324. doi: 10.1002/14651858. CD006324.pub3
20) Barbui C., Accordini S., Nosè M. et al. Aripiprazole versus haloperidol in combination with clozapine for treatment-resistant schizophrenia in routine clinical care: a randomized, controlled trial. J Clin Psychopharmacol. 2011 Jun;31(3):266-73. doi: 10.1097/JCP.0b013e318219cba3
21) Chang J.S., Ahn Y.M., Park H.J. et al. Aripiprazole augmentation in clozapine-treated patients with refractory schizophrenia: an 8-week, randomized, double-blind, placebo-controlled trial. J Clin Psychiatry. 2008; 69 (5): 720-31. doi: 10.4088/jcp.v69n0505
22) Cipolla S., Delli Carpini F., Catapano P. et al. Two long-acting antipsychotics in a patient with treatment-resistant schizophrenia: A case report. Clin Pract. 2025; 15 (3): 55. doi: 10.3390/clinpract15030055
23) Cipriani А., Accordini, S., Nosè M. et al. Aripiprazole versus haloperidol in combination with clozapine for treatment-resistant schizophrenia: a 12-month, randomized, naturalistic trial. J ClinPsychopharmacol, 2013; 33 (4): 533-537. doi: 10.1097/JCP.0b013e318296884f
24) Correll C.U., Rubio J.M., Inczedy-Farkas G. et al. Efficacy of 42 pharmacologic cotreatment strategies added to antipsychotic monotherapy in schizophrenia: systematic overview and quality appraisal of the meta-analytic evidence. JAMA Psychiatry. 2017; 74 (7): 675-684. doi: 10.1001/jamapsychiatry.2017.0624
25) Dold M., Leucht S. Pharmacotherapy of treatment-resistant schizophrenia: a clinical perspective. Evid Based Ment Health. 2014; 17 (2): 33-7. doi: 10.1136/eb-2014-101813
26) Galling B., Roldán A., Hagi K. et al. Antipsychotic augmentation vs monotherapy in schizophrenia: systematic review, meta-analysis and meta-regression analysis. World Psychiatry. 2017; 16 (1): 77-89. doi: 10.1002/wps.20387
27) Kane J.M., Correll C.U. The role of clozapine in treatment-resistant schizophrenia. JAMA Psychiatry. 2016; 73 (3): 187-188. doi: 10.1001/jamapsychiatry.2015.2966
28) Kane J.M., Agid O., Baldwin M.L. et al. Clinical guidance on the identification and management of treatment-resistant schizophrenia. J Clin Psychiatry. 2019; 80 (2): 18com12123/. doi: 10.4088/JCP.18com12123
29) Moriarty S.E., Parhami P., Parikh J., Galicki L. Antipsychotic polypharmacy for treatment resistant schizoaffective disorder: A case report. Cureus. 2025; 17 (3): e80204. doi: 10.7759/cureus.80204
30) Nosè M., Accordini S., Artioli P. et al. Rationale and design of an independent randomised controlled trial evaluating the effectiveness of aripiprazole or haloperidol in combination with clozapine for treatment-resistant schizophrenia. Trials. 2009; 10:31. doi: 10.1186/1745-6215-10-31
31) Ochi S., Kodaka F., Hasegawa N. et al. Associations between clozapine availability, the diagnosis of treatment-resistant schizophrenia subgroups, antipsychotic monotherapy, and concomitant psychotropics among patients with schizophrenia: a real-world nationwide study. Int J Neuropsychopharmacol. 2025; 28 (4): pyaf011. doi: 10.1093/ijnp/pyaf011
32) Samara M., Alevizopoulos G., Bozikas V.P. et al. Current perspectives on the recognition and management of treatment-resistant schizophrenia: challenges and opportunities. Expert Rev Neurother. 2025; March: 1-15. doi: 10.1080/14737175.2025.2484434
33) Schneider-Thoma J., Hamza T., Chalkou K. et al. Efficacy of clozapine versus second-generation antipsychotics in people with treatment-resistant schizophrenia: a systematic review and individual patient data meta-analysis. LancetPsychiatry. 2025; 12 (4): 254-265. doi: 10.1016/S2215-0366(25)00001-X
34) Sinclair D.J., Zhao S., Qi F. et al. Electroconvulsive therapy for treatment-resistant schizophrenia. Cochrane Database Syst Rev. 2019; 3 (3): CD011847. doi: 10.1002/14651858.CD011847.pub2.
35) Siskind D.J., Lee M., Ravindran A. et al. Augmentation strategies for clozapine refractory schizophrenia: a systematic review and meta-analysis. Aust N Z J Psychiatry. 2018;52(8):751-767. doi: 10.1177/0004867418772351
36) Wagner E., Kane J.M., Correll C.U. et al. Clozapine combination and augmentation strategies in patients with schizophrenia – recommendations from an international expert survey among the treatment response and resistance in psychosis (TRRIP) working group. Schizophr Bull. 2020; 46 (6): 1459-1470. doi: 10.1093/schbul/sbaa060
37) Wagner E., Borgwardt S., Hasan A. Management of treatment-resistant schizophrenia (article in German). Nervenarzt. 2024; 95 (5): 423-431. doi: 10.1007/s00115-024-01608-6
22 августа 2025
Количество просмотров: 254


