Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
1 St. Petersburg State Budgetary Healthcare Institution "Children's Sanatorium "Pioneer" (psychoneurological)
2 Federal State Budgetary Educational Institution of Higher Education "St. Petersburg State University", Medical Institute, Department of Psychiatry and Narcology
Abstract
Sanatorium-resort treatment is considered as a factor in improving the quality of life of children with neuropsychiatric disorders. The aim of the study was to analyze the structure and dynamics of neuropsychiatric disorders in children receiving spa treatment.
Material and methods. The clinical base for the study was the St. Petersburg State Budgetary Healthcare Institution "Children's Sanatorium" Pioneer "(psychoneurological). The archival method was used to analyze the diagnostic structure of neuropsychiatric disorders in children who received spa treatment in the period 2020-2024.
Results. A tendency towards an increase in the total number of treated children, including disabled and children in care, was revealed. More than half of the children had neurotic disorders. A significant frequency of sleep disorders, as well as an increase in the number of migraine cases, was established. More than 80% of children admitted for sanatorium treatment had concomitant pathology, in the structure of which respiratory diseases predominated. The effectiveness of sanatorium-resort treatment of children during the analyzed period increased by 4%.
Conclusion. The obtained data indicate the effectiveness and demand for sanatorium-resort treatment of children with psychoneurological disorders. A significant frequency of comorbidity indicates the need for an interdisciplinary approach in organizing this care. Changes in the structure of mental disorders in children in the population determine the need to revise the indications for referring children to sanatorium-resort treatment.
Keywords: children, mental disorders, sanatorium-resort treatment.
For citation: Lavrenko V.I., Petrova N.N. Structure of psychoneurological disorders in children in the dynamics of sanatorium-resort treatment. Psychiatry and psychopharmacotherapy. 2026; 1: 48–53. DOI: 10.62202/2075-1761-2026-28-1-48-53
Введение
За последние несколько десятилетий распространенность психических расстройств среди детей и подростков существенно возросла, что стало тяжелым бременем для общества [1]. Тревога, депрессия, синдром дефицита внимания и гиперактивности (СДВГ) и расстройства поведения, такие как оппозиционно-вызывающее расстройство и расстройства поведения, являются наиболее распространенными психическими расстройствами среди детей и подростков: метаанализ показал, что общемировая совокупная распространенность достигла 7% для тревожных расстройств, 3% для депрессивных расстройств, 3% для СДВГ и 6% для расстройств поведения [2].
Негативное влияние рано начавшихся психических расстройств может распространяться на взрослую жизнь: 75% психиатрических заболеваний, диагностированных у взрослых, имеют корни в детстве или подростковом возрасте [3]. Своевременное и эффективное лечение психических расстройств значительно снижает риск последующих негативных последствий и экономит связанные с этим расходы на здравоохранение [4].
Вместе с тем есть мнение, что в настоящее время детская психиатрия переживает кризис: около половины больных не получает необходимой психиатрической помощи [5]. Систематический обзор и метаанализ Wang с соавт. (2023) 40 исследований, включающих 310 584 детей и подростков, установил, что комбинированный показатель лечения составил 38% (95% ДИ, 30%-45%) для любого психического расстройства, 36% (95% ДИ, 29%-43%) для депрессивных расстройств, 31% (95% ДИ, 21%-42%) для тревожных расстройств, 58% (95% ДИ, 42%-73%) для синдрома дефицита внимания и гиперактивности и 49% для расстройств поведения (95% ДИ, 35%-64%). Возраст, уровень дохода и регион были значительно связаны с показателями лечения психических расстройств. Был сделан вывод, что показатели лечения психических расстройств среди детей и подростков в целом низкие, особенно депрессии и тревоги; для улучшения этой ситуации необходимы целенаправленные вмешательства [6].
Метаанализ 25 исследований продемонстрировал, что более высокие уровни устойчивости у детей и подростков связаны с меньшим количеством проблем с психическим здоровьем, несмотря на неоднородность исследуемых популяций и инструментов. Корреляты устойчивости включали мультисистемные факторы, такие как социальные, культурные, семейные и индивидуальные аспекты, что соответствует мультисистемному подходу, описанному в современных теориях устойчивости [7].
В последние годы все больше внимания уделяется влиянию социальных детерминант здоровья – условий, в которых люди рождаются, растут и живут, которые влияют на широкий спектр результатов и рисков для здоровья. Социальные детерминанты включают такие ключевые области, как экономическая стабильность, доступ к образованию и его качество, социальный и общественный контекст, доступ к здравоохранению и его качество [8]. В исследовании Triplett с соавт. (2022) изучалась связь между социальными детерминантами здоровья и потребностью в психиатрическом лечении и доступом к нему для детей. Данные были получены из Национального обследования здоровья детей и общенационального репрезентативного родительского опроса в США. Родители (29 433 человека) заполнили анкеты самоотчетов и указали, нуждались ли их дети в психиатрическом лечении и получали ли они его. 3425 детей (12%) имели расстройства эмоций и поведения, нарушения развития, для решения которых им требовалась лечебно-консультативная помощь. Кроме того, 605 детей (18% из числа нуждающихся в лечении) не получали психиатрического лечения на протяжении последнего года. Наличие нескольких социальных детерминант было связано с большей потребностью в лечении и меньшей вероятностью доступа к лечению. Так, например, дети более высокообразованных родителей имеют большую вероятность выявления психических расстройств, что может быть связано с высокой осведомленностью родителей о психическом здоровье, а также с наличием у них ресурсов для доступа к специализированной помощи. Результаты исследования подчеркивают необходимость большего внимания к социальным и системным влияниям на психическое здоровье детей [9].
Проблема охраны психического здоровья детей сохраняет свою актуальность с начала организации специализированных психиатрических служб, и вопросы реабилитации детей и подростков с психическими расстройствами занимают важное место в системе отечественной психиатрической помощи [10]. Важным аспектом, требующим анализа в контексте улучшения качества жизни детей с психоневрологическими расстройствами, является «санаторно-курортное лечение для детей с хроническими инвалидизирующими заболеваниями» [11].
Целью данного исследования является анализ структуры и динамики психоневрологических расстройств у детей, получающих санаторно-курортное лечение.
 Материал и методы
Материал и методы
Клинической базой для проведения исследования явилось Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Детский санаторий «Пионер» (психоневрологический). Среднегодовая коечная мощность санатория составляет 110 коек. На лечение принимаются дети в возрасте от 4 до 9 лет с заболеваниями нервной системы. В учреждении реализуются общеобразовательные программы дошкольного и начального общего образования (1 и 2 класс).
В работе используются стандарты санаторно-курортной помощи больным с расстройствами вегетативной нервной системы и невротическими расстройствами, связанными со стрессом, соматоформными расстройствами (приложение к приказу Министерства здравоохранения и социального развития Российской Федерации от 23.11.2004 г. № 273).
Дети поступают на лечение в санаторий по направлению детских поликлиник г. Санкт-Петербурга и Центра восстановительного лечения «Детская психиатрия» им. С.С. Мнухина, согласно разнарядке по районам по результатам отборочной комиссии.
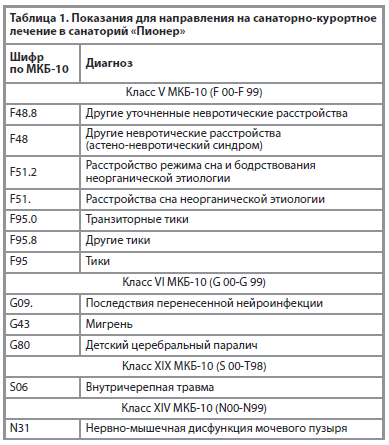
Показания для направления на санаторно-курортное лечение определены Приказом Министерства здравоохранения РФ от 28 сентября 2020 г. № 1029н «Об утверждении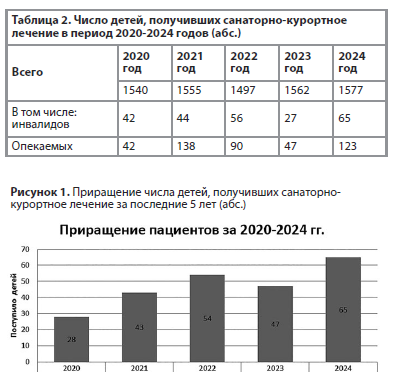 перечней медицинских показаний и противопоказаний для санаторно-курортного лечения» и представлены в таблице 1.
перечней медицинских показаний и противопоказаний для санаторно-курортного лечения» и представлены в таблице 1.
В рамках исследования архивным методом проведен анализ диагностической структуры психоневрологических расстройств у детей, получивших санаторно-курортное лечение в период 2020-2024 гг.
Статистическая обработка осуществлялась с использованием стандартной надстройки «Пакет анализа» в Microsoft Excel, в которую входит инструмент «Описательная статистика». Вероятностное моделирование оценки влияния изучаемых факторов на результаты эксперимента, последующее планирование аналогичных экспериментов и изучение связей между группой исследуемых признаков осуществлялось с использованием методов однофакторного, двухфакторного дисперсного, а также многомерного корреляционного анализа.
Результаты
За пятилетний период 2020-2024 гг. санаторно-курортное лечение получили от 1497 до 1577 детей (табл. 2). Наблюдается тенденция к росту общего числа пролеченных детей, в т.ч. инвалидов и опекаемых детей (рис. 1).
Следует учесть, что на анализируемых показателях сказались ограничения, связанные с COVID-19: в 2020 г. – с 01.04.2020 по 26.06.2020; в 2022 г. – с 03.02.2022 по 28.02.2022. В последние два года санаторий работал без ограничений, и в 2023 г. лечение получили 1562 ребенка (101%), а в 2024 г. – 1577 детей (102,4%). Дети дошкольного возраста на протяжении всех лет составляли примерно половину пролеченных детей, и их число колебалось от 52,5% до 55,2%.
В структуре инвалидности на протяжении всего периода преобладали болезни V класса «Психические расстройства и расстройства поведения», которые составили в 2020 г. – 85,7%, в 2021 г. – 80%, в 2022 г. – 78,5%, в 2023 г. – 83%, в 2024 г. – 84,7%. Среди них преобладают смешанные специфические расстройства психологического развития (2020 г. – 46,4%, 2021 г. – 43,1%, 2022 г. – 37,5%, 2023 г. – 40,4%, 2024 г. – 40,0%); расстройства экспрессивной речи (моторная алалия) (2020 г. – 28,6%, 2021 г. – 27,3%, 2022 г. – 28,6%, 2023 г. – 23,4%, 2024 г. – 18,5%) и умственная отсталость (2020 г. – 10,7%, 2021 г. – 9%, 2022 г. – 10,7%, 2023 г. – 14,9%, 2024 г. – 15,4%). VI класс «Болезни нервной системы» составил в 2022 г. – 17,8%, в 2023 г. – 10,7% и в 2024 г. – 10,8%. Таким образом, в 2023 году вклад в инвалидностьV класса «Психические расстройства и расстройства поведения» увеличился на 4,4% и в 2024 г. – еще на 1,7% и уменьшился для VI класса «Болезни нервной системы» на 7,1% в 2023 г.
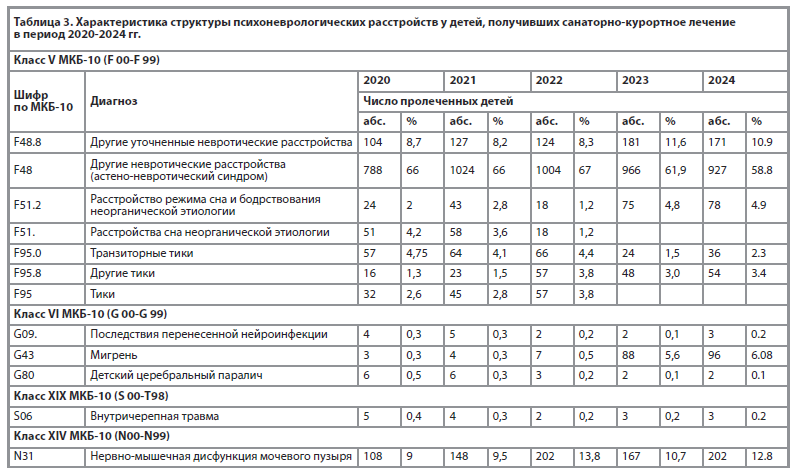
В период 2020-2022 гг. большинство пролеченных составили дети с невротическими расстройствами (2020 г. – 74,7%, 2021 г. – 74,2%, 2022 г. – 74,5%). Затем по числу случаев следуют тики (2020 г. – 8,6%, 2021 г. – 8,4%, 2022 г. – 8,2%) и нарушения сна (2020 г. – 6,3%, 2021 г. – 6,4%, 2022 г. – 1,2%). В 2023 году число пролеченных детей с невротическими расстройствами практически не изменилось и составило 73,4%. Число детей с тиками и нарушением сна несколько уменьшилось (4,5% и 4,8% соответственно).
В 2024 году число детей с невротическими расстройствами несколько снизилось (69,7%), с тиками – несколько увеличилось (5,7%), а с нарушениями сна не изменилось (4,9%).
Таблица 3 демонстрирует, что все пролеченные дети находились на лечении по профилю санатория. Данные, представленные в таблице 3, свидетельствуют о росте в последние два года числа детей с диагнозом F48.8 «Другие уточненные невротические расстройства», а также с диагнозом F51.2 «Расстройства режима сна и бодрствования неорганической этиологии». Последнее можно связать с тем, что в 2023-2024 годах не использовалась диагностическая категория F51 «Расстройства сна неорганической этиологии» и произошло перераспределение диагнозов. Выросло число детей с диагнозом F83 «Смешанные специфические расстройства психологического (психического) развития». Отмечается тенденция к росту случаев умственной отсталости (F70). В этот период увеличилось количество детей с диагнозом G43 «Мигрень»: 2023 г. – 5,6%, в 2024 г. – 6,1%.
При поступлении в санаторий сопутствующую патологию имели более 80% детей. Сопутствующая патология у пролеченных детей в 2020-2022 гг. была представлена преимущественно болезнями органов дыхания (2020 г. – 44,7%, 2021 г. – 46%, 2022 г. – 44%). Несколько реже встречались болезни костно-мышечной системы (2020 г. – 30%, 2021 г. – 38%, 2022 г. – 33%) и болезни органов зрения (2020 г. – 20%, 2021 г. – 22%, 2022 г. – 23%).
В 2023 г. в структуре сопутствующей патологии также преобладали болезни органов дыхания – 43,6% и костно-мышечной системы – 36,6%. На третье по частоте место вышли болезни кожи и подкожной клетчатки – 21%. В 2024 г. по-прежнему доминировали болезни органов дыхания (45,8%) и костно-мышечной системы (35,5%), на третьем месте – вновь болезни органов зрения – 22,4%.
Количество детей, имевших одно или два сопутствующих заболевания, на протяжении анализируемого периода колебалось около 40%, однако несколько выросло число детей с тремя сопутствующими заболеваниями: в 2024 г. их количество увеличилось на 0,8% по сравнению с 2023 г.
Для объективизации оценки результатов санаторно-курортного лечения детей разработана методика количественной, балльной оценки изменения состояния больного, в основу которой положена динамика наиболее информативных клинических, функциональных и лабораторных показателей [12]. Информативные показатели распределены в таблицах балльной оценки по 5 степеням их изменения и условно обозначены в баллах:
• 5 баллов – выраженная степень изменения показателя,
• 3-4 балла – умеренная степень изменения показателя,
• 3 балла – легкая степень изменения показателя,
• 2 балла – показатель соответствует средней возрастной норме, состоянию функциональной компенсации, частичной ремиссии,
• 1 балл – показатель соответствует возрастной норме, состоянию ремиссии, устойчивой компенсации с хорошими «резервными» возможностями.
Оценка результатов санаторно-курортного лечения больных детей по этой методике производится следующим образом:
1. По таблицам, содержащим степени изменения показателей в баллах, врач оценивает состояние больного до и после лечения обязательно по одним и тем же клиническим, лабораторным и функциональным показателям, выставляя соответствующий балл (от 1 до 5 баллов). Основные клинические показатели: головные боли, утомляемость, раздражительность, нарушения сна, неврологический статус, энурез, обсессивный синдром, особенности личности, поведенческие реакции, навязчивые движения, речевые расстройства, показатели интеллекта, успеваемость в школе, масса тела, очаги хронической инфекции, интеркуррентные заболевания, устойчивость к охлаждению, закаливающие мероприятия.
2. Баллы записываются на каждого больного в истории болезни в таблице оценки эффективности, а затем суммируются.
3. Частное деления полученной первой суммы баллов (до лечения) на вторую (после лечения) составляет коэффициент эффективности (КЭФ).
4. Экспертным путем установлены следующие значения КЭФ: 2,0 и более – «значительное улучшение», 1,2-1,99 – «улучшение», 1,06-1,19 – «незначительное улучшение», 0,95-1,05 – «без перемен», меньше 0,95 – «ухудшение».
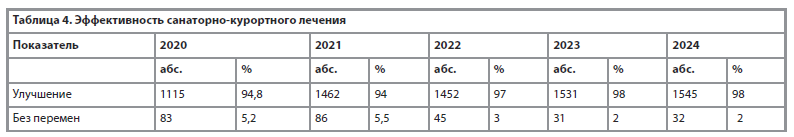
В таблице 4 представлены результаты санаторно-курортного лечения детей за период 2020-2024 гг. В 2020 году с улучшением выписано 1115 детей, что составило 95%, без перемен – 83 ребенка, что составило 5,2%. В 2022 году эффективность санаторного лечения увеличилась по сравнению с предыдущим годом на 3%, в 2023 году – на 1%, в 2024 году эффективность санаторного лечения не изменилась. В целом эффективность санаторно-курортного лечения детей за анализируемый период возросла на 4%, случаев ухудшения состояния не отмечено.
Обсуждение
Психическое здоровье является одним из важнейших факторов глобального бремени болезней у детей и подростков. Психические заболевания, как правило, возникают в детстве и связаны с более низким качеством жизни во взрослом возрасте. Имеется мало данных о том, как психические расстройства связаны с использованием услуг до установления диагноза и о значении диагноза для последующего использования медицинских услуг. В Финляндии в период 2013-2018 гг. был проведен анализ регистрационных данных о детях в возрасте 5-15 лет. Результаты показали, что использование первичной и специализированной медицинской помощи резко возросло до первоначального диагноза и достигло пика во время постановки диагноза психического заболевания. Использование первичной медицинской помощи начало медленно снижаться после этого, в то время как использование специализированной медицинской помощи оставалось высоким в течение двух лет после постановки диагноза. Вероятность посещения специалиста по психическому здоровью, использования услуг по реабилитации, применения психотропных препаратов значительно возросла после постановки диагноза [13].
Первый метаанализ международной распространенности и коморбидности психических расстройств у детей в возрасте от 1 до 7 лет на основании эпидемиологических исследований выборок населения, опубликованных в период с 2006 по 2020 год, выявил десять эпидемиологических исследований, сообщающих данные о 18 282 детях в возрасте 12-83 месяцев из восьми стран. Объединенная распространенность психических расстройств в целом составила 20,1%. Наиболее распространенными расстройствами были оппозиционно-вызывающее расстройство (4,9%, 95% ДИ [2,5, 9,5]) и синдром дефицита внимания и гиперактивности – СДВГ (4,3%, 95% ДИ [2,5, 7,2]). Распространенность любых тревожных расстройств составила 8,5%, 95% ДИ [5,2, 13,5], а любых депрессивных расстройств – 1,1%, 95% ДИ [0,8, 1,6]. Коморбидность была оценена в 20,1%. Совокупная распространенность для конкретного расстройства составила от 0,1% до 4,9%, а для сопутствующих заболеваний – 6,4% [14].
Следует отметить, что в настоящее время диагноз СДВГ отсутствует в перечне медицинских показаний и противопоказаний для санаторно-курортного лечения, утвержденном приказом МЗ РФ от 28 сентября 2020 г. № 1029н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения», т.е. он не включен в официальные стандарты для направления детей на санаторно-курортное лечение согласно действующей нормативной базе.
Обращает на себя внимание значительный удельный вес в структуре психоневрологической патологии расстройств сна. По мнению Балаян и Саидходжаевой (2024), ухудшение качества сна у детей в последние десятилетия стало серьезной проблемой, так как расстройства сна связаны с целым рядом когнитивных, поведенческих и эмоциональных расстройств [15]. Отмечено частое сочетание первичной головной боли и нарушений сна как у взрослых, так и у детей [16].
Увеличение числа детей с мигренью, получающих санаторно-курортную помощь, может быть связано с отдаленными последствиями COVID-19. Длительный синдром COVID-19 был зарегистрирован среди детей и подростков после выздоровления от COVID-19. Симптомы включали миалгию, бессонницу, потерю обоняния и головную боль. Описаны случаи вестибулярной мигрени как проявление длительного синдрома COVID-19 [17]. Однако есть и другие данные, свидетельствующие, что не COVID-19 непосредственно, а длительное использование масок и увеличение времени использования цифровых устройств оказались наиболее распространенными факторами, усугубляющие головную боль в эпоху пандемии [18].
Не вызывает сомнений, что создание специализированных реабилитационных центров способствует тому, что дети и подростки с психологическими проблемами (стрессовые расстройства, депрессивный эпизод) с большей вероятностью будут получать необходимую помощь [19]. Полученные данные свидетельствуют об эффективности и востребованности санаторно-курортного лечения детей с психоневрологическими расстройствами. Значительная частота коморбидности указывает на необходимость междисциплинарного подхода в организации этой помощи. Изменение структуры психических расстройств у детей в популяции обусловливает потребность в пересмотре показаний для направления детей на санаторно-курортное лечение.
Дата поступления: 13.08.2025
Received : 13.08.2025
Принята к печати: 02.02.2026
Accepted: 02.02.2026
Автор заявляет об отсутствии конфликта интересов.
Author declares no conflicts of interest.
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№01 2026
Структура психоневрологических расстройств у детей в динамике санаторно-курортного лечения №01 2026
Номера страниц в выпуске:48-53
Резюме
Санаторно-курортное лечение рассматривается как фактор улучшения качества жизни детей с психоневрологическими расстройствами. Целью исследования явился анализ структуры и динамики психоневрологических расстройств у детей, получающих санаторно-курортное лечение.
Материал и методы. Клинической базой для проведения исследования явилось Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Детский санаторий «Пионер» (психоневрологический). Архивным методом проведен анализ диагностической структуры психоневрологических расстройств у детей, получивших санаторно-курортное лечение в период 2020-2024 гг.
Результаты. Выявлена тенденция к росту общего числа пролеченных детей, в т.ч. инвалидов и опекаемых детей. Более половины детей имели невротические расстройства. Установлена значительная частота расстройств сна, а также рост числа случаев мигрени. Сопутствующую патологию имели более 80% детей, поступивших на санаторное лечение, в структуре которой преобладали болезни органов дыхания. Эффективность санаторно-курортного лечения детей за анализируемый период возросла на 4%.
Заключение. Полученные данные свидетельствуют об эффективности и востребованности санаторно-курортного лечения детей с психоневрологическими расстройствами. Значительная частота коморбидности указывает на необходимость междисциплинарного подхода в организации этой помощи. Изменение структуры психических расстройств у детей в популяции обусловливает потребность в пересмотре показаний для направления детей на санаторно-курортное лечение.
Ключевые слова: дети, психические расстройства, санаторно-курортное лечение.
Для цитирования: Лавренко В.И., Петрова Н.Н. Структура психоневрологических расстройств у детей в динамике санаторно-курортного лечения. Психиатрия и психофармакотерапия. 2026; 1: 48–53. DOI: 10.62202/2075-1761-2026-28-1-48-53
Санаторно-курортное лечение рассматривается как фактор улучшения качества жизни детей с психоневрологическими расстройствами. Целью исследования явился анализ структуры и динамики психоневрологических расстройств у детей, получающих санаторно-курортное лечение.
Материал и методы. Клинической базой для проведения исследования явилось Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Детский санаторий «Пионер» (психоневрологический). Архивным методом проведен анализ диагностической структуры психоневрологических расстройств у детей, получивших санаторно-курортное лечение в период 2020-2024 гг.
Результаты. Выявлена тенденция к росту общего числа пролеченных детей, в т.ч. инвалидов и опекаемых детей. Более половины детей имели невротические расстройства. Установлена значительная частота расстройств сна, а также рост числа случаев мигрени. Сопутствующую патологию имели более 80% детей, поступивших на санаторное лечение, в структуре которой преобладали болезни органов дыхания. Эффективность санаторно-курортного лечения детей за анализируемый период возросла на 4%.
Заключение. Полученные данные свидетельствуют об эффективности и востребованности санаторно-курортного лечения детей с психоневрологическими расстройствами. Значительная частота коморбидности указывает на необходимость междисциплинарного подхода в организации этой помощи. Изменение структуры психических расстройств у детей в популяции обусловливает потребность в пересмотре показаний для направления детей на санаторно-курортное лечение.
Ключевые слова: дети, психические расстройства, санаторно-курортное лечение.
Для цитирования: Лавренко В.И., Петрова Н.Н. Структура психоневрологических расстройств у детей в динамике санаторно-курортного лечения. Психиатрия и психофармакотерапия. 2026; 1: 48–53. DOI: 10.62202/2075-1761-2026-28-1-48-53
Structure of psychoneurological disorders in children in the dynamics of sanatorium-resort treatment
Lavrenko V.I.1, Petrova N.N.21 St. Petersburg State Budgetary Healthcare Institution "Children's Sanatorium "Pioneer" (psychoneurological)
2 Federal State Budgetary Educational Institution of Higher Education "St. Petersburg State University", Medical Institute, Department of Psychiatry and Narcology
Abstract
Sanatorium-resort treatment is considered as a factor in improving the quality of life of children with neuropsychiatric disorders. The aim of the study was to analyze the structure and dynamics of neuropsychiatric disorders in children receiving spa treatment.
Material and methods. The clinical base for the study was the St. Petersburg State Budgetary Healthcare Institution "Children's Sanatorium" Pioneer "(psychoneurological). The archival method was used to analyze the diagnostic structure of neuropsychiatric disorders in children who received spa treatment in the period 2020-2024.
Results. A tendency towards an increase in the total number of treated children, including disabled and children in care, was revealed. More than half of the children had neurotic disorders. A significant frequency of sleep disorders, as well as an increase in the number of migraine cases, was established. More than 80% of children admitted for sanatorium treatment had concomitant pathology, in the structure of which respiratory diseases predominated. The effectiveness of sanatorium-resort treatment of children during the analyzed period increased by 4%.
Conclusion. The obtained data indicate the effectiveness and demand for sanatorium-resort treatment of children with psychoneurological disorders. A significant frequency of comorbidity indicates the need for an interdisciplinary approach in organizing this care. Changes in the structure of mental disorders in children in the population determine the need to revise the indications for referring children to sanatorium-resort treatment.
Keywords: children, mental disorders, sanatorium-resort treatment.
For citation: Lavrenko V.I., Petrova N.N. Structure of psychoneurological disorders in children in the dynamics of sanatorium-resort treatment. Psychiatry and psychopharmacotherapy. 2026; 1: 48–53. DOI: 10.62202/2075-1761-2026-28-1-48-53
Введение
За последние несколько десятилетий распространенность психических расстройств среди детей и подростков существенно возросла, что стало тяжелым бременем для общества [1]. Тревога, депрессия, синдром дефицита внимания и гиперактивности (СДВГ) и расстройства поведения, такие как оппозиционно-вызывающее расстройство и расстройства поведения, являются наиболее распространенными психическими расстройствами среди детей и подростков: метаанализ показал, что общемировая совокупная распространенность достигла 7% для тревожных расстройств, 3% для депрессивных расстройств, 3% для СДВГ и 6% для расстройств поведения [2].
Негативное влияние рано начавшихся психических расстройств может распространяться на взрослую жизнь: 75% психиатрических заболеваний, диагностированных у взрослых, имеют корни в детстве или подростковом возрасте [3]. Своевременное и эффективное лечение психических расстройств значительно снижает риск последующих негативных последствий и экономит связанные с этим расходы на здравоохранение [4].
Вместе с тем есть мнение, что в настоящее время детская психиатрия переживает кризис: около половины больных не получает необходимой психиатрической помощи [5]. Систематический обзор и метаанализ Wang с соавт. (2023) 40 исследований, включающих 310 584 детей и подростков, установил, что комбинированный показатель лечения составил 38% (95% ДИ, 30%-45%) для любого психического расстройства, 36% (95% ДИ, 29%-43%) для депрессивных расстройств, 31% (95% ДИ, 21%-42%) для тревожных расстройств, 58% (95% ДИ, 42%-73%) для синдрома дефицита внимания и гиперактивности и 49% для расстройств поведения (95% ДИ, 35%-64%). Возраст, уровень дохода и регион были значительно связаны с показателями лечения психических расстройств. Был сделан вывод, что показатели лечения психических расстройств среди детей и подростков в целом низкие, особенно депрессии и тревоги; для улучшения этой ситуации необходимы целенаправленные вмешательства [6].
Метаанализ 25 исследований продемонстрировал, что более высокие уровни устойчивости у детей и подростков связаны с меньшим количеством проблем с психическим здоровьем, несмотря на неоднородность исследуемых популяций и инструментов. Корреляты устойчивости включали мультисистемные факторы, такие как социальные, культурные, семейные и индивидуальные аспекты, что соответствует мультисистемному подходу, описанному в современных теориях устойчивости [7].
В последние годы все больше внимания уделяется влиянию социальных детерминант здоровья – условий, в которых люди рождаются, растут и живут, которые влияют на широкий спектр результатов и рисков для здоровья. Социальные детерминанты включают такие ключевые области, как экономическая стабильность, доступ к образованию и его качество, социальный и общественный контекст, доступ к здравоохранению и его качество [8]. В исследовании Triplett с соавт. (2022) изучалась связь между социальными детерминантами здоровья и потребностью в психиатрическом лечении и доступом к нему для детей. Данные были получены из Национального обследования здоровья детей и общенационального репрезентативного родительского опроса в США. Родители (29 433 человека) заполнили анкеты самоотчетов и указали, нуждались ли их дети в психиатрическом лечении и получали ли они его. 3425 детей (12%) имели расстройства эмоций и поведения, нарушения развития, для решения которых им требовалась лечебно-консультативная помощь. Кроме того, 605 детей (18% из числа нуждающихся в лечении) не получали психиатрического лечения на протяжении последнего года. Наличие нескольких социальных детерминант было связано с большей потребностью в лечении и меньшей вероятностью доступа к лечению. Так, например, дети более высокообразованных родителей имеют большую вероятность выявления психических расстройств, что может быть связано с высокой осведомленностью родителей о психическом здоровье, а также с наличием у них ресурсов для доступа к специализированной помощи. Результаты исследования подчеркивают необходимость большего внимания к социальным и системным влияниям на психическое здоровье детей [9].
Проблема охраны психического здоровья детей сохраняет свою актуальность с начала организации специализированных психиатрических служб, и вопросы реабилитации детей и подростков с психическими расстройствами занимают важное место в системе отечественной психиатрической помощи [10]. Важным аспектом, требующим анализа в контексте улучшения качества жизни детей с психоневрологическими расстройствами, является «санаторно-курортное лечение для детей с хроническими инвалидизирующими заболеваниями» [11].
Целью данного исследования является анализ структуры и динамики психоневрологических расстройств у детей, получающих санаторно-курортное лечение.
 Материал и методы
Материал и методыКлинической базой для проведения исследования явилось Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Детский санаторий «Пионер» (психоневрологический). Среднегодовая коечная мощность санатория составляет 110 коек. На лечение принимаются дети в возрасте от 4 до 9 лет с заболеваниями нервной системы. В учреждении реализуются общеобразовательные программы дошкольного и начального общего образования (1 и 2 класс).
В работе используются стандарты санаторно-курортной помощи больным с расстройствами вегетативной нервной системы и невротическими расстройствами, связанными со стрессом, соматоформными расстройствами (приложение к приказу Министерства здравоохранения и социального развития Российской Федерации от 23.11.2004 г. № 273).
Дети поступают на лечение в санаторий по направлению детских поликлиник г. Санкт-Петербурга и Центра восстановительного лечения «Детская психиатрия» им. С.С. Мнухина, согласно разнарядке по районам по результатам отборочной комиссии.
Показания для направления на санаторно-курортное лечение определены Приказом Министерства здравоохранения РФ от 28 сентября 2020 г. № 1029н «Об утверждении
 перечней медицинских показаний и противопоказаний для санаторно-курортного лечения» и представлены в таблице 1.
перечней медицинских показаний и противопоказаний для санаторно-курортного лечения» и представлены в таблице 1.В рамках исследования архивным методом проведен анализ диагностической структуры психоневрологических расстройств у детей, получивших санаторно-курортное лечение в период 2020-2024 гг.
Статистическая обработка осуществлялась с использованием стандартной надстройки «Пакет анализа» в Microsoft Excel, в которую входит инструмент «Описательная статистика». Вероятностное моделирование оценки влияния изучаемых факторов на результаты эксперимента, последующее планирование аналогичных экспериментов и изучение связей между группой исследуемых признаков осуществлялось с использованием методов однофакторного, двухфакторного дисперсного, а также многомерного корреляционного анализа.
Результаты
За пятилетний период 2020-2024 гг. санаторно-курортное лечение получили от 1497 до 1577 детей (табл. 2). Наблюдается тенденция к росту общего числа пролеченных детей, в т.ч. инвалидов и опекаемых детей (рис. 1).
Следует учесть, что на анализируемых показателях сказались ограничения, связанные с COVID-19: в 2020 г. – с 01.04.2020 по 26.06.2020; в 2022 г. – с 03.02.2022 по 28.02.2022. В последние два года санаторий работал без ограничений, и в 2023 г. лечение получили 1562 ребенка (101%), а в 2024 г. – 1577 детей (102,4%). Дети дошкольного возраста на протяжении всех лет составляли примерно половину пролеченных детей, и их число колебалось от 52,5% до 55,2%.

В структуре инвалидности на протяжении всего периода преобладали болезни V класса «Психические расстройства и расстройства поведения», которые составили в 2020 г. – 85,7%, в 2021 г. – 80%, в 2022 г. – 78,5%, в 2023 г. – 83%, в 2024 г. – 84,7%. Среди них преобладают смешанные специфические расстройства психологического развития (2020 г. – 46,4%, 2021 г. – 43,1%, 2022 г. – 37,5%, 2023 г. – 40,4%, 2024 г. – 40,0%); расстройства экспрессивной речи (моторная алалия) (2020 г. – 28,6%, 2021 г. – 27,3%, 2022 г. – 28,6%, 2023 г. – 23,4%, 2024 г. – 18,5%) и умственная отсталость (2020 г. – 10,7%, 2021 г. – 9%, 2022 г. – 10,7%, 2023 г. – 14,9%, 2024 г. – 15,4%). VI класс «Болезни нервной системы» составил в 2022 г. – 17,8%, в 2023 г. – 10,7% и в 2024 г. – 10,8%. Таким образом, в 2023 году вклад в инвалидностьV класса «Психические расстройства и расстройства поведения» увеличился на 4,4% и в 2024 г. – еще на 1,7% и уменьшился для VI класса «Болезни нервной системы» на 7,1% в 2023 г.
В период 2020-2022 гг. большинство пролеченных составили дети с невротическими расстройствами (2020 г. – 74,7%, 2021 г. – 74,2%, 2022 г. – 74,5%). Затем по числу случаев следуют тики (2020 г. – 8,6%, 2021 г. – 8,4%, 2022 г. – 8,2%) и нарушения сна (2020 г. – 6,3%, 2021 г. – 6,4%, 2022 г. – 1,2%). В 2023 году число пролеченных детей с невротическими расстройствами практически не изменилось и составило 73,4%. Число детей с тиками и нарушением сна несколько уменьшилось (4,5% и 4,8% соответственно).
В 2024 году число детей с невротическими расстройствами несколько снизилось (69,7%), с тиками – несколько увеличилось (5,7%), а с нарушениями сна не изменилось (4,9%).
Таблица 3 демонстрирует, что все пролеченные дети находились на лечении по профилю санатория. Данные, представленные в таблице 3, свидетельствуют о росте в последние два года числа детей с диагнозом F48.8 «Другие уточненные невротические расстройства», а также с диагнозом F51.2 «Расстройства режима сна и бодрствования неорганической этиологии». Последнее можно связать с тем, что в 2023-2024 годах не использовалась диагностическая категория F51 «Расстройства сна неорганической этиологии» и произошло перераспределение диагнозов. Выросло число детей с диагнозом F83 «Смешанные специфические расстройства психологического (психического) развития». Отмечается тенденция к росту случаев умственной отсталости (F70). В этот период увеличилось количество детей с диагнозом G43 «Мигрень»: 2023 г. – 5,6%, в 2024 г. – 6,1%.
При поступлении в санаторий сопутствующую патологию имели более 80% детей. Сопутствующая патология у пролеченных детей в 2020-2022 гг. была представлена преимущественно болезнями органов дыхания (2020 г. – 44,7%, 2021 г. – 46%, 2022 г. – 44%). Несколько реже встречались болезни костно-мышечной системы (2020 г. – 30%, 2021 г. – 38%, 2022 г. – 33%) и болезни органов зрения (2020 г. – 20%, 2021 г. – 22%, 2022 г. – 23%).
В 2023 г. в структуре сопутствующей патологии также преобладали болезни органов дыхания – 43,6% и костно-мышечной системы – 36,6%. На третье по частоте место вышли болезни кожи и подкожной клетчатки – 21%. В 2024 г. по-прежнему доминировали болезни органов дыхания (45,8%) и костно-мышечной системы (35,5%), на третьем месте – вновь болезни органов зрения – 22,4%.
Количество детей, имевших одно или два сопутствующих заболевания, на протяжении анализируемого периода колебалось около 40%, однако несколько выросло число детей с тремя сопутствующими заболеваниями: в 2024 г. их количество увеличилось на 0,8% по сравнению с 2023 г.
Для объективизации оценки результатов санаторно-курортного лечения детей разработана методика количественной, балльной оценки изменения состояния больного, в основу которой положена динамика наиболее информативных клинических, функциональных и лабораторных показателей [12]. Информативные показатели распределены в таблицах балльной оценки по 5 степеням их изменения и условно обозначены в баллах:
• 5 баллов – выраженная степень изменения показателя,
• 3-4 балла – умеренная степень изменения показателя,
• 3 балла – легкая степень изменения показателя,
• 2 балла – показатель соответствует средней возрастной норме, состоянию функциональной компенсации, частичной ремиссии,
• 1 балл – показатель соответствует возрастной норме, состоянию ремиссии, устойчивой компенсации с хорошими «резервными» возможностями.
Оценка результатов санаторно-курортного лечения больных детей по этой методике производится следующим образом:
1. По таблицам, содержащим степени изменения показателей в баллах, врач оценивает состояние больного до и после лечения обязательно по одним и тем же клиническим, лабораторным и функциональным показателям, выставляя соответствующий балл (от 1 до 5 баллов). Основные клинические показатели: головные боли, утомляемость, раздражительность, нарушения сна, неврологический статус, энурез, обсессивный синдром, особенности личности, поведенческие реакции, навязчивые движения, речевые расстройства, показатели интеллекта, успеваемость в школе, масса тела, очаги хронической инфекции, интеркуррентные заболевания, устойчивость к охлаждению, закаливающие мероприятия.
2. Баллы записываются на каждого больного в истории болезни в таблице оценки эффективности, а затем суммируются.
3. Частное деления полученной первой суммы баллов (до лечения) на вторую (после лечения) составляет коэффициент эффективности (КЭФ).
4. Экспертным путем установлены следующие значения КЭФ: 2,0 и более – «значительное улучшение», 1,2-1,99 – «улучшение», 1,06-1,19 – «незначительное улучшение», 0,95-1,05 – «без перемен», меньше 0,95 – «ухудшение».
В таблице 4 представлены результаты санаторно-курортного лечения детей за период 2020-2024 гг. В 2020 году с улучшением выписано 1115 детей, что составило 95%, без перемен – 83 ребенка, что составило 5,2%. В 2022 году эффективность санаторного лечения увеличилась по сравнению с предыдущим годом на 3%, в 2023 году – на 1%, в 2024 году эффективность санаторного лечения не изменилась. В целом эффективность санаторно-курортного лечения детей за анализируемый период возросла на 4%, случаев ухудшения состояния не отмечено.

Обсуждение
Психическое здоровье является одним из важнейших факторов глобального бремени болезней у детей и подростков. Психические заболевания, как правило, возникают в детстве и связаны с более низким качеством жизни во взрослом возрасте. Имеется мало данных о том, как психические расстройства связаны с использованием услуг до установления диагноза и о значении диагноза для последующего использования медицинских услуг. В Финляндии в период 2013-2018 гг. был проведен анализ регистрационных данных о детях в возрасте 5-15 лет. Результаты показали, что использование первичной и специализированной медицинской помощи резко возросло до первоначального диагноза и достигло пика во время постановки диагноза психического заболевания. Использование первичной медицинской помощи начало медленно снижаться после этого, в то время как использование специализированной медицинской помощи оставалось высоким в течение двух лет после постановки диагноза. Вероятность посещения специалиста по психическому здоровью, использования услуг по реабилитации, применения психотропных препаратов значительно возросла после постановки диагноза [13].
Первый метаанализ международной распространенности и коморбидности психических расстройств у детей в возрасте от 1 до 7 лет на основании эпидемиологических исследований выборок населения, опубликованных в период с 2006 по 2020 год, выявил десять эпидемиологических исследований, сообщающих данные о 18 282 детях в возрасте 12-83 месяцев из восьми стран. Объединенная распространенность психических расстройств в целом составила 20,1%. Наиболее распространенными расстройствами были оппозиционно-вызывающее расстройство (4,9%, 95% ДИ [2,5, 9,5]) и синдром дефицита внимания и гиперактивности – СДВГ (4,3%, 95% ДИ [2,5, 7,2]). Распространенность любых тревожных расстройств составила 8,5%, 95% ДИ [5,2, 13,5], а любых депрессивных расстройств – 1,1%, 95% ДИ [0,8, 1,6]. Коморбидность была оценена в 20,1%. Совокупная распространенность для конкретного расстройства составила от 0,1% до 4,9%, а для сопутствующих заболеваний – 6,4% [14].
Следует отметить, что в настоящее время диагноз СДВГ отсутствует в перечне медицинских показаний и противопоказаний для санаторно-курортного лечения, утвержденном приказом МЗ РФ от 28 сентября 2020 г. № 1029н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения», т.е. он не включен в официальные стандарты для направления детей на санаторно-курортное лечение согласно действующей нормативной базе.
Обращает на себя внимание значительный удельный вес в структуре психоневрологической патологии расстройств сна. По мнению Балаян и Саидходжаевой (2024), ухудшение качества сна у детей в последние десятилетия стало серьезной проблемой, так как расстройства сна связаны с целым рядом когнитивных, поведенческих и эмоциональных расстройств [15]. Отмечено частое сочетание первичной головной боли и нарушений сна как у взрослых, так и у детей [16].
Увеличение числа детей с мигренью, получающих санаторно-курортную помощь, может быть связано с отдаленными последствиями COVID-19. Длительный синдром COVID-19 был зарегистрирован среди детей и подростков после выздоровления от COVID-19. Симптомы включали миалгию, бессонницу, потерю обоняния и головную боль. Описаны случаи вестибулярной мигрени как проявление длительного синдрома COVID-19 [17]. Однако есть и другие данные, свидетельствующие, что не COVID-19 непосредственно, а длительное использование масок и увеличение времени использования цифровых устройств оказались наиболее распространенными факторами, усугубляющие головную боль в эпоху пандемии [18].
Не вызывает сомнений, что создание специализированных реабилитационных центров способствует тому, что дети и подростки с психологическими проблемами (стрессовые расстройства, депрессивный эпизод) с большей вероятностью будут получать необходимую помощь [19]. Полученные данные свидетельствуют об эффективности и востребованности санаторно-курортного лечения детей с психоневрологическими расстройствами. Значительная частота коморбидности указывает на необходимость междисциплинарного подхода в организации этой помощи. Изменение структуры психических расстройств у детей в популяции обусловливает потребность в пересмотре показаний для направления детей на санаторно-курортное лечение.
Дата поступления: 13.08.2025
Received : 13.08.2025
Принята к печати: 02.02.2026
Accepted: 02.02.2026
Автор заявляет об отсутствии конфликта интересов.
Author declares no conflicts of interest.
Список исп. литературыСкрыть список1. Piao J, Huang Y, Han C, et al. Alarming changes in the global burden of mental disorders in children and adolescents from 1990 to 2019: a systematic analysis for the Global Burden of Disease study. Eur Child Adolesc Psychiatry. 2022;31(11):1827-1845. doi: 10.1007/s00787-022-02040-4
2. Polanczyk GV, Salum GA, Sugaya LS, Caye A, Rohde LA. Annual research review: a meta-analysis of the worldwide prevalence of mental disorders in children and adolescents. J ChildPsycholPsychiatry. 2015;56(3):345-365. doi: 10.1111/jcpp.12381
3. Dunedin Multidisciplinary Health & Development Research Unit . Welcome to the Dunedin Multidisciplinary Health and Development Research Unit (DMHDRU). AccessedApril 15, 2023. https://dunedinstudy. otago.ac.nz/
4. GOV.UK. Chief Medical Officer annual report 2012: children and young people’s health. Accessed April 15, 2023. https://www.gov.uk/government/ publications/chief-medical-officers-annual-report-2012-our-children-deserve-better-prevention-pays
5. Karpman HE, Frazier JA, Broder-Fingert S. State of Emergency: A Crisis in Children's Mental Health Care. Pediatrics. 2023 Mar 1;151(3):e2022058832. doi: 10.1542/peds.2022-058832. PMID: 36775800.
6. Wang S, Li Q, Lu J, Ran H, Che Y, Fang D, Liang X, Sun H, Chen L, Peng J, Shi Y, Xiao Y. Treatment Rates for Mental Disorders Among Children and Adolescents: A Systematic Review and Meta-Analysis. JAMA Netw Open. 2023 Oct 2;6(10):e2338174. doi: 10.1001/jamanetworkopen.2023.38174. PMID: 37851443; PMCID: PMC10585417.
7. Mesman E, Vreeker A, Hillegers M. Resilience and mental health in children and adolescents: an update of the recent literature and future directions. CurrOpinPsychiatry. 2021 Nov 1;34(6):586-592. doi: 10.1097/YCO. 0000000000000741. PMID: 34433193; PMCID: PMC8500371.
8. Social Determinants of Health. Rockville, MD, Department of Health and Human Services, 2015. www.healthypeople.gov/2020/topics-objectives/ topic/social-determinants-of-health
9. Triplett NS, Luo M, Nguyen JK, Sievert K. Social Determinants and Treatment of Mental Disorders Among Children: Analysis of Data From the National Survey of Children's Health. Psychiatr Serv. 2022 Aug 1;73(8):922-925. doi: 10.1176/appi.ps.202100307. Epub 2021 Dec 16. PMID: 34911353; PMCID: PMC9200896.
10. Корень Е.В. Психосоциальная реабилитация детей и подростков с психическими расстройствами в современных условиях. Социальная и клиническая психиатрия. 2008; 4: 5–14.
11. Калматаева Ж.А., Бекботаев Е.К., Скаков А.Б., Омарова А.Э. Экспертная оценка влияния медико-социальных факторов на качество жизни детей // МЕДИЦИНА. – 2013. – № 10. – С. 2–3.
12. «Критерии эффективности санаторно-курортного лечения детей с использованием балльной оценки. Методические рекомендации» (утв. Минздравом СССР 03.05.1989 N 12-15/6-39) https://meganorm.ru/ mega_doc/norm/metodicheskie-rekomendacii/ 1/kriterii_effektivnosti_ sanatorno-kurortnogo_lecheniya_detey.html
13. Nurminen M. Association of mental health and behavioral disorders with health care and service utilization in children before and after diagnosis. PLoS One. 2022 Nov 28;17(11):e0278198. doi: 10.1371/journal. pone.0278198. PMID: 36441702; PMCID: PMC9704676.
14. Vasileva M, Graf RK, Reinelt T, Petermann U, Petermann F. Research review: A meta-analysis of the international prevalence and comorbidity of mental disorders in children between 1 and 7 years. J Child Psychol Psychiatry. 2021 Apr;62(4):372-381. doi: 10.1111/jcpp.13261. Epub 2020 May 20. PMID: 32433792.
15. Балаян А.Ю., Саидходжаева С.Н. Расстройства сна у детей: современный взгляд на проблему // Вестник фундаментальной и клинической медицины. – 2024. – № 5 (11). – С. 75–76.
16. Нестеровский Ю.Е., Заваденко Н.Н., Шипилова Е.М. Нарушения сна у детей и подростков с первичной головной болью // Эффективная фармакотерапия. – 2022. – Т. 18, № 36. – С. 56–62. DOI 10.33978/2307-3586-2022-18-36-56-62
17. Saniasiaya J. Vestibular migraine: a manifestation of long COVID syndrome in children. BMJ Case Rep. 2023 May 22;16(5):e255734. doi: 10.1136/bcr-2023-255734. PMID: 37217233; PMCID: PMC10230938.
18. Yoon SY, Kim HM, Yi YY. The impact of the COVID-19 pandemic era on children with primary headache: a questionnaire survey study and literature review. Front Pediatr. 2023 Jul 10;11:1179979. doi: 10.3389/fped.2023. 1179979. PMID: 37492607; PMCID: PMC10364439.
19. Lienbacher B, Thun-Hohenstein L. Kinder- und Jugendpsychiatrische Versorgungim Bereich Mental Health Rehabilitation in Österreich [Mental health rehabilitation for children and adolescents in Austria]. Neuropsychiatr. 2023 Mar;37(1):4-11. German. doi: 10.1007/s40211-022-00444-x. Epub 2022 Dec 19. PMID: 36534347; PMCID: PMC9761624.
20. Лавренко Вера Игоревна, заведующая отделением, Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Детский санаторий «Пионер» (психоневрологический), ddi-u3med@mail.ru

