Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2013
Вопросы вневедомственного регулирования развития психиатрической помощи №04 2013
Номера страниц в выпуске:74-80
В статье рассматриваются вопросы вневедомственного регулирования развития психиатрической помощи, различные модели ее качества, роль и место таких регуляторов, как врачебное профессиональное сообщество и оценка пользователей психиатрической помощи.
Резюме. В статье рассматриваются вопросы вневедомственного регулирования развития психиатрической помощи, различные модели ее качества, роль и место таких регуляторов, как врачебное профессиональное сообщество и оценка пользователей психиатрической помощи.
Ключевые слова: модели качества психиатрической помощи, вневедомственное регулирование психиатрической помощи, оценка пользователей психиатрических служб, врачебное профессиональное сообщество.
Issues of extra-institutional regulation relating to the development of psychiatric care
O.V.Limankin
P.P.Kaschenko 1-st Saint Petersburg City Mental Hospital
Summary. The article discusses issues of extra-institutional regulation relating to the development of psychiatric care, various models of its quality, and the role and place of such regulators as a professional medical community and an assessment performed by psychiatric care users.
Key words: models of psychiatric care quality, extra-institutional regulation of psychiatric care, assessment performed by psychiatric care users, professional medical community.
Модели качества психиатрической помощи
В последние три десятилетия проблема качества психиатрической помощи сформировалась в самостоятельное направление, получившее международное признание, о чем свидетельствуют активность исследователей и усилия в этой области – как со стороны государственных служб, так и общественных организаций, работающих в сфере охраны психического здоровья. Т.А.Солохина определяет причины такого интереса:
1. Развитие законодательства по защите прав пользователей психиатрической помощи.
2. Замедление роста расходов на здравоохранение, включая и службы психического здоровья.
3. Появление новых диагностических категорий, требующих создания новых терапевтических стратегий.
4. Возрастание требований к службам психического здоровья со стороны общества (доступность, раннее выявление, уменьшение стигматизации).
Автор указывает, что, поскольку психиатрическая помощь является частью системы здравоохранения, к ней применимы общие теоретические подходы, касающиеся обеспечения качества медицинской помощи. При этом психиатрическая служба имеет свои особенности, которые должны учитываться. Сложность определения качества медицинской (психиатрической) помощи заключается прежде всего в том, что в ее высоком качестве заинтересованы три стороны:
• пользователи (пациенты и их родственники);
• поставщики (медицинские работники и другие профессионалы, участвующие в оказании помощи);
• заказчики (политики, руководящие органы здравоохранения, страховые компании и т.д.).
Эти три стороны образуют своеобразную триаду, каждый член которой предъявляет собственные требования к качеству помощи. Для пользователей важно, чтобы набор организационных форм помощи был адекватен их потребностям, службы быстро реагировали на возникновение новых потребностей, отношения с профессионалами были удовлетворительными, а результат помощи был быстрым и ощутимым. Для поставщиков важны современный уровень технологического развития отрасли и свобода деятельности в интересах пациентов. Для заказчиков важным является эффективное использование фондов и максимально возможный вклад здравоохранения в уменьшение трудовых потерь [27].
Интересы каждой из сторон должны быть учтены в определении понятия качества помощи и, следовательно, при ее оценке и обеспечении. Исходя из этого, В.С.Ястребов и Т.А.Солохина считают правомерным следующее определение: качество психиатрической помощи – это мера соответствия ее характеристик потребностям всех заинтересованных в ней субъектов [42]. В то же время одним из основных в предлагаемой модели является «принцип иерархии потребностей», который подразумевает, что в иерархической системе субъектов и их потребностей приоритет должен принадлежать больному и его семье, затем – медицинским работникам и другим профессионалам, далее – обществу и лишь затем государству, страховым компаниям, органам управления здравоохранением. Авторы полагают, что все аспекты качества психиатрической помощи охватывают три фундаментальных критерия, предложенные исследовательской группой Всемирной организации здравоохранения (ВОЗ) в 1985 г.:
• адекватность, т.е. соответствие фактически оказанной помощи потребностям и ожиданиям населения (включая доступность помощи);
• экономическая эффективность, соотношение затрат и достигнутых результатов;
• научно-технический уровень, отражающий, насколько полно и эффективно при оказании медицинской помощи были учтены современные достижения в области знаний и технологий [5].
Выделяют несколько моделей гарантий качества медицинской помощи, в рамках которых определение понятия качества медицинской помощи оказывается разным [2, 17, 27].
Профессиональная модель, исторически самая старая, отражающая точку зрения поставщиков, базируется на приоритете высокой квалификации, автономности и ответственности врача. В этой модели понятие качества медицинской помощи отождествляется с понятием этики и практики, и врач занимает центральное место. Механизмом обеспечения качества являются тщательный профессиональный отбор и ресурсы, в первую очередь кадровые. В данной модели пациент оказывается в роли «иждивенца», поскольку его мнение игнорируется.
Бюрократическая модель действует в тех странах, где сформировалась государственная система здравоохранения, и в тех, где государство и общество через систему обязательного медицинского страхования вкладывают средства в медицинскую помощь. Данная модель отражает точку зрения заказчиков, в ней качество помощи тождественно соответствию формальным критериям и утвержденным стандартам. Обеспечение и контроль качества медицинской помощи сводятся к выявлению отклонений от заранее установленных требований. Инструментами являются ревизии, инспекции, экспертизы, учет статистических показателей, включая статистический мониторинг всего процесса оказания помощи, а также система внешнего контроля. Пациент в этой модели остается «иждивенцем», так как не участвует ни в оценке помощи, ни в определении гарантий ее качества.
Промышленная модель отражает точку зрения пользователей. При этом система современного здравоохранения соотносится с промышленным производством и сферой услуг, а главной фигурой становится пациент (заказчик), который имеет собственные представления о качестве медицинской помощи и заявляет об этом. В такой модели качество медицинской помощи понимается как степень соответствия цели, поставленной пользователем, и достигнутого результата. Оценка качества медицинской помощи базируется на изучении требований пользователя и стремлении их удовлетворять.
Помимо трех описанных основных существует и смешанная модель – профессионально-бюрократическая, использующая их элементы в различных сочетаниях.
Задача по обеспечению и оценке качества медицинской помощи традиционно рассматривается с выделением трех ее элементов – структуры, процесса и результата [27].
При структурном подходе оцениваются качество ресурсов (финансовых, трудовых, материальных), состояние объекта, его инфраструктура, организационные формы помощи. Он используется при всех моделях и является основой для аккредитации и лицензирования учреждений здравоохранения, однако существуют различные мнения относительно его ценности: с теоретических позиций структурный подход наиболее слаб и наименее перспективен для обеспечения высокого качества, поскольку даже самые лучшие ресурсы могут быть использованы ненадлежащим образом [5].
Фокусом оценки собственно процесса оказания медицинской помощи являются методы оказания помощи («техническое качество»), стандартизированные медицинские технологии (диагностика, лечение, реабилитация), а также межперсональные отношения «врач–пациент» (конфиденциальность, доказательность и т.д.).
Подход, ориентированный на результат, нацелен на такие критерии, как изменения в состоянии здоровья пациента, состояние здоровья населения (смертность, заболеваемость), трудовой потенциал, функционирование отдельных пациентов или их групп, удовлетворенность пользователя помощи, затраты (трудовые, временные, финансовые, материальные).
Рассматривая процесс формирования модели качества психиатрической помощи в историческом ракурсе, следует выделить три периода.
I период: конец XIX – начало XX вв.
Модель качества помощи – профессиональная. Главная фигура – врач, и его квалификации уделяется основное внимание. Механизм обеспечения и контроля качества – тщательный профессиональный отбор. Пациент в этой модели – иждивенец. Подход – структурный, предполагающий улучшение дальнейших результатов пропорционально развитию ресурсной базы психиатрических служб.
II период: середина XX в. – 1980-е годы
Модель качества в основном профессионально-бюрократическая. Оценка качества остается за медицинскими службами, пациент рассматривается как «иждивенец» и реципиент медицинских услуг. Используются разные подходы – структурный (аккредитация медицинских учреждений, разработка стандартов), обеспечение процесса (совершенствование методов диагностики и лечения, постоянный контроль и анализ статистических, клинических и иных показателей), обеспечение результата (формирование этого направления).
III период: начиная с 1980-х годов
Изменение роли пациентов, что отражает объединение пациентов в сообщества и отстаивание прав пользователей, рост числа судебных исков к врачам и медицинским учреждениям. Постепенно начинает формироваться промышленная модель качества психиатрической помощи с использованием разных подходов, в которой пациенту отводится роль получателя и заказчика медицинских и медико-социальных услуг.
В Российской Федерации до сих пор продолжается экстенсивное развитие здравоохранения, наблюдается дисбаланс вложения ресурсов и полученных результатов, разрозненность усилий по улучшению качества и, как следствие, низкая эффективность программ по обеспечению качества. Исследования проблемы качества психиатрической помощи носят фрагментарный и эмпирический характер [27]. Модель качества является в целом профессионально-бюрократической (смешанной), которая должна основываться на систематическом, научно обоснованном применении объективных критериев и постановке целей всеми вовлеченными сторонами. Однако единой системы обеспечения и оценки качества, базирующейся на научно обоснованных подходах, нет, что подтверждается как анализом региональных целевых программ развития психиатрической помощи [14], так и различными опросами руководителей служб.
Установлено, что во всех учреждениях качество помощи оценивается на основе подходов, сформулированных отраслевым министерством для здравоохранения в целом. При этом используется иерархическая система внутреннего и внешнего ведомственного контроля, порой достигающая 5–6 ступеней, что отражает командно-административный подход. Наиболее частыми методами оценки служили ретроспективная экспертиза оказания помощи конкретным пациентам (по историям болезни выписанных) и разбор жалоб больных и их родственников; реже использовались опросы пациентов и их родственников, очень редко – специально разработанные оценочные шкалы. В большинстве случаев контроль качества не предусматривал рычагов экономического воздействия, т.е. создания мотивации к более интенсивному и качественному труду [29].
Наличие трех сторон участников процесса оказания психиатрической помощи (пользователи – пациенты и их родственники; поставщики – специалисты, участвующие в оказании помощи; заказчики – органы управления здравоохранением, страховые компании) определяет взаимодействие трех регуляторов ее качества – ведомственного (государство) и двух вневедомственных – поставщиков (профессиональное медицинское сообщество) и пользователей (пациентское сообщество).
Оценка качества психиатрической помощи с позиции пользователей
В прошлом пользователи психиатрической помощи – пациенты и их родственники – всегда рассматривались как пассивные участники в процессе ее оказания [28].
На системном уровне в области охраны психического здоровья ее организационная структура, политика и приоритеты в финансировании – все это формировалось исходя из традиционных представлений о некомпетентности пользователей услуг, главенстве знания профессионалов и ведущей роли институциональных форм помощи. Качество психиатрической помощи традиционно оценивается системой различных медико-статистических показателей, которые стали основой для введения клинико-статистических стандартов, однако они не могут охватить всех аспектов деятельности служб, и даже при соблюдении всех стандартов качество помощи может оказаться совершенно неприемлемым из-за того, что пациенты неудовлетворены отдельными сторонами ее оказания [34].
Профессионалы и пользователи нередко придерживаются почти диаметрально противоположных мнений относительно предпочтительности тех или иных сторон оказания помощи. До настоящего времени перспектива пациента мало учитывается в прогнозе взаимосвязанных факторов регоспитализации, соблюдения лекарственного режима, действенности терапевтического союза с врачом (междисциплинарной бригадой), отношений с семьей, клинико-социальных результатов терапии. Шкалы оценки симптомов, нежелательных действий, социального функционирования и качества жизни разработаны без участия пациентов и более учитывают «объективизированное» мнение специалистов. В результате пациенты и специалисты по-разному оценивают лечение в связи с приоритетами жизненных целей и потребностей [16].
Многие исследователи, отмечая различия между пользователями и профессионалами в отношении целей и оценок лечения и реабилитации, указывают, что оказание помощи, проведение реабилитационных мероприятий затруднены при отсутствии вовлеченности пациента в сам процесс и в тех случаях, когда оценка помощи не включает наряду с мнением специалистов оценку пациентов [44, 46, 51, 55, 58]. Спектр потребностей пациентов указывает актуальные направления психосоциальной работы, индивидуального плана реабилитации, поэтому оценку потребностей и удовлетворенности пациентов и их близких следует внедрять в процесс планирования и многоуровневую оценку результатов новых форм лечебно-реабилитационной помощи и совершенствования «типовых» служб [16].
Актуальность получения оценки пациентами медицинской помощи возросла после принятия Алма-Атинской декларации ВОЗ, а в психиатрии – после принятия Гавайской декларации Всемирной психиатрической ассоциации, утверждения первого этического кодекса психиатрии с провозглашением партнерских отношений с пациентом в процессе оказания психиатрической помощи [56].
Следует принимать во внимание и Международный стандарт ISO/DIS 26000 «Социальная ответственность», по которому уже достигнут международный консенсус и принятие которого ожидается в ближайшее время в РФ. Под социальной ответственностью (social responsibility) понимается ответственность организации за влияние ее решений и деятельности на общество и окружающую среду через прозрачное и этичное поведение, которое содействует устойчивому развитию, включая здоровье и благосостояние общества, учитывает ожидания заинтересованных сторон. В соответствии с этим вся деятельность учреждений здравоохранения в целом, каждого его структурного подразделения, а также внешние связи с пользователями – пациентами должны отвечать международным нормам социальной ответственности. Это включает такие элементы, как соблюдение прав человека, право на получение информации о заболевании и оказании помощи, а также учет мнения пользователей помощи о ее качестве [10].
Исследователи полагают, что в конце XX в. психиатрия оказалась в центре своеобразного парадигмального конфликта. От эры институционально ориентированного мышления, в свете которого пациенты воспринимались исключительно с точки зрения их болезни, мы перешли к рассмотрению пациентов как «несостоятельных» реципиентов услуг, нуждающихся во всесторонней поддержке, а затем к пониманию того, что любой психически больной является гражданином, которому выпала судьба стать инвалидом, но который имеет такие же права на интеграцию в социум, как и все остальные [9, 52, 60, 61].
В настоящее время во всех так называемых развитых странах утверждается холистический подход в оказании психиатрической помощи, что предполагает и вовлечение в лечебно-реабилитационный процесс пользователей помощи [41]. Для оценки качества помощи используются не только основанные на доказательствах стандарты помощи, но и мнение пользователей как легитимный, важный и достоверный критерий, результаты обсуждения программ развития психиатрической помощи в согласительных группах пользователей и оказывающих помощь профессионалов [37, 47, 57, 59].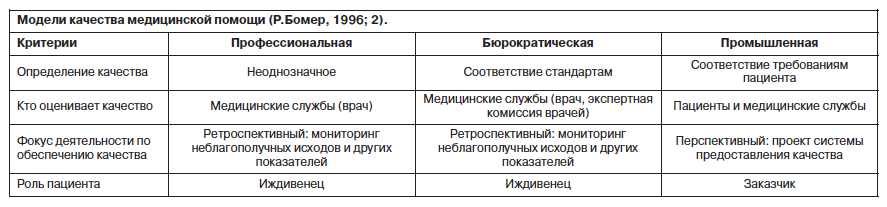
Настороженное отношение к учету мнения пользователей как методу оценки качества психиатрической помощи объясняется и рядом объективных причин.
По мнению большинства исследователей, наличие указанных проблем не должно служить основанием для пессимизма. Группа пациентов, чья возможность полностью участвовать в оценке качества помощи и принятии решений относительно тех или иных ее сторон снижена из-за фактической недееспособности, относительно невелика, и нет оснований, которые могли бы служить препятствием для все более широкого участия пользователей в совершенстве помощи и оценке ее качества [3, 9, 39, 54].
Проблема «репрезентативности» не является специфичной, так как различные мнения о состоянии психиатрической службы и путях ее совершенствования существуют и в среде профессионалов. Вариантом решения может быть осуществление определенных демократических процедур в организациях пользователей или, например, специальное обучение пользователей, вовлеченных в процесс оценки качества помощи [49, 53, 54]. Успешно решаются и методологические проблемы – в последние годы появляются новые отечественные методические разработки по изучению мнения пользователей психиатрической помощи [18, 22, 33].
Однако до настоящего времени больные и их родственники недостаточно привлекаются к оценке качества психиатрической помощи, причиной чему служит преобладание патерналистского подхода, в рамках которого организация помощи, весь лечебно-диагностический процесс строятся исключительно с участием специалистов, но без учета мнения пользователей [28]. По данным В.Н.Краснова и соавт., лишь 5% руководителей психиатрических служб готовы оценивать качество психиатрической помощи с привлечением пользователей [24].
Приказом Минздрава РФ и Федерального фонда обязательного медицинского страхования (ОМС) от 24.10.1996 г. №363-77 «О совершенствовании качества медицинской помощи населению Российской Федерации» в систему ведомственного контроля качества включено изучение удовлетворенности пациентов их взаимодействием с системой здравоохранения, а также впервые закреплено право на проведение вневедомственного контроля качества, в котором могут принимать участие и общества защиты прав потребителей [23].
Исследования удовлетворенности пациентов и их родственников качеством психиатрической помощью проводятся в нашей стране, начиная с середины 1990-х годов, однако бессистемно, обычно в связи с проведением конкретных исследований. Так, по данным Т.А.Солохиной, проводившей социологический опрос руководителей 108 психиатрических учреждений, почти в половине включенных в исследование учреждений при осуществлении ведомственного контроля используется опрос пациентов, в 20% – их родственников, однако только в половине учреждений удовлетворенность пациентов качеством была названа в числе показателей, необходимых для оценки качества службы. Автор указывает, что ориентация на мнение пользователей наиболее эффективна в условиях свободного выбора учреждения и врача, но это далеко не всегда может быть реализовано в принятой системе районирования. Она предлагает при оценке и сравнении деятельности учреждений использовать коэффициент удовлетворенности оказанной помощью – отношение числа случаев удовлетворенности к общему числу оцениваемых случаев [28].
Наше исследование региональных целевых программ развития психиатрической помощи показало, что удовлетворенность пользователей качеством помощи отсутствует в системе принятых показателей оценки деятельности психиатрических служб и учреждений [14].
Тем не менее к настоящему времени отечественными исследователями накоплен интересный опыт изучения мнений пользователей, пациентов и их родственников о деятельности психиатрических служб. Полученные материалы дают представление о потребностях пациентов и семей душевнобольных, предпочтительности для них тех или иных видов услуг и преимуществах отдельных служб, об оценке пользователями сервисных сторон психиатрической помощи, их мнении относительно системы финансирования службы и платных услугах и т.д. [3, 6, 8, 13, 28, 31, 33–35, 38, 40]. Отдельные исследования были посвящены сопоставлению данных отечественных и зарубежных работ по изучению мнения пользователей о системах охраны психического здоровья [12].
В настоящее время изучение всего спектра потребностей пользователей, пациентов и их родственников позволяет планировать и успешно развивать психиатрические службы различных уровней. Их оценка психиатрической помощи является важным вневедомственным регулятором ее качества. В этой связи актуальным является вопрос о расширении движения пользователей и его институционализации, т.е. создании легитимных и жизнеспособных общественных организаций.
Оценка качества психиатрической помощи с позиции специалистов, участвующих в ее оказании
Большое значение в повышении эффективности и качества психиатрической помощи, как указывают Н.Г.Незнанов и соавт., имеет не только обеспечение медицинскими кадрами, но и отношение самих медицинских работников к реформированию здравоохранения. Без понимания ими основных направлений развития здравоохранения и без их поддержки даже никакие научно обоснованные концепции не могут быть успешно реализованы [20]. Т.А.Солохина и Л.С.Шевченко подчеркивают, что полная и объективная оценка качества психиатрической помощи предполагает учет мнений всех ее участников – заказчиков, поставщиков и пользователей. Удовлетворенность деятельностью психиатрического учреждения, бремя медицинского персонала, качество его жизни являются важными информативными критериями качества психиатрической помощи, однако существующая оценка отражает главным образом точку зрения заказчиков (государственного регулятора), реже – пользователей [30, 32].
В настоящее время врачи не являются инициаторами и экспертами модернизации и реформ в здравоохранении, а выступают лишь пассивными исполнителями уже принятых чиновниками управленческих решений. Главные врачи медицинских учреждений не участвуют в стратегическом планировании и не оказывают на него практически никакого влияния, рассматривая себя не как ответственных, а как технических исполнителей. Фокусом модернизации становятся исключительно административные реформы, органы управления здравоохранением, медицинские учреждения и система финансирования. В органах власти нет понимания того, что базисом здравоохранения является система «врач–пациент». Для создания эффективной модели здравоохранения необходимо обеспечить вовлечение кадрового потенциала, прежде всего менеджмента среднего и низового уровня в процесс анализа, поиска решений, бенчмаркинг и принятие управленческих решений [11, 43].
До настоящего времени опросы сотрудников психиатрических учреждений, специалистов, участвующих в оказании психиатрической помощи, носят нерегулярный и несистемный характер. Их результаты мало учитываются при разработке и оценке государственных (региональных) программ развития психиатрической помощи, хотя они важны для анализа деятельности службы, разработки научных и практических вопросов [15, 20, 25, 26, 30, 32, 40]. Отсутствие институционально оформленного медицинского сообщества как элемента системы общественного здравоохранения и является причиной того, что экспертные оценки, мнение врачей не являются обязательным условием принятия управленческих решений, касающихся развития медицинской, в том числе психиатрической, помощи и не служат официально признанным критерием ее качества и эффективности.
При всех национальных различиях в системах общественного здравоохранения разных стран можно выделить общее. Вопросы разработки и утверждения стандартов медицинской помощи, программ высшего и последипломного непрерывного образования, сертификации или аттестации, соблюдения корпоративной (профессиональной) этики, страхования профессиональной ответственности регулируются профессиональными ассоциациями по медицинским специальностям; общекорпоративные интересы на уровне территориальных единиц (земли, области и т.п.) регулируются территориальными медицинскими объединениями. Такая модель оставляет за государственным регулятором исполнение представительных, надзорных и контрольно-разрешительных функций, причем, как правило, не изолированно, а во взаимодействии с теми же профессиональными медицинскими объединениями [4].
Модель общественного здравоохранения в части исполнения профессиональной медицинской деятельности можно рассматривать как отраслевой вариант саморегулирования, появление которого объясняется экономической целесообразностью, выгодой для всех сторон, вовлеченных в процесс оказания помощи. В такой модели пациенту гарантируется получение помощи, качество которой не ниже стандартов, установленных профессиональным сообществом. Государству модель общественного здравоохранения дает возможность сократить расходы на содержание разветвленного аппарата регулирования системы здравоохранения [7, 45, 48, 50].
В настоящее время число стран с государственным регулированием здравоохранения, при котором профессиональному медицинскому сообществу отведена скромная роль в лучшем случае участника в обсуждении вопросов развития отрасли, уменьшается. Эффективность такого регулирования в какой-то мере оправдывает себя лишь в условиях социально-экономического и политического кризиса [1]. В современной РФ регулятором качества медицинской помощи является государство в лице отраслевого министерства, а способом регулирования – администрирование, т.е. приказ. Действующая система государственного регулирования унаследовала от советского прошлого системную ошибку, которая выявилась при переносе в рыночную экономику: врач по-прежнему не является субъектом права [19].
Повышение интереса к модели общественного здравоохранения в РФ в последнее десятилетие связано прежде всего с попыткой проведения в стране административной реформы, главной целью которой была «коррекция форм государственного вмешательства в экономику, отказ от избыточного государственного регулирования и повышение эффективности действий государственной власти в тех сферах, где ее участие абсолютно необходимо» [21]. Основным направлением секвестирования государственного вмешательства в экономическую и общественную жизнь является развитие саморегуляции хозяйственной деятельности; в нашем случае речь идет о передаче не свойственных госрегулятору (т.е. Минздраву) функций в руки профессионального медицинского сообщества.
Однако проведение административной реформы в здравоохранении характеризуется неопределенностью и непоследовательностью. В Федеральном законе РФ от 21.11.2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» было прописано право медицинских профессиональных некоммерческих организаций принимать участие в аттестации врачей на получение аттестационной категории, заключении тарифов в системе ОМС, разработке территориальных программ государственных гарантий бесплатного оказания гражданам медицинской помощи. Однако до настоящего времени практическая реализация даже этого весьма скромного «делегирования полномочий» остается предметом обсуждения.
Процесс создания модели общественного здравоохранения, перераспределения полномочий и ответственности между государственными и негосударственными регуляторами выглядит проблемным не только потому, что существует определенное сопротивление бюрократического аппарата.
Отмечаются разногласия в том, что касается структуры и функций существующих профессиональных медицинских ассоциаций [1]. По мнению Е.Денисенко, передавать государственные полномочия по управлению профессиональной деятельностью медицинских работников в настоящее время просто некому. Ни одна из действующих общественных организаций медиков не готова вести ответственный и содержательный диалог с властью от лица профессионального сообщества. Одна часть профессиональных ассоциаций сформирована на узкоспециальной основе и по существу дублирует функции научных обществ. Другая часть представлена главным образом организаторами здравоохранения и в этой связи концентрирует свои усилия на управленческих и инфраструктурных вопросах. Отдельные ассоциации созданы на том основании, что их члены относятся к той или иной системе здравоохранения. Кроме того, ни одна из действующих организаций не объединяет одновременно представителей государственной и частной медицины, а деление союзов по форме собственности уже отражает реальное положение дел в РФ [7].
Рассматривая отношение врачебного сообщества в целом к развитию самоуправления, следует отметить наличие разных мотиваций. Л.А.Михайлов и соавт., анализируя опыт создания врачебной палаты в Тверской области, констатируют, что далеко не все врачи хотят, чтобы их деятельность была подконтрольна врачебной корпорации. Они приспособились к существующей системе и не хотят принимать на себя дополнительные обязательства. В оппозиции оказались и чиновники органов управления здравоохранением, и большинство руководителей учреждений, чьи функции в системе общественного здравоохранения существенно изменяются [19].
Г.А.Комаров и соавт. изучали отношение менеджерского звена лечебно-профилактических учреждений – ЛПУ (главные врачи и их заместители, главные медицинские сестры) к перспективе введения непрерывного последипломного образования с накоплением образовательных кредитов. Выяснилось, что почти каждый пятый руководитель считает введение такой системы нерациональным и преждевременным, а каждый третий не имеет по этому вопросу определенного мнения. Авторы полагают, что причиной такой позиции большинства респондентов является не только отсутствие полного представления о предлагаемой системе, но и нежелание брать на себя дополнительную большую работу, которая в настоящее время не находится в числе приоритетов многих руководителей ЛПУ [11].
Рассматривая вопросы вневедомственного регулирования качества психиатрической помощи, следует подчеркнуть общность проблем и задач, стоящих перед врачебным (медицинским) и пациентским сообществами.
По мнению А.В.Тихомирова, как медицинские общественные объединения, так и пациентские организации, не вполне жизнеспособны и не представляют (хотя и должны представлять) перед государством общество в целом. Дело в отсутствии и у тех и у других влияния на процессы, происходящие в сфере здравоохранения.
И медицинскому сообществу, и пациентскому сообществу необходимо в первую очередь определиться с границами идентичности. Медики не должны отмахиваться от защиты прав пациентов, а пациенты должны быть вооружены механизмом защиты своих прав не в ущерб правам медиков. Нужна разумная диверсификация интересов: у пациентов они одни, у медиков – другие, у остальных – третьи [36].
Повышение роли и медицинского сообщества, и пациентского сообщества требует их реальной институционализации. Тогда активное вовлечение пациентов и их родственников, а также экспертов, руководителей психиатрических учреждений, врачей и других специалистов, участвующих в оказании психиатрической помощи, в процесс ее планирования и оценки станут действенными вневедомственными регуляторами качества.
Сведения об авторе
Лиманкин Олег Васильевич – канд. мед. наук, глав. врач СПб ГУЗ ГПБ №1 им. П.П.Кащенко, гл. внештатный специалист-эксперт по психиатрии Росздравнадзора по Северо-Западному ФО РФ. E-mail: limankin@mail.ru
Ключевые слова: модели качества психиатрической помощи, вневедомственное регулирование психиатрической помощи, оценка пользователей психиатрических служб, врачебное профессиональное сообщество.
Issues of extra-institutional regulation relating to the development of psychiatric care
O.V.Limankin
P.P.Kaschenko 1-st Saint Petersburg City Mental Hospital
Summary. The article discusses issues of extra-institutional regulation relating to the development of psychiatric care, various models of its quality, and the role and place of such regulators as a professional medical community and an assessment performed by psychiatric care users.
Key words: models of psychiatric care quality, extra-institutional regulation of psychiatric care, assessment performed by psychiatric care users, professional medical community.
Модели качества психиатрической помощи
В последние три десятилетия проблема качества психиатрической помощи сформировалась в самостоятельное направление, получившее международное признание, о чем свидетельствуют активность исследователей и усилия в этой области – как со стороны государственных служб, так и общественных организаций, работающих в сфере охраны психического здоровья. Т.А.Солохина определяет причины такого интереса:
1. Развитие законодательства по защите прав пользователей психиатрической помощи.
2. Замедление роста расходов на здравоохранение, включая и службы психического здоровья.
3. Появление новых диагностических категорий, требующих создания новых терапевтических стратегий.
4. Возрастание требований к службам психического здоровья со стороны общества (доступность, раннее выявление, уменьшение стигматизации).
Автор указывает, что, поскольку психиатрическая помощь является частью системы здравоохранения, к ней применимы общие теоретические подходы, касающиеся обеспечения качества медицинской помощи. При этом психиатрическая служба имеет свои особенности, которые должны учитываться. Сложность определения качества медицинской (психиатрической) помощи заключается прежде всего в том, что в ее высоком качестве заинтересованы три стороны:
• пользователи (пациенты и их родственники);
• поставщики (медицинские работники и другие профессионалы, участвующие в оказании помощи);
• заказчики (политики, руководящие органы здравоохранения, страховые компании и т.д.).
Эти три стороны образуют своеобразную триаду, каждый член которой предъявляет собственные требования к качеству помощи. Для пользователей важно, чтобы набор организационных форм помощи был адекватен их потребностям, службы быстро реагировали на возникновение новых потребностей, отношения с профессионалами были удовлетворительными, а результат помощи был быстрым и ощутимым. Для поставщиков важны современный уровень технологического развития отрасли и свобода деятельности в интересах пациентов. Для заказчиков важным является эффективное использование фондов и максимально возможный вклад здравоохранения в уменьшение трудовых потерь [27].
Интересы каждой из сторон должны быть учтены в определении понятия качества помощи и, следовательно, при ее оценке и обеспечении. Исходя из этого, В.С.Ястребов и Т.А.Солохина считают правомерным следующее определение: качество психиатрической помощи – это мера соответствия ее характеристик потребностям всех заинтересованных в ней субъектов [42]. В то же время одним из основных в предлагаемой модели является «принцип иерархии потребностей», который подразумевает, что в иерархической системе субъектов и их потребностей приоритет должен принадлежать больному и его семье, затем – медицинским работникам и другим профессионалам, далее – обществу и лишь затем государству, страховым компаниям, органам управления здравоохранением. Авторы полагают, что все аспекты качества психиатрической помощи охватывают три фундаментальных критерия, предложенные исследовательской группой Всемирной организации здравоохранения (ВОЗ) в 1985 г.:
• адекватность, т.е. соответствие фактически оказанной помощи потребностям и ожиданиям населения (включая доступность помощи);
• экономическая эффективность, соотношение затрат и достигнутых результатов;
• научно-технический уровень, отражающий, насколько полно и эффективно при оказании медицинской помощи были учтены современные достижения в области знаний и технологий [5].
Выделяют несколько моделей гарантий качества медицинской помощи, в рамках которых определение понятия качества медицинской помощи оказывается разным [2, 17, 27].
Профессиональная модель, исторически самая старая, отражающая точку зрения поставщиков, базируется на приоритете высокой квалификации, автономности и ответственности врача. В этой модели понятие качества медицинской помощи отождествляется с понятием этики и практики, и врач занимает центральное место. Механизмом обеспечения качества являются тщательный профессиональный отбор и ресурсы, в первую очередь кадровые. В данной модели пациент оказывается в роли «иждивенца», поскольку его мнение игнорируется.
Бюрократическая модель действует в тех странах, где сформировалась государственная система здравоохранения, и в тех, где государство и общество через систему обязательного медицинского страхования вкладывают средства в медицинскую помощь. Данная модель отражает точку зрения заказчиков, в ней качество помощи тождественно соответствию формальным критериям и утвержденным стандартам. Обеспечение и контроль качества медицинской помощи сводятся к выявлению отклонений от заранее установленных требований. Инструментами являются ревизии, инспекции, экспертизы, учет статистических показателей, включая статистический мониторинг всего процесса оказания помощи, а также система внешнего контроля. Пациент в этой модели остается «иждивенцем», так как не участвует ни в оценке помощи, ни в определении гарантий ее качества.
Промышленная модель отражает точку зрения пользователей. При этом система современного здравоохранения соотносится с промышленным производством и сферой услуг, а главной фигурой становится пациент (заказчик), который имеет собственные представления о качестве медицинской помощи и заявляет об этом. В такой модели качество медицинской помощи понимается как степень соответствия цели, поставленной пользователем, и достигнутого результата. Оценка качества медицинской помощи базируется на изучении требований пользователя и стремлении их удовлетворять.
Помимо трех описанных основных существует и смешанная модель – профессионально-бюрократическая, использующая их элементы в различных сочетаниях.
Задача по обеспечению и оценке качества медицинской помощи традиционно рассматривается с выделением трех ее элементов – структуры, процесса и результата [27].
При структурном подходе оцениваются качество ресурсов (финансовых, трудовых, материальных), состояние объекта, его инфраструктура, организационные формы помощи. Он используется при всех моделях и является основой для аккредитации и лицензирования учреждений здравоохранения, однако существуют различные мнения относительно его ценности: с теоретических позиций структурный подход наиболее слаб и наименее перспективен для обеспечения высокого качества, поскольку даже самые лучшие ресурсы могут быть использованы ненадлежащим образом [5].
Фокусом оценки собственно процесса оказания медицинской помощи являются методы оказания помощи («техническое качество»), стандартизированные медицинские технологии (диагностика, лечение, реабилитация), а также межперсональные отношения «врач–пациент» (конфиденциальность, доказательность и т.д.).
Подход, ориентированный на результат, нацелен на такие критерии, как изменения в состоянии здоровья пациента, состояние здоровья населения (смертность, заболеваемость), трудовой потенциал, функционирование отдельных пациентов или их групп, удовлетворенность пользователя помощи, затраты (трудовые, временные, финансовые, материальные).
Рассматривая процесс формирования модели качества психиатрической помощи в историческом ракурсе, следует выделить три периода.
I период: конец XIX – начало XX вв.
Модель качества помощи – профессиональная. Главная фигура – врач, и его квалификации уделяется основное внимание. Механизм обеспечения и контроля качества – тщательный профессиональный отбор. Пациент в этой модели – иждивенец. Подход – структурный, предполагающий улучшение дальнейших результатов пропорционально развитию ресурсной базы психиатрических служб.
II период: середина XX в. – 1980-е годы
Модель качества в основном профессионально-бюрократическая. Оценка качества остается за медицинскими службами, пациент рассматривается как «иждивенец» и реципиент медицинских услуг. Используются разные подходы – структурный (аккредитация медицинских учреждений, разработка стандартов), обеспечение процесса (совершенствование методов диагностики и лечения, постоянный контроль и анализ статистических, клинических и иных показателей), обеспечение результата (формирование этого направления).
III период: начиная с 1980-х годов
Изменение роли пациентов, что отражает объединение пациентов в сообщества и отстаивание прав пользователей, рост числа судебных исков к врачам и медицинским учреждениям. Постепенно начинает формироваться промышленная модель качества психиатрической помощи с использованием разных подходов, в которой пациенту отводится роль получателя и заказчика медицинских и медико-социальных услуг.
В Российской Федерации до сих пор продолжается экстенсивное развитие здравоохранения, наблюдается дисбаланс вложения ресурсов и полученных результатов, разрозненность усилий по улучшению качества и, как следствие, низкая эффективность программ по обеспечению качества. Исследования проблемы качества психиатрической помощи носят фрагментарный и эмпирический характер [27]. Модель качества является в целом профессионально-бюрократической (смешанной), которая должна основываться на систематическом, научно обоснованном применении объективных критериев и постановке целей всеми вовлеченными сторонами. Однако единой системы обеспечения и оценки качества, базирующейся на научно обоснованных подходах, нет, что подтверждается как анализом региональных целевых программ развития психиатрической помощи [14], так и различными опросами руководителей служб.
Установлено, что во всех учреждениях качество помощи оценивается на основе подходов, сформулированных отраслевым министерством для здравоохранения в целом. При этом используется иерархическая система внутреннего и внешнего ведомственного контроля, порой достигающая 5–6 ступеней, что отражает командно-административный подход. Наиболее частыми методами оценки служили ретроспективная экспертиза оказания помощи конкретным пациентам (по историям болезни выписанных) и разбор жалоб больных и их родственников; реже использовались опросы пациентов и их родственников, очень редко – специально разработанные оценочные шкалы. В большинстве случаев контроль качества не предусматривал рычагов экономического воздействия, т.е. создания мотивации к более интенсивному и качественному труду [29].
Наличие трех сторон участников процесса оказания психиатрической помощи (пользователи – пациенты и их родственники; поставщики – специалисты, участвующие в оказании помощи; заказчики – органы управления здравоохранением, страховые компании) определяет взаимодействие трех регуляторов ее качества – ведомственного (государство) и двух вневедомственных – поставщиков (профессиональное медицинское сообщество) и пользователей (пациентское сообщество).
Оценка качества психиатрической помощи с позиции пользователей
В прошлом пользователи психиатрической помощи – пациенты и их родственники – всегда рассматривались как пассивные участники в процессе ее оказания [28].
На системном уровне в области охраны психического здоровья ее организационная структура, политика и приоритеты в финансировании – все это формировалось исходя из традиционных представлений о некомпетентности пользователей услуг, главенстве знания профессионалов и ведущей роли институциональных форм помощи. Качество психиатрической помощи традиционно оценивается системой различных медико-статистических показателей, которые стали основой для введения клинико-статистических стандартов, однако они не могут охватить всех аспектов деятельности служб, и даже при соблюдении всех стандартов качество помощи может оказаться совершенно неприемлемым из-за того, что пациенты неудовлетворены отдельными сторонами ее оказания [34].
Профессионалы и пользователи нередко придерживаются почти диаметрально противоположных мнений относительно предпочтительности тех или иных сторон оказания помощи. До настоящего времени перспектива пациента мало учитывается в прогнозе взаимосвязанных факторов регоспитализации, соблюдения лекарственного режима, действенности терапевтического союза с врачом (междисциплинарной бригадой), отношений с семьей, клинико-социальных результатов терапии. Шкалы оценки симптомов, нежелательных действий, социального функционирования и качества жизни разработаны без участия пациентов и более учитывают «объективизированное» мнение специалистов. В результате пациенты и специалисты по-разному оценивают лечение в связи с приоритетами жизненных целей и потребностей [16].
Многие исследователи, отмечая различия между пользователями и профессионалами в отношении целей и оценок лечения и реабилитации, указывают, что оказание помощи, проведение реабилитационных мероприятий затруднены при отсутствии вовлеченности пациента в сам процесс и в тех случаях, когда оценка помощи не включает наряду с мнением специалистов оценку пациентов [44, 46, 51, 55, 58]. Спектр потребностей пациентов указывает актуальные направления психосоциальной работы, индивидуального плана реабилитации, поэтому оценку потребностей и удовлетворенности пациентов и их близких следует внедрять в процесс планирования и многоуровневую оценку результатов новых форм лечебно-реабилитационной помощи и совершенствования «типовых» служб [16].
Актуальность получения оценки пациентами медицинской помощи возросла после принятия Алма-Атинской декларации ВОЗ, а в психиатрии – после принятия Гавайской декларации Всемирной психиатрической ассоциации, утверждения первого этического кодекса психиатрии с провозглашением партнерских отношений с пациентом в процессе оказания психиатрической помощи [56].
Следует принимать во внимание и Международный стандарт ISO/DIS 26000 «Социальная ответственность», по которому уже достигнут международный консенсус и принятие которого ожидается в ближайшее время в РФ. Под социальной ответственностью (social responsibility) понимается ответственность организации за влияние ее решений и деятельности на общество и окружающую среду через прозрачное и этичное поведение, которое содействует устойчивому развитию, включая здоровье и благосостояние общества, учитывает ожидания заинтересованных сторон. В соответствии с этим вся деятельность учреждений здравоохранения в целом, каждого его структурного подразделения, а также внешние связи с пользователями – пациентами должны отвечать международным нормам социальной ответственности. Это включает такие элементы, как соблюдение прав человека, право на получение информации о заболевании и оказании помощи, а также учет мнения пользователей помощи о ее качестве [10].
Исследователи полагают, что в конце XX в. психиатрия оказалась в центре своеобразного парадигмального конфликта. От эры институционально ориентированного мышления, в свете которого пациенты воспринимались исключительно с точки зрения их болезни, мы перешли к рассмотрению пациентов как «несостоятельных» реципиентов услуг, нуждающихся во всесторонней поддержке, а затем к пониманию того, что любой психически больной является гражданином, которому выпала судьба стать инвалидом, но который имеет такие же права на интеграцию в социум, как и все остальные [9, 52, 60, 61].
В настоящее время во всех так называемых развитых странах утверждается холистический подход в оказании психиатрической помощи, что предполагает и вовлечение в лечебно-реабилитационный процесс пользователей помощи [41]. Для оценки качества помощи используются не только основанные на доказательствах стандарты помощи, но и мнение пользователей как легитимный, важный и достоверный критерий, результаты обсуждения программ развития психиатрической помощи в согласительных группах пользователей и оказывающих помощь профессионалов [37, 47, 57, 59].

Настороженное отношение к учету мнения пользователей как методу оценки качества психиатрической помощи объясняется и рядом объективных причин.
По мнению большинства исследователей, наличие указанных проблем не должно служить основанием для пессимизма. Группа пациентов, чья возможность полностью участвовать в оценке качества помощи и принятии решений относительно тех или иных ее сторон снижена из-за фактической недееспособности, относительно невелика, и нет оснований, которые могли бы служить препятствием для все более широкого участия пользователей в совершенстве помощи и оценке ее качества [3, 9, 39, 54].
Проблема «репрезентативности» не является специфичной, так как различные мнения о состоянии психиатрической службы и путях ее совершенствования существуют и в среде профессионалов. Вариантом решения может быть осуществление определенных демократических процедур в организациях пользователей или, например, специальное обучение пользователей, вовлеченных в процесс оценки качества помощи [49, 53, 54]. Успешно решаются и методологические проблемы – в последние годы появляются новые отечественные методические разработки по изучению мнения пользователей психиатрической помощи [18, 22, 33].
Однако до настоящего времени больные и их родственники недостаточно привлекаются к оценке качества психиатрической помощи, причиной чему служит преобладание патерналистского подхода, в рамках которого организация помощи, весь лечебно-диагностический процесс строятся исключительно с участием специалистов, но без учета мнения пользователей [28]. По данным В.Н.Краснова и соавт., лишь 5% руководителей психиатрических служб готовы оценивать качество психиатрической помощи с привлечением пользователей [24].
Приказом Минздрава РФ и Федерального фонда обязательного медицинского страхования (ОМС) от 24.10.1996 г. №363-77 «О совершенствовании качества медицинской помощи населению Российской Федерации» в систему ведомственного контроля качества включено изучение удовлетворенности пациентов их взаимодействием с системой здравоохранения, а также впервые закреплено право на проведение вневедомственного контроля качества, в котором могут принимать участие и общества защиты прав потребителей [23].
Исследования удовлетворенности пациентов и их родственников качеством психиатрической помощью проводятся в нашей стране, начиная с середины 1990-х годов, однако бессистемно, обычно в связи с проведением конкретных исследований. Так, по данным Т.А.Солохиной, проводившей социологический опрос руководителей 108 психиатрических учреждений, почти в половине включенных в исследование учреждений при осуществлении ведомственного контроля используется опрос пациентов, в 20% – их родственников, однако только в половине учреждений удовлетворенность пациентов качеством была названа в числе показателей, необходимых для оценки качества службы. Автор указывает, что ориентация на мнение пользователей наиболее эффективна в условиях свободного выбора учреждения и врача, но это далеко не всегда может быть реализовано в принятой системе районирования. Она предлагает при оценке и сравнении деятельности учреждений использовать коэффициент удовлетворенности оказанной помощью – отношение числа случаев удовлетворенности к общему числу оцениваемых случаев [28].
Наше исследование региональных целевых программ развития психиатрической помощи показало, что удовлетворенность пользователей качеством помощи отсутствует в системе принятых показателей оценки деятельности психиатрических служб и учреждений [14].
Тем не менее к настоящему времени отечественными исследователями накоплен интересный опыт изучения мнений пользователей, пациентов и их родственников о деятельности психиатрических служб. Полученные материалы дают представление о потребностях пациентов и семей душевнобольных, предпочтительности для них тех или иных видов услуг и преимуществах отдельных служб, об оценке пользователями сервисных сторон психиатрической помощи, их мнении относительно системы финансирования службы и платных услугах и т.д. [3, 6, 8, 13, 28, 31, 33–35, 38, 40]. Отдельные исследования были посвящены сопоставлению данных отечественных и зарубежных работ по изучению мнения пользователей о системах охраны психического здоровья [12].
В настоящее время изучение всего спектра потребностей пользователей, пациентов и их родственников позволяет планировать и успешно развивать психиатрические службы различных уровней. Их оценка психиатрической помощи является важным вневедомственным регулятором ее качества. В этой связи актуальным является вопрос о расширении движения пользователей и его институционализации, т.е. создании легитимных и жизнеспособных общественных организаций.
Оценка качества психиатрической помощи с позиции специалистов, участвующих в ее оказании
Большое значение в повышении эффективности и качества психиатрической помощи, как указывают Н.Г.Незнанов и соавт., имеет не только обеспечение медицинскими кадрами, но и отношение самих медицинских работников к реформированию здравоохранения. Без понимания ими основных направлений развития здравоохранения и без их поддержки даже никакие научно обоснованные концепции не могут быть успешно реализованы [20]. Т.А.Солохина и Л.С.Шевченко подчеркивают, что полная и объективная оценка качества психиатрической помощи предполагает учет мнений всех ее участников – заказчиков, поставщиков и пользователей. Удовлетворенность деятельностью психиатрического учреждения, бремя медицинского персонала, качество его жизни являются важными информативными критериями качества психиатрической помощи, однако существующая оценка отражает главным образом точку зрения заказчиков (государственного регулятора), реже – пользователей [30, 32].
В настоящее время врачи не являются инициаторами и экспертами модернизации и реформ в здравоохранении, а выступают лишь пассивными исполнителями уже принятых чиновниками управленческих решений. Главные врачи медицинских учреждений не участвуют в стратегическом планировании и не оказывают на него практически никакого влияния, рассматривая себя не как ответственных, а как технических исполнителей. Фокусом модернизации становятся исключительно административные реформы, органы управления здравоохранением, медицинские учреждения и система финансирования. В органах власти нет понимания того, что базисом здравоохранения является система «врач–пациент». Для создания эффективной модели здравоохранения необходимо обеспечить вовлечение кадрового потенциала, прежде всего менеджмента среднего и низового уровня в процесс анализа, поиска решений, бенчмаркинг и принятие управленческих решений [11, 43].
До настоящего времени опросы сотрудников психиатрических учреждений, специалистов, участвующих в оказании психиатрической помощи, носят нерегулярный и несистемный характер. Их результаты мало учитываются при разработке и оценке государственных (региональных) программ развития психиатрической помощи, хотя они важны для анализа деятельности службы, разработки научных и практических вопросов [15, 20, 25, 26, 30, 32, 40]. Отсутствие институционально оформленного медицинского сообщества как элемента системы общественного здравоохранения и является причиной того, что экспертные оценки, мнение врачей не являются обязательным условием принятия управленческих решений, касающихся развития медицинской, в том числе психиатрической, помощи и не служат официально признанным критерием ее качества и эффективности.
При всех национальных различиях в системах общественного здравоохранения разных стран можно выделить общее. Вопросы разработки и утверждения стандартов медицинской помощи, программ высшего и последипломного непрерывного образования, сертификации или аттестации, соблюдения корпоративной (профессиональной) этики, страхования профессиональной ответственности регулируются профессиональными ассоциациями по медицинским специальностям; общекорпоративные интересы на уровне территориальных единиц (земли, области и т.п.) регулируются территориальными медицинскими объединениями. Такая модель оставляет за государственным регулятором исполнение представительных, надзорных и контрольно-разрешительных функций, причем, как правило, не изолированно, а во взаимодействии с теми же профессиональными медицинскими объединениями [4].
Модель общественного здравоохранения в части исполнения профессиональной медицинской деятельности можно рассматривать как отраслевой вариант саморегулирования, появление которого объясняется экономической целесообразностью, выгодой для всех сторон, вовлеченных в процесс оказания помощи. В такой модели пациенту гарантируется получение помощи, качество которой не ниже стандартов, установленных профессиональным сообществом. Государству модель общественного здравоохранения дает возможность сократить расходы на содержание разветвленного аппарата регулирования системы здравоохранения [7, 45, 48, 50].
В настоящее время число стран с государственным регулированием здравоохранения, при котором профессиональному медицинскому сообществу отведена скромная роль в лучшем случае участника в обсуждении вопросов развития отрасли, уменьшается. Эффективность такого регулирования в какой-то мере оправдывает себя лишь в условиях социально-экономического и политического кризиса [1]. В современной РФ регулятором качества медицинской помощи является государство в лице отраслевого министерства, а способом регулирования – администрирование, т.е. приказ. Действующая система государственного регулирования унаследовала от советского прошлого системную ошибку, которая выявилась при переносе в рыночную экономику: врач по-прежнему не является субъектом права [19].
Повышение интереса к модели общественного здравоохранения в РФ в последнее десятилетие связано прежде всего с попыткой проведения в стране административной реформы, главной целью которой была «коррекция форм государственного вмешательства в экономику, отказ от избыточного государственного регулирования и повышение эффективности действий государственной власти в тех сферах, где ее участие абсолютно необходимо» [21]. Основным направлением секвестирования государственного вмешательства в экономическую и общественную жизнь является развитие саморегуляции хозяйственной деятельности; в нашем случае речь идет о передаче не свойственных госрегулятору (т.е. Минздраву) функций в руки профессионального медицинского сообщества.
Однако проведение административной реформы в здравоохранении характеризуется неопределенностью и непоследовательностью. В Федеральном законе РФ от 21.11.2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» было прописано право медицинских профессиональных некоммерческих организаций принимать участие в аттестации врачей на получение аттестационной категории, заключении тарифов в системе ОМС, разработке территориальных программ государственных гарантий бесплатного оказания гражданам медицинской помощи. Однако до настоящего времени практическая реализация даже этого весьма скромного «делегирования полномочий» остается предметом обсуждения.
Процесс создания модели общественного здравоохранения, перераспределения полномочий и ответственности между государственными и негосударственными регуляторами выглядит проблемным не только потому, что существует определенное сопротивление бюрократического аппарата.
Отмечаются разногласия в том, что касается структуры и функций существующих профессиональных медицинских ассоциаций [1]. По мнению Е.Денисенко, передавать государственные полномочия по управлению профессиональной деятельностью медицинских работников в настоящее время просто некому. Ни одна из действующих общественных организаций медиков не готова вести ответственный и содержательный диалог с властью от лица профессионального сообщества. Одна часть профессиональных ассоциаций сформирована на узкоспециальной основе и по существу дублирует функции научных обществ. Другая часть представлена главным образом организаторами здравоохранения и в этой связи концентрирует свои усилия на управленческих и инфраструктурных вопросах. Отдельные ассоциации созданы на том основании, что их члены относятся к той или иной системе здравоохранения. Кроме того, ни одна из действующих организаций не объединяет одновременно представителей государственной и частной медицины, а деление союзов по форме собственности уже отражает реальное положение дел в РФ [7].
Рассматривая отношение врачебного сообщества в целом к развитию самоуправления, следует отметить наличие разных мотиваций. Л.А.Михайлов и соавт., анализируя опыт создания врачебной палаты в Тверской области, констатируют, что далеко не все врачи хотят, чтобы их деятельность была подконтрольна врачебной корпорации. Они приспособились к существующей системе и не хотят принимать на себя дополнительные обязательства. В оппозиции оказались и чиновники органов управления здравоохранением, и большинство руководителей учреждений, чьи функции в системе общественного здравоохранения существенно изменяются [19].
Г.А.Комаров и соавт. изучали отношение менеджерского звена лечебно-профилактических учреждений – ЛПУ (главные врачи и их заместители, главные медицинские сестры) к перспективе введения непрерывного последипломного образования с накоплением образовательных кредитов. Выяснилось, что почти каждый пятый руководитель считает введение такой системы нерациональным и преждевременным, а каждый третий не имеет по этому вопросу определенного мнения. Авторы полагают, что причиной такой позиции большинства респондентов является не только отсутствие полного представления о предлагаемой системе, но и нежелание брать на себя дополнительную большую работу, которая в настоящее время не находится в числе приоритетов многих руководителей ЛПУ [11].
Рассматривая вопросы вневедомственного регулирования качества психиатрической помощи, следует подчеркнуть общность проблем и задач, стоящих перед врачебным (медицинским) и пациентским сообществами.
По мнению А.В.Тихомирова, как медицинские общественные объединения, так и пациентские организации, не вполне жизнеспособны и не представляют (хотя и должны представлять) перед государством общество в целом. Дело в отсутствии и у тех и у других влияния на процессы, происходящие в сфере здравоохранения.
И медицинскому сообществу, и пациентскому сообществу необходимо в первую очередь определиться с границами идентичности. Медики не должны отмахиваться от защиты прав пациентов, а пациенты должны быть вооружены механизмом защиты своих прав не в ущерб правам медиков. Нужна разумная диверсификация интересов: у пациентов они одни, у медиков – другие, у остальных – третьи [36].
Повышение роли и медицинского сообщества, и пациентского сообщества требует их реальной институционализации. Тогда активное вовлечение пациентов и их родственников, а также экспертов, руководителей психиатрических учреждений, врачей и других специалистов, участвующих в оказании психиатрической помощи, в процесс ее планирования и оценки станут действенными вневедомственными регуляторами качества.
Сведения об авторе
Лиманкин Олег Васильевич – канд. мед. наук, глав. врач СПб ГУЗ ГПБ №1 им. П.П.Кащенко, гл. внештатный специалист-эксперт по психиатрии Росздравнадзора по Северо-Западному ФО РФ. E-mail: limankin@mail.ru
Список исп. литературыСкрыть список1. Анденко С.А. Профессиональное медицинское сообщество как элемент гражданского общества. http://mosclinici.ru/article/99/116291
2. Бомер Р. Подход к улучшению качества клинического обслуживания в США. Качество мед. помощи. 1996; 2: 38–41.
3. Былим И.А., Любов Е.Б. Пациенты и их близкие: оценка качества психиатрической помощи. Психич. здоровье. 2010; 8: 56–71.
4. Багненко С.Ф., Михайлов Л.А., Федотов В.А. Модель общественного здравоохранения в России. http://mosclinici.ru/article/99/115726
5. Вуори Хану В. Обеспечение качества медицинского обслуживания. ВОЗ: Копенгаген, 1985; с. 177.
6. Давидовский С.В. Оценка работы психиатрической службы с точки зрения потребителей. Соц. и клин. психиатрия. 2000; 10 (3): 68–72.
7. Денисенко Е. Без рычага. Эксперт Северо-Запад, 2009; с. 44.
8. Казаковцев Б.А. Развитие служб психического здоровья. Руководство для врачей. М.: ГЭОТАР–Медиа, 2009; с. 672.
9. Карлинг П.Дж. Возвращение в сообщество. Построение системы поддержки для людей с психиатрической инвалидностью. Пер. с англ. Киев: Сфера, 2001; с. 442.
10. Комаров Г.А., Архангельская Е.Ф., Комаров С.Г. Социальная ответственность лечебно-профилактического учреждения (к вопросу содержания и применения стандарта ISO/DIS 26 000). Здравоохранение. 2001; 2: 15–25.
11. Комаров Г.А., Архангельская Е.Ф., Комаров С.Г. Перцепции менеджмента медицинских организаций России по оценке ситуации в здравоохранении и по реформированию системы. Главный врач: хозяйство и право. 2011; 6: 17–23.
12. Левина Н.Б., Любов Е.Б. Оценка качества психиатрической помощи пациентами и их близкими. Матер. Общероссийской конференции «Взаимодействие специалистов в оказании помощи при психических расстройствах». М.: РОП, 2009; с. 160–1.
13. Лиманкин О.В. Планирование и организация психиатрической помощи с использованием системного подхода. XV Съезд психиатров России, 9–12 ноября 2010 г. Матер. съезда. М.: Медпрактика, 2010; с. 48–9.
14. Лиманкин О.В. Актуальные вопросы разработки региональных целевых программ развития психиатрической помощи. Психич здоровье. 2011; 12: 3–15.
15. Лиманкин О.В. Неинституциональные формы профессионального образования и качество психиатрической помощи. Обозрение психиатрии и мед. психологии им. В.М.Бехтерева. 2012; 2: 114–8.
16. Любов Е.Б. и др. Оценка больничными пациентами своих потребностей и удовлетворенности психиатрической помощью. Соц. и клин. психиатрия. 2012; 22 (4): 51–6.
17. Мельникова И.С. Развитие системы создания гарантий качества в здравоохранении. Качество мед. помощи. 1996; 2: 34–8.
18. Методика оценки субъективной удовлетворенности психически больных лечением в психиатрическом стационаре. Метод. рекомендации. Н.Б.Лутова, А.В.Борцов, В.Д.Вид. СПб.: НИПНИ им. В.М.Бехтерева. 2007; 17.
19. Михайлов Л.А., Ярыгин В.Н., Леонтьев В.К., Измеров Н.Ф. Как создать национальную медицинскую организацию? Главный врач: хозяйство и право. 2012; 5: 4–11.
20. Незнанов Н.Г., Кочорова Л.В., Вишняков Н.И., Борцов А.В. Организационная эволюция системы психиатрической помощи. СПб., 2006; с. 472.
21. Основные направления социально-экономического развития РФ на долгосрочную перспективу. Программа 2001 г. http://www.spprinfo.ru/content/rubr 6/rubr63.asp
22. Полуструктурированное интервью для оценки потребностей психосоциальных вмешательств у родственников психически больных. Метод. рекомендации. Н.М.Ривкина. Под ред. И.Я.Гуровича. М., 2009; с. 20.
23. Приказ Минздрава РФ и Федерального фонда ОМС от 24.10.1996 г. №363/77 «О совершенствовании контроля качества медицинской помощи населению Российской Федерации».
24. Психиатрическая помощь больным шизофренией. Клиническое руководство. Под ред. В.Н.Краснова, И.Я.Гуровича, В.Н.Мосолова и др. М.: Медпрактика–М., 2007; с. 260.
25. Руженская Е.В. Самооценка медицинским персоналом правовых, организационных, этических проблем психиатрической службы. Правовые и этические проблемы психиатрической помощи. Матер. научно-практической конференции. Под ред. В.С.Ястребова. М.: Юстицинформ, 2009; с. 160–1.
26. Семенова Н.В. Мнение врачей-психиатров об организации психиатрической помощи в России. Матер. научно-практической конференции к 100-летию кафедры психологии и наркологии СПб ГМУ им. акад. И.П.Павлова. СПб.: НИПНИ им. В.М.Бехтерева. 2010; с. 292–4.
27. Солохина Т.А. Теоретические проблемы обеспечения качества психиатрической помощи. Реформы службы психического здоровья. Под ред. В.С.Ястребова, В.Г.Ротштейна. М., 1997; с. 46–53.
28. Солохина Т.А. Участие родственников психически больных в оценке качества психиатрической помощи и ее совершенствовании. Психиатрия. 2004; 2 (8): 36–41.
29. Солохина Т.А. Современные подходы к обеспечению качества психиатрической помощи. Психич. здоровье. 2006; 3: 21–6.
30. Солохина Т.А. Роль медицинского персонала, психиатрических учреждений в развитии системы оценки качества оказываемой помощи: обоснование информативных критериев. Материалы Общероссийской конференции «Взаимодействие специалистов в оказании помощи при психических расстройствах». М.: РОП, 2009; с. 177–8.
31. Солохина Т.А., Шевченко Л.С. Вовлечение потребителей помощи в оценку ее качества и совершенствования. Материалы Общероссийской конференции «Реализация подпрограммы "Психические расстройства" Федеральной целевой программы "Предупреждение и борьба с социально-значимыми заболеваниями" (2007–2011)». М.: Медпрактика–М., 2008; с. 538–9.
32. Солохина Т.А., Шевченко Л.С. К выбору критериев оценки качества медицинской помощи: удовлетворенность персонала деятельностью психиатрического учреждения. XV Съезд психиатров России. М.: Медпрактика–М., 2010; с. 60.
33. Солохина Т.А., Шевченко Л.С., Сейку Ю.В. Удовлетворенность родственников больных стационарной помощью как один из критериев ее качества. XIII Съезд психиатров России. М.: Медпрактика, 2000; с. 35.
34. Сосновский А.Ю. Клинико-социологическое исследование деятельности психиатрических учреждений. Соц. и клин. психиатрия. 1995; 5 (1): 42–7.
35. Сторожакова Я.А., Уткин А.А., Степанова О.Н. Опыт применения качественного анализа по методу «обоснованной теории» в системе оказания психиатрической помощи. Матер. Общероссийской конференции «Взаимодействие специалистов в оказании помощи при психических расстройствах». М.: РОП, 2009; с. 178–9.
36. Тихомиров А.В. Хроники непроведенной реформы (ноябрь 2011). Главный врач: хозяйство и право. 2011; 9: 14–6.
37. Торникрофт Г., Танселла М. Матрица охраны психического здоровья. Пособие по совершенствованию служб. Пер. с англ. Киев: Сфера, 2000; с. 332.
38. Шевченко Л.С., Солохина Т.А. Готовность потребителей психиатрической помощи к ее оплате: результаты социологического опроса. XIV Съезд психиатров России. М.: Медпрактика–М., 2005; с. 91.
39. Энтони В., Коэн М., Фаркас М. Психиатрическая реабилитация. Пер с англ. Киев: Сфера, 2001; с. 280.
40. Ястребов В.С., Митина О.А. Социально-психологический портрет работающего в учреждениях психиатрического профиля специалиста. Журн. неврол. и психиатр. им. С.С.Корсакова. 2013; 1: 30–7.
41. Ястребов В.С., Митихин В.Г., Солохина Т.А., Михайлова И.И. Системно-ориентированная модель психосоциальной реабилитации. Журн. неврол. и психиатр. им. С.С.Корсакова. 2008; 108 (6): 4–10.
42. Ястребов В.С., Солохина Т.А. Основные положения концепции обеспечения качества психиатрической помощи. Журн. неврол. и психиатр. им. С.С.Корсакова. 2003; 103 (5): 4–10.
43. VIII (XXIV) Всероссийский Пироговский съезд врачей «20 лет реформ здравоохранения и уроки Пироговского движения». Главный врач: хозяйство и право. 2011; 9: 2–4.
44. Anthony WA, Cohen MR, Farkas MD. A psychiatric rehabilitation treatment program. Can I recognize one if I see one? Commun Ment Health J 1982; 18: 83–96.
45. Arrow K. Uncertainly and the Welfare Economics of Medical Care. Am Econom Rev 1963; 53: 941–73.
46. Aspy D, Roebuck F. Kids don’t learn from people they don’t like. Amherst: Human Resource Development Press 1977.
47. Bertolote JM. Quality assurance in mental health care. Treatment of mental disorders. Eds. N.Sartorius. Washington DC, London. WHO, American Psychiatric Press Inc. 1993; pp. 443–61.
6 ноября 2013
Количество просмотров: 2396


