Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
Психиатрия Психиатрия и психофармакотерапия им. П.Б. Ганнушкина
№04 2014
Оценка краткосрочных эффектов Афобазола у гериатрических больных с сочетанными психосоматическими заболеваниями №04 2014
Номера страниц в выпуске:46-51
Психосоматические заболевания являются первичной реакцией организма на конфликтное переживание, при этом больной о нем обычно не рассказывает, а только сообщает симптом/симптомы заболевания. В последние годы понятие о психосоматических заболеваниях расширено настолько, что в него включают ишемическую болезнь сердца (ИБС), гипертоническую болезнь (ГБ), язвенную болезнь желудка и двенадцатиперстной кишки, неспецифический язвенный колит, бронхиальную астму, ревматоидный артрит, нейродермит, псориаз, сахарный диабет и др..
Резюме. В статье даны определение, распространенность, особенности фармакотерапии психосоматических заболеваний у больных пожилого и старческого возраста. Приведены данные собственного исследования о краткосрочных эффектах Афобазола у пациентов старших возрастных групп с сочетанием ишемической болезни сердца и гипертонической болезни. Согласно полученным результатам назначение Афобазола повышало эффективность кардиологических лекарственных средств, отличалось безопасностью совместного применения, обеспечивало сокращение сроков пребывания в стационаре указанного контингента больных.
Ключевые слова: краткосрочные эффекты, Афобазол, гериатрические больные, психосоматические заболевания.
Evaluation of short-term effects Afobazol in geriatric patients with combined psychosomatic diseases
M.G.Melnik1, S.G.Kanorsky1, O.A.Bogochanova2, S.A.Trubchaninova2
1Kuban State Medical University, Ministry of health of Russia, Krasnodar;
2After Professor V.K.Krasovitov Regional Clinical Hospital for War Veterans, Ministry of health Krasnodar region, Krasnodar
Summary. The article presents the definition, prevalence, particularities of pharmacotherapy for patients of older age with psychosomatic disorders. This article represents the data of research on short-term effects of Afobszole in older patients with coronary heart disease and hypertension. According to the results, Afobazole administration increased the effectiveness of cardiac drugs, was safe in combination therapy and reduced the length of hospital stay.
Key words: short-term effects, Afobazol, geriatric patients, psychosomatic diseases.
Психосоматические заболевания являются первичной реакцией организма на конфликтное переживание, при этом больной о нем обычно не рассказывает, а только сообщает симптом/симптомы заболевания [1]. В последние годы понятие о психосоматических заболеваниях расширено настолько, что в него включают ишемическую болезнь сердца (ИБС), гипертоническую болезнь (ГБ), язвенную болезнь желудка и двенадцатиперстной кишки, неспецифический язвенный колит, бронхиальную астму, ревматоидный артрит, нейродермит, псориаз, сахарный диабет и др. [2].
По данным Всемирной организации здравоохранения, среди пациентов, наблюдающихся у врачей общей практики, доля больных с психосоматическими заболеваниями составляет 38–42%, из них большая часть представлена лицами пожилого/старческого возраста, и согласно прогнозу количество таких пациентов к 2020 г. возрастет вдвое [3–5].
Высокую распространенность психосоматических заболеваний в геронтологической практике можно объяснить тем, что у больных «второй половины жизни», проходящих физиологическую перестройку организма, перед лицом кризисных ситуаций, которые несет с собой старение (проблема снижения физической продуктивности, «разделения» поколений, окончания профессиональной деятельности, «взгляд в прошлое» и др.), откладывается или становится невозможным достижение успеха в самореализации. Последнее, как известно, находится в тесной связи с физическим самочувствием и здоровьем человека [6].
Основой для развития психосоматических расстройств является хроническая вегетативно-гуморальная активация, во многом обусловленная наличием тревоги [2]. Тревога – центральный элемент в механизме формирования психического стресса [7]. Именно ее клинические проявления (беспокойство, страх, мышечное напряжение, дрожь, нарушения сна и др.) часто встречаются в общей врачебной практике – у 25% пациентов и более, обращающихся за помощью по поводу заболеваний внутренних органов [8]. При этом усиление тревоги у данных больных, как правило, сопровождается увеличением числа соматических жалоб [9]. Кроме того, с тревожной симптоматикой протекает до 70% всех клинических случаев депрессии [8], что существенно усложняет терапевтическую тактику.
При лечении тревожных расстройств у пациентов старших возрастных групп с психосоматическими заболеваниями необходимо учитывать следующие особенности. Во-первых, многочисленные морфофункциональные изменения стареющего организма (снижение перистальтики кишечника, уровня сывороточного альбумина, прогрессирование атрофических процессов в паренхиме печени, уменьшение количества функционирующих нефронов, снижение почечного кровотока, мышечной массы, внутриклеточной жидкости и пр.), которые способствуют более частому развитию побочных эффектов препаратов, лекарственным интоксикациям. Применительно к группе анксиолитических лекарственных средств это особенно характерно для бензодиазепиновых транквилизаторов [10]. Во-вторых, необходимо помнить о лекарственных взаимодействиях, поскольку гериатрический больной – это прежде всего пациент с полиорганной патологией, получающий разноплановую медикаментозную терапию.
В данной клинической ситуации наиболее опасным представляется использование тех же бензодиазепиновых транквилизаторов, так как они взаимодействуют со многими препаратами, применяющимися в общей терапии и особенно кардиологии – a-адреномиметиками, a-адреноблокаторами, b-адреноблокаторами, блокаторами медленных кальциевых каналов, ингибиторами ангиотензинпревращающего фермента и др. [11]. В-третьих, нужно назначать препараты, не усугубляющие и без того сниженное качество жизни лиц пожилого и старческого возраста, т.е. не обладающие «поведенческой токсичностью», не вызывающие психической и физической зависимости, синдрома «отмены», без нежелательных системных эффектов, присущих бензодиазепиновым транквилизаторам, трициклическим антидепрессантам и некоторым современным антидепрессантам [2].
В связи с этим представляется актуальной оценка эффективности лекарственной терапии психосоматических заболеваний у больных пожилого и старческого возраста при применении небензодиазепинового анксиолитика Афобазола, лишенного седативного, миорелаксантного, противосудорожного эффектов, проявлений «поведенческой токсичности», не вызывающего лекарственной зависимости, синдрома «отмены», обладающего умеренным активирующим действием [12].
Цель работы – изучить эффективность антиангинальной, антиаритмической и антигипертензивной терапии у гериатрических пациентов с сочетанными психосоматическими заболеваниями (ИБС, ГБ) на фоне сопутствующего приема небензодиазепинового анксиолитика Афобазола.
У всех обследованных пациентов имелись сочетанные кардиологические психосоматические заболевания (табл. 1) – стабильная стенокардия напряжения (II функциональный класс – 55,9%, III функциональный класс – 44,1%), разные сердечные аритмии (на каждого больного в среднем приходилось по 2,5±1,2 формы нарушений ритма сердца), ГБ III стадии, сопровождавшиеся повышенной тревожностью, беспокойством, раздражительностью.
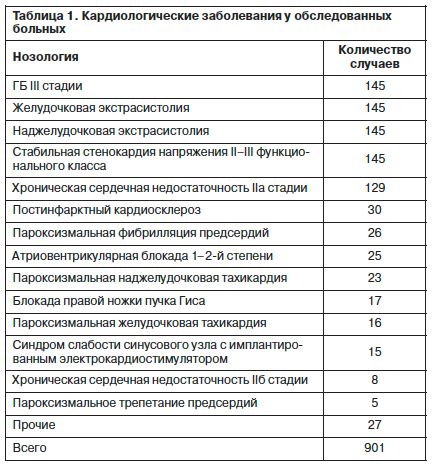
В среднем у обследованных пациентов были диагностированы 6,2±0,7 кардиологических заболеваний на больного, что свидетельствовало о тяжести их состояния и необходимости тщательного подбора лекарственной терапии.
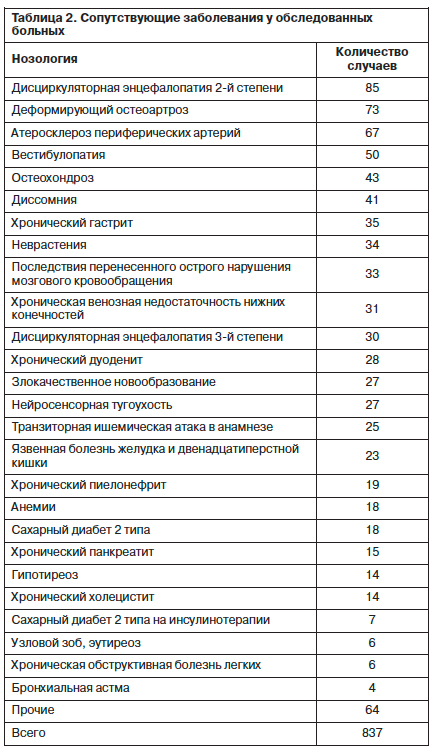
Кроме того, у всех пациентов, включенных в исследование, отмечались сопутствующие заболевания (табл. 2), при этом средняя частота экстракардиальной патологии составляла 5,8±0,4 заболевания на больного, что дополнительно усугубляло их полиморбидный фон. Чаще встречалась патология нервной системы (40,7%) и желудочно-кишечного тракта (15,9%).
Перед включением пациентов в исследование в каждом случае выполнялась эхокардиография на ультразвуковом аппарате «Toshiba Aplio MX» (Япония) в соответствии с рекомендациями Европейской эхокардиографической ассоциации и Американского эхокардиографического общества с определением общепринятых параметров [13].
Перед началом и в ходе проведения исследования при
необходимости регистрировалась электрокардиограмма (ЭКГ) в 12 отведениях на аппарате «Shiller Cardiovit
CH-6340» (Швейцария).
Критерии исключения из исследования:
• синдром Вольфа–Паркинсона–Уайта;
• постоянная форма фибрилляции предсердий;
• блокада левой ножки пучка Гиса;
• выраженная гипертрофия левого желудочка (толщина задней стенки левого желудочка и/или межжелудочковой перегородки 14 мм и более);
• исходная депрессия сегмента SТ на 1 мм и более;
• прием Афобазола в течение 3 мес до госпитализации;
• регулярный прием других психофармакологических препаратов.
Пациентов рандомизировали методом конвертов в 2 группы лечения, сопоставимые по демографическим и клиническим показателям:
• 1-я группа – основная (n=75), в которой больные принимали селективный небензодиазепиновый анксиолитик Афобазол по 10 мг 3 раза в день после еды в течение всего периода пребывания в стационаре на фоне проведения антиангинальной, антиаритмической, антигипертензивной терапии в соответствии с действующими рекомендациями;
• 2-я группа – контрольная (n=70), в которой пациенты получали стандартную терапию сердечно-сосудистых заболеваний, а для купирования тревожных расстройств в режиме «по требованию» им советовали принимать бензодиазепиновый анксиолитик Феназепам по 0,5 мг внутрь или комбинированные препараты, содержащие барбитураты, – Корвалол/Валокордин по 20 капель внутрь.Критериями эффективности проводимого лечения служили:
• клинические данные;
• показатели бифункционального мониторирования электрокардиограммы (холтеровского мониторирования электрокардиограммы – ХМ ЭКГ) и артериального давления (суточного мониторирования артериального давления – СМАД) с использованием аппарата «Кардиотехника-04-АД-3(М)» (Россия) по стандартной методике с анализом частоты, характера сердечного ритма, эпизодов ишемии [14], уровня и характера колебания артериального давления (АД) в дневные и ночные часы [15]. Данное исследование выполнялось через день после поступления в стационар и за сутки перед выпиской. Пациенты вели дневники, в которых регистрировали каждый приступ ангинозной боли в груди. За ишемию миокарда по данным ХМ ЭКГ принимали горизонтальную или косонисходящую депрессию сегмента SТ на 1 мм и более, имеющую постепенное начало и окончание, длительностью не менее 1 мин [14].
Наличие артериальной гипертензии по результатам СМАД констатировали при среднесуточном АД 130/80 мм рт. ст. и более, среднедневном АД – 135/85 мм рт. ст. и более, средненочном АД – 120/70 мм рт. ст. и более [16].
Для статистической обработки материала использовали пакет прикладных программ «Microsoft Excel» и «Statistica 6.0» для «Windows» (StatSoft. Inc.). Вычисляли среднюю арифметическую (М), ошибку средней арифметической (m), t-критерий Стьюдента для сравнения количественных признаков в 2 группах, критерий хи-квадрат (c2) для сравнения качественных признаков в 2 группах. Различия признавали достоверными при p<0,05.
Существенное уменьшение субъективных проявлений ишемии миокарда у пациентов, получавших Афобазол, подтверждалось данными ХМ ЭКГ в виде более выраженного уменьшения количества и продолжительности эпизодов болевой и безболевой ишемии миокарда за сутки в сравнении с пациентами контрольной группы (табл. 3). Так, в динамике в основной группе указанные ишемические эпизоды регистрировались достоверно реже в 1,2 раза (p<0,05), а их длительность была достоверно меньше в 2,1 раза (p<0,05) по сравнению с контролем.
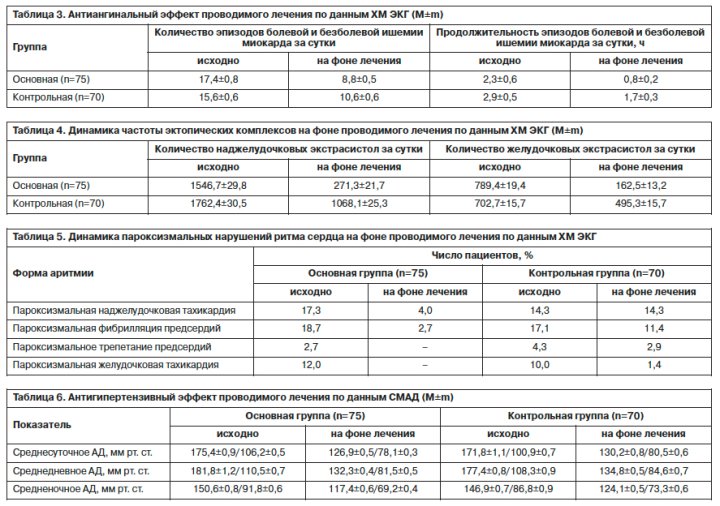
На фоне проводимой терапии количество наджелудочковых экстрасистол за сутки по данным ХМ ЭКГ (табл. 4) в динамике в основной группе достоверно (p<0,05) сокращалось в 5,7 раза, что в 3,6 раза (р<0,05) больше, чем в контрольной, а желудочковых экстрасистол достоверно (р<0,05) уменьшалось в 4,9 раза, что в 3,5 раза (р<0,05) сильнее по сравнению с контрольной группой. Также согласно результатам ХМ ЭКГ в динамике в основной группе по сравнению с контрольной достоверно реже регистрировались пароксизмы наджелудочковой тахикардии (в 3,6 раза; p<0,05), фибрилляции предсердий (в 4,2 раза; p<0,05) (табл. 5). Кроме того, у пациентов, получавших Афобазол, при повторном ХМ ЭКГ не отмечалось пароксизмов трепетания предсердий и желудочковой тахикардии, тогда как в контрольной группе они были зафиксированы у 2,9% и 1,4% пациентов соответственно.
Возможность изучения динамики АД и его оценка у пациентов с выраженными нарушениями ритма сердца ранее активно обсуждалась [17, 18]. В настоящее время у них признается возможной точная оценка уровня АД по данным автоматических измерений, в том числе при СМАД [17, 19, 20].
Результаты нашего исследования показали, что у больных основной группы достигался лучший контроль АД, чем у пациентов, которые не получали Афобазол (табл. 6). Так, среднесуточное АД в основной группе оказалось достоверно ниже на 3,3/2,4 мм рт. ст. (p<0,05), среднедневное АД – на 2,5/3,1 мм рт. ст. (p<0,05), средненочное АД – на 6,7/4,1 мм рт. ст. (p<0,05) по сравнению с контрольной группой.
Помимо достоверно большей выраженности антиангинального, антиаритмического, антигипертензивного эффектов терапии у больных основной группы также наблюдалось достоверно более раннее их развитие. Как следует из табл. 7, стойкий антиангинальный эффект в основной группе наступал быстрее, чем в контрольной, в 1,4 раза, антиаритмический – в 1,5 раза, антигипертензивный – в 1,3 раза.
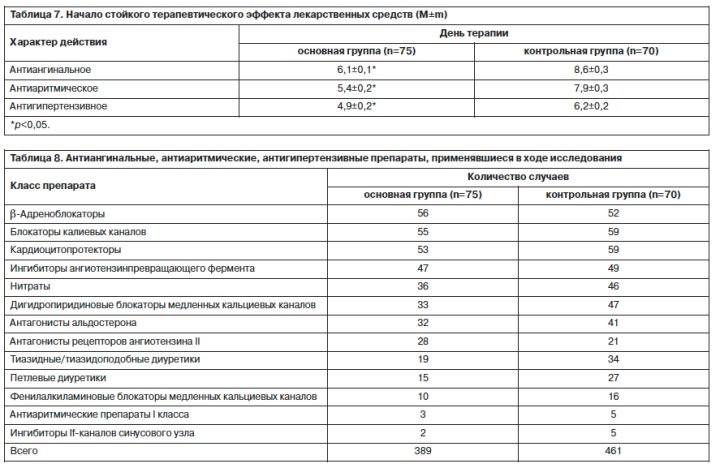
Кроме того, при анализе схем терапии для коррекции АД, ритма сердца, ишемических эпизодов (табл. 8) было выявлено, что пациенты, получавшие Афобазол, демонстрировали более высокую результативность лечения на фоне меньшего количества принимаемых лекарственных средств в течение дня – 5,2±0,5 против 6,6±0,4 у больных контрольной группы (p<0,05). С одной стороны, это уменьшает риск развития лекарственных взаимодействий, появления нежелательных эффектов, а с другой – повышает приверженность пациентов лечению.
Возможным объяснением полученных в ходе нашего исследования данных по краткосрочным эффектам Афобазола (повышение эффективности антиангинальной, антиаритмической, антигипертензивной терапии) у гериатрических пациентов с сочетанными психосоматическими заболеваниями следует считать центральный механизм действия препарата – восстановление возникающего при хроническом стрессе снижения аффинитета ГАМК-бензодиазепин-рецепторного комплекса. Это приводит к восстановлению естественных противотревожных механизмов и блокированию избыточного распространения процесса возбуждения. В итоге исчезает гипервозбудимость нейронов, что клинически проявляется в снижении психической и вегетативной активации [21], имеющих большое значение в развитии психосоматических заболеваний. Поэтому у пациентов, принимавших Афобазол, мы наблюдали одновременное улучшение соматического статуса и уменьшение тревожной симптоматики (рис. 2), что было обусловлено купированием психовегетативного дисбаланса.
Анксиолитический эффект Афобазола, представленный на рис. 2 (уменьшение дрожи во всем теле и чувства тревоги в сравнении с контрольной группой в 1,3 раза, p<0,05; раздражительности, беспокойства, нарушений сна – в 1,4 раза, p<0,05; страха – в 1,5 раза, p<0,05), оказывал положительное влияние и на течение сопутствующих заболеваний, многие из которых также являются психосоматическими. Вероятно, это способствовало сокращению сроков госпитализации у больных основной группы – 12,1±0,3 дня против 15,3±0,5 дня в контрольной группе (p<0,05), поскольку в учреждениях геронтологического профиля удлинение времени пребывания пациентов в стационаре во многом обусловлено состоянием их коморбидного фона.
Клинически значимых побочных эффектов, требовавших отмены Афобазола, в ходе исследования зарегистрировано не было.
• достоверно более выраженные и быстрее развивающиеся антиангинальный, антиаритмический, антигипертензивный эффекты стандартного лечения;
• уменьшение количества применяемых кардиологических препаратов, что снижает риск развития побочных эффектов, обеспечивает повышение приверженности пациентов лечению;
• благоприятный профиль безопасности при сочетании с разными лекарственными средствами;
• уменьшение количества койко-дней, проведенных пациентами в стационаре.
Канорский Сергей Григорьевич – д-р мед. наук, проф., зав. каф. терапии №2 фак. повышения квалификации и профессиональной переподготовки специалистов ГБОУ ВПО Кубанский государственный медицинский университет Минздрава России, Краснодар;
Богочанова Ольга Александровна – врач-кардиолог кардиологического отд-ния №2 ГБУЗ Краевой клинический госпиталь для ветеранов войн им. проф. В.К.Красовитова Минздрава Краснодарского края, Краснодар;
Трубчанинова Светлана Алексеевна – врач-кардиолог кардиологического отд-ния №2 ГБУЗ Краевой клинический госпиталь для ветеранов войн им. проф. В.К.Красовитова Минздрава Краснодарского края, Краснодар
Ключевые слова: краткосрочные эффекты, Афобазол, гериатрические больные, психосоматические заболевания.
Evaluation of short-term effects Afobazol in geriatric patients with combined psychosomatic diseases
M.G.Melnik1, S.G.Kanorsky1, O.A.Bogochanova2, S.A.Trubchaninova2
1Kuban State Medical University, Ministry of health of Russia, Krasnodar;
2After Professor V.K.Krasovitov Regional Clinical Hospital for War Veterans, Ministry of health Krasnodar region, Krasnodar
Summary. The article presents the definition, prevalence, particularities of pharmacotherapy for patients of older age with psychosomatic disorders. This article represents the data of research on short-term effects of Afobszole in older patients with coronary heart disease and hypertension. According to the results, Afobazole administration increased the effectiveness of cardiac drugs, was safe in combination therapy and reduced the length of hospital stay.
Key words: short-term effects, Afobazol, geriatric patients, psychosomatic diseases.
Психосоматические заболевания являются первичной реакцией организма на конфликтное переживание, при этом больной о нем обычно не рассказывает, а только сообщает симптом/симптомы заболевания [1]. В последние годы понятие о психосоматических заболеваниях расширено настолько, что в него включают ишемическую болезнь сердца (ИБС), гипертоническую болезнь (ГБ), язвенную болезнь желудка и двенадцатиперстной кишки, неспецифический язвенный колит, бронхиальную астму, ревматоидный артрит, нейродермит, псориаз, сахарный диабет и др. [2].
По данным Всемирной организации здравоохранения, среди пациентов, наблюдающихся у врачей общей практики, доля больных с психосоматическими заболеваниями составляет 38–42%, из них большая часть представлена лицами пожилого/старческого возраста, и согласно прогнозу количество таких пациентов к 2020 г. возрастет вдвое [3–5].
Высокую распространенность психосоматических заболеваний в геронтологической практике можно объяснить тем, что у больных «второй половины жизни», проходящих физиологическую перестройку организма, перед лицом кризисных ситуаций, которые несет с собой старение (проблема снижения физической продуктивности, «разделения» поколений, окончания профессиональной деятельности, «взгляд в прошлое» и др.), откладывается или становится невозможным достижение успеха в самореализации. Последнее, как известно, находится в тесной связи с физическим самочувствием и здоровьем человека [6].
Основой для развития психосоматических расстройств является хроническая вегетативно-гуморальная активация, во многом обусловленная наличием тревоги [2]. Тревога – центральный элемент в механизме формирования психического стресса [7]. Именно ее клинические проявления (беспокойство, страх, мышечное напряжение, дрожь, нарушения сна и др.) часто встречаются в общей врачебной практике – у 25% пациентов и более, обращающихся за помощью по поводу заболеваний внутренних органов [8]. При этом усиление тревоги у данных больных, как правило, сопровождается увеличением числа соматических жалоб [9]. Кроме того, с тревожной симптоматикой протекает до 70% всех клинических случаев депрессии [8], что существенно усложняет терапевтическую тактику.
При лечении тревожных расстройств у пациентов старших возрастных групп с психосоматическими заболеваниями необходимо учитывать следующие особенности. Во-первых, многочисленные морфофункциональные изменения стареющего организма (снижение перистальтики кишечника, уровня сывороточного альбумина, прогрессирование атрофических процессов в паренхиме печени, уменьшение количества функционирующих нефронов, снижение почечного кровотока, мышечной массы, внутриклеточной жидкости и пр.), которые способствуют более частому развитию побочных эффектов препаратов, лекарственным интоксикациям. Применительно к группе анксиолитических лекарственных средств это особенно характерно для бензодиазепиновых транквилизаторов [10]. Во-вторых, необходимо помнить о лекарственных взаимодействиях, поскольку гериатрический больной – это прежде всего пациент с полиорганной патологией, получающий разноплановую медикаментозную терапию.
В данной клинической ситуации наиболее опасным представляется использование тех же бензодиазепиновых транквилизаторов, так как они взаимодействуют со многими препаратами, применяющимися в общей терапии и особенно кардиологии – a-адреномиметиками, a-адреноблокаторами, b-адреноблокаторами, блокаторами медленных кальциевых каналов, ингибиторами ангиотензинпревращающего фермента и др. [11]. В-третьих, нужно назначать препараты, не усугубляющие и без того сниженное качество жизни лиц пожилого и старческого возраста, т.е. не обладающие «поведенческой токсичностью», не вызывающие психической и физической зависимости, синдрома «отмены», без нежелательных системных эффектов, присущих бензодиазепиновым транквилизаторам, трициклическим антидепрессантам и некоторым современным антидепрессантам [2].
В связи с этим представляется актуальной оценка эффективности лекарственной терапии психосоматических заболеваний у больных пожилого и старческого возраста при применении небензодиазепинового анксиолитика Афобазола, лишенного седативного, миорелаксантного, противосудорожного эффектов, проявлений «поведенческой токсичности», не вызывающего лекарственной зависимости, синдрома «отмены», обладающего умеренным активирующим действием [12].
Цель работы – изучить эффективность антиангинальной, антиаритмической и антигипертензивной терапии у гериатрических пациентов с сочетанными психосоматическими заболеваниями (ИБС, ГБ) на фоне сопутствующего приема небензодиазепинового анксиолитика Афобазола.
Материалы и методы
В исследование включены 145 больных (женщины – 67,6%), проходивших лечение в кардиологическом отделении №2 ГБУЗ Краевой клинический госпиталь для ветеранов войн им. проф. В.К.Красовитова Минздрава Краснодарского края с марта по июнь 2014 г. Средний возраст пациентов составлял 81,5±0,5 года. Доля больных в возрасте 75 лет и старше составляла 80,7%.У всех обследованных пациентов имелись сочетанные кардиологические психосоматические заболевания (табл. 1) – стабильная стенокардия напряжения (II функциональный класс – 55,9%, III функциональный класс – 44,1%), разные сердечные аритмии (на каждого больного в среднем приходилось по 2,5±1,2 формы нарушений ритма сердца), ГБ III стадии, сопровождавшиеся повышенной тревожностью, беспокойством, раздражительностью.

В среднем у обследованных пациентов были диагностированы 6,2±0,7 кардиологических заболеваний на больного, что свидетельствовало о тяжести их состояния и необходимости тщательного подбора лекарственной терапии.
Кроме того, у всех пациентов, включенных в исследование, отмечались сопутствующие заболевания (табл. 2), при этом средняя частота экстракардиальной патологии составляла 5,8±0,4 заболевания на больного, что дополнительно усугубляло их полиморбидный фон. Чаще встречалась патология нервной системы (40,7%) и желудочно-кишечного тракта (15,9%).

Перед включением пациентов в исследование в каждом случае выполнялась эхокардиография на ультразвуковом аппарате «Toshiba Aplio MX» (Япония) в соответствии с рекомендациями Европейской эхокардиографической ассоциации и Американского эхокардиографического общества с определением общепринятых параметров [13].
Перед началом и в ходе проведения исследования при
необходимости регистрировалась электрокардиограмма (ЭКГ) в 12 отведениях на аппарате «Shiller Cardiovit
CH-6340» (Швейцария).
Критерии исключения из исследования:
• синдром Вольфа–Паркинсона–Уайта;
• постоянная форма фибрилляции предсердий;
• блокада левой ножки пучка Гиса;
• выраженная гипертрофия левого желудочка (толщина задней стенки левого желудочка и/или межжелудочковой перегородки 14 мм и более);
• исходная депрессия сегмента SТ на 1 мм и более;
• прием Афобазола в течение 3 мес до госпитализации;
• регулярный прием других психофармакологических препаратов.

Пациентов рандомизировали методом конвертов в 2 группы лечения, сопоставимые по демографическим и клиническим показателям:
• 1-я группа – основная (n=75), в которой больные принимали селективный небензодиазепиновый анксиолитик Афобазол по 10 мг 3 раза в день после еды в течение всего периода пребывания в стационаре на фоне проведения антиангинальной, антиаритмической, антигипертензивной терапии в соответствии с действующими рекомендациями;
• 2-я группа – контрольная (n=70), в которой пациенты получали стандартную терапию сердечно-сосудистых заболеваний, а для купирования тревожных расстройств в режиме «по требованию» им советовали принимать бензодиазепиновый анксиолитик Феназепам по 0,5 мг внутрь или комбинированные препараты, содержащие барбитураты, – Корвалол/Валокордин по 20 капель внутрь.Критериями эффективности проводимого лечения служили:
• клинические данные;
• показатели бифункционального мониторирования электрокардиограммы (холтеровского мониторирования электрокардиограммы – ХМ ЭКГ) и артериального давления (суточного мониторирования артериального давления – СМАД) с использованием аппарата «Кардиотехника-04-АД-3(М)» (Россия) по стандартной методике с анализом частоты, характера сердечного ритма, эпизодов ишемии [14], уровня и характера колебания артериального давления (АД) в дневные и ночные часы [15]. Данное исследование выполнялось через день после поступления в стационар и за сутки перед выпиской. Пациенты вели дневники, в которых регистрировали каждый приступ ангинозной боли в груди. За ишемию миокарда по данным ХМ ЭКГ принимали горизонтальную или косонисходящую депрессию сегмента SТ на 1 мм и более, имеющую постепенное начало и окончание, длительностью не менее 1 мин [14].
Наличие артериальной гипертензии по результатам СМАД констатировали при среднесуточном АД 130/80 мм рт. ст. и более, среднедневном АД – 135/85 мм рт. ст. и более, средненочном АД – 120/70 мм рт. ст. и более [16].
Для статистической обработки материала использовали пакет прикладных программ «Microsoft Excel» и «Statistica 6.0» для «Windows» (StatSoft. Inc.). Вычисляли среднюю арифметическую (М), ошибку средней арифметической (m), t-критерий Стьюдента для сравнения количественных признаков в 2 группах, критерий хи-квадрат (c2) для сравнения качественных признаков в 2 группах. Различия признавали достоверными при p<0,05.
Результаты и обсуждение
К концу лечения в стационаре среднее количество ангинозных приступов за сутки в основной группе сократилось на 81,4% (рис. 1), что достоверно чаще, чем в контрольной группе, – на 51,1% (p<0,05).Существенное уменьшение субъективных проявлений ишемии миокарда у пациентов, получавших Афобазол, подтверждалось данными ХМ ЭКГ в виде более выраженного уменьшения количества и продолжительности эпизодов болевой и безболевой ишемии миокарда за сутки в сравнении с пациентами контрольной группы (табл. 3). Так, в динамике в основной группе указанные ишемические эпизоды регистрировались достоверно реже в 1,2 раза (p<0,05), а их длительность была достоверно меньше в 2,1 раза (p<0,05) по сравнению с контролем.

На фоне проводимой терапии количество наджелудочковых экстрасистол за сутки по данным ХМ ЭКГ (табл. 4) в динамике в основной группе достоверно (p<0,05) сокращалось в 5,7 раза, что в 3,6 раза (р<0,05) больше, чем в контрольной, а желудочковых экстрасистол достоверно (р<0,05) уменьшалось в 4,9 раза, что в 3,5 раза (р<0,05) сильнее по сравнению с контрольной группой. Также согласно результатам ХМ ЭКГ в динамике в основной группе по сравнению с контрольной достоверно реже регистрировались пароксизмы наджелудочковой тахикардии (в 3,6 раза; p<0,05), фибрилляции предсердий (в 4,2 раза; p<0,05) (табл. 5). Кроме того, у пациентов, получавших Афобазол, при повторном ХМ ЭКГ не отмечалось пароксизмов трепетания предсердий и желудочковой тахикардии, тогда как в контрольной группе они были зафиксированы у 2,9% и 1,4% пациентов соответственно.
Возможность изучения динамики АД и его оценка у пациентов с выраженными нарушениями ритма сердца ранее активно обсуждалась [17, 18]. В настоящее время у них признается возможной точная оценка уровня АД по данным автоматических измерений, в том числе при СМАД [17, 19, 20].
Результаты нашего исследования показали, что у больных основной группы достигался лучший контроль АД, чем у пациентов, которые не получали Афобазол (табл. 6). Так, среднесуточное АД в основной группе оказалось достоверно ниже на 3,3/2,4 мм рт. ст. (p<0,05), среднедневное АД – на 2,5/3,1 мм рт. ст. (p<0,05), средненочное АД – на 6,7/4,1 мм рт. ст. (p<0,05) по сравнению с контрольной группой.
Помимо достоверно большей выраженности антиангинального, антиаритмического, антигипертензивного эффектов терапии у больных основной группы также наблюдалось достоверно более раннее их развитие. Как следует из табл. 7, стойкий антиангинальный эффект в основной группе наступал быстрее, чем в контрольной, в 1,4 раза, антиаритмический – в 1,5 раза, антигипертензивный – в 1,3 раза.

Кроме того, при анализе схем терапии для коррекции АД, ритма сердца, ишемических эпизодов (табл. 8) было выявлено, что пациенты, получавшие Афобазол, демонстрировали более высокую результативность лечения на фоне меньшего количества принимаемых лекарственных средств в течение дня – 5,2±0,5 против 6,6±0,4 у больных контрольной группы (p<0,05). С одной стороны, это уменьшает риск развития лекарственных взаимодействий, появления нежелательных эффектов, а с другой – повышает приверженность пациентов лечению.
Возможным объяснением полученных в ходе нашего исследования данных по краткосрочным эффектам Афобазола (повышение эффективности антиангинальной, антиаритмической, антигипертензивной терапии) у гериатрических пациентов с сочетанными психосоматическими заболеваниями следует считать центральный механизм действия препарата – восстановление возникающего при хроническом стрессе снижения аффинитета ГАМК-бензодиазепин-рецепторного комплекса. Это приводит к восстановлению естественных противотревожных механизмов и блокированию избыточного распространения процесса возбуждения. В итоге исчезает гипервозбудимость нейронов, что клинически проявляется в снижении психической и вегетативной активации [21], имеющих большое значение в развитии психосоматических заболеваний. Поэтому у пациентов, принимавших Афобазол, мы наблюдали одновременное улучшение соматического статуса и уменьшение тревожной симптоматики (рис. 2), что было обусловлено купированием психовегетативного дисбаланса.

Анксиолитический эффект Афобазола, представленный на рис. 2 (уменьшение дрожи во всем теле и чувства тревоги в сравнении с контрольной группой в 1,3 раза, p<0,05; раздражительности, беспокойства, нарушений сна – в 1,4 раза, p<0,05; страха – в 1,5 раза, p<0,05), оказывал положительное влияние и на течение сопутствующих заболеваний, многие из которых также являются психосоматическими. Вероятно, это способствовало сокращению сроков госпитализации у больных основной группы – 12,1±0,3 дня против 15,3±0,5 дня в контрольной группе (p<0,05), поскольку в учреждениях геронтологического профиля удлинение времени пребывания пациентов в стационаре во многом обусловлено состоянием их коморбидного фона.
Клинически значимых побочных эффектов, требовавших отмены Афобазола, в ходе исследования зарегистрировано не было.
Выводы
Включение небензодиазепинового анксиолитика Афобазола в комплексную терапию сочетанных психосоматических заболеваний (ИБС, ГБ) у гериатрических больных обеспечивает:• достоверно более выраженные и быстрее развивающиеся антиангинальный, антиаритмический, антигипертензивный эффекты стандартного лечения;
• уменьшение количества применяемых кардиологических препаратов, что снижает риск развития побочных эффектов, обеспечивает повышение приверженности пациентов лечению;
• благоприятный профиль безопасности при сочетании с разными лекарственными средствами;
• уменьшение количества койко-дней, проведенных пациентами в стационаре.
Сведения об авторах
Мельник Мария Григорьевна – канд. мед. наук, ассистент каф. терапии №2 фак. повышения квалификации и профессиональной переподготовки специалистов ГБОУ ВПО Кубанский государственный медицинский университет Минздрава России, Краснодар. E-mail: melnik1940@mail.ruКанорский Сергей Григорьевич – д-р мед. наук, проф., зав. каф. терапии №2 фак. повышения квалификации и профессиональной переподготовки специалистов ГБОУ ВПО Кубанский государственный медицинский университет Минздрава России, Краснодар;
Богочанова Ольга Александровна – врач-кардиолог кардиологического отд-ния №2 ГБУЗ Краевой клинический госпиталь для ветеранов войн им. проф. В.К.Красовитова Минздрава Краснодарского края, Краснодар;
Трубчанинова Светлана Алексеевна – врач-кардиолог кардиологического отд-ния №2 ГБУЗ Краевой клинический госпиталь для ветеранов войн им. проф. В.К.Красовитова Минздрава Краснодарского края, Краснодар
Список исп. литературыСкрыть список1. Пезешкиан Н. Психосоматика и позитивная психотерапия. Пер. с нем. Носсрат Пезешкиан. 2-е изд. М.: Ин-т позитивной психотерапии, 2006, 464 с.
2. Сидоров П.И., Соловьев А.Г., Новикова И.А. Психосоматическая медицина. Рук-во для врачей. Под ред. П.И.Сидорова. М.: МЕДпресс-информ, 2006, 568 с.
3. Вейн А.М. Стресс, депрессия и психосоматические заболевания. М.: Изд-во фармацевтической группы Servier, 2003; с. 7.
4. Бекоева Д.Д. Особенности психосоматического исследования. Вестн. Моск. гос. гуманитарного ун-та им. М.А.Шолохова. 2010; 2; с. 87–92.
5. World Health Organization. Preventing and managing the global epidemic. Report of the WHO consultation on obesity. 3–5 June 1997. Geneva: WHO, 1998; p. 68.
6. Любан-Плоцца Б., Пельдингер В., Крегер Ф. и др. Психосоматические расстройства в общей медицинской практике. СПб.: Изд-во СПб. НИПНИ им. В.М.Бехтерева, 2000, 287 с.
7. Takeichi M, Sato T, Takefu M. Studies on then psychosomatic functioning of ill-health according to Eastern and Western medicine 6. Psychosomatic characteristics of anxiety and depression. Am J Clin Med 2001; 29 (2): 247–64.
8. Приходько В.Ю., Редько Л.А., Масленникова Н.А. Коррекция психосоматических расстройств в практике терапевта. Новости медицины и фармации. 2008; 4 (235): 18–20.
9. Шатенштейн А.А. Роль тревожно-депрессивных нарушений в генезе психосоматических заболеваний. Неврология, нейропсихиатрия, психосоматика. 2013; 3: 28–31.
10. Шишкин А.Н., Петрова Н.Н., Слепых Л.А. Гериатрия. М.: Академия, 2008, 192 с.
11. Мосолов С.Н. Основы психофармакотерапии. М.: Медицина, 1996, 282 с.
12. Смулевич А.Б., Андрющенко А.В., Романов Д.В. Психофармакотерапия тревожных расстройств пограничного уровня (сравнительное исследование анксиолитического эффекта Афобазола и оксазепама у больных с расстройствами адаптации и генерализованным тревожным расстройством). РМЖ. 2006; 14 (9): 1–6.
13. Lang RM, Bierig M, Devereux RB et al. Recommendations for chamber quantification. Eur J Echocardiography 2006; 7: 79–108.
14. Национальные российские рекомендации по применению методики холтеровского мониторирования в клинической практике. Рос. кардиол. журн. 2014; 2 (106): 6–71.
15. O’Brien E, Atkinsb N, Stergiou G et al. European Society of Hypertension International Protocol revision 2010 for the validation of blood pressure measuring devices in adults. Blood Pressure Monitoring 2010; 15: 23–38.
16. Чазова И.Е., Ратова Л.Г., Бойцов С.А., Небиеридзе Д.В. Диагностика и лечение артериальной гипертензии (Рекомендации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов). Системные гипертензии. 2010; 3: 5–26.
17. Рычков А.Ю., Колычева О.В. Особенности длительного мониторирования артериального давления у пациентов с постоянной формой фибрилляции предсердий. Вестн. аритмологии. 2004; 37: 39–42.
18. Beevers G, Lip GYH, O’Brien E. Blood pressure measurement. Part I: Sphygmomanometry: factors common to all techniques. BMJ 2001; 322: 981–5.
19. Lip GY, Zarifis J, Beevers M, Beevers DG. Ambulatory blood pressure monitoring in atrial fibrillation. Am J Cardiol 1996; 78 (3): 350–3.
20. Almeida L, Amado P, Vasconcelos N et al. Sera que a monitorizacao ambulatoria da pressao arterial e fiavel nosdoentes hipertensos com fibrilhacao auricular? Rev Port Cardiol 2001; 20 (6): 647–50.
21. Иванов С.В. Спектр применения современных анксиолитиков в психиатрии и общей медицине (систематический обзор клинических исследований селективного анксиолитика Афобазола). Эффективная фармакотерапия. Неврология и психиатрия. 2012; 3: 3–10.


